-
Články
Reklama
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaKawasakiho choroba a její oční příznaky
Kawasaki Disease and Its Ocular Manifestations
The article describes one of the occurring types of vasculitis in children. Discussing the essential manifestations of the disease it focuses on ocular symptoms as one of the major criteria. The diagnosis is often done on the basis of a clinical description further specified by laboratory and instrument techniques. Awareness of the symptoms typical of the disease, frequently identifiable even macroscopically, facilitates the early diagnosis. A differential diagnosis of febrile responses may include a wide range of possibilities considered including faulty conclusions consequently causing a delay in therapy, which may be fatal. With the Kawasaki disease a bilateral injection of bulbar conjunctiva is the first signal of objectification followed by frequent acute bilateral iridocyclitis with delayed development and prolonged duration. Thus the problem of a red eye and febrile responses may suggest the above-mentioned serious diagnosis, which is at present, however, well-curable and recognisable with stress put on the time factor.
Key words:
Kawasaki disease, bulbar conjunctiva, iridocyclitis
Autoři: D. Svobodová; J. Slaný; T. Pískovský
Působiště autorů: Klinika dětského lékařství FN, Ostrava
Vyšlo v časopise: Čas. Lék. čes. 2008; 147: 162-164
Kategorie: Kazuistika
Souhrn
V článku, jenž popisuje jednu z vyskytujících se vaskulitid u dětí, se zabýváme kromě popisu základních projevů důsledněji jedním z hlavních kritérií, které představují oční příznaky.
K objasnění onemocnění stačí mnohdy klinický popis, který dále upřesňuje laboratorní a přístrojová technika. Znalost typických symptomů nemoci v mnohém usnadňuje a urychluje její určení, často jsou již makroskopicky zjistitelné. V případě diferenciálně diagnostické rozvahy febrilií může být úvaha tak široká, že svádí k mylným diagnózám a následně zbytečnému terapeutickému prodlení tam, kde mohou být i fatální důsledky. U Kawasakiho choroby bývá bilaterální injekce bulbární spojivky první známkou objektivizace, následně je častá akutní bilaterální iridocyklitida s pozdějším rozvojem a delším trváním. Otázka „červeného“ oka a febrilií nás tedy může směrovat k výše zmiňované velmi závažné diagnóze, která je však dnes dobře léčitelná a podchytitelná s důrazem kladeným na časový faktor.Klíčová slova:
Kawasakiho choroba, bulbární spojivka, iridocyklitida.Kawasakiho nemoc, rovněž známá jako mukokutánní lymfonodózní syndrom, akutní febrilní vaskulitida u dětí, je jednou z primárních vaskulitid, které charakterizuje nekrotický zánět cév, jehož důsledkem je porucha prokrvení specifické oblasti (1).
V daném případě se jedná o postižení malých mukoelastických cév, autoprotilátek proti lysozomálním enzymům neutrofilů (ANCA) negativní. Byla popsána roku 1967 Tomisaku Kawasaki v Japonsku (zatím cca 170 tisíc případů), výskyt je častější u chlapců 1,6 : 1 (2). Intervaly zvýšeného výskytu jsou po 2–3 letech. Na našem pracovišti jsme léčili od roku 2003 do roku 2007 9 případů Kawasakiho choroby, z čehož u 8 dětí bylo zjevné postižení očí.
Z klinických kritérií jsou typická (3):
- febrilie trvající zpravidla déle než 5 dnů,
- alespoň 4 z 5 následujících znaků – oboustranná konjunktivitida, slizniční změny nosohltanu či dutiny ústní, erytém či edém plosek dlaní a nohou, periungvální deskvamace, polymorfní exantém,
- krční lymfadenopatie,
- vyloučení ostatních příčin klinických příznaků.
Nejtypičtějším příznakem je horečka (myšleno nad 38 °C), která trvá v průměru 11 dnů. Následně se objevuje kožní rash (vyrážka) – zejména na trupu, bilaterální injekce bulbární spojivky, z orofaryngeální manifestace je nejčastější erytém a popraskání rtů, malinový jazyk s hypertrofií papil. Cervikální lymfadenopatie se vyskytuje u 50–80 % nemocných.
Jako příčina se uvádí buď infekční agens, nebo imunní reakce.
Klinický průběh lze rozdělit na 3 fáze:
- akutní febrilní – první tři dny horečka s postupným rozvojem základních diagnostických kritérií, následný 7.–14. den se může objevit aseptická meningitida, průjem, hepatální dysfunkce, artritida;
- subakutní – 10.–25. den s trombocytózou, deskvamacemi, artritidou, myokardiální dysfunkcí;
- rekonvalescence trvající 6–8 týdnů.
Závažnost onemocnění souvisí s komplikací v podobě aneuryzmat koronárních tepen (4) – vznikajících u 25 % neléčených nemocných v prvních 2–3 týdnech. Diagnóza se provádí dvourozměrnou echokardiografií. Hrozbou je obrovské aneuryzma nad 8 mm vnitřního průměru, jehož následkem může dojít k ruptuře, trombóze, stenóze či myokardiálnímu infarktu. K dalším komplikacím patří tachykardie – až u 50 % nemocných, perikarditida s malým výpotkem – je častá v akutním stadiu (5).
Rekurence onemocnění je v 1–3 % případů. Prognóza pacientů s koronárním postižením záleží na závažnosti postižení. Úmrtnost je menší než 0,1 %.
Terapie spočívá v aplikaci intravenózního imunoglobulinu – IVIG – 2 g/kg/den ve 12 hodinové infuzi a kyseliny acetylsalicylové, které snižují prevalenci koronárního postižení z 20–25 % na 2–4 %.
Konkrétně:
- v akutní fázi 2 g/kg IVIG (Kiovig), ASA (Anopyrin) 80–100 mg/kg/den rozděleno po 6 hodinách, celkově 14 dnů;
- v rekonvalescenci – Anopyrin 3–5 mg/kg po dobu 6–8 týdnů;
- je-li přítomno koronární postižení – 3–5 mg/kg Anopyrinu + dipyridamol 4–6 mg/kg/den rozděleno na 2–3 dávky orálně (někteří přidávají Warfarin tam, kde hrozí vysoké riziko trombózy);
- v případě koronární trombózy – promptní fibrinolytická terapie tkáňovým aktivátorem plazminogenu – streptokinázou (3).
Oční manifestace, jež patří mnohdy mezi první znaky a usnadňují stanovení diagnózy, zahrnují:
- bilaterální konjunktivální injekce – tato postihuje 90 % dětí s daným onemocněním, chybí chemóza;
- akutní mírná bilaterální iridocyklitida (obr. 4) – je známkou rozvoje zánětu, rozvíjí se později a trvá zpravidla 2–8 týdnů, bývá spojena s rohovkovými precipitáty;
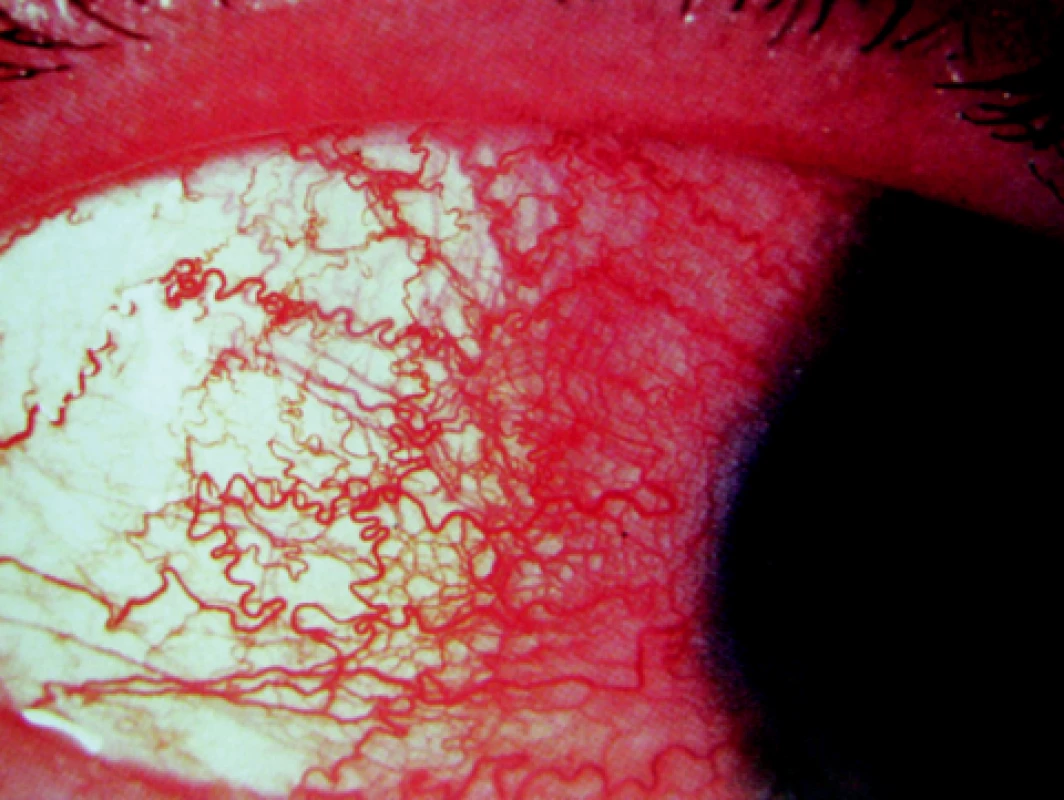
- superficiální – Thygesonova keratitida (obr. 1);
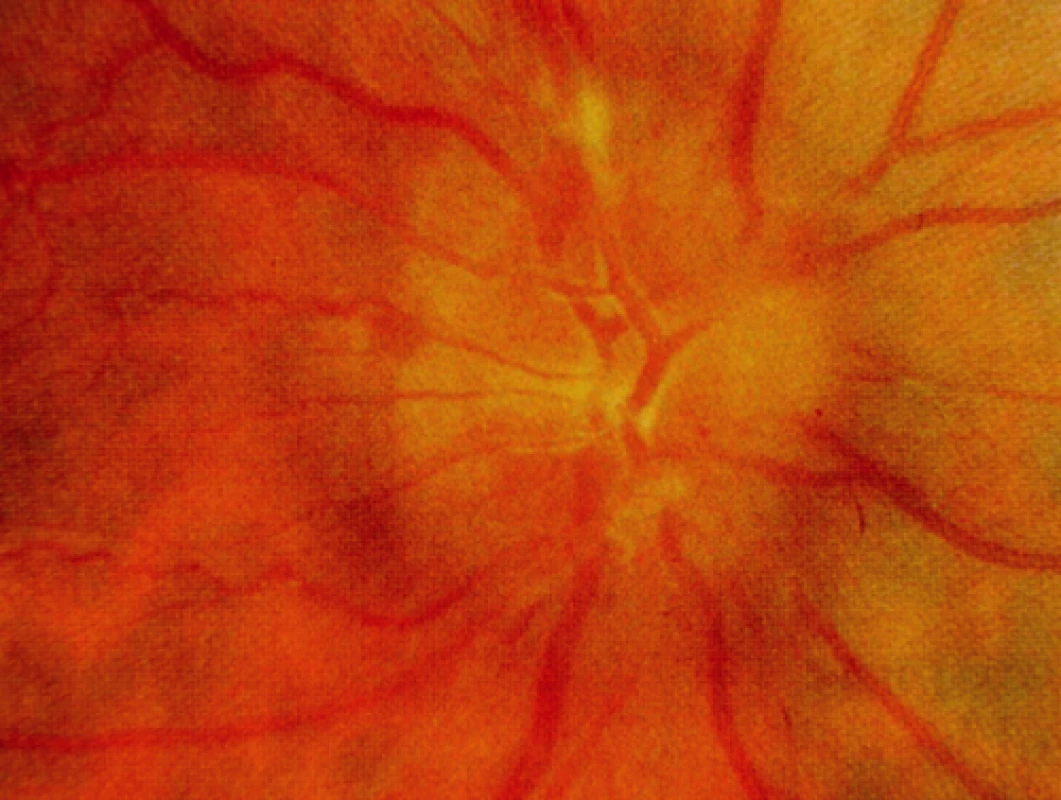
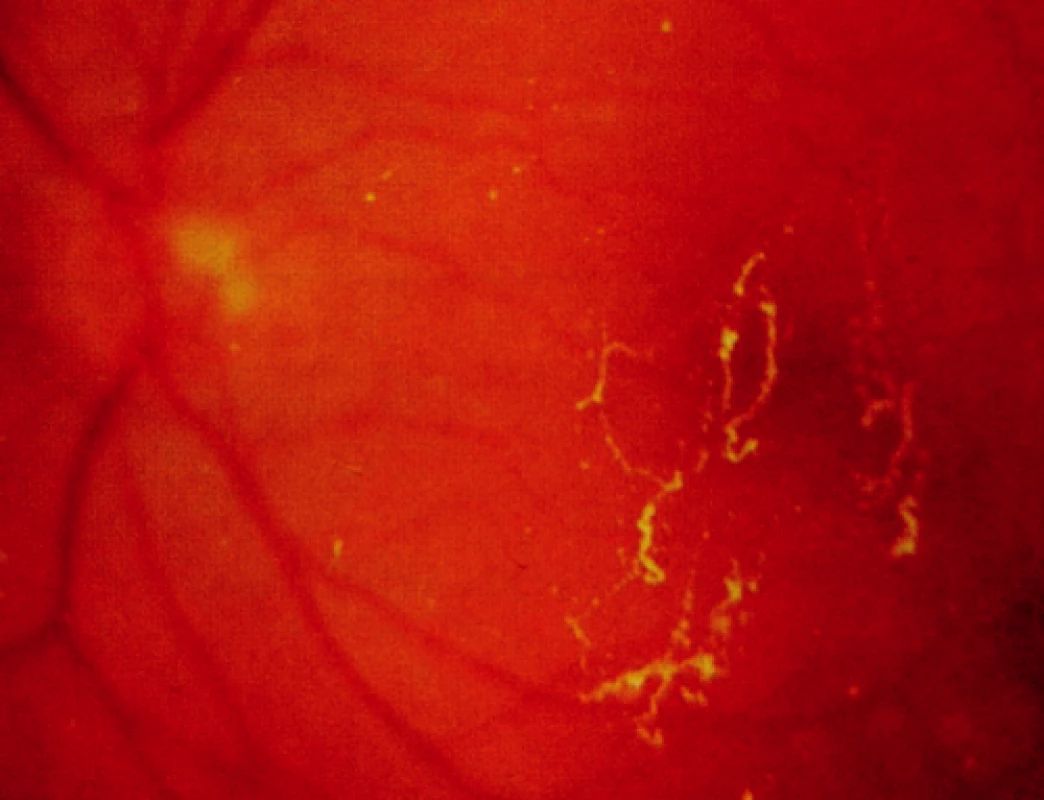
- papilární a makulární edém, preretinální membrána (obr. 2);
- subkonjunktivální hemoragie.
Obr. 2. Thygesonova keratitida 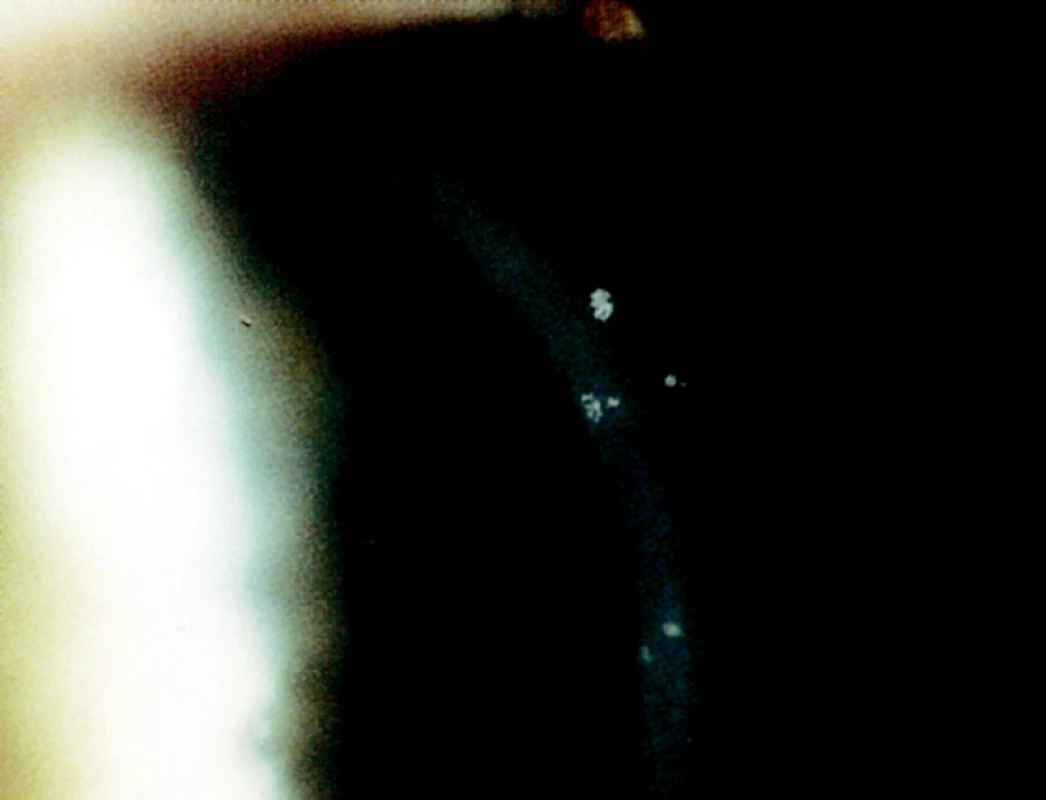
Setkáváme se rovněž se zánětlivými buňkami v přední komoře a sklivci.
Popis případů
Na našem pracovišti jsme během 1 měsíce (přelom červenec/srpen 2007) hospitalizovali 2 dětské pacienty s diagnózou Kawasakiho nemoci.
Případ 1
První pacientka – tříletá dívka s anamnézou poporodní parézy plexus brachialis vlevo měla 10 dnů trvající teploty s maximem 39,8 °C. Z dalších průvodních projevů – elevace zánětlivých parametrů, výrazná spojivková povrchová injekce, malinový jazyk, rozpraskané rty, přidávající se bolesti dolních končetin.
Diferenciálně diagnosticky zvažována Kawasakiho choroba, osteomyelitida, reaktivní artritida. Z cílených vyšetření provedeno:
- ortopedické – s punkcí výpotku pravého kyčelního kloubu – bakteriologická kultivace negativní,
- kardiologické – charakteristický „brightness“ (lesk) koronárních artérií (průměr 2,2–3 mm) bez známek aneuryzmat,
- oční nález – bilaterální spojivková injekce trvající 4 dny, bakteriologicky prokázán Staphylococcus capitis.
Dále dominuje jednostranné zvětšení krčních uzlin – 4 dny. Léze distálních částí končetin, kožní eflorescence nebyly.
Laboratorně: přetrvávající elevace CRP, FW, zvýšený IL 2, 6, TNF. Maximální hodnota trombocytů 793.109/l, jaterní testy, cholesterol, triacylglyceroly bez posunu, natrium v normě. Známky poškození kardiomyocytů nejsou (CK-MB, troponin I).
Po splnění klinických kritérií a vyloučení alternativních diagnóz byla stanovena Kawasakiho nemoc. Po vyšetření imunoglobulinu (IgA v normě – možná záměna se selektivním deficitem IgA) – aplikován Kiovig ve stanovené dávce s Anopyrinem. Nastává rychlý ústup potíží, teploty klesají do 2 dnů, klinický stav se lepší, synovitida kyčelního kloubu také – dítě začíná rehabilitovat, po týdnu propuštěno do domácí péče s udržovací dávkou Anopyrinu a Brufenem.
Případ 2
Druhý pacient – 5měsíční chlapec – narozený v 35. g.t. s dobrou poporodní adaptací – měl týden trvající febrilie. Laboratorně: lehká anémie – Hb 91 g/l, trombocyty 866.109/l, elevace zánětlivých parametrů, triacylglycerol s hraničním posunem (1,9 mmol/l), Na 132–136 mmol/l, jaterní enzymy, cholesterol v normě. Moč je sterilní, rtg plic v normě, ultrazvuk dutiny břišní s hraniční velikostí sleziny. Při kardiologickém vyšetření nález širší levé koronární arterie. Dále deskvamace prstů horních i dolních končetin, zvětšení lymfatických uzlin na krku, makulopapulózní eflorescence na trupu.
Definitivní diagnóza: inkompletní forma Kawasakiho nemoci. Terapeuticky podán Kiovig a Anopyrin s dobrým efektem a časnou úzdravou.
ZÁVĚR
Z výše zmiňovaných očních nálezů se objevila bilaterální spojivková injekce u prvního z pacientů – trvající 4 dny, která ustoupila ještě před terapií imunoglobuliny. Její výskyt je nejčastější, ale pro základní diagnózu nemusí být oční patologie pravidlem.
V naší práci popisujeme záměrně 2 dětské pacienty, kde jeden má typický oční nález výše zmiňované vaskulitidy, druhý je bez něj, ovšem s výskytem dalších typických symptomů. V převážné většině jsou oční příznaky přítomné, což vyplývá z našeho souboru pacientů.
Vzhledem ke zvyšující se frekvenci této nemoci je důležité neopomíjet veškeré znaky, z nichž oční postižení je při klinickém vyšetření patrné mnohdy již makroskopicky. Máme-li tedy: 1. dětského pacienta; 2. s febriliemi nad 5 dnů nereagujícími na běžná antipyretika; 3. s některými z výše zmiňovaných znaků; 4. většinou bilaterální povrchovou spojivkovou injekcí – musíme vždy myslet na vaskulitidu, jejíž správná a cílená terapie je žádoucí vzhledem k možným vážným komplikacím v podobě postižení koronárních arterií a dokonce naštěstí dnes už ne častým možným úmrtím. Správně volená léčba bez prodlení vede k promptní úpravě klinického stavu našich malých bojujících pacientů.
Zkratky
ANCA – autoprotilátky proti lysozomálním enzymům neutrofilů (anti-neutrophil cytoplasmic antibodies)
ASA – kyseliny acetylsalicylová
IVIG – intravenózní imunoglobulin
MUDr. Dita Svobodová
Klinika dětského lékařství FN
17. listopadu 1790, 708 52 Ostrava
e-mail: dita.svobodova@fnspo.cz
Zdroje
1. Hrodek, O., Vavřinec, J. et al.: Pediatrie, 1. vydání, Praha: Galén, 2002, s. 152
2. Fischer, T. K., Holman, R. C., Yorita, K. L.: Kawasaki syndrom in Denmark. Pediatr. Infect. Dis. J., 2007, 26, s. 411-415.
3. Behrman, R. T., Kliegman, R. M., Jenson, H. B.: Nelson Textbook of Pediatrics, 17th edition. USA, 2004, s. 823
4. Fukazawa, R., Ikegam, E., Watanabe, M.: Coronary artery aneurysm induced by Kawasaki Disease in children show features typical senescence. Circ. J., 2007, 71, s. 709–715.
5. Wood, L., Tuloh, R.: Kawasaki disease: diagnosis, management ad cardiac sequelae. Expert. Rev. Cardiovasc. Ther., 2007, 5, s. 553–561.
Štítky
Adiktologie Alergologie a imunologie Angiologie Audiologie a foniatrie Biochemie Dermatologie Dětská gastroenterologie Dětská chirurgie Dětská kardiologie Dětská neurologie Dětská otorinolaryngologie Dětská psychiatrie Dětská revmatologie Diabetologie Farmacie Chirurgie cévní Algeziologie Dentální hygienistka
Článek vyšel v časopiseČasopis lékařů českých
Nejčtenější tento týden
- Novinka s obsahem acikloviru dostupná na trhu ve více silách
- Příznivý vliv Armolipidu Plus na hladinu cholesterolu a zánětlivé parametry u pacientů s chronickým subklinickým zánětem
- Kožní pěna Enstilar – profil přípravku
- Doc. Jitka Fricová: V USA nasazovali fentanyl poměrně nekriticky, v Česku je situace jiná
-
Všechny články tohoto čísla
- Využití PET/CT v diagnostice nádorů plic
- Nový krok ve výzkumu pigmentového transferu
- Rubinstein-Taybi syndrom nebo-li syndrom širokých palců
- Nový pohled na lupy a seboroickou dermatitidu
- Problematika náhradního rozhodování o dalším léčebném postupu inkompetentního pacienta I. část – absence závazného pokynu pro další léčebný postup
- Problematika náhradního rozhodování o dalším léčebném postupu inkompetentního pacienta II. část – existence závazného pokynu pro další léčebný postup
- Spirituální jevy vyskytující se u každého člověka a zdraví*
- Tuberkulóza u cizinců v České republice v letech 2003–2006
- Ultrazvukové vyšetření žil dolních končetin
- Hrozí zneužití – diskreditace lékařské genetiky
- Kawasakiho choroba a její oční příznaky
- Sto let od narození neurochirurga Zdeňka Kunce – vzpomínka jeho žáka
- A complex interaction between drug allergy and viral infection
- Epidemiologic and clinical features of anaphylaxis in Korea
- Jedenáctá celostátní konference DNA diagnostiky Praha, 6.–7. prosince 2007
- Význam vybraných molekulárně-genetických markerů pro predikci léčebné odpovědi a odhadu prognózy u pacientů s nemalobuněčným karcinomem plic
- CLL a www.ericll.cz
- CytoChip
- Současný stav DNA diagnostiky u neuronálních ceroidlipofuscinos (NCL) v České republice a na SlovenskuNově charakterizovaný typ NCL7
- Význam molekulárně genetické analýzy genu CYP2D6 a metody detekce
- Možnosti stanovení minimální zbytkové choroby pomocí RQ-PCR u B-CLL pacientů
- Informovaný souhlas v molekulární genetice
- APEX-nový přístup v molekulárně genetické diagnostice Wilsonovy choroby
- Výskyt rizikových trombofilních faktorů v české populaci
- Neinvazivní prenatální diagnostika na bázi přítomnosti fetálních extracelulárních nukleových kyselin v mateřské cirkulaci a její současné možnosti
- Analýza genomu B-CLL pacientů pomocí array CGH
- Možnosti DNA diagnostiky u dívek s karyotypem 46,XY
- Vyšetření genu pro LMNA A/C u českých pacientů s CMT2 a AD EDMD
- Přestavba IgVH subgenů a význam stanovení v diagnostice B-CLL
- Projekt Eurogentest: přehled výsledků ve druhé polovině řešení tohoto projektu
- Využití populační DNA banky ve výzkumu komplexních geneticky podmíněných chorob: nové možnosti a nová úskalí
- Genotyping of MTHFR 677 C>T and 1298 A>C polymorphisms by High Resolution Melting of Small Amplicons
- Molekulární diagnostika RB1 genu u pacientů s retinoblastomem
- Preimplantační genetická diagnostika monogenních chorob
- Frekvence alel genu TPMT v populaci České republiky
- Léčba imatinibem u pacientů s chronickou myeloidní leukémií a vyšetřování příčin vznikajících rezistencí
- Korelace genotypu, fenotypu a hladiny mRNA u vybraných nervosvalových poruch
- Hereditární spastická paraparesa typ SPG4 – první výsledky z České republiky
- From Biobanking to Biomarkers in Vascular and Metabolic Disease
- Mutační analýza genu PKD1 u pacientů s autozomálně dominantní polycystickou chorobou ledvin
- Validace molekulárně genetické metody – vyšetření mutace F508del genu CFTR pomocí PCR reakce s fluorescenčně značeným párem primerů
- Genomická analýza reakce štěpu proti hostiteli u leukemických pacientů po alogenní transplantaci krvetvorných buněk
- CADASIL: analýza mutací v genu Notch3
- Etické aspekty DNA testování otcovství
- XI. kongres o aterosklerózeŠpindlerův Mlýn, 6.–8. prosince 2007
- Spolek lékařů českých v Praze
- Praxis der Psychoonkologie (Psychoedukation, Beratung und Therapie)
- Laureáti Nobelovy ceny
- Časopis lékařů českých
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Rubinstein-Taybi syndrom nebo-li syndrom širokých palců
- Využití PET/CT v diagnostice nádorů plic
- Hereditární spastická paraparesa typ SPG4 – první výsledky z České republiky
- CADASIL: analýza mutací v genu Notch3
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání