-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Úzkostná porucha „všedního dne“ a moderní léčebné strategie
Vyšlo v časopise: Svět praktické medicíny, 3, 2022, č. 2, s. 46-49
Kategorie: Medicína v ČR: přehledový článek
Souhrn
Úzkost a strach patří k běžným emocím, které každý z nás tu a tam během svého života prožívá a které mají nezastupitelný ochranný význam před působením stresu (okolních událostí a zátěže), jenž v obecném pojetí označuje reakci organismu na nadměrnou zátěž. Předem je nutné zdůraznit, že stres není záležitost jen škodlivá, jak bývá lidmi většinou vnímána, ale určitá míra stresu je ke zdraví zcela nezbytná. Zajišťuje nám dostatek podnětů ke zvládání překážek a nejen to, stres dosud pravděpodobně tvořil hybnou sílu dalšího vývoje nejen jedince, ale i celého druhu. Je otázkou, nakolik je dnešní míra zátěže zvladatelná, rozšiřuje schopnosti, a nakolik se stává zdraví škodlivou. Za nepříznivou považujeme, jak z psychologického, tak z biologického hlediska, takovou formu stresu, při které nemůže stresovaný jedinec nikterak ovlivnit působení zevních událostí (např. se během času zcela mění pravidla, která dlouhodobě platila).
Úzkost je důležitým spouštěčem tzv. alarmové reakce organismu, která původně sloužila k sebezáchově, ať šlo o přípravu na boj, nebo o život zachraňující útěk. Tyto pocity umožňují organismu přizpůsobit se okolnímu prostředí zejména tím, že jsou součástí základních psychických obranných mechanismů člověka při hrozícím nebezpečí. Stále častěji se však stává, že se objevují i ve chvílích, při kterých žádné reálné nebezpečí nehrozí. Obecně lze tedy říci, že každý obranný mechanismus má svou hranici a při jejím překročení se stává poruchou omezující postiženého.
Jednou z nejčastějších úzkostných poruch je generalizovaná úzkostná porucha (GÚP, též GAD – general anxiety disorder) kodifikovaná podle Mezinárodní klasifikace nemocí 10. revize F 41.1. Je charakteristická fluktuujícími stavy napětí, obavami a zlými předtuchami, které provází každodenní události a problémy, přičemž tyto stavy jsou spojeny s vegetativní aktivací, příznaky svalového napětí, kardiovaskulárními nebo dýchacími potížemi, ale také poruchami spánku.
Generalizovaná úzkostná porucha
Generalizovaná úzkostná porucha je asi nejčastější chorobou, se kterou se setkávají praktičtí lékaři a ne vždy ji identifikují. Data hovoří o 22% výskytu úzkostných poruch a 8% výskytu generalizované úzkostné poruchy u pacientů v primární péči. U žen se vyskytuje dvakrát častěji než u mužů. K rozvoji dochází nejčastěji v dospívání a časné dospělosti a je uváděno, že až 30 % případů vzniká již ve věku do 11 let. Avšak většina pacientů udává, že příznaky onemocnění měli vždy, a tak je někdy velmi složité dobu prvních symptomů poruchy vystopovat. Začátek bývá spojen s prožitím nepříjemných událostí (výskyt negativních, neočekávaných nebo velmi významných událostí, které se staly v posledním roce). Průběh nemoci bývá dlouhodobý, závažnější bývá u těch jedinců, u nichž se navíc vyskytuje porucha osobnosti, jiná duševní choroba či trpí závažným tělesným onemocněním. Samozřejmě je důležitým parametrem i zázemí pacienta a jeho partnerský vztah. O závažném vlivu GÚP na kvalitu života klientů svědčí to, že narušuje sociální fungování nemocných více než diabetes mellitus, ischemická choroba srdeční nebo hypertenze.
Klinický obraz sdružuje jak psychické, tak fyzické příznaky. Z hlediska časového může tedy úzkost „volně plynout“ bez vazby na okolnosti nebo se projevit náhle v záchvatech, což také slouží jako diagnostický marker. Typicky postižení popisují stavy obav, „jako by se něco mělo stát“, ale nevědí, co by to mělo být, a stav připomíná určitou připravenost na nebezpečí. Zvláštní pozornost bývá věnována úzkostnému očekávání a obavám. Den nemocných provází různě fluktuující míra úzkosti, mají pocit nevolnosti, úzkostného očekávání, jsou podráždění, snadno se vylekají nebo trpí přecitlivělostí v oblasti smyslového vnímání (hluk, světlo). Chybí jim schopnost uvolnit se a relaxovat. Mají potíže při usínání, probouzí se dříve, celková doba jejich spánku je často zkrácena. I v souvislosti s poruchami spánku se často přidružují problémy s koncentrací a pamětí, které někdy samy o sobě přivedou pacienta k lékaři. Lidé mají strach, že všechno špatně dopadne, což bývá produkt katastrofického myšlení, které je nevhodně generalizující, rigidní a vidící jen černobíle. Z fyzických příznaků je v popředí svalové napětí (typicky záda, šíje), někdy je tenze spojená s bolestmi v těchto partiích a objevuje se i zvýšená únava. Také bolesti hlavy bývají běžným příznakem. Symptomy vegetativního dráždění nejsou tak intenzivní jako u panické poruchy, ale mohou být přítomny (palpitace, nedostatečnost dechu, pocit vdechnutého tělesa, pocení, poruchy akomodace). Aktivace parasympatiku způsobuje suchost sliznic, nauzeu, průjmy. Pacienti si stěžují na změny chuti k jídlu a snížení sexuální apetence. GÚP není doprovázena takovým vyhýbavým chováním jako fobické stavy, přesto se u postižených může vyskytovat, a to ve formě vyhýbání se novým, neznámým situacím a doprovodným pocitem ohrožení.
Pro generalizovanou úzkostnou poruchu je typické, že se jen zcela vzácně vyskytuje v izolované formě a většinou se, zvláště pokud není léčena, přidružuje i afektivní porucha ve formě depresivní nálady a anhedonie. Objevují se i údaje, že je u těchto nemocných daleko častější závislost na alkoholu.
Úzkost se stává problémem tehdy, jestliže se objevuje příliš často, je příliš silná, trvá neúměrně dlouho nebo pokud se vyskytne v nevhodné situaci. Jiným hlediskem je míra postižení funkčních schopností postiženého, úzkost může svou neustálou přítomností narušovat soustředění, schopnost pracovat pro snadnou únavu nebo se uvolnit a relaxovat. Terapeuticky zasáhnout je vhodné, kromě výše uvedeného, i při déletrvajících nepříjemných tělesných pocitech nebo nepohodě, při stoupající konzumaci alkoholu, ev. léků působících proti úzkosti, které přináší krátkodobou úlevu od nelibých pocitů.
Pro zmapování přítomnosti a závažnosti příznaků GÚP lze použít jednoduché autoevaluační dotazníky, např. GAD-7 (Tab. 1).
Tab. 1. Sedmipoložková škála generalizované úzkostné poruchy (GAD-7) 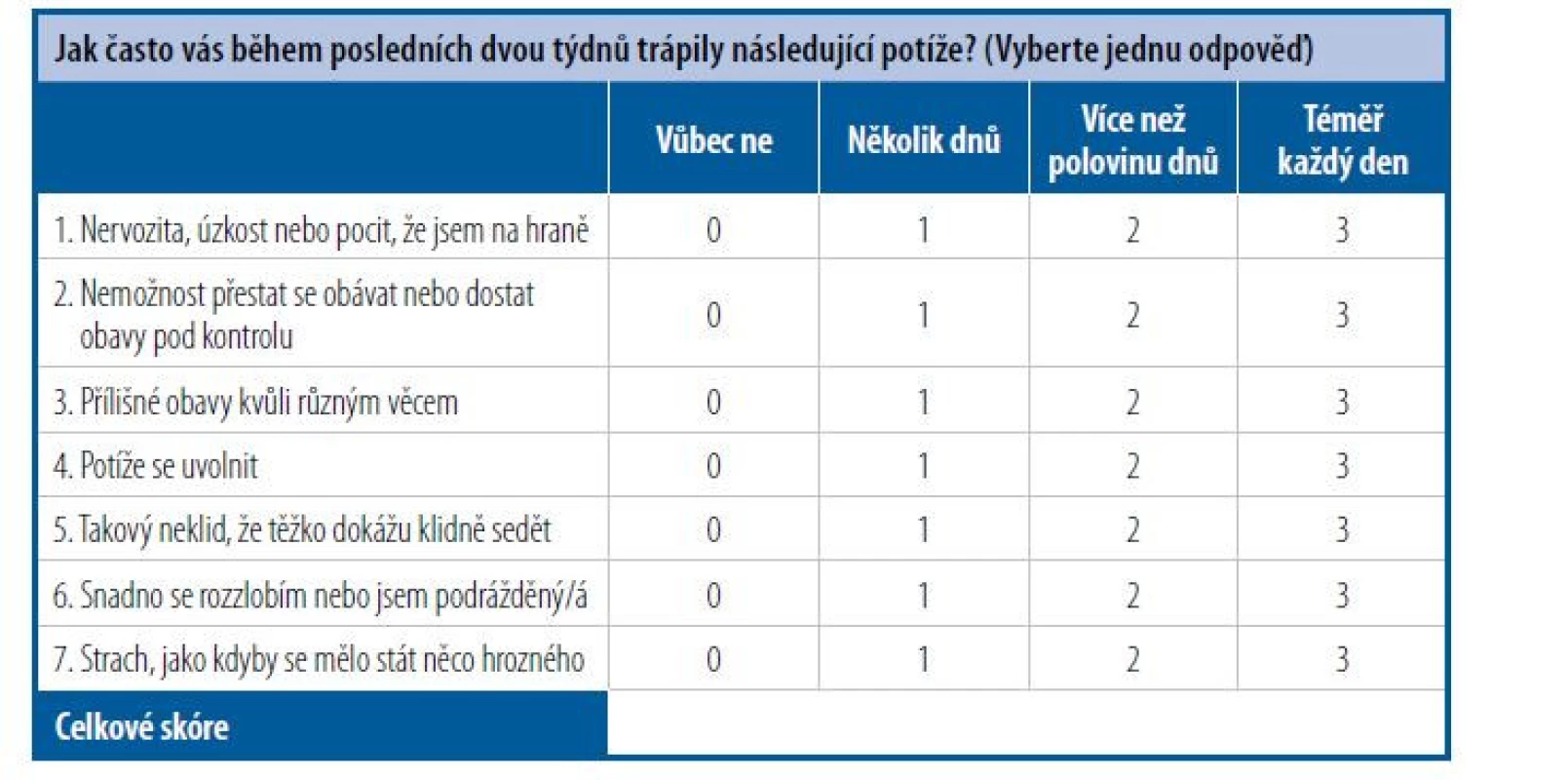

Dotazník GAD-7 vykazuje senzitivitu 89 % a specificitu 82 % vůči GÚP. [Upraveno podle: Spitzer RL et al. Arch Intern Med 2006;166(10):1092–7.] Léčba
Léčba generalizované úzkostné poruchy může být vedena různými strategiemi. V následujícím textu zdůrazníme především farmakoterapii dostupnou bez limitu specializace předepisujícího lékaře.
Psychofarmaka mohou být pacienty odmítána, protože k nim nemají důvěru. Postoj nemocného je dobré včas identifikovat, neboť významně ovlivňuje adherenci v dalším průběhu. Současně za upozornění stojí fakt, že jde o skupinu pacientů s extrémní vnímavostí vlastního těla, a tím vysokou mírou citlivosti k nežádoucím účinkům, které, když se masivněji objeví, utvrdí pacienta v tom, že tato cesta není pro něj správná. Zde je nezbytné odkázat pacienta na specializovanou péči doplněnou možností psychoterapie. Není však vyloučeno, zvláště u fluktuujících mírnějších až středně těžkých forem onemocnění, zahájit terapeutickou intervenci doporučeními obecnějšího rázu, např. užívání potravních doplňků s anxiolytickým účinkem (heřmánek, silice levandule, Ginkgo biloba apod.), úpravu životního stylu, zvýšení fyzické aktivity (5krát týdně 30 až 45 minut aktivního pohybu), aplikaci světelných hygienických opatření bránících disrupci cirkadiánního rytmu modrým světlem ve večerních hodinách a zajišťujících dostatečnou expozici světlu v ranním čase anebo změnu skladby stravy (suplementace omega-3 nenasycenými mastnými kyselinami). Je-li pacient kuřák, úlevu může přinést i přerušení kouření tabákových výrobků. Ideální je kombinace všeho uvedeného, což bývá nazýváno hygienicko-dietním režimem.
Anxiolytika v léčbě GÚP
Anxiolytika jsou určena k tlumení patologické úzkosti a strachu. Z hlediska terapie úzkostných poruch však došlo k výraznému názorovému posunu. Podobně jako u depresivních poruch je za neurobiologický korelát úzkostných poruch považováno narušení monoaminergní neurotransmise a metodou volby se při průkazu účinnosti v řadě studií stávají antidepresiva. Od 90. let minulého století jsou inhibitory zpětného vychytávání serotoninu (SSRI) považovány za první volbu v terapii úzkostných poruch. Farmakoterapii úzkostných poruch lze rozdělit na fázi akutní léčby (8–12 týdnů), jejímž cílem je zejména zmírnění příznaků a zlepšení adaptace pacienta, a na udržovací léčbu (12–18 měsíců), která má za úkol zabránit relapsu. Farmakoterapeutické postupy je vhodné vždy kombinovat s psychoterapií.
Vzhledem k tomu, že úzkostné poruchy mají chronický průběh, léčba anxiolytiky benzodiazepinové řady (alprazolam, bromazepam, klonazepam, diazepam, oxazepam, chlordiazepoxid) není vhodná, protože snadno vzniká tolerance nebo přímo závislost, ale také se zvyšuje riziko narušení kognitivních funkcí s urychlením nástupu demence. V terapii úzkostných poruch platí, že všechny benzodiazepiny mají srovnatelný účinek. Výhodou a současně z hlediska bezpečnosti podávání i nevýhodou je to, že benzodiazepiny účinkují rychle a efekt je patrný po první dávce, proto jsou vhodné zejména u akutně úzkostných pacientů. Maximum efektu je dosaženo během 1–2 týdnů léčby. Z pohledu klinicky pozorovatelných symptomů jsou benzodiazepiny spíše účinnější v potlačení tělesných příznaků úzkosti, zatímco antidepresiva redukují vlastní psychickou komponentu poruchy.
Anxiolytika mají své pevné místo při zvládání akutní úzkosti nebo při potřebě zklidnění agitovaných nemocných. U každého pacienta je nutné pečlivé vyvážení profitu takové léčby s riziky, ke kterým patří sedace, psychomotorický útlum, kognitivní narušení, ovlivnění schopnosti řízení, potencování ostatních depresogenních látek, rozvoje závislosti a syndrom z vysazení, který může být spojen s výskytem deliriózních stavů nebo epileptických záchvatů. Benzodiazepiny mohou vyvolat paradoxní dezinhibici s typickými behaviorálními projevy (hostilita a agresivita), mohou zvýšit riziko pádů u nemocných vyššího věku a podnítit vznik deliriózních stavů.
Benzodiazepiny by neměly být podávány pacientům, v jejichž anamnestických údajích nalézáme informace o předchozím abúzu alkoholu nebo jiných psychoaktivních látkách. Nevhodné je používání u pacientů vyššího věku. Trvání léčby by mělo být časově omezené a doporučené jsou maximálně 4 týdny. Krátkodobě a střednědobě působící benzodiazepiny mají vyšší riziko vzniku rebound fenoménu i syndromu z vysazení a vzniku závislosti ve srovnání s dlouhodobě působícími látkami. Problematickou oblastí je návrat potíží po ukončení léčby (asi 25 % pacientů relabuje v prvním měsíci po přerušení léčby a 60–80 % pacientů v průběhu následujícího roku). Při monoterapii benzodiazepiny je nezbytná dlouhodobá léčba trvající minimálně rok, ale i několik let. Z důvodu prevence vzniku odvykacího stavu je nutné vysazovat benzodiazepiny postupně, a to o 10–20 % celkové dávky týdně, ale i pozvolněji.
K dispozici jsou i nebenzodiazepinové přípravky hydroxyzin a buspiron, které mohou být velmi užitečné pro léčbu úzkostných poruch, zvláště tam, kde nemůžeme nebo nechceme použít benzodiazepiny. K jejich nevýhodám však patří pozvolný nástup účinku, anticholinergní působení, ovlivnění QTc intervalu či prokonzulzivní efekt (hydroxyzin) nebo relativně široký interakční potenciál (buspiron).
Antidepresiva v léčbě GÚP
Za evidence-based medicine (EBM) způsob farmakologické léčby generalizované úzkostné poruchy jsou v současnosti považována antidepresiva. V léčbě lehké a středně těžké generalizované úzkostné poruchy, kde při iniciaci léčby může sehrát důležitou roli praktický lékař, mohou být podle různé síly důkazů doporučována antidepresiva (abecedně řazeno) agomelatin, bupropion, duloxetin, escitalopram, mirtazapin, paroxetin, sertralin, trazodon, venlafaxin, antiepiletikum pregabalin a antipsychotikum quetiapin.
Většina doporučených postupů uvádí v první linii léčby inhibitory zpětného vychytávání serotoninu podávané v maximálních možných dávkách, přičemž v iniciální etapě léčby mohou prohloubit závažnost symptomů, a proto je doporučeno zahajovat nižší dávkou a postupně titrovat do maximální tolerovatelné dávky. K preferovaným léčivým látkám patří escitalopram, fluoxetin a sertralin. Ve stejné linii léčby mohou být použity inhibitory zpětného vychytávání serotoninu a noradrenalinu, a i zde platí pravidlo o dosažení maximálních tolerovatelných dávek a pravidlo „start low, go slow“. Zde máme k dispozici dvě účinné látky, duloxetin a venlafaxin. Vzhledem k indikačním omezením platným v ČR patří do druhé linie léčby pregabalin v dávkách 150 až 600 mg/den, při jehož podávání dochází k responzi již první týden, ale je nutné vést v patrnosti riziko syndromu z vysazení při dlouhodobější léčbě. Do stejné linie je řazen agomelatin s unikátním mechanismem účinku využitelným při intoleranci SSRI a prokázanou schopností prevence relapsu. Dále je možné využít propranolol (40–120 mg/den), buspiron (15–60 mg/ den, hydroxyzin (50 až 100 mg/ den) anebo monoterapii quetiapinem (50–300 mg/den). Z dalších látek lze využít večerního podávání mirtazapinu (15–30 mg/den), klomipraminu (50–250 mg/den) nebo imipraminu (75–200 mg/den).
Závěr a doporučení
Z dlouhodobých zkušeností vyplývá, že po adekvátní identifikaci generalizované úzkostné poruchy může léčbu iniciovat i praktický lékař, čímž lze významně zkrátit dobu do zahájení léčby při zahlceném systému psychiatrické péče v ČR. Jde o situaci velmi podobnou léčbě depresivní poruchy, kterou si praktičtí lékaři již velmi dobře osvojili a jsou platnou součástí péče o psychické zdraví populace. Do specializované péče tak mohou referovat pacienty, kteří mají komplikovaný klinický obraz psychického onemocnění (komorbiditami psychickými nebo tělesnými) nebo u nichž nebylo dosaženo pozitivní léčebné odpovědi.
Podpořeno MZ ČR – RVO VFN64165.
doc. MUDr. Martin Anders, Ph.D.
Psychiatrická klinika 1. LF UK a VFN v Praze
MUDr. Eva Kitzlerová, Ph.D.
Psychiatrická klinika 1. LF UK a VFN v Praze
Zdroje
1. Culpepper L. Generalized anxiety disorder in primary care: emerging issues in management and treatment. J Clin Psychiatry 2002;63 (Suppl 8):35–42.
2. Kroenke K, Spitzer RL, Williams JB, Monahan PO, Löwe B. Anxiety disorders in primary care: prevalence, impairment, comorbidity, and detection. Ann Intern Med 2007;146(5): 317–25.
3. Spitzer RL, Kroenke K, Williams JB, Löwe B. A brief measure for assessing generalized anxiety disorder: the GAD-7. Arch Intern Med 2006;166(10):1092–7.
4. Taylor DM, et al. The Maudsley prescribing guidelines in psychiatry. 14th edition. Wiley Blackwell, 2021 : 956 p.
5. Wittchen HU, Kessler RC, Beesdo K, Krause P, Höfler M, Hoyer J. Generalized anxiety and depression in primary care: prevalence, recognition, and management. J Clin Psychiatry 2002;63 (Suppl 8):24–34.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
2022 Číslo 2- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Na inkontinenční pomůcky nově dosáhne více pacientů
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
-
Všechny články tohoto čísla
- Úvodní slovo
- Nové registrace v Evropě
- Horečky nejasného původu u dospělých
- Komentář k článku Horečky nejasného původu u dospělých
- Terminální stadium selhání ledvin: lékařská péče
- Komentář k článku Terminální stadium selhání ledvin: lékařská péče
- Novinky v očkování v ordinaci všeobecného praktického lékaře
- Zapomínáme na prevenci chřipky?
- Lékový profil: Apexxnar
- Multisystémový zánětlivý syndrom u dětí spojený s COVID-19: etiologie, patofyziologie a příznaky
- Úzkostná porucha „všedního dne“ a moderní léčebné strategie
- Diagnostika a terapie demencí – stručný praktický návod
- Červené oko v ordinaci praktického lékaře
- „Bez ordinování bych nebyl pro studenty ani kolegy dostatečně přesvědčivý“
- Nové možnosti v diagnostice a léčbě polyneuropatií
- Kdy odeslat hypertonika do centra pro hypertenzi?
- Moderní možnosti v léčbě plicní hypertenze
- Transthyretinová amyloidóza srdce: mysleme na ni!
- Aterosklerotické postižení karotických tepen – diagnostika a léčba symptomatických a asymptomatických stenóz
- Probiotika v prevenci a léčbě onemocnění u dětí v roce 2022
- Diagnosticky užitečné artefakty v bedside sonografii
- Léčba úzkosti v první linii
- Terapie budoucnosti – základní principy a možnosti využití genové terapie
- Znalostní test: 2 kredity ČLK
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Aterosklerotické postižení karotických tepen – diagnostika a léčba symptomatických a asymptomatických stenóz
- Nové možnosti v diagnostice a léčbě polyneuropatií
- Terminální stadium selhání ledvin: lékařská péče
- Červené oko v ordinaci praktického lékaře
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



