-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Horečky nejasného původu u dospělých
Vyšlo v časopise: Svět praktické medicíny, 3, 2022, č. 2, s. 16-20
Kategorie: Medicína ve světě: překladový článek s komentáři
Souhrn
Za článkem následuje komentář
Horečka nejasného původu (fever of unknown origin, FUO) je definována jako klinicky zdokumentovaná teplota 38 °C nebo vyšší, která je naměřená opakovaně a její příčina nebyla odhalena ani při využití dostupných diagnostických metod. Diferenciální diagnóza je široká, ale vedoucí příčiny lze zařadit do následujících čtyř kategorií: infekce, malignita, neinfekční zánětlivé onemocnění, ostatní příčiny. Většina případů u dospělých se vyskytne v rámci atypických projevů běžných onemocnění a až 75 % případů spontánně vymizí, aniž by byla určena definitivní diagnóza. Při absenci lokálních příznaků a symptomů by mělo vyšetření začít komplexní anamnézou a fyzikálním vyšetřením, které pomůže zúžit potenciální etiologii. Počáteční testování by mělo zahrnovat hodnocení infekční etiologie, malignit, zánětlivých onemocnění a různých příčin, jako jsou žilní tromboembolismus a tyreoiditida. Pokud jsou zvýšené sedimentace erytrocytů nebo hladiny C-reaktivního proteinu a po počátečním hodnocení nebyla stanovena diagnóza, může být užitečné vyšetření pomocí 18F-FDG PET/CT. Pokud neinvazivní diagnostické testy neodhalí příčinu, pak je invazivním testem první volby tkáňová biopsie kvůli relativně vysoké diagnostické výtěžnosti. V závislosti na klinických příznacích to může zahrnovat biopsii jater, lymfatických uzlin, temporální tepny, kůže, svalu nebo kostní dřeně. Empirická antimikrobiální terapie při léčbě horečky neznámého původu nebyla prokázána jako účinná, a proto je třeba se jí vyhnout, s výjimkou pacientů, kteří jsou neutropeničtí, imunokompromitovaní nebo kriticky nemocní.
Horečka neznámého původu (fever of unknown origin, FUO) u dospělých představuje jednu z největších diagnostických výzev v medicíně. U velké části pacientů s FUO ve vyspělých zemích není příčina nikdy identifikována, mnoho případů je způsobeno spíše atypickými projevy běžných nemocí než vzácnými onemocněními.1, 2 Absence standardního diagnostického postupu vede k frustraci lékařů i pacientů, protože se často provádí řada neinvazivních a invazivních postupů, aniž by se dospělo ke konečné diagnóze.1, 3 V současnosti nejrozšířenější definice FUO vyžaduje pouze klinicky zdokumentovanou teplotu 38,3 °C nebo vyšší naměřenou při několika příležitostech a bezvýsledná diagnostická vyšetření.2,4 Předchozí definice obsahovaly navrhované minimální časové rámce pro vyšetření, ty však byly dány arbitrátně, což nevedlo k žádnému přínosu, a nejsou zahrnuty do současné konsenzuální definice. 2, 4
Diferenciální diagnostika
Běžné příčiny FUO lze rozdělit na infekce, malignity, neinfekční zánětlivá onemocnění (např. vaskulitidy, granulomatózní onemocnění, onemocnění pojivové tkáně), různé a nediagnostikované2, 4, 5 (Tab. 16). Nízkopříjmové země mají jako příčinu FUO obvykle vyšší výskyt infekcí a malignit. Neinfekční zánětlivá onemocnění a nediagnostikované případy obvykle převládají ve vyspělých zemích, s největší pravděpodobností kvůli přístupu k pokročilému zobrazování, které může umožnit detekci nádorů.1, 2, 5
Tab. 1. Běžné příčiny horečky neznámého původu 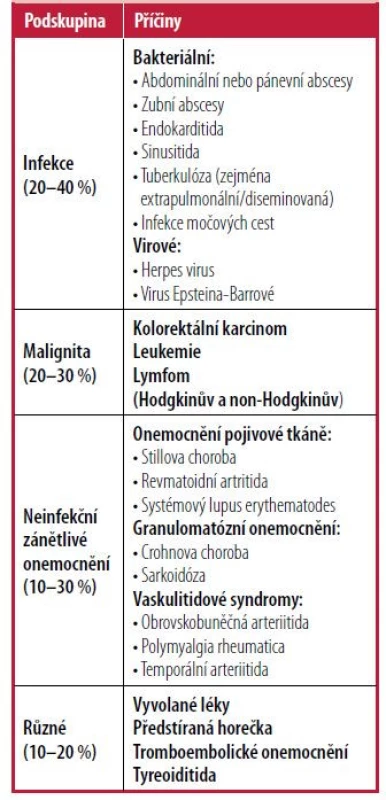
Upraveno podle Hersch EC, Oh RC. Prolonged febrile illness and fever of unknown origin in adults. Am Fam Physician. 2014;90(2):93. Diagnostický postup – primární diagnostika
Klíčová doporučení pro praxi 
A = konzistentní, kvalitní důkazy orientované na pacienta; B = nekonzistentní důkazy nebo důkazy s omezenou kvalitou zaměřené na pacienta; C = konsenzus, důkazy zaměřené na nemoci, obvyklá praxe, znalecký posudek nebo série případů.
Informace o systému hodnocení důkazů SORT naleznete na https://www.aafp.org/afpsort.Včasná identifikace a přesná lokalizace příčiny jsou klíčové, protože diagnostické zpoždění zhoršuje výsledky a přispívá k úmrtím;2 neexistují však žádné doporučené postupy založené na důkazech pro diagnostický postup u FUO. V důsledku toho jsou doporučené postupy z velké části založeny na názorech odborníků. Obrázek 1 nastiňuje navrhovaný přístup k hodnocení FUO, počínaje komplexní anamnézou a fyzikálním vyšetřením. 6 Počáteční anamnéza by měla zahrnovat kompletní popis symptomů pacienta a historii cestování; pracovní historii; bydlení a domácí prostředí; nedávné užívání léků; užívání tabáku, alkoholu a rekreačních drog; kontakt se zvířaty nebo nemocnými lidmi; rodinnou anamnézu nádorových a zánětlivých onemocnění.7, 8 Fyzikální vyšetření by mělo zahrnovat minimálně vyšetření kůže, orofaryngu (se zvláštním důrazem na chrup), srdce, břicha, lymfatických uzlin a genitálií.8, 9
Obr. 1. Doporučené hodnocení dlouhotrvající horečky a horečky neznámého původu.
Upraveno se svolením Hersch EC, Oh RC. Prolonged febrile illness and fever of unknown origin in adults. Am Fam Physician. 2014;90(2):95.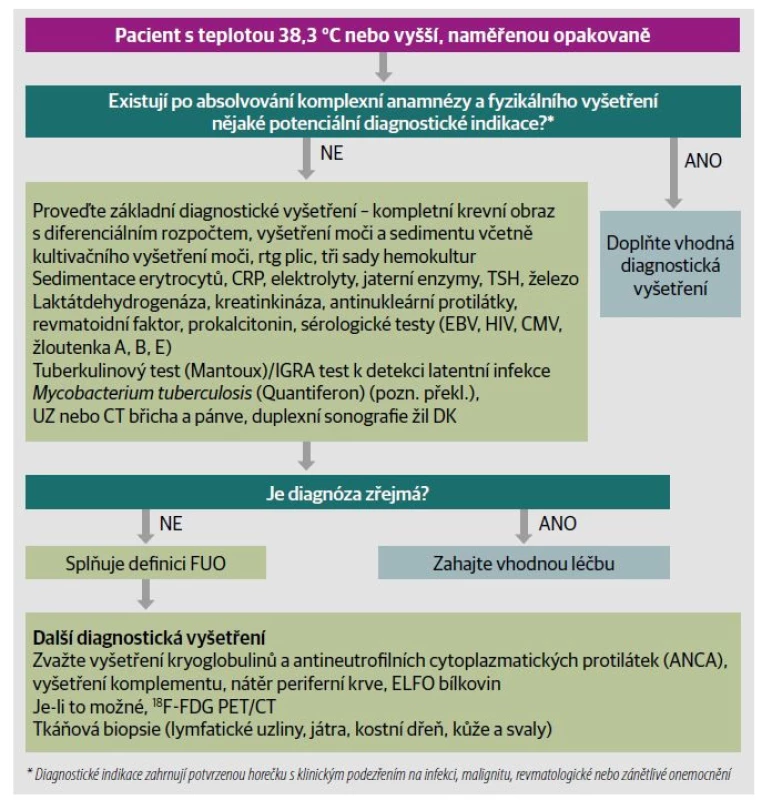
Je důležité vyloučit předstíranou horečku, která byla hlášena až v 9 % případů. 10 Podezřelá by měla být horečka trvající déle než šest měsíců a u zdravotnického personálu. Na diagnózu předstírané horečky by také měly poukázat příznaky, jako jsou vysoké teploty bez tachykardie nebo tepla kůže či neobvyklé průběhy horečky (např. krátké skoky, ztráta večerního maxima, absence horečky v přítomnosti třetí osoby).1, 2, 8, 10
Je důležité potvrdit přítomnost horečky a jakýkoli časový vzorec, který může projevit. Několik infekčních etiologií, včetně malárie a tuberkulózy, vykazuje klasické horečkové vzorce.8,10 Tabulka 2 shrnuje nálezy fyzikálního vyšetření, které mohou pomoci zúžit možnou etiologii FUO.8
Tab. 2. Nálezy fyzikálního vyšetření, které naznačují možnou etiologii horečky neznámého původu 
Informace z citace 8. Pokud je přítomen jeden nebo více těchto příznaků, je třeba před zahájením obecnějšího hodnocení vyloučit související stavy. Přestože tyto příznaky najdeme až u 97 % pacientů, vedou k diagnóze pouze u 62 % pacientů s FUO.4, 11, 12
Pokud není přítomen žádný ze znaků uvedených v tabulce 28 nebo pokud byla vyloučena související onemocnění, mělo by být dokončeno počáteční diagnostické vyšetření (viz Obr. 1).
Hodnocení infekcí
Infekční etiologie představují převládající počet časných diagnóz při hodnocení FUO.13 Proto by počáteční vyšetření mělo zahrnovat kompletní krevní obraz s diferenciálem, analýzu moči s kultivací, tři sady hemokultur (sada obsahuje pár aerobních a anaerobních lahviček, přičemž každá lahvička obsahuje 10 ml krve) odebrané ze tří různých míst ve stejnou dobu a rentgen hrudníku. Sedimentace erytrocytů (FW) a CRP jsou užitečné ukazatele akutní fáze, protože mají vysokou citlivost na infekci a zánět a mají vysokou prediktivní hodnotu pro zánětlivé příčiny.1, 14, 15 Zvýšená hladina prokalcitoninu 0,5 μg/l nebo více je spojena se závažnými bakteriálními infekcemi. 16
Hodnocení specifických infekcí zahrnuje sérologické testování na virus Epsteina-Barrové, cytomegalovirus, hepatitidu A, B a E, HIV, acidorezistentní bacilové kultury, stejně jako kožní testy na tuberkulózu (tuberkulinový test), IGRA (interferon-gamma release assay – Quantiferon).17 Poslední dva zmiňované testy však nemohou vyloučit aktivní tuberkulózu plic, proto by měl být proveden rtg hrudníku k vyloučení pneumonie a plicní tuberkulózy. Echokardiografie je užitečná při vyšetření infekční endokarditidy. Důležité je pamatovat na to, že míra infekční endokarditidy roste u mladších pacientů částečně kvůli injekčnímu užívání drog.18 Ultrazvuk nebo CT břicha a pánve může pomoci při identifikaci abscesů.17 Ultrazvuk je často doporučením první volby, protože má nižší náklady a není spojen s radiační expozicí, nicméně CT má vysokou senzitivitu (92 % pro CT břicha) a specificitu (60 % až 70 %) při určování etiologie FUO.11
Hodnocení malignit
Výrazně zvýšená laktátdehydrogenáza může ukazovat na lymfom nebo leukemii.11, 19 Zvýšený feritin, i když není specifický, lze pozorovat u myeloproliferativních poruch.19 K vyhodnocení možné malignity se u pacientů s FUO doporučuje CT hrudníku a břicha. 17
Hodnocení zánětlivých onemocnění
V prospektivní studii byly třemi nejčastějšími zánětlivými stavy u FUO Stillova choroba, vaskulitida velkých cév a polymyalgia rheumatica.20 Zvýšený počet bílých krvinek, zvýšená ESR a extrémně zvýšená hladina feritinu (více než 1000 ng/ml [1000 mg/l]) bývají přítomny u Stillovy choroby u dospělých.21 Zvýšené hladiny FW, feritinu a kreatinkinázy musí vést k podezření na temporální arteriitidu, naopak normální FW má pro totéž negativní prediktivní hodnotu.14, 15 Kromě charakteristických znaků mohou být FW a CRP užitečné při zvažování polymyalgia rheumatica.22
Zvýšená FW, CRP, revmatoidní faktor a/nebo antinukleární protilátky mohou nasvědčovat revmatoidní artritidě nebo systémovému lupus erythematodes jako možné příčině FUO. Pacienti se sarkoidózou mohou vykazovat charakteristické nálezy na rentgenovém snímku hrudníku nebo CT, včetně intersticiálního plicního onemocnění a hilové adenopatie. 23 Podobně může nález ztluštění střevní stěny na CT břicha poukazovat na Crohnovu chorobu.24
Vyhodnocení různých příčin
Duplexní ultrazvukové vyšetření žil dolních končetin může vyloučit žilní tromboembolismus, který v jedné studii představoval etiologii FUO u 6 % pacientů. 25 Zvýšená hladina TSH by měla vyvolat podezření na tyreoiditidu jako etiologii FUO; u tyreoiditidy může být hladina hormonu stimulujícího štítnou žlázu také nízká.17 Kromě toho může další etiologii pomoci identifikovat stav elektrolytů a jaterních enzymů.
Sekundární hodnocení
Laboratorní metody
Zánětlivé onemocnění střev by mělo být považováno za etiologii FUO, pokud etiologii neprokazuje počáteční vyšetření. Laktoferin a kalprotektin ve stolici jsou markery, které jsou specifické pro identifikaci střevního zánětu ze zánětlivého onemocnění střev.26
Zobrazovací metody
Pokud rentgen hrudníku a CT břicha a pánve nic neodhalí, je nutné další zobrazení. 5 Nukleární zobrazovací metody jsou obecně citlivé, ale ne specifické při hodnocení FUO, s výjimkou skenů na bázi technecia, které jsou necitlivé, ale vysoce specifické (93 % až 94 %).1, 5 Tyto metody jsou spojeny s nižší radiační expozicí než konvenční radiografie nebo CT, skenování na bázi technecia může být užitečné při lokalizaci potenciálních infekčních nebo zánětlivých ložisek.1, 5 Cílené zobrazování magnetickou rezonancí je užitečné při podezření na suspektní fokální etiologie, jako je např. epidurální absces, ale může být méně přesné v časných stadiích zánětlivých a infekčních onemocnění.5, 27 Údaje z malých retrospektivních studií naznačují, že celotělové zobrazení magnetickou rezonancí může být užitečné při detekci zánětlivých ložisek u velkého počtu pacientů, ale jsou zapotřebí další prospektivní studie.28 18F-FDG-PET/CT (PET/CT vyšetření pomocí fluorodeoxyglukózy značené radioaktivním fluorem 18F) je vysoce citlivá metoda pro diagnostiku infekčních, zánětlivých a neoplastických procesů a umožňuje celotělový screening. 3, 20, 25, 29 Některé údaje ukazují, že 18F-FDG-PET/CT skeny mohou být nákladově efektivní, pokud se použijí v časné diagnostice, protože eliminují četná nákladná a invazivní vyšetření a zkrátí dobu hospitalizace.29
Biopsie
Biopsie jsou užitečné při stanovení symptomů ukazujících na konkrétní diagnózu. Biopsie kostní dřeně je vysoce výtěžný test, zejména při klinickém a laboratorním obrazu odpovídajícím hematologickému onemocnění.30–33 Jedna studie zjistila, že časná biopsie kostní dřeně ukázala abnormality kostní dřeně u 96,2 % pacientů s FUO a poskytla specifickou diagnózu u 23,7 %.30 Biopsie kostní dřeně byla také použita jako rychlý diagnostický nástroj u pacientů s komorbidní HIV/AIDS a FUO.30,34 Kultivace kostní dřeně však mají extrémně nízkou diagnostickou výtěžnost u imunokompetentních pacientů a pro tuto populaci se nedoporučují.1,30
Biopsie temporální arterie zůstává užitečná u pacientů starších 55 let jako nízkorizikové vyšetření k vyloučení obrovskobuněčné arteriitidy jako příčiny FUO, i když na popularitě získává 18FFD G-PET/CT sken jako rychlá, přesná a neinvazivní diagnostická metoda.1, 31, 33, 35 Jaterní biopsie má trvalou roli při hodnocení FUO, protože má nízké riziko poškození a poskytuje diagnostickou výtěžnost 14 % až 27 %, což se nemění navzdory pokroku v neinvazivním zobrazování. 1, 33, 36 Biopsie lymfatických uzlin je užitečná v případech generalizované lymfadenopatie, ale není užitečná, pokud byla adenopatie omezena na cervikální nebo inguinální oblasti.33 Biopsie kůže a svalů měla při provádění v podezřelých oblastech slušné diagnostické výsledky*.34 Explorativní laparotomie a laparoskopie již nejsou preferovány, protože se zvýšila přesnost neinvazivního diagnostického zobrazení, ale malé studie ukázaly, že explorativní laparoskopie může být relativně bezpečným a přesným posledním krokem při hodnocení FUO.1, 37
Empirická léčba a doporučení
Empirická antimikrobiální terapie nebyla při léčbě FUO prokázána jako účinná. Navíc taková léčba může zpozdit vyhodnocení skutečné příčiny horeček.38 Empirické terapii je proto třeba se vyhnout, s výjimkou neutropenických, imunokompromitovaných a/nebo kriticky nemocných pacientů.39 Neutropeničtí pacienti, kteří jsou febrilní, by měli dostávat širokospektrá antibiotika a potenciálně antimykotika kvůli vysokému výskytu závažných bakteriálních a invazivních mykotických infekcí v této populaci.40
Až u 75 % pacientů s FUO dojde ke spontánnímu ústupu horeček.1, 11, 12, 38 Pokud alespoň po úvodním vyšetření není stanovena žádná diagnóza a horečka přetrvává, může být vhodná konzultace infekčního onemocnění, revmatologie nebo hematologie/onkologie. Přesné načasování konzultace by mělo být založeno na klinickém stavu pacienta a výsledcích vyšetření.
Tento článek aktualizuje předchozí články na toto téma od Hersch a Oh6 a od Roth a Basell.41
Zdroje dat: Vyhledávání v literatuře bylo provedeno s vyhledávacími výrazy PubMed, které zahrnovaly horečku neznámého původu, přetrvávající horečku u dospělých. Vyhledávání Essential Evidence Plus zahrnovalo relevantní POEM, recenze Cochrane, pravidla klinického rozhodování a cílené vyhledávání PubMed. Data vyhledávání: 29. března až 28. dubna 2021; 23. července 2021; 22. září 2021.
Autoři:
AÏSHA DAVID, MD, je místopředsedkyní pro diverzitu, spravedlnost a inkluzi a klinickou asistentkou na katedře rodinného lékařství na University of Iowa Carver College of Medicine, Iowa City.
JEFFREY D. QUINLAN, MD, FAAFP, je profesor, předseda a výkonný pracovník oddělení na katedře rodinné medicíny na University of Iowa Carver College of Medicine.
Článek v původním znění:
Am Fam Physician 2022;105(2):137–143.
Překlad: J. Moravcová
Publikováno se souhlasem AAFP.
Chráněno autorským právem.
* Například při podezření na zánětlivé myopatie. V důsledku ložiskového charakteru některých myopatií (polymyozitidy) nemusejí být vždy v odebraném vzorku patologické změny zastiženy.
Aïsha David, MD
University of Iowa Carver College of Medicine,
Iowa City, Iowa
Jeffrey D. Quinlan, MD
University of Iowa Carver College of Medicine,
Iowa City, Iowa
Zdroje
1. Mourad O, Palda V, Detsky AS. A comprehensive evidence-based approach to fever of unknown origin. Arch Intern Med 2003;163(5):545–551.
2. Arnow PM, Flaherty JP. Fever of unknown origin. Lancet 1997;350(9077):575–580.
3. Nazar AH, Naswa N, Sharma P, et al. Spectrum of 18F-FDG PET/CT findings in patients presenting with fever of unknown origin. AJR Am J Roentgenol 2012;199(1):175–185.
4. Knockaert DC, Vanderschueren S, Blockmans D. Fever of unknown origin in adults: 40 years on. J Intern Med 2003;253(3):263–275.
5. Hayakawa K, Ramasamy B, Chandrasekar PH. Fever of unknown origin: an evidence - based review. Am J Med Sci 2012;344(4):307–316.
6. Hersch EC, Oh RC. Prolonged febrile illness and fever of unknown origin in adults. Am Fam Physician 2014;90(2):91–96. Accessed August 18, 2021. https://www.aafp.org/ afp/2014/0715/p91.html.
7. Beresford RW, Gosbell IB. Pyrexia of unknown origin: causes, investigation and management. Intern Med J 2016;46(9):1011–1016.
8. Cunha BA, Lortholary O, Cunha CB. Fever of unknown origin: a clinical approach. Am J Med 2015;128(10):1138.e1–1138.e15.
9. Manappallil R, Manuel R, Shalu S, et al. Fever of unknown origin: a dental aetiology. Int J Med Sci Clin Invent 2016;3(12):2424–2426.
10. Aduan RP, Fauci AS, Dale DC, et al. Factitious fever and self-induced infection: a report of 32 cases and review of the literature. Ann Intern Med 1979;90(2):230–242.
11. Bleeker-Rovers CP, Vos FJ, de Kleijn EMHA, et al. A prospective multicenter study on fever of unknown origin: the yield of a structured diagnostic protocol. Medicine (Baltimore) 2007;86(1):26–38.
12. de Kleijn EMHA, Vandenbroucke JP, van der Meer JWM; Netherlands FUO Study Group. Fever of unknown origin (FUO). I. A prospective multicenter study of 167 patients with FUO, using fixed epidemiologic entry criteria. Medicine (Baltimore) 1997;76(6):392–400.
13. Cunha BA. Fever of unknown origin: focused diagnostic approach based on clinical clues from the history, physical examination, and laboratory tests. Infect Dis Clin North Am 2007;21(4):1137–1187, xi.
14. Limper M, de Kruif MD, Duits AJ, et al. The diagnostic role of procalcitonin and other biomarkers in discriminating infectious from non-infectious fever. J Infect 2010;60(6):409–416.
15. van der Geest KSM, Sandovici M, Brouwer E, et al. Diagnostic accuracy of symptoms, physical signs, and laboratory tests for giant cell arteritis: a systematic review and meta-analysis. JAMA Intern Med 2020;180(10):1295–1304.
16. Durnaś B, Wątek M, Wollny T, et al. Utility of blood procalcitonin concentration in the management of cancer patients with infections. Onco Targets Ther 2016;9 : 469–475.
17. Wright WF, Auwaerter PG. Fever and fever of unknown origin: review, recent advances, and lingering dogma. Open Forum Infect Di. 2020;7(5):ofaa132.
18. Wong CY, Zhu W, Aurigemma GP, et al. Infective endocarditis among persons aged 18–64 years living with human immunodeficiency virus, hepatitis C infection, or opioid use disorder, United States, 2007–2017. Clin Infect Dis 2021;72(10):1767–1781.
19. Cunha BA. Fever of unknown origin: clinical overview of classic and current concepts [published correction appears in Infect Dis Clin North Am. 2008; 22(2): xv]. Infect Dis Clin North Am 2007;21(4):867–915, vii.
20. Schönau V, Vogel K, Englbrecht M, et al. The value of 18F-FDG-PET/CT in identifying the cause of fever of unknown origin (FUO) and inflammation of unknown origin (IUO): data from a prospective study. Ann Rheum Dis 2018;77(1):70–77.
21. Fautrel B, Le Moël G, Saint-Marcoux B, et al. Diagnostic value of ferritin and glycosylated ferritin in adult onset Still’s disease. J Rheumatol 2001;28(2):322–329.
22. Cantini F, Salvarani C, Olivieri I, et al. Erythrocyte sedimentation rate and C-reactive protein in the evaluation of disease activity and severity in polymyalgia rheumatica: a prospective follow-up study. Semin Arthritis Rheum 2000;30(1):17–24.
23. Soto-Gomez N, Peters JI, Nambiar AM. Diagnosis and management of sarcoidosis. Am Fam Physician 2016;93(10):840–848. Accessed August 31, 2021. https://www. aafp.org/afp/2016/0515/p840.html.
24. Raman SP, Horton KM, Fishman EK. Computed tomography of Crohn’s disease: the role of three dimensional technique. World J Radiol 2013;5(5):193–201.
25. Aburahma AF, Saiedy S. Deep vein thrombosis as probable cause of fever of unknown origin. W V Med J 1997;93(1):368–370.
26. Kane SV, Sandborn WJ, Rufo PA, et al. Fecal lactoferrin is a sensitive and specific marker in identifying intestinal inflammation. Am J Gastroenterol 2003;98(6):1309–1314.
27. Georga S, Exadaktylou P, Petrou I, et al. Diagnostic value of 18F-FDG-PET/CT in patients with FUO. J Clin Med 2020;9(7):2112–2131.
28. Tavakoli AA, Reichert M, Blank T, et al. Findings in whole body MRI and conventional imaging in patients with fever of unknown origin – a retrospective study. BMC Med Imaging 2020;20(1):94–100.
29. Kouijzer IJE, Mulders-Manders CM, Bleeker-Rovers CP, et al. Fever of unknown origin: the value of FDG-PET/CT. Semin Nucl Med 2018;48(2):100–107.
30. Hot A, Jaisson I, Girard C, et al. Yield of bone marrow examination in diagnosing the source of fever of unknown origin. Arch Intern Med 2009;169(21):2018–2023.
31. Mulders-Manders C, Simon A, Bleeker-Rovers C. Fever of unknown origin. Clin Med (Lond) 2015;15(3):280–284.
32. Ben-Baruch S, Canaani J, Braunstein R, et al. Predictive parameters for a diagnostic bone marrow biopsy specimen in the work-up of fever of unknown origin. Mayo Clin Proc 2012;87(2):136–142.
33. de Kleijn EM, van Lier HJ, van der Meer JW; Netherlands FUO Study Group. Fever of unknown origin (FUO). II. Diagnostic procedures in a prospective multicenter study of 167 patients. Medicine (Baltimore) 1997;76(6):401–414.
34. Quesada AE, Tholpady A, Wanger A, et al. Utility of bone marrow examination for workup of fever of unknown origin in patients with HIV/AIDS [published corrections appear in J Clin Pathol. 2015;68(7):577 and J Clin Pathol. 2015;68(6):487]. J Clin Pathol 2015;68(3):241–245.
35. Petersdorf RG, Beeson PB. Fever of unexplained origin: report on 100 cases. Medicine (Baltimore) 1961;40 : 1–30.
36. Holtz T, Moseley RH, Scheiman JM. Liver biopsy in fever of unknown origin. A reappraisal. J Clin Gastroenterol 1993;17(1):29–32.
37. Arch-Ferrer JE, Velázquez-Fernández D, Sierra-Madero J, et al. Laparoscopic approach to fever of unknown origin. Surg Endosc 2003;17(3):494–497.
38. Mulders-Manders CM, Engwerda C, Simon A, et al. Long-term prognosis, treatment, and outcome of patients with fever of unknown origin in whom no diagnosis was made despite extensive investigation: a questionnaire based study. Medicine (Baltimore) 2018;97(25):e11241.
39. Durack DT, Street AC. Fever of unknown origin – reexamined and redefined. Curr Clin Top Infect Dis 1991;11 : 35–51.
40. Freifeld AG, Bow EJ, Sepkowitz KA, et al.; Infectious Diseases Society of America. Clinical practice guideline for the use of antimicrobial agents in neutropenic patients with cancer: 2010 update by the Infectious Diseases Society of America. Clin Infect Dis 2011;52(4):e56–e93.
41. Roth AR, Basello GM. Approach to the adult patient with fever of unknown origin. Am Fam Physician 2003;68(11):2223–2229. https://www.aafp.org/afp/2003/1201/p2223.html.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
2022 Číslo 2- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Na inkontinenční pomůcky nově dosáhne více pacientů
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
-
Všechny články tohoto čísla
- Úvodní slovo
- Nové registrace v Evropě
- Horečky nejasného původu u dospělých
- Komentář k článku Horečky nejasného původu u dospělých
- Terminální stadium selhání ledvin: lékařská péče
- Komentář k článku Terminální stadium selhání ledvin: lékařská péče
- Novinky v očkování v ordinaci všeobecného praktického lékaře
- Zapomínáme na prevenci chřipky?
- Lékový profil: Apexxnar
- Multisystémový zánětlivý syndrom u dětí spojený s COVID-19: etiologie, patofyziologie a příznaky
- Úzkostná porucha „všedního dne“ a moderní léčebné strategie
- Diagnostika a terapie demencí – stručný praktický návod
- Červené oko v ordinaci praktického lékaře
- „Bez ordinování bych nebyl pro studenty ani kolegy dostatečně přesvědčivý“
- Nové možnosti v diagnostice a léčbě polyneuropatií
- Kdy odeslat hypertonika do centra pro hypertenzi?
- Moderní možnosti v léčbě plicní hypertenze
- Transthyretinová amyloidóza srdce: mysleme na ni!
- Aterosklerotické postižení karotických tepen – diagnostika a léčba symptomatických a asymptomatických stenóz
- Probiotika v prevenci a léčbě onemocnění u dětí v roce 2022
- Diagnosticky užitečné artefakty v bedside sonografii
- Léčba úzkosti v první linii
- Terapie budoucnosti – základní principy a možnosti využití genové terapie
- Znalostní test: 2 kredity ČLK
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Aterosklerotické postižení karotických tepen – diagnostika a léčba symptomatických a asymptomatických stenóz
- Nové možnosti v diagnostice a léčbě polyneuropatií
- Terminální stadium selhání ledvin: lékařská péče
- Červené oko v ordinaci praktického lékaře
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



