-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Léčba hypertenze komplikované srdečním selháním
Autoři: MUDr. Vysočanová Petra
Působiště autorů: Interní kardiologická klinika FN Brno, MU Brno
Vyšlo v časopise: Svět praktické medicíny, 2, 2021, č. 3, s. 41-45
Kategorie: Medicína v ČR: přehledový článek
Souhrn
Vysoký krevní tlak je nejčastější komplikující onemocnění u pacientů se srdečním selháním (SS) a většina léků, které mají prokázaný vliv na zlepšení prognózy v této populaci, snižuje také krevní tlak (TK). Přesto u všech pacientů se SS dosud není zcela jasný vztah mezi hodnotou krevního tlaku a klinickým prospěchem ani vztah mezi redukcí krevního tlaku a jejich prognózou. Pro pacienty se srdečním selháním se sníženou funkcí levé komory máme řadu doporučené medikace, jak snižující TK, tak příznivě ovlivňující prognózu. Pro pacienty se srdečním selháním se zachovalou ejekční frakcí (EF) je optimální léčebná strategie dosud nejasná. Při snížení krevního tlaku je potřeba nejen cílit na doporučenou hodnotu krevního tlaku (pro většinu kolem 130/80 mmHg), ale i dbát na individuální toleranci a možné nežádoucí účinky vyplývající jak z poklesu TK, tak použité medikace u konkrétního pacienta. Důsledná léčba vysokého TK snižuje rozvoj srdečního selhání minimálně o 30 %. Léčba hypertenze u již manifestního srdečního selhání snižuje jeho projevy, zlepšuje srdeční funkci a příznivě působí na prognózu nemocných.
Hypertenze je nejčastějším kardiovaskulárním onemocněním současnosti. Dříve nebo později se vyskytne téměř u poloviny dospělých. Je nejen samostatným onemocněním, ale také významným rizikovým faktorem dalších kardiovaskulárních chorob, jako jsou mozkové příhody, ischemická choroba srdeční a srdeční selhání. Déletrvající hypertenze je jednou z důležitých příčin rozvoje pozdějšího SS. V metaanalýze 23 studií s antihypertenzivy se objevilo SS u 28,9 % hypertoniků. Uvádí se, že vysoký TK zvyšuje pravděpodobnost SS u mužů dvojnásobně, u žen dokonce trojnásobně. Negativní vliv hypertenze není dán jen vznikem hypertrofie levé srdeční komory a pozdější diastolické dysfunkce, ale také tím, že přispívá k rozvoji aterosklerózy koronárních cév, která způsobuje ischemii a může vyústit do systolické dysfunkce levé srdeční komory.
Epidemiologie a prognóza
Chronické srdeční selhání se v naší současné dospělé populaci objevuje asi ve 2–3 %, u starších 70 let až v 10 %. Kvůli závažnému průběhu s výrazně limitovanou kvalitou života a špatné prognóze se stává zátěží pro zdravotnický systém. Počet hospitalizací pro SS se za posledních 20 let zvýšil v rozvinutých zemích téměř čtyřnásobně. V současné době při správné kontrole hypertenze je nejčastější příčinou chronického SS ischemická choroba srdeční (50–70 %) a dilatační kardiomyopatie (20–30 %). Chlopenní vady vrozené či získané se na celkovém výskytu CHSS podílejí asi 10 %, samotná hypertenze asi 10–20 %. Prevalence hy pertenze u osob s chronickým srdečním selháním je ale mnohem vyšší, asi 60–70 %. Obě tato onemocnění se tedy často vyskytují společně a vzájemně se ovlivňují. V populačních studiích jsou vyšší hodnoty TK spojeny s vyšším vý skytem kardiovaskulárních komplikací, včetně srdečního selhání hlavně u mladších nemocných (do 60 let věku), u starších 80 let již tato závislost jasně neplatí. Obecně lze říct, že antihypertenzní terapie významně snižuje incidenci srdečního selhání. Už pouhé snížení TK o 10/5 mmHg vedlo podle metaanalýzy 68 studií s antihypertenzivy k poklesu výskytu srdečního selhání až o 43 %.
Evropská kardiologická společnost v současné době dělí SS podle ejekční frakce (EF) levé komory do tří skupin: SS se sníženou EF (heart failure with reduced ejection fiction – HFrEF) s EF levé komory (LK) < 40 %, s mírně sníženou EF (heart failure with midrange ejection fraction – HFmrEF) s EF LK 41 – 50 % a SS se zachovalou EF (heart failure with preserved ejection fraction – HFpEF) s EF LK > 50 % . Tyto skupiny nemocných se významně liší etiologií SS, patofyziologií, doporučovaným terapeutickým postupem i prognózou. A toto dělení má vliv také na doporučovanou antihypertenzní léčbu, razanci snižování krevního tlaku a na cílové hodnoty TK.
Cílové hodnoty krevního tlaku
I když není pochyb, že antihypertenzní léčba snižuje výskyt srdečního selhání u pacientů s hypertenzí, nepanuje jednota, jaká je pro ně hodnota optimálního cílového TK. Podle Doporučení EHS z roku 2018 je nezbytné snížit TK pod 140/90 mmHg. Ve známé studii SPRINT pacienti profitovali z přísnější kontroly TK, která snížila o 36 % výskyt akutní dekompenzace srdečního selhání, i když v obou skupinách nebyl rozdíl v použití diuretik v antihypertenzní léčbě. I na základě tohoto výsledku je u hypertoniků se stabilizovaným CHSS aktuálně doporučován optimální cílový systolický TK mezi 120–130 mmHg, pokud jsou tyto hodnoty pacienty tolerovány. Opatrnost je namístě u nemocných starých, křehkých, s renální insuficiencí a s nedávnou atakou akutní srdeční dekompenzace. Podle observačních studií je potřeba počítat s rizikem výskytu J křivky mezi systolickým TK a kardiovaskulární mortalitou a morbiditou u pacientů se srdečním selháním. Je dosud nezodpovězenou otázkou, zdali je velmi nízký systolický TK sám škodlivý, nebo je jen známkou špatného zdravotního stavu. Podle některých analýz při poklesu systolického TK pod 110 mmHg stoupá riziko hospitalizací pro srdeční selhání i u nemocných na maximální doporučené terapii. Snížení krevního tlaku musí být opatrné hlavně u pacientů hospitalizovaných pro akutní srdeční selhání, protože podle korejského registru měli pacienti s TK nižším než 130/70 mmHg v momentě propuštění horší prognózu a častější rehospitalizace pro SS.
Léčba hypertenze a srdeční selhání se sníženou funkcí levé komory (HFrEF)
Všechny léky, které jsou doporučeny k léčbě HFrEF, protože snižují kardiovaskulární i celkovou mortalitu, snižují současně krevní tlak. Dosud není zcela jasné, jestli jejich benefit je dán přímým poklesem TK, nebo jejich přímým efektem – neurohumorální modulací. Proto je doporučeno podání a následná up-titrace všech tří základních skupin léků (blokátory RAAS, betablokátory a blokátory mineralokortikoidních receptorů) bez ohledu na vstupní tlak. Je jasné, že u nemocných se vstupně vyšším TK lze dosáhnout maximální léčby srdečního selhání podle doporučení snáz. Role cílového tlaku je tedy pro tuto populaci odlišná. Je to hodnota krevního tlaku, které se snažíme dosáhnout u hypertoniků se vstupně zvýšeným TK, ale která nás nesmí uspokojit ani odradit od dosažení kompletní léčby srdečního selhání.
První volbou u hypertoniků s HFrEF jsou léky ze skupiny blokátorů renin-angiotenzinového systému (RAAS) – inhibitory angiotenzin konvertujícího enzymu (ACEI), antagonisté receptoru AT1 (ARB) a angiotensin receptor neprilysin inhibitor (ARNI). ACEI jsou v léčbě používány již více než 20 let, prokazatelně snižují celkovou mortalitu i morbiditu nemocných ve všech stadiích SS. Kromě kontroly TK také zvyšují srdeční výdej, zmírňují symptomy srdečního selhání a zpomalují progresi srdeční dysfunkce. ARB nejsou lepší ani v léčbě hypertenze, ani ve snížení mortality ve srovnání s ACEI, ale jsou lépe tolerované, protože nevyvolávají dráždivý kašel (až u 10 % nemocných užívajících ACEI). Sakubitril/valsartan je zatím jediným představitelem lékové skupiny ARNI. U pacientů s HFrEF bylo prokázáno, že duální inhibice neprilysinu a receptoru angiotenzinu II je mnohem efektivnější na snížení rizika úmrtí a hospitalizace pro SS než konvenční léčba ACEI při srovnatelném poklesu TK (ale s vyšším rizikem hypotenze).
Betablokátory, zejména metoprolol, bisoprolol, nebivolol a karvedilol, rovněž patří mezi základní antihypertenziva používaná u pacientů se současným HFrEF, bez ohledu na etiologii srdeční dysfunkce. Snižují celkovou i kardiovaskulární mortalitu, snižují riziko náhlé smrti, redukují výskyt maligních arytmií a zpomalují progresi SS. Společně s ACEI mají aditivní účinek a jejich kombinace, a to i fixní, je doporučena jako první volba v léčbě právě u hypertoniků se srdečním selháním nebo symptomatickou ICHS.
Diuretika, převážně kličková, používáme jako symptomatické léky, které redukují městnání a otoky a jsou schopny snížit TK díky ovlivnění hypervolemie. Jejich úloha v ovlivnění TK je jen okrajová, používáme co nejnižší dávku, která vede ke kontrole hypervolemie a městnání.
Antagonisté mineralokortikoidních receptorů – spironolakton a eplerenon – mají být podávány u všech pacientů s HFrEF, kteří jsou symptomatičtí i přes léčbu blokátory RAAS a betablokátory, s cílem snížit mortalitu a hospitalizace pro srdeční selhání. Zatímco u běžné populace patří v léčbě hypertenze mezi léky používané do čtyřkombinace u rezistentní hypertenze, u populace hypertoniků s HFrEF předbíhají blokátory kalciových kanálů a používají se už jako třetí lék do kombinace.
Blokátory kalciových kanálů (CAB), a to pouze amlodipin, případně felodipin, používáme pouze tehdy, pokud výše uvedené léky nestačí ke kontrole TK. Tyto CAB nesnižují srdeční funkci a nezvyšují mortalitu, a jsou tak bezpečné a dobře tolerované. Verapamil a diltiazem jsou pro svůj negativně inotropní efekt a riziko zhoršení srdečního selhání u pacientů s HFrEF kontraindikované.
Ke kontrole TK není vhodné používat moxonidin a antagonisty alfa-receptorů (doxazosin).
Rezistentní hypertenze je u nemocných s HFrEF vzácná a je spíše protektivním faktorem, protože pacienti s rezistentní hypertenzí mají méně rehospitalizací i nižší jednoroční mortalitu. (zřejmě díky lepší toleranci vyšších dávek blokátorů RAAS a betablokátorů). Pro pacienty s HFpEF tento efekt neplatí!
Novou skupinou, která vstoupila mezi léky doporučované u pacientů se srdečním selháním, jsou glifloziny, inhibitory SGLT2. Jedná se o perorální antidiabetika, která působí i snížení systolického TK a překvapivě významně zlepšují také kardiovaskulární prognózu (snižují KV morbiditu i mortalitu, zejména rozvoj SS). V nedávno publikovaných studiích DAPA-HF a EMPEROR s dapagliflozinem a empagliflozinem došlo k významnému snížení hospitalizací (o 30 %) a poklesu kardiovaskulární i celkové mortality. Lze předpokládat zařazení této skupiny do doporučených postupů k léčbě srdečního selhání, které mají být letos publikovány. Vzhledem k tomu, že ovlivňují i TK, jistě bude mít jejich použití vliv i na používanou antihypertenzní léčbu.
Léčba hypertenze a srdeční selhání se zachovalou funkcí levé komory (HFpEF)
Významná část nemocných s klinickým syndromem SS má normální nebo téměř normální systolickou funkci levé srdeční komory (HFpEF). Srdeční selhání se rozvíjí kvůli zhoršující se diastolické funkci. Tato jednotka představuje narůstající medicínský problém především kvůli vzestupu své prevalence. Prevalence HFpEF se nyní odhaduje až na 50 %. Jedná se o velmi heterogenní skupinu nemocných se značnou polymorbiditou. Až 55 % nemocných s HFpEF má pět a více kardiálních i nekardiálních komorbidit. Oproti HFrEF se častěji jedná o starší ženy, které jsou obézní a mají hypertenzi, diabetes a fibrilací síní, výjimečně infarkt myokardu. V úvodu se téměř vždy objevuje zhoršení tolerance zátěže, hlavně při psychickém stresu, a postupně se přidávají další symptomy srdečního selhání. Dlouhodobá prognóza záleží zejména na tíži symptomů a hodnotě natriuretických peptidů, ale je zřejmě jen mírně lepší než u HFrEF. Prognóza nemocných s HFpEF po hospitalizaci pro akutní SS je již prakticky stejná jako u pacientů s HFrEF. Léčebná strategie u nemocných s HFpEF není zcela jasná. V dosud provedených studiích u pacientů s HFpEF se ukázalo, že léky zlepšující průběh onemocnění u HFrEF mají u pacientů s HFpEF neutrální dopad na snížení mortality a morbidity ve srovnání s placebem. Ani u látek inhibujících renin-angiotenzin-aldosteronový systém (RAAS) nebylo dosaženo u pacientů s HFpEF očekávaného snížení rizika úmrtí a hospitalizace. Na základě těchto výsledků se doporučení odborných společností zaměřují na léčbu komplikujících onemocnění – arteriální hypertenze, ischemické choroby srdeční a fibrilace síní, které jsou nejčastějšími komorbiditami HFpEF.
Obr. 1. Diagram vhodné antihypertenzní terapie podle typu srdečního selhání. 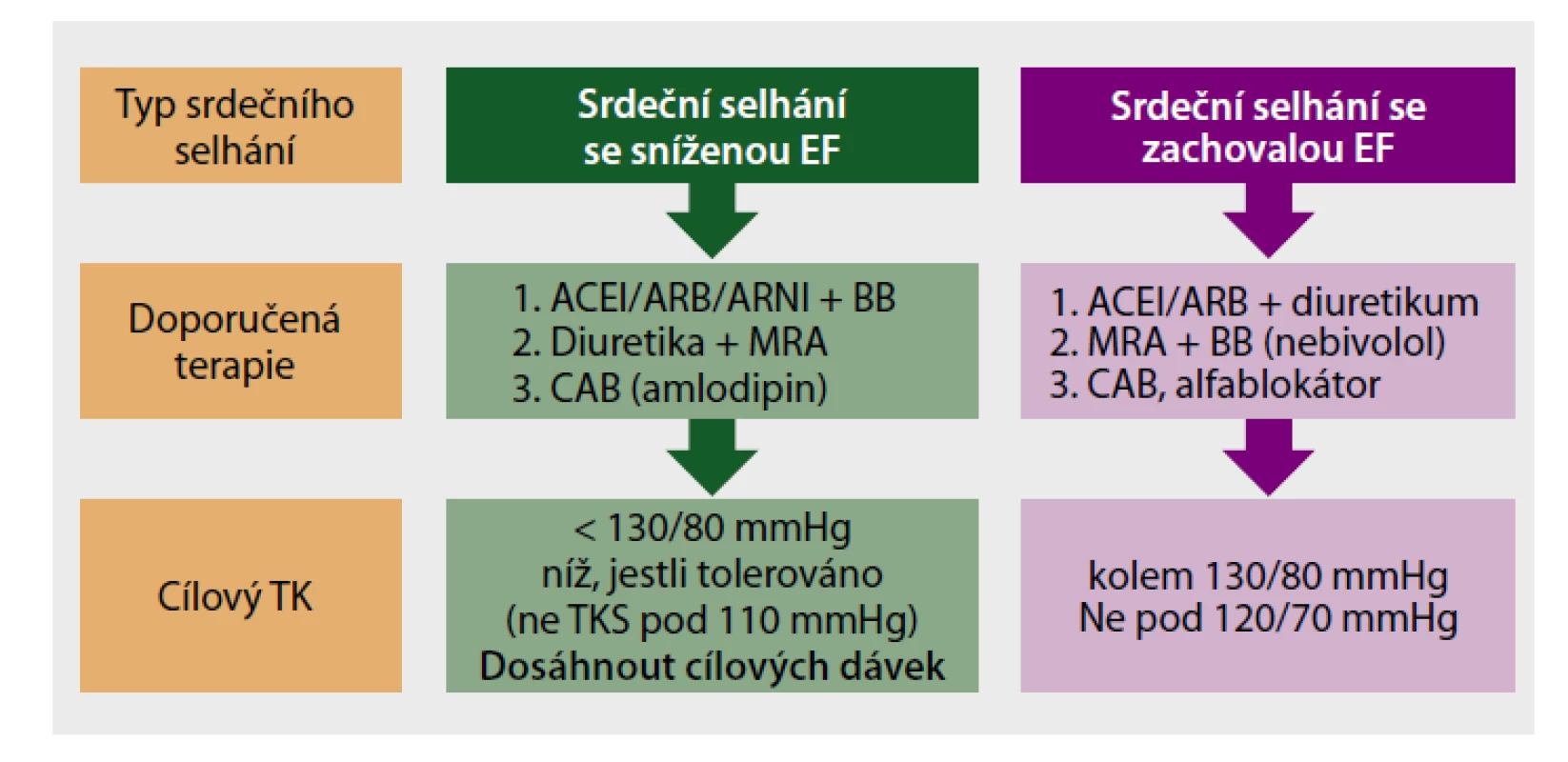
Léčba hypertenze a těsná kontrola TK s neustálou snahou o dosažení cílových hodnot je u nemocných s HFpEF zásadní. I zde se opíráme o terapii založenou na blokátorech RAAS. Inhibitory angiotenzin konvertujícího enzymu (ACEI) a blokátory receptoru AT1 (ARB) sice nemají mortalitní data u pacientů s HFpEF, ale víme, že příznivě působí při ovlivnění hypertenze, hypertrofie LK a mohou zlepšovat diastolickou funkci, jsou výhodné u diabetiků a nemocných s renální insuficiencí. Perindopril nejen účinně kontroluje TK, ale podle výsledků studie PEP-CHF snižuje počet hospitalizací pro SS, ale také zlepšuje symptomy a funkční třídu nemocných. Podobná data má rovněž candesartan ze studie CHARM. Prioritní skupinou do kombinační léčby hypertenze jsou zde diuretika.
Diuretika zlepšují symptomy srdečního selhání s plicním nebo systémovým městnáním jak u nemocných s HFrEF, tak i u pacientů s HFpEF. Vliv na zlepšení symptomů je nezávislý na EF LK. Je nutné si uvědomit, že příliš agresivní diuretická terapie může být spojena s významným poklesem žilního návratu a rozvojem symptomatické hypotenze. U hypertonika se známkami městnání a významného převodnění vždy zahájíme léčbu kličkovým diuretikem. Bohužel kličková diuretika v dlouhodobém perorálním podávání mají jen malý antihypertenzní účinek a jsou zatížena vysokým výskytem noncompliance. Proto je potřeba diuretickou terapii opakovaně přehodnocovat, používat co nejnižší dávky furosemidu a zvážit po stabilizaci stavu převedení na thiazidová diuretika, která jsou v kontrole TK podstatně účinnější. Vzhledem k multimorbiditě pacientů s HFpEF lépe thiazid-like diuretika, tzn. indapamid a chlorthalidon. Jejich diuretický i antihypertenzní efekt je silnější než u hydrochlorothiazidu a současně mají menší negativní dopad na metabolismus cukrů a tuků. Pokud u nemocného musíme ponechat furosemid, pak ho optimálně podáváme rozděleně do dvou denních dávek. U těžké nebo rezistentní hypertenze je výhodné furosemid kombinovat s malou dávkou spironolaktonu (optimálně 12,5–25 mg), který má významný antihypertenzní efekt, příznivě působí na symptomy srdečního selhání. Jeho užití je podpořeno u HFpEF daty z kontroverzní studie TOPCAT, kde snižoval počet hospitalizací pro srdeční selhání.
Betablokátory, které jsou základní lékovou skupinou u HFrEF, rovněž nemají mortalitní data pro pacienty s HFpEF. A to i přesto, že byla prokázána závislost mezi prognózou a tepovou frekvencí u HFpEF. Použijeme je tedy tehdy, pokud máme ještě nějakou další indikaci, např. anginu pectoris, arytmie nebo ICHS. Nejvíce dat máme pro kardioselektivní nebivolol. Ve studii SENIORS nebivolol u starších pacientů se srdečním selháním snižoval riziko úmrtí a hospitalizace z kardiovaskulárních (KV) příčin. Subanalýza studie SENIORS zjišťovala, zda je efekt nebivololu na snížení rizika úmrtí a KV hospitalizace nezávislý na EF LK. Do subanalýzy bylo zahrnuto 2111 pacientů, z nichž 64 % mělo sníženou EF a 36 % mělo mírně sníženou nebo zachovalou EF. Průměrná EF LK první skupiny byla 28,7 % a u druhé skupiny 49,2 %. Pacienti s HFpEF byli častěji ženy, měli méně pokročilé symptomy, častěji hypertenzi a méně často byli po infarktu myokardu. Efekt nebivololu na snížení rizika primárního sledovaného ukazatele (úmrtí a hospitalizace z KV příčiny) ve srovnání s placebem byl v obou skupinách obdobný. Další výhodou nebivololu je menší výskyt nežádoucích účinků (např. erektilní dysfunkce) a velmi dobrá tolerance.
Kalciové blokátory jsou rovněž užitečné k léčbě hypertenze u pacientů s HFpEF a vhodné do vícekombinační terapie. Vzhledem k tomu, že ani amlodipin nemá mortalitní data, zůstávají tedy jako léky 3.–4. volby u těžké hypertenze u pacienta s HFpEF. Další alternativou je zde verapamil, který nelze použít společně s betablokátory a který vzhledem ke své farmakokinetice má velké riziko lékových interakcí.
Ani u hypertoniků s HFpEF nesmíme zapomínat na režimová opatření, protože u pacientů se stabilizovaným srdečním selháním vede pravidelná aerobní fyzická aktivita a redukční dieta ke zlepšení tolerance fyzické zátěže a vzestupu VO2max.
I v léčbě HFpEF se podle prvních dat jeví slibně perorální antidiabetika glifloziny, inhibitory SGLT2. Jejich očekávaný profit vychází z jejich antihypertenzního efektu, vlivu na pokles hmotnosti, který je u pacientů s HFpEF žádoucí, a příznivého metabolického působení. Nyní čekáme na výsledky studie EMPEROR-Preserved a DELIVER, které nám poskytnou očekávaná data.
Hypertenze a akutní srdeční selhání
Akutní hypertenzní stavy jsou velmi heterogenní skupinou. Jedním z projevů může být akutní SS – kardiální plicní edém. Asi u 50 % nemocných s akutním SS je systolický TK vyšší než 140 mmHg. Jedná se o situaci emergentní, kdy je nutná hospitalizace, optimálně na jednotce intenzivní péče, s nutností monitorace životních funkcí a podávání intravenózní antihypertenzní léčby. I u těchto nemocných je cílový TK pod 140/90, kterého by mělo být dosaženo během několika hodin. Ideálně je snížit TK v průběhu první hodiny asi o 20–25 % výchozí hodnoty nebo dosáhnout TK mezi 150–160/100–110 mmHg. Prudký pokles TK může být nevýhodný u starších pacientů s koronární a mozkovou aterosklerózou nebo renální insuficiencí. Pokud dojde ke stabilizaci stavu a ústupu symptomů srdečního selhání, stačí dosažení cílového TK během několika dnů. Léčbu začínáme podáním kyslíku a již v přednemocniční péči můžeme terapii zahájit sublingválním nitrátem. Pokud jsou známky převodnění, podáváme kličkové diuretikum furosemid 20 – 40 mg i. v. u dosud neléčeného pacienta, u dekompezace CHSS až 2,5násobek obvyklé denní dávky. Efekt na diurézu se může projevit již během 10 – 15 minut. Diuretikum aplikované co nejdříve po příchodu pacienta, ideálně během 60 minut, má příznivý vliv na prognózu nemocného. Pokud je TK vyšší než 150/100 mmHg, podáváme nitráty intravenózně, ideálně formou kontinuální infuze. Je potřeba se vyhnout rychlému podání větší dávky, které může způsobit hypotenzi a známky hypoperfuze, zvláště ledvin, koronárních tepen a mozku. Nitráty mortalitní data nemají, ale výrazně snižují symptomatologii, dokážou snížit riziko intubace a vedou k poklesu BNP. Není-li možné dosáhnout zlepšení stavu a poklesu TK vazodilatací a diuretiky, je možné podat ještě enalapril i. v. Použití blokátorů kalciových kanálů ani betablokátorů v akutním SS není vhodné.
Závěr
Důsledná kontrola arteriální hypertenze dokáže zabránit vzniku srdečního selhání, nebo ho alespoň oddálit či zmírnit jeho projevy. V léčbě hypertenze máme k dispozici řadu antihypertenziv, jejichž užití je podpořeno přesvědčivými daty z klinických studií. U většiny hypertoniků je doporučena cílová hodnota TK kolem 130/80 mmHg. U nemocných s HFrEF má prioritu titrace doporučených dávek základní trojice léků (blokátor RAAS + betablokátor + MRA), ve které je potřeba pokračovat i po dosažení cílového TK, pokud jsou pacientem nižší hodnoty TK tolerovány. Farmakoterapie HFpEF se nemůže opřít o tak průkazné výsledky klinických studí, které známe ze studií s HFrEF. Proto se v léčbě této skupiny zaměřujeme zvláště na léčbu komorbidit. Hlavním principem zůstává důsledná kontrola hypertenze, a tím zlepšení nebo zábrana progrese srdeční hypertrofie a aterosklerózy. Do léčby srdečního selhání se sníženou ejekční frakcí vstoupily dvě nové skupiny léků – ARNI a glifloziny, které mimo svůj účinek na prognózu SS mají také antihypertenzní efekt. Jejich úloha v léčbě HFpEF dosud není zcela jasná.
Zdroje
11. Born van den BH, Lip GYH, et al. ESC Council on hypertension position document on the management of hypertensive emergencies. Eur Heart J Cardiovasc Pharmacother 2019;5(1):37–46. doi: 10.1093/ehjcvp/pvy032.
2. Collins SP, et al. Clinical and research considerations for patients with hypertensive acute heart failure: A Consensus Statement from the Society of Academic Emergency Medicine and the Heart Failure Society of America Acute Heart Failure Working Group. J Card Fail 2016;22(8):618–27. doi: 10.1016/j.cardfail.2016.04.015.
3. Chun-Na Jin, et al. The prevalence and prognosis of resistant hypertension in patients with heart failure. PLoS One 2014;9(12): e114958. doi: 10.1371/journal.pone.0114958.
4. Lam CSP, Gamble GD, Ling LH, et al. Mortality associated with heart failure with preserved vs. reduced ejection fraction in a prospective international multi-ethnic cohort study. Eur Heart J 2018;39(20):1770–1780. doi: 10.1093/eurheartj/ehy005.
5. Pinho-Gomes AC, Rahimi K. Management of blood pressure in heart failure. Heart 2019;0 : 1–7. doi: 10.1136/ heartjnl-2018-314438.
16. Raby K, Rocco M, Oparil S, et al. Heart failure primary prevention: What does SPRINT add?: Recent advances in hypertension. Hypertension. 2021;77 : 1804–1814. doi.org/10.1161/HYPERTENSIONAHA.121.16503.
17. Sang EL, et al. Reverse J-curve relationship between on-treatment blood pressure and mortality in patients with heart failure. JACC: Heart Failure 2017;5 : 810–819. doi: org/10.1016/j.jchf.2017.08.015.
18. Špinar J, et al. Summary of the 2016 ESC Guidelines on the diagnosis and treatment of acute and chronic heart failure. Prepared by the Czech Society of Cardiology. Cor et Vasa 2016;58:e530–e568.
19. Thomopoulos C, Parati G, Zanchetti A. Effects of blood pressure-lowering treatment. 6. Prevention of heart failure and new-onset heart failure – meta-analyses of randomized trials. J Hypertens 2016;34(3):373–84; discussion 384. doi: 10.1097/HJH.0000000000000848.
10. Wintrich J, Kindermann I, et al. Therapeutic approaches in heart failure with preserved ejection fraction: past, present, and future. Clin Res Cardiol 2020;109(9):1079–1098. doi: 10.1007/s00392-020-01633-w.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
2021 Číslo 3- Na inkontinenční pomůcky nově dosáhne více pacientů
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Úloha praktického lékaře v péči o inkontinentní pacienty
- Zápach při inkontinenci je častou obavou pacientů
- Parkinsonova nemoc – stanovení diagnózy neurologem
-
Všechny články tohoto čísla
- Úvodní slovo
- Profesor Eduard Zvěřina: Chováme se jako viry
- MUDr. Milan Černek: Viatris vstupuje na český trh: naším cílem jsou dostupná a kvalitní léčiva
- Horké aktuality v registracích EMA
- Telemedicína – vyšetření muskuloskeletálních problémů
- Komentář k článku Telemedicína – vyšetření muskuloskeletálních problémů
- Glosa k problematice telemedicíny V některých oborech je osobní kontakt s pacientem nenahraditelný
- Refeeding syndrom u pacientů vyššího věku
- Komentář k článku Refeeding syndrom u pacientů vyššího věku
- Kardiovaskulární riziko u geriatrických pacientů: jak ho stanovit správně?
- Adherence a perzistence k léčbě
- Léčba hypertenze komplikované srdečním selháním
- Úskalí a přínosy měření krevního tlaku v ordinaci a mimo ordinaci
- Profesorka Hana Rosolová: Největším rivalem cholesterolu je metabolický syndrom
- Fixní kombinace v léčbě hypertenze a dyslipidemie – schůdná cesta k redukci kardiovaskulárního rizika u diabetu
- Děláme maximum pro snížení kardiovaskulárního rizika našich pacientů?
- Inklisiran: inovativní přístup v léčbě dyslipidemie
- Kardiovaskulární riziko u onemocnění ledvin – pohled nefrologa
- Hepatorenální syndrom
- Aktuální pohled na potravinovou pyramidu
- Humánní biometeorologie v každodenní praxi
- Diferenciální diagnostika nejčastějších změn v krevním obraze
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Diferenciální diagnostika nejčastějších změn v krevním obraze
- MUDr. Milan Černek: Viatris vstupuje na český trh: naším cílem jsou dostupná a kvalitní léčiva
- Inklisiran: inovativní přístup v léčbě dyslipidemie
- Aktuální pohled na potravinovou pyramidu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: MUDr. Petr Výborný, CSc., FEBO
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



