-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Fixní kombinace v léčbě hypertenze a dyslipidemie – schůdná cesta k redukci kardiovaskulárního rizika u diabetu
Vyšlo v časopise: Svět praktické medicíny, 2, 2021, č. 3, s. 50-56
Kategorie: Medicína v ČR: přehledový článek
Souhrn
Opětovné získání kontroly nad přítomnými kardiovaskulárními (KV) rizikovými faktory, simultánní intervence a adherence k léčbě jsou základem účinné KV prevence. Podle dat World Health Organization (WHO) téměř polovina pacientů neakceptuje doporučenou léčbu. Tento fenomén je zejména patrný u pacientů s chronickými onemocněními vyžadujícími dlouhodobou léčbu, tedy popis přesně odpovídající situaci v léčbě dyslipidemie u diabetu. Arteriální hypertenze (AH) a hypercholesterolemie (HCHL) se u pacientů s diabetem velmi často vyskytují současně a účinná antihypertenzní a hypolipidemická léčba nám umožní synergicky snížit přítomné vysoké KV riziko. Fixní kombinace inhibitoru ACE (ACEI) a statinu se jeví jako jednoduchá a efektivní volba umožňující významné snížení přítomného vysokého KV rizika. Nesmíme zapomínat, že u pacientů se špatně kompenzovaným diabetem přítomná hyperglykemie dále agravuje již tak vysoké KV riziko dané přítomností AH a HCHL. Účinná tedy může být pouze komplexní léčba zaměřená na dosažení cílových hodnot glykemie, krevního tlaku i dyslipidemie.
Kardiovaskulární onemocnění stojí stále na prvním místě jako nejvýznamnější příčina úmrtí. V období mezi roky 1985–2012 došlo v české populaci k významnému snížení úmrtnosti na ischemickou chorobu srdeční o více než 50 % u mužů a o 43 % u žen. Mortalita z KV příčin klesla u mužů, ale i u žen, v průměru o 52 %. Na těchto povzbudivých výsledcích se podílela jak léčba akutních stavů, tak preventivní nefarmakologická i farmakologická opatření.1 Výsledky studií EUROASPIRE I–V, které proběhly v letech 1995–2017, však nejsou zcela uspokojivé. Velký potenciál je v úpravě životosprávy našich pacientů, ale i v nedostatečné léčbě hypertenze, dyslipidemie, diabetes mellitus a dalších rizikových faktorů KV onemocnění.2 Na tuto situaci se snažíme v nových doporučeních pro diagnostiku a léčbu hypertenze a léčbu dyslipidemie reagovat. Vzhledem k tomu, že v posledních 20 letech nemáme nové léky na léčbu vysokého krevního tlaku (TK), nezbývá nám než přicházet s novými kombinacemi, především fixními, abychom zlepšili adherenci pacientů a tím zvýšili účinnost léčby.3 Až u 80 % hypertoniků jsou přítomny ještě další rizikové faktory (RF), především metabolické: hypercholesterolemie, obezita, diabetes mellitus a někteří mají kumulaci těchto RF, tedy metabolický syndrom. Léčba dyslipidemie má v posledních letech úžasné úspěchy. U pacientů, kde nelze dosáhnout snížení LDL-cholesterolu (LDL-C) při léčbě statiny v první linii, lze do kombinace předepsat ezetimib nebo monoklonální protilátky PCSK9 (proteinové konvertázy subtilisin/kexin typu 9).4
Hypertenze a hypercholesterolemie
Až 70 % pacientů s hypertenzí má současně zvýšenou hladinu cholesterolu, která pacientům s hypertenzí zdvojnásobuje přítomné KV riziko. V léčbě těchto dvou RF máme dva zcela zásadní problémy:
1. V léčbě pacientů s hypertenzí, ale i hypercholesterolemií, se nám bohužel nedaří dosáhnout cílových hodnot, které se v posledních doporučeních ještě zpřísňují.3, 4
2. U obou RF je problém, že pacienti nedodržují režimová a léčebná opatření, především jsou to mladší jedinci v primární prevenci.
Cílové hodnoty
Obecným cílem léčby hypertenze je snížit riziko vzniku KV příhod. Proto kromě snížení TK vždy zvažujeme režimové či farmakologické ovlivnění dalších RF. Co se týká cílového TK v ordinaci, je obecnou zásadou jej snížit pod hodnotu 140/90 mmHg u všech pacientů s hypertenzí. Pokud nemocný toleruje nižší hodnoty TK, lze léčbu ponechat. Ve studiích zabývajících se přísnou kontrolou TK, u zvlášť rizikových nemocných, byly hodnoty TK dosažené léčbou velmi rozdílné, a proto u nich nelze jednoznačně určit hodnotu cílového TK. Předpokládáme, že cílová hodnota TK se pohybuje kolem 130/80 mmHg. Cílový TK při domácím měření či automatickém mě ření v ordinaci není zcela jasný, za vhod nou hodnotu lze považovat TK < 135/85 mmHg, v případě 24hodinového ambulantního monitorování krevního tlaku (AMTK) je cílovým TK průměrný TK < 130/80 mmHg. V klinické praxi se musíme zaměřit pře devším na hypertenzi 1. stupně (140 – 159/90–99 mmHg), kde máme nejpočetnější skupinu hypertoniků (kolem 60 %) a s farmakologickou léčbou často vyčkáváme. Čím déle a účinněji léčíme TK, tím lepší je výsledná prevence KV příhod. V současné době je dosaženo cílového TK < 140/90 mmHg u méně než 50 % hypertoniků.3 Pro pacienty ve vysokém riziku s dobou trvání DM ≥ 10 let nebo s dalším RF (viz Tab. 1) byla stanovena cílová hodnota TK kolem 130/80 mmHg.
Tab. 1. Vysoce rizikoví jedinci s TK kolem 130/80 mmHg 
V léčbě pacientů s hypercholesterolemií nám v klinické praxi jde nejenom o dosažení cílových hodnot LDL-C, ale vždy, a to především, o snížení KV rizika. Cílové hodnoty v léčbě dyslipidemie se změnily k nižším hodnotám podle klasifikace KV rizika (Tab. 2 a 3).
Tab. 2. Kategorie kardiovaskulárního rizika 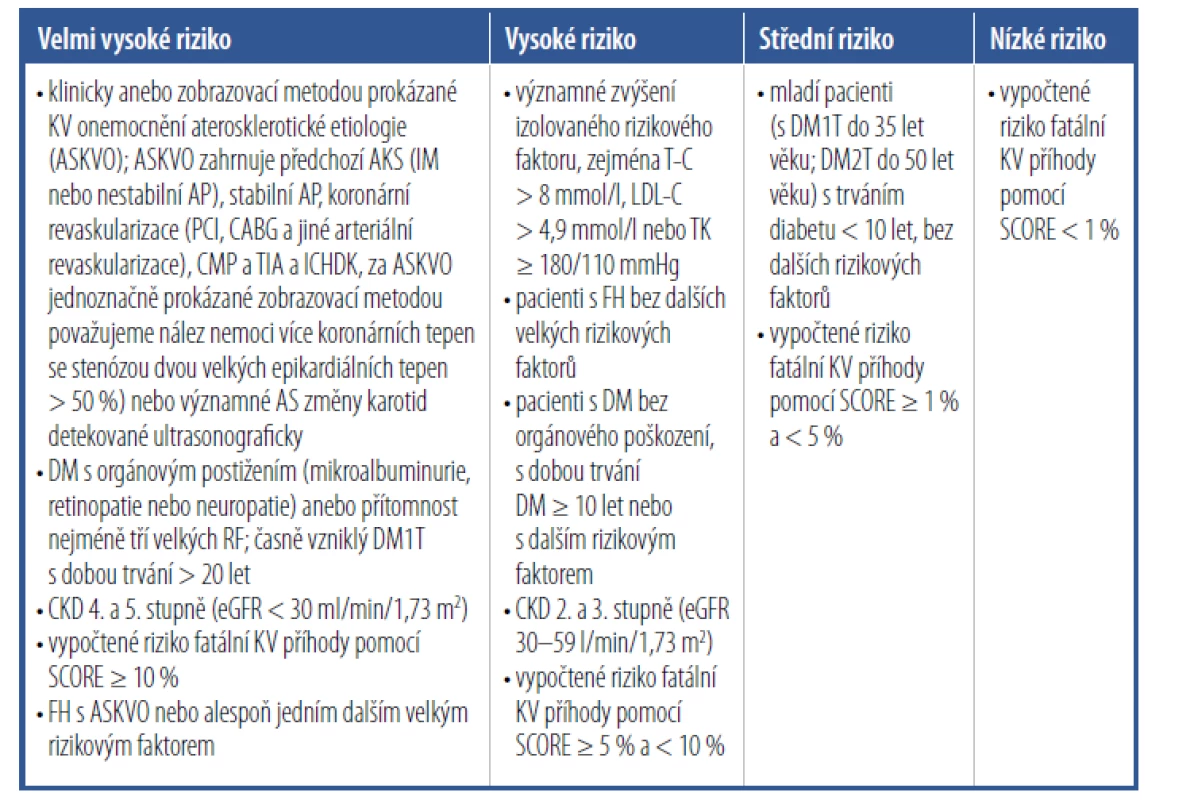
Tab. 3. Cílové hodnoty LDL-C uvedené v mmol/l 
Kombinace AH a HCHL se často vyskytuje také u pacientů s diabetes mellitus, přítomnost hyperglykemie poté vede k dalšímu zvýšení KV rizika. Klíčová je zejména úloha postprandiální glykemie (PPG) ve vztahu k progresi KV rizika, jak bylo potvrzeno ve vícero klinických studiích. Ve studii STOP-NIDDM byla během 11letého následného sledování prokázána PPG, nikoliv glykemie nalačno, jako rizikový faktor infarktu myokardu a kardiovaskulární mortality.5 Pro dyslipidemii u pacientů s DM2 je charakteristická vysoká hladina lačných a postprandiálních triglyceridů (TG), snížená hladina HDL-cholesterolu (HDL-C) a zvýšení malých denzních LDL-částic (sdLDL).6 Zvýšení hladiny TG je úzce spjato se špatnou kompenzací diabetu. V rozsáhlé studii s pacienty léčenými pro diabetes 1. typu (DM1) byla prokázána statisticky významná závislost mezi HbA1c a celkovým cholesterolem (p < 0,0001), LDL-C (p < 0,0001) a negativní asociace mezi HbA1c a HDL-C.7 V souladu s uvedeným jsou nálezy studie DCCT/EDIC, kde zlepšená glykemická kontrola u DM1 dosažená pomocí léčby inzulinem v intenzifikovaném režimu vedla ke snížení rizika rozvoje KV onemocnění.8 Předpokladem úspěchu léčby pacienta s diabetem je dosažení cílových hodnot glykemie a HbA1c při současném ovlivnění obou dalších hlavních rizikových faktorů dyslipidemie a hypertenze. Cílové hodnoty podle aktuálních doporučení České diabetologické společnosti jsou pro glykemie v plné kapilární krvi (selfmonitoring): nalačno/před jídlem 4,0–6,0 (< 8,0), postprandiální 5,0–7,5 (< 9,0) mmol/l, pro HbA1c < 45 (< 60) mmol/mol, v závorkách jsou uvedeny doporučené hodnoty pro fragilní diabetiky s vysokým kardiovaskulárním rizikem.
Špatná adherence k léčbě rizikových faktorů
Hypertenze je velmi častá u pacientů s diabetem a koexistence hypertenze a dyslipidemie významně zvyšuje KV riziko. U pacientů s diabetem vede současná přítomnost dyslipidemie a hypertenze často již přímo do zařazení kategorie s velmi vysokým KV rizikem, podle orgánového postižení (mikroalbuminurie, retinopatie nebo neuropatie) anebo přítomnosti nejméně tří velkých rizikových faktorů (RF). Na podkladě dat World Health Organization (WHO) téměř polovina pacientů neakceptuje doporučenou léčbu, tento fenomén je zejména patrný mezi pacienty s chronickými onemocněními, která vyžadují dlouhodobou léčbu, tedy popis přesně vystihující přítomnou dyslipidemii u diabetu. Na podkladě dat ze studie NATPOL 2011 byla hypercholesterolemie v Polsku úspěšně léčena pouze u 11 % pacientů a hypertenze u 26 %. V případě dyslipidemie je nízký podíl úspěšné léčby dáván za vinu nedostatečné spolupráci pacientů na doporučené léčbě a preskripci nízkých dávek statinů lékaři.9 Obdobně při léčbě hypertenze představuje udržení dlouhodobé compliance významný problém. V případě rezistentní hypertenze se proto ve skutečnosti často jedná o neadherenci, pokud předepisovaná léčba antihypertenziv nevede k očekávané redukci krevního tlaku. Pokud krevní tlak neklesne ani při kombinaci tří léčiv včetně diuretika, musí si lékař položit otázku: „Jedná se o nonrespondéra na zvolenou variantu terapie, nebo je příčinou nonadherence?“ Mnoho observačních studií prokázalo, že v případech zdánlivě jasné rezistentní hypertenze se ve skutečnosti jednalo o nízkou adherenci s doporučenou terapií.10 Téměř 50 % pacientů nedodržuje nefarmakologická opatření a neužívá léky tak, jak jsou předepsány. Adherence k preventivní léčbě je mezi obecnou populací jednou z nejhorších. Pacienti jsou prakticky bez obtíží, a především mladší jedinci s vidinou celoživotní léčby selhávají. Navíc některé nepravdy kolující kolem léčby hypolipidemiky ve sdělovacích prostředcích tuto situaci ještě zhoršují.
Terapeutické ovlivnění arteriální hypertenze
Lékem první volby v léčbě AH a HCHL nebo aterogenní dyslipidemie by měl být inhibitor RAS, tj. ACEI (inhibitor angiotenzin konvertujícího enzymu) nebo inhibitor AT1 receptorů pro angiotenzin II. Ve studii SMILE (Survival of Myocardial Infarction Long-term Evaluation) s více než 1500 pacienty s akutním koronárním syndromem se zjistilo, že léčba zofenoprilem vedla k větší redukci fatálních i nefatálních KV příhod u pacientů s HCHL ve srovnání s pacienty s normální hladinou cholesterolu.11 Bylo opakovaně prokázáno, že inhibitory RAS samostatně nebo v kombinaci s blokátory kalciových kanálů (BKK) jsou velmi účinné na redukci TK u pacientů s dalšími metabolickými poruchami lipidů nebo glukózy. ACEI vedou k poklesu TK snížením periferního cévního odporu. Na rozdíl od přímých vazodilatačních látek i BKK dihydropyridinového typu nevedou ke zrychlení tepové frekvence. Na vazodilatačním účinku ACEI se podílí několik složek a mechanismus účinku je komplexní. Snižují koronární rezistenci, mají antiadrenergní účinek, zvyšují sekreci bradykininu a snižují dotížení levé komory srdeční. Výhodné je jejich hemodynamické působení, snižují totiž periferní cévní odpor bez reflexní tachykardie. Příznivě ovlivňují ledviny, kde dochází k dilataci především efe rentních arteriol, klesá proteinurie a zpomalují progresi diabetické nefropatie. Inhibitory ACE mají kardioprotektivní účinek, který se projevuje tím, že vedou nejen k regresi hypertrofie myokardiální svaloviny u hypertenze, ale i regresi zmnoženého intersticiálního a perivaskulárního kolagenu u hypertrofického srdce. Inhibitory ACE vedou též k regresi hypertenzních cévních změn, včetně změn v drobných koronárních tepénkách u esenciální hypertenze. Průtok krve životně důležitými orgány (mozek, srdce, ledviny) se nemění nebo má spíš tendenci se zvyšovat. Zvyšuje se i poddajnost velkých tepen, vedoucí k dalšímu poklesu aortální impedance a srdečního dotížení. Cílem naší snahy tedy je nejen snížit TK, ale i celkovou redukci KV rizika s ohledem na progresi aterosklerózy.12
Terapeutické ovlivnění hypercholesterolemie
Na základě všech statinových studií provedených za posledních 30 let mají statiny v primární i sekundární prevenci KV nemocí nejvyšší úroveň důkazů (A) a nejvyšší třídu doporučení.13 Snížení LDL-C o 1 mmol/l vede k významnému snížení mortality o 10 %, koronární mortality o 20 %, rizika pro velké koronární příhody o 23 % a rizika cévní mozkové příhody o 17 %.14 Protizánětlivý účinek spojený se zahájením léčby statiny je považován za klíčový patofyziologický mechanismus vedoucí k výslednému snížení KV rizika. Protektivní efekt na endotel byl prokázán v práci Ascer et al., kde byl sledován efekt zahájení léčby atorvastatinem na plazmatické hladiny prozánětlivých cytokinů (TNF, IL-1 a IL - 6) a adhezivních molekuly sICAM-1. Léčba atorvastatinem ve srovnání s léčbou dietou vedle k signifikantní redukci (p < 0,0001): LDL-C (39,9 % versus 4,4 %), TNF (21,4 % versus 2,9 %), IL-6 (22,1 % versus 2,0 %), IL-1 (16,4 % versus 2,7 %) a sICAM-1 (9,6 % versus 0,1 %).15 V současné době existují důkazy, že kombinace statinu s ezetimibem, efektivně snižující LDL-C, významně snižuje KV riziko (studie IMPROVE-IT),16 stejně jako kombinace statinu s inhibitory PCSK9 či inhibitory PCSK9 podávanými v monoterapii. Evolocumab a alirocumab jsou hypolipidemika s nejsilnějším účinkem, protože snižují LDL-C v průměru o 60 % v závislosti na dávce.17, 18 Primárním cílem léčby dyslipidemie je stále LDL-C a jeho cílové hodnoty. V nových evropských doporučených postupech pro léčbu dyslipidemie z roku 2019 jsou uvedeny nové definice pro stratifikaci celkového KV rizika (viz Tab. 2) a nově byly stanoveny cílové hodnoty LDL-C (viz Tab. 3). Vliv statinů na TK byl také v minulosti sledován, ale výsledky nejsou přesvědčivé. Metaanalýza 40 menších prospektivních kontrolovaných randomizovaných studií ukázala malý, ale významný účinek statinů na snížení TK. Systolický TK klesl při léčbě statiny v průměru o 2,62 mmHg (p ≤ 0,001) a diastolický TK o 0,94 mmHg (p ≤ 0,001).19 Metaanalýza velkých prospektivních studií tento účinek neprokázala. Je však třeba vzít v úvahu, že velké statinové studie nebyly vytvořeny pro primární sledování vlivu statinů na TK, pozornost nebyla věnována ani metodice měření TK, ani nebyly vzaty v úvahu rozdílnosti v léčbě hypertenze apod. I když není zcela objasněno, zda statiny ovlivňují TK, některé studie prokazují vliv statinů na regresi orgánových změn u hypertoniků, například oddalují renální poškození a snižují proteinurii.20 Ve studii EASY-FIT se prokázala větší stabilizace koronárních plátů dávkou 20 mg atorvastatinu ve srovnání s dávkou 5 mg.21
Terapeutické ovlivnění dyslipidemie u diabetika
Makrovaskulární komplikace jsou hlavní příčinou morbidity a mortality u pacientů s diabetem, 60 % pacientů s diabetem umírá na KV onemocnění. Léčba dyslipidemie u pacientů s diabetem spočívá v úpravě životního stylu, při zahájení farmakoterapie jsou statiny jednoznačnou první volbou.22 Jak v klinických studiích, tak v epidemiologických sledováních bylo prokázáno, že léčba statiny snižuje riziko infarktu myokardu, iktu a potřeby revaskularizace. Z klinických studií víme, že snížení LDL-C o 1 mmol/l vede k 23% snížení KV rizika. Významné je v klinické praxi důsledné provádění titrace dávky statinu. Pokud se titrací statinu nedaří dosáhnout cílových hodnot LDL-C, je nutno zahájit léčbu kombinací s ezetimibem. V pří padě, že ani kombinace s ezetimibem nestačí k dosažení cílové hodnoty LDL-C, je indikováno zahájení terapie inhibitory PCSK9 (proprotein konvertázy subtilisin/kexin typu 9). Současná odborná doporučení snížila cílovou hladinu u pacientů s diabetem a velmi vysokým KV rizikem LDL-C na 1,4 mmol/l.4 Pro dosažení cíle LDL-C se frekventně musí využívat kombinační léčba dyslipidemie, včetně zahájení léčby inhibitory PCSK9. Navzdory uvedeným možnostem farmakoterapie řada nemocných v klinické praxi cílových hodnot nedosahuje. Přes uvedené důkazy z klinických studií perzistuje v klinické praxi vysoká prevalence nonadherence, případně dlouhodobé přerušení léčby statiny. V rozsáhlé observační studii USAGE survey účastníci nejčastěji udávali jako důvod pro nonadherenci a přerušení léčby bolesti ve svalech, cenu a obavu z neúčinnosti léčby hypolipidemiky! Účastníci přiznávající přerušení léčby byli méně spokojeni s vysvětlením neodkladnosti zahájení farmakologické léčby dyslipidemie od ošetřujícího lékaře, častěji hledali informace na internetu, také byli méně ochotni k akceptování pravidelných laboratorních kontrol cholesterolu.23 Zde evidentně platí stará pravda, že účinná je pouze pacienty reálně užívaná medikace a je třeba se opakovaně tázat na pacientem odhadovaná procenta compliance při užívání hypolipidemik.
Správně zvolená léčba diabetu může významně snížit KV mortalitu
V konsenzuálním doporučení ADA/EASD z roku 2020 je u pacientů s diabetem a přítomným KV onemocněním doporučeno zvolit léčbu agonisty GLP-1 receptoru (GLP-1 RA) nebo inhibitory sodíko-glukózového kotransportéru 2 (inhibitory SGLT2) ke snížení rizika kombinovaného kardiovaskulárního cíle (MACE), kardiovaskulární mortality, progrese chronického onemocnění ledvin (CKD) nebo hospitalizace pro srdeční selhání (hHF). Podle aktualizovaných guidelines by léčba GLP-1 RA měla být nově iniciována také u pacientů s DM2 bez diagnostikovaného KV onemocnění, ale s přítomnými rizikovými faktory: věk > 55 let, stenóza karotid > 50 % a snížená glomerulární filtrace < 60 ml/min nebo albuminurie. Inhibitory SGLT2 jsou doporučeny u pacientů s DM2 a srdečním selháním, zejména v případě průkazu snížení ejekční frakce levé komory (LK). Jako velmi zajímavá se jeví kombinovaná léčba GLP-1 RA a SGLT2, kde klinické studie prokázaly významný efekt snížení HbA1c a hmotnosti, žádná ze studií ale nesledovala efekt kombinační léčby na kardiorenální cíle.
Časné ovlivnění hypertenze a hypercholesterolemie
U mladších pacientů v primární prevenci vídáme současný výskyt arteriální hypertenze a dyslipidemie, dvou diagnóz, kdy pacient je zcela bez obtíží a obvykle není ochoten své nové nemoci přijmout a adekvátně léčit. Vzhledem ke špatné compliance mladých pacientů je třeba s pacientem rozebrat patogenezi aterosklerózy a její dopady na rozvoj KV příhod, vliv vhodných režimových opatření a případně léčby. Včasná identifikace rizikového pacienta a stejně tak brzká intervence RF je stále základem péče o naše pacienty (výsledná klasifikace KV rizika viz Tab. 2). Základem léčby je adekvátní úprava životního stylu (úprava jídelníčku, fyzická aktivita). Pokud touto cestu nedosáhneme požadovaných cílových hodnot, musíme zahájit vhodnou farmakologickou léčbu. Jestliže pečujeme o jedince s několika rizikovými faktory aterosklerózy současně, situace je o to složitější. Samotná léčba arteriální hypertenze a dyslipidemie, tedy pouze dvou rizikových faktorů, vyžaduje často podávání více účinných látek. V takovém případě se skutečně často potýkáme se špatnou adherencí k léčbě, jakkoli správně indikované, což výrazně limituje žádoucí pozitivní efekt. Dlouhodobě správné užívání racionálně volené farmakoterapie se také snažíme podpořit volením dobře tolerované léčby, kterou lze při dobrém efektu podávat ve formě fixní kombinace, kdykoliv je taková forma k dispozici. Omezení počtu tablet, které pacient užívá, se promítne do zlepšení adherence a následně lepšího dosahování léčebných cílů ve srovnání s podáváním totožných účinných látek zvlášť.
Souběžná terapie hypertenze a hypercholesterolemie
První důkazy o možné léčbě hypertenze a hypercholesterolemie současně přináší studie ASCOT-LLA (Lipid Lowering Arm). Kombinace atorvastatinu s modernější kombinovanou léčbou hypertenze vedla k významnému poklesu incidence nefatálního infarktu myokardu a úmrtí na podkladě ischemické choroby srdeční o 53 %, zatímco přidání atorvastatinu k diuretiku a betablokátoru nemělo téměř žádný význam. Přínos této trojkombinace byl potvrzen i po prodloužení studie o dalších 2,2 roku.24 Účinek trojkombinace statinu, inhibitoru ACE a BKK byl také sledován v post hoc analýze studie EU ROPA, do níž byli zařazeni nemocní se stabilní ischemickou chorobou srdeční. Přidání perindoprilu nebo placeba pacientům léčeným BKK a hypolipidemikem ukázalo, že perindopril s BKK a statinem vedl poklesu KV úmrtí, infarktu myokardu nebo srdeční zástavy o 46 %. Dále došlo v této skupině k poklesu celkové mortality o 58 %, KV mortality dokonce o 71 %. Studie EUROPA prokázala výhody léčby účinnou látkou perindopril u všech nemocných s ICHS a bez známek srdečního selhání.25 V rozsáhlé studii zahrnující více než 130 tisíc účastníků byli sledováni pacienti s nově diagnostikovanou hypertenzí v období 2008–2012, kteří byli léčeni fixní kombinací amlodipinu a atorvastinu nebo volnou kombinací jednotlivých složek. S použitím metodiky propensity score bylo vybráno 1756 pacientů. Sdružený cíl (celková mortalita, infarkt myokardu, iktus a potřeba revaskularizace) byl frekventnější ve skupině s volnou kombinací ve srovnání s fixní kombinací (hazard ratio: 1,88; 95% CI: 1,42–2,5), ačkoli celková mortalita mezi skupinami se nelišila (hazard ratio: 0,46; 95% CI: 0,36 – 1,59). Právě zvýšení adherence při léčbě fixní kombinací bylo podle autorů příčinou zlepšení ve sdruženém cíli.26 V posledních letech máme k dispozici stále více tablet s fixní kombinací kardiovaskulárně protektivních léků. Fixní kombinace antihypertenziv (fixní kombinace dvou účinných látek např. ACEI/AT1 blokátor + thiazidové diuretikum, ACEI + indapamid, ACEI/AT1 blokátor + BKK, betablokátor + BKK, ale také tři účinné látky: perindopril + amlodipin + indapamid). Přibývá kombinací hypolipidemik a také kombinace dvou rozdílných účinných látek k ovlivnění různých RF. U pacientů se současným výskytem hypertenze a hypercholesterolemie je vhodné zahájit léčbu obou RF současně. Již řadu let využíváme fixní kombinaci amlodipinu s atorvastatinem a nově fixní kombinaci perindoprilu s atorvastatinem. Zahájení takovéto kombinační léčby by mělo nastat ještě před rozvojem ireverzibilních aterosklerotických změn. Dřívější intervence přináší pacientovi velmi významnou redukci KV rizika. Pouze 10% snížení TK a současný 10% pokles HCHL vede ke sní žení rizika KV onemocnění o celých 45 %.27 Zlepší se také compliance a perzistence pacienta k celoživotní terapii. Naprosto zásadní je tedy rychlá diagnostika a včasné zahájení léčby. Léčba hypertenze monoterapií dosahuje cílového tlaku jen u 20–25 % hypertoniků. Proto je vhodná dvojkombinace antihypertenziv se statinem. Máme k dispozici trojkombinace: kombinace ACEI (perindopril) s BKK (amlodipin) a statinem (atorvastatin), do budoucna ACEI (perindopril) s diuretikem (indapamid) a statinem (rosuvastatin).
Kdy použít fixní dvojkombinaci a kdy trojkombinaci?
V čem je výhoda dvojkombinace, když už máme k dispozici fixní trojkombinaci k léčbě hypertenze a dyslipidemie? Kromě problémů, že nedosahujeme cílových hodnot obou RF a máme špatnou adherenci k jejich léčbě, tak přichází ještě třetí faktor, a to, že zahajujeme léčbu těchto RF pozdě. Při léčbě bychom měli také zohlednit faktor času. Zdá se, že věk pacienta není RF sám o sobě, ale jde spíše o délku expozice dalším RF. Pokud doba expozice RF zvyšuje KV riziko, pak doba, po kterou jsou RF kompenzovány, KV riziko snižuje, z toho vyplývá včasná intervence KV RF, zejména u mladších osob.28 Metaanalýza 27 randomizovaných, kontrolovaných studií se statiny ukázala, že snížení hladiny LDL-C o 1 mmol/l během pěti let léčby je spojeno s poklesem výskytu KV příhod o 22 %. Ovšem u osob s geneticky příznivým KV profilem znamená celoživotní nízká hladiny LDL-C o 54 % nižší KV riziko.29 Podobná situace je u TK. Pětiletá kompenzace TK antihypertenzivy snížila riziko KV příhod o 19 %, zatímco u jedinců s geneticky příznivým fenotypem bylo riziko KV příhod nižší o 46 %.30 Farmakologicky dnes již umíme napodobit geneticky příznivý KV profil jedince. S kompenzací RF je třeba začít včas, zejména u mladších pacientů, které ještě čeká dlouhodobá expozice těmto RF. Proto je třeba zahájit farmakoterapii hned. Trojkombinace slouží pro léčbu již závažnějších stavů s aterosklerózou.
Závěr
Většině KV příhod lze předejít dlouhodobým ovlivněním systolického krevního tlaku, LDL-cholesterolu a hyperglykemie. Celoživotním snížením systolického TK o 10 % a LDL-cholesterolu o 1 mmol/l můžeme dosáhnout 78% redukce KV příhod a 68% snížení počtu koronárních úmrtí! Ke snížení přítomného KV rizika můžeme přispět využitím fixní dvojkombinace, případně trojkombinace antihypertenziva a statinu. Léčba moderními antidiabetiky ze skupiny GLP-1 RA nebo inhibitorů SGLT2 je spojena nejen s efektivní kontrolou glykemie, ale také významným snížením KV rizika. Účinná kontrola rizikových faktorů a časně iniciovaná léčba antidiabetiky s prokázaným KV benefitem jsou základními předpoklady pro úspěšnou léčbu cílenou na redukci KV mortality a morbidity u pacientů s diabetem.
MUDr. Petr Žák, Ph.D.
II. interní klinika LF MU a FN u sv. Anny v Brně
prof. MUDr. Miroslav Souček, CSc.
II. interní klinika LF MU a FN u sv. Anny v Brně
MUDr. Jan Novák, Ph.D.
II. interní klinika LF MU a FN u sv. Anny v Brně
Zdroje
1. Bruthans J, Cífková R, Lánská V, et al. Explaining the decline in coronary heart disease mortality in the Czech Republic between 1985 and 2007. Eur J Prev Cardiol 2014;21 : 829–839.
2. Katseva K, Wood D, De Bacquer D, et al. EUROASPIRE IV: a European Society of Cardiology survey on the lifestyle factors and therapeutic managements o coronary patients from 24 European countries. Eur J Prev Cardiol 2016;23 : 636–648.
3. Widimský J, Filipovský J, Ceral J, a kol. Doporučení pro diagnostiku a léčbu arteriální hypertenze ČHS 2017. Hypertenze – kardiovaskulární prevence 2018; Supplementum: 1–19.
4. Mach F, Baigent C, Catapano Al, et al. ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. The Task Force for the management of dyslipidemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS). Eur Heart J 2020;1 : 111–188.
5. Cavalot A, Petrelli M, Traversa, et al. Postprandial blood glucose is a stronger predictor of cardiovascular events than fasting blood glucose in type 2 diabetes mellitus, particularly in women: Lessons from the San Luigi Gonzaga Diabetes Study. J Clin Endocrinol Metabolism Postprandial Blood Glucose 2006;91 : 813–819.
6. Fox CS, Pencina MJ, Wilson PW, et al. Lifetime risk of cardiovascular disease among individuals with and without diabetes stratified by obesity status in the Framingham Heart Study. Diabetes Care. 2008;31 : 1582–4.
7. Schwab KO, Doerfer J, Naeke A, Rohrer T, Wiemann D, Marg W, Hofer SE, Holl RW; German/Austrian Pediatric DPV Initiative. Influence of food intake, age, gender, HbA1c, and BMI levels on plasma cholesterol in 29,979 children and adolescents with type 1 diabetes – reference data from the German diabetes documentation and quality management system (DPV). Pediatr Diabetes 2009;10 : 184–92.
8. Nathan DM, Cleary PA, Backlund JY, Genuth SM, Lachin JM, Orchard TJ, Raskin P, Zinman B. Diabetes Control and Complications Trial/Epidemiology of Diabetes Interventions and Complications (DCCT/EDIC) Study Research Group: Intensive diabetes treatment and cardiovascular disease in patients with type 1 diabetes. N Engl J Med 2005;353 : 2643–2653.
9. Tykarski A, Filipiak KJ, Januszewicz A, et al. Zasady postępowania w nadciśnieniu tętniczym – 2019 rok. Wytyczne Polskiego Towarzystwa Nadciśnienia Tętniczego. Nadciśnienie Tętnicze w Praktyce. 2019;5(1):1–84.
10. Burnier M, Wuerzner G. Ambulatory blood pressure and adherence monitoring: diagnosing pseudoresistant hypertension. Semin Nephrol 2014;34 : 498–505. doi: 10.1016/j.semnephrol.2014.08.003.
11. Borghi C, Cicero AF, Bacchelli S, et al. Survival of Myocardial Infarction Long-term Evaluation (SMILE) study. Serum cholesterol levels on admission and survival in patients with acute myocardial infarction treated with zofenopril a post hoc analysis of the SMILE trial. Fundam Clin Pharmacol 2009;23 : 641–648.
12. Widimský J, Widimský J, sen. Inhibitory angiotenzin konvertujícího enzymu (ACEI). In: Widimský J, a kol. Hypertenze. 5. vydání. Praha: Maxdorf Jessenius 2019 : 206–216.
13. Egan BM, Li J, Qanungo S, et al. Blood pressure and cholesterol control in hypertensive hypercholesterolemic patients. NHANES 1998–2010. Circulation 2013;128 : 29–41.
14. Cholesterol Treatment Trialists (CTT) Collaboration. Baigent C, Blackwell L, Emberson J, et al. Efficacy and safety of more intensive lowering of LDL cholesterol a meta-analysis of data from 170 000 patients in 26 randomised trials. Lancet 2010;376 : 1670–1681.
15. Ascer E, Bertolami MC, Venturinelli ML, Buccheri V, Souza J, Nicolau JC, Ramires JAF, Serrano CV. Atorvastatin reduces proinflammatory markers in hypercholesterolemic patients. Atherosclerosis 2004;177 : 161–166.
16. Bohula EA, Morrow DA, Giugliano RP, et al. Atherothrombotic risk stratification and ezetimibe for secondary prevention. J Am Coll Cardiol 2017;69(8):911–921.
17. Sabatine MS, Giugliano RP, Keech AC, et al. Evolocumab and clinical outcomes in patients with cardiovascular disease. N Engl J Med 2017;376(18):1713–1722.
18. Schwartz GG, Steg PG, Szarek M, et al. Alirocumab and cardiovascular outcomes after acute coronary syndrome. N Engl J Med 2018;379(22):2097–2107.
19. Briasoulis A, Agarwal B, Valachis A, et al. Antihypertensive effects of statins: a metaanalysis of prospective controlled studies, J Clin Hypertens 2013;15 : 310–320.
20. Sanguankeo A, Upala S, Cheungpasitporn W, et al. Effects of statins on renal outcomes in chronic kidney disease patients: a systematic review and meta-analysis. PloS One 2015;10: e0132970.
21. Komukai K, Kubo T, Kitabata H, et al. Effect of atorvastatin therapy on fibrous cap thickness in coronary atherosclerotic plaque as assessed by optical coherence tomography: the EASY-FIT study. J Am Coll Cardiol 2014;64 : 2207–17.
22. Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Third report of the National Cholesterol Education Program (NCEP) expert panel on detection, evaluation, and treatment of high blood cholesterol in adults (Adult Treatment Panel III) final report. Circulation 2002;106 : 3143–3421.
23. Wei MY, Ito MK, Cohen JD, Brinton EA, Jacobson TA. Predictors of statin adherence, switching, and discontinuation in the USAGE survey: understanding the use of statins in America and gaps in patient education. J Clin Lipidol 2013;7 : 472–83.
24. Sever PS, Poulter NR, Dahlöf B, et al. Antihypertensive therapy and the benefit of atorvastatin in the Anglo-Scandinavian cardiac outcomes trial: trial lipid-lowering arm extension. J Hypertens 2009;27 : 947–954.
25. Bertrand M, Mourad JJ. Combining perindopril with calcium channel blocker and a lipid-lowering agent significantly decreases mortality: a subgroup analysis of EU ROPA. Circulation 2013;128:A18906.
26. Lin, C-P, Tung, Y-C, Hsiao, F-C, et al. Fixed-dose combination of amlodipine and atorvastatin improves clinical outcomes in patients with concomitant hypertension and dyslipidemia. J Clin Hypertens 2020;22 : 1846–1853.
27. Emberson J, Whincup P, Morris R, et al. Evaluating the impact of population and hi gh-risk strategies for the primary prevention of cardiovascular disease. Eur Heart J 2004;25 : 484–491.
28. Vráblík M. Simultánní intervence více rizikových faktorů – cesta k účinnému snížení kardiovaskulárního rizika. Kardiologická revue. Inter Med 2019;21 : 177–179.
29. Ference BA, Majeed F, Penumetcha R, et al. Effect of naturally random allocation to lower low-density lipoprotein cholesterol on the risk of coronary heart disease mediated by polymorphisms in NPC1L1, HMGCR, or both: a 2x2 factorial Mendelian randomization study. J Am Coll Cardiol 2015;65(15):1552–1561.
30. Ference BA, Julius S, Mahajan N, et al. Clinical effect of naturally random allocation to lower systolic blood pressure beginning before the development of hypertension. Hypertension 2014;63(3):1182–1188.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
2021 Číslo 3- Na inkontinenční pomůcky nově dosáhne více pacientů
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Úloha růstového faktoru TGF-β v procesu hojení ran
-
Všechny články tohoto čísla
- Úvodní slovo
- Profesor Eduard Zvěřina: Chováme se jako viry
- MUDr. Milan Černek: Viatris vstupuje na český trh: naším cílem jsou dostupná a kvalitní léčiva
- Horké aktuality v registracích EMA
- Telemedicína – vyšetření muskuloskeletálních problémů
- Komentář k článku Telemedicína – vyšetření muskuloskeletálních problémů
- Glosa k problematice telemedicíny V některých oborech je osobní kontakt s pacientem nenahraditelný
- Refeeding syndrom u pacientů vyššího věku
- Komentář k článku Refeeding syndrom u pacientů vyššího věku
- Kardiovaskulární riziko u geriatrických pacientů: jak ho stanovit správně?
- Adherence a perzistence k léčbě
- Léčba hypertenze komplikované srdečním selháním
- Úskalí a přínosy měření krevního tlaku v ordinaci a mimo ordinaci
- Profesorka Hana Rosolová: Největším rivalem cholesterolu je metabolický syndrom
- Fixní kombinace v léčbě hypertenze a dyslipidemie – schůdná cesta k redukci kardiovaskulárního rizika u diabetu
- Děláme maximum pro snížení kardiovaskulárního rizika našich pacientů?
- Inklisiran: inovativní přístup v léčbě dyslipidemie
- Kardiovaskulární riziko u onemocnění ledvin – pohled nefrologa
- Hepatorenální syndrom
- Aktuální pohled na potravinovou pyramidu
- Humánní biometeorologie v každodenní praxi
- Diferenciální diagnostika nejčastějších změn v krevním obraze
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Diferenciální diagnostika nejčastějších změn v krevním obraze
- MUDr. Milan Černek: Viatris vstupuje na český trh: naším cílem jsou dostupná a kvalitní léčiva
- Inklisiran: inovativní přístup v léčbě dyslipidemie
- Aktuální pohled na potravinovou pyramidu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



