-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Úskalí a přínosy měření krevního tlaku v ordinaci a mimo ordinaci
Autoři: MUDr. Kociánová Eva, Ph.D.
Působiště autorů: Fakultní nemocnice Olomouc ; Lékařská fakulta Univerzity Palackého Olomouc ; I. interní klinika – kardiologická
Vyšlo v časopise: Svět praktické medicíny, 2, 2021, č. 3, s. 46-49
Kategorie: Medicína v ČR: přehledový článek
Souhrn
Správné měření krevního tlaku je nezbytné z pohledu diagnostiky a léčby tohoto nejvýznamnějšího ovlivnitelného rizikového faktoru kardiovaskulárních komplikací. Krevní tlak v ordinaci (office blood pressure – OBP) přitom přestává být vnímán jako jediný a dostačující způsob měření. Stále důrazněji je doporučováno kombinovat jej s měřením tlaku mimo ordinaci, ať už s 24hodinovou ambulantní monitorací krevního tlaku (ABPM), nebo s domácí monitorací krevního tlaku (home blood pressure monitoring – HBPM), a to zvláště u pacientů ve velmi vysokém kardiovaskulárním riziku, s evidencí orgánového poškození anebo hraničními hodnotami OBP.
Nový náhled na indikace měření tlaku mimo ordinaci a jejich správné hodnocení přinesly Doporučené postupy pro měření tlaku v ordinaci a mimo ordinaci vydané v letošním roce Evropskou společností pro hypertenzi, jejichž zásadní poznatky pro praxi jsou prezentovány v tomto článku.1
Arteriální hypertenze jako reverzibilní rizikový faktor kardiovaskulární morbidity a mortality
Kardiovaskulární nemoci jsou celosvětově vedoucí příčinou úmrtí. Na kardiovaskulární komplikace umírá polovina žen a dva z pěti mužů.2 Hypertenze je nejčastějším, avšak preventabilním rizikovým faktorem kardiovaskulárních komplikací.3
Těžiště posledních evropských doporučení spočívá ve včasném zahájení antihypertenzní léčby u rizikových skupin, rychlém dosažení cílového krevního tlaku za pomoci použití fixních kombinací antihypertenziv a maximálním ovlivnění kardiovaskulárního rizika jednotlivce. Samotným cílem léčby hypertenze je předejít vaskulárnímu poškození, což je na základě dostupné evidence dosažitelné snížením krevního tlaku pod 140/90 u všech osob, přičemž většina pacientů s výjimkou starších fragilních nemocných profituje z ještě přísnější kontroly krevního tlaku s předpokládanou ideální hodnotou mezi 120 až 130 mmHg systolického a 70 až 80 mmHg diastolického krevního tlaku.4 Snížení krevního tlaku farmakoterapií prokazatelně snižuje riziko ischemické choroby srdeční, cévní mozkové příhody a také mortalitu.5 Doporučuje se neprodlená léčba pacientů s hypertenzí 2. a 3. stupně a rizikových pacientů s hypertenzí 1. stupně, což jsou pacienti s vysokým nebo velmi vysokým kardiovaskulárním rizikem, ischemickou chorobou srdeční, chronickou renální insuficiencí nebo průkazem hypertenzí mediovaného orgánového poškození (hypertension mediated organ damage – HMOD). K správnému sledování doporučených postupů je ovšem zcela zásadní validní měření krevního tlaku.
Auskultační a oscilometrické měření krevního tlaku v ordinaci (OBP)
V současné době je stále měření krevního tlaku v ordinaci nejčastější metodou diagnostiky a vedení léčby hypertenze. Existují přitom důkazy, že krevní tlak měřený v ordinaci nekoreluje s prognózou pacienta a v diagnostice hypertenze je nespolehlivý.6 Přesnost měření krevního tlaku auskultační metodou, ať už rtuťovým, nebo semiautomatickým tonometrem, je vysoce závislá na výcviku a pečlivosti provádějící osoby. Při rutinním měření prováděném v ordinacích praktických lékařů může být nesprávně diagnostikována až třetina pacientů.6 Potíže vyplývají z nízkého počtu prováděných měření a čas tých metodických chyb, a to i po adekvátním proškolení zdravotníků.7 Měření krevního tlaku v ordinaci má probíhat za standardizovaných podmínek po pěti minutách klidu vsedě, s opřenými zády a nepřekříženýma no hama. Pacient nemá před měřením kouřit, při měření mluvit a být vyrušován. Je třeba provádět vždy tři měření s odstupem jedné minuty, přičemž se zaznamenává průměr z posledních dvou měření. U pacientů s nepravidelným rytmem může být potřeba počtu opakování ještě vyšší.4
Krevní tlak může být nadhodnocen nedostatečným zklidněním pacienta před měřením, nesprávnou pozicí pacienta (zkřížené nohy, nepodepřená paže ve výši srdce), příliš rychlým vypouštěním manžety, zaokrouhlováním výsledku nebo provedením jediného měření. Podhodnocen může být naopak příliš silným tlakem stetoskopu na brachiální arterii, číselnou preferencí vyšetřující osoby nebo přehlédnutím auskultační mezery při nedostatečném nafouknutí manžety. Oscilometrické měření může některé z těchto chyb eliminovat, a proto bývá doporučeno tuto metodu upřednostnit před auskultační.8 Ani oscilometrické přístroje ale neodstraní riziko vyplývající z diurnální variability krevního tlaku a existence diskrepantních hypertenzních syndromů. V nových doporučených postupech je proto prezentován návod k interpretaci krevního tlaku v ordinaci (Obr. 1).1
Obr. 1. Interpretace výsledků měření krevního tlaku v ordinaci. 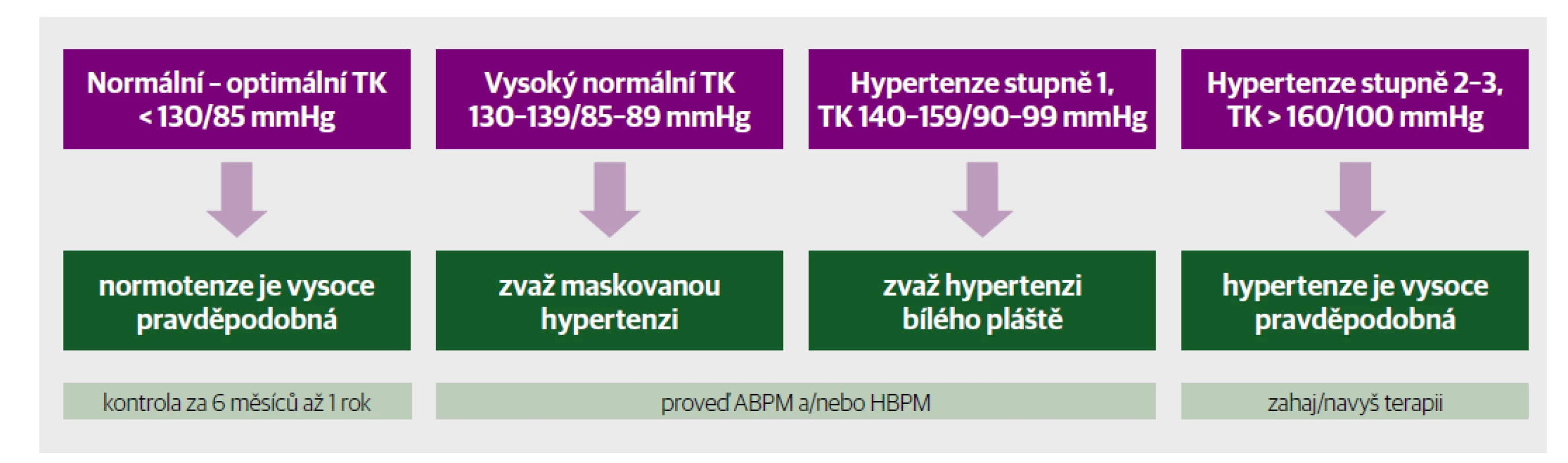
Diskrepantní hypertenzní syndromy
Logické předpoklady významu měření tlaku mimo ordinaci vyplývají z vyššího počtu měření v různých běžných situacích pacientova života. Mnoho klinických studií již přineslo důkazy o větší prognostické cennosti těchto metod a s každým novým doporučeným postupem právem získávají větší prostor v diagnostickém algoritmu. Měření tlaku mimo ordinaci je jediný způsob, jak odhalit diskrepantní hypertenzní syndromy, jako je hypertenze bílého pláště a maskovaná hypertenze. Oba syndromy se mohou vyskytovat jak u osob neléčených, tak u léčených hypertoniků.
Hypertenze bílého pláště je definována jako tlak v ordinaci > 140/90 mmHg a zároveň tlak při HBPM < 135/85 mmHg nebo 24hodinový průměr ABPM nižší než 130/80 mmHg. Podíl těchto nesprávně diagnostikovaných pacientů je alarmující, v literatuře se uvádí mezi 20–45 %. Neodhalená hypertenze bílého pláště s sebou nese riziko nadměrné léčby a z toho vyplývajících nežádoucích účinků. Ještě větší riziko s sebou ale nese předpokládaná hypertenze bílého pláště, na kterou není reagováno a není ani ověřena. V tomto případě nesprávná intuice vede k poddiagnostikování, terapeutické inercii a nedostatečné léčbě.
Maskovaná hypertenze je definována jako krevní tlak v ordinaci < 140/90 mmHg a zároveň tlak při domácím měření ≥ 135/85 mmHg nebo 24hodinový průměr ABPM ≥ 130/80 mmHg. Kromě celodenní maskované hypertenze existují formy maskované hypertenze omezené pouze na jedno diurnální období – ranní, denní a noční maskovaná hypertenze. Jejich typické příčiny jsou uvedeny v tabulce 1. Prevalence maskované hypertenze se uvádí 10 % v neléčené populaci a 30 % mezi léčenými hypertoniky, jde tedy o podceňovaný problém. Vyskytuje se častěji u pacientů s kumulací rizikových faktorů, jako jsou pacienti s renální insuficiencí nebo diabetes mellitus. Tato skupina pacientů má závažnou prognózu, jedinci s maskovanou hypertenzí jsou ohroženi plíživým rozvojem orgánového poškození, často ústícím v renální nebo srdeční selhání. Základním předpokladem diagnózy a potažmo správného managementu léčby maskované hypertenze je periodické měření tlaku mimo ordinaci, adekvátní farmakoterapie s cílem dosažení normálního tlaku mimo ordinaci (Tab. 2).
Tab. 1. Příčiny maskované hypertenze (MH) 
Tab. 2. Cílové hodnoty krevního tlaku při různých způsobech měření 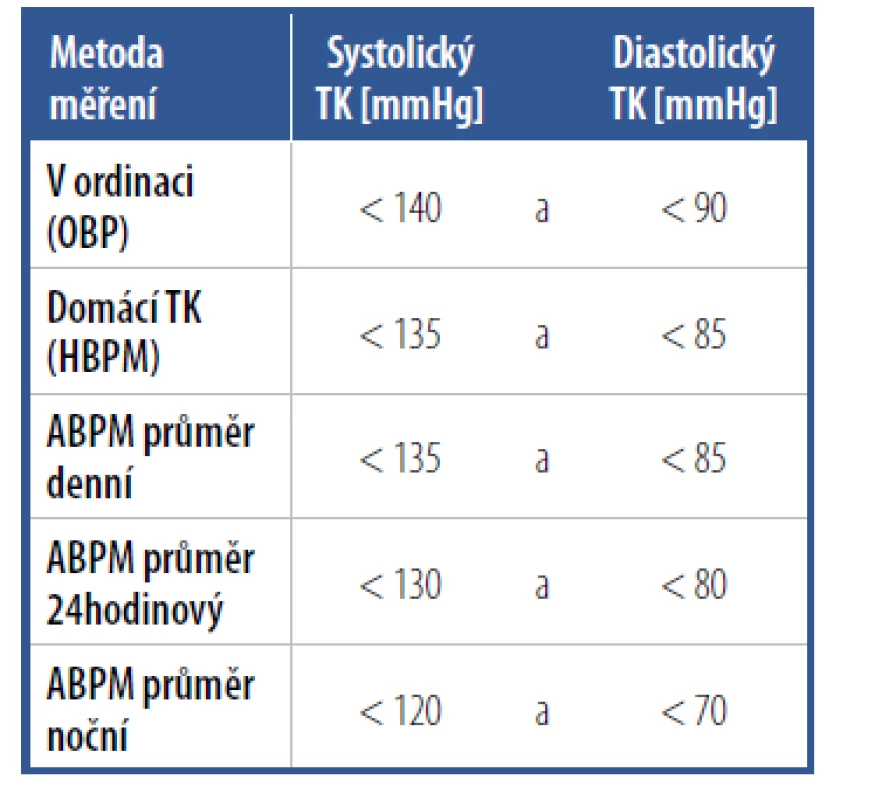
Měření tlaku mimo ordinaci
Ambulantní monitorace krevního tlaku – ABPM (tlakový holter)
Dvacetičtyřhodinové ambulantní monitorování krevního tlaku je v současné době považováno za referenční standard diagnostiky hypertenze. Lépe předpovídá riziko kardiovaskulárních příhod, lépe koreluje s poškozením cílových orgánů a je reproducibilnější než krevní tlak v ordinaci, který má v porovnání s ABPM výrazně horší senzitivitu a specificitu (75 %). ABPM je také jedinou metodou, která dokáže zpracovat noční hodnoty krevního tlaku, které jsou nejvýznamnějším prediktorem kardiovaskulárních komplikací. Rozšíření této metody do rutinní klinické praxe je žádoucí, nese s sebou však požadavek tolerance pacientem, validovaného přístroje a provedení a také správného hodnocení výsledku. Frekvence měření má být každých 30 minut v době bdění a každou hodinu ve spánku. Spánkový interval má být individuálně upraven podle konkrétního pacienta z důvodu nebezpečí nesprávné diagnózy noční hypertenze, také u pacientů se spánkovými poruchami je třeba noční a potažmo i celodenní průměr hodnotit obezřetně. Je-li úspěšných měření méně než 70 % anebo méně než 20 ve dne a 7 v noci, je třeba test opakovat.1 Současné indikace ABPM jsou shrnuty na obrázku 2. Ne všichni pacienti jsou však nakloněni opakovaným měřením pomocí ABPM, někteří vnímají jako nepohodlné až bolestivé nafukování manžety, jiní nejsou ochotni nebo schopni pro přístroj cestovat anebo jim monitorace ruší spánek. Pro takové pacienty se nabízí možnost domácí monitorace krevního tlaku.
Obr. 2. Současné indikace ABPM. 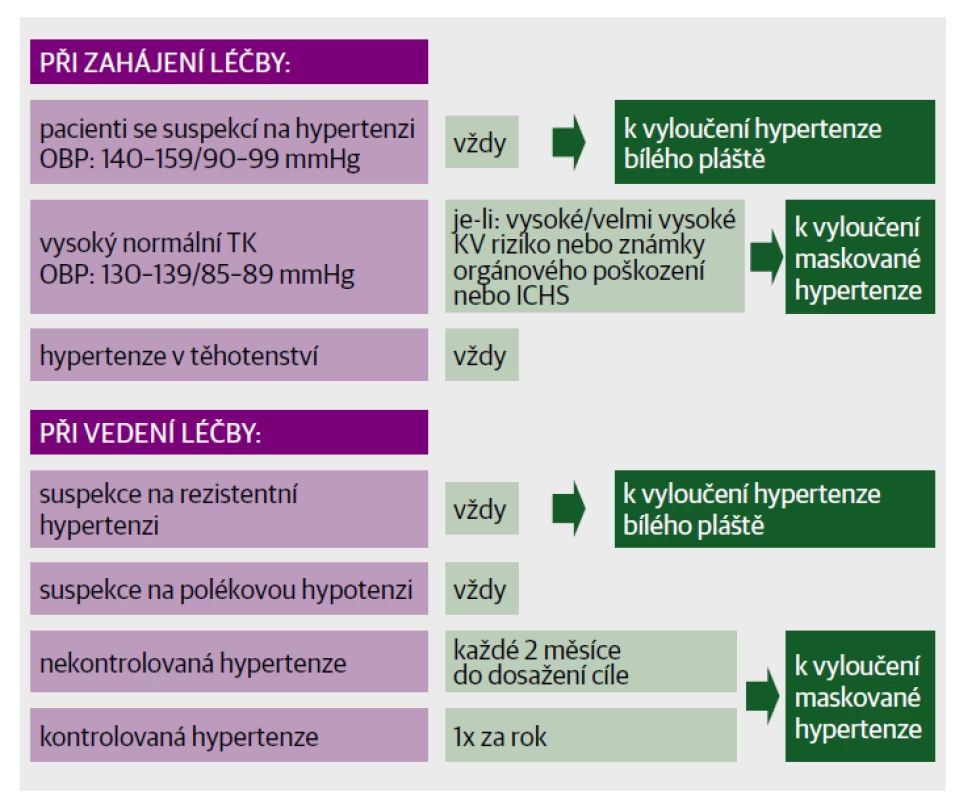
Domácí monitorace krevního tlaku – HBPM
Domácí monitorování krevního tlaku je velkou pomocí v managementu hypertenze. Literární data ukazují, že HBPM dobře koreluje s orgánovým poškozením, což potvrzuje spolehlivost v managementu hypertenze. Pacienti, kteří si monitorují předepsaným způsobem krevní tlak, dosahují dříve cílových hodnot a také jsou adherentnější k léčbě než pacienti ve standardní péči.9 K validnímu výsledku, a tedy možnosti řídit pomocí HBPM léčbu, ovšem potřebujeme splnění několika podmínek. Předně metoda vyžaduje počáteční investici pacienta do validovaného přístroje a časovou investici zdravotnického personálu do pečlivé edukace a technického nácviku samostatného měření. Z přehršle přístrojů dostupných na trhu bohužel prošel jen zlomek předepsanou validací. Seznam validovaných přístrojů, které je třeba pacientům doporučovat, lze najít na webových stránkách www.stridebp.org, www.validatebp.org, www.medaval.ie nebo www.dableducational.org. Metodicky se měření v domácích podmínkách neliší od měření tlaku v ordinaci, v rámci edukace je bezpodmínečně nutné zkontrolovat, zda pacient techniku zvládá. Upřednostněny by měly být automatické přístroje na paži. U obézních pacientů s kónickou paží, jimž tvrdá manžeta nepřiléhá dobře, máme lepší zkušenosti s kvalitními tonometry na zápěstí. Zde je třeba pacienta edukovat, aby si při měření podložil ruku s manžetou tonometru do výše srdce, v případě níže položené paže dochází k významnému nadhodnocení výsledku. Rtuťové tonometry jsou pro domácí použití méně vhodné, při pumpování balonku pacientem dochází ke zvýšení krevního tlaku až o 12 mm systolického a 9 mm diastolického tlaku, pokud není dodržena alespoň 20sekundová pauza mezi nafukováním a měřením. K adekvátnímu výsledku je třeba alespoň 14 měření v domácích podmínkách (4 dny). Na našem pracovišti používáme v souladu s guidelines ESH měření po 7 konsekutivních dní, každý den dvě měření ráno a dvě večer s odstupem jedné minuty. Do průměru se potom nezapočítává první měřený den. Příklad tabulky, do které pacienti zapisují svá měření, je v tabulce 3. Cílová hodnota týdenního průměru je uvedena v tabulce 2. Snahu pacienta o angažování se ve vedení léčby je potřeba ocenit a z dodaných materiálů vyvodit závěr. Není přímější cesty ke ztrátě spolupráce a důvěry pacienta než nad pracně získa nými daty mávnout ru kou nebo je případně zcela ignorovat. Za splnění výše uvedených podmínek je self-monitorace krevního tlaku cennou pomocí při vedení léčby.
Tab. 3. Příklad tabulky do které si pacienti zapisují hodnoty doma měřeného krevního tlaku 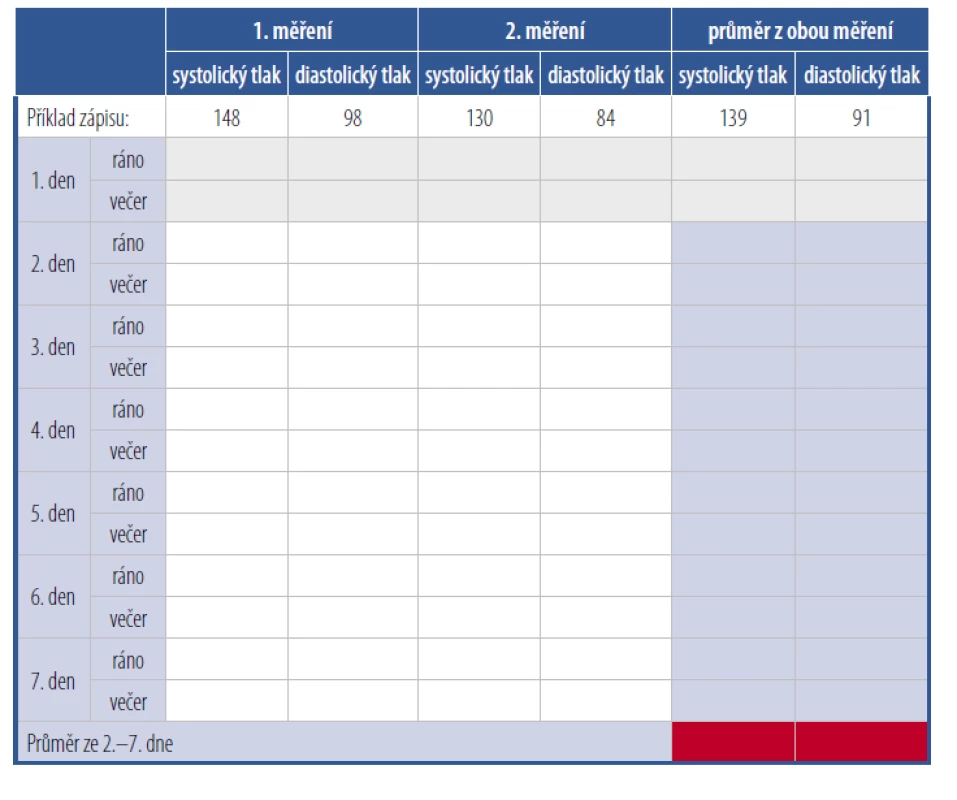
Závěr
Měření tlaku v ordinaci stále zůstává základním nástrojem v diagnostice a léčbě hypertenze. Jeho výsledky, byť získané za standardizovaných podmínek a metodicky bezchybně, je však třeba interpretovat s opatrností. Ve většině případů se neobejdeme bez korelace s měřením tlaku mimo ordinaci, s mírou orgánového poškození a uvážením aterosklerotického kardiovaskulárního rizika konkrétního pacienta. Měření tlaku mimo ordinaci výrazně zkracuje, zjednodušuje a zpřesňuje diagnostický postup a také odhaluje pacienty s diskrepantními hypertenzními syndromy. V diagnóze hypertenze by proto mělo být využito vždy. Zvláště při naměřeném systolickém tlaku v ordinaci mezi 130 až 159 mmHg je důrazně doporučeno provést měření tlaku mimo ordinaci. V České republice není ve většině regionů problém s dosažitelností ABPM a zdravotní pojišťovny jej hradí 4× ročně, zpřesnění a urychlení diagnózy je proto snadno realizovatelné. Při vedení antihypertenzní léčby je pak významnou pomocí správně prováděné domácí monitorování, které by mělo ke každému hypertonikovi patřit stejně jako k diabetikovi glukometr.
Zdroje
1. Stergiou GS, et al. 2021 European Society of Hypertension practice guidelines for office and out-of-office blood pressure measurement. J Hypertens 2021.
2. Timmis A, et al. European Society of Cardiology: Cardiovascular disease statistics 2019. Eur Heart J 2020;41(1):12–85.
3. Lim SS, et al. A comparative risk assessment of burden of disease and injury attributable to 67 risk factors and risk factor clusters in 21 regions, 1990-2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet 2012;380(9859):2224–60.
4. Williams B, et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J 2018;39(33):3021–3104.
5. Ettehad D, et al. Blood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis. Lancet 2016;387(10022):957–967.
6. Sebo P, et al. Blood pressure measurements are unreliable to diagnose hypertension in primary care. J Hypertens 2014;32(3):509–17.
7. Piper MA, et al. Diagnostic and predictive accuracy of blood pressure screening methods with consideration of rescreening intervals: a systematic review for the U.S. Preventive Services Task Force. Ann Intern Med 2015;162(3):192–204.
8. Daskalopoulou SS, et al. The 2015 Canadian Hypertension Education Program recommendations for blood pressure measurement, diagnosis, assessment of risk, prevention, and treatment of hypertension. Can J Cardiol 2015;31(5):549–68.
9. McManus RJ, et al. Efficacy of self-monitored blood pressure, with or without telemonitoring, for titration of antihypertensive medication (TASMINH4): an unmasked randomised controlled trial. Lancet 2018;391(10124):949–959.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
2021 Číslo 3- Na inkontinenční pomůcky nově dosáhne více pacientů
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
-
Všechny články tohoto čísla
- Úvodní slovo
- Profesor Eduard Zvěřina: Chováme se jako viry
- MUDr. Milan Černek: Viatris vstupuje na český trh: naším cílem jsou dostupná a kvalitní léčiva
- Horké aktuality v registracích EMA
- Telemedicína – vyšetření muskuloskeletálních problémů
- Komentář k článku Telemedicína – vyšetření muskuloskeletálních problémů
- Glosa k problematice telemedicíny V některých oborech je osobní kontakt s pacientem nenahraditelný
- Refeeding syndrom u pacientů vyššího věku
- Komentář k článku Refeeding syndrom u pacientů vyššího věku
- Kardiovaskulární riziko u geriatrických pacientů: jak ho stanovit správně?
- Adherence a perzistence k léčbě
- Léčba hypertenze komplikované srdečním selháním
- Úskalí a přínosy měření krevního tlaku v ordinaci a mimo ordinaci
- Profesorka Hana Rosolová: Největším rivalem cholesterolu je metabolický syndrom
- Fixní kombinace v léčbě hypertenze a dyslipidemie – schůdná cesta k redukci kardiovaskulárního rizika u diabetu
- Děláme maximum pro snížení kardiovaskulárního rizika našich pacientů?
- Inklisiran: inovativní přístup v léčbě dyslipidemie
- Kardiovaskulární riziko u onemocnění ledvin – pohled nefrologa
- Hepatorenální syndrom
- Aktuální pohled na potravinovou pyramidu
- Humánní biometeorologie v každodenní praxi
- Diferenciální diagnostika nejčastějších změn v krevním obraze
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Diferenciální diagnostika nejčastějších změn v krevním obraze
- MUDr. Milan Černek: Viatris vstupuje na český trh: naším cílem jsou dostupná a kvalitní léčiva
- Inklisiran: inovativní přístup v léčbě dyslipidemie
- Aktuální pohled na potravinovou pyramidu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



