-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Telemedicína – vyšetření muskuloskeletálních problémů
Autoři: Yedlinsky T. Nicole 1; Peebles L. Rebecca 2
Působiště autorů: Uniformed Services University of the Health Sciences, Bethesda, Maryland ; Ehrling Bergquist Family Medicine Residency ; Program, Offutt Air Force Base, Nebraska ; University of Kansas Medical Center, Kansas City, Kansas
Vyšlo v časopise: Svět praktické medicíny, 2, 2021, č. 3, s. 19-25
Kategorie: Přehledový článek s komentářem
Souhrn
Za článkem následují komentář a glosa
Telemedicína může poskytnout pacientům nákladově efektivní a kvalitní péči. Pandemie koronaviru v roce 2019 zdůraznila potřebu alternativních metod poskytování zdravotní péče. Praktičtí lékaři mohou těžit z používání standardizovaného přístupu k hodnocení a diagnostice muskuloskeletálních problémů prostřednictvím telemedicínských konzultací. Plánování před vyšetřením zajistí vhodné využití telemedicíny a zajišťuje, že pacient a lékař mají funkční zařízení Telehealth. Konkrétní pokyny pro pacienty týkající se ideálního nastavení, úhlů kamery, polohy těla a oděvu vylepšují virtuální návštěvy. Lékaři mohou získat důkladnou anamnézu a provést strukturované muskuloskeletální vyšetření pomocí telemedicíny. Použití běžných předmětů pro domácnost umožňuje lékařům nahradit úkony osobního klinického vyšetření. Pro prvotní vyšetření jsou k dispozici pokyny pro domácí péči a online rehabilitační prostředky. Pokud jde o nejasnou diagnózu nebo plán léčby, měli by být pacienti pozváni na osobní prohlídku. Pacienti s možnou deformitou nebo neurovaskulárním postižením by měli být neodkladně vyšetřeni. Následné kontroly lze provádět virtuálně, pokud se stav pacienta podle očekávání zlepší. Pokud se stav zhoršuje nebo se nezlepšuje, měl by pacient podstoupit ambulantní vyšetření, případně být doporučen k formální fyzioterapii nebo speciálním vyšetřením.
Telemedicína se rychle stala cenným nástrojem během pandemie koronavirových onemocnění 2019 (COVID-19).1 Vzhledem k tomu, že muskuloskeletální problémy jsou častým důvodem návštěv primární péče,2,3 je vhodné použít standardizované vyšetření k vyhodnocení těchto problémů pomocí telemedicíny. Video-asistovaná ortopedická konzultace pro vybrané pacienty je nákladově efektivní a nevede k vážným nežádoucím událostem.4,5
Tento článek pojednává o metodách a technikách telemedicíny, včetně přípravy návštěvy, sběru historie, virtuálního fyzického vyšetření a možností počáteční léčby.
Příprava virtuální konzultace
Základní příprava před virtuální návštěvou zahrnuje ujištění, že má pacient funkční audiovizuální vybavení, a poskytnutí informací o ideálním nastavení, úhlech kamery, polohování těla a vhodném oblečení.6
Lékař by měl předem zkontrolovat všechny předchozí nálezy ze zobrazovacích studií. Několik telemedicínských platforem vyhovuje zákonu USA o přenositelnosti a odpovědnosti v oblasti zdravotního pojištění (HIPAA).7 Průvodce pro přípravu lékařské praxe pro virtuální návštěvy byl dříve publikován v FPM.8
Virtuální muskuloskeletální vyšetření
Pacienti by měli být dotázáni na načasování a charakteristiku nástupu příznaků, související traumata, lokalizaci bolesti, přítomnost otoku, následný průběh a aktuální stav. Měl by být stanoven funkční dopad na každodenní činnosti, zaměstnání a rekreační aktivity. Lékaři by se měli ptát na předchozí zranění a operace, stejně jako na předchozí léčbu a reakci na ni.
Virtuální fyzikální vyšetření by mělo zahrnovat inspekci, palpaci, vyšetření rozsahu pohybu a síly, neurovaskulární vyšetření a speciální testy.9, 10 Ačkoli je obtížné provádět určité manévry, jejich modifikace mohou poskytnout užitečné informace. Pro pacienta může být užitečné napodobovat pohyby lékaře.
Rameno
U problémů s rameny by se lékař měl zeptat, zda je hlavním problémem pacienta bolest, slabost nebo snížený rozsah pohybu. Bolest při absenci nedávného traumatu často naznačuje impingement syndrom nebo kalcifickou tendinopatii.11 Bolest při addukci paže může naznačovat akromioklavikulární patologii.9,11,12 Slabost naznačuje rupturu rotátorové manžety nebo nervovou patologii. Snížený rozsah pohybu vyvolává podezření na adhezivní kapsulitidu nebo těžkou osteoartritidu.9, 13, 14 Pacienti by měli být také dotázáni na neurovaskulární příznaky u horní končetiny, jako jsou slabost nebo parestezie.
Virtuální fyzická prohlídka začíná vizuální kontrolou. Pacient či pacientka by měli mít oblečené tílko nebo sportovní podprsenku podle individuálního pohodlí. Pacienti by měli být požádáni, aby se postavili čelem ke kameře a poté se pomalu otáčeli o 360 stupňů, aby lékař mohl sledovat ramenní kloub ve všech rovinách. Lékař by měl hledat asymetrii, deformity, abnormální držení těla, nápadné kožní změny, atrofii, erytém a ekchymózu.
Lékař by měl požádat pacienta, aby ukázal nejcitlivější oblast. Pacient by měl být veden, aby použil kontralaterální ruku k palpaci sternoklavikulárního kloubu, klíční kosti, akromioklavikulárního kloubu, akromionu a páteře lopatky, jak to rozsah pohybu umožňuje. Pacienti mohou také lokalizovat a prohmatat bicipitální rýhu a velký hrbol humeru směrem od lékaře (Obr. 1).
Obr. 1. Pozice pro palpaci ramen. (A) Pohled zepředu. (B) Pohled zezadu. 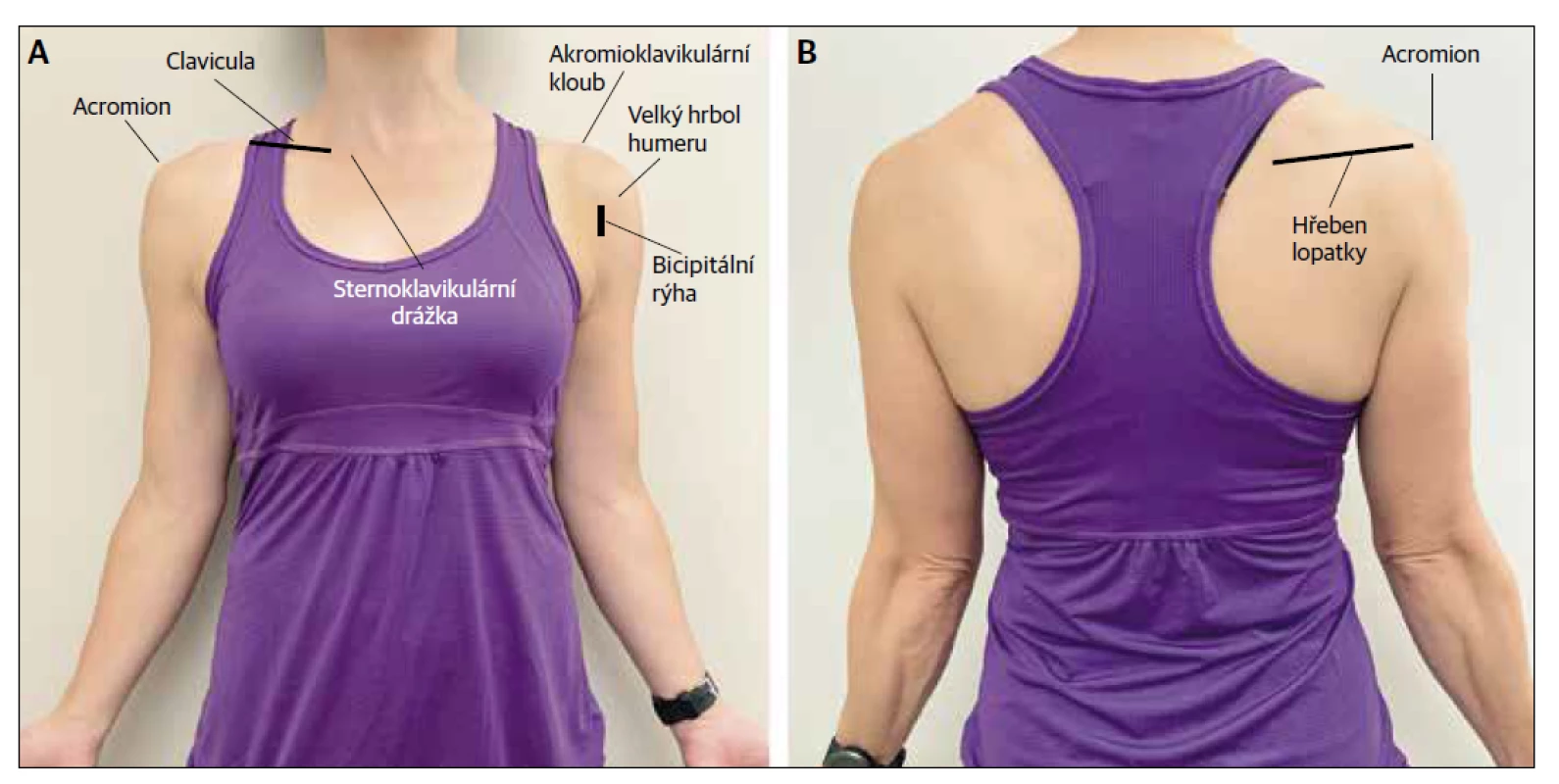
Klíčová doporučení pro praxi 
A = konzistentní, kvalitní důkazy zaměřené na pacienta; B = nekonzistentní důkazy orientované na pacienta, s omezenou kvalitou; C = shoda, důkazy zaměřené na onemocnění, obvyklá praxe, znalecký posudek nebo série případů. Informace o systému hodnocení důkazů SORT najdete na https://www.aafp.org/afpsort. Měly by být posouzeny abdukce ramene, flexe dopředu, extenze, vnější rotace a aktivní rozsah pohybu (Tab. 111). Změny pohybu lopatky během abdukce a flexe ukazují na lopatkovou dyskinezi nebo slabost lopatkových stabilizačních svalů.
Tab. 1. Telemedicínské hodnocení rozsahu pohybu horní končetiny 11 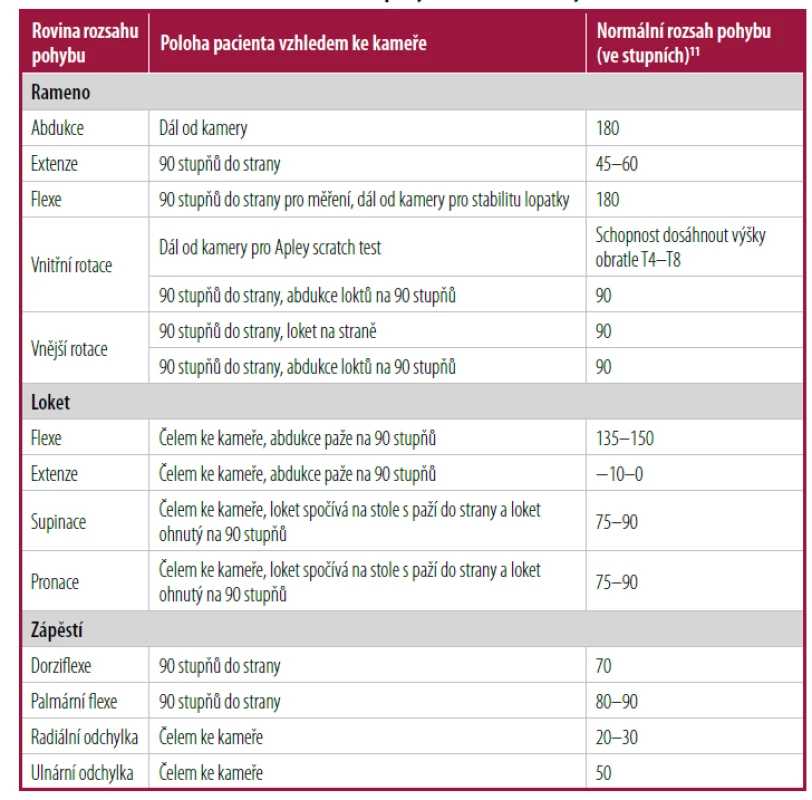
Testování síly lze provést tak, že pacienta požádáte, aby pohyboval ramenem proti gravitaci nebo s pomocí běžných domácích potřeb (Tab. 2). Tabulka 3 shrnuje navrhované testy pevnosti manžety rotátoru.9, 11, 15 Neurovaskulární vyšetření lze dokončit tak, že pacient provede klik s oporou o stěnu, aby lékař mohl odhalit odstávající lopatku. Speciální testy ramene, jako je Speedův test ke kontrole proximální bicepsové tendinopatie a O’Brienův test k detekci patologie mozku, lze provést s použitím domácích potřeb.
Tab. 2. Obvyklé potřeby z domácnosti vhodné k použití pro silové testování v telemedicíně 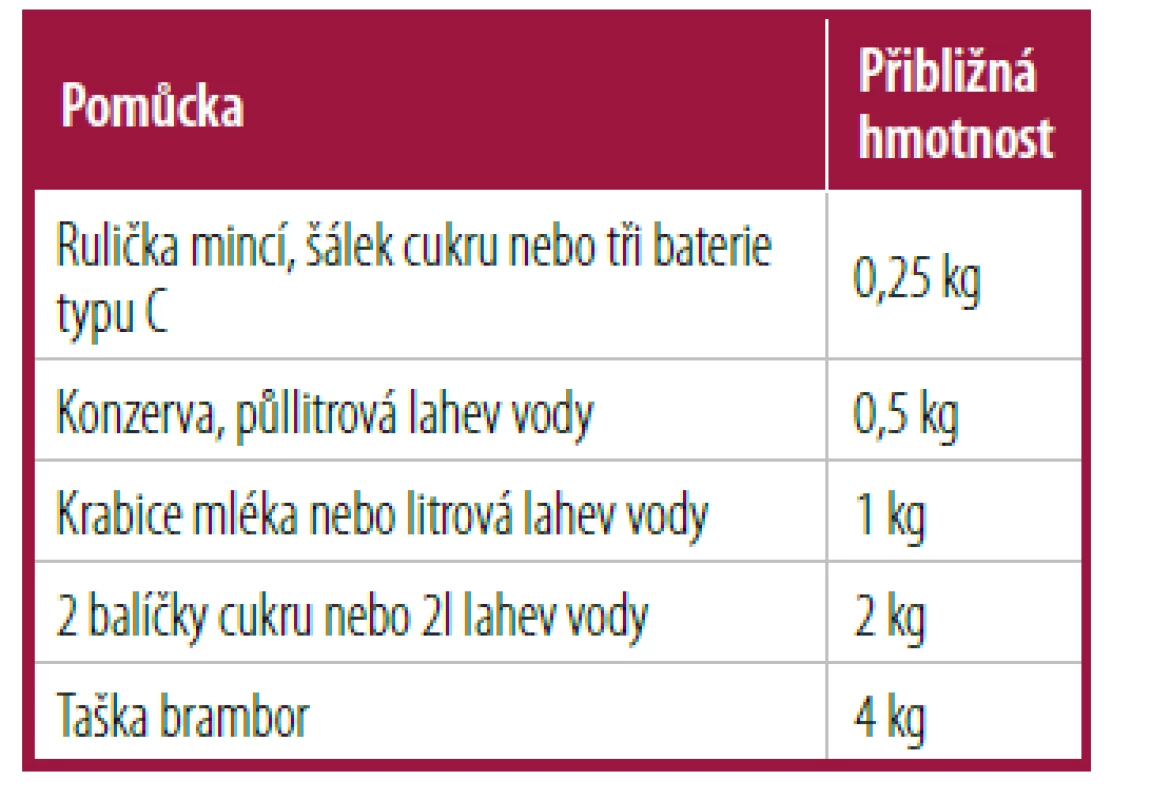
Tab. 3. Telemedicínské hodnocení síly rotátorové manžety9, 11, 15 
Loket
Virtuální vyšetření lokte začíná prohlídkou postižené strany a porovnáním s nepostiženou stranou, hledáním erytému, deformity, otoku, ekchymózy a nápadných kožních změn. Měly by být zkontrolovány deformace bicepsu a tricepsu, aby bylo možné vyhodnotit rupturu šlachy. Pacient by měl prohmatat laterální epikondyl, mediální epikondyl a olecranon, aby zkontroloval citlivost (Obr. 2). Rozsah posouzení pohybu je uveden v tabulce 1.11 Sílu flexe a extenze lokte lze posoudit pomocí gravitace nebo pomocí běžných předmětů pro domácnost (Tab. 2). Bolest, která se lokalizuje do laterálního epikondylu při extenzi zápěstí a supinaci při držení předmětu, naznačuje laterální epikondylitidu. Stejně tak bolest, která se lokalizuje do mediálního epikondylu při flexi zápěstí a pronaci při držení předmětu, naznačuje mediální epikondylitidu.
Obr. 2. Pozice při palpaci loktů. (A) Boční pohled. (B) Mediální pohled. 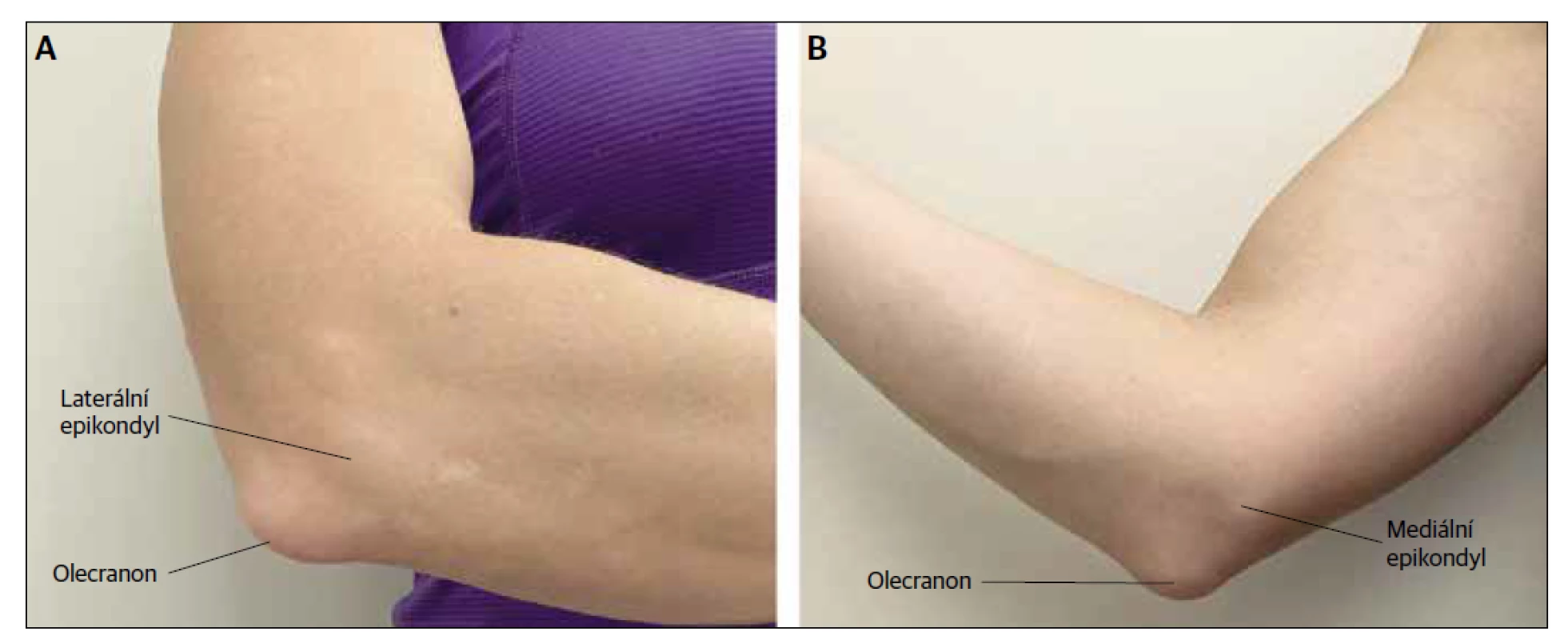
Ruka a zápěstí
Ruka a zápěstí by měly být zkontrolovány na zjevnou deformaci, otoky, ekchymózu, nadměrné změny kůže a nehtů a atrofii ve srovnání s kontralaterální stranou. Pacient by měl být požádán, aby ukázal na oblast maximální citlivosti a/ nebo parestezie. Pokud pacient ohlásí nedávné traumatické zranění, citlivost při palpaci radiální jamky si vyžádá další vyšetření zlomeniny skafoidu16 (Obr. 3).
Obr. 3. Radiální jamka. Citlivost při palpaci po traumatickém poranění vyžaduje další vyšetření zlomeniny skafoidu. 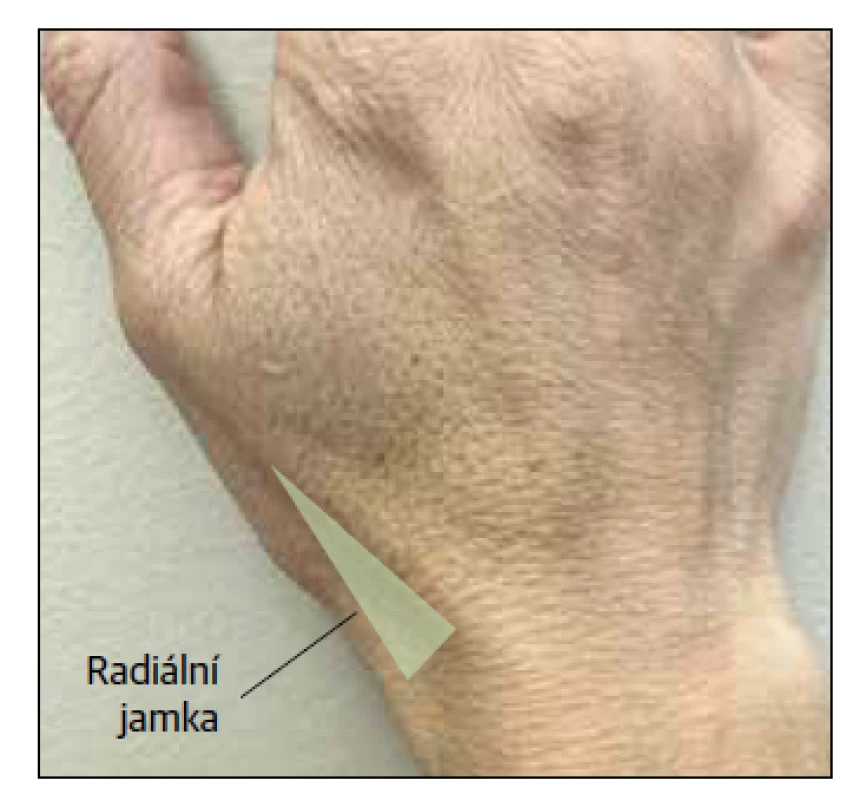
Rozsah pohybu zápěstí by měl být posouzen podle tabulky 1.11 Rozsah po hybu ruky lze nejlépe vyhodnotit tak, že požádáte pacienta, aby sevřel ruku v pěst a poté natáhl ruku. Pokud existuje obava z prasknutí šlachy flexoru nebo extenzoru po traumatickém poranění, měl by být pacient požádán, aby izoloval pohyb v proximálních a distálních interfalangeálních kloubech. Speciální testy pro vyšetření ruky a zápěstí jsou shrnuty v tabulce A.
Tab. A – Speciální testy pro vyšetření ruky a zápěstí 
Poznámka: K dispozici je video s vyšetřením ramen na https://www.youtube.com/watch?v=ZpynPil6mdg.
A1. Lester B, Halbrecht J, Levy IM, et al. “Press test” for office diagnosis of triangular fibrocartilage complex tears of the wrist. Ann Plast Surg 1995;35(1):41–45.Kyčle a pánev
Virtuální vyšetření kyčle a pánve začíná kontrolou pacienta stojícího před kamerou s nohama na šířku ramen. Lékař by měl požádat pacienta, aby položil obě ruce dlaněmi dolů na horní část kyčelních hřebenů, protože lékař hledá symetrii ve výšce rukou a přední/zadní vyrovnání. Asymetrie kyčelních hřebenů může naznačovat nesoulad délky nohy nebo pánevní rotaci. Dále by měl pacient ukázat na nejbolestivější oblast. „C sign“ test u kyčle (Obr. 4) by měl vzbuzovat podezření na intraartikulární patologii.17 Lékař pak může navést pacienta k palpaci předního horního kyčelního trnu, předního dolního kyčelního trnu a většího trochanteru ke kontrole citlivosti (Obr. 5).
Obr. 4. C sign: Pokud pacient lokalizuje bolest při uchopení anterolaterální hlavice kyčle palcem a ukazováčkem ve tvaru „C“, mělo by být podezření na intraartikulární patologii. 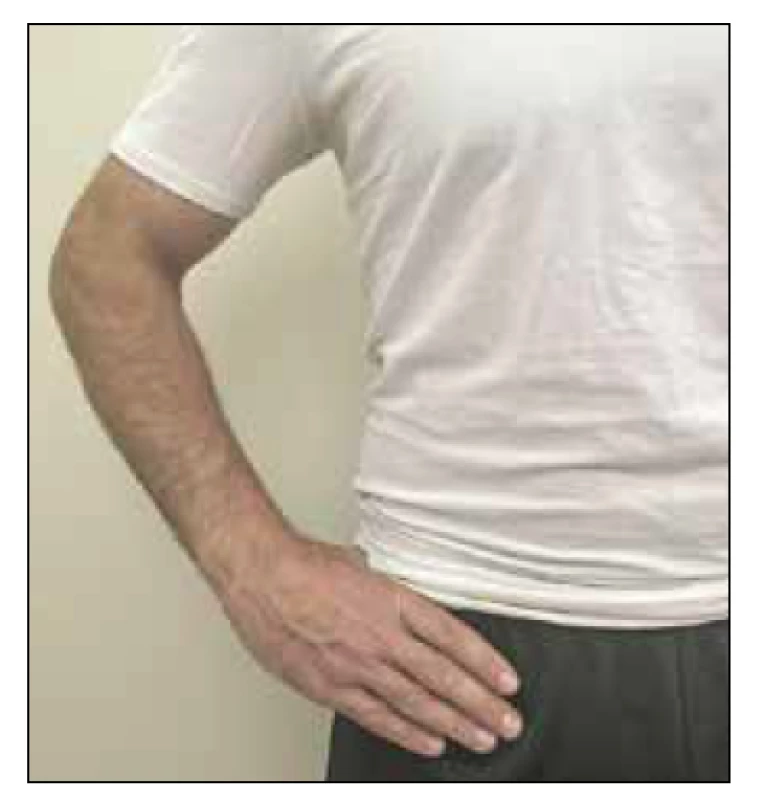
Obr. 5. Pozice při palpaci kyčle. 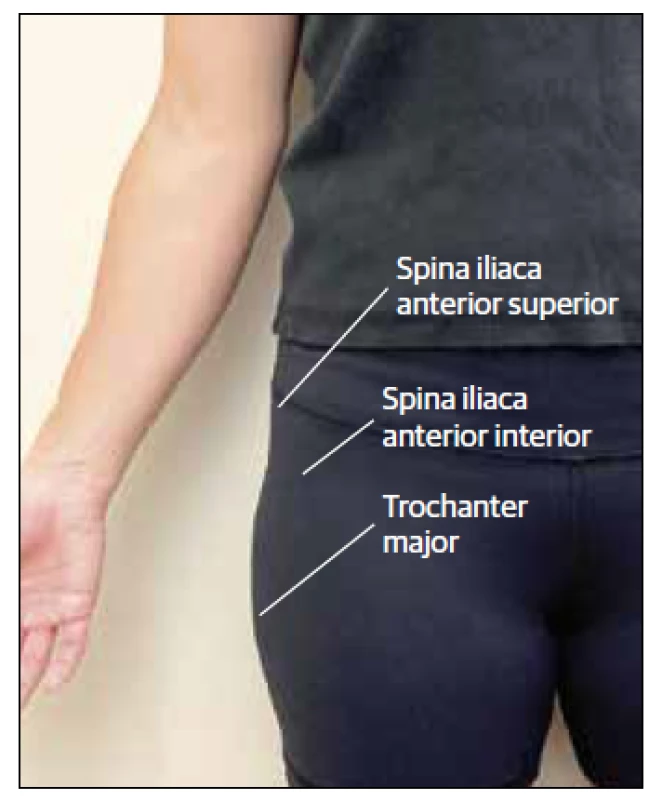
Hodnocení rozsahu kyčle je shrnuto v tabulce 4.10, 11 Sílu lze hodnotit při chůzi na patě (L4), chůzi na špičce (L5/S1), extenzi kyčle (L5/S1), abdukci kyčle vleže na boku (gluteus medius, L5) a při stání bez pomoci.6 Pacient může být požádán, aby ukázal parestezie kolem jakékoli oblasti parestezie. Speciální testy při vyšetření kyčle jsou shrnuty v tabulce B.
Tab. 4. Telemedicínské vyšetření rozsahu pohybu dolních končetin10, 11 
Tab. B – Speciální testy pro vyšetření kyčle 
FABER = flexe, abdukce, vnější rotace; FADIR = flexe, addukce, vnitřní rotace.
Informace z:
Friedrich Trendelenburg (1844–1924). Trendelenburg’s position. JAMA 1969;207(6):1143–1144.
Wilson JJ, Furukawa M. Evaluation of the patient with hip pain. Am Fam Physician. 2014;89(1):27–34. Accessed August 25, 2020.
https://www.aafp.org/afp/2014/0101/p27.htmlKoleno
Vyšetření kolena by mělo začít pozorováním chůze. Dále je koleno zkontrolováno na otoky, deformity, erytém, ekchymózu a zjevnou svalovou atrofii ve srovnání s kontralaterální stranou. Pacient by měl být požádán, aby ukázal jedním prstem na místo maximální bolesti. Pacient může být dále veden k palpaci kvadricepsů a patelárních šlach, patelly, iliotibiálního traktu, tuberositas tibiae, pes anserinus a kloubních štěrbin (Obr. 6). Pokud pacient nahlásí nedávné trauma, lze k určení, zda je pro vyhodnocení zlomeniny nutné zobrazení, použít Ottawa Knee Rule (https://www.mdcalc.com/ottawa-knee-rule).10,11,18,19
Obr. 6. Pozice pro palpaci kolene. (A) Mediální pohled. (B) Laterální pohled. 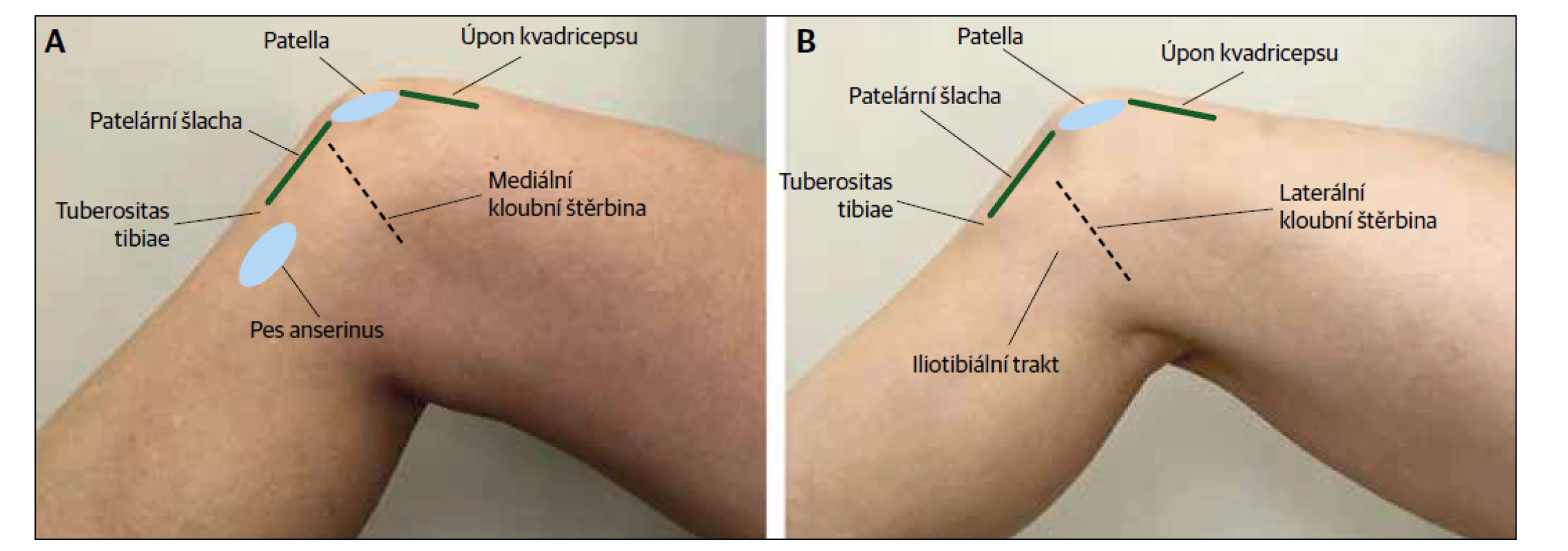
Posouzení rozsahu pohybu kolena je podrobně uvedeno v tabulce 4.10, 11 Síla by měla být hodnocena u pacienta vsedě a s kolenem v aktivní flexi a extenzi. Neschopnost aktivně protáhnout koleno by měla vzbudit podezření na poranění patelární nebo čtyřhlavé šlachy a vyžaduje využít zobrazovací metody. Speciální testy při hodnocení kolena jsou shrnuty v tabulce C.
Tab. C – Speciální testy pro vyšetření kolena 
Poznámka: Pacienti mohou při testu dřepu na jedné noze a při Thessaly testu použít jako oporu pevnou židli nebo zeď.
Informace z:
Bunt CW, Jonas CE, Chang JG. Knee pain in adults and adolescents: the initial evaluation. Am Fam Physician 2018;98(9):576–585. Accessed August 25, 2020. https://www.aafp.org/afp/2018/1101/p576.html
Karachalios T, Hantes M, Zibis AH, et al. Diagnostic accuracy of a new clinical test (the Thessaly test) for early detection of meniscal tears. J Bone Joint Surg Am 2005;87(5):955–962.Kotník a chodidlo
Virtuální vyšetření kotníku a chodidla by mělo být prováděno s kamerou pacienta umístěnou dostatečně nízko pro adekvátní vizualizaci, pacient by měl být bosý a v šortkách. Lékař by měl ve srovnání s kontralaterální stranou zkontrolovat otoky, hrubou deformaci, ekchymózu, erytém a svalovou atrofii u kotníku a chodidla. Pacient by měl stát, obrácený od kamery, s nohama na šířku ramen. Lékař spočítá počet prstů, které jsou viditelné laterálně ke každému kotníku. Pokud je vidět více než 2 ½ prstu, měla by se zvážit hyperpronace nebo vybočené chodidlo. Lékař by měl posoudit, zda jde o pes cavus nebo pes planus, a sledovat rovnoměrnost zadních částí nohou a kolen, stoje a chůze, aby zkontroloval valgusovou nebo varózní deformitu. Dále by měl pacient sedět čelem ke kameře a ukázat oblast maximální bolesti. U pacientů s traumatickým zraněním, jako je inverze kotníku, lze použít Ottawa Ankle Rule (https://www.mdcalc.com/ottawa-ankle-rule) k určení, zda je k vyhodnocení zlomeniny nohy nebo kotníku nutné použít zobrazovací metody. 11, 20–22 Po traumatickém poranění kotníku by měla být prohmatána také proximální lýtková kost, aby se případně vyhodnotila související Maisonneuveova zlomenina.
Posouzení rozsahu pohybu kotníku je podrobně uvedeno v tabulce 4.10, 11 Sílu lze vyhodnotit proti gravitaci nebo proti odporu pomocí ručníku či cvičebního pásku. Při dobrém osvětlení a vhodném umístění kamery lze vyhodnotit plnění kapilár distálně od místa poranění. Lékař může vést pacienta ke kontrole citlivosti na lehký dotek podél dermatomálních distribucí. U traumatického poranění může být proveden test sevření, pacient bude vyvíjet obvodový tlak na největší část lýtka. Bolest podél distální tibiofibulární mezikostní membrány naznačuje podvrtnutí kotníku.22 Nedávno uveřejněné články v American Family Phys ician podrobněji pojednávají o vyšetření ramene,9, 12 loktů,23 rukou/zápěstí,16 kyčlí,17 kolen10 a chodidla/kotníku22.
Léčba
Nálezy z virtuální anamnézy a fyzického vyšetření často naznačují pravděpodobnou diagnózu. Lékaři by jim však měli přikládat jen malou váhu pro pokračování v dalším hodnocení, pokud jsou diagnóza nebo počáteční vyšetření nejasné. Jestliže existuje obava z deformace nebo neurovaskulárního ohrožení, měl by být pacient odeslán k dalšímu vyšetření do ordinace nebo na pohotovost. Další vyšetření může zahrnovat osobní vyšetření a/nebo zobrazovací studie. Počáteční telemedicínská konzultace může zabránit zbytečným zobrazovacím studiím. Při osobní návštěvě může předem získané zobrazení zefektivnit vyšetření. Pokud je zobrazení k dispozici v době virtuálního setkání, mohou funkce sdílení obrazovky umožnit lékaři kontrolovat výsledky s pacientem. Pokyny pro domácí péči a online rehabilitaci jsou k dispozici pro počáteční léčbu a jsou obzvláště užitečné, pokud jsou omezené klinické zdroje, pacient má problémy s přepravou nebo by expozice klinickému prostředí mohla být pro pacienta škodlivá.24 Management muskuloskeletálních stavů pomocí telerehabilitace je účinný při zlepšování fyzických funkcí, zdravotního postižení a bolesti.24
Sledování lze provádět virtuálně, pokud se stav pacienta podle očekávání zlepší. Pokud se stav zhoršuje nebo se nezlepšuje, měl by pacient podstoupit ambulantní vyšetření, případně by mělo být zváženo doporučení k fyzioterapii nebo specializovaným službám.
Zdroje dat: PubMed a databáze Cochrane byly prohledávány pomocí klíčových pojmů telemedicína, telehealth, virtuální, ortopedická, muskuloskeletální a rehabilitace. Byl také prohledán Essential Evidence Plus. Datum vyhledávání: květen až listopad 2020.
Obsahem tohoto článku jsou pouze názory autorů a nemusí nutně představovat oficiální pohledy Uniformed Services University of Health Sciences, americké armády obecně, amerického ministerstva obrany nebo vlády USA.
Článek v původním znění
Am Fam Physician 2021;103(3):147–154.
Překlad: J. Moravcová
Publikováno se souhlasem AAFP.
Chráněno autorským právem.
Nicole T. Yedlinsky, MD
University of Kansas Medical Center,
Kansas City, Kansas
Rebecca L. Peebles, DO
Ehrling Bergquist Family Medicine Residency
Program, Offutt Air Force Base, Nebraska;
Uniformed Services University of the Health
Sciences, Bethesda, Maryland
Zdroje
1. U.S. Centers for Medicare and Medicaid Services. Telehealth services. March 2020. Accessed July 7, 2020. https://www.cms.gov/Outreach-and-Education/Medicare-Learning-Network-MLN/MLNProducts/Downloads/TelehealthSrvcsfctsht.pdf.
2. Schappert SM, Burt CW. Ambulatory care visits to physician offices, hospital out-patient departments, and emergency departments: United States, 2001–02. Vital Health Stat 13. 2006;(159):1–66.
3. U.S. Department of Health and Human Services. National ambulatory medical care survey: 2016 national summary tables. Accessed August 25, 2020. https://www.cdc.gov/nchs/data/nhamcs/web_tables/2016_ed_web_tables.pdf.
4. Buvik A, Bugge E, Knutsen G, et al. Quality of care for remote orthopaedic consul-tations using telemedicine: a randomised controlled trial. BMC Health Serv Res 2016;16(1):483.
5. Buvik A, Bergmo TS, Bugge E, et al. Cost-effectiveness of telemedicine in remote orthopedic consultations: randomized controlled trial. J Med Internet Res 2019;21(2):e11330.
6. Tanaka MJ, Oh LS, Martin SD, et al. Telemedicine in the era of COVID-19: the virtual orhopaedic examination published correction appears in J Bone Joint Surg Am 2020;102(20):e121. J Bone Joint Surg Am 2020;102(12):e57.
7. U.S. Department of Health and Human Services. Notification of enforcement discretion for telehealth remote communications during the COVID-19 nationwide public health emergency. Accessed July 7, 2020. https://www.hhs.gov/hipaa/for-professionals/special-topics/emergency-preparedness/notification-enforcement-discretion-telehealth/index.html.
8. Magoon V. Operationalizing virtual visits during a public health emergency. Fam Pract Manag 2020;27(3):5–12. Accessed August 26, 2020. https://www.aafp.org/fpm/2020/0500/p5.html.
19. Burbank KM, Stevenson JH, Czarnecki GR, et al. Chronic shoulder pain: part I. Evaluation and diagnosis. Am Fam Physician 2008;77(4):453–460. Accessed Au-gust 25, 2020. https://www.aafp.org/afp/2008/0215/p453.html.
10. Bunt CW, Jonas CE, Chang JG. Knee pain in adults and adolescents: the initial evaluation. Am Fam Physician 2018;98(9):576–585. Accessed August 25, 2020. https://www.aafp.org/afp/2018/1101/p576.html.
11. McGee SR. Examination of the musculoskeletal system. In: Evidence-based physical diagnosis. 3rd ed. Elsevier Saunders; 2012 : 477–510.
12. Monica J, Vredenburgh Z, Korsh J, et al. Acute shoulder injuries in adults. Am Fam Physician 2016;94(2):119–127. Accessed August 26, 2020. https://www.aafp.org/afp/2016/0715/p119.html.
13. Ramirez J. Adhesive capsulitis: diagnosis and management. Am Fam Physician 2019;99(5):297–300. Accessed August 25, 2020. https://www.aafp.org/afp/2019/0301/p297.html.
14. Clarnette RG, Miniaci A. Clinical exam of the shoulder. Med Sci Sports Exerc 1998;30(4 suppl.):S1–S6.
15. Codman EA. The shoulder; rupture of the supraspinatus tendon and other lesions in or about the subacromial bursa. Todd Company; 1934.
16. Forman TA, Forman SK, Rose NE. A clinical approach to diagnosing wrist pain. Am Fam Physician 2005;72(9):1753–1758. Accessed August 26, 2020. https://www.aafp.org/afp/2005/1101/p1753.html.
17. Wilson JJ, Furukawa M. Evaluation of the patient with hip pain. Am Fam Physician 2014;89(1):27–34. Accessed August 25, 2020. https://www.aafp.org/afp/2014/0101/p27.html.
18. Stiell IG, Greenberg GH, Wells GA, et al. Derivation of a decision rule for the use of radiography in acute knee injuries. Ann Emerg Med 1995;26(4):405–413.
19. Yao K, Haque T. The Ottawa Knee Rules – a useful clinical decision tool. Aust Fam Physician. 2012;41(4):223–224.
20. Stiell IG, Greenberg GH, McKnight RD, et al. A study to develop clinical decision rules for the use of radiography in acute ankle injuries. Ann Emerg Med 1992;21(4):384–390.
21. Barelds I, Krijnen WP, van de Leur JP, et al. Diagnostic accuracy of clinical decision rules to exclude fractures in acute ankle injuries: systematic review and meta-analysis. J Emerg Med 2017;53(3):353–368.
22. Tiemstra JD. Update on acute ankle sprains. Am Fam Physician 2012;85(12):1170–1176. Accessed August 25, 2020. https://www.aafp.org/afp/2012/0615/p1170.html.
23. Kane SF, Lynch JH, Taylor JC. Evaluation of elbow pain in adults. Am Fam Physician 2014;89(8):649–657. Accessed August 25, 2020. https://www.aafp.org/afp/2014/0415/p649.html.
24. Cottrell MA, Galea OA, O’Leary SP, et al. Real-time telerehabilitation for the treatment of musculoskeletal conditions is effective and comparable to standard practice: a systematic review and meta-analysis. Clin Rehabil 2017;31(5):625–638.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
2021 Číslo 3- Na inkontinenční pomůcky nově dosáhne více pacientů
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
-
Všechny články tohoto čísla
- Úvodní slovo
- Profesor Eduard Zvěřina: Chováme se jako viry
- MUDr. Milan Černek: Viatris vstupuje na český trh: naším cílem jsou dostupná a kvalitní léčiva
- Horké aktuality v registracích EMA
- Telemedicína – vyšetření muskuloskeletálních problémů
- Komentář k článku Telemedicína – vyšetření muskuloskeletálních problémů
- Glosa k problematice telemedicíny V některých oborech je osobní kontakt s pacientem nenahraditelný
- Refeeding syndrom u pacientů vyššího věku
- Komentář k článku Refeeding syndrom u pacientů vyššího věku
- Kardiovaskulární riziko u geriatrických pacientů: jak ho stanovit správně?
- Adherence a perzistence k léčbě
- Léčba hypertenze komplikované srdečním selháním
- Úskalí a přínosy měření krevního tlaku v ordinaci a mimo ordinaci
- Profesorka Hana Rosolová: Největším rivalem cholesterolu je metabolický syndrom
- Fixní kombinace v léčbě hypertenze a dyslipidemie – schůdná cesta k redukci kardiovaskulárního rizika u diabetu
- Děláme maximum pro snížení kardiovaskulárního rizika našich pacientů?
- Inklisiran: inovativní přístup v léčbě dyslipidemie
- Kardiovaskulární riziko u onemocnění ledvin – pohled nefrologa
- Hepatorenální syndrom
- Aktuální pohled na potravinovou pyramidu
- Humánní biometeorologie v každodenní praxi
- Diferenciální diagnostika nejčastějších změn v krevním obraze
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Diferenciální diagnostika nejčastějších změn v krevním obraze
- MUDr. Milan Černek: Viatris vstupuje na český trh: naším cílem jsou dostupná a kvalitní léčiva
- Inklisiran: inovativní přístup v léčbě dyslipidemie
- Aktuální pohled na potravinovou pyramidu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



