-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Komplexní terapie
chronických bércových ulcerací venózní etiologie
Autoři: doc. MUDr. Slonková Veronika, Ph.D.
Působiště autorů: Kožní oddělení Nemocnice Znojmo a LF MU Brno
Vyšlo v časopise: Svět praktické medicíny, 2, 2021, č. 2, s. 77-81
Kategorie: Medicína v ČR: přehledový článek
Souhrn
Bércové vředy žilní etiologie jsou chronické, recidivující a obtížně léčitelné onemocnění. Časná a komplexní léčba bércových vředů v rámci mezioborové spolupráce je jedinou cestou, jak dosáhnout příznivých terapeutických výsledků a zlepšení kvality života pacientů s tímto onemocněním.
Bércové vředy žilní etiologie představují významný zdravotní problém. Jejich prevalence u dospělé populace dosahuje ve vyspělých zemích 1 % a roční incidence v populaci starší 50 let 0,3 : 1000 obyvatel. Jde o onemocnění chronické, kdy asi 60 % ulcerací přetrvává déle než 6 měsíců a 33 % se hojí déle než 1 rok.1 Ulcerace navíc často recidivují (u ⅔ pacientů nejméně 1x) a významně snižují kvalitu života, podobně jako např. chronická obstrukční plicní nemoc nebo srdeční selhání.1, 2 Bércové vředy žilní etiologie tvoří 75 % bércových ulcerací. Jsou typicky lokalizovány na vnitřní straně kotníku či bérce na rozdíl od vředů arteriální etiologie, které tvoří asi 15 % ulcerací a obvykle se vyskytují na zevní straně bérce. Zbývajících zhruba 10 % ulcerací má jinou etiologii, např. pozánětlivou, poinfekční, potraumatickou nebo jde o exulceraci tumorů. Stanovení etiologie bércového vředu je zásadním krokem, který rozhoduje o terapii.
Bércový vřed je nejtěžším stadiem chronického žilního onemocnění (CVD) podle klasifikace CEAP. U pacientů s CVD, které progredovalo do stadia C6, jsou typicky přítomny také varikozity, otok a kožní hyperpigmentace. Prognosticky nepříznivým ukazatelem pro progresi CVD je atrophia blanche a také corona phlebectatica paraplantaris, jejíž přítomnost znamená 4,5násobné riziko vzniku bércového vředu v průběhu života. 1 U bércových vředů je velmi důležitá včasná diagnostika a léčba, ve které hraje rozhodující roli praktický lékař. Čím dříve se bércový vřed začne léčit, tím je dosahováno lepších výsledků.
Terapie
Léčbu bércových vředů žilní etiologie rozdělujeme na radikální a konzervativní. Radikální terapie zahrnuje skleroterapii, chirurgickou léčbu klasickou nebo miniinvazivní a dále nové termální a netermální metody.3 Z termálních metod se nejčastěji používá radiofrekvenční ablace, dále endovenózní laserová ablace, použít lze také vodní páru a novinkou je ultrazvuková koagulace. Mezi netermální metody patří mechanicko-chemická ablace nebo použití žilního lepidla.4 Konzervativní léčba využívá lokální terapie, komprese a farmakoterapie.5
Lokální léčba
Lokální léčba vychází z obecného principu hojení ran označeného zkratkou TIME: T (tissue) = odstranění nekrotické tkáně, I (infection, inflammation) = potlačení infekce a zánětu, M (moisture) = udržení vlhkého prostředí v ráně a E (epithelization) = podpora epitelizace.5
První krok se označuje jako débridement a spočívá v odstranění nekrotické tkáně a přípravě spodiny rány, ale také jejích okrajů a okolí (Obr. 1).
Obr. 1. Ulcerace s fibrinovými povlaky na spodině. 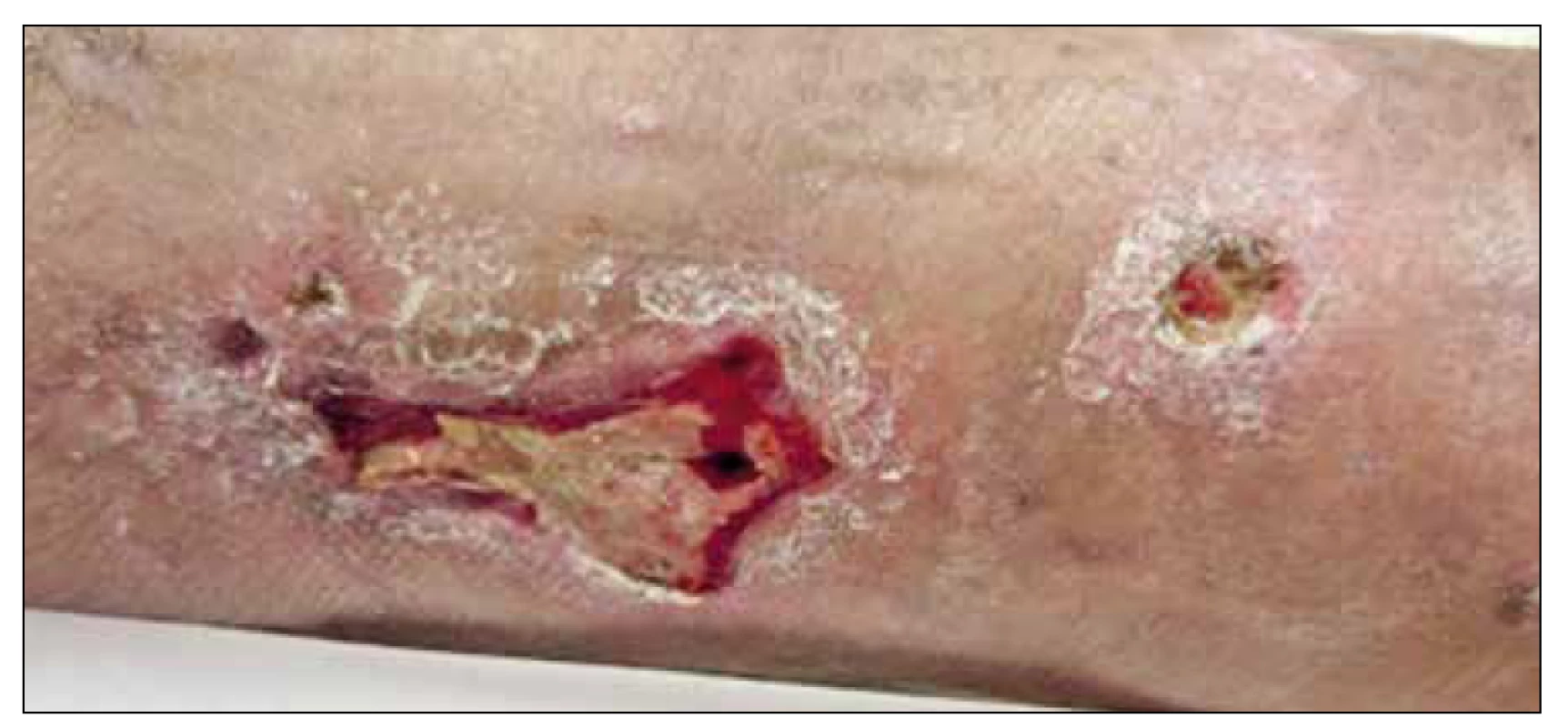
Je nezbytný pro navození hojení rány, snížení zápachu, nadbytečného exsudátu a infekce v ráně a zlepšuje kvalitu života pacientů. Rozlišujeme débridement autolytický, který používají všechna moderní krytí, enzymatický, který lze využít ve formě mastí vydávaných na lékařský předpis, mechanický débridement, spočívající v odstranění fibrinových náletů pomocí lžičky, a chirurgický, jenž se provádí za použití skalpelu, přičemž v chirurgii se také využívá podtlaková terapie. Rychlou a vysoce účinnou metodou je biochirurgický débridement neboli larvální (Maggotova) terapie, při které jsou na ránu naneseny sterilní larvy mouchy bzučivky zelené a ponechány v ráně 2–4 dny. Působení larev je komplexní – spodinu rány čistí svým pohybem, produkcí proteolytických enzymů a baktericidních substancí, ingescí bakterií a snížením pH v ráně. Pokles pH omezuje bakteriální osídlení rány a aktivitu matrixmetaloproteináz.
K potlačení infekce a zánětu (Obr. 2) jsou u pacientů bez známek celkové infekce doporučena antiseptika. Antibiotika nejsou vhodná z důvodu rychlého rozvoje rezistence. Antiseptika působí neselektivně, mají široké spektrum účinku a minimální riziko rezistence. Za nejúčinnější antiseptika jsou považovány stříbro a jod, dále se používá chlorhexidin, med nebo polyhexanid.6
Obr. 2. Ulcerace s povleklou spodinou. 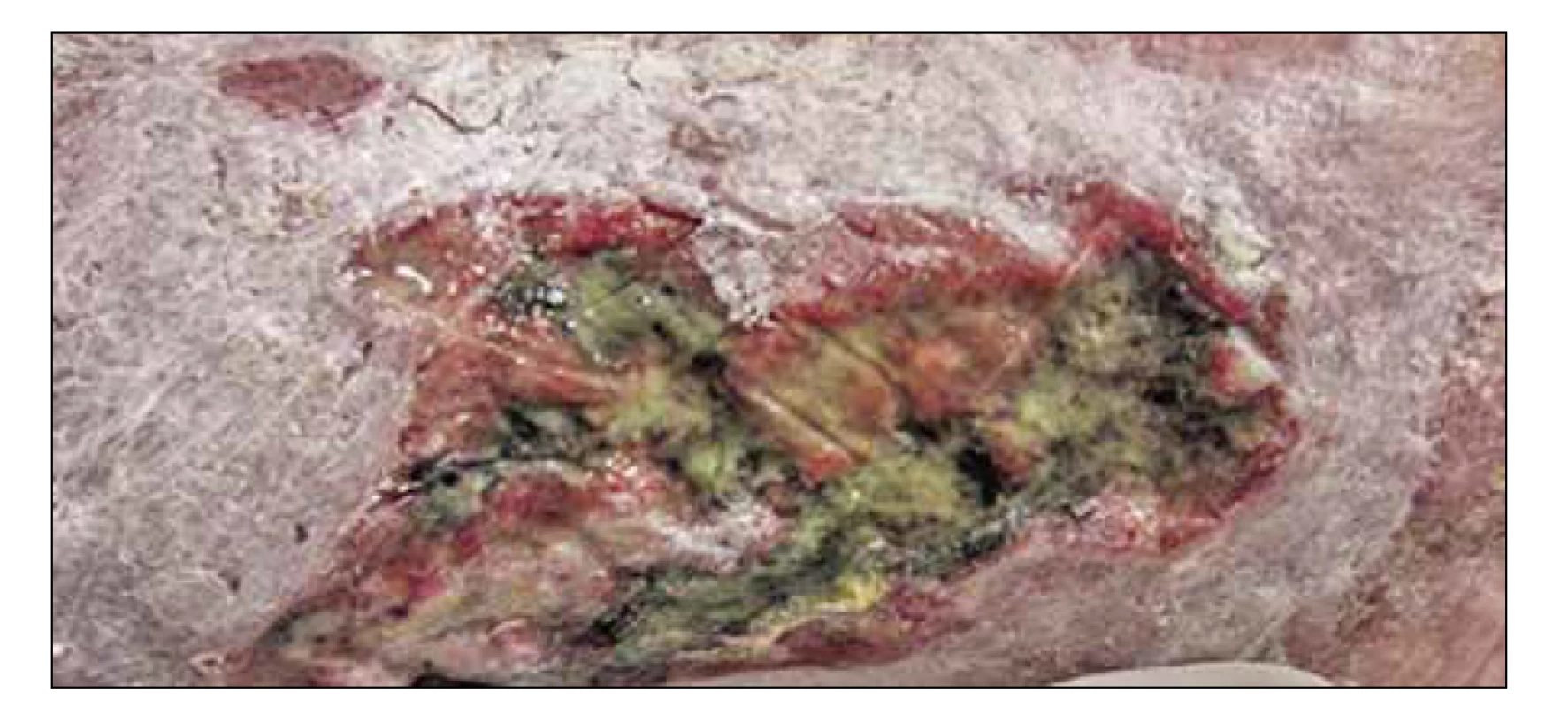
Stříbro má široké antimikrobiální spektrum s baktericidním účinkem na grampozitivní i gramnegativní bakterie, kvasinky a plísně, anaerobní bakterie a viry. Rezistence na stříbro je vzácná a senzibilizační potenciál nízký – alergické reakce se téměř nevyskytují. Podle mezinárodního konsenzu z roku 2012 jsou krytí se stříbrem účinná, bezpečná a při použití v indikovaných případech nákladově efektivní v léčbě ran.7
Široké antimikrobiální spektrum zahrnující G+, G − bakterie, viry a houby má i jod. Rezistence na jod dosud nebyla popsána. Nejčastěji se používá v komplexu s povidonem (v masti nebo roztoku o koncentraci 4–10 %), který zajišťuje postupné uvolňování jodu do rány. Existuje zde ale možnost vzniku kontaktní přecitlivělosti.
U pacientů s alergií na jod lze použít chlorhexidin, který rovněž vykazuje široké antimikrobiální účinky.
Antiseptické účinky medu se mohou lišit podle jeho zdroje a zpracování. Med má rovněž široké antimikrobiální spektrum a mechanismus jeho antiseptického účinku zahrnuje působení nízkého pH, glukózooxidázy (aktivované při aplikaci na ránu vzestupem pH), která svým působením vede ke vzniku peroxidu vodíku v nízkých koncentracích, a také kyseliny glukuronové, která dále snižuje pH v ráně.
Antimikrobiální látka se širokým spektrem účinku je i polyhexanid, používaný mnoho let jako konzervační látka v kosmetických přípravcích. Dosud u něj nebyla zjištěna rezistence ani senzibilizace.
Udržení vlhkého prostředí rány (Obr. 3) vytváří vhodné podmínky pro hojení. Cílem je udržet optimální hydrataci, která zajišťuje metabolickou aktivitu buněk a vytváří podmínky pro uplatnění růstových faktorů. O výběru krytí tedy rozhoduje sekrece z rány. Na suché rány aplikujeme hydrogely, které ránu hydratují. Na silně secernující rány naopak používáme krytí s velkou absorpční kapacitou. Patří sem např. algináty, hydrovlákna, polyuretanové pěny či krytí s aktivním uhlím. Hydrogel se aplikuje v množství, které zabrání jeho úniku mimo ránu, kde by působil iritačně. Okolí rány se potře tenkou vrstvou zinkové pasty a rána se kryje mastným tylem, aby nedošlo k vsáknutí hydrogelu do sekundárního krytí. Krytí s polyuretanovou pěnou by naopak mělo ránu přesahovat o 1–2 cm. Okolí nevykrýváme, protože krytí obsahuje intaktní silikonovou vrstvu. Alginát je vyroben z vláken mořských řas a ponechává se na ráně 2–3 dny. Pacienty je třeba upozornit, že mění svůj vzhled do nevzhledného gelu. Krytí s aktivním uhlím absorbuje kromě nadměrného exsudátu i zápach.
Obr. 3. Ulcerace s granulující spodinou, patrná epitelizace z okrajů i epitelizační ostrůvky v centru. 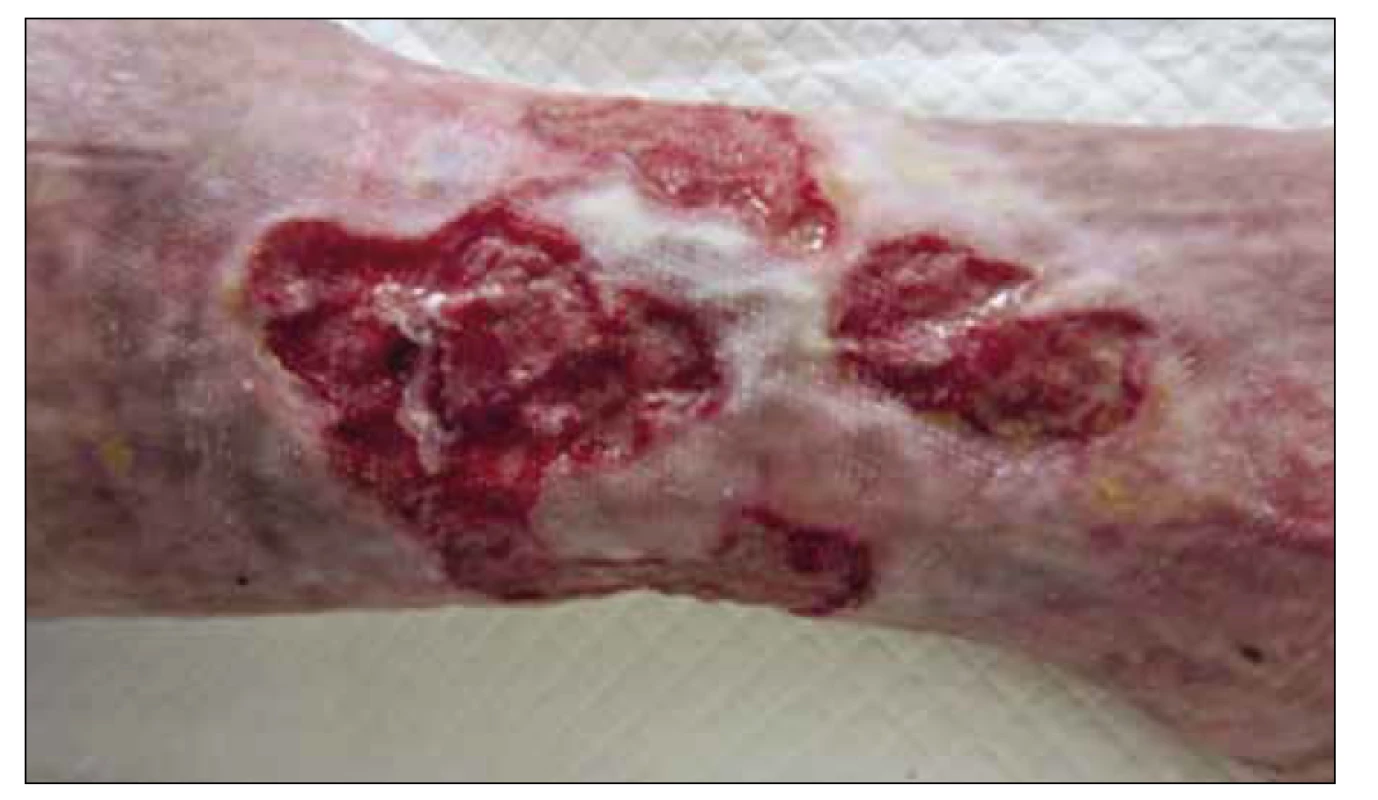
Posledním krokem při hojení ran je podpora granulace a epitelizace. Dobrou známkou hojení jsou epitelizační ostrůvky v centru rány nebo na jejím okraji.
Při převazu rány5 se po sundání veškerého krytí končetina osprchuje vodou o teplotě 37 °C (proud vody odplaví bakterie při minimální cytotoxicitě) a poté se aplikuje na 15–20 minut obklad. Z obkladových roztoků je vhodný Ringerův roztok, chlorhexidin, Prontosan, Lavanid, Microdacyn a Octenisept, dále borová voda, hypermangan (povidon jod by se měl používat pouze krátkodobě). Nevhodné obkladové roztoky z důvodu prokázané cytotoxicity zahrnují chloramin, Persteril, Rivanol, peroxid vodíku, jodisol, genciánovou violeť a Novikov. Poté se ošetří okolí vředu. Následně aplikujeme krytí na samotný vřed, na něj sekundární krytí a fixujeme fixačními obinadly (nikoliv lepením). Časté převazy rány nejsou přínosem, naopak hojení rány zpomalují. Důvodem je potřeba dosažení teploty 37 °C, při které probíhá proces hojení. Této teploty je dosaženo až za 6–8 hodin po převazu, proto převazy prováděné 2x denně výrazně zkracují dobu, po kterou může probíhat hojení. Příliš časté převazy jsou jednou z nejčastějších chyb při hojení ran.
Kompresivní léčba
U žilních vředů následuje po naložení sekundárního krytí aplikace komprese. Ta představuje základní součást konzervativní léčby CVD.5 Bylo prokázáno, že při adekvátní kompresi se zahojí 50–70 % vředů o ploše menší než 10 cm2 do 3–6 měsíců. Komprese zlepšuje žilní návrat, redukuje žilní dilataci, a tím žilní reflux a žilní hypertenzi. Podle aktuálních standardů má komprese nejvyšší stupeň doporučení a nejvyšší úroveň důkazů. Vede k prevenci recidiv, urychluje hojení a zmírňuje bolest. Pomáhá také zmírnit kožní změny a lipodermatosklerózu.3 Ke kompresi u žilních bércových vředů je možné použít kompresivní obinadla, nové kompresivní systémy, kompresivní pomůcky a speciální kompresivní punčochy pro bércové vředy.
Kompresivní obinadla se používají krátkotažná s nízkým klidovým a vysokým pracovním tlakem ve vícevrstevné kompresi (1. vrstva je bavlněná punčoška, 2. vrstva je vata a 3. vrstva jsou 2–3 krátkotažná obinadla). Bandáž začíná pod prsty nohou, první obinadlo se vybandážuje pod kotník, druhé pod koleno. Třetí obinadlo je nutné u vysokých nebo obézních pacientů. Při stehenní kompresi je třeba použít alespoň čtyři krátkotažná obinadla. Nejméně polovina pacientů ale aplikuje kompresi špatně, začíná bandážovat až nad kotníkem (kvůli nemožnosti nazout boty) nebo využívá jako pomůcku dlouhotažný Pruban. Tento způsob komprese je poškozující, protože vede k flebolymfedému, který lze velmi obtížně terapeuticky ovlivnit.
Kompresivní systémy sestávají ze 2–4 obinadel na jedno použití. Aplikuje je vyškolený zdravotnický personál na dobu 7 dnů. Důležitým parametrem komprese je tlak pod bandáží. Měří se 12–14 cm nad kotníkem v tzv. bodě B1 pomocí různých měřicích systémů (např. Picopress). U žilních bércových vředů by komprese měla dosahovat tlaku asi 40 mmHg, což je hranice střední a silné komprese. Nedostatečný tlak může být důvodem zpomaleného hojení. Kompresivní systém hradí v indikovaných případech zdravotní pojišťovna.
Rovněž kompresivní pomůcky jsou nyní hrazeny pojišťovnou. Mezi jejich výhody patří, že jsou určeny pro opakované použití a že si je pacient může aplikovat sám. Dobré zkušenosti jsou s pomůckou Circaid. Nakládá se na bavlněnou punčošku, zapíná se na suché zipy a obsahuje pomůcku, pomocí níž je podle obvodu kotníku možné utažením suchých zipů s ryskami nastavit kompresi od 20 do 50 mmHg. Tato pomůcka zlepšuje compliance pacientů s kompresivní léčbou a zvyšuje jejich kvalitu života. Urychluje také hojení ulcerací a redukuje edém.
Další možností kompresivní léčby jsou speciální kompresivní punčochy pro bércové vředy. Skládají se ze dvou punčoch, z nichž každá vyvíjí tlak 20 mmHg, takže výsledný tlak je potřebných 40 mmHg. Spodní punčocha zůstává na končetině celých 24 hodin, svrchní punčocha se na noc sundává. Pacient s bércovým vředem nesmí mít klasické kompresivní punčochy, protože v místě krytí by došlo k zaškrcení. Také tyto punčochy jsou hrazeny ze zdravotního pojištění.
Kontraindikace komprese zahrnují pokročilé postižení tepenného systému (index tlaku kotník : paže [ABPI] < 0,5), akutní erysipel, akutní mokvající ekzém a dekompenzovanou ischemickou chorobu srdeční. Relativní kontraindikací je i dekompenzovaná hypertenze a vážnější arytmie. Další informace o kompresivní léčbě lze najít na webových stránkách Mezinárodního klubu komprese na adrese: www.icc-compressionclub.com.
Farmakologická léčba
Velmi důležitou součástí léčby bércových vředů žilní etiologie je farmakoterapie. 3, 5, 8 Ideální je kombinace mikronizované purifikované flavonoidní frakce (MPFF), pentoxifylinu a sulodexidu. Všechny tyto přípravky mají úroveň doporučení A a každý působí jiným mechanismem účinku, takže se vzájemně doplňují. 3, 5, 8
MPFF je venofarmakum obsahující pět synergicky působících flavonoidů (diosmin, hesperidin, isorhoifolin, diosmetin a linarin).3, 9, 10, 11 MPFF doložila v řadě studií urychlení hojení bércových vředů při CVD.12 Dosahuje toho komplexním mechanismem účinku, který ovlivňuje mikrocirkulaci i makrocirkulaci. Na úrovni makrocirkulace brání MPFF žilnímu refluxu a poškození žilních chlopní tím, že redukuje expresi adhezivních molekul na leukocytech i na endotelových buňkách, čímž potlačuje chronický zánět žilní stěny.13 V roce 2018 byla publikována nová doporučení pro léčbu CVD3 obsahující i doporučení týkající se účinnosti a bezpečnosti venofarmak. MPFF je podle těchto doporučení vhodná u všech stadií CVD, přičemž ve stadiu bércových vředů je jediným doporučeným venofarmakem. MPFF má podle těchto standardů nejvyšší stupeň doporučení a nejvyšší míru důkazů (Tab. 1).3
Tab. 1. Souhrn doporučení pro podávání venofarmak ve stadiích C0s–C6 podle systému GRADE
(Grading of Recommendations Assessment, Development and Evaluation) dle Doporučení pro léčbu chronických žilních chorob z roku 20183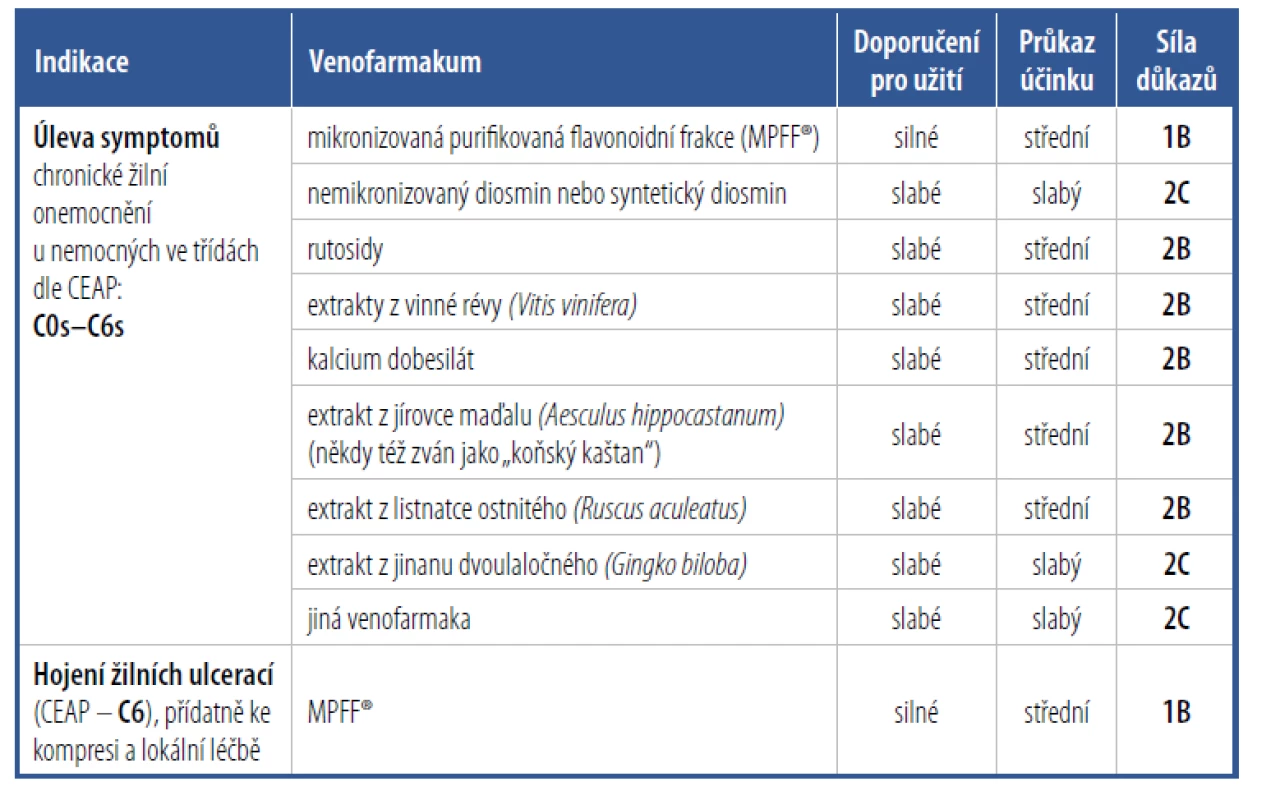
Pentoxifylin je derivát xantinu s pleiomorfními účinky. Inhibuje syntézu TNF-α a leukotrienů, má protizánětlivý efekt, inhibuje agregabilitu trombocytů a aktivaci neutrofilů a snižuje viskozitu krve, čímž zlepšuje mikrocirkulaci. 8
Sulodexid je specifický glykosaminoglykan, který tvoří z 80 % heparinová frakce a z 20 % dermatan sulfát. Má antitrombotické, reologické a protektivní účinky na endotel. Neměl by se používat u pacientů léčených warfarinem nebo novými antikoagulancii z důvodu zvýšení rizika krvácení.8
Závěr
Bércové vředy žilní etiologie představují nejtěžší stadium CVD. Mají výrazný negativní dopad na kvalitu života pacientů. Jejich léčba by měla být zahá jena co nejdříve a vedle tohoto aspektu je pro dosažení dobrých výsledků nutná mezioborová spolupráce.
Terapie musí být komplexní a zahrnovat jak radikální, tak konzervativní postupy. Nedílnou součástí konzervativní terapie je lokální léčba, komprese a farmakoterapie. Jediným venofarmakem, které prokázalo přínos u bércových vředů žilní etiologie, je MPFF (Detralex).3, 8, 12
Zdroje
1. Rabe E, Guex JJ, Puskas A, Scuderi A, Fernandez Quesada F; VCP Coordinators. Epidemiology of chronic venous disorders in geographically diverse populations: results from the Vein Consult Program. Int Angiol 2012;31(2):105–15.
2. Andreozzi GM, Cordova RM, Scomparin A, Martini R, D‘Eri A, Andreozzi F; Quality of Life Working Group on Vascular Medicine of SIAPAV. Quality of life in chronic venous insufficiency. An Italian pilot study of the Triveneto Region. Int Angiol 2005;24(3):272–7.
3. Nicolaides A, Kakkos S, Baekgaard N, Comerota A, de Maeseneer M, Eklof B, Giannoukas AD, Lugli M, Maleti O, Myers K, Nelzén O, Partsch H, Perrin M. Management of chronic venous disorders of the lower limbs. Guidelines According to Scientific Evidence. Part I. Int Angiol 2018;37(3):181–254.
4. Gohel MS, Heatley F, Liu X, Bradbury A, Bulbulia R, Cullum N, Epstein DM, Nyamekye I, Poskitt KR, Renton S, Warwick J, Davies AH; EVRA Trial Investigators. A randomized trial of early endovenous ablation in venous ulceration. N Engl J Med 2018;378(22):2105–2114.
5. EWMA. Management of patients with venous leg ulcers – challenges and current best practice. https://ewma.org/what-we-do/projects/leg-ulcer-guidance.
6. O‘Meara S, Al-Kurdi D, Ologun Y, Ovington LG, Martyn-St James M, Richardson R. Antibiotics and antiseptics for venous leg ulcers. Cochrane Database Syst Rev 2014;(1):CD003557.
7. International consensus: appropriate use of silver dressings in wounds, May 19, 2012. https://www.woundsinternational.com/resources/all/10/date/desc/cont_type/47.
8. Coccheri S, Bignamini AA. Pharmacological adjuncts for chronic venous ulcer healing. Phlebology 2016;31(5):366–7.
9. Černohorská J. Víme vše o účincích flavonoidů. Practicus 2018;6.
10. Allaert FA. Meta-analysis of the impact of the principal venoactive drugs agents on malleolar venous edema. Int Angiol 2012;31(4):310–5.
11. Paysant J, Sansilvestri-Morel P, Bouskela E, Verbeuren TJ. Different flavonoids present in the micronized purified flavonoid fraction (Daflon 500 mg) contribute to its anti - -hyperpermeability effect in the hamster cheek pouch microcirculation. Int Angiol 2008;27(1):81–5. Experimentální studie.
12. Coleridge-Smith P, et al. Venous leg ulcer: a meta-analysis of adjunctive therapy with micronized purified flavonoid fraction. Eur J Vasc Endovasc Surg 2005;30(2):198–208.
13. Mansilha A, et al. Pathophysiological mechanisms of chronic venous disease and implications for venoactive drug therapy. Int J Mol Sci 2018;19 : 1669.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek Úvodní slovoČlánek COVID-19: aktuální přehled
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
- Na inkontinenční pomůcky nově dosáhne více pacientů
- EGb 761: extrakt z Ginkgo biloby s definovaným složením
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Úloha praktického lékaře v péči o inkontinentní pacienty
-
Všechny články tohoto čísla
- Úvodní slovo
-
COVID-19:
aktuální přehled - Časté bolesti hlavy: hodnocení a léčba
-
Komentář k článku
Časté bolesti hlavy:
hodnocení a léčba -
Farmakoterapie neuropatické bolesti
pohledem diabetologa -
Prediabetes:
včasnou léčbou lze výrazně ovlivnit prognózu pacienta -
Cíle kompenzace
a farmakologické možnosti léčby diabetu
u starších pacientů -
Profesor Štěpán Svačina:
Technika umí hodně, ale setkání s pacientem nenahradí -
Psoriatická artritida –
současné možnosti diagnostiky a léčby -
Onemocnění příštítných tělísek –
nenápadný, ale často závažný stav
Co je třeba znát v praxi? Pohled nefrologa -
Léčba osteoporózy v roce 2021 –
zaměřeno na denosumab -
Jaký diagnostický ultrazvuk
do ordinace praktického lékaře? -
Horké aktuality
v registracích EMA -
Farmakoterapie srdečního selhání
se sníženou ejekční frakcí:
novější léčebné postupy -
Komplexní terapie
chronických bércových ulcerací venózní etiologie -
Infekce močového traktu:
jak správně diagnostikovat a léčit? -
Sebevražedné jednání:
motivy, rizika, prevence, pandemie -
Specifika komunikace a nové výzvy
při sdělování závažných zpráv během pandemie COVID-19
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle-
Onemocnění příštítných tělísek –
nenápadný, ale často závažný stav
Co je třeba znát v praxi? Pohled nefrologa -
Psoriatická artritida –
současné možnosti diagnostiky a léčby -
Infekce močového traktu:
jak správně diagnostikovat a léčit? -
Farmakoterapie srdečního selhání
se sníženou ejekční frakcí:
novější léčebné postupy
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



