-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaČasté bolesti hlavy: hodnocení a léčba
Autoři: Anne Walling, MB, ChB
Působiště autorů: University of Kansas School of Medicine–Wichita, Wichita, Kansas
Vyšlo v časopise: Svět praktické medicíny, 2, 2021, č. 2, s. 14-25
Kategorie: Překladový článek s komentářem
Souhrn
Nejčastějšími bolestmi hlavy jsou obvykle migréna nebo tenzní typ bolesti hlavy a často je zhoršuje nadužívání léků. Opakované bolesti hlavy mohou vyvolat centrální senzibilizaci a transformaci na chronické bolesti hlavy, které jsou nesnesitelné, obtížně léčitelné a způsobují významnou nemocnost a náklady. Úplná anamnéza je nezbytná k identifikaci nejpravděpodobnějšího typu bolesti hlavy, vážných sekundárních bolestí hlavy a významných komorbidit. Deník bolesti hlavy může dokumentovat frekvenci bolesti hlavy, příznaky, iniciační a exacerbující stavy a reakci na léčbu v průběhu času. U všech pacientů je indikováno neurologické vyšetření a fyzikální vyšetření zaměřené na hlavu a krk. Ačkoli jsou závažná onemocnění vzácná, musí být vyloučena z anamnézy pacienta pomocí screeningových nástrojů, jako jsou SNNOOP10, neurologická a fyzikální vyšetření, cílené zobrazovací metody apod. U pacientů s častými bolestmi hlavy by mělo být prozkoumáno podezření na nadužívání léků proti bolesti. Farmakologická anamnéza by měla zahrnovat analgetika a volně prodejné léky a také přípravky (včetně opiátů), jež lze získat z jiných zdrojů. Pacienti, kteří nadužívají opiáty, barbituráty nebo benzodiazepiny, vyžadují pomalé snižování dávky a případně hospitalizaci, aby se zabránilo náhlému vysazení. U pacientů, kteří nadužívají jiné látky, se může obvykle přistoupit k rychlejšímu vysazení. Důkazy o přínosu léků, jako je topiramát, při terapii pacientů s nadužíváním léků proti bolesti hlavy jsou nesourodé. Pro léčbu základních bolestí hlavy je nezbytný individualizovaný plán léčby založený na důkazech, zahrnující farmakologické a nefarmakologické strategie. Pacientům s častou migrénou, tenzním typem bolesti hlavy a cluster headache (klastrovými bolestmi hlavy) by měla být nabídnuta profylaktická léčba. Kompletní plán péče zahrnuje řešení rizikových faktorů, spouštěčů bolesti hlavy a běžných komorbidních stavů, jako jsou deprese, úzkost, zneužívání návykových látek a syndromy chronické muskuloskeletální bolesti, které mohou snížit účinnost léčby. Pro sledování pokroku je důležité pravidelné naplánované sledování.
Za článkem následuje komentář
U pacientů se stále častějšími bolestmi hlavy se mohou objevit deaktivující příznaky. Předpokládá se, že biochemické, metabolické a další změny vyvolané častými bolestmi hlavy (anebo léky) způsobují centrální senzibilizaci a neuronální dysfunkci, která vede k nevhodné reakci na neškodné podněty, ke snížení prahových hodnot pro spuštění reakce na bolest, přehnané reakci na podněty a přetrvávání bolesti po odstranění podněcujících faktorů.1–4 Společně tyto změny vedou ke stále častějším – a často každodenním – bolestem hlavy a souvisejícím příznakům. Každý rok u 3 až 4 % pacientů s epizodickou migrénou nebo tenzním typem bolesti hlavy (TTH, tension type headache) dochází k eskalaci do chronických forem. 5, 6
Odhaduje se, že 2–4 % dospělých v USA trpí chronickými bolestmi hlavy a více než 30 % z nich uvádí denní příznaky. 6–8 Jakmile dojde k centrální senzibilizaci, bolesti hlavy se obtížně léčí a způsobují podstatnou morbiditu. Průměrné roční náklady na chronickou migrénu (včetně ztráty produktivity a lékařské péče) jsou více než třikrát vyšší než náklady na epizodickou migrénu.9, 10
Klíčová doporučení pro praxi 
A – konzistentní, kvalitní důkazy zaměřené na pacienta; B – nekonzistentní důkazy orientované na pacienta s omezenou kvalitou; C – shoda, důkazy zaměřené na onemocnění, obvyklá praxe, znalecký posudek nebo série případů. Nejlepší postupy v neurologii – doporučení z výběru kampaně „Choosing wisely“ 
Zdroj: Další informace o kampani Choosing Wisely naleznete na adrese https://www.choosingwisely.org. Informace o podpoře citací a hledání doporučení Choosing Wisely relevantních pro primární péči najdete na https://www.aafp.org/afp/recommendations/search.htm. Tento článek si klade za cíl pomoci lékařům při identifikaci pacientů s rizikem eskalace do chronické bolesti hlavy a představuje přístup k prevenci takové eskalace. Ačkoli se citovaná literatura zaměřuje na migrénu, přístup je použitelný i pro jiné typy bolesti hlavy.
Rizikové faktory pro eskalaci z epizodické na chronickou bolest hlavy
Identifikace rizikových faktorů pro eskalaci z epizodické na chronickou bolest hlavy umožní lékařům i pacientům dávat pozor na časné známky eskalace a mít povědomí o potřebě řešit ovlivnitelné rizikové faktory, zejména nadužívání léků.
Nejsilnějšími prediktivními faktory pro progresi bolesti hlavy jsou časté epizody bolesti hlavy na počátku léčby a nadužívání léků11 (tabulka 1).2,7,8,11 Definice chronické migrény a TTH specifikují, že příznaky se vyskytují nejméně 15 dní v měsíci, ale centrální senzibilizace se může vyskytovat při nižších frekvencích. 5 Migréna může mít prahovou hodnotu pro centrální senzibilizaci čtyři epizody za měsíc.1,11 Příznaky predikující eskalaci migrény jsou pulzující silná bolest, fotofobie, fonofobie a ataky trvající déle než 72 hodin.12 Dlouhá doba ataky a nevolnost jsou prediktivní pro vývoj chronické TTH.13 S délkou a trváním je silně spojena alodynie, která může být známkou centrální senzibilizace.13, 14 Nejvyšší riziko spojené s užíváním léků je u opioidů, následují triptany, ergotaminy a neopioidní analgetika.7, 11
Tab. 1. Rizikové faktory pro eskalaci epizodické migrény na chronickou migrénu [2, 7, 8, 11] ![Rizikové faktory pro eskalaci epizodické migrény na chronickou migrénu [2, 7, 8, 11]](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image_pdf/5897f93f4117ff3c60d76ef666cd4603.png)
BMI = body mass index.
* – Vysoce významné v multivariační analýze přizpůsobené jiné proměnné.
† – Užití jakéhokoli léku na bolest hlavy 10 nebo více dní v měsíci.Chronická bolest (zejména muskuloskeletální bolest) a obezita jsou silně spojeny s chronifikací.15 Asociace s chrápáním, poruchami spánku, diabetem a artritidou ztrácejí na významu, pokud kontrolujeme index tělesné hmotnosti a frekvence bolesti hlavy.11 S frekvencí bolestí hlavy je spojeno několik psychiatrických stavů, např. endogenní (velká) depresivní porucha, bipolární porucha, úzkost. Není jasné, zda se jedná o rizikové faktory či komorbidity, nebo zda mají společnou etiologii s chronickými bolestmi hlavy.6, 16 Zejména ve středním věku jsou se zvyšující se frekvencí bolesti hlavy spojeny stresující životní události.17
Přístup k pacientovi s častými bolestmi hlavy
Algoritmus pro hodnocení pacientů s častými bolestmi hlavy je uveden na obrázku 1.
Obr. 1. Diagnostický přístup k pacientovi s častými bolestmi hlavy. 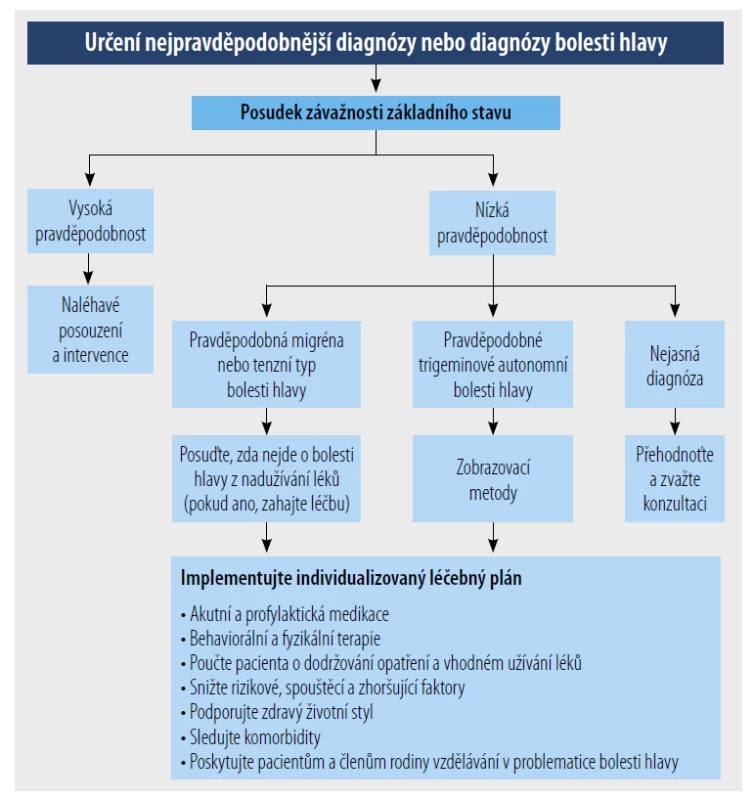
Určení typu a druhu bolesti hlavy
Úplné posouzení k objasnění frekvence, typu a závažnosti bolesti hlavy vyžaduje čas, ale je to investice do úspěšné léčby, a můžete se tak vyhnout opakovaným návštěvám pacientů a žádostem o léky (tabulka 2).18–21
Tab. 2. Hodnocení pacientů s častými bolestmi hlavy [18–21] ![Hodnocení pacientů s častými
bolestmi hlavy [18–21]](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image_pdf/0f66f574ba6f258f668829b101e06de6.png)
* – K dispozici na https://headaches.org/wp-content/uploads/2018/ 02/HIT-6.pdf.
† – K dispozici na https://www.mdcalc.com/phq-9-patient-healthquestionnaire- 9.
‡ – K dispozici na https://www.mdcalc.com/cage-questions-alkoholuse.Je třeba vyvinout veškeré úsilí k přesné diagnostice každé bolesti hlavy pomocí kritérií Mezinárodní společnosti pro bolest hlavy (International Headache Society) – (tabulky A až E – zeleně), která definují různé primární bolesti (např. migréna, TTH, cluster headache) a sekundární bolesti hlavy (např. v důsledku traumatu, vaskulárních malformací, infekce nebo poruch tlaku mozkomíšního moku). Jednotliví pacienti nemusí zcela odpovídat kritériím pro konkrétní diagnózu bolesti hlavy a mohou mít více než jeden typ bolesti hlavy.5 V diagnostice migrény může být užitečná mnemotechnická pomůcka POUND22, 23 (tabulka 3).22
Tab. 3. POUND – Mnemotechnická pomůcka pro diagnostiku migrény [Upraveno podle 22] ![POUND – Mnemotechnická pomůcka
pro diagnostiku migrény [Upraveno podle 22]](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image_pdf/a18d8dd9da4e18af30ac8874aaf80b30.png)
Poznámka: Pravděpodobnost migrény u pacienta primární péče je 92 %, pokud jsou přítomny 4 POUND příznaky; 64 % se 3 příznaky; 17 % s méně než 3 příznaky. Anamnéza
Vzhledem k tomu, že bolesti hlavy přicházejí se zvyšující se frekvencí, mají pacienti často potíže s vybavováním si podrobností. Deník bolesti hlavy může kromě podezřelých spouštěčů nebo jiných pozorování pacientů pomoci dokumentovat datum, trvání, příznaky, léčbu a výsledek každé epizody bolesti hlavy.18–21, 24, 25 Pacienti s migrénou často reagují na příčiny sekundárních bolestí hlavy.5 Deník může identifikovat přehlíženou příčinu sekundárních bolestí hlavy nebo opakující se spouštěč epizod migrény.
Anamnéza by měla zahrnovat typické bolesti hlavy pacienta i nedávné změny. Aktuální diagnóza bolesti hlavy může být nepřesná, neúplná nebo je v přechodném stadiu. Ve studiích byla migréna správnou diagnózou u 82 % pacientů, u nichž byla dříve diagnostikována nemigrenózní bolest hlavy, a u 88 % pacientů s diagnostikovanou sinusovou bolestí hlavy.26, 27 Pacienti často popisují více než jeden typ bolesti hlavy. Více než 80 % pacientů s potvrzenou migrénou má také TTH a u pacientů s jakoukoli primární bolestí hlavy se mohou vyvinout překrývající se sekundární bolesti hlavy.28
Anamnéza může detekovat příznaky progrese do chronické bolesti hlavy. Pacienti, u kterých se rozvine chronická migréna, obvykle uvádějí progresivně časté bilaterální frontotemporální příznaky typu TTH s překrývajícími se plnohodnotnými záchvaty migrény. Spánek a emoční poruchy jsou běžné.12, 29 Pacienti, u kterých se rozvinou chronická TTH nebo bolesti hlavy vyvolané nadužíváním léků (MOH, medication overuse headaches), mají často nespecifické bolesti hlavy.
Vyšetření
Mezi epizodami bolesti hlavy je fyzické vyšetření obvykle normální u pacientů s častou migrénou, TTH a dalšími primárními bolestmi hlavy. Pokyny doporučují neurologické vyšetření a fyzikální vyšetření hlavy a krku se zaměřením na jakýkoli potenciální zdroj sekundárních bolestí hlavy (tabulka 2).18–21
Zobrazovací metody
Pokyny doporučují magnetickou rezonanci s kontrastem i bez kontrastu u pacientů s trigeminovými autonomními bolestmi hlavy (např. cluster headache, paroxyzmální hemikranie, hemicrania continua, krátce trvající jednostranná neuralgiformní bolest hlavy), bolesti hlavy s novými rysy nebo neurologickými deficity nebo s podezřením na intrakraniální abnormalitu.30–32 Doporučení American College of Radiology mohou pomoci indikovat zobrazovací metody pro různé prezentace bolesti hlavy, bolesti hlavy na konkrétních místech (např. báze lebky, orbity, dutin) a vyšetřování konkrétních stavů a zobrazování u starších dospělých, těhotných žen a pacientů s nádorovým onemocněním nebo jiný imunokompromitující stav.32
Rozhodnutí o volbě a použití zobrazovacích metod u pacientů se stále se zvy šující frekvencí migrény nebo TTH jsou náročná.18–21, 24, 30–32 Guidelines pro léčbu bolesti hlavy v USA doporučují vyšetření magnetickou rezonancí s kontrastem i bez kontrastu u pacientů s progresivně se zhoršujícími bolestmi hlavy v průběhu týdnů (maximálně měsíců), protože je možné, že by se u nich v budoucnu mohly objevit subdurální hematom, hydrocefalus, nádor nebo jiné progresivní intrakraniální léze.18 Nicméně bez neurologických nálezů jsou relevantní výsledky z neurologického vyšetření hlášeny jen u méně než 1 % pacientů, kteří mají častou epizodickou migrénu.23 Jiné zobrazovací metody, jako jsou pozitronová emisní tomografie, jednofotonová emisní počítačová tomografie, elektroencefalografie a transkraniální dopplerovská ultrasonografie, se u pacientů s častými bolestmi hlavy nedoporučují. 31
Vyloučení závažných základních onemocnění
Vážné patologické stavy jsou neobvyklými příčinami častých bolestí hlavy, ale je třeba s nimi počítat, a to i u pacientů s potvrzenou primární bolestí hlavy. Skupiny odborníků uvádějí různé varovné signály jako tzv. red flag symptoms (příznaky červené vlajky – závažné stavy, které vyžadují okamžitou pozornost). Mnemotechnická pomůcka SNNOOP10 popisuje příznaky, které by měly u pacientů s bolestmi hlavy zvyšovat podezření na závažnou patologii (tabulka 4).33 Pravděpodobnost významné léze je nejsilněji spojena s příznaky bolesti hlavy typu cluster headache, abnormálním neurologickým vyšetřením, špatně definovanou bolestí hlavy a bolestmi hlavy spojenými s aurou, Valsalvovým manévrem nebo námahou.23
Tab. 4. SNNOOP10 – mnemotechnická pomůcka pro red flag symptoms u pacientů s bolestmi hlavy [Upraveno podle 33] ![SNNOOP10 – mnemotechnická pomůcka pro red flag symptoms u pacientů s bolestmi hlavy [Upraveno podle 33]](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image_pdf/a18d8dd9da4e18af30ac8874aaf80b30.png)
* – Nedávné primární prudce nastupující bolesti hlavy „thunderclap headache“ (silné, bouřlivé bolesti hlavy) naznačují syndrom reverzibilní mozkové vazokonstrikce.
Upraveno podle: Do TP, Remmers A, Schytz HW, et al. Red and orange flags for secondary headaches in clinical practice: SNNOOP10 list. Neurology 2019;92(3):136.Tabulka A – Diagnostická kritéria pro migrénu 
D. Není lépe vysvětleno jinou diagnózou ICHD-3
ICHD-3 = International Classification of Headache Disorders, 3. vyd.
Informace Výboru pro klasifikaci bolesti hlavy Mezinárodní společnosti
pro bolest hlavy (IHS). Mezinárodní klasifikace poruch bolesti hlavy,
3. vydání. Cephalalgia 2018;38(1):1–211.Tabulka B – Diagnostická kritéria pro tenzní typ bolesti hlavy 
ICHD-3 = International Classification of Headache Disorders, 3. vyd.
* – Když bolest hlavy splňuje kritéria pro pravděpodobnou migrénu i tenzní bolest hlavy, měla by být diagnostikována tenzní bolest hlavy.
Informace Výboru pro klasifikaci bolesti hlavy Mezinárodní společnosti pro bolest hlavy (IHS). Mezinárodní klasifikace poruch bolesti hlavy, 3. vydání.
Cephalalgia 2018;38(1):1–211.Hodnocení nadužívání medikace
Řešení problému s nadužíváním léků může být nejdůležitější intervencí pro stále častější bolesti hlavy.18–21, 34 Asi 30 až 50 % pacientů, u kterých se rozvinou chronické bolesti hlavy, má bolesti hlavy z nadužívání léků (MOH, medication overuse headaches),6, 8, 35, 36 což je definováno jako bolest hlavy trvající 15 nebo více dní v měsíci u pacienta s již existující primární bolestí hlavy, která se vyvíjí v důsledku pravidelného nadužívání akutních nebo symptomatických léků na bolest hlavy po dobu delší než tři měsíce. 5 Nadužívání je definováno jako 15 nebo více dní v měsíci u neopioidních analgetik a 10 nebo více dní za měsíc u ergotaminů, triptanů, opioidů a kombinací léčiv z více než jedné třídy.5 MOH obvykle vymizí po ukončení nadužívání, ale pro diagnostiku to již není podstatné. 5 MOH se vyvíjí téměř výlučně u pacientů s migrénou nebo TTH. Nejčastěji nadužívanými léky jsou neopioidní analgetika s ohledem na své široké použití při léčbě bolesti hlavy; triptany jsou však ve Spojených státech stále častější příčinou vzniku MOH. Odhadovaná průměrná kritická dávka užívání triptanů je 18 dávek za měsíc po dobu 1,7 roku ve srovnání se 114 dávkami za měsíc po dobu 4,8 let u jednoduchých analgetik.37 Největší riziko MOH a nejobtížněji léčitelný typ představují opioidy (i když nejsou při bolestech hlavy doporučovány a příliš se zde nepoužívají).35, 36
Tabulka C – Diagnostická kritéria pro trigeminové autonomní bolesti hlavy (TACs) 
ICHD-3 = International Classification of Headache Disorders, 3. vydání.
Informace Výboru pro klasifikaci bolesti hlavy Mezinárodní společnosti pro bolest hlavy (IHS). Mezinárodní klasifikace poruch bolesti hlavy, 3. vydání. Cephalalgia 2018;38(1):1–211.MOH nemá žádné klasické rysy. Příznaky se u pacientů liší v průběhu času. Pacienti často popisují zákeřný nástup stále častějších bolestí hlavy při probuzení nebo na začátku dne. Bolesti hlavy mají různou kvalitu, intenzitu a polohu. Častá je bolest v krku, jsou hlášeny autonomní a vazomotorické příznaky, jako je výtok z nosu, ucpaný nos a vazomotorická nestabilita.35, 36 Pacienti s MOH mají často poruchy spánku a psychiatrické poruchy, zejména deprese, úzkost a obsedantně-kompulzivní poruchy. Tyto poruchy obvykle předcházejí MOH a mohou přispívat k progresi chronických bolestí hlavy.35, 36, 38 Diagnostika MOH závisí na přesné a podrobné anamnéze léčby. Pacienti mohou podcenit užívání analgetik bez předpisu nebo nemusí být ochotni přiznat užívání opiátů.
Uvádí se, že otázky „Léčíte ataky déle než 10 dní v měsíci?“ a „Je tento příjem léků pravidelný?“ jsou v 95,2 % senzitivní a v 80 % specifické pro MOH u pacientů s častými migrénami.39 U screeningu s jedinou otázkou „Kolikrát jste v uplynulém roce užívali nelegální drogu nebo užívali léky na předpis z jiných než lékařských důvodů? “ se uvádí, že je ve 100 % senzitivní a v 74 % specifický pro detekci poruchy užívání léků.
Optimální strategie pro vysazení léků je nejasná. Pokyny zdůrazňují, že léčba by měla být individualizována a měla by zahrnovat vzdělávání pacientů, podpůrné prostředky a nefarmakologickou terapii, zejména u pacientů se souvisejícím stresem a chronickými bolestmi. Rozhodující je edukace pacientů.18–20, 35 V jedné studii 76 % pacientů s MOH přestalo nadměrně užívat léky a 42 % přestalo trpět chronickou bolestí hlavy již 18 měsíců po poskytnutí informací, aniž by u nich proběhla jiná specifická léčba.40
Tabulka D – Diagnostická kritéria pro další primární bolesti hlavy 
Poznámka: Bolesti hlavy prezentované v této tabulce může být obtížné odlišit od závažných příčin sekundárních bolestí hlavy (např. subarachnoidální krvácení, Arnoldova-Chiariho malformace, intrakraniální léze). Viz Tabulka E.
ICHD-3 = International Classification of Headache Disorders, 3. vydání.
Informace Výboru pro klasifikaci bolesti hlavy Mezinárodní společnosti pro bolest hlavy (IHS). Mezinárodní klasifikace poruch bolesti hlavy, 3. vydání. Cephalalgia 2018;38(1):1–211.Důkazy o účinnosti náhlého vs. postupného vysazení jsou nekonzistentní. 41–43 Rychlé ambulantní vysazení se obecně doporučuje pro neopioidní analgetika (včetně nesteroidních protizánětlivých léků, acetaminofenu a aspirinu), ergotaminy a triptany. Hospitalizace s odvykací kúrou se doporučuje u pacientů užívajících opiáty, barbituráty nebo benzodiazepiny, u osob s významnými komorbiditami a pacientů, u nichž bylo předchozí ambulantní vysazování léků neúčinné.18–20, 35, 41
Doporučení týkající se farmakologické léčby MOH jsou omezena kvalitou studií, omezeným sledováním, špatným dodržováním studijní medikace a obtížnou kontrolou dalších faktorů v léčbě (zejména vzdělávání pacientů a podpory během odvykání).35, 42, 43 Všechny studie byly provedeny na pacientech s MOH a chronickou migrénou; pro ostatní pacienty s MOH nejsou k dispozici žádné pokyny. Evropská doporučení uvádějí, že v léčbě MOH je pravděpodobně účinný topiramát (Topamax) v dávkování 100 až 200 mg denně a že možné účinky mohou vykazovat kortikoidy (alespoň 60 mg denně) a amitriptylin (až 50 mg denně).41 Recenze z roku 2019 zjistila dvě studie uvádějící významnou terapeutickou výhodu topiramátu oproti placebu a po jedné studii pro onabotulinumtoxin A (Botox) a valproát (Depacon).35 U přibližně 75 % pacientů s MOH vede omezení nadměrně užívané léčby k návratu k epizodické migréně nebo TTH, avšak míra relapsu je přibližně 30 % ročně.41 Aby se zabránilo návratu pacienta k MOH, je nezbytná účinná léčba základních bolestí hlavy a pečlivé sledování.
Plán léčby bolesti hlavy
Dosažení delšího období bez příznaků může být zpočátku nereálné, ale i malý pokrok v prolomení stupňujícího se vzoru častých bolestí hlavy umožňuje pacientovi a lékaři zaměřit se na vypracování nejúčinnějšího plánu zvládání epizodických bolestí hlavy a prevenci opakované eskalace. Před zahájením plánu péče by měly být zkontrolovány klinické příznaky, aby se ověřila pravděpodobná diagnóza bolesti hlavy, byla potvrzena absence významných základních patologií a byly identifikovány komorbidity, které by mohly komplikovat léčbu. Konzultace s neurologem se doporučuje v případě, že primární diagnózu bolesti hlavy nelze potvrdit, jsou zjištěny symptomy červené vlajky (red flag symptomps) anebo když bolesti hlavy nezlepší odpovídající léčba.18
Tabulka E – Diagnostická kritéria pro sekundární bolesti hlavy 
ICHD-3 = International Classification of Headache Disorders, 3. vyd.
Informace Výboru pro klasifikaci bolesti hlavy Mezinárodní společnosti pro bolest hlavy (IHS). Mezinárodní klasifikace poruch bolesti hlavy, 3. vydání. Cephalalgia 2018;38(1):1–211.Komplexní plán péče vyžaduje farmakologické a nefarmakologické intervence, nutnost věnovat pozornost podněcujícím a zhoršujícím faktorům a komorbditám, rady o zdravém životním stylu a vzdělávání pacientů a členů rodiny v oblasti zvládání bolesti hlavy.
Pacienti s častými bolestmi hlavy vyžadují profylaktickou i akutní farmakologickou léčbu.18–21 Přehledy a pokyny založené na důkazech poskytují základ pro výběr léků pro jednotlivé pacienty (tabulka 5).20, 44–53 Plány by měly zahrnovat účinnost, farmakokinetiku, anamnézu, souběžné stavy, dodržování, toleranci nepříznivých účinků, úvahy o nákladech a pojištění a důvěru pacientů ve vybraný lék.21 Pacientům s anamnézou MOH s jedním přípravkem by měla být předepsána alternativní látka s nižším rizikem nadužívání. Souběžné stavy, zejména deprese a úzkost, mohou zhoršit adherenci a jsou spojeny s horšími výsledky. Léky na profylaxi bolesti hlavy mohou být užitečné při léčbě komorbidních stavů (např. amitriptylin při depresi nebo chronické bolesti, propranolol při hypertenzi).
Tab. 5 – Farmakologické možnosti léčby a profylaxe primární bolesti hlavy [20 a 44–53] ![Tab. 5 – Farmakologické možnosti léčby a profylaxe primární bolesti hlavy [20 a 44–53]](https://pl-master.mdcdn.cz/media/image_pdf/f824a21b7eb4a8bf2226020ecd9d0cce.png?version=1620243507)
Poznámka: Všechny léky se podávají perorálně, pokud není uvedeno jinak. Pokyny pro léčbu jsou založeny na doporučeních založených na důkazech nejvyššího stupně.20, 44–53
* – 2016 USA a 2018 evropské směrnice stanoví, že onabotulinumtoxin A (Botox) je účinný při snižování počtu a závažnosti bolestí hlavy u pacientů s chronickou migrénou, je pravděpodobně účinný pro zlepšení kvality života související se zdravím u pacientů s chronickou migrénou, je neúčinný a neměl by být nabízen pacientům s epizodickou migrénou.52, 53Guidelines zdůrazňují, že behaviorální a fyzikální terapie by měly být integrovány do farmakologické léčby častých bolestí hlavy, ale přístup pacienta může být nedostatečný a pokyny založené na důkazech mohou být nejasné. U migrény bylo Americkým konsorciem bolesti hlavy (U.S. Headache Consortium) důrazně doporučeno relaxační cvičení s termálním biofeedbackem, elektromyografickým biofeedbackem a terapií kognitivního chování na základě důkazů z konzistentních zjištění v randomizovaných kontrolovaných studiích.53 Další pokyny doporučují terapii zvládání stresu a akupunkturu. Evropské směrnice pro TTH doporučují na základě metaanalýzy 53 studií elektromyografický biofeedback. Kognitivně-behaviorální terapie, relaxační trénink, fyzikální terapie a akupunktura dostaly doporučení nižšího stupně kvůli nedostatku přesvědčivých důkazů o účinnosti.47 Adherence pacienta je hlavní překážkou behaviorální terapie. Klíčovými faktory adherence jsou negativní postoje a nedůvěra, špatné povědomí o spouštěčích, nedostatečná motivace, slabá vůle, nízký práh přijímání bolesti a maladaptivní chování.54 Samoléčba, jako je kognitivně-behaviorální terapie, uvědomělost a vzdělávání, jsou při snižování intenzity bolesti hlavy účinnější než obvyklá léčba bolesti, ale nemusí snížit frekvenci migrény nebo TTH.55
Guidelines zdůrazňují řešení problémů životního stylu, jako jsou špatný spánek, nedostatek pohybu, kouření, obezita a užívání kofeinu při spouštění a zhoršování bolesti hlavy, ale dopad těchto faktorů nebyl kvantifikován.
Následná opatření
Pravidelné plánované sledování je nezbytné k monitorování bolesti hlavy pacienta a k provádění úprav v plánu péče. Pacienti by měli být poučeni, aby hlásili známky reeskalace primárních bolestí hlavy, rozvoj MOH nebo varovné příznaky červené vlajky pro vznik závažných sekundárních bolestí hlavy. Faktory spojené s opakovanou eskalací epizodické bolesti hlavy nejsou jasné, ale špatná prognóza u pacientů s chronickou bolestí hlavy je spojena s psychosociálními faktory, úzkostí, poruchami nálady, špatným spánkem, stresem a nízkou účinností léčby bolesti hlavy. Na základě studií s nižší kvalitou jsou další faktory (vyšší očekávání pacientů, vyšší věk, frekvence a intenzita bolesti hlavy, BMI, skóre invalidity a nezaměstnanost) nekonzistentně prediktivní pro reakci na léčbu.56
K prevenci a akutní léčbě migrény je stále k dispozici několik inovativních léků, které však dosud nebyly začleněny do pokynů založených na důkazech. Ačkoli se jedná o cenné doplňky pro léčbu migrény, je důležité před předepsáním nových a nákladných látek přehodnotit diagnózu, prověřit MOH a zaměřit se na faktory, které by mohly být příčinou eskalace bolesti hlavy. Současný konsenzus odborníků podporuje k léčbě akutní migrény použití antagonistů CGRP (ubrogepant [Ubrelvy] a rimegepant [Nurtec], oba nedávno schválené americkým Úřadem pro kontrolu potravin a léčiv) a použití selektivního 5-HT1F agonisty lasmiditanu (Reyvow) u pacientů, u kterých byla prokázána intolerance k alespoň dvěma perorálním triptanům, případně kteří na tuto léčbu nereagovali. Pro zdokumentování způsobilosti k léčbě a pro sledování výsledků se doporučuje validovaný výsledný dotazník, jako jsou Dotazník na optimalizaci léčby migrény, Posouzení současné léčby migrény nebo Škála funkčního poškození.
Rozvíjející se profylaxe migrény zahrnuje monoklonální protilátky proti CGRP receptoru (erenumab [Aimovig]) a CGRP ligandům (fremanezumab [Ajovy], galcanezumab [Emgality] a eptinezumab). Další látky a orální formy jsou ve vývoji. Indikace k použití vyžadují potvrzenou diagnózu časté nebo chronické migrény a neschopnost tolerovat nebo nedostatečně reagovat na adekvátní léčbu s nejméně dvěma profylaktickými látkami se stanovenou účinností, jako je topiramát, metroprolol, divalproex (Depakote) nebo amitriptylin. Po třech až šesti měsících by léčba měla pokračovat, pouze pokud byl počet dnů bolesti hlavy za měsíc snížen o 50 % nebo lze zdokumentovat významné zlepšení alespoň v jednom validovaném testu, jako jsou dotazník MIDAS (the Migraine Disability Assessment), šestidílný test dopadu bolesti hlavy HIT-6 (Headache Impact Test‑6) nebo MPFID (Migraine Physical Function Impact Diary).
Zdroje dat: Několik vyhledávání v databázi PubMed bylo dokončeno pomocí klíčových slov bolest hlavy, častá bolest hlavy a chronická bolest hlavy. Informace z Essential Evidence Plus byly začleněny do literárních rešerší. Byly také prohledány pokyny a doporučení od Americké neurologické akademie, Institutu pro zlepšení klinických systémů, Scottish Intercollegiate Guidelines Network, American Headache Society, US Headache Consortium a Evropská federace neurologických společností. Byly zkontrolovány bibliografie příslušných článků s cílem identifikovat jakékoli primární zdroje neobsažené v původních rešerších. Datum vyhledávání: listopad 2018 a leden 2019.
Poznámka editora: Dr. Walling spolupracuje s American Family Physician.
Článek v původním znění
Am Fam Physician 2020;101(7):419–428.
Překlad: J. Moravcová
Publikováno se souhlasem AAFP.
Chráněno autorským právem.
Zdroje
1. Aurora SK, Brin MF. Chronic migraine: an update on physiology, imaging, and the mechanism of action of two available pharmacologic therapies. Headache 2017;57(1):109–125.
2. Lipton RB, Bigal ME. Migraine: epidemiology, impact, and risk factors for progression. Headache 2005;45(suppl 1):S3–S13.
3. Mathew NT. Pathophysiology of chronic migraine and mode of action of preventive medications. Headache 2011;51(suppl 2):84–92.
4. Voigt AW, Gould HJ. Chronic daily headache: mechanisms and principles of management. Curr Pain Headache Rep 2016;20(2):10.
5. Headache Classification Committee of the International Headache Society (IHS). The International Classification of Headache Disorders, 3rd ed. Cephalalgia 2018;38(1):1–211.
6. Midgette LA, Scher AI. The epidemiology of chronic daily headache. Curr Pain Headache Rep 2009;13(1):59–63.
7. Scher AI, Stewart WF, Ricci JA, et al. Factors associated with the onset and remission of chronic daily headache in a population-based study. Pain 2003;106(1–2):81–89.
8. Scher AI, Midgette LA, Lipton RB. Risk factors for headache chronification. Headache 2008;48(1):16–25.
9. Messali A, Sanderson JC, Blumenfeld AM, et al. Direct and indirect costs of chronic and episodic migraine in the United States: a web-based survey. Headache 2016;56(2):306–322.
10. Sheeler RD, Garza I, Vargas BB, et al. Chronic daily headache: ten steps for primary care providers to regain control. Headache 2016;56(10):1675–1684.
11. Katsarava Z, Schneeweiss S, Kurth T, et al. Incidence and predictors for chronicity of headache in patients with episodic migraine. Neurology 2004;62(5):788–790.
12. Krymchantowski AV, Moreira PF. Clinical presentation of transformed migraine: possible differences among male and female patients. Cephalalgia 2001;21(5):558–566.
13. Ashina S, Lyngberg A, Jensen R. Headache characteristics and chronification of migraine and tension-type headache: a population-based study. Cephalalgia 2010;30(8):943–952.
14. Ashina S, Buse DC, Bigal M, et al. Cutaneous allodynia – a predictor of migraine chronification: a longitudinal population-based study. Cephalalgia 2009;29 : 58–59.
15. Scher AI, Stewart WF, Lipton RB. The comorbidity of headache with other pain syndromes. Headache 2006;46(9):1416–1423.
16. Jette N, Patten S, Williams J, et al. Comorbidity of migraine and psychiatric disorders —a national population-based study. Headache 2008;48(4):501–516.
17. Scher AI, Stewart WF, Buse D, et al. Major life changes before and after the onset of chronic daily headache: a population-based study. Cephalalgia 2008;28(8):868–876.
18. Institute for Clinical Systems Improvement. Diagnosis and treatment of headache. 11th ed. January 2013. Accessed July 30, 2019.
19. Bendtsen L, Birk S, Kasch H, et al. Reference programme: diagnosis and treatment of headache disorders and facial pain: Danish Headache Society, 2nd ed. J Headache Pain 2012;13(suppl 1):S1–S29.
20. Becker WJ, Findlay T, Moga C, et al. Guideline for primary care management of headache in adults. Can Fam Physician 2015;61(8):670–679.
21. Mayans L. Headache: migraine. FP Essent 2018;473 : 11–16.
22. Ebell MH. Diagnosis of migraine headache. Am Fam Physician 2006; 74(12):2087 – 2088. Accessed November 10, 2019.
23. Detsky ME, McDonald DR, Baerlocher MO, et al. Does this patient with headache have a migraine or need neuroimaging? JAMA 2006;296(10):1274–1283.
24. American Headache Society. Patient education: migraines and other headaches. Accessed February 2019.
25. Peng KP, Wang SJ. Migraine diagnosis: screening items, instruments, and scales. Acta Anaesthesiol Taiwan 2012;50(2):69–73.
26. Tepper SJ, Dahlöf CG, Dowson A, et al. Prevalence and diagnosis of migraine in patients consulting their physician with a complaint of headache: data from the Landmark Study. Headache 2004;44(9):856–864.
27. Schreiber CP, Hutchinson S, Webster CJ, et al. Prevalence of migraine in patients with a history of self-reported or physician-diagnosed “sinus” headache. Arch Intern Med 2004;164(16):1769–1772.
28. Lyngberg AC, Rasmussen BK, Jørgensen T, et al. Incidence of primary headache: a Danish epidemiologic follow-up study. Am J Epidemiol 2005;161(11):1066–1073.
29. Peres MF, Gonçalves AL, Krymchantowski A. Migraine, tension-type headache, and transformed migraine. Curr Pain Headache Rep 2007;11(6):449–453.
30. Mitsikostas DD, Ashina M, Craven A, et al.; EHF committee. European Headache Federation consensus on technical investigation for primary headache disorders. J Headache Pain 2015;17 : 5.
31. Sandrini G, Friberg L, Coppola G, et al.; European Federation of Neurological Sciences. Neurophysiological tests and neuroimaging procedures in non-acute headache (2nd edition). Eur J Neurol 2011;18(3):373–381.
32. Douglas AC, Wippold FJ II, Broderick DF, et al. ACR appropriateness criteria: headache. J Am Coll Radiol 2014;11(7):657–667.
33. Do TP, Remmers A, Schytz HW, et al. Red and orange flags for secondary headaches in clinical practice: SNNOOP10 list. Neurology 2019;92(3):134–144.
34. Smith PC, Schmidt SM, Allensworth-Davies D, et al. A single-question screening test for drug use in primary care. Arch Intern Med 2010;170(13):1155–1160.
35. Munksgaard SB, Madsen SK, Wienecke T. Treatment of medication overuse headache –a review. Acta Neurol Scand 2019;139(5):405–414.
36. Tepper SJ. Medication-overuse headache. Continuum (Minneap Minn) 2012;18(4):807–822.
37. Limmroth V, Katsarava Z, Fritsche G, et al. Features of medication overuse headache following overuse of different acute headache drugs. Neurology 2002;59(7): 1011–1014.
38. Radat F, Creac‘h C, Swendsen JD, et al. Psychiatric comorbidity in the evolution from migraine to medication overuse headache. Cephalalgia. 2005;25(7):519–522.
39. Dousset V, Maud M, Legoff M, et al. Probable medications overuse headaches: validation of a brief easy-to-use screening tool in a headache centre. J Headache Pain 2013;14 : 81.
40. Grande RB, Aaseth K, Benth JŠ, et al. Reduction in medication-overuse headache after short information. The Akershus study of chronic headache. Eur J Neurol 2011;18(1):129–137.
41. Evers S, Jensen R; European Federation of Neurological Societies. Treatment of medication overuse headache – guideline of the EFNS headache panel. Eur J Neurol 2011;18(9):1115–1121.
42. de Goffau MJ, Klaver AR, Willemsen MG, et al. The effectiveness of treatments for patients with medication overuse headache: a systematic review and meta-analysis. J Pain 2017;18(6):615–627.
43. Chiang CC, Schwedt TJ, Wang SJ, et al. Treatment of medication-overuse headache: a systematic review. Cephalalgia 2016;36(4):371–386.
44. Scottish Intercollegiate Guidelines Network (SIGN). Pharmacological management of migraine. February 2018. Accessed February 2019.
45. Marmura MJ, Silberstein SD, Schwedt TJ. The acute treatment of migraine in adults: the American Headache Society evidence assessment of migraine pharmacotherapies. Headache 2015;55(1):3–20.
46. Silberstein SD, Holland S, Freitag F, et al. Evidence-based guideline update: pharmacologic treatment for episodic migraine prevention in adults: report of the Quality Standards Subcommittee of the American Academy of Neurology and the American Headache Society [published correction appears in Neurology. 2013;80(9):871]. Neurology 2012;78(17):1337–1345.
47. Bendtsen L, Evers S, Linde M, et al. EFNS guideline on the treatment of tension-type headache – report of an EFNS Task Force. Eur J Neurol 2010;17(11):1318–1325.
48. Francis GJ, Becker WJ, Pringsheim TM. Acute and preventive pharmacologic tre atment of cluster headache. Neurology 2010;75(5):463–473.
49. Evers S, Goadsby P, Jensen R, et al. Treatment of miscellaneous idiopathic headache disorders (group 4 of the IHS classification) – report of an EFNS Task Force. Eur J Neurol 2011;18(6):803–812.
50. Mayans L, Walling A. Acute migraine headache: treatment strategies. Am Fam Physician 2018;97(4):243–251. Accessed July 30, 2019.
51. Simpson DM, Hallett M, Ashman EJ, et al. Practice guideline update summary: botulinum neurotoxin for the treatment of blepharospasm, cervical dystonia, adult spasticity, and headache: report of the Guideline Development Subcommittee of the American Academy of Neurology. Neurology 2016;86(19):1818–1826.
52. Bendtsen L, Sacco S, Ashina M, et al. Guideline on the use of onabotulinumtoxin A in chronic migraine: a consensus statement from the European Headache Federation. J Headache Pain 2018;19(1):91.
53. Ha H, Gonzalez A. Migraine headache prophylaxis. Am Fam Physician 2019;99(1):17 – 24. Accessed January 22, 2020.
54. Matsuzawa Y, Lee YS, Fraser F, et al. Barriers to behavioral treatment adherence for headache: an examination of attitudes, beliefs, and psychiatric factors. Headache 2019;59(1):19–31.
55. Probyn K, Bowers H, Mistry D, et al.; CHESS team. Non-pharmacological self-management for people living with migraine or tension-type headache: a systematic review including analysis of intervention components. BMJ Open 2017;7(8):e016670.
56. Probyn K, Bowers H, Caldwell F, et al.; CHESS Team. Prognostic factors for chronic headache: a systematic review. Neurology 2017;89(3):291–301.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek Úvodní slovoČlánek COVID-19: aktuální přehled
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Inkontinence ovlivňuje duševní stav nemocného – nabízejte aktivně pomoc
- Podmínky užití mukolytik v dětském věku se v Evropě zpřísňují − která léčba je preferovaná?
- Na inkontinenční pomůcky nově dosáhne více pacientů
-
Všechny články tohoto čísla
- Úvodní slovo
-
COVID-19:
aktuální přehled - Časté bolesti hlavy: hodnocení a léčba
-
Komentář k článku
Časté bolesti hlavy:
hodnocení a léčba -
Farmakoterapie neuropatické bolesti
pohledem diabetologa -
Prediabetes:
včasnou léčbou lze výrazně ovlivnit prognózu pacienta -
Cíle kompenzace
a farmakologické možnosti léčby diabetu
u starších pacientů -
Profesor Štěpán Svačina:
Technika umí hodně, ale setkání s pacientem nenahradí -
Psoriatická artritida –
současné možnosti diagnostiky a léčby -
Onemocnění příštítných tělísek –
nenápadný, ale často závažný stav
Co je třeba znát v praxi? Pohled nefrologa -
Léčba osteoporózy v roce 2021 –
zaměřeno na denosumab -
Jaký diagnostický ultrazvuk
do ordinace praktického lékaře? -
Horké aktuality
v registracích EMA -
Farmakoterapie srdečního selhání
se sníženou ejekční frakcí:
novější léčebné postupy -
Komplexní terapie
chronických bércových ulcerací venózní etiologie -
Infekce močového traktu:
jak správně diagnostikovat a léčit? -
Sebevražedné jednání:
motivy, rizika, prevence, pandemie -
Specifika komunikace a nové výzvy
při sdělování závažných zpráv během pandemie COVID-19
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle-
Onemocnění příštítných tělísek –
nenápadný, ale často závažný stav
Co je třeba znát v praxi? Pohled nefrologa -
Psoriatická artritida –
současné možnosti diagnostiky a léčby -
Infekce močového traktu:
jak správně diagnostikovat a léčit? -
Farmakoterapie srdečního selhání
se sníženou ejekční frakcí:
novější léčebné postupy
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



