-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Chronická žilní insuficience
Autoři: MUDr. Maříková Adéla 1; MUDr. Vachek Jan 2;
Působiště autorů: Klinika nefrologie 1. LF UK a VFN, Praha ; Klatovská nemocnice a. s. ; Hemodialýza 1; Interní oddělení Klatovské nemocnice a. s. 2
Vyšlo v časopise: Svět praktické medicíny, 1, 2020, č. 2, s. 54-57
Kategorie: Medicína v ČR: přehledový článek
Souhrn
Chronická žilní insuficience je patologický stav často vedoucí k výraznému snížení kvality života. To je samozřejmě nejvýraznější v nejtěžších stadiích onemocnění, ale nepříjemné subjektivní symptomy a nepříznivý kosmetický vzhled trápí nemocné napříč všemi stadii. Bohužel řadě pacientů se zatím jen mírnými příznaky bývá věnována pozornost až v pokročilejším stadiu a příslušná opatření a léčba jsou tak zahájeny se zbytečným zpožděním. Symptomatický pacient nemusí mít ještě dramatický makroskopický nález, ale je pravděpodobné, že onemocnění postupem času bude progredovat a k horšení nálezu povede.
Chronická žilní insuficience (chronic venous insuficiency – CVI) je soubor příznaků a nálezů způsobených žilní hypertenzí s porušeným žilním návratem. Postiženy jsou především žíly dolních končetin a žíly kolem konečníku a řitního otvoru – plexus haemorrhoidalis (hemoroidy). Varixy jsou dilatované a vinuté povrchové žíly, nejčastěji dolních končetin. Přítomnost asymptomatických varixů ještě neznamená chronickou žilní insuficienci. Ta je dána hlavně přítomností symptomů (viz dále). V současné době je pojem chronická žilní insuficience vyhrazen hlavně pro pokročilá stadia (třídy C4–C6 podle CEAP, viz dále). Pro široké spektrum změn od nejlehčích po nejtěžší se používá obecný pojem chronická žilní choroba (chronic venous disease – CVD).
Podle etiologie se chronická žilní insuficience dělí na primární a sekundární. Primární žilní insuficience vzniká bez zřejmé vyvolávající příčiny. Sekundární žilní insuficience je následkem nejčastěji hluboké žilní trombózy (posttrombotický syndrom), ale může vzniknout například i po úrazu. Varixy mohou být také vrozené v rámci některých syndromů (např. syndrom Klippel-Trenaunay). V tomto sdělení se zaměříme na primární CVI s postižením dolních končetin.
Výskyt a rizikové faktory
Chronická žilní insuficience je široce rozšířena a postihuje v nějaké formě v průběhu života asi polovinu populace. Rizikové faktory primární CVI jsou vyšší věk, ženské pohlaví, těhotenství (především pak opakovaná), hormonální antikoncepce, obezita, sedavý způsob života s nedostatkem pohybu, práce vestoje a genetické faktory. Z posledních výzkumů vyplývá, že až 17 % nemocných s CVI má dědičnou poruchu, pravděpodobně na úrovni genů pro matrixové metaloproteinázy, vaskulární růstové faktory a genů důležitých pro vývoj cév.
Anatomie a fyziologie žil stručně
Pochopení základního principu rozvoje a progrese CVI není možné bez znalosti základní anatomie a fyziologie žilního systému dolních končetin. Rozlišujeme zde tři systémy žil odvádějících krev:
- Síť povrchových žil v podkoží, nad svalovou fascií.
- Hluboké žíly, pod fascií, intra - a intermuskulární. Intermuskulární žíly doprovází tepny a řadí se k nim vv. tibiales anteriores et posteriores, vv. fibulares, vv. popliteales, vv. femorales. Tyto žíly jsou klíčové pro rozvoj chronické žilní nedostatečnosti.
- Perforátory, žíly spojující povrchový a hluboký žilní systém.
Tok krve v žilách proti směru působení gravitace je umožněn dvěma hlavními mechanismy: svalovou pumpou a žilními chlopněmi. Žilní chlopně jsou dvoucípé, a pokud jsou suficientní, umožňují proudění krve jednosměrně, z distálních partií proximálně. Jejich počet je nejvyšší v distálních částech žilního systému. Svalová pumpa funguje na principu stlačení intermuskulárních žil kontrahovanými svaly (především lýtek) a tím dochází k vytlačení krve proximálně a následnému doplnění hlubokých žil krví z žil povrchových. Efekt svalové pumpy ovšem značně závisí na neporušené funkci žilních chlopní. Při svalové kontrakci a po ní zdravé žilní chlopně nepustí krev zpět do povrchových žil.
Patofyziologie
Patofyziologickým podkladem vývoje chronické žilní insuficience je vznik žilní hypertenze. Žilní hypertenze vzniká za situace nedomykavosti žilních chlopní a/ nebo při žilní obstrukci. Roli také hraje chybění svalové pumpy. Patofyziologické mechanismy se často také kombinují nebo navzájem podmiňují (trombóza hlubokých žil vede ke zvýšení tlaku v povrchových žilách a k destrukci chlopní). Žilní hypertenze vede ke vzniku anatomických a histologických změn a bludného kruhu, kdy větší distenze žilních stěn způsobuje prohlubování chlopenní inkompetence. Nemocní s žilní hypertenzí navíc ztrácí schopnost reflexní konstrikce arteriol po zaujetí vzpřímeného postoje. Tento reflex u zdravých osob chrání povrchové kapiláry před nadměrným tlakovým přetížením během stání. Klíčovou roli v rozvoji chronické žilní insuficience pak hraje zánět žilní stěny a žilních chlopní. Žilní hypertenze vede k uvolnění leukocytů, které adherují k endotelu a aktivují se. Dochází k uvolnění řady zánětlivých mediátorů, proteolytických enzymů a expresi proteináz. Žilní stěna slábne, ubývá v ní buněk hladké svaloviny, mění se poměr jednotlivých typů kolagenu. To vše vede k následnému vzniku dilatací a tortuozit, tedy kožních změn charakteru teleangiektazií a varixů. Cévní extracelulární matrix je odbourávána a žilní stěna se stává více permeabilní, vznikají otoky. Do tkání v okolí poškozených cév se dostávají erytrocyty a způsobují typické hemosiderinové pigmentace. Proteolytické enzymy a reaktivní sloučeniny železa z rozpadnuvších se erytrocytů v podkoží jsou pak zodpovědné za tvorbu špatně se hojících vředů. Uvolnění TGF-beta1 z aktivovaných leukocytů vede ke zvýšení produkce kolagenu a fibrotizaci podkoží. Kůže pak pevně lne k indurovanému podkoží. Tento nález se označuje jako lipodermatoskleróza. Vzhledem k tomu, že v těchto místech dochází k výrazné redukci počtu kapilár, je zde vysoké riziko vzniku bércového vředu.
Klinický obraz
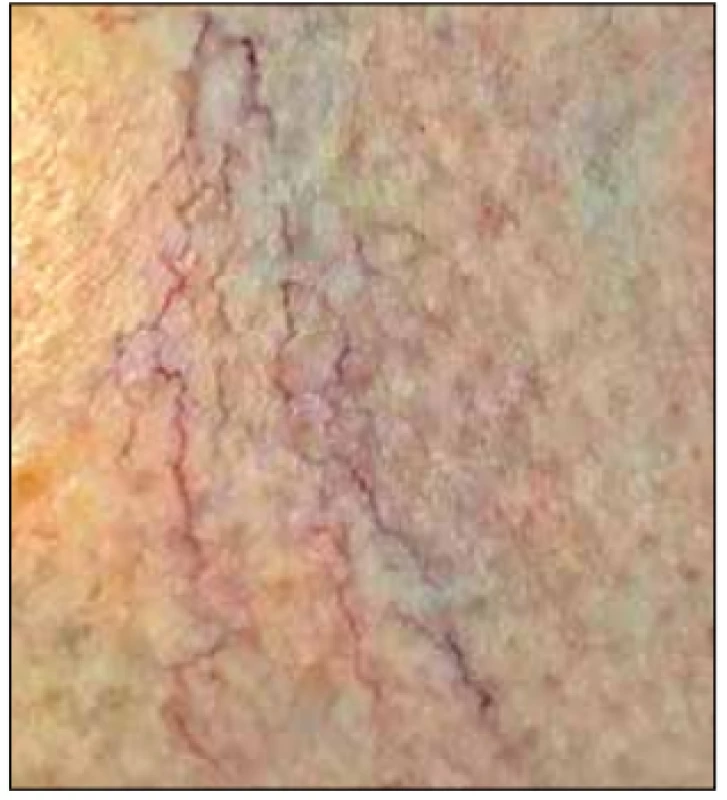
Subjektivní klinický obraz zahrnuje pocit unavených, bolavých a těžkých dolních končetin. Objektivně vznikají varixy (od metličkových až po výrazné kmenové varixy), otoky dolních končetin (typicky nejvýraznější večer, zhoršení také v letních měsících), křeče (obvykle noční), kožní změny různého charakteru. Kožní nálezy u chronické žilní insuficience mohou být poměrně pestré a závisí na pokročilosti onemocnění. Mimo samotné žilní městky bývají na kůži nemocných patrné hemosiderinové pigmentace. V pokročilejších stadiích dochází k induraci podkoží, vzniká obraz lipodermatosklerózy a stasis dermatitis postihující většinou končetinu po celém obvodu. Zde bývají patrné okrsky hyperpigmentace hemosiderinem a bílé ostrůvky, tzv. atrophia blanche, což je vlastně vazivová jizva bez cév. Při stasis dermatitis je postižená kůže pigmentovaná, zarudlá, svědí a může zde docházet k tvorbě puchýřů a k mokvání. Nejzávažnějším nálezem u CVI je pak bércový vřed (ulcus cruris). Chronická žilní insuficience může být navíc kombinovaná s lymfedémem. Určitý řád v těchto nálezech ve vztahu k jejich závažnosti nastoluje CEAP klasifikace (tab. 1).
Tab. 1. Klasifikace žilní nedostatečnosti podle CEAP (2004) 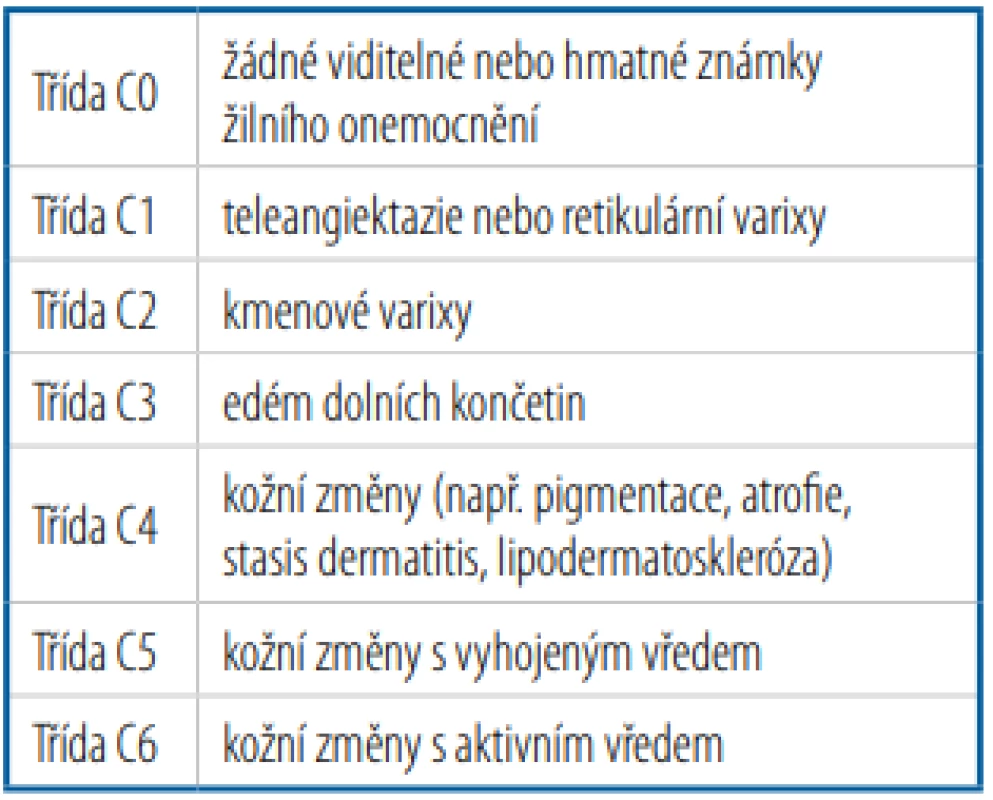
Diagnostika
Základním vyšetřením ke stanovení diagnózy CVI je pečlivá anamnéza a fyzikální vyšetření. Fyzikální vyšetření provádíme především aspekcí u nemocného vestoje, kdy hodnotíme přítomnost výše zmíněných patologických změn. Poměrně časnou známkou počínajícího onemocnění bývá tzv. corona phlebectatica paraplantaris, což jsou tmavě modrofialově zbarvené rozšířené žíly pod vnitřním kotníkem. Palpačně zjišťujeme indurace podkoží, event. tromboflebitidu varixů povrchových žil jako zarudlý, tuhý, horký pruh v průběhu povrchového varixu. V popisu varixů je vhodné určit anatomickou lokalizaci. Na dolních končetinách vždy vyšetřujeme také pulzace a všímáme si i případných známek ischemické choroby tepen dolních končetin. Dřívější testy se škrtidly se dnes již neprovádí, neboť je zcela nahradila duplexní sonografie, která má velký význam hlavně při plánování operačního řešení varixů.
Léčba
Léčba CVI se dělí na konzervativní a chirurgickou, resp. invazivní. Cílem konzervativní léčby je zlepšení symptomů, redukce otoku, prevence a léčba lipodermatosklerózy a vředů. Základem jsou režimová opatření, kompresivní terapie a podávání venofarmak. Konzervativní léčba však není nikdy kauzální. Radikální řešení poskytuje až chirurgická léčba nebo některá z moderních endovaskulárních metod. Přesto i po invazivních výkonech může po čase dojít k recidivě.
Elevace dolních končetin působí příznivě, je však třeba ji provádět správně a dostatečně dlouho. Nemocným doporučujeme elevovat dolní končetiny tak, aby nohy byly minimálně v úrovni srdce, a ponechat alespoň 30 minut 3–4× denně. Zlepší se tak mikrocirkulace, zmírní otoky a napomůže se hojení bércových vředů, resp. efektivně se tak sníží žilní hypertenze. Problematická je ale elevace končetin u nemocných se srdečním selháním nebo pokročilou ischemickou chorobou tepen dolních končetin. Další praktickou limitací je fakt, že v řadě zaměstnání je periodická elevace dolních končetin těžko realizovatelná.
Fyzické cvičení a redukce hmotnosti má obecně velmi příznivý efekt. V rámci režimových opatření u CVI se doporučuje denní chůze, jízda na kole nebo plavání. Téměř kdekoliv je pak možné provádět dvě velmi jednoduchá a nenáročná cvičení:
- Zvedání se z pat na špičky vestoje. Provedení: nejprve se srovnáme do správné pozice tak, že stáhneme ramena od uší, bradu mírně přiblížíme k hrudníku tak, aby temeno hlavy směřovalo vzhůru. Mírně se prohneme v bederní části zad a dýcháme směrem do pánve a do boků. Tento postoj se snažíme udržet, nikoliv ale křečovitě. Prohlubujeme a zpomalujeme dech. Současně v rytmu dechu jdeme s nádechem na špičky, s výdechem se vracíme zpět na celá chodidla. Provádíme v několika sériích po 15–20 nádeších.
- Extenze nohou. Provedení: vsedě nebo vleže s nataženými dolními končetinami provádíme tahem střídavě extenzi a flexi nohou v kotnících. Pozice trupu a dýchání jsou obdobné jako u prvního cviku.
Pohybová aktivita by měla být prováděna nejlépe každý den, minimálně však 5× týdně. Postačí i 20 minut, ideálně ale déle. Počítá se i aktivita po kratší dobu, ale rozdělená, např. dvakrát denně 10 minut. Nutno podotknout, že u pokročilých forem chronické žilní insuficience má fyzické cvičení omezený efekt kvůli destruovaným žilním chlopním. CAVE: je také velmi důležité zaměřit se na nošení kvalitní obuvi. Boty na vysokém podpatku jsou zcela nevhodné.
Kompresivní terapie je základem léčby. Spolu se cvičením zlepšuje okysličení kůže a podkoží a snižuje edém. Zásadní podmínkou je ale dlouhodobá, resp. trvalá adherence k léčbě. Pokud je kompresivní terapie tolerována, měl by si nemocný obléci kompresivní punčochy či provést bandáž končetin každý den ráno a sundat večer před spaním. Compliance se ale obvykle po čase snižuje a léčba selhává. Neméně důležité je i správné provedení bandáží vhodným obinadlem a u kompresivních punčoch jejich správné rozměry, ideálně vyrobené na míru, neboť řadě nemocných nebudou konfekční punčochy správně sedět. Podle velikosti tlaku komprese rozlišujeme čtyři kompresivní třídy (I–IV), kdy nejnižší třída I (15–20 mmHg) je určena nemocným s malými varixy a mírnými příznaky, a naopak třída IV (40 mmHg a více) je určena pro nemocné s lymfedémem. Kompresivní terapie je kontraindikovaná u nemocných s ischemickou chorobou dolních končetin a s manifestním srdečním selháním.
Obr. 2. Pokročilá CVI s lipodermatosklerózou a aktivním vředem. 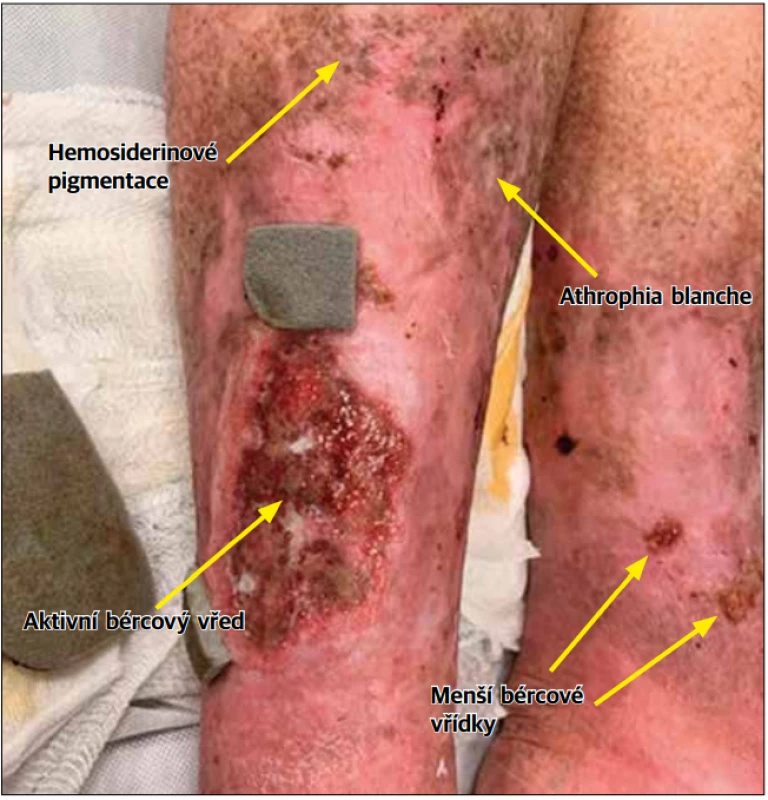
Stran účinku farmakologické léčby platí, že cílem je zmírnění či odstranění symptomů. Asymptomatickým osobám s varixy se farmakoterapie nepodává. Již přítomné varixy nelze venofarmaky odstranit. Největší benefit přináší farmakoterapie v kombinaci s výše uvedenými režimovými opatřeními a kompresivní terapií. Venofarmaka jsou indikována ve všech stadiích CVI. Podle účinku dělíme používané substance na venoaktivní a reologické.
Venoaktivní látky jsou heterogenní skupinou přírodního, semisyntetického i zcela syntetického původu. Patří sem především nejhojněji užívané přírodní flavonoidy, například rutin, rutosid, diosmin, mikronizovaná purifikovaná flavonoidní frakce – MPFF), aescin (horse chestnut seed extract), Centella asiatica atd. Dále syntetický calcium dobesilat. Tyto látky zvyšují tonus žilní stěny, snižují kapilární permeabilitu a viskozitu krve, zlepšují drenáž lymfy a působí protizánětlivě. V praxi dochází u nemocných ke zmírnění edémů a nepříjemných subjektivních pocitů, jako jsou tíha dolních končetin a bolesti. Venoaktivní přípravky lze aplikovat také lokálně na kůži dolních končetin ve formě gelu (například heparin či oxerutin), ale o jejich přínosu v léčbě je jen málo důkazů.
Diosmin je flavonoid využívaný k léčbě CVI již mnoho let. Jedná se o významný antioxidant s řadou účinků: zvyšuje napětí žilní stěny, která je pak méně fragilní, snížením permeability redukuje otoky, zlepšuje mízní odtok, snižuje agregabilitu krevních destiček a má protizánětlivý účinek. Je izolován z citrusových plodů jako flavonoidní frakce, jejíž hlavní složkou je hesperidin. Ten se pak dehydrogenuje a většina se přemění na diosmin. Ve výsledné směsi je tak kromě diosminu přítomen nepřeměněný hesperidin a původní flavonoidy (linarin, isorhoifolin, diosmetin atd.), přičemž množství těchto nečistot je přesně definováno podle Evropského lékopisu. Obsah hesperidinu je z nich nejvyšší – maximálně 4 % (pokud je toto splněno, není nutné jej ve složení uvádět). Hesperidin se v těle metabolizuje na hesperetin, který má krátký poločas (asi 3 hodiny). Naproti tomu diosmin se metabolizuje na diosmetin, který má poločas 26–43 hodin. Platí, že čím více je diosminu v léčebném přípravku, tím lépe. Pro optimální účinnost diosminu po perorálním podání je důležitá mikronizace. Jedná se o výrobní postup, při kterém se pomocí speciálních mlýnů částice zmenší, což umožní výrazně vyšší absorpci a účinnější plazmatickou koncentraci. Kromě přípravků založených na co nejčistším diosminu je k dispozici mikronizovaná purifikovaná flavonoidní frakce diosminu a hesperidinu (MPFF diosminu a hesperidinu) obsahující 90 % diosminu a 10 % hesperidinu.
Reologické látky ovlivňují reologické vlastnosti krve (především viskozitu, zlepšují tok krve). Představiteli jsou například pentoxifyllin, sulodexid nebo kyselina acetylsalicylová. Pro využití prvních dvou zmiňovaných preparátů není k dispozici dostatek důkazů.
CAVE: Diuretika nejsou indikována k léčbě otoků způsobených výhradně chronickou žilní insuficiencí.
Samostatnou kapitolou je péče o kůži a lokální léčba bércových vředů a jejich komplikací, což ale přesahuje rámec tohoto článku.
Invazivní metody léčby jsou indikovány u nemocných v pokročilých stadiích CVI. Neprovádí se však v terénu lymfedému a pokročilé ICHDK vzhledem k velmi problematickému hojení. Klasická chirurgická léčba je dosud zlatým standardem. Jedná se o stripping s crossektomií. Kmenová varikózně postižená žíla se liguje a přeruší (crossektomie) v místě vyústění (obvykle v. saphena magna v třísle, kde ústí do v. femoralis). Endostriptor je speciální vodič, který se zavádí do postiženého žilního kmene. Zakončení vodiče olivkou pak umožňuje vytažení celé žíly (v případě v. saphena magna incizí před vnitřním kotníkem).
Budoucností invazivní léčby CVI jsou ale jistě moderní miniinvazivní metody založené na endovenózní ablaci. Jejich efekt je zcela srovnatelný s klasickou chirurgií. Výhodou je nižší četnost komplikací vyplývajících z menší invazivity, kratší rekonvalescence a možnost ambulantního provedení. Nevýhodou vyšší náklady, nemocní si výkony hradí. Ablaci lze provést fyzikálním působením vysoké teploty pomocí laseru nebo radiofrekvenčního proudu; chemickým působením pomocí aplikace lepidla či pěny, případně kombinací (mechanochemická ablace). Varixy malého kalibru lze řešit transkutánním laserem nebo klasickou sklerotizací injekčně aplikovaným roztokem či pěnou.
Závěr
U chronické žilní insuficience je zcela zásadní včasná diagnóza. Příznaky nelze bagatelizovat, ani pokud není výrazný objektivní nález. U nemocných zahajujeme co nejdříve komplexní léčbu, opakovaně edukujeme a motivujeme nemocné k dodržování režimových opatření a včas indikujeme chirurgickou léčbu. Venofarmaka představují důležitou součást managementu CVI. V některých případech mohou dokonce nahradit kompresivní terapii (např. při současně přítomné ischemické chorobě tepen dolních končetin nebo při její špatné toleranci v horkých letních měsících). Pokročilé nevratné změny u CVI velmi snižují kvalitu života nemocných a jsou obtížně léčebně ovlivnitelné. Největší chybou je nahlížet na CVI jako na banální problém, jehož řešení není tak důležité jako u jiných interních chorob.
MUDr. Adéla Maříková,
Hemodialýza; Klatovská nemocnice a.s.
MUDr. Jan Vachek,
Interní oddělení Klatovské nemocnice a.s.; Klinika nefrologie 1. LF UK a VFN, Praha
Zdroje
1. Sadick NS. Predisposing factors of varicose veins and teleangiectatic leg veins. J Dermatol Surg Oncol 1992;18 : 883–886.
2. Štvrtinová V, Kolesár J, Wimmer G. Prevalence of varicose veins of the lower limbs in the women working at a department store. Int Angiol 1991;10 : 2–5.
3. Švestková S. Kompresivní terapie žilních onemocnění. Prakt Flebol 1996;2 : 20–21.
4. Štvrtinová V. Klasifikácia, etiopatogenéza a klinický obraz CHVO. In: Choroby ciev (ed. V. Štvrtinová). Bratislava: SAP, 2008 : 647–663.
5. Bergan J J, Eklöf J, Kistner RL, et al. Classification nad grading of chronic venous disease od lower limb. A consensus statement L. Vasc Surg 1996;30 : 5–11.
6. Eklöf J, Rutherford RB, Bergan JJ. Revision of the CEAP classification for chronic venous disorders: Consensus statement. J Vasc Surg 2004;40 : 1248–1252.
7. Perrin M, Nicolaides A. The Updates International Guidelines on the management of chronic venous disorders of the lower limbs nad the place of venoactive drugs. Int Angiol 2013;32(suppl.1):106–107.
8. Nelson E A, Iglesias C P, Cullum N, et al. Randomized clinical trial of four layer and short-stretch compression bandages for venous leg ulcers. Brit J Surg 2004;91 : 1292–1299.
9. Moffat CJ, Morgan P, Doherty D. The Lymphoedema Framework: a consensus on lymphoedema bandaging. EWMA Focus Document: Lymphoedema bandaging in practice. Medical Education Partnership Ltd., 2005 : 5–9.
10. Markel A, Manzo RA, Bergelin RO, Strandness DE. Valvular refl ux after deep vein thrombosis: Incidence ant time of occurence. J Vasc Surg 1992;15 : 377–384.
11. Danielsson G, Arfvidsson B, Ëklof B, et al. Reflux from thigh to calf, the major pathology in chronic venous ulcer disease: surgery indicated in the majority of patients. Vasc Endovasc Surg 2004;38 : 209–219.
12. Ramelet AA, Boisseaub MR, Allegra C, Nicolaides A, Jaeger K, Carpentier P, Cappelli R, Forconi S. Veno-active drugs in the management of chronic venous disease. An international consensus statement: Current medical position, prospective views and final resolution. Clin Hemorheology Microcirculation 2005;33 : 309–319.
13. Rabe E, Guex JJ, Morrison N, Ramelet AA, Schuller-Petrovic S, Scuderi A, Staelens I, Pannier F. Treatment of chronic venous disease with flavonoids: recommendations for treatment and further studies. Phlebology 2013;28(6):308–319.
14. Nicolaides A, Kakkos S, Baekgaard N, Comerota A, de Maesenner M, Eklof B, et al. Management of chronic venous disorders of the lower limbs. Guidelines According to Scientific Evidence. Part I. Int Angiol 2018; 7(3):181–254.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek Úvodní slovo
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
2020 Číslo 2- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Na inkontinenční pomůcky nově dosáhne více pacientů
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
-
Všechny články tohoto čísla
- Úvodní slovo
- Komentář kčlánku Top 20 výzkumných studií roku 2019 pro lékaře primární péče
- Komentář kčlánku Top 20 výzkumných studií roku 2019 pro lékaře primární péče
- Komentář k článku Top 20 výzkumných studií roku 2019 pro lékaře primární péče
- Jak postupovat při hematurii? Krok za krokem
- Komentář k článku: Jak postupovat při hematurii? Krok za krokem
- Očkování VAKCINACE v době covidové
- Bude léčba vzácných onemocnění dostupnější? Do sněmovny míří novela zákona č. 48/1997 Sb., o veřejném zdravotním pojištění
- Primář Jan Vachek: Je lepší přijít dvakrát zbytečně než jednou pozdě
- Hraniční stavy v tyreoidologii
- Počátky a směřování hypolipidemické léčby v 21. století
- Terapie alirokumabem – současné možnosti akazuistika z praxe
- Překvapivé zlepšení hypercholesterolemie
- Kombinovaná léčba hypertenze umladšího pacienta stachykardií
- Chronická žilní insuficience
- Ultrazvuk v praktickém lékařství – pokud ano, jak ho používat?
- Novinky v registracích Evropské lékové agentury
- Klinické vyšetření pohybového ústrojí pro lékaře primární péče
- Top 20 výzkumných studií roku 2019 pro lékaře primární péče
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Jak postupovat při hematurii? Krok za krokem
- Chronická žilní insuficience
- Hraniční stavy v tyreoidologii
- Ultrazvuk v praktickém lékařství – pokud ano, jak ho používat?
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání