-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Rezistentní hypertenze a urapidil
Autoři: Miroslav Souček
Působiště autorů: II. interní klinika LF MU a ICRC Fakultní nemocnice u sv. Anny v Brně
Vyšlo v časopise: Svět praktické medicíny, 7, 2025, č. 2, s. 45-49
Kategorie: Medicína v ČR: přehledový článek
Souhrn
Hypertenzí rezistentní na léčbu v současné době rozumíme stav, kdy doporučená léčba nedokáže snížit hodnoty krevního tlaku (TK), v ordinaci lékaře < 140/90 mmHg, a nedostatečná kontrola hypertenze je potvrzena ambulantní monitorací TK nebo měřením TK v domácích podmínkách. Doporučená medikamentózní léčba rezistentní hypertenze zahrnuje kombinaci tří antihypertenziv podávaných v optimálních anebo maximálně tolerovaných dávkách. Součástí kombinace by mělo být diuretikum, dále inhibitor ACE/sartan + blokátor kalciových kanálů. Odhadovaná prevalence při použití této defincie je pravděpodobně 5 %. Vždy je třeba vyloučit pseudorezistentní hypertenzi a sekundární příčiny hypertenze. Jako čtvrtý lék do kombinace je v současné době doporučován spironolakton až do dávky 50 mg denně. Diskutován je možný antihypertenzní efekt urapidilu jako dalšího léku k ovlivnění rezistentní hypertenze.
Rezistentní hypertenze je podle doporučení České společnosti pro hypertenzi1 a Evropské společnosti pro hypertenzi2 definována jako krevní tlak (TK) na hodnotě 140/90 mmHg nebo vyšší, při zavedené úpravě životního stylu a léčbě nejméně třemi antihypertenzivy. Léčba má zahrnovat blokátor angiotenzinového systému (RAS), blokátor kalciových kanálů (BKK) a dlouhodobě působící diuretikum, nejlépe thiazidu podobné, a to v maximálně tolerovaných dávkách.
O prevalenci rezistentní hypertenze máme jen nepřesná data, protože její určení závisí na mnoha faktorech. Odhaduje se, že se vyskytuje asi u 5 % neselektovaných nemocných s hypertenzí.
Mezi rizikové faktory patří závažnost hypertenze již před léčbou, dále hypertrofie levé srdeční komory a její častý důsledek chronické srdeční selhání se zachovalou ejekční frakcí. Dále mezi významné rizikové faktory patří obezita, nadměrný příjem soli a vysoká konzumace alkoholu a také nízký socioekonomický status a deprese (Tab. 1).
Tab. 1 – Faktory přispívající k vzniku rezistentní hypertenze
• Vyšší věk
• Obezita
• Nadměrný příjem soli
• Pravidelná konzumace alkoholu
• Ateroskleróza
• Pokles renálních funkcí
• Diabetes mellitus
• Hypertrofie levé komory
• Vysoký krevní tlak před léčbouDiagnostika rezistentní hypertenze
O pseudorezistenci se jedná velmi často (Tab. 2). Její příčinou je zejména špatná adherence k léčbě. Adherence se zhoršuje s počtem tablet a se složitostí léčebného schématu, a proto je namístě používat kombinace a snažit se zjednodušit léčebné postupy. Cenné informace o adherenci můžeme získat z lékových záznamů, tj. především zda si nemocný vyzvedl předepsané balení léků a po jaké době žádal nový předpis. Na adherenci můžeme také usuzovat podle toho, zda se vyskytují změny typické pro některou léčebnou skupinu, bradykardie při betablokátorech, zvýšení hladiny kyseliny močové po diuretikách nebo zvýšená hladina reninu při léčbě diuretiky či blokátory RAS. V odůvodněných případech můžeme volit detekci příslušného léku v séru nebo v moči. Stanovení hladiny léků je poměrně nákladné a provádí se jen v několika centrech v České republice. Tento test neinformuje o dlouhodobé adherenci, nýbrž jen o tom, zda nemocný užil lék v den odběru, případně předchozí den.
Další možnou příčinou pseudorezistence je nepřesné měření TK. Zejména při kalcifikaci tepenného řečiště horní končetiny, kdy naměříme falešně vysoký TK, tento stav se vyskytuje i při těžké ateroskleróze, dále u těžce manuálně pracujících jedinců, u starších nemocných a některých osob s pokročilým chronickým renálním onemocněním ledvin.
Za pseudohypertenzi se také považuje hypertenze bílého pláště, kdy nemocný má patologické hodnoty TK v ordinaci a normální TK mimo ordinaci. Proto je nutné při podezření na rezistentní hypertenzi provést měření mimo ordinaci, a to 24hodinové ambulantní monitorování, případně domácí měření TK podle definovaného schématu 7 dní v týdnu předcházejícím kontrole lékaře, 2× ráno před užitím léků a 2× odpoledne nebo večer.3
Tab. 2 – Příčiny pseudorezistentní hypertenze
• Špatná adherence k předepsaným lékům (až u 50 % pacientů, u kterých je prováděno terapeutické monitorování hladin léků)
• Významné kalcifikace brachiální tepny
• Hypertenze bílého pláště
• Špatná technika měření TK v ambulanci
• Inercie ze strany lékařů (nedostatečné dávkování, špatná kombinace léků, není snaha dosáhnout cílové hodnoty TK)Sekundární hypertenze
Kromě esenciální hypertenze se skutečná rezistence na léčbu může vyskytnout u sekundární hypertenze (Tab. 3). Spánková apnoe, považovaná za jednu z příčin sekundární hypertenze, je velmi častá, a proto vyžaduje provádět vyšetření u většiny nemocných s rezistentní hypertenzí, kde její příčina není jasná. Odhalení primárního hyperaldosteronismu nemusí být vždy snadné, protože ne každý nemocný má typickou změnu iontogramu, tj. hypokalemii. Je třeba na něj myslet i u mladších pacientů a doplnit hormonální vyšetření.
Dále se často vyskytuje u pacientů s chronickým onemocněním ledvinného parenchymu. Zde však nebývá odhalení příčin problémem, protože většinou je onemocnění zjištěno pomocí základních laboratorních a morfologických vyšetření. Vyskytuje se také u renovaskulární hypertenze, kde k diagnostice přispěje zjištění vysoké hladiny reninu a vyšetření ledvinného řečiště, např. pomocí CT angiografie.
Rezistentní hypertenzi zjišťujeme poměrně často u nemocného s pokročilými orgánovými komplikacemi s diabetes mellitus. Také nemocní s generalizovanou aterosklerózou, typicky kuřáci, mají hypertenzní rezistenci na léčbu.
Existuje řada léků nebo látek, které zvyšují TK, případně snižují odpověď na antihypertenzní léčbu. Proto zhodnocení veškeré chronické medikace je velmi důležité.4
Tab. 3 – Sekundární hypertenze
• Spánková apnoe
• Primární hyperaldosteronismus
• Aterosklerotická stenóza renální tepny
• Renální parenchymatózní hypertenze
• Orgánové komplikace při diabetes mellitus, pokročilá povšechná aterosklerózaLéčebné postupy
Při léčbě nezapomínáme na změny životního stylu (Tab. 4). Snažíme se především o redukci hmotnosti, ať už farmakologickou, zejména za použití GLP1 agonistů, nebo metodami bariatrické chirurgie ve spolupráci s obezitologem. Důležitá je pravidelná fyzická aktivita. Ve spolupráci s nutričním terapeutem věnujeme pozornost přijmu soli a případně omezení alkoholu. V rámci farmakologické léčby musíme racionalizovat veškerou léčbu, kterou nemocný užívá. Při léčbě hypertenze vycházíme ze základní léčby třemi antihypertenzivy a postupně přidáváme další léky. Klademe důraz na podávání diuretika v maximální tolerované dávce.
Diuretika jsou důležitá především u starších osob, s chronickým onemocněním ledvin. Je-li glomerulární filtrace (GF) vyšší než 0,5 ml/s, je první volbou indapamid nebo chlorthalidon, případně thiazidové diuretikum. Při GF pod 0,5 ml/s podáváme kličkové diuretikum furosemid. Protože se jedná o krátkodobě působící lék a v indikaci hypertenze chceme docílit delšího účinku, zvažujeme jeho podávání 2× denně, tj. ráno a v poledne. V poslední době je doporučována kombinace diuretika thiazidového typu a furosemidu u pacientů s nízkou GF na základě výsledků studie CLICK.5 Dávky ostatních dvou léků základní trojkombinace, tj. blokátoru RAS a blokátoru kalciových kanálů, řídíme podle snášenlivosti a laboratorních hodnot. Kromě snížení TK sledujeme ledvinné funkce, iontogram a další ukazatele. Po vyčerpání možností základní trojkombinace přistoupíme k postupnému přidávání dalších léků. První v řadě je spironolakton, jehož účinnost u rezistentní hypertenze byla ověřena studií PATHWAY-2.6 V souladu s výsledky studie by měla denní dávka být 25–50 mg. Při GF pod 0,75 ml/s a kalemii nad 4,5 mmol/l je třeba podávat lék opatrně a spíše v nižší dávce, protože riziko hyperkalemie je vyšší. Je možné také užít eplerenon. Alternativní léčbou je podávání amiloridu (u nás je ve fixní kombinaci s chlorthalidonem), amilorid ve vysoké dávce (10 mg) se ukázal být stejně účinný jako 25 mg spironolaktonu.6 Kromě diuretik přichází v úvahu také další léky, zejména pokud spironolakton není tolerován nebo je kontraindikován. Jsou to bisoprolol v dávce 5–10 mg a doxazosin od 4 do 8 mg za den. Existují i další léky, které mohou snížit TK u těžké hypertenze.
Další léky z jiných skupin jsou vhodné teprve tehdy, když se nedaří dosáhnout úspěšné léčby hypertenze pomocí základních antihypertenziv nebo při použití jejich kombinací. Při výběru antihypertenziva bereme v úvahu také další vlastnosti přípravků, klinické charakteristiky nebo komorbidity pacienta.
Do skupiny dalších antihypertenziv patří také centrálně (nebo centrálně i periferně) účinkující antihypertenziva. Antihypertenzní efekt většiny z nich je způsoben aktivací centrálních alfa2 - adrenergních receptorů a/nebo imidazolinových (I1) receptorů v KV řídicích centrech prodloužené míchy. Rozeznáváme tyto skupiny centrálně působících látek:
a)
látky s agonistickým účinkem na presynaptické alfa2-adrenergní receptory – alfa-metyldopa, klonidin, guanfacin,b)
látky s kombinovaným centrálním agonistickým účinkem na 5-HT1A receptory/presynaptické alfa2-adrenergní receptory a s periferním alfa1-antagonistickým účinkem – urapidil,c)
látky s agonistickým působením na centrální I1 receptory – tj. agonisté imidazolinových receptorů (centrálně působící látky II. generace) – rilmenidin, moxonidin.Jediným zástupcem látek s centrálním a periferním účinkem na alfa-receptory je urapidil. Urapidil je fenylpiperazinovým derivátem s kombinovaným postsynaptickým alfa1 blokujícím účinkem a centrálním agonistickým účinkem na serotoninové receptory 5-HT1A a podle některých studií i na centrální presynaptické alfa2-receptory. Serotoninový receptor se nachází v oblasti prodloužené míchy, působí na sympatická ganglia a inhibuje sympatickou kontraregulaci. Sympatická kontraregulace je reflexní odpovědí organismu na náhlý pokles TK a projevuje se zvýšením tepové frekvence. To je častý nežádoucí účinek většiny blokátorů alfa1-postsynaptických receptorů (např. prazosinu). Urapidil naopak způsobuje pozvolný pokles TK bez ovlivnění tepové frekvence a plazmatické reninové aktivity, některé práce udávají i jeho možné beta1-antagonistické působení. Jeho centrální mechanismus účinku není přímo odpovědný za pokles TK, ale za inhibici nežádoucích hemodynamických účinků, které vyplývají z blokády alfa1-postsynaptických receptorů. Tím se odlišuje od jiných alfa1-blokátorů. V klinické praxi se to projevuje velmi dobrou snášenlivostí léku. Tento mechanismus účinku urapidilu je odpovědný za minimální výskyt nežádoucích účinků a umožňuje podávat ho prakticky všem skupinám pacientů s hypertenzí. Periferní účinek urapidilu se odlišuje od účinku alfablokátorů tím, že urapidil navíc stimuluje terminální presynaptické alfa2-adrenoreceptory. Výsledkem je významný pokles periferního cévního odporu.7
Tab. 4 – Terapeutické postupy u rezistentní hypertenze
• Změny životního stylu (zvláště restrikce soli, redukce hmotnosti)
• Léčba – základní trojkombinace: diuretikum, blokátor RAS, blokátor kalciových kanálů
• Další léčba: spironolakton, betablokátor, doxazosin, amilorid, moxonidin, urapidilUrapidil
Farmakodynamické vlastnosti
Urapidil vede ke snížení systolického a diastolického TK snížením periferní rezistence, srdeční frekvence zůstává převážně neměnná a také srdeční objem se nemění.
Mechanismus účinku je centrální i periferní (Obr. 1):
• periferní – blokuje převážně postsynaptické alfa-receptory a tím inhibuje vazokonstrikční působení katecholaminů,
• centrální – moduluje aktivitu mozkových center, která kontrolují cirkulační systém, tím předchází reflexnímu zvýšení tonu sympatického nervového systému nebo snižuje tonus sympatiku.
Obr. 1. Dvě úrovně působení urapidilu – periferní i centrální. 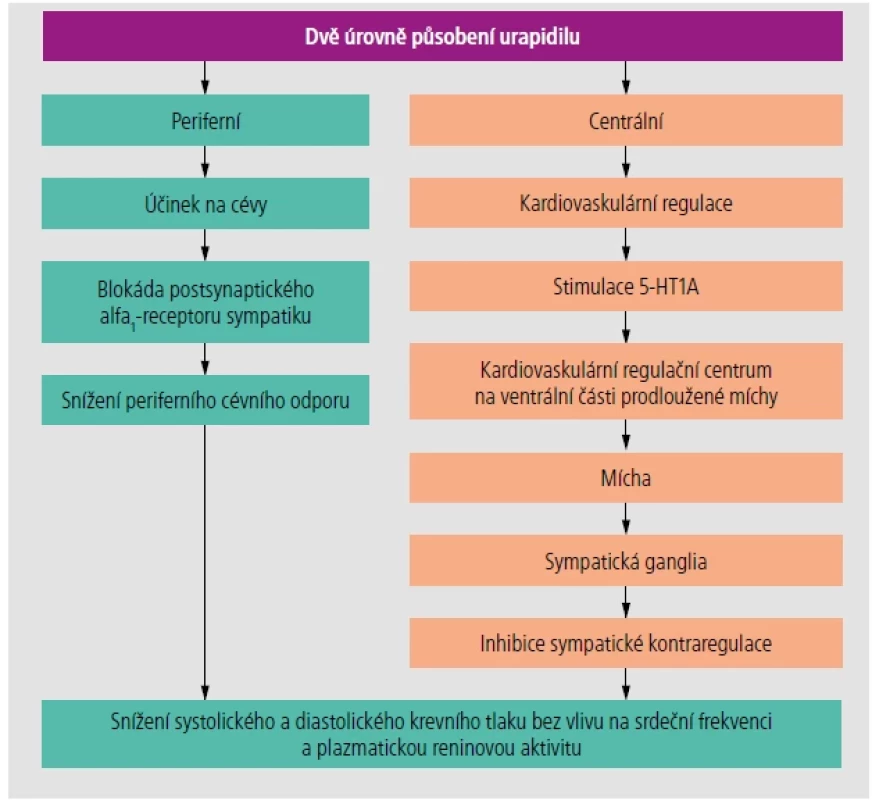
Farmakokinetické vlastnosti
Celkem 80–90 % urapidilu se resorbuje v gastrointestinálním traktu po perorálním podání. Maximální koncentrace v séru se dosahuje po 4 hodinách, biologický poločas je 3–7 hodin. Metabolizován je především v játrech. Vylučuje se převážně ledvinami. Při perorální léčbě jeho účinek stoupá po 1–2 týdnech, proto se počáteční dávky zvyšují až po uplynutí tohoto období. Urapidil neovlivňuje glycidový metabolismus.
Kontraindikace
Těhotenství, kojení. Nesmí se také používat v případě aortální stenózy nebo při arteriovenózním zkratu (kromě hemodynamicky neaktivního dialyzačního zkratu).
Dávkování
Doporučená počáteční dávka je 30 mg urapidilu 2× denně. Pro rychlejší snížení TK je možné zahájit léčbu dávkou 60 mg 2× denně. Dávka může být upravena podle individuální potřeby. U udržovací terapie se denní dávka 60–180 mg rozdělí do dvou jednotlivých dávek. Pokles krevního tlaku je pozvolný (Obr. 2).8 Urapidil lze použít i v nitrožilní formě, v léčbě hypertenzní krize. Podává se v nárazové dávce 10–20 mg a poté v pomalé infuzi do celkové dávky 100 mg.9
Kdy se může použít urapidil z pohledu rezistentní hypertenze?
Akutní situace – rychlé snížení TK intravenózně: u hypertenzní krize, při operaci, u starších pacientů. Jeho výhodou je centrální i periferní interference se sympatickým nervovým systémem. Neobjevuje se reflexní tachykardie. Nežádoucí účinky jsou poměrně vzácné.10 Omezují se na únavnost, závrať, bolesti hlavy a exantém.
Chronicky se užívá méně často. Může být alternativou např. při nesnášenlivosti jiných léků nebo jako doplněk k terapii při rezistentní hypertenzi, ale není základním lékem.11
Existuje studie s urapidilem u rezistentní hypertenze. Bylo tam zařazeno 65 pacientů s chronickým onemocněním ledvin (stadia II–IV CKD) a rezistentní hypertenzí (průměrný systolický TK 216 mmHg a diastolický 115 mmHg). Pět dnů se podával urapidil 25 mg intravenózně, následně perorálně 30–60 mg dvakrát denně po dobu 12 týdnů. Výsledky: po 60–90 minutách i. v. byl pokles TK o 23,6 % v systole a 16,7 % v diastole. Po 7 dnech poklesl TK na 147/96 mmHg, po 12 týdnech na 144/98 mmHg (p < 0,05), tedy nastal významný pokles. Léčba byla dobře tolerována, bez vážných nežádoucích reakcí. Tato studie ukazuje, že urapidil, podávaný nejdříve intravenózně, poté perorálně, může významně snížit TK u pacientů s těžkou, rezistentní hypertenzí u chronických onemocnění ledvin. Výsledky jsou povzbudivé a ukazují dobrou toleranci, ale jedná se o relativně malý soubor, který není placebem kontrolovaný.12
Obr. 2. Urapidil postupně snižuje krevní tlak. 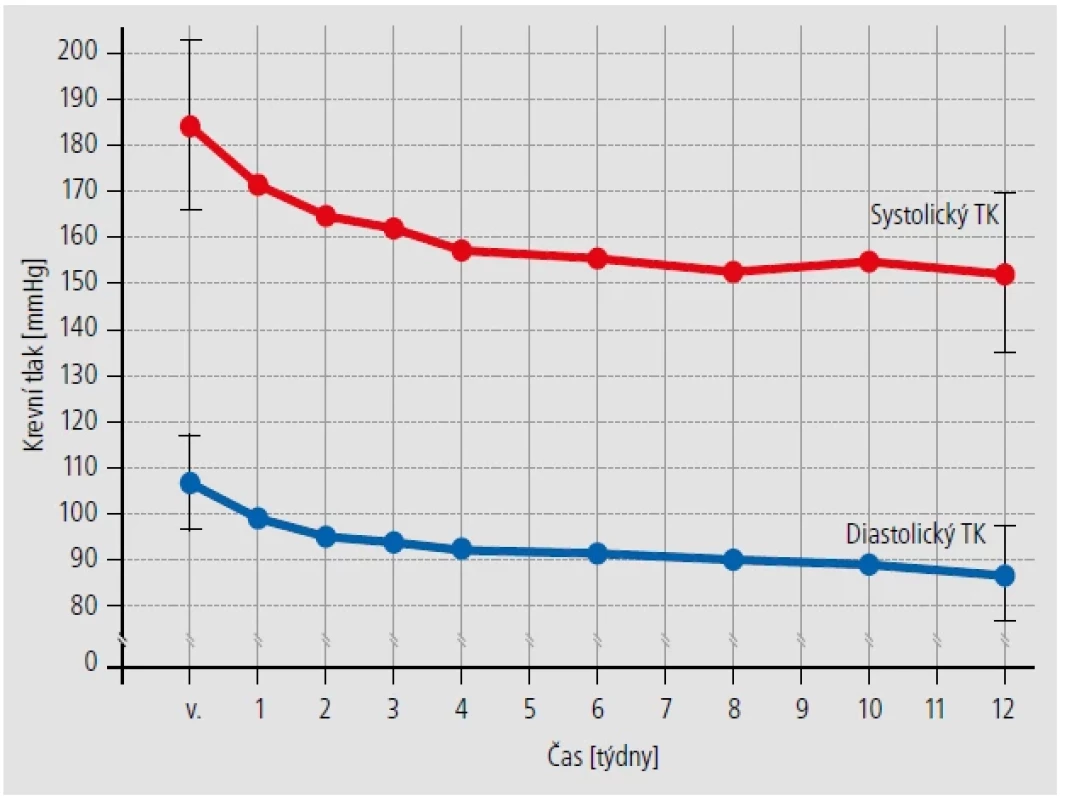
Závěr
Urapidil je jediným zástupcem s centrálním a periferním účinkem na alfa-receptory. V intravenózní formě je lékem indikovaným při hypertenzní krizi. V perorální formě s řízeným uvolňováním je indikován k dlouhodobé léčbě hypertenze, v kombinaci s antihypertenzivy základních skupin. Vzhledem k centrálnímu účinku podporuje jeho užití přítomnost psychické tenze a úzkosti, renální insuficience a metabolických odchylek. Lék je dobře tolerován, nežádoucí účinky jsou vzácné, obvykle spojené zvláště s počátečním poklesem TK. Více než 30letá zkušenost s farmakologickými vlastnostmi, vysokou účinností a bezpečností urapidilu umožňuje tomuto léku stálé místo v kombinační léčbě arteriální hypertenze. Jeho místo je hlavně tam, kde je kontrola hypertenze nedostatečná.
Zdroje
1.
Widimský J, Filipovský J, Ceral J, et al. Diagnostické a léčebné postupy u arteriální hypertenze – verze 2022. Doporučení České společnosti pro hypertenzi. Hypertenze a kardiovaskulární prevence 2022;12(Suppl.):1–25.2.
Mancia G, Kreutz R, et al. 2023 ESH Guidelines for the management of arterial hypertension. J Hypertens 2023.3.
Cífková R. Novinky v terapii rezistentní hypertenze. Inter Med 2018;20(4): 167–170.4.
Filipovský J. Rezistentní hypertenze. Vnitř Lék 2024;70(2):108–112.5.
Agarwal R, Sinha AD, Cramer AE, et al. Chlorthalidone for hypertension in advanced chronic kidney disease. N Engl J Med 2021;385 : 2507–2519.6.
Williams B, MacDonald TM, Morant S, et al. Spironolactone versus placebo, bisoprolol and doxazosine to determine the optimal treatment for drug-resistant hypertension. (PATHWAY-2): randomised,double-blind, crossower trial. Lancet 2015;386 : 2059–2068.7.
Souček M. Urapidil – antihypertenzhivum s duálním mechanismem účinku. Kardiologická revue – Interní medicína 2020;2 : 20–24.8.
Sechser T, Suchopár J, Uhlíř J. Urapidilum. Remedia 1992;2 : 224–229.9.
Janota T, Zelinka T. Urapidil, lék první volby pro těžké hypertenzní stavy. Interv Akut Kardiol 2013;12(3).10.
Widimský J, a kol. Hypertenze. 6. vyd. Praha: Maxdorf, 2025 : 234–236.11.
Souček M, Novák J. Centrálně a periferně účinkující antihypertenzivum – urapidil. Practicus 2024;8 : 22–25.12.
Semenova RI, Musina NS. Experience with ebrantil used in patients with resistant arterial hypertension in chronic kidney disease. Terapevticheskii Arkhiv 2012;84(8):72–74.Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek Úvodní slovo
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
- Na inkontinenční pomůcky nově dosáhne více pacientů
- MUDr. Jiří Kornoušek: Program našich konferencí stavíme tak, aby reflektoval skutečně aktuální a praktická témata
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Úloha praktického lékaře v péči o inkontinentní pacienty
- Zápach při inkontinenci je častou obavou pacientů
-
Všechny články tohoto čísla
- Úvodní slovo
- Chronická pánevní bolest u žen: hodnocení a léčba
- Komentář k článku Chronická pánevní bolest u žen: hodnocení a léčba
- Kdy léčbu začít a jak udržet dlouhodobě dobrou adherenci pacientů?
- Kombinační antihypertenzní léčba aneb neztrácejme čas monoterapií
- Postavení kombinace perindopril/indapamid v kontextu doporučení Evropské kardiologické společnosti 2024 v léčbě hypertenze pacientů obézních a s diabetem
- Rezistentní hypertenze a urapidil
- Rozhovor s MUDr. Evou Kociánovou, Ph.D. „O prevenci, dezinformacích v medicíně a bubnování“
- Jak zabránit progresi renálního poškození léčbou hypertenze?
- Fixní kombinace ramipril/bisoprolol: účinná kontrola TK i TF, ale i léčba srdečního selhání v jedné tabletě
- Jakou hypolipidemickou terapii zvolit u pacienta po akutním koronárním syndromu?
- Aktuální postavení fenofibrátu v managementu dyslipidemie a vaskulárního rizika
- „Kam kráčíš, česká onkologie?“
- Audiovizuální stimulace a její využití
- Znalostní test: 2 kredity ČLK
- Nové registrace Evropskou lékovou agenturou (24)
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Chronická pánevní bolest u žen: hodnocení a léčba
- Kombinační antihypertenzní léčba aneb neztrácejme čas monoterapií
- Postavení kombinace perindopril/indapamid v kontextu doporučení Evropské kardiologické společnosti 2024 v léčbě hypertenze pacientů obézních a s diabetem
- Znalostní test: 2 kredity ČLK
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: MUDr. Petr Výborný, CSc., FEBO
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



