-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Chronická pánevní bolest u žen: hodnocení a léčba
Autoři: Erica S. Meisenheimer 1,2; Ann M. Carnevale 1
Působiště autorů: National Capital Consortium Family Medicine Residency at Alexander T. Augusta Military Medical Center, Fort Belvoir, Virginia 1; Department of Family Medicine at the Uniformed Services University of the Health Sciences, Bethesda, Maryland 2
Vyšlo v časopise: Svět praktické medicíny, 7, 2025, č. 2, s. 12-21
Kategorie: Překladový článek s komentářem
Souhrn
Chronická pánevní bolest postihuje až 26 % jedinců ženského pohlaví a je definována jako bolest trvající nejméně 6 měsíců, jejíž původ je vnímán v pánevní oblasti.
Chronická pánevní bolest významně koreluje s psychosociálními komorbiditami, včetně deprese, úzkosti a anamnézy zneužívání. Ačkoli mezi běžné příčiny patří syndrom dráždivého tračníku, syndrom bolesti močového měchýře (intersticiální cystitida), dysfunkce pánevního dna a endometrióza, chronická pánevní bolest je nejčastěji výsledkem více souběžných bolestivých stavů a hypersenzitivity centrálního nervového systému. Hodnocení vyžaduje biopsychosociální přístup, který začíná kompletní anamnézou a fyzikálním vyšetřením, aby byla zjištěna přesná a včasná diagnóza. Užitek diagnostických, laboratorních a zobrazovacích testů je pouze omezený, testy by měly být voleny cíleně k vyšetření probíhajících symptomů a nálezů. Pokud je identifikována jediná etiologie, léčba by se měla řídit pokyny specifickými pro dané onemocnění. V opačném případě by léčba nediferencované chronické pánevní bolesti měla být řešena interdisciplinárním přístupem ke zlepšení funkce a kvality života. Multimodální léčba zahrnuje edukaci o bolesti, sebepéči, behaviorální terapii, fyzikální terapii a farmakoterapii s omezenými indikacemi pro chirurgické zákroky. Je nezbytné pravidelně sledovat pokrok a průběžně jej hodnotit. Pokud není pozorováno zlepšení, kliničtí lékaři by měli mít nízký práh pro doporučení k interdisciplinární léčbě bolesti nebo jiným specializacím.
Chronická pánevní bolest (CPP) u jedinců s ženskou anatomií je definována jako bolest trvající nejméně 6 měsíců, která je vnímána jako bolest pocházející z pánve. Dříve tento stav zahrnoval pouze necyklickou bolest, ale současná definice zahrnuje také cyklickou bolest, když mají příznaky kognitivní, behaviorální, sexuální nebo emocionální účinky.1 Bylo prokázáno, že CPP vede ke snížení produktivity, emoční nepohodě a sexuální a vztahové dysfunkci, takže včasné rozpoznání a rychlé vyhodnocení a léčba jsou nezbytné pro udržení nebo obnovení kvality života.2
Ačkoli se CPP vyskytuje i u jedinců s mužskou anatomií, tento článek se zaměřuje pouze na pacienty s vrozenou ženskou anatomií. Pozoruhodné je, že termín „ženy“ se používá v souvislosti s biologickým pohlavím k označení těch, jimž byla při narození přiřazena žena, přičemž se uznává, že CPP může ovlivnit pacienty všech genderových identit.
Odhaduje se, že CPP postihuje 2 % až 26 % žen.1 Prevalence deprese a úzkosti u jedinců s CPP může být až 50 % a 70 % ve srovnání s 10 % a 12 % v běžné populaci.3 Tato korelace se zdá být obousměrným vztahem – behaviorální zdravotní stav může být způsoben nebo zhoršen chronickou bolestí a zároveň modulovat a zhoršovat vnímání bolesti.4 Kromě toho asi 50 % žen s CPP hlásí historii sexuálního nebo fyzického zneužívání a 30 % má pozitivní výsledek screeningu na posttraumatickou stresovou poruchu.5 Tyto komorbidní stavy jsou často spojeny se zvýšenou zátěží symptomů, vyšším stupněm postižení a horšími výsledky.1,5
Klíčová doporučení pro praxi (SORT)
Klinické doporučení
Hodnocení důkazů
Komentáře
U všech pacientek s chronickou pánevní bolestí by měla být provedena podrobná anamnéza a cílené vyšetření břicha, pohybového aparátu a pánve. V anamnéze by měly být posouzeny běžné komorbidity, včetně poruch chování a dalších chronických bolestivých stavů.1,6,8,11
C
Pravidla konsenzu a názor odborníků
Při absenci jasné etiologie vyžaduje chronická pánevní bolest biopsychosociální přístup s multimodálním interdisciplinárním léčebným plánem.1,6,8
C
Pravidla konsenzu a názor odborníků
Edukace pacientů a kognitivně-behaviorální terapie se sexuální terapií (nebo bez ní) mohou zlepšit strategie zvládání a kvalitu života u pacientů s chronickou pánevní bolestí.1,6,8,19–21
C
Pravidla konsenzu a názor odborníků
Fyzikální terapie pánevního dna může zlepšit bolest, funkci a náladu, zejména u pacientů s myofasciálními nebo psychosociálními prvky chronické pánevní bolesti.1,22–25
B
Konzistentní důkazy v omezeném množství a kvalitě
V léčbě chronické pánevní bolesti lze zvážit nesteroidní antiflogistika a gabapentin.33–38,44
B
Nekonzistentní důkazy nízké až střední kvality ze studií o jiných bolestivých stavech
K léčbě chronické pánevní bolesti lze použít inhibitory zpětného vychytávání serotoninu a noradrenalinu, jako je duloxetin, a tricyklická antidepresiva.1,8,39–42
B
Středně kvalitní důkazy ze studií o neuropatických a jiných typech bolesti
A = konzistentní, kvalitní důkazy orientované na pacienta; B = nekonzistentní nebo omezené kvality důkazů orientovaných na pacienta; C = konsenzus, důkazy zaměřené na onemocnění, obvyklá praxe, názor odborníka nebo série případů. Informace o systému hodnocení důkazů SORT naleznete na adrese https://www.aafp.org/afpsort.
Etiologie
Diferenciální diagnóza CPP je široká a etiologie je často multifaktoriální (Tab. 11,6–8).
CPP by měla být zřídka považována za jediný patologický proces, ale spíše za komplexní syndrom zahrnující více generátorů bolesti spojených s hypersenzitivitou a dysfunkcí centrálního nervového systému, nazývanou také centrální senzibilizace nebo nociplastická bolest.1,6,7,9 Zvýšená citlivost a snížené prahy receptorů nociceptivní bolesti vedou k déletrvající a silnější bolesti, která přesahuje oblast počátečního podnětu. Mezi souběžné chronické překrývající se bolestivé stavy, které přispívají k CPP, patří bolest zad, syndrom bolesti močového měchýře (intersticiální cystitida), chronická únava, chronické migrény, endometrióza, fibromyalgie, syndrom dráždivého tračníku, muskuloskeletální dysfunkce a temporomandibulární poruchy nebo častěji jejich kombinace.6,9
Hodnocení
Hodnocení CPP vzhledem ke své komplexní povaze vyžaduje zvážení biopsychosociálního hlediska a porozumění péči zohledňující trauma.1,7 Obrázek 1 znázorňuje navrhovaný přístup k hodnocení. 1,6,8,10 Mezi varovné příznaky vyžadující urgentnější systémové vyšetření patří abnormální děložní krvácení u pacientek starších 40 let nebo pokud je doprovázeno rizikovými faktory pro hyperplazii endometria (hematurie, střevní příznaky, které se objeví po 50. roce věku, postkoitální krvácení, postmenopauzální krvácení, postmenopauzální nástup bolesti, rektální krvácení a nechtěný úbytek hmotnosti).10
Anamnéza
Pro klinické hodnocení je nezbytná komplexní biopsychosociální anamnéza.8 Ke shromáždění potřebných informací může pomoci dotazník pro pacienty, například dotazník, který poskytuje Vzdělávací program o pánevní bolesti (viz část o prvotním dotazování u pacienta).1,8,11 Anamnéza příznaků by měla zahrnovat komplexní posouzení bolesti včetně vztahu k traumatu nebo zranění a jakékoli souvislosti se sexuální aktivitou, menstruací nebo funkcí močových cest a střev. Mapování bolesti může vizuálně konsolidovat místa bolesti a identifikovat vzorce nebo dermatomální distribuce.11 Lékaři by měli získat podrobnou gynekologickou, porodnickou a chirurgickou anamnézu, včetně úplného sexuálního zdraví a veškerých pánevních nebo břišních zákroků.1,6 Anamnéza zaměřená na duševní zdraví, traumata a užívání návykových látek může vést k využití dalších psychiatrických screeningových nástrojů.
Anamnéza by měla zahrnovat gynekologický, urologický, gastrointestinální, muskuloskeletální, psychologický a neurologický systém.8 Odborníci doporučují posouzení chronických překrývajících se bolestivých stavů, poruch spánku nebo nálady a dalších sociálních nebo environmentálních stresorů.6,7 Klinická kritéria centrální senzibilizace u chronické pánevní a perineální bolesti (tj. kritéria Konvergence PP) jsou screeningovým nástrojem, který dokáže identifikovat pacienty s možnou centrální senzibilizací. Validované dotazníky nebo škály, které slouží k hodnocení bolesti, mohou pomoci charakterizovat aktuální prožívání bolesti, nasměrovat terapeutické cíle a přehodnotit následné zlepšení. Některá z těchto hodnocení jsou k dispozici prostřednictvím sady nástrojů AAFP pro zvládání chronické bolesti (https://www. aafp.org/family-physician/patient-care/care-resources/pain-management/aafp-chronic-pain-management-toolkit.html).
Fyzické vyšetření
Cílem fyzického vyšetření je identifikovat generátory bolesti a jejich možné zdroje. I když nevýrazný výsledek nevylučuje významnou patologii, je vhodné provést cílené vyšetření popsané v ta bulce 2.8,11,13–15. Prvky tohoto hodnocení jsou často přehlíženy, což přispívá ke zpoždění diagnózy a léčby.13
K identifikaci somatické bolesti břicha a spouštěcích bodů by mělo být provedeno rutinní vyšetření břicha, včetně Carnettova testu.1,11,13 K posouzení kožní alodynie a hyperalgezie by mělo být použito testování citlivosti pomocí měkkého konce vatového tamponu, následované aplikací dřevěného konce; pozitivní vyšetření může indikovat neuralgii, zvláště pokud je zaznamenán dermatomální obraz.11,13 Vyšetření pohybového aparátu by mělo zhodnotit postižení kyčle, páteře nebo sakroiliakálního kloubu, stejně jako citlivost nebo oddělení stydké kosti.1,11,13
Tab. 1 – Významné příznaky a možné příčiny chronické pánevní bolesti
Orgánová soustava
Související příznaky
Nejčastější příčiny
Méně časté příčiny
Gastrointestinální
Krev ve stolici
Změna frekvence vyprazdňování, zácpa Změna vzhledu stolice
Dyschezie
Chronická zácpa
Zánětlivé onemocnění střev Syndrom dráždivého tračníku*†
Celiakie
Chronická apendicitida Kolorektální karcinom Divertikulární choroba Tvorba píštěle
Ventrální nebo tříselná kýla
Gynekologické
Cyklická bolest nebo dysmenorea Dyspareunie
Nepravidelné menstruační krvácení Citlivost dělohy
Adenomyóza
Chronická endometritida Dysmenorea Endometrióza*†
Urogenitální syndrom menopauzy Leiomyom
Zánětlivé onemocnění pánve Syndrom polycystických vaječníků Sexuálně přenosná infekce Vaginismus
Vulvodynie†
Adnexální masa
Karcinom děložního čípku, endometria nebo vaječníků Endosalpingióza
Ovariální reziduum Pánevní srůsty
Prolaps pánevních orgánů Syndrom ovariálního zbytku Vestibulitida
Muskuloskeletální
Zácpa Dyspareunie Bolest při aktivitě
Naléhavost nebo frekvence močení
Fibromyalgie†
Bolest dolní části zad†:
- Lumbosakrální radikulopatie
- Sakroiliakální kloub Myofasciální syndromy*:
- Levatorní myalgie
- Svalová dystonie
- Trigger point pánevního dna
- Syndrom piriformis
Bolest břišní stěny:
- Svalové poranění
- Trigger point Coccygodynie Onemocnění ploténky Posturální syndrom Dysfunkce symfýzy pubis
Neurologický
Alodynie
Pálivá bolest nebo parestezie Dermatomální propagace bolesti Hyperalgezie
Bolest se zhoršuje při sezení
Neuralgie, jako je pudendální neuralgie Neuropatie, jako je zjizvená tkáň
Abdominální epilepsie Břišní migréna
Skřípnutí přední větve kožního nervu
Psychosociální
Zneužívání a trauma Úzkost
Deprese
Potíže se spánkem
Zneužití
- Emoční
- Fyzické
- Sexuální Úzkostné poruchy
- Porucha adaptace
- Generalizovaná úzkostná porucha
- Panická porucha
- Sociální úzkostná porucha Nespavost/porucha spánku Poruchy nálady
- Velká depresivní porucha
- Přetrvávající depresivní porucha Posttraumatická stresová porucha
Porucha z užívání návykových látek
Urologické
Dyspareunie Hematurie
Pánevní bolest před močením, během něj nebo po močení
Nutkání na močení nebo frekvence močení
Syndrom bolesti močového měchýře (intersticiální cystitida)*†
Infekce močových cest
Karcinom močového měchýře Divertikl močové trubice
Vaskulární
Genitální křečové žíly nebo hemoroidy Bolest se zhoršuje během dne a při stání
Bolest se zhoršuje při pohlavním styku a menstruaci
Vnější hemoroidy Izolované křečové žíly
Syndrom pánevního překrvení
* — Nejvíce je spojována s chronickou pánevní bolestí.
† – Chronické překrývající se bolestivé stavy.Obr. 1. Hodnocení chronické pánevní bolesti. Informace z odkazů 1, 6, 8 a 10. 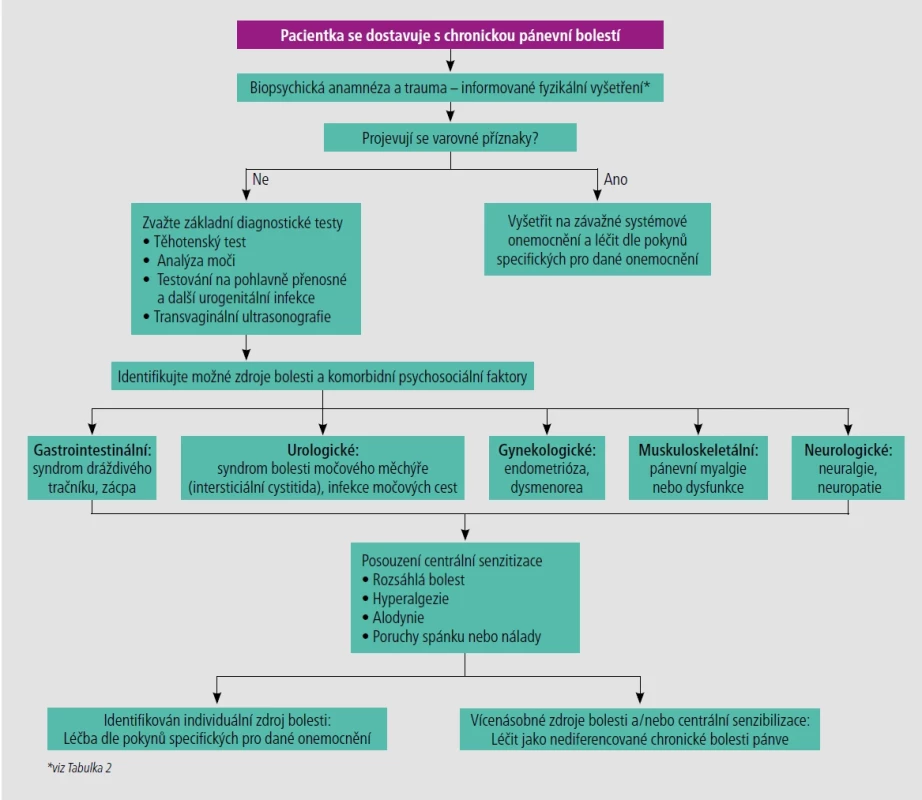
Po získání ústního souhlasu by měli lékaři pečlivě vyšetřit zevní genitálie a zaznamenat oblasti citlivosti, erytému, lézí nebo atrofie. Testování alodynie a hyperalgezie by mělo být zopakováno na zevních genitáliích a následně provedeno vyšetření svalstva pánevního dna pomocí jednotlivých prstů k vyhodnocení citlivosti spoušťových bodů, spasticity nebo hypertonicity, což by naznačovalo myofasciální dysfunkci.6,11,14 Vyšetření jedním prstem by mělo také zhodnotit močový měchýř, močovou trubici, konečník, dělohu, sedací trny a adnexa, zda nejsou citlivé a neobsahují uzlíky nebo útvary.8,15 Pokud je tolerováno, jemné bimanuální vyšetření může dále posoudit dělohu nebo vaječníky.8 Pokud jsou vyšetření jedním prstem a bimanuální vyšetření dobře snášena nebo pokud je to klinicky indikováno kvůli příznakům či sexuální anamnézou, lze provést vyšetření zrcátkem pro odběr vzorku nebo vizuální kontrolu pochvy a děložního čípku.1,6,8
Diagnostické testování
Diagnostické laboratorní a zobrazovací testy mají omezenou užitečnost pro CPP a měly by být přizpůsobeny zkoumání přítomných symptomů a nálezů z vyšetření.1,6,8 Mezi testy, které je třeba zvážit, patří těhotenský test, test na vaginitidu a pohlavně přenosné infekce u pacientek s přidruženými příznaky nebo rizikovými faktory, rozbor moči pro vyšetření močových příznaků a biopsie endometria pro vyšetření abnormálního děložního krvácení u pacientek s rizikovými faktory hyperplazie endometria.1,6
Pokud existuje podezření na gynekologickou příčinu, je transvaginální pánevní ultrasonografie zobrazovací metodou první volby.6,8,16 Pokud má pacientka normální fyzikální vyšetření a výsledky ultrasonografie, další zobrazovací vyšetření je zřídka prospěšné. Pokud existuje podezření na endometriózu, doporučuje se empirická léčba před dalším vyšetřením, jako je diagnostická laparoskopie.1,6,17,18
Tab. 2 – Cílené fyzické vyšetření chronické pánevní bolesti
Orgány
Vyšetření
Pokyny a připomínky
Abdominální
Prohlídka jizev, kožních změn, viditelných útvarů
Potenciální nálezy by mohly ukazovat na předchozí místa chirurgického zákroku, diastázu, ventrální nebo tříselnou kýlu nebo břišní masy.
Testování alodynie a hyperalgezie
Vatovým tamponem posouvejte po břiše dermatomálním vzorem, abyste posoudili alodynii; poté posouvejte dřevěným koncem tamponu stejným vzorem, abyste posoudili hyperalgezii.
Toto vyšetření by mělo být provedeno také podél proximálních dolních končetin, aby se posoudily dermatomy v dané oblasti.
Pozitivní výsledky naznačují neuralgii.
Palpace spouštěcích bodů a Carnettův test
Prohmatejte svalstvo břicha a posuďte jeho citlivost. Jakmile je identifikována citlivá oblast, nasměrujte pacienta k aktivaci přímých břišních svalů a znovu prohmatejte. Bolest, která se zhoršuje při aktivaci svalů, naznačuje pravděpodobnou myofasciální etiologii nebo možné sevření předního kožního nervu.
Vnější urogenitál
Kontrola vnější urogenitální oblasti
Mezi nálezy může patřit krvácení, výtok, masy, atrofie, hyperkeratóza nebo jiné kožní změny, včetně lichen sclerosus a lichen planus.
Nálezy mohou naznačovat trauma, infekci, malignitu nebo urogenitální příznaky menopauzy.
Testování alodynie a hyperalgezie
Pro zjištění neuralgie a vulvodynie opakujte vyšetření alodynie a hyperalgezie podél tříselných záhybů, vulvy, klitorisu, vaginálního introitu a perinea. Vatová strana tamponu by měla být také použita k vyšetření vestibula.
Vnitřní urogenitál
Vyšetření jedním prstem
Pravým ukazováčkem vyšetřete pravou stranu pánevního dna a levým ukazováčkem levou stranu. Tímto jediným prstem palpujte každý sval pánevního dna zvlášť
a posuzujte hypertonus a spouštěcí body, abyste odhalili myofasciální etiologii. Poté palpujte podél bederní páteře. Citlivost v tomto místě naznačuje pudendální neuralgii (Valleixův příznak).
Pokračujte pouze jedním ukazováčkem k palpaci děložního čípku, močového měchýře, močové trubice, stěn pochvy a rektovaginálního septa z pochvy, abyste posoudili masy nebo citlivost.
Bimanuální vyšetření
Pokud pacientka vyšetření snáší, zhodnoťte děložní čípek z hlediska citlivosti při pohybu a dělohu, adnexa a konečník z hlediska pohyblivosti, citlivosti, prolapsu a mas. Toto vyšetření by se obvykle nemělo provádět u pacientek s vaginismem.
Vyšetření zrcátkem
Není rutinně nutné, pokuste se o vyšetření pouze tehdy, pokud jsou indikovány klinické příznaky nebo symptomy. Nepokoušejte se o vyšetření u pacientek s vaginismem.
Pokud se toto vyšetření provádí, mělo by zahrnovat vizuální kontrolu poševních stěn a děložního čípku. Vzorky lze odebrat pro jakékoli odůvodněné infekční testy. Vatový tampon lze také použít k posouzení alodynie poševní klenby nebo děložního čípku.
Muskuloskeletální systém
Pozorování chůze, držení těla a zakřivení páteře
Test zvednutí rovných nohou
Test flexe, abdukce a vnější rotace Palpace podél paraspinálních svalů, pánevních kostí, stydké spony
a sakroiliakálních kloubů
Abnormální výsledky jsou znepokojivé z hlediska etiologie bolesti v oblasti kyčle, dolní části zad nebo kostí pánve. Může být opodstatněné doporučení k tradiční fyzioterapii.
Informace z odkazů 8, 11 a 13–15.
Další vyšetření, jako je kolonoskopie, cystoskopie a výpočetní tomografie nebo magnetická rezonance, by měla být použita pouze v případech, že jsou přítomny varovné příznaky nebo pozitivní nálezy při vyšetření, včetně pánevní masy, gastrointestinálního krvácení nebo hematurie.6,8 V těchto případech by mělo být vyšetření doprovázeno odesláním ke specialistovi, aby se péče neodkládala.
Léčba
Vyšetření CPP občas odhalí jedinou jasnou etiologii, v takových případech je indikována léčba specifická pro dané onemocnění. Zdroj bolesti je však obvykle nediferencovaný nebo multifaktoriální.1,6
Pokyny a doporučení pro léčbu nediferencované CPP jsou nekonzistentní kvůli nedostatku důkazů z vysoce kvalitních studií o pánevní bolesti. Léčebné pokyny místo toho odrážejí studie o jiných syndromech chronické bolesti a doporučují interdisciplinární a holistický přístup zahrnující vzdělávání pacientů a sebepéči s terapeutickými cíli zaměřenými na zlepšení funkčnosti a kvality života (obr. 2).1,6,8
Obr. 2. Léčba chronické pánevní bolesti. Informace z odkazů 1, 6 a 8. 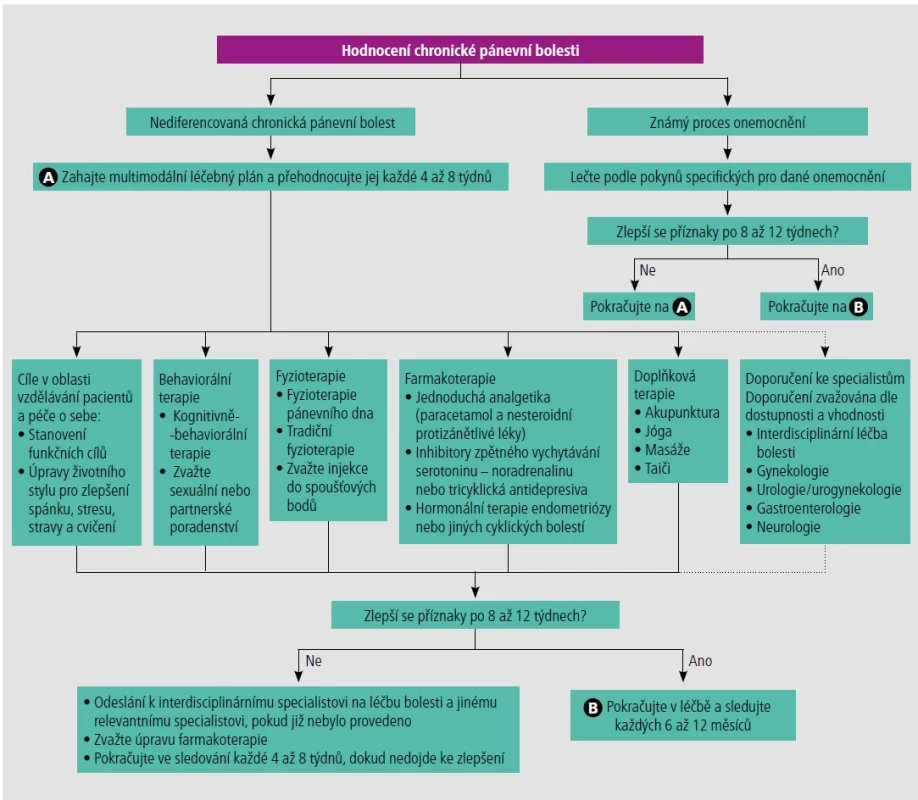
Behaviorální intervence
Edukace pacientek by měla zahrnovat vysvětlení anatomie pánve, mechanismů bolesti a potenciálních koexistujících chronických překrývajících se bolestivých stavů nebo biopsychosociálních faktorů, které mohou přispívat k CPP. Dlouhodobá povaha diagnózy a důležitost funkčních cílů oproti snižování bolesti by měly být jasně sděleny. Vzdělávání v oblasti zvládání stresu, strategií zvládání a péče o sebe je nezbytné pro společné rozhodování a zlepšení kvality života.1,6–8,19
Kognitivně-behaviorální terapie je nedílnou součástí multidisciplinárního přístupu, protože narušuje cyklický vztah mezi duševním zdravím a chronickou bolestí.1,6,8,19–21 Lékaři by měli vysvětlit, že doporučení na kognitivně-behaviorální terapii neznamená, že bolest je psychické povahy, ale spíše způsob, jak si vybudovat strategie zvládání, které bolest kognitivně přehodnotí a zlepší emoční pohodu a kvalitu života. Sexuální terapie nebo párová terapie mohou také zlepšit dyspareunii a bolest genitálií.11
Fyzikální modality
Fyzioterapie pánevního dna (PFPT) se kromě kyčlí, dolní části zad a břišní stěny zaměřuje také na svaly pánevního dna. Zahrnuje mimo jiné vnitřní a vnější
myofasciální manipulaci, posilování a protahování svalů a biofeedback.22 Kvalitativní důkazy týkající se účinnosti PFPT u CPP jsou omezené, ale studie naznačují, že se jedná o bezpečnou a účinnou metodu ke zlepšení bolesti, funkce a nálady.22–25 PFPT je nejpřínosnější pro osoby s citlivostí pánevního dna a se sexuální dysfunkcí, ale protože neuropatické a jiné příčiny CPP mohou vést k myofasciální dysfunkci, může PFPT prospět i širší populaci pacientů s CPP.8,26
Edukace pacientů je nedílnou součástí PFPT. Diskuse o nepohodlí během terapie, domácích cvičeních a časovém harmonogramu očekávaného přínosu mohou zlepšit management léčby, dodržování léčby a celkovou spokojenost s léčbou.1,8,22,23,26
Farmakoterapie
Důkazy podporující farmakoterapii CPP jsou omezené, přičemž data pocházejí především ze studií týkajících se fibromyalgie, syndromu komplexní regionální bolesti a chronické muskuloskeletální nebo neuropatické bolesti. Tabulka 4 popisuje možnosti farmakoterapie a jejich indikace.1,6,8,18,27–42
Hormonální léky. U pacientek trpících cyklickou pánevní bolestí, včetně pacientek s podezřením na endometriózu, je kombinovaná antikoncepce nebo antikoncepce obsahující pouze progestin (perorální nebo dlouhodobě působící) lékem první volby. 0,8,17,18 Agonisté a antagonisté hormonu uvolňujícího gonadotropin jsou alternativou pro pacientky s endometriózou. Při použití analog hormonu uvolňujícího gonadotropin by měl
být přidán norethisteron acetát v dávce 5 mg/den, aby se chránilo zdraví kostí a snížily nežádoucí účinky podobné příznakům menopauzy.18,27 U pacientek, které užívají perorální antikoncepci, může nepřetržité užívání snížit dysmenoreu ve srovnání s cyklickým nebo tradičním užíváním, ale chybí vysoce kvalitní důkazy.43
Analgetika. Ačkoli se acetaminofen a nesteroidní protizánětlivé léky běžně používají jako analgetika první volby, důkazy o jejich účinnosti u necyklické chronické bolesti (CPP) jsou omezené.21 Nesteroidní protizánětlivé léky se doporučují pro počáteční léčbu dysmenorey,44 ale studie jiných syndromů chronické bolesti ukazují pouze malé, krátkodobé výhody a žádný významný přínos z acetaminofenu.20,28,29 Přestože tyto léky lze stále nabízet, lékaři by měli počítat s potřebou dalších možností léčby.
Opioidy. V souladu s doporučeními Centra pro kontrolu a prevenci nemocí se doporučuje neopioidní terapie oproti opioidním lékům. Opioidy nevykazují žádný důkaz o přínosu oproti neopioidním analgetikům při léčbě bolesti nenádorového původu, existují však významné důkazy o jejich škodlivosti. Pokud je předepisujete, dávejte přednost opioidům s okamžitým uvolňováním a používejte je v nejnižší účinné dávce.1,8,26,28,30
Svalová relaxancia. Přestože perorální relaxancia kosterního svalstva, včetně diazepamu, cyklobenzaprinu a methokarbamolu, jsou často předepisována na muskuloskeletální bolesti, existuje jen málo důkazů o jejich účinnosti při léčbě chronických myofasciálních stavů, zejména při monoterapii a s ohledem na jejich sedativní účinky. Žádné významné údaje neprokazují jejich přínos pro léčbu CPP.31 Studie o použití intravaginálního diazepamu pro léčbu CPP prokázaly nekonzistentní přínos pro hypertonickou dysfunkci pánevního dna; je zapotřebí dalšího výzkumu.31,32
Gabapentinoidy. Údaje týkající se užívání gabapentinu u CPP jsou nekonzistentní. Několik studií nízké až střední kvality naznačuje statisticky významné snížení bolesti po 6 měsících užívání, zatímco jiné studie ukazují pouze nežádoucí účinky, včetně závratí a ospalosti.33–36 Následné metaanalýzy uznávají, že gabapentin může mít u CPP přínos, ale doporučují další výzkum.37,38
Antidepresiva. Duloxetin, inhibitor zpětného vychytávání serotoninu a norepinefrinu, je v současnosti jediným antidepresivem schváleným americkým Úřadem pro kontrolu potravin a léčiv (FDA) pro léčbu fibromyalgie, muskuloskeletálních bolestí a diabetické neuropatie,8,39 a jeden nedávný přehled Cochran naznačuje, že duloxetin v dávce 60 mg/den může být zvážen před jinými antidepresivy pro léčbu chronické bolesti.40 Americká akademie porodníků a gynekologů (American College of Obstetricians and Gynecologists) a Kanadská společnost porodníků a gynekologů (Society of Obstetricians and Gynecologists of Canada) podporují zvážení inhibitorů zpětného vychytávání serotoninu a noradrenalinu pro neuropatickou chronickou perkutánní posttraumatickou bolest (CPP) nebo při léčbě chronické bolesti, ačkoli žádné publikované studie specificky nestudovaly jejich účinnost při pánevní bolesti u žen.1,8
Tricyklická antidepresiva se již dlouho používají k léčbě chronické bolesti, ale důkazy o jejich účinnosti jsou omezené. Několik studií organizace Cochrane dospělo k závěru, že neexistuje dostatek kvalitních důkazů, které by prokázaly jejich přínos pro léčbu fibromyalgie nebo neuropatické bolesti, ačkoli tyto studie a některé společenské směrnice naznačují, že by se tricyklická antidepresiva měla i nadále zvažovat.8,40–42
Přestože selektivní inhibitory zpětného vychytávání serotoninu a další antidepresiva mohou pomoci s průvodními poruchami nálady a zlepšením kvality života, nebyly prokázány specifické přínosy pro chronickou pánevní bolest (CPP) nebo jiné chronické bolestivé poruchy a neměly by se používat jako monoterapie.1,40
Tab. 3 – Farmakologické možnosti léčby chronické pánevní bolesti
Léčivo
Komentář
Analgetika
Paracetamol*
Důkazy týkající se jiných syndromů chronické bolesti neukazují žádný významný přínos
Nesteroidní protizánětlivé léky*
Možný přínos při dysmenoree
Žádné důkazy o přínosu u endometriózy
Důkazy z jiných syndromů chronické bolesti ukazují malý, krátkodobý přínos
Opioidy*
Nedoporučují se pro většinu pacientů s chronickou, nenádorovou bolestí Když je to vhodné, dává se přednost formě s okamžitým uvolňováním
Svalová relaxancia†
Minimální důkazy o přínosu pro chronickou myofasciální bolest
Nejsou k dispozici žádné významné údaje týkající se chronické pánevní bolesti Nekonzistentní důkazy o přínosu intravaginálního diazepamu pro hypertonus pánevního dna
Gabapentin‡
Různá doporučení a nekonzistentní údaje týkající se účinnosti u chronické pánevní bolesti Důkazy o přínosu pouze u diabetické neuropatie a postherpetické neuralgie
Antidepresiva
Inhibitory zpětného vychytávání serotoninu a noradrenalinu
Duloxetin má prokázaný přínos u chronické muskuloskeletální, neuropatické a fibromyalgické bolesti v dávce 60 mg/den
Žádné významné údaje týkající se chronické pánevní bolesti
Tricyklická antidepresiva‡
Nekonzistentní důkazy naznačují možný přínos u fibromyalgií a neuropatické bolesti Nejsou k dispozici žádné významné údaje týkající se chronické pánevní bolesti
Hormonální terapie
Estrogen-progestinová kombinovaná antikoncepce (kombinovaná perorální antikoncepce, náplast, vaginální kroužek)‡
Léčba první volby pro cyklickou pánevní bolest a podezření na endometriózu
Antikoncepce obsahující pouze progestin (perorální, intramuskulární injekce, subdermální implantát, nitroděložní tělísko)‡
Léčba první volby pro cyklickou pánevní bolest a podezření na endometriózu
Analoga hormonů uvolňujících gonadotropin (např. leuprolid, nafarelin, goserelin, elagolix [Orilissa])||
Alternativní léčba endometriózy
Měla by být používána s doplňkovými hormony (obvykle norethisteron acetát, 5 mg/den)FDA = americký Úřad pro kontrolu potravin a léčiv
* — Schváleno FDA pro léčbu celkové bolesti.
† — Schváleno FDA jako doplňková léčba muskuloskeletálních křečí nebo spasticity.
‡ — Použití off-label.
§ — Schváleno FDA pro fibromyalgii, chronickou muskuloskeletální bolest a diabetickou bolest nervů.
|| — Schváleno FDA pro léčbu endometriózy u postmenarchálních premenopauzálních žen. Informace z odkazů 1, 6, 8, 18 a 27–42.Procedurální intervence
Pacientkám s myofasciální pánevní bolestí mohou přinést prospěch injekce do spoušťových bodů v břišní stěně při zachycení kožního nervu nebo do pánevních svalů při spasmu svalů pánevního dna.1,45 Transvaginální botulinová injekce do svalů pánevního dna je možností pro osoby s refrakterní myofasciální bolestí, ale neexistuje dostatek kvalitních důkazů k vyvození závěrů o účinnosti.46–48 Konzistentní důkazy nízké kvality prokázaly potenciální přínos sakrální neuromodulace při snižování bolesti a zvýšené kvalitě života související s CPP.49
Přínos chirurgických zákroků, včetně adheziolýzy a ablace uterosakrálního vazu nebo nervu, je při léčbě CPP nejistý.1,50 Až 26 % dobře vybraných chirurgických pacientek uvádí nedostatečné zlepšení symptomů po hysterektomii a pacientky s psychiatrickými komorbiditami a souběžně se vyskytujícími chronickými překrývajícími se bolestivými stavy mají vyšší riziko pokračující nebo zhoršující se bolesti.51
Alternativní terapie
Metaanalýza studií porovnávajících akupunkturu s jinými léčebnými modalitami prokázala zlepšení skóre bolesti CPP.52 Jiná metaanalýza ukázala významně větší zlepšení, když byla akupunktura kombinována s PFPT, než u obou intervencí samostatně.53
Existuje určitá podpora pro jógu při léčbě chronické pánevní bolesti, ale studie jsou malé a heterogenní, s vysokým rizikem zkreslení.54 Lze zvážit i další doplňkové a alternativní terapie, včetně masáží a taiči, ale ty jsou podpořeny pouze slabými důkazy pro jiné typy chronické bolesti, a nikoli konkrétně pro CPP.1
Sledování a monitorování
Po zahájení multimodálního léčebného plánu by mělo dojít ke sledování každých 4 až 8 týdnů. Pokud po 8 až 12 týdnech nedojde ke zlepšení, měl by být plán upraven a pacient by měl být odeslán ke specialistovi na bolest, případně dalším relevantním subspecialistům.
Sledování každých 4 až 8 týdnů by mělo pokračovat, dokud není zaznamenán konzistentní pokrok, poté může být sledování prováděno každých 6 až 12 měsíců.6,10,19
Tento článek aktualizuje předchozí články na toto téma od Speera a kol.55 a Ortize.56
Zdroje dat: Byla provedena rešerše literatury pomocí databází PubMed, EBSCOhost, DynaMed, Essential Evidence Plus, Agency for Healthcare Research and Quality a Cochrane Database of Systematic Reviews. Vyhledávání zahrnovalo metaanalýzy, randomizované kontrolované studie a přehledy. Mezi klíčové vyhledávané pojmy patří chronická pánevní bolest, prevalence chronické pánevní bolesti, hodnocení chronické pánevní bolesti, vyšetření pánevní bolesti, muskuloskeletální pánevní bolest, léčba chronické pánevní bolesti, fyzikální terapie pánevního dna, operace chronické pánevní bolesti, behaviorální terapie chronické pánevní bolesti a antidepresiva proti chronické bolesti. Pohlaví pacienta bylo zahrnuto do vyhledávacích kritérií kvůli zaměření tohoto přehledu na pacienty s ženskou anatomií. Termíny vyhledávání: prosinec 2023 až březen 2024, srpen až říjen 2024 a leden 2025.
Informace o autorech
Erica S. Meisenheimer, MD, MBA, je fakultní lékařkou na National Capital Consortium Family Medicine Residency v Alexander T. Augusta Military Medical Center, Fort Belvoir, Virginia, a odbornou asistentkou na katedře rodinného lékařství na Uniformed Services University of the Health Sciences, Bethesda, Maryland.
Ann M. Carnevale, MD, MS, je hlavní rezidentkou programu rodinného lékařství National Capital Consortium ve vojenském lékařském centru Alexander T. Augusta.
Článek v původním znění:
Am Fam Physician 2025;111(3): 218–229.
Překlad: Jindra Moravcová Publikováno se souhlasem AAFP.
Zdroje
- American College of Obstetricians and Gynecologists. Chronic pelvic pain: ACOG practice bulletin, number 218. Obstet Gynecol 2020;135(3):e98–e109.
- Della Corte L, Di Filippo C, Gabrielli O, et al. The burden of endometriosis on women’s lifespan: a narrative overview on quality of life and psychosocial wellbeing. Int J Environ Res Public Health 2020;17(13):4683.
- Till SR, As-Sanie S, Schrepf A. Psychology of chronic pelvic pain: prevalence, neurobiological vulnerabilities, and treatment. Clin Obstet Gynecol 2019;62(1):22–36.
- Bondesson E, Larrosa Pardo F, Stigmar K, et al. Comorbidity between pain and mental illness evidence of a bidirectional relationship. Eur J Pain 2018;22(7):1304–1311.
- Meltzer-Brody S, Leserman J, Zolnoun D, et al. Trauma and posttraumatic stress disorder in women with chronic pelvic pain. Obstet Gynecol 2007;109(4):902–908.
- Lamvu G, Carrillo J, Ouyang C, et al. Chronic pelvic pain in women: a review. JAMA 2021;325(23):2381–2391.
- Till SR, Nakamura R, Schrepf A, et al. Approach to diagnosis and management of chronic pelvic pain in women: incorporating chronic overlapping pain conditions in assessment and management. Obstet Gynecol Clin North Am 2022;49(2):219–239.
- Allaire C, Yong PJ, Bajzak K, et al. Guideline no. 445: Management of chronic pelvic pain. J Obstet Gynaecol Can 2024;46(1):102283.
- Cardaillac C, Levesque A, Riant T, et al. Evaluation of a scoring system for the detection of central sensitization among women with chronic pelvic pain. Am J Obstet Gynecol 2023;229(5):530.e1–530.e17.
- Royal College of Obstetricians & Gynaecologists. The initial management of chronic pelvic pain, Green-top guideline no. 41. Published May 2012. Accessed January 28, 2025. https:// www.rcog.org.uk/media/muab2gj2/ gtg_41.pdf.
- Pelvic Pain Education Program. Healthcare Professionals. Accessed January 28, 2025. https:// www.pelvicpaineducation.com/healthcare-professionals.
- Levesque A, Riant T, Ploteau S, et al. Clinical Criteria of Central Sensitization in Chronic Pelvic and Perineal Pain (Convergences PP Criteria): elaboration of a clinical evaluation tool based on formal expert consensus. Pain Med 2018; 9(10):2012.
- Lamvu G, Carrillo J, Witzeman K, et al. Musculoskeletal considerations in female patients with chronic pelvic pain. Semin Reprod Med 2018;36(2):107–115.
- Bachmann GA, Rosen R, Arnold LD, et al. Chronic vulvar and other gynecologic pain: prevalence and characteristics in a self-reported survey. J Reprod Med 2006;51(1):3–9.
- Khoder W, Hale D. Pudendal neuralgia. Obstet Gynecol Clin North Am 2014;41(3):443–452.
- Andres MP, Borrelli GM, Ribeiro J, et al. Transvaginal ultrasound for the diagnosis of adenomyosis: systematic review and meta-analysis. J Minim Invasive Gynecol 2018;25(2):257–264.
- Dunselman GAJ, Vermeulen N, Becker C, et al.; European Society of Human Reproduction and Embryology. ESHRE guideline: management of women with endometriosis. Hum Reprod 2014;29(3):400–412.
- Edi R, Cheng T. Endometriosis: evaluation and treatment. Am Fam Physician. 2022; 106(4):397–404.
- US Department of Health and Human Services. Pain Management Best Practices Inter-Agency Task Force Report. May 6, 2019. Accessed January 28, 2025. https:// www.hhs.gov/sites/default/files/painmgmt-best-prac- tices-draft-final-report-05062019.pdf.
- National Institute for Health and Care Excellence. Chronic pain (primary and secondary) in over 16s: assessment of all chronic pain and management of chronic primary pain. NICE guideline [NG193]. Published April 7, 2021. Accessed January 28, 2025. https:// www.nice. org.uk/guidance/ng193.
- European Association of Urology. Chronic pelvic pain. Published 2024. Accessed January 28, 2025. https:// uroweb.org/guidelines/ chronic-pelvic-pain.
- Wallace SL, Miller LD, Mishra K. Pelvic floor physical therapy in the treatment of pelvic floor dysfunction in women. Curr Opin Obstet Gynecol 2019;31(6): 485–493.
- Tracey A. Pelvic floor physical therapy and its merit in the treatment of female urogenital pain. Curr Pain Headache Rep 2022;26(10):775–782.
- Bittelbrunn CC, de Fraga R, Martins C, et al. Pelvic floor physical therapy and mindfulness: approaches for chronic pelvic pain in women–a systematic review and meta-analysis. Arch Gynecol Obstet 2023;307(3):663–672.
- van Reijn-Baggen DA, Han-Geurts IJM, Voorham-van der Zalm PJ, et al. Pelvic floor physical therapy for pelvic floor hypertonicity: a systematic review of treatment efficacy. Sex Med Rev 2022;10(2):209–230.
- Valentine LN, Deimling TA. Opioids and alternatives in female chronic pelvic pain. Semin Reprod Med 2018;36(2):164–172.
- Shim JY, Laufer MR, King CR, et al. Evaluation and management of endometriosis in the adolescent. Obstet Gynecol 2024;143(1):44–51.
- Dowell D, Ragan KR, Jones CM, et al. Prescribing opioids for pain – the new CDC clinical practice guideline. N Engl J Med 2022;387(22):2011–2013.
- McDonagh MS, Selph SS, Buckley DI, et al.; Agency for Healthcare Research and Quality. Nonopioid pharmacologic treatments for chronic pain. Comparative effectiveness review, no. 228. Rockville, Md.: 2020. Accessed January 28, 2025. https://www.ncbi.nlm.nih.gov/ books/ NBK556277/.
- Harden RN, McCabe CS, Goebel A, et al. Complex regional pain syndrome: practical diagnostic and treatment guidelines, 5th ed. Pain Med 2022;23(suppl 1):S1–S53.
- Flatow V, Uy-Kroh J, Carey ET, et al. Skeletal muscle relaxants for the treatment of myofascial pelvic pain and high tone pelvic floor disorders. Curr Opin Obstet Gynecol 2023;35(4):311–315.
- Stone RH, Abousaud M, Abousaud A, et al. A systematic review of intravaginal diazepam for the treatment of pelvic floor hypertonic disorder. J Clin Pharmacol 2020;60(suppl 2):S110–S120.
- Cheong YC, Smotra G, Williams ACDC. Non-surgical interventions for the management of chronic pelvic pain. Cochrane Database Syst Rev 2014;(3):CD008797.
- Horne AW, Vincent K, Hewitt CA, et al.; GaPP2 collaborative. Gabapentin for chronic pelvic pain in women (GaPP2): a multicentre, randomised, double-blind, placebo-controlled trial. Lancet 2020;396(10255):909–917.
- AbdelHafeez MA, Reda A, Elnaggar A, et al. Gabapentin for the management of chronic pelvic pain in women. Arch Gynecol Obstet 2019;300(5): 1271–1277.
- Andrade MA, Soares LC, de Oliveira MAP. The effect of neuromodulatory drugs on the intensity of chronic pelvic pain in women: a systematic review. Rev Bras Ginecol Obstet 2022;44(9):891–898.
- Marchand G, Masoud AT, Govindan M, et al. Systematic review and meta--analysis of the efficacy of gabapentin in chronic female pelvic pain without another diagnosis. AJOG Glob Rep 2021;2(1):100042.
- Fan XM, Ren YF, Fu X, et al. Gabapentin has longer-term efficacy for the treatment of chronic pelvic pain in women: a systematic review and pilot meta-analysis. Pain Ther 2021;10(2):1673–1689.
- Lunn MPT, Hughes RAC, Wiffen PJ. Duloxetine for treating painful neuropathy, chronic pain or fibromyalgia. Cochrane Database Syst Rev 2014;(1):CD007115.
- Birkinshaw H, Friedrich CM, Cole P, et al. Antidepressants for pain management in adults with chronic pain: a network meta-analysis. Cochrane Database Syst Rev 2023;(5):CD014682.
- Moore RA, Derry S, Aldington D, et al. Amitriptyline for neuropathic pain in adults. Cochrane Database Syst Rev 2015;(7):CD008242.
- Moore RA, Derry S, Aldington D, et al. Amitriptyline for fibromyalgia in adults. Cochrane Database Syst Rev 2015;(7):CD011824.
- Damm T, Lamvu G, Carrillo J, et al. Continuous vs. cyclic combined hormonal contraceptives for treatment of dysmenorrhea: a systematic review. Contracept X 2019;1 : 100002.
- Marjoribanks J, Ayeleke RO, Farquhar C, et al. Nonsteroidal antiinflammatory drugs for dysmenorrhoea. Cochrane Database Syst Rev 2015;(7):CD001751.
- Fouad LS, Pettit PD, Threadcraft M, et al. Trigger point injections for pelvic floor myofascial spasm refractive to primary therapy. J Endometr Pelvic Pain Disord 2017;9(2):125–130.
- Spruijt MA, Klerkx WM, Kelder JC, et al. The efficacy of botulinum toxin a injections in pelvic floor muscles in chronic pelvic pain patients: a systematic review and meta-analysis. Int Urogynecol J. 2022; 33(11): 2951–2961.
- Meister MR, Brubaker A, Sutcliffe S, et al. Effectiveness of botulinum toxin for treatment of symptomatic pelvic floor myofascial pain in women: a systematic review and meta-analysis. Female Pelvic Med Reconstr Surg 2021;27(1):e152–e160.
- Knapman BL, Li FG, Deans R, et al. Botulinum toxin for the management of pelvic floor tension myalgia and persistent pelvic pain: a systematic review and meta-analysis. Obstet Gynecol 2024;143(1):e7–e17.
- Greig J, Mak Q, Furrer MA, et al. Sacral neuromodulation in the management of chronic pelvic pain: a systematic review and metaanalysis. Neurourol Urodyn 2023;42(4):822–836.
- Leonardi M, Armour M, Gibbons T, et al. Surgical interventions for the management of chronic pelvic pain in women. Cochrane Database Syst Rev 2021;(12):CD008212.
- Cockrum R, Tu F. Hysterectomy for chronic pelvic pain. Obstet Gynecol Clin North Am 2022;49(2):257–271.
- Lin KYH, Chang YC, Lu WC, et al. Analgesic efficacy of acupuncture on chronic pelvic pain: a systemic review and meta-analysis study. Healthcare (Basel) 2023;11(6):830.
- Zheng J, Lai X, Zhu W, et al. Effects of acupuncture combined with rehabilitation on chronic pelvic pain syndrome in females: a metaanalysis running head – acupuncture combined with rehabilitation on chronic pelvic pain. J Healthc Eng 2022;2022 : 8770510.
- Russell N, Daniels B, Smoot B, et al. Effects of yoga on quality of life and pain in women with chronic pelvic pain: systematic review and meta-analysis. J Womens Health Phys Therap 2019;43(3):144–154.
- Speer LM, Mushkbar S, Erbele T. Chronic pelvic pain in women. Am Fam Physician 2016;93(5):380–387.
- Ortiz DD. Chronic pelvic pain in women. Am Fam Physician 2008;77(11):1535–1542.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek Úvodní slovo
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
- Na inkontinenční pomůcky nově dosáhne více pacientů
- MUDr. Jiří Kornoušek: Program našich konferencí stavíme tak, aby reflektoval skutečně aktuální a praktická témata
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Úloha praktického lékaře v péči o inkontinentní pacienty
- Zápach při inkontinenci je častou obavou pacientů
-
Všechny články tohoto čísla
- Úvodní slovo
- Chronická pánevní bolest u žen: hodnocení a léčba
- Komentář k článku Chronická pánevní bolest u žen: hodnocení a léčba
- Kdy léčbu začít a jak udržet dlouhodobě dobrou adherenci pacientů?
- Kombinační antihypertenzní léčba aneb neztrácejme čas monoterapií
- Postavení kombinace perindopril/indapamid v kontextu doporučení Evropské kardiologické společnosti 2024 v léčbě hypertenze pacientů obézních a s diabetem
- Rezistentní hypertenze a urapidil
- Rozhovor s MUDr. Evou Kociánovou, Ph.D. „O prevenci, dezinformacích v medicíně a bubnování“
- Jak zabránit progresi renálního poškození léčbou hypertenze?
- Fixní kombinace ramipril/bisoprolol: účinná kontrola TK i TF, ale i léčba srdečního selhání v jedné tabletě
- Jakou hypolipidemickou terapii zvolit u pacienta po akutním koronárním syndromu?
- Aktuální postavení fenofibrátu v managementu dyslipidemie a vaskulárního rizika
- „Kam kráčíš, česká onkologie?“
- Audiovizuální stimulace a její využití
- Znalostní test: 2 kredity ČLK
- Nové registrace Evropskou lékovou agenturou (24)
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Chronická pánevní bolest u žen: hodnocení a léčba
- Kombinační antihypertenzní léčba aneb neztrácejme čas monoterapií
- Postavení kombinace perindopril/indapamid v kontextu doporučení Evropské kardiologické společnosti 2024 v léčbě hypertenze pacientů obézních a s diabetem
- Znalostní test: 2 kredity ČLK
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: MUDr. Petr Výborný, CSc., FEBO
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




