-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Onkologická prevence a screening
Vyšlo v časopise: Klin Onkol 2015; 28(Supplementum 1): 29-32
Kategorie: Onkologická prevence a screening
I. Onkologická prevence a screening
I/ 171. Aktuální výsledky a průběh screeningu kolorektálního karcinomu v ČR po zavedení adresného zvaní
Májek O.1,2, Dušek L.1, Ngo O.1, Suchánek Š.3, Seifert B.4, Zavoral M.5
1 Institut biostatistiky a analýz, MU, Brno; 2 ÚZIS ČR, Praha, 3 Oddělení gastrointestinální endoskopie, Interní klinika 1. LF UK a ÚVN Praha,4 Ústav všeobecného lékařství, 1. LF UK v Praze, 5Interní klinika 1. LF UK a ÚVN Praha
Východiska: Kolorektální karcinom (KRK) patří mezi nejčastější maligní onemocnění a právě středoevropské země včetně ČR vedou mezinárodní statistiky v jeho incidenci. Screening KRK má prokázaný potenciál snižovat mortalitu i incidenci tohoto onemocnění. Národní program screeningu KRK byl v ČR zahájen v roce 2000, v roce 2014 pak bylo zahájeno adresné zvaní na screeningové programy. Soubor pacientů a metody: Údaje o vývoji zátěže české populace KRK poskytuje Národní onkologický registr ČR. Údaje o adresném zvaní a využívání testů na okultní krvácení do stolice (TOKS) lze získat z údajů plátců zdravotní péče, které jsou pro hodnocení poskytovány Národním referenčním centrem. Pro účely zajištění kvality preventivní kolonoskopie je český program vybaven již od roku 2006 informačním systémem – Registrem screeningu KRK. Pro hodnocení preventivních kolonoskopií v ČR se uplatňují zejména indikátory kvality specifikované v dokumentu European Guidelines. Výsledky: Přes probíhající screeningový program bohužel prozatím nelze pozorovat významné zlepšení v zastoupení stadií, a tedy časnosti záchytu KRK. Počet prováděných TOKS v ČR sice dlouhodobě zřetelně roste a s ním i pokrytí tímto screeningovým testem, nicméně celkové pokrytí české populace od 50 let věku v roce 2013 činilo pouze 26,5 %. Nadějné jsou první výsledky projektu adresného zvaní: v období od ledna do září 2014 bylo na kolorektální screening pozváno přes 1,2 mil. osob, podle prvních výsledků se po pozvání zúčastnilo screeningu přes 14 % osob. Od roku 2008 pozitivita TOKS setrvale a znatelně roste, v roce 2013 dosáhla již 7,5 %. U žen provádějí 13 – 14 % TOKS praktičtí gynekologové. Od roku 2006 bylo zaznamenáno přes 111 tisíc kolonoskopií po pozitivním výsledku TOKS a téměř 20 tisíc primárních screeningových kolonoskopií. Pozitivní prediktivní hodnota TOKS pro adenomy se v ČR průběžně mírně zvyšuje a v roce 2013 dosáhla 39,7 %. Detekční míra primární screeningové kolonoskopie pro adenomy se v porovnání s předchozími lety zvýšila a dosahovala hodnoty 27,3 %. Závěr: I přes znatelný nárůst účasti populace v posledních letech, na níž se podílí i zapojení praktických gynekologů, bohužel program stále pokrývá pouze čtvrtinu populace. V souvislosti s projektem adresného zvaní lze však očekávat znatelné navýšení populačního pokrytí. Dosažené výsledky dokládají, že kvalita kolonoskopických vyšetření odpovídá mezinárodním standardům, a není tedy překážkou dosažení příznivého dopadu screeningu na vysokou zátěž české populace KRK.
I/ 172. Postoje cílové skupiny ke screeningovým vyšetřením kolorektálního karcinomu
Ondráčková M., Kroupa R., Dolina J., Hep A.
Interní gastroenterologická klinika LF MU a FN Brno
Východiska: Účast ve screeningu kolorektálního karcinomu v ČR se pohybuje kolem 25 % osob nad 50 let věku. Cílem naší práce bylo zjistit subjektivní důvody neúčasti ve screeningovém programu a názory na prováděná screeningová vyšetření u osob z cílové populace. Získaná data by mohla být podkladem pro cílenou podpůrnou aktivitu k usnadnění účasti na preventivních vyšetřeních. Soubor pacientů a metody: Náhodně vybraní příbuzní vysokoškolských studentů starší 50 let byli oslovováni pomocí anonymního dotazníku v pilotní studii. Sběr dat probíhal před zavedením adresného zvaní. Dotazy byly cíleny na informovanost o screeningovém programu, důvody pro účast či neúčast a subjektivní hodnocení screeningových vyšetření – testu na okultní krvácení a kolonoskopie. Výsledky: Vyplněné dotazníky byly získány od 110 osob (55 mužů, průměrného věku 55 let). U 19 z nich (17 %) se vyskytoval kolorektální karcinom v rodinné anamnéze. Pět osob (4 %) dosud nikdy o screeningu neslyšelo. U 30 informovaných, ale nezúčastněných byl jako důvod neúčasti uváděn nedostatek času (15 (50 %)), strach z endoskopie (10 (33 %)) a obavy z pozitivního výsledku (8 (26 %)). Screeningové vyšetření podstoupilo 75 (68 %) oslovených. Testu na okultní krvácení se zúčastnilo 53 osob, 19 i následné koloskopie a tři jen primární koloskopie. Jen 24 (32 %) pacientů prohlásilo vyšetření za bezproblémová. Při provádění testu na okultní krvácení byl jako významný faktor omezující opakování vyšetření uváděn ostych manipulace se stolicí u sedmi osob a obtíže se zachytáváním stolice pro nevhodnou mísu u 12 osob, tj. celkem obtížné provedení testu u 26 %. Strach z koloskopie a z případného pozitivního nálezu byl uváděn jako možný problém při opakování vyšetření u 43 (57 %) vyšetřených. Závěr: Jako nejčastější obtíže pro provedení screeningového vyšetření kolorektálního karcinomu jsou oslovenými osobami uváděny strach z pozitivního výsledku a obavy z endoskopie. Prakticky problematické je u čtvrtiny oslovených provedení odběru stolice na test. Pokud by údaje byly potvrzeny na rozšířeném souboru, lze uvažovat o cílené podpoře informovanosti o pozitivním přínosu a snížení obav z vyšetření a o opatřeních k usnadnění odběru stolice, případně výraznější směřování k primární koloskopii.
I/ 173. Dědičné příčiny nádorů tlustého střeva, diagnostika a prevence
Foretová L., Hanousková D., Dvořáčková B., Kuklová J., Jurášková Z., Macků M., Pavlů H.
Oddělení epidemiologie a genetiky nádorů, MOÚ, Brno
ČR je zemí s nejčastějším výskytem nádorů kolorekta v populaci. Při diagnostice hereditární formy nádorových syndromů s výskytem kolorektálního karcinomu je důležitá rodinná anamnéza s opakovaným výskytem onemocnění v mladším věku i vícečetný výskyt nádorů tlustého střeva i jiných nádorů. Dědičné onemocnění se může projevit výskytem kolorektálního karcinomu bez přítomnosti mnohočetných polypů, nebo velkým množstvím střevních polypů (polypózní syndromy) s vysokým rizikem maligního zvratu. 1) Hereditární nepolypózní kolorektální karcinom (HNPCC, Lynchův syndrom). 2) Hereditární polypózní syndromy, jako je familiární adenomatózní polypóza (FAP) a skupina hamartomatózních polypózních syndromů, kam patří Peutz - Jeghersův syndrom (PJS), juvenilní polypóza (JPS), PTEN hamartomatózní tumorový syndrom (PHTS); a dále smíšený polypózní syndrom (hereditary mixed polyposis syndrome – HMPS) projevující se přítomností atypických juvenilních polypů se smíšenými znaky hamartomů a adenomů. Genetické poradenství s podrobnou analýzou osobní a rodinné anamnézy může indikovat pacienty ke genetickému testování rizikových genů (testování z krve, zjišťování zárodečných mutací), které mohly způsobit vysoké riziko malignit v rodině. Díky odhalení dědičné příčiny u pacienta je možné otestovat mnoho příbuzných v rodině a určit jejich onkologická rizika a navrhnout adekvátní preventivní péči. Dosud bylo v MOÚ testováno pro riziko nádorů tlustého střeva více než 1 000 rizikových pacientů. Jejich pozitivně testovaní příbuzní jsou dispenzarizováni na našem ústavu nebo v jiných onkologických centrech a sledováni onkologem, gastroenterologem a dalšími specialisty dle doporučených schémat prevence. Velmi důležitá je role sester v procesu řízení celoživotní preventivní péče. Základem preventivní péče o rizikové osoby je včasné zahájení kolonoskopií, v dětském věku se začíná sigmoideoskopií, ve většině případů jsou nutné i časté gastroduodenoskopie, u části syndromů bývá i vysoké riziko nádorů slinivky a u žen gynekologických malignit. U Lynchova syndromu se doporučuje profylaktická gynekologická operace, HY a AE do 40 let věku. U familiární adenomatózní polypózy je většinou nevyhnutelná profylaktická kolektomie pro masivní polypózu. Vždy je nutné v návrzích sekundární i primární prevence postupovat individuálně. S rozvojem molekulárněgenetických metod (nová generace sekvenování) je možné objasnit více případů s podezřením na dědičnou etiologii.
Podpořeno MZ ČR – RVO (MOÚ, 00209805).
I/ 300. Mediální podpora screeningu kolorektálního karcinomu
Ondřichová L.
Medical Tribune CZ, Praha
Sdělení si klade za cíl porovnat mediální strategie, které vedou ke změně postojů veřejnosti k prevenci kolorektálního karcinomu, především pak k organizovanému screeningu. Na konkrétních příkladech ukáže úskalí komunikace o tak specifickém tématu, jakým kolorektální karcinom bezesporu je. Zhodnotit, do jaké míry mohou média skutečně ovlivnit populační dopad screeningu, není snadné. Několik málo takto zaměřených studií přineslo rozporuplné výsledky. Data relevantní pro ČR pak chybí zcela a dle všeho budou chybět i nadále. V ČR proběhla v souvislosti s adresným zvaním do screeningových programů mediální kampaň za několik desítek milionů korun, bohužel před ní nebyl proveden sběr dat, který by umožnil vyhodnotit její efekt. Ze zahraničních zkušeností vyplývá, že spíše než řízené a plánované ovlivňování médií je účinné ad hoc využití situace, která nahrává široké medializaci tématu. U prevence mamárního karcinomu takovou příležitostí bylo vystoupení herečky Angeliny Jolie, která z důvodu hereditární zátěže podstoupila preventivní oboustrannou mastektomii. U kolorektálního karcinomu měla v USA podobný efekt iniciativa populární moderátorky Catie Couric, jež v přímém televizním přenosu absolvovala kolonoskopické vyšetření. Zájem o screening následně výrazně vzrostl. Ještě méně než u tradičních médií je kontrolovatelná komunikace prostřednictvím sociálních sítí – ty ve své podstatě spíše utvrzují názory, se kterými jedinci do komunikace vstupují, než aby vedly ke změně chování.
I/ 390. Genotoxické účinky cytostatik z pohledu praxe praktického lékaře pro dospělé
Hutař I.
praktický lékař, Brno
Východiska: Ve své praxi se praktický lékař často setkává s onkologicky nemocnými pacienty, kteří prodělávají nebo prodělali chemoterapii cytostatiky. Někteří praktičtí lékaři mají ve své závodní péči i zaměstnance, kteří s cytostatiky přicházejí do kontaktu při výrobním procesu ve farmacii nebo na onkologických odděleních a v lékárnách, kde tyto látky aplikují či připravují k použití. Všichni tito pacienti nebo pracovníci jsou vystaveni riziku poškození samotné DNA, jednotlivých genů a chromozomů. Závažným projevem expozice cytostatik je jejich kumulativní účinek v organizmu a dlouhá doba latence mezi expozicí a manifestací poškození organizmu. Materiál a metody: a) Při vstupní lékařské prohlídce byla zjišťována anamnéza se zvláštním důrazem na rodinnou a osobní onkologickou zátěž, komplexní vyšetření praktickým lékařem, neurologem, gynekologem, laboratorní vyšetření (FW sedimentace, krevní obraz a diferenciál, bilirubin, ALT, AST, GMT, ALP, cholesterol, elfo bílkoviny, urea, kreatinin, glykemie, moč + sediment, RTG plic a srdce). b) Při periodických prohlídkách se opakovala všechna vyšetření jako u vstupní prohlídky a byla doplněna cytogenetickou analýzou periferních lymfocytů (CAPL), RTG plic a srdce 1krát za 3 roky a doplňkovými vyšetřeními specificky určenými k včasné diagnostice nádorů. c) Výstupní prohlídky byly v rozsahu periodické prohlídky. d) U zaměstnanců, kteří již ve výrobě cytostatik nepracují, se 1krát za 3 roky organizují následné prohlídky, a pokud jsou nálezy hodnot 5 % a více buněk s chromozomálními aberacemi, jsou vyšetření opakována minimálně 1krát ročně až do normalizace nálezu. Závěr: V závodě na výrobu cytostatik se podařilo ve spolupráci s odbornými klinickými a genotoxickými laboratořemi pravidelně monitorovat zdravotní stav exponovaných pracovníků. Výsledky biologických expozičních testů hodnotících individuální i skupinové riziko na pracovištích výroby a vývoje cytostatik byly základem pro technická a organizační opatření; jejich účinnost se projevila dlouhodobým poklesem markerů genotoxické expozice, zejména počtu periferních lymfocytů s nálezem chromozomálních aberací pod 2 %, pokládaná za bezpečnou normu vyskytující se u profesně neexponované populace. Za období 10 let výroby cytostatik neonemocněl nikdo z rizikových provozů onkologickým onemocněním. Na komplexně pojaté primární i sekundární prevenci trvale spolupracovalo se závodním lékařem i vedení podniku.
I/ 406. Pro a proti screeningu ZN prostaty, časný záchyt a kdy neuškodit pacientům
Matoušková M., Hanuš M.
Urocentrum Praha
ZN prostaty se kvůli významně se zvyšující incidenci dostaly na první místo mezi nádory mužské populace s incidencí 135/ 100 000 mužů. Nárůst incidence je nepochybně dán rutinním využitím prostatického specifického antigenu (PSA) v každodenní klinické praxi a aktivnějším přístupem urologů k časné diagnostice karcinomu prostaty. Od přelomu tisíciletí však statistická zhodnocení zavdávají mnohé podněty k úvaze, zda nárůst incidence přináší skutečně odpovídající medicínský profit u všech diagnostikovaných a léčených případů. Zatímco screening ZN prsu, hrdla děložního nebo kolorektálního karcinomu má zásadní význam pro přežití nemocného, na screening karcinomu prostaty nelze pohlížet stejně a názory na něj jsou stále kontroverzní. Korelace klinického průběhu onemocnění a histolopatologického nálezu vedla ke změně klasifikace při hodnocení agresivity onemocnění. PSA již není dogmatickou hodnotou a hladina PSA je v době diagnózy spíše orientační a při indikaci biopsie hledáme i další ukazatele. Specifita PSA se pohybuje mezi 70 a 90 %, takže pravděpodobnost nenádorové elevace se pohybuje kolem 20 %. Vždy je třeba mít na mysli, že PSA není přímočarým markerem karcinomu prostaty, ale markerem aktivity prostatické tkáně. Zvýšenou aktivitu může představovat růst karcinomu ve žláze, ale také probíhající zánět nebo prostý objem prostaty. Kromě hladiny PSA a digitálního rektálního vyšetření (DRE) bychom při indikaci biopsie měli zvažovat věk pacienta, jeho aktuální zdravotní stav, komorbidity, dědičnou zátěž, etnikum a další faktory. Vždy je třeba mít na mysli, že hodnoty PSA jen relativně informují o možné přítomnosti karcinomu prostaty, navíc nesmíme zapomenout, že při aktivním vyhledávání můžeme diagnostikovat jak klinicky aktivní karcinom, tak i karcinom latentní, který by nikdy nemocného neohrozil. Riziko mikroskopického nálezu CaP pro 50letého muže se životním výhledem 25 let je přibližně 30%, riziko klinicky signifikantního CaP 10% a riziko úmrtí na CaP přibližně 3%. Čísla sama ukazují obtížnost odlišení CaP, který může být příčinou klinického onemocnění a smrti, od karcinomu latentního. Riziko toho, co lze označit za overdiagnosis, velmi často znamenají začátek kaskády diagnostických kroků mnohdy vyúsťujících v radikální léčbu, která však ne vždy je pro pacienta medicínsky přínosná, protože z biopsie prostaty neumíme odlišit karcinom klinicky významný a latentní. Pohled světových autorit na plošné vyhledávání pomocí stanovení PSA se významně liší (tab. 1).
Tab. 1. Pohled světových autorit na plošné vyhledávání pomocí stanovení PSA. 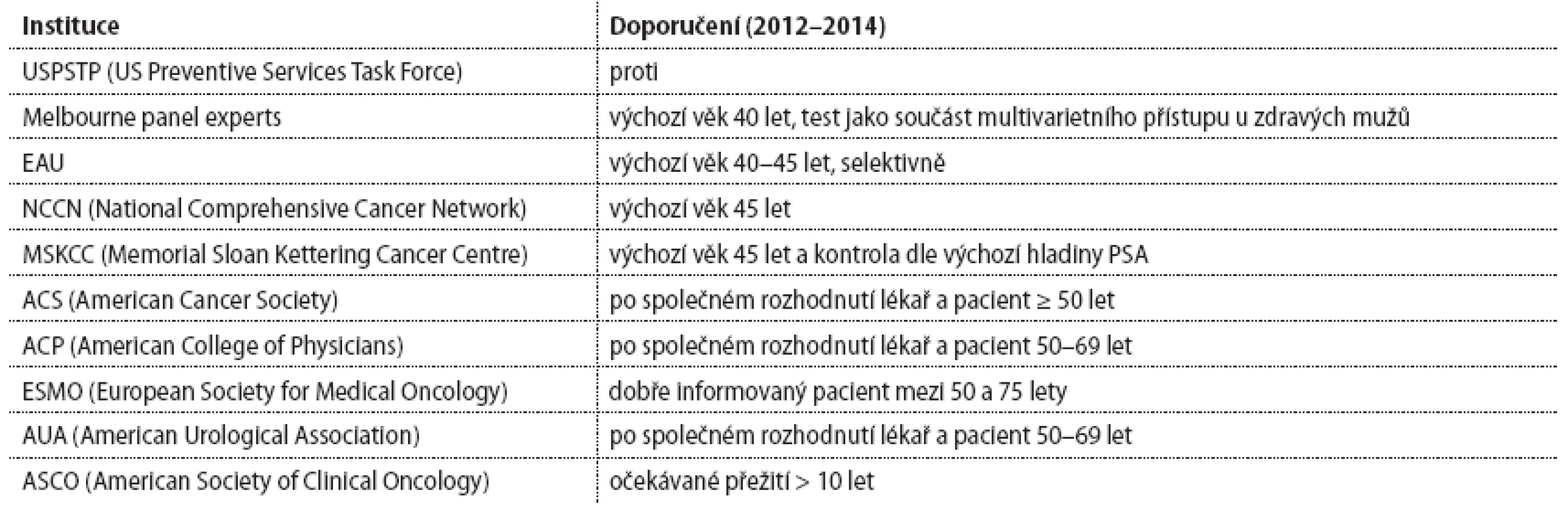
I/ 392. Preventivní program pro školy FN Brno 2014/ 2015 – prevence vzniku závislosti na tabáku
Potrepčiaková S.1, Klusáková M.2
1 Klinika nemocí plicních a TBC LF MU a FN Brno, 2 Společnost pro léčbu závislosti na tabáku, Centrum pro závislé na tabáku, Poliklinika Karlovo náměstí, Praha
Východiska: Kouření tabákových výrobků je nejčastější preventabilní příčinou mnohých vážných onemocnění a předčasných úmrtí. Závislost na tabáku a nikotinu patří mezi nejsilnější a nejrychleji vznikající typy závislostí. Nejvnímavější a nejzranitelnější skupinou v souvislosti s nikotinovou závislostí jsou děti, marketing tabákových společností je proto zaměřen na děti a mladistvé. Prevence kouření u dětí a mládeže by mělo patřit mezi prioritní úlohy naší společnosti. Prevence kouření by měla být komplexní, měla by být realizována celou společností, ovšem nejdůležitější je prevence v rodině a ve škole. Pracovníci Centra pro léčbu závislosti na tabáku při Klinice nemocí plicních a tuberkulózy ve FN Brno proto vytvořili v rámci svých aktivit preventivní program pro základní školy. Jedná se o přednášky pro žáky základních škol v Brně, součástí přednášek je anonymní dotazník. Cíl: Hlavním cílem projektu je působit preventivně ohledně vzniku závislosti na tabáku a nikotinu – zvýšit informovanost žáků o škodlivosti kouření tabáku a motivovat k dodržování zdravého životního stylu. Autoři projektu předpokládají, že nejúčinnější prevence vzniku závislosti na tabáku a nikotinu je zvýšení informovanosti o této problematice u žáků základních škol ve věku 11 – 12 let. Součástí projektu je sběr dat (formou dotazníků) se záměrem zjistit prevalenci kuřáctví u dětí a další podrobnosti ohledně okolností a podmínek k užívání tabákových výrobků. Výsledkem projektu by mělo být nastavení systému vzdělávání a prevence u dětí a mladistvých, který bude tuto problematiku v budoucnosti řešit cíleně a efektivně. Závěr: V ČR dochází k prvnímu kontaktu s cigaretou ve věku 12 – 14 let a tento věk se neustále snižuje. Většina pravidelných a silných kuřáků začala kouřit, když jim bylo méně než 15 let, tedy v době, kdy sami nedokázali adekvátně zhodnotit důsledky kouření tabáku a závislosti na nikotinu pro svůj další život. Děti reagují na nikotin odlišně od dospělých. Mozek dospívajících dětí se ještě vyvíjí a je náchylnější ke vzniku závislosti než mozek dospělých. Pokud se podaří snížit počet dětských kuřáků, klesne do budoucna významně i počet všech kuřáků. Sníží‑li se počet všech kuřáků, dojde k poklesu chorobnosti a úmrtnosti na nemoci přímo spojené s kouřením tabáku. S tím souvisí i snížení ekonomických nákladů na léčbu těchto nemocí.
I/ 393. Výchova k onkologické prevenci ve škole
Žaloudíková I.
Pedagogická fakulta, MU, Brno
Východiska: Problematika onkologické prevence na základních školách nebyla zatím v ČR v našich podmínkách systematicky řešena. Uvedená studie zjišťuje a popisuje jedinečné interpretace a představy dětí o rakovině, tzv. dětské prekoncepty, a podává návod na jejich využití ve výchově a vzdělávání. Věnuje se nejvýznamnějším rizikovým faktorům zdravého životního stylu, a to předně nezdravé výživě, kouření a pohybové inaktivitě se zaměřením na prevenci. Soubor pacientů a metody: Cílem šetření je zjistit kognitivní dimenzi prekoncepce pojmu rakovina a její změnu po intervenci (zavedení preventivního programu). Pro zjištění prekoncepce pojmu rakovina byla použita metoda kresby a polostrukturovaného rozhovoru. Účelový výběr respondentů. Zkoumaný soubor obsahoval 311 respondentů v pre‑testu a 373 dětí v post‑testu. Ověření proběhlo formou kvaziexperimentu s experimentální (intervenovanou) a kontrolní skupinou se sběrem dat před intervencí a po ní. Analýza kvalitativních dat, jejich klasifikace a třídění byly provedeny analýzou obsahu pomocí otevřeného kódování se zavedením systému kategorií. Kvantitativní analýza byla provedena v programu EPI Info 6.0 CZ, zjištěním statisticky významných rozdílů frekvencí četností před intervencí a po ní chí - kvadrát testem a jeho modifikací podle Yatse a Fischera (testem pro malá čísla). Výsledky: Šetřením bylo zjištěno, že děti popisují rakovinu jako nemoc obávanou, nevyléčitelnou, spojovaly ji se smrtí, se závažným ohrožením zdraví, infekcí, jako nemoc napadající více orgánů v těle, nejčastěji plíce. Příčinu nemoci spatřují děti především v kouření, konzumaci alkoholu, v environmentálních faktorech a nezdravé výživě. Mnohdy se objevují smíšené, navzájem si odporující souběžné představy o příčinách rakoviny v působení mikroorganizmů společně s účinkem kouření. Děti vidí prevenci v nekouření, dodržování zásad zdravé výživy, abstinenci alkoholu, dostatku pohybu, ochraně před znečištěným ovzduším (před pasivním kouřením) aj. Objevily se i miskoncepce (mylné představy) v příčinách nemoci způsobené bacily. Závěr: Změna kognitivní dimenze pojmu rakovina po intervenci byla prokázána v častější představě dětí o rakovině jako onemocnění různých orgánů těla, o specifickém onemocnění plic, ve větší informovanosti o možnostech prevence v nekouření, konzumaci zdravé výživy, omezování alkoholu a ochraně před negativními vlivy životního prostředí. Výchova k onkologické prevenci byla doporučena k zařazení do školního kurikula, resp. do výchovy ke zdraví.
Práce byla podpořena výzkumným záměrem MŠMT „Škola a zdraví pro 21. století“ MSM 002162221.
I/ 394. Výchova k onkologické prevenci na internetu
Nováková P.
Česká onkologická společnost ČLS JEP, Linkos.cz
Východiska: Počet uživatelů internetu v ČR stoupl na 80 % populace. Více než 56 % z nich využívá internet k vyhledávání informací o zdraví. Z celkového počtu obyvatel je to 41,8 % lidí, kteří hledají informace o zdraví, léčbě a prevenci na internetu. Jsou to více ženy než muži a nejčastější skupinou jsou lidé v produktivním věku 25 – 54 let. Ti nejmladší se zajímají o zdraví na internetu jen z 37 % a nejstarší věková skupina používá internet na vyhledávání informací o zdraví jen z 19 %, ale omezíme‑li tuto skupinu na seniory s přístupem k internetu, jde naopak o nejsilnější skupinu, v níž více než 70 % hledá na internetu informace o zdraví. Tyto skutečnosti posouvají internetový svět informací o zdraví a medicíně ze stínu čím dál více pod světlo, a kladou tak velký důraz na odpovědnost provozovatelů směrem ke kvalitě poskytovaných informací. Cíl: Cílem přednášky je představit několik takových kvalitních a odpovědných zdrojů informací o zdraví, kde pacient a jeho blízcí mohou nalézt potřebné kvalitní informace a kontakty v každé fázi své nemoci a léčby a které se věnují edukaci onkologického pacienta. Představí především stále se rozvíjející hlavní zdroj informací pro onkologicky nemocné, webové stránky České onkologické společnosti www.linkos.cz a nové vzdělávací cykly na multimediálním portálu www.MojeMedicina.cz. Přednáška také ukáže, co nám dokážou weby říci o tom, co lidé hledají a co je zajímá z oblasti prevence a zdraví. Závěr: Kvalitní internetové informační zdroje s onkologickou problematikou neslouží jen pacientům a jejich blízkým, aby se stali aktivním partnerem v medicínském rozhodování, ale jejich cílem je také být pomocníky praktickým i specializovaným lékařům v edukaci pacienta.
I/ 285. Poradna zdravé výživy a odvykání kouření v MOÚ – součást komplexní onkologické péče
Bartošová Z., Březková V., Hrnčiříková I.
Masarykův onkologický ústav, Brno
Masarykův onkologický ústav nabízí komplexní onkologickou péči, v které neopomíjí ani velmi podstatnou prevenci nádorového onemocnění. Podle odborných odhadů by bylo možné zabránit polovině ze všech úmrtí na zhoubné nádory ovlivnitelnými faktory životního stylu. Mezinárodní agentura pro výzkum rakoviny (IARC) shrnula preventivní doporučení již ve čtvrté revizi Evropského kodexu proti rakovině. Poradna svou činností podává široké veřejnosti pomocnou ruku při zlepšení jejich životního stylu. Úzce spolupracuje při osvětových akcích s Ligou proti rakovině Brno a Ústavem ochrany a podpory zdraví LF MU. Jak z jejího samotného názvu plyne, působí v dvou hlavních oblastech: zlepšení výživy a nekouření. V souladu s doporučením Evropského kodexu tak u svých klientů snižuje rizika nejen nádorových, ale i kardiovaskulárních onemocnění: Nekuřte. Počet zájemců o odvykání kouření v posledních letech v poradně stoupá. Při léčbě jsou klientům nabízeny možnosti řešení závislosti fyzické i psychosociální. Snažte si udržet zdravou tělesnou hmotnost. Klientela poradny je z velké části tvořena zájemci o snižování hmotnosti. Díky práci na postupné změně životního stylu jsou hmotnostní úbytky trvalé bez následných „jojo efektů“. Denně vykonávejte nějakou tělesnou činnost. Součástí terapie obezity i závislosti na tabáku je změna pohybových návyků. Jezte zdravě. Klienti se v rámci terapie učí hodnotit své stravovací návyky a následně prostřednictvím vhodných učebních nástrojů, např. „potravinové pyramidy“, sestavit jídelníček odpovídající nejnovějším výživovým doporučením. V průběhu léčby zvyšují konzumaci ovoce, zeleniny a vhodných mléčných výrobků. Snižují konzumaci potravin s vyšším obsahem tuků, cukrů, soli a alkoholu. Metodiky, které se v poradně využívají k léčbě, jsou zaměřeny na celkovou změnu životního stylu klientů. Je nutné vyzdvihnout odborné zázemí kvalifikovaných poradců. Zaměstnanci poradny jsou vyškolení a využívají metodiky kognitivně behaviorální terapie obezity (KBT), léčbě závislosti na tabáku, motivačních rozhovorů. Poradna disponuje časovým prostorem, zaměřeným na individuální práci s klientem, která si vyžaduje při odnaučení se špatných návyků a fixaci nových návyků hodně času. Služby poradny jsou bezplatné a jsou určeny osobám starším 18 let, k návštěvě není třeba lékařského doporučení. Poradna zdravé výživy a odvykání kouření, která má v MOÚ více než desetileté zázemí, navázala za tuto dobu spolupráci s mnoha odborníky a těší se velké oblibě mezi laickou veřejností.
Štítky
Dětská onkologie Chirurgie všeobecná Onkologie
Článek EditorialČlánek SOUTĚŽ O NEJLEPŠÍ PRÁCIČlánek SarkomyČlánek Nádory hlavy a krkuČlánek Gynekologická onkologieČlánek UroonkologieČlánek Nádory nervového systémuČlánek HematoonkologieČlánek Jmenný rejstříkČlánek Radioterapeutické metodyČlánek Sborník abstraktČlánek Nutriční podpora v onkologiiČlánek Psychosociální péčeČlánek Nádory prsuČlánek Nádory jícnu a žaludku
Článek vyšel v časopiseKlinická onkologie
Nejčtenější tento týden
2015 Číslo Supplementum 1- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Ibrance® – nová šance pro pacientky s HR+/HER2– karcinomem prsu
- Vliv alkoholu na riziko vzniku karcinomu prsu, nově podle histologického typu nádoru a jeho senzitivity k estrogenovým receptorům
- Exemestan zlepšuje interval bez relapsu při karcinomu prsu
-
Všechny články tohoto čísla
- SOUTĚŽ O NEJLEPŠÍ PRÁCI
- Nádory slinivky, jater a žlučových cest
- Neuroendokrinní a endokrinní tumory
- Sarkomy
- Nádory hlavy a krku
- Nádory hrudníku, plic, průdušek a pleury
- SOUTĚŽ NA PODPORU AUTORSKÝCH TÝMŮ PUBLIKUJÍCÍCH V ZAHRANIČNÍCH ODBORNÝCH TITULECH
- Gynekologická onkologie
- Uroonkologie
- Nádory nervového systému
- Hematoonkologie
- Nádory dětí, adolescentů a mladých dospělých
- Jiné malignity (ostatní, jinde nezařazené malignity)
- Varia (ostatní, jinde nezařazené příspěvky)
- Vývoj nových léčiv, farmakoekonomika, klinická farmacie v onkologii
- Základní a aplikovaný výzkum v onkologii
- Jmenný rejstřík
- Onkologická prevence a screening
- Organizace a financování zdravotní péče
- Epidemiologie nádorů, klinické registry, zdravotnická informatika
- Vzdělávání, kvalita a bezpečnost v onkologické praxi
- Diagnostické metody v onkologii
- Radioterapeutické metody
- Sborník abstrakt
- Nežádoucí účinky protinádorové léčby
- Paliativní péče a symptomatická léčba
- Nutriční podpora v onkologii
- Psychosociální péče
- Pacientské organizace a spolupráce s veřejností
- Hereditární nádorové syndromy
- Editorial
- Nádory prsu
- Nádory kůže a maligní melanom
- Nádory jícnu a žaludku
- Nádory tlustého střeva a konečníku
- Organizační a programový výbor BOD a KNZP v roce 2015
- Klinická onkologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Nádory tlustého střeva a konečníku
- Paliativní péče a symptomatická léčba
- Nádory prsu
- Nádory jícnu a žaludku
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



