-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Deset bodů pro hodnocení laktátu v klinické praxi
Autoři: D. Astapenko 1,2; V. Černý 1–4
Působiště autorů: Klinika anesteziologie, resuscitace a intenzivní medicíny, Lékařská fakulta v Hradci Králové, Univerzita Karlova a Fakultní nemocnice Hradec Králové 1; Centrum pro výzkum a vývoj, Fakultní nemocnice Hradec Králové 2; Klinika anesteziologie, perioperační a intenzivní medicíny, Univerzita J. E. Purkyně v Ústí nad Labem a Masarykova nemocnice v Ústí nad Labem 3; Department of Anesthesia, Pain Management and Perioperative Medicine, Dalhousie University, Halifax, Nova Scotia, Kanada 4
Vyšlo v časopise: Anest. intenziv. Med., 30, 2019, č. 1, s. 42-43
Kategorie: Postgraduální vzdělávání - Vybrané kapitoly z klinické fyziologie
Poznámka editorů rubriky: k volbě tématu nás inspirovala práce uvedená pod číslem 7 v literatuře.
- Laktát v organismu má komplexní fyziologickou roli, zasahuje do řady metabolických dějů a patří mezi přirozeně se vyskytující metabolity v organismu (obr. 1). Vzniká procesem fermentace pyruvátu laktát dehydrogenázou (LDH) a je základním metabolickým substrátem pro neurony. Dále je využíván v játrech pro glukoneogenezi (Coriho cyklus), v ledvinách a ve svalech je metabolizován na alanin či pyruvát (Krebsův cyklus). V dýchacím řetězci vznik laktátu poskytuje proton pro NAD+ za vzniku NADH [1–2].
- Nejčastější referenční „normální“ hodnota laktátu je v pásmu kolem 2 mmol/l.
- Základní mechanismy vedoucí ke vzestupu laktátu v organismu jsou:
- a) zvýšení produkce – tzv. precelulární (typ A) laktátové acidózy, při snížené tenzi kyslíku a převládající anaerobní glykolýze a dysfunkci mikrocirkulace,
- b) snížení tzv. clearance – celulární (typ B) laktátové acidózy, na které se mohou podílet např. dysfunkce monokarboxylových transportérů, méně aktivní izoforma LDH, snížená mitochondriální kapacita oxidativního metabolismu aj.
- Typické klinické situace, v jejichž kontextu může docházet ke vzestupu laktátu, jsou:
- a) hypoperfuze orgánů (ischemie jater a orgánů/tkání splanchnické oblasti se podílí na vzestupu laktátu mnohem více, než bylo v minulosti zvažováno) [3],
- b) sepse (laktát se zvyšuje rovněž se zvyšujícím se metabolismem glukózy, což je kromě snížení aktivity enzymu pyruvát dehydrogenázy další atribut sepse),
- c) podávání katecholaminů (může být samo o sobě důvodem vzestupu laktátu) [4],
- d) „nadměrný“ přívod infuzních roztoků, ve kterých je laktát využíván jako tzv. metabolizovatelný anion [5],
- e) k výraznému vzestupu laktátu (i nad 20 mmol/l) může dojít v souvislosti s extrémní fyzickou zátěží.
- U pacientů v sepsi je hodnota laktátu využívána k hodnocení dynamiky klinického stavu a efektu postupů určených k odstranění známek tkáňové/orgánové hypoperfuze.
- Při posuzování laktátu jsou důležitější jeho změny v čase než izolované absolutní hodnoty.
- Sledování laktátu u hyperlaktatémie je doporučeno v intervalech odrážejících závažnost a předpokládanou rychlost/dynamiku klinického stavu, v akutních stavech i každou hodinu [6].
- Systémová laktátová clearance je složitý proces [7], který neodpovídá obvyklé definici clearance v rámci jednoho eliminačního orgánu (očištění jednotky objemu plazmy od dané látky za daný čas), nicméně sledování dynamiky koncentrace laktátu u kriticky nemocných je cenné především jako určitý indikátor nepoměru mezi aerobním a anaerobním metabolismem.
- Cílem léčby nemá být snížení laktátu, ale odstranění patologické příčiny jeho abnormálního vzestupu (tj. laktát jako varovný signál). Zvýšení obratu laktátu např. podáním dichloroacetátu [8] nebo korekce laktátové acidózy nejsou spojeny s lepším klinickým výsledkem [9]).
- Při přetrvávání zvýšených hladin laktátu u pacientů v intenzivní péči (po vyčerpání všech postupů k odstranění známek tkáňové/orgánové hypoperfuze) lze zvážit podání thiaminu, pokud předpokládáme jeho deficit [10].
Obr. 1. Komplexnost laktátového metabolismu NADH – nikotinadenindinukleotid, LDH – laktát dehydrogenáza, HCA1 – hydroxycarboxilic acid receptor 1 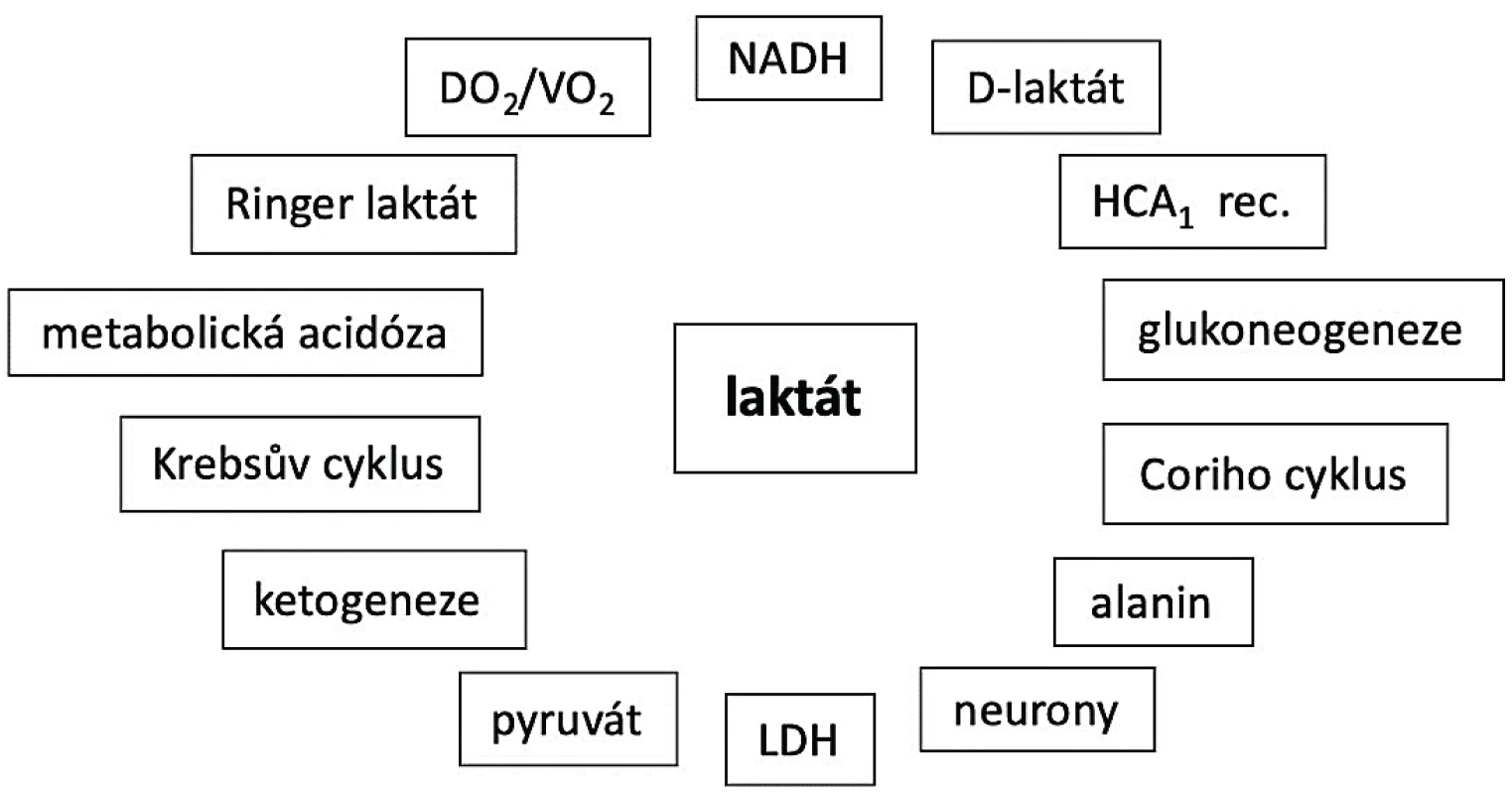
Práce je původní, nebyla publikována ani není zaslána k recenznímu řízení do jiného média.
Autoři prohlašují, že nemají střet zájmů v souvislosti s tématem práce.
Do redakce došlo dne 4. 1. 2019.
Do tisku přijato dne 6. 1. 2019.
Adresa pro korespondenci:
prof. MUDr. Vladimír Černý, Ph.D., FCCM
Zdroje
1. Brink C, Dahlén SE, Drazen J, et al. International Union of Pharmacology XLIV. Nomenclature for the oxoeicosanoid receptor. Pharmacol Rev. American Society for Pharmacology and Experimental Therapeutics. 2004;56 : 149–157.
2. Brooks GA. Cell-cell and intracellular lactate shuttles. J Physiol. 2009;587 : 5591–5600.
3. Hernandez G, Regueira T, Bruhn A, et al. Relationship of systemic, hepatosplanchnic, and microcirculatory perfusion parameters with 6-hour lactate clearance in hyperdynamic septic shock patients: an acute, clinical-physiological, pilot study. Ann Intensive Care. 2012;2 : 44.
4. Jansen TC, van Bommel J, Bakker J. Blood lactate monitoring in critically ill patients: A systematic health technology assessment*. Crit Care Med. 2009;37 : 2827–2839.
5. Boysen SR, Dorval P. Effects of rapid intravenous 100% L-isomer lactated Ringer’s administration on plasma lactate concentrations in healthy dogs. J Vet Emerg Crit Care. 2014;24 : 571–577.
6. Vincent JL, Quintairos e Silva A, Couto L, Taccone FS. The value of blood lactate kinetics in critically ill patients: a systematic review. Crit Care. 2016;20 : 257.
7. Hernandez G, Bellomo R, Bakker J. The ten pitfalls of lactate clearance in sepsis. Intensive Care Med. 2018;1–4.
8. Stacpoole PW, Wright EC, Baumgartner TG, et al. A controlled clinical trial of dichloroacetate for treatment of lactic acidosis in adults. N Engl J Med. 1992;327 : 1564–1569.
9. Mohr NM, Vakkalanka JP, Faine BA, et al. Serum anion gap predicts lactate poorly, but may be used to identify sepsis patients at risk for death: A cohort study. J Crit Care. 2018;44 : 223–228.
10. Woolum JA, Abner EL, Kelly A, et al. Effect of thiamine administration on lactate clearance and mortality in patients with septic Shock*. Crit Care Med [Internet]. 2018;[cited 2019 Jan 4];46 : 1747–1752. Available from: http://www.ncbi.nlm.nih.gov/pubmed/30028362
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2019 Číslo 1- Bezpečnostní profil metamizolu – systematický přehled
- Aktuální pohled na využití myorelaxancií a jejich antidot v moderní anesteziologii a intenzivní medicíně
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Neodolpasse účinně snižuje pooperační bolest
- Neodolpasse jako ideální volba tam, kde je bolest provázena spasmem kosterního svalstva
-
Všechny články tohoto čísla
- Analýza sublingvální mikrovaskulární glykokalyx u pacientů v intenzivní péči – prospektivní observační studie
- Diagnostika intersticiálního postižení plic v přednemocniční neodkladné péči u nemocných s dušností – kazuistická série
- ABCDEF balíček pro zlepšení intenzivní péče?
- Fantomová bolest – klinický obraz a léčba
- Anesteziologické informační systémy v České republice – stále hudba budoucnosti?
- Kaudální blokáda u dospělých a její využití v perioperačním období
- Mezioborové stanovisko k pooperační péči po tonzilotomii nebo tonzilektomii u dospělých a dětských pacientů
- Anestezie v urologii
- Deaktivace VAD: nové – a složité – problémy
- Deset bodů pro hodnocení laktátu v klinické praxi
- Doporučení pro léčbu perioperační fibrilace síní u pacientů podstupujících operaci srdce
- EKG lekce 3
- Detekce krvácení do dutiny břišní po jaterní biopsii s využitím CT vyšetření
- 50 rokov od prvej transplantácie srdca v Československu
- Je vhodný před anestezií objektivní test na těhotenství, nebo jde o pouhý alibismus?
- Zajímavosti, tipy a triky
- Peroperační epizody hypotenze a pooperační delirium – hlavní vztah?
- Činnost společnosti ČSIM 2017–2018
- Aplikace epidurální analgezie v porodnictví
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Fantomová bolest – klinický obraz a léčba
- Kaudální blokáda u dospělých a její využití v perioperačním období
- Aplikace epidurální analgezie v porodnictví
- Deset bodů pro hodnocení laktátu v klinické praxi
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



