-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Návykové látky v primární péči
Addictive drugs in primary care
Addictive disorders are among the most common chronic diseases faced by physicians, and yet they are among the least understood by the average clinician. Most medical schools provide only 1 or 2 lectures on addiction throughout the 6-year course, and information provided by teachers at the bedside is often wrong or misleading. It is common for physicians to assume that evidence of tolerance and physical dependence (withdrawal) implies the presence of addiction. In reality, many drugs produce adaptive changes in the body that result in the appearance of tolerance with rebound symptoms (withdrawal) when the drug is stopped abruptly. This chapter is focused on explanation of basic knowledge and aspects concerning main representatives of each group of drugs.
Keywords:
addictive drugs, drug addiction, marihuana, stimulans, opioids, general practitioner.
Autoři: J. Štolfa 1; J. Hobstová 2,3; V. Bencko 4
Působiště autorů: IPVZ Praha, Katedra všeobecného lékařství Univerzita Karlova v Praze, 2. LF Výukové pracoviště praktického lékařství Vedoucí lékař: MUDr. Josef Štolfa 1; FN Motol, Praha Infekční oddělení a Infekční centrum pro drogově závislé Primářka: MUDr. Jiřina Hobstová, CSc. 2; Univerzita Karlova v Praze, 1. LF 3. Infekční klinika FN Na Bulovce Přednosta: doc. MUDr. Michal Holub, Ph. D. 3; Univerzita Karlova v Praze, 1. LF Ústav hygieny a epidemiologie Přednosta: Prof. MUDr. Vladimír Bencko, DrSc. 4
Vyšlo v časopise: Prakt. Lék. 2009; 89(3): 113-120
Kategorie: Přehledy
Souhrn
Onemocnění v souvislosti s drogovou závislostí se řadí mezi běžné chronické choroby, se kterými se lékař může setkat, a zároveň patří mezi ty nejméně známé pro lékaře v denní praxi. Na většině lékařských fakult se věnují problematice závislostí pouze okrajově – 1 až 2 přednášky v celé šestileté přípravě, a informace poskytované lektory jsou často nesprávné a matoucí. Je běžné, že lékaři pokládají za samozřejmé, že tolerance a psychická podmíněnost naznačují přítomnost závislosti. Ve skutečnosti mnoho drog vyvolává adaptivní změny v těle, které se projeví až ve chvíli, kdy se náhle přeruší přísun drogy. Tento článek přináší popis základních znalostí o hlavních zástupcích z každé skupiny návykových látek.
Klíčová slova:
návykové látky, toxikomanie, marihuana, pervitin, heroin, praktický lékař.Česká republika se po změně politických a socioekonomických poměrů po roce 1989 otevřela všem vlivům, včetně těch negativních, které na společnost působí. Důsledkem je tudíž také měnící se epidemiologická situace v užívání návykových látek (NL) včetně všech doprovodných jevů. Vzhledem k šíři těchto jevů se tato práce nezabývá problematikou alkoholismu, nikotinismu a abúzu benzodiazepinů, které jsou v praxi praktického lékaře bezpochyby nejčastější. Spektrální přehled zneužívání jednotlivých NL, (stimulantů), v Evropě ukazuje obrázek č. 1.
Obr. 1. Spektrální přehled zneužívání jednotlivých NL v Evropě 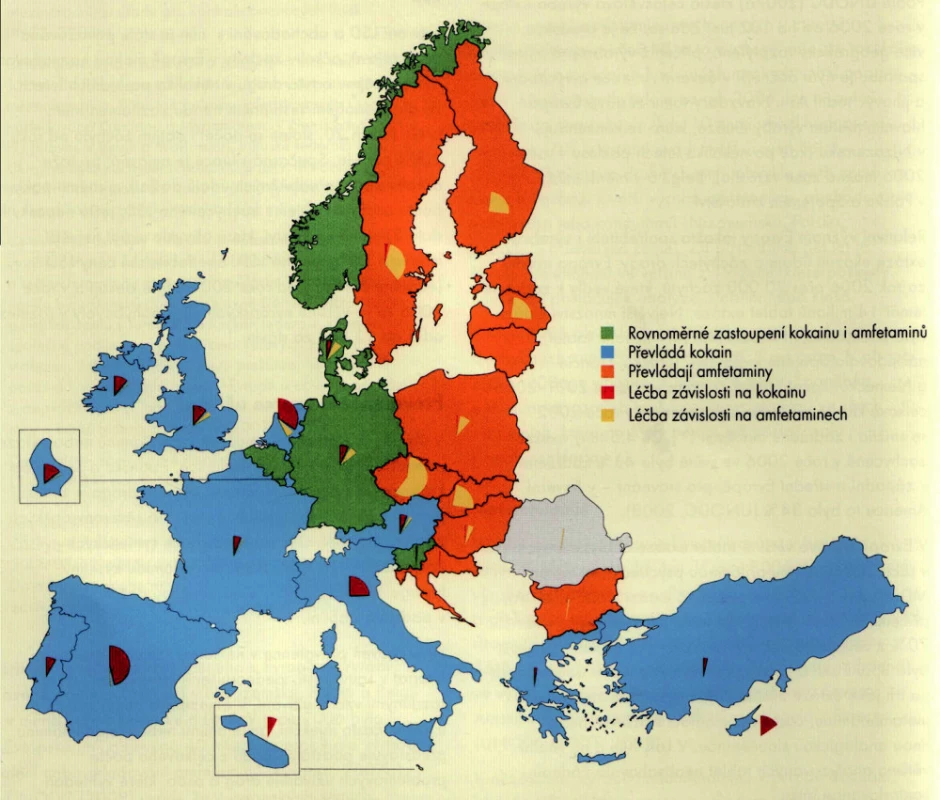
V posledních 10 letech je kvantitativní spektrum užívaných NL v pořadí stimulanty, halucinogeny, opiáty poměrně stabilizované a bez větších numerických odchylek. Poměr mužů a žen je 2 : 1.
Pokud jde o intravenózní toxikomanii, od druhé poloviny devadesátých let až do roku 2006 se na prvním místě vyskytoval heroin. Od roku 2006 převažuje pervitin.(19).Podrobněji viz tabulka 1.
Tab. 1. Uživatelé drog – žadatelé o léčbu Praha – 3. čtvrtletí 2008 Pořadi oblíbenosti / dostupnosti drog 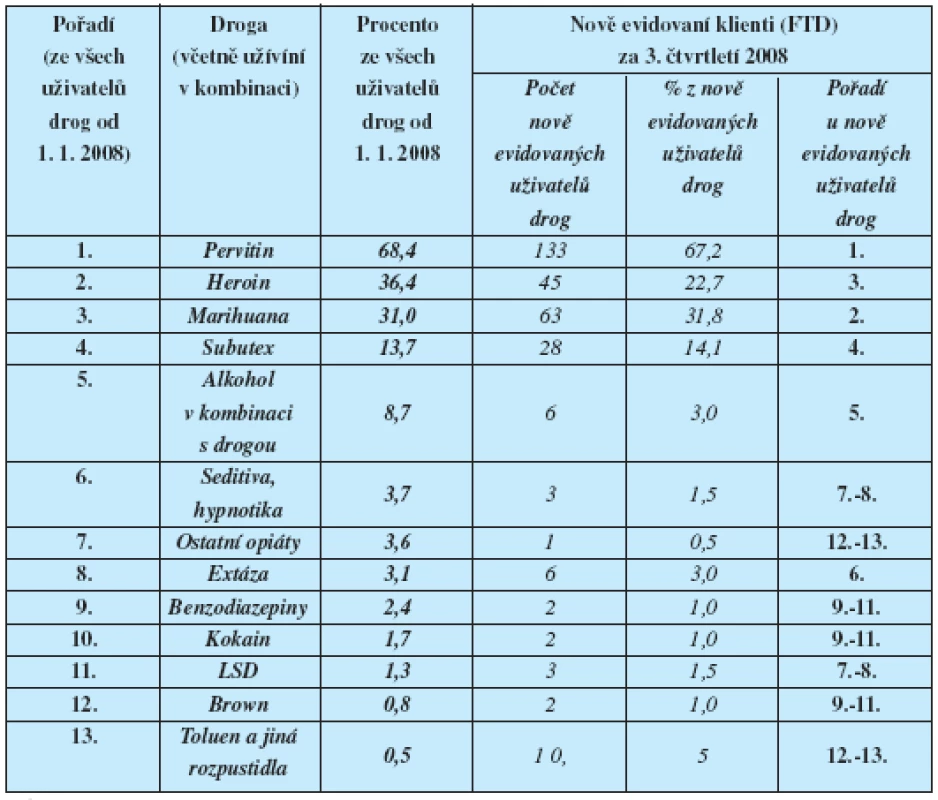
Zdroj: Hygienická stanice hl. m. Prahy, 2008 Pokud jde o hodnocení tohoto úkazu z hlediska účinků a typu závislosti lze tento trend hodnotit spíše pozitivně. Z hlediska infekčních komplikací intravenózní toxikomanie jsou ale rozdíly zanedbatelné, respektive žádné. Tuto skutečnost, stejně jako incidenci a prevalenci uživatelů drog – žadatelů o léčbu, dokumentuje tabulka 2. Data o drogové scéně získává a zpracovává Hygienická služba HMP pomocí strukturovaných dotazníků, které jsou zasílány centry, které se drogovou problematikou zabývají.
Tab. 2. Incidence (First Treatment Demand) a prevalence uživatelů drog – žadatelů o léčbu ČR – 2007 Základní droga podle pohlaví – skupiny drog 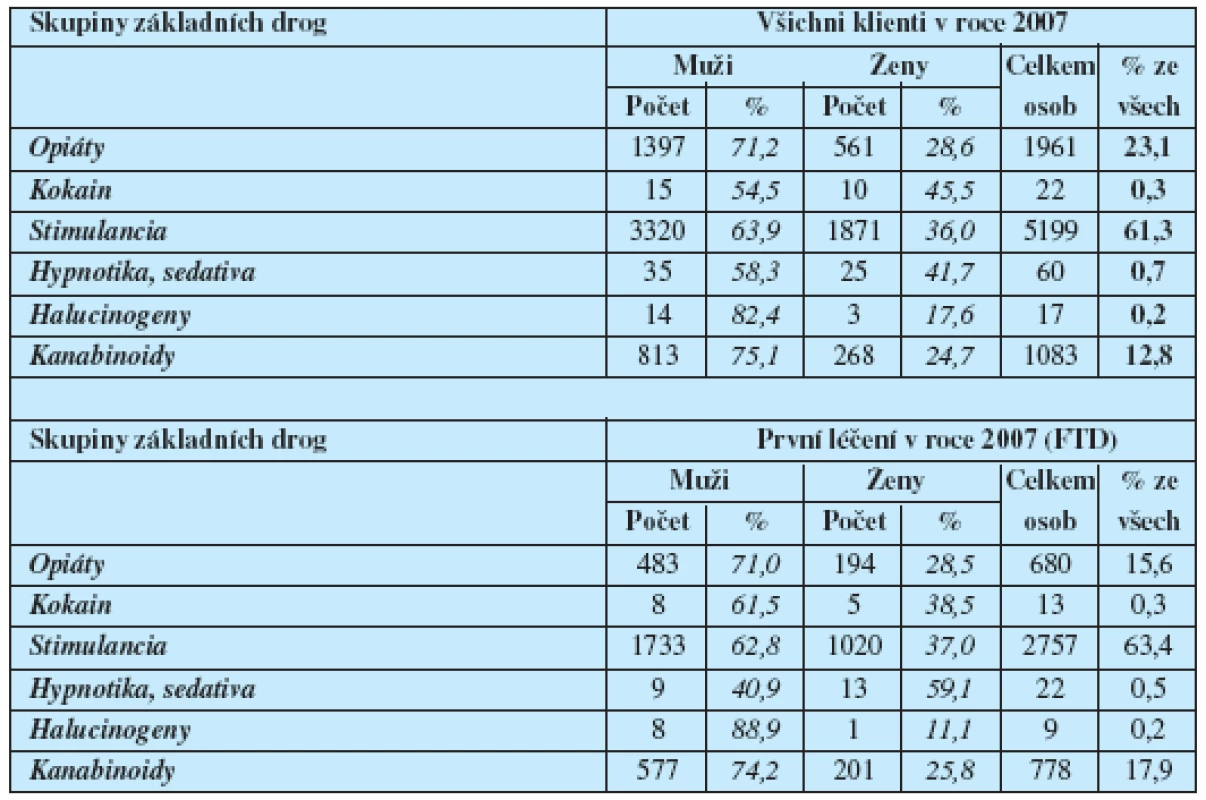
Zdroj: Výroční zpráva Hygienické stanice HMP za rok 2008 Toxikomanie zahrnuje široký okruh symptomů a syndromů, které procházejí napříč téměř všemi obory medicíny, ale i psychologií. Závislost je ve většině případů provázená řadou komorbidit, kterými se zabývá psychiatrie, adiktologie a psychologie. Širší pohled na tuto oblast je málo publikován, kromě prostoru v úzce specializovaných časopisech nebo učebnicích. Rovněž výuka této problematiky na lékařských fakultách, ale i v rámci specializačního vzdělávání je nedostatečná. Přitom se jedná o závažný biopsychosociální fenomén, který ve svých důsledcích významně ovlivňuje kvalitu života samotných toxikomanů, ale i příslušníků jejich rodin a blízkého i širšího okolí (7).
V rámci své denní praxe přichází praktický lékař pro dospělé, (PL), ale též praktický lékař pro děti a dorost, (PLDD), do styku s problematikou drogově závislých několikerým způsobem.
Může být klientelou uživatelů oslovován a žádán o preskribci substitučních přípravků, které mu praktický lékař může preskribovat jako řízenou legální substituci. V ČR je jako substituční přípravek opiátové závislosti používán buprenorfin (Subutex), subliguální tablety, které si mnozí uživatelé ale aplikují nitrožilně a navíc jej prodávají na černém trhu za násobně vyšší cenu, než jakou zaplatí v lékárně. Problém s non lege artis užívaným buprenorfinem řeší kombinace buprenorfinu a naloxonu (Suboxone), který si již uživatelé nemohou aplikovat nitrožilně, neboť díky přítomnému antidotu by se okamžitě objevil syndrom z odnětí drogy. Otázkou zůstává, zda po stažení Subutexu z trhu (pokud se tak stane) nepřejdou někteří uživatelé zpět k nitrožilnímu heroinu.
Nejčastější kontakt toxikomana s PL je v důsledku zdravotních komplikací, které sebou abúzus drog přináší, podrobněji viz níže. Praxí PL, které zajišťují substituční program podle daných pravidel, je jako šafránu. V těchto případech se pacienti ke své závislosti hlásí, chtějí jí léčit a dobrovolně vstupují do substitučního programu, který bývá smluvně zakotven.
Častěji ale toxikoman oslovuje PL nikoli s perspektivou léčby, ale vyžaduje pouze preskribci substitučních přípravků, jejichž užívání samo o sobě je pouze součástí komplexní léčby závislosti. Typickým rysem těchto klientů je nepravidelná docházka a nechuť ke spolupráci s adiktologem či AT poradnami a centry. Často přicházejí s již vyjádřenými příznaky z odnětí drogy mimo objednanou dobu, a to dříve či později, a dožadují se preskribce substitučního léku. Je na každém PL, aby zvážil, zda bez pomoci psychiatra, adiktologa, psychologa, léčebny, komunit a dalších součástí komplexní léčby je schopen dál tohoto klienta mít ve své ordinaci a substituovat.
Klinické příznaky infekčních, ale i neinfekčních chorob mohou být modifikovány buď příznaky z užití drogy, nebo naopak příznaky z jejího odnětí (tzv. abstinenční příznaky).
Typickými obtížemi uživatele opiátů, který trpí příznaky z odnětí drogy, jsou křeče ve svalech, bolesti břicha, zvracení, případně průjem, často zvažujeme i náhlou příhodu břišní, klient může mít horečku, má tachykardii a mydriázu, je opocen. V těchto případech nám podání substitučního přípravku pomůže odhalit vlastní příčinu potíží.
Zvyšující se dávky opiátů ale vedou k zastření často závažných příznaků onemocnění a k lékaři se klient dostává s velkým zpožděním. Obvykle ale toxikoman, přichází k praktickému lékaři se svými obtížemi a žádá od něj právě jen léčbu svých aktuálních obtíží.
Abúzus na cílený dotaz většinou neguje a snaží se lékaře manipulovat k získání co nejrychlejšího a nejúčinnějšího postupu, směřujícího k odstranění momentálních těžkostí.
Pokud se tento záměr naplní a toxikomanovi se uleví, ke kontrolním vyšetřením se již zpravidla nedostaví. Tato skutečnost je pozorována i v rámci poskytování specializované péče (8).
Role primární péče
PL, pokud neprovozuje substituční terapii, má k dispozici několik možností přístupu. Pomoci mu může znalost potenciálně závislého pacienta a může tedy pozorovat změny v jeho fyziognomii, které mohou signalizovat závislost. Dalším pomocníkem mu může být rodina pacienta, pokud tohoto PL navštěvují i její ostatní členové. Míra spolupráce rodiny je ovšem různá a závisí na faktorech jako sociální postavení, schopnost porozumět problematice, vůle pomáhat rodinnému příslušníkovi, důvěra v PL apod. Často rodina o pacientově závislosti dlouho neví. Jindy není schopna jeho závislost připustit a někdy se za ni stydí. Jindy je sociální status rodiny takový, že o spolupráci s lékařem prostě nelze ani uvažovat. Nicméně spolupráce s rodinou je velmi významným faktorem, a role PL je v tomto bodě nezastupitelná.(10, 13).
Prvotním způsobem jak prokázat možnou závislost může být podrobné somatické vyšetření lékařem při podezření na závislost na drogách. Při něm mohou být nalezeny stopy po vpichu injekční jehly, nejenom v kubitálních jamkách, ale i na dolních končetinách, např. kolem kotníků na nártech, u dlouholetých uživatelů i v tříslech, případně na krku. Na kůži bývají projevy hnisavých kožních zánětů, stopy po nich, nebo flebitidy povrchového žilního řečiště.
U každého podezření na závislost na drogách bychom měli indikovat vyšetření protilátek proti virovým hepatitidám A (HAV), B, (HBV), C, (HCV), zřídka HIV a BWR, neboť i pro sexuálně přenosné choroby je tato klientela velmi riziková. Nález pozitivity anti HCV protilátek by u mladého člověka vždy měl vzbudit podezření na užívání, přinejmenším na experiment s nitrožilním užitím drogy.
K odběru na HIV je podle současné legislativy vyžadován písemný souhlas klienta. K odběru markerů virových hepatitid by nás měla vést i nevelká elevace jaterních enzymů (20). Akutně může být praktický lékař také volán k nejasnému stavu, potenciálně způsobenému intoxikací NL. Je nutné na možnost intoxikace drogou myslet zejména u adolescentů a mladých lidí a postupovat terapeuticky v souladu s tímto podezřením.
Lékař také nesmí vědomě způsobit poškození nebo vyvolání relapsu závislosti nesprávnou léčbou. Musí se vyvarovat preskribce kodeinu a kodeinových preparátů při léčbě běžné tracheitidy nebo dráždivé bronchitidy, má-li u pacienta podezření na závislost na opioidech. Zvláštní opatrnosti je třeba dbát u preparátů s efedrinem, respektive pseudoefedrinem. Rovněž je třeba pečlivě vážit indikaci inhibitorů MAO a bezpečně vyloučit abúzus stimulantů.
K tomu, abychom na možnou intoxikaci NL a související stavy pomysleli, může sloužit níže uvedený stručný přehled skupin NL a jejich jednotlivých zástupců s uvedením základních farmakologických charakteristik a klinického obrazu. Neméně podstatné je znát složky, kterými je definován syndrom závislosti.
Syndrom závislosti je definován (15):
- 1) cravingem, (bažením, touhou po užití návykové látky),
- 2) potížemi v kontrole užívání návykové látky,
Téměř každý, kdo začíná experimentovat s návykovými látkami, se domnívá, že on závislosti nepropadne, že ji udrží ve své moci a bude ji schopen řídit. Po nějakém čase, zvláště u návykových látek způsobujících fyzickou, (biologickou) závislost, si uvědomí, že jej závislost přerůstá. Snaží se dávat si různé lhůty k zastavení užívání, které pak není schopen dodržet, až na pokusy o ukončení aplikace návykových látek rezignuje, respektive vlivem působení návykové látky ztrácí o ukončení závislosti jakýkoli zájem. Ke vstupu do substitučního či jiného programu jej pak většinou přivedou okolnosti a komplikace závislosti, které nemusí mít zdravotní charakter a zpočátku drogové kariéry také nemívají.
- 3) průkazem tolerance návykových látek,
- 4) postupným zanedbáváním jiných běžných činností až plnou preferencí NL.
Ke stanovení, respektive diagnostice syndromu závislosti musejí být splněna alespoň 3 kritéria, která musejí trvat nejméně po dobu 1 měsíce.
Na drogové scéně v České republice dosud převažují látky, které jsou zde zavedeny po léta:
- marihuana,
- pervitin,
- heroin,
- lysohlávka,
- kokain, v menší míře,
- extáze a její deriváty (4).
Výjimkou je Subutex, který se zařadil do portfolia zneužívaných látek v posledních letech, přičemž za rok 2007 se již vyskytuje na 4. místě mezi nejčastěji užívanými NL(18). Suboxone – kombinace buprenorfinu a naloxonu – uveden na trh v březnu 2008. Jeho užívání se zatím objevuje málo i v řízených substitučních programech.
Přehled návykových látek nejčastěji zneužívaných v ČR
Marihuana
Marihuana je užívána jako společenská droga, většinou ve skupině několika osob. Jde o produkt pocházející ze sušených částí většinou samičí rostliny konopí setého (Cannabis sativa), horní část rostliny, listy, květy, okvětí nebo i seménka. Rostlina obsahuje, kromě jiných, alkaloidy tetrahydrocannabinol (THC) a canabidiol (CBD).
THC má převážně účinky analgetické, antispazmodické, antitremorózní, protizánětlivé, chuť k jídlu povzbuzující a antiemetické.
CBD má kromě protizánětlivých ještě účinky antikonvulzivní, antipsychotické, antioxidační, neuroprotektivní a imunomodulační. Navíc CBD nezpůsobuje intoxikaci a může zmírňovat některé nežádoucí účinky THC.
Nejčastější způsob užití je kouření sušené rostlinné drtě v cigaretových svitcích (jointech). THC je rozpustný v tucích, z čehož vyplývá také další způsob užití, a to jako přísada do pečiva, masných směsí, mléka, másla, ale i do čaje.
Obsah účinné látky v rostlině se liší a závisí na několika faktorech. Jednak na tom, zda je rostlina samičí nebo samčí, ale zejména na podmínkách z nichž rostlina vzešla. Ilegální produkce probíhá i za podmínek špatné světelnosti (sklepní, uměle osvětlované místnosti), proto obsah účinné látky v těchto rostlinách je nižší.
Podle původu 1 dávka, respektive „1 joint“, obsahuje účinnou látku (THC) v rozmezí 5–30 mg. Ze semen dovezených rostlin pochází produkt s vyšší koncentrací THC s názvem skank.
Koncentrát THC slisovaný do tmavě hnědých kostek či jiných tvarů je hašiš. Protože jde rovněž o THC, nebude o něm pojednáno zvlášť.
Biologický poločas THC je 14–48 hodin. Vylučován je močí, ve které může být detekován i po více než 72 hodinách i po 2 týdnech. Průkaz anamnestického užívání THC může přinést rozbor vlasů i po mnoha měsících.
Nástup účinku závisí na způsobu aplikace. Při kouření cigaretového svitku je prakticky bezprostřední, respektive do několika minut, perorálně do 30 minut.
Klinické účinky
Hlavním efektem, pro který je marihuana zneužívána, je euforie, projevující se bezdůvodným veselím a smíchem, pocitem vnitřního uspokojení jako po sdělení dobré zprávy. Jsou přítomny výrazné vizuální, barevné a akustické vjemy a kontrasty. Je zkresleno vnímání velikosti a vzdálenosti, mohou být iluze, pseudohaluciunace až halucinace. Porušena je krátkodobá paměť, kritika a sebehodnocení, a prodloužen je reakční čas.
Konopné drogy jsou spolu s alkoholem často sekundární drogou (12).
Z nežádoucích účinků může být přítomna xerostomie, bývá dysrytmie ve smyslu tachykardie. V kombinaci s jinými návykovými látkami např. alkoholem a extází, může dojít k výrazné tachykardii s velmi negativně vnímanými palpitacemi spojenými s pocitem dyspnoe.
Studují se též účinky na kardiovaskulární systém (6), při intoxikaci konopím dochází ke zvýšení tepové frekvence až na 160/min a vazodilataci, překrvením spojivek. V důsledku toho se může projevit vertigo až mdloba. Byly popsány i smrtelné srdeční příhody (1). Uvádí se, že 1 hodinu po vykouření marihuanového jointu je riziko náhlé srdeční příhody zvýšeno až 4x (3).. Krevní tlak reaguje mírným poklesem, taktéž tělesná teplota. Najdeme mydriázu zornic a překrvení spojivek. Zvýrazněn bývá třes. Pozdějším příznakem je kašel a únava.
U chronických uživatelů THC se může objevit amotivační syndrom. Toxicita THC při běžném rekreačním užívání je mizivá, teratogenní účinek nebyl prokázán. Nicméně se objevují zprávy o poškození plodu, jestliže budoucí matka zneužívá THC v graviditě. Plody bývají hypotrofické a mají horší spánek (16). Objevují se u nich třesy, netypický vysoký křik, který může znamenat neurologické postižení.
Medicínsky marihuana byla a zčásti ještě je využívána k tlumení nevolnosti při chemoterapii zhoubných novotvarů nebo v terapii pozdních příznaků rozvinutého AIDS.
V roce 1997 otiskl časopis Lancet práci o škodlivých účincích konopných drog s níže uvedenými předpokládanými závěry (6).
Bezprostřední účinky:
- úzkost a panické stavy, zejména u nezkušených uživatelů,
- zhoršení pozornosti, paměti a psychomotorického výkonu během intoxikace,
- možnost zvýšeného rizika úrazů, jestliže intoxikovaná osoba řídí motorové vozidlo, zejména pokud se kombinuje konopí s alkoholem,
- zvýšené riziko psychotických příznaků u predisponovaných osob.
Dlouhodobé účinky (nejisté, ale pravděpodobné):
- chronický zánět průdušek,
- syndrom závislosti na konopí,
- jemná poškození pozornosti a paměti přetrvávající během chronické intoxikace, která nemusejí být reverzibilní po dlouhodobé abstinenci.
Možné škodlivé účinky k ověření:
- zvýšené riziko vzniku rakoviny v dutině ústní, hltanu a jícnu, leukémie u dětí, které byly vystaveny účinku THC v intrauterinním vývoji,
- zhoršený prospěch u dětí a zhoršená výkonnost v profesích vyžadujících vysokou míru kognitivních dovedností.
Jaké nové skutečnosti týkající se zdravotních rizik konopí se od té doby objevily? (14).
U těžkých uživatelů konopných drog byly prokázány zhoršené testy paměti, psychomotorické rychlosti a manuální obratnosti ještě 28 dnů po zahájení abstinence (2). Přesto některými jinými studiemi nebyly poruchy paměti prokázány, jen bezprostřední zrakový index byl významně zhoršený (11). Potvrzují se také obavy z karcinogenního vlivu kouření marihuany na bronchiální strom (16). Před zhoršenou schopností řídit motorová vozidla pod vlivem konopných drog varují i materiály WHO. Předpoklad vyšší úrazovosti vyžadující hospitalizaci se prokazuje též (5).
Zneužívání drog z konopí se navíc pojí se zneužíváním jiných psychotropních látek, čímž dále rostou zdravotní rizika. Například kouření marihuany ztěžuje překonání závislosti na tabáku.
Halucinogeny (9, 18)
LSD a halucinogenní houby
LSD – dietylamid kyseliny lysergové (trip )(9, 18)
Byl syntetizován roku 1938 z námelu. Později byly zjištěny psychotropní vlastnosti. Hromadně produkován však nebyl. Vyráběl se i v bývalém Československu, a probíhaly malé kontrolované studie na dobrovolnících v rámci psychiatrických klinik, ale i v rámci armády a zkoušelo se i jeho využití v práci tajných služeb. Biologický poločas je 2,5–3 hodiny.
Mezi toxikomany se distribuuje v podobě malých papírových čtverečků napuštěných účinnou látkou, v souboru připomínajícím savý papír. Čtverečky se užívají jednotlivě vkládáním do úst, nápojů, ale i pod víčka či do pochvy. Existuje i ve formě tablet, prášku nebo želatiny.
Klinické účinky:
Popisuje se, že při užití LSD má toxikoman představy typu objevení univerza, získání odpovědí na základní otázky lidské existence (ač si je nikdy předtím nekladl) a pocit moci a schopnosti ovládání všeho. Toxikoman má představy, že např. může vstupovat do děje obrázků. Senzorické vjemy jsou jasnější, ale je zkreslené vnímání času a prostoru. Tato skutečnost může vést k pádům z výšek a suicidiu.
Z nežádoucích účinků je zhoršené sebeovládání, porušena schopnost rozhodování, horší kontakt s realitou. Poruchy motoriky a chování, možná je agrese vůči sobě nebo okolí, paranoidní pocity sledování. Těžkým nežádoucím účinkem může být vznik panické ataky, která může skončit fatálně.
Objektivně se zvyšuje krevní tlak a tělesná teplota, na zornicích je mydriáza, hyperpnoe tachykardie, fascikulace. U uživatelů i abstinujících se po čase vyskytují flashbacky, popisuje se zvýšené riziko vzniku nádorů a epilepsie. (Flashback – znovuobjevení se příznaků intoxikace po dlouhém čase aniž byla NL užita).
Halucinogenní houby(9, 18)
Zdrojem halucinogenu psilocinu, který se v těle metabolizuje na účinný psilocybin, je houba Lysohlávka kopinatá (Psilocybe semilanceata). Vyskytuje se i v ČR. Účinná dávka 6–12 mg odpovídá 1–2 gramům sušené houby. Obsah účinné látky je opět závislý na podmínkách v nichž houba vyrůstala. Odhad účinné dávky je problematický, snadno dojde k předávkování.
Biologický poločas je 2–4 hodiny.
Způsob užití – čerstvé, naložené nebo sušené hlavičky houby v odvaru, který se pije.
Účinná látka je vylučována močí, proto toxikomané někdy využívají k reintoxikaci vlastní moč.
Klinické účinky:
Po období latence se do 20 min. objevují somatické příznaky jako:
- erytém obličeje,
- mydriáza,
- pocení,
- cephalea, a
- třes.
Postupně narůstá euforie, která nepříjemné příznaky překryje. Charakter intoxikace je ovlivněn dávkou, předchozí zkušeností s halucinogeny, náladou a osobností uživatele. Lehká intoxikace se projevuje hovorností, smíchem, euforií, jsou přítomny zrakové, sluchové nebo hmatové halucinace. Těžší intoxikace má přítomny zrakové iluze, dojem deformace předmětů.
Největšími riziky užívání halucinogenních hub je:
- možnost propuknutí akutní ataky schizofrenie, zvlášť pokud se onemocnění vyskytovalo v rodinné anamnéze,
- možnou otravou při záměně za jinou, podobnou houbu,
- vznik tolerance a fyzické závislosti.
Stimulanty (9, 18)
Mezi nejrozšířenější zástupce této skupiny patří na naší drogové scéně především metamfetamin, (pervitin), metylendioxymetamfetamin, MDMA, (extáze) a kokain.
Pervitin
Chemicky se jedná o metamfetamin syntetizovaný z efedrinu. Opticky jde o bílý prášek nebo krystalky, může být i v podobě tablet nebo kapslí.
Způsob užití – intravenózně, perorálně, šňupáním, kouřením.
Běžná dávka 1–2g bývá často překračována.
Pervitin byl vyvinut v Číně a za 2. světové války byl pro své účinky podáván japonským vojákům pilotujícím kamikadze. Synteticky byl vyroben farmaceutickou společností Smith Kline. Česká ilegální produkce pervitinu dokázala minimalizovat potřeby nutné k výrobě pervitinu natolik, že se vejdou do větší plastové tašky. Zdrojem výroby byla hromadně vyráběná léčiva obsahující efedrin nebo pseudoefedrin(4).
Klinické příznaky:
V popředí je opět euforizující účinek, pocit excitace, síly a jistoty, zvýšení výkonnosti, neúnavnost a ztráta pocitu hladu. V tzv. dojezdu je přítomna bledost, skleslost, deprese a dlouhý spánek.
Nežádoucí účinky:
rychle nastupující psychická závislost a tolerance.
Bezprostředními příznaky jsou:
- neklid,
- nespavost,
- tachykardie až dysrytmie,
- poruchy koncentrace a vyčerpanost po odeznění účinku,
- třes,
- zmatenost až paranoia.
Nejzávažnějším nežádoucím účinkem je toxická psychóza (nejčastěji s paranoidními rysy, tzv. „stíha“). Toxikoman má změněné chování, vizuální sluchové a hmatové halucinace, pocit ohrožení. Vystupňování projevů toxické psychózy toxikomané často řeší kombinacemi pervitinu s jinou návykovou látkou, často pervitin+opiát – tzv speedball, anebo přechodem na užívání opiátů samotných, nejčastěji heroinu, který projevy toxické psychózy nemá.
Kokain
Chemicky jde o C17H21NO4 benzoylekgoninmetylester, alkaloid keře Koka (Erythroxylon coca). Má 100% biologickou dostupnost po intravenózním podání, 20–30% po užití intranazálně, šňupáním.
Biologický poločas 0,7–1,5 hodiny.
Způsob užití – šňupání, intravenózní a perorální užití, kouření.
Obvyklá jednorázová dávka je 5–30 mg účinné látky, maximální účinek je dosažen po 20–30 minutách.
Klinické účinky:
Má opět výrazně euforizující a tonizující účinek spojený s pocitem síly, moci, vysokého sebevědomí a bdělosti. Potlačuje únavu, hlad a žízeň. Na zornicích je přítomna mydriáza.Vyvolává silnou psychickou závislost vedoucí k chronické otravě.
Nežádoucí účinky:
Brzké příznaky – zvýšení tělesné teploty, chrapot, serózní sekrece z nosu, pocení, světloplachost, kolísání nálady, možná agresivita, inverze a poruchy spánku.
Pozdní příznaky – deprese, paranoidní psychóza, vztahovačnost, tmavý nosní hlen, atrofie sliznic, epistaxe, perforace nosní přepážky, bolest v krku, zácpa. Pro kardiotoxicitu vede k dysrytmiím a hyperpnoickým reakcím. Zvyšuje se dispozice k epileptickým paroxysmům.
Toxikoman má tělové halucinace navozující mu pocit napadení parazity nebo poštípání hmyzem. Typická pro kokainistu je celková tělesná sešlost, nízká tělesná hmotnost, trvalý motorický neklid s mydriázou.
MDMA – extáze
Chemicky se jedná o 3,4 metylendioxymetamfetamin. Látka byla vyvinuta roku 1912 farmaceutickou společností Merck. V současné době probíhají v USA studie zkoumající terapeutický účinek MDMA v kombinaci s jinými medikamenty u Parkinsonovy choroby.
Je to vedle THC opět společenská droga, protože její požití vyvolává silné pocity sounáležitosti a stejného skupinového vnímání optických a akustických vjemů. Proto je užívána především jako droga taneční. Distribuuje se v podobě bělavých, růžových, hnědavých, namodralých tablet různých tvarů a vyobrazení vytištěných na nich. Liší se obsahem účinné látky a chemickou, respektive biologickou čistotou.
Způsob užití je perorální. Dávka je různá, závisí na obsahu účinné látky v tabletě, většinou 100–160 mg.
Klinické účinky
MDMA se vyznačuje stimulačními účinky s vystupňovanou halucinogenní složkou. Dává pocit sounáležitosti, lásky a porozumění. Navozuje pocit síly, výdrže a schopností hlavně k tanci. V kombinaci s tancem se u uživatelů projevuje pocit vytržení – tranzu. Skupina tančících lidí pod vlivem MDMA se chová téměř identicky a zvláštní v ní je jenom ten, kdo MDMA nepožil. Není schopen stejného vnímání hudby a tanečního projevu.
Nežádoucí účinky:
- zvýšení krevního tlaku,
- zvýšení tepové frekvence,
- nervozita,
- nespavost,
- neklid,
- podrážděnost a posléze únava,
- halucinace,
- možná indukce dysrytmie.
Nejnebezpečnějším projevem užívání MDMA je vznik dehydratace vlivem mnohahodinového tance při potlačení pocitu žízně. V krajním případě může dojít k hyperosmolárnímu komatu až letálnímu konci (9).
Při chronickém užívání jsou časté flashbacky, projevy úzkosti, deprese a insomnie. Velké nebezpečí plyne z možnosti požití jiné látky obsažené v tabletě nebo z požití kontaminované tablety.
Látky tlumící CNS, opiáty, (9, 18)
Základním materiálem a substrátem pro výrobu těchto látek je opium a deriváty z něho odvozené, které jsou podrobně probírány v klinické farmakologii, proto zde kromě heroinu budou ostatní preparáty jenom zmíněny.
Pro látky tlumící CNS je při chronickém abúzu charakteristické to, že vyvolávají biologickou, (fyzickou), závislost. Ta vzniká v závislosti na době expozice NL a na její dávce. Blíže viz vymezení syndromu závislosti.
Pokud problémový uživatel dospěje k názoru, že je třeba jeho závislost léčit, nezvládne to většinou sám. Buď je třeba léčby za hospitalizace v psychiatrické léčebně, nebo postačí léčba ambulantní. Tato léčba může vést k dlouhodobé i celoživotní abstinenci, ale recidivy, zejména u opiátových závislostí, nejsou vzácné.
Morfin
Je využíván terapeuticky v onkologii, zejména u pokročilých malignit. Morfin sám není masově zneužíván drogovou scénou, jeho použití je přísně řízeno lékaři.
Kodein
Je preparát vyráběný hromadně, jeho preskribce je vázána na lékařský předpis. V dnešní době není masově zneužíván, přesto je vhodné zmínit jeho historické užití jako substrátu k produkci výrobku nazývaného brown, zvláště v 60. a 70. letech minulého století. U kodeinu je třeba opatrnosti při jeho preskribci osobám abstinujícím nebo potenciálně závislým na heroinu, a to pro možnost vyvolání relapsu závislosti.
Heroin
Chemicky jde o polosyntetický derivát morfinu diacetylmorfin. Byl zprvu považován za bezpečnější nežli morfin a dokonce bylo uváděno, že u něj nehrozí riziko vzniku závislosti. Oproti morfinu má 2 acetylové skupiny, je proto lépe rozpustný v tucích a snadno prochází hematoencefalickou bariérou. To má za následek silnější „nájezd“, čili „orgastický“ pocit na začátku intoxikace. Acetylové skupiny jsou v organismu rychle odštěpeny a vlastní účinek je zprostředkován morfinem. Zdrojovou látkou pro výrobu bývá morfin nebo přímo opium. Vizuelně je to bělavý až hnědobílý prášek. Po intravenózním podání je do 3 min. konvertován na morfin a 6-monoacetylmorfin.
Způsob užití – nejčastěji (až 80 %) intravenózní, ale též formou inhalace z aluminiové folie nebo šňupání, kouření.
Počáteční dávka je pod 100 mg denně, ale v průběhu času je zvyšována na 1 i více gramů denně, většinou rozdělena do několika denních dávek! Užívání opiátů vyvolává somatickou (biologickou) závislost. Ta se vyvíjí podle dávky po několika týdnech až měsících. Kritéria syndromu závislosti jsou uvedena v úvodu kapitoly. Matka heroinistka předává fyzickou závislost svému plodu, takže u novorozenců matek heroinistek se po porodu rozvíjí těžký syndrom z odnětí drogy a novorozenec musí být detoxifikován (16).
Klinické účinky:
Účinkem, pro nějž je heroin zneužíván, je samozřejmě pocit euforie a blaha. Mizejí zábrany, kromě jiných i sexuální, a u obou pohlaví stoupá sklon k sexuální aktivitě. Zvyšuje se komunikativnost. Intoxikovaný prožívá bohatší senzorické vjemy, vše je barevnější a hlubší. Nachází v sobě dosud nečekané schopnosti. Na zornicích je mióza.
Nežádoucí účinky:
- erytém a svědění kůže,
- snížení dechové frekvence,
- bradykardie,
- pokles krevního tlaku,
- studené pocení,
- pokles tělesné teploty,
- ospalost,
- stupor a kóma až smrt z útlumu dechového centra.
Závěr
Uvedený text samozřejmě nemůže pojmout popsanou problematiku v plné šíři. Pokusili jsme se však popsat fenomén závislosti v její podstatě tak, aby byl pro PL použitelný, snažil se popsat a rozdělit jednotlivé NL a jejich působení na člověka. Rozhodně si tento článek nedělá nárok na vyčerpání problematiky, neboť ta je součástí jiné specializace. Jeho cílem je vzbudit zájem lékařů v primární péči, kteří se ve své denní praxi s popsanou problematikou mohou přímo či nepřímo setkat.
Další část bude věnována zdravotním komplikacím, možnostem prevence a terapie drogové závislosti.
Poděkování:
Zvláštní poděkování za přínosnou spolupráci patří MUDr. Libuši Válkové a Ing. Janu Dubnovi. Práce vznikla ve spolupráci s ICPZ v rámci dotačního programu protidrogové politiky vlády ČR.
Práce je podporována grantem IGA MZ ČR reg. č. NR/9447-2 „Role lékaren v prevenci infekčních chorob u injekčních uživatelů drog“
MUDr. Josef Štolfa
Kloboukova 2195
148 00 Praha 4
E-mail: josef.stolfa@seznam.cz
Zdroje
1. Ashton, C.H. The fatal consequence of cannabis abuse. Br. J. Psychiatry 2001, 178, p. 101-106.
2. Bolla, K., Brown, K., Eldreth D. et al. The long term side effects of cannabis use. Neurology 2002, 59, p. 1337-1343.
3. Marijuana abuse. NIDA Research Report series 2005, p. 1-8 [on-line]. Dostupné na http://www.drugabuse.gov/PDF/RRMarijuana.pdf
4. Drábková, J. Novodobá problematika drog a nečekaná užití léků v medicíně jednotlivců i většího počtu postižených. Referátový výběr z anesteziologie, resuscitace a intenzivní medicíny, suplementum 2/2003, s. 1-2.
5. Geberlich, S., Sydney, S., Braun, B.L. et al. The reaction time after cannabis intoxication, Ann. Epidemiol. 2003, 13, p. 230-237.
6. Hall, W., Solowij, N. Adverse effects of cannabis. Lancet 1998, 352, p. 1611-1616.
7. Hnilicová, H., Bencko, V. Kvalita života – vymezení pojmu a jeho význam pro medicínu a zdravotnictví. Prakt. lék. 2005, 85, 11, s. 656-660.
8. Hobstová, J., Vitouš, A. Infekční komplikace uživatelů drog v ČR. Čas. lék. čes. 2007, 2, s. 137-143.
9. Kalina, K. Halucinogenní látky. Drogy a drogové závislosti. Praha: Národní monitorovací středisko pro drogy a drogové závislosti. Úřad vlády ČR 2003.
10. Miovský, M., Miovská, L. Aktuální situace v užívání NL v ČR a založení nového oboru adiktologie. Prakt. lék. 2006, 86, 3, s. 138-143.
11. Miovská, L., Miovský, M. Paměťové funkce u uživatelů konopných drog. Adiktologie 2004, 4, s. 545-552.
12. Miovský, M., Miovská, L., Mravčík, V. Aktuální přehled stavu užívání nelegálních drog v ČR. Čas. lék. čes. 2004, 11, s. 723-730.
13. Nešpor, K. Alkohol a jiné návykové látky u dětí, prevence v rodině. Čas. lék. čes. 2004, 8, s. 561-564.
14. Nešpor, K., Csémy, L., Zima, T. Škodlivé účinky marihuany s odstupem několika let. Čas. lék. čes. 2004, 7, s. 490-491.
15. Popov, P. Problematika návykových látek. Kurz ČLK 2004.
16. Straňák, M. Závislost u matek a těhotných. Kurz ČLK, 2004.
17. Tashkin, D., Baldwin, P., Sarafian, C. et al. Respiratory and immunologic consequences of marijuana smoking. J. Clin. Pharmacol. 2002, 42, 11 Suppl, p. 71-81.
18. Višňovský, P., Bečková, I. Farmakologie drogových závislostí. Halucinogeny. Praha: Karolinum 1999.
19. Výroční zpráva ČR – 2007. Praha: Hygienická stanice hl.m.Prahy, Centrální pracoviště drogové epidemiologie, 2008, s. 38.
20. Zeman, P. Chronické hepatitidy a jejich zdravotně sociální problematika v ordinaci PL. Prakt. lék. 2006, 86, 9, s. 517-519.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2009 Číslo 3- Na inkontinenční pomůcky nově dosáhne více pacientů
- EGb 761: extrakt z Ginkgo biloby s definovaným složením
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Úloha praktického lékaře v péči o inkontinentní pacienty
-
Všechny články tohoto čísla
- EU dotace pro nemocnice a nestátní nezisková zařízení
- Návykové látky v primární péči
- Hudba a lidský mozek
- Importované infekce z exotických krajů
- Konec elektromagnetické hypersenzitivity
- Nové antiobezitikum na obzoru?
- Léčba revmatoidní artritidy kortikoidy
- Co by měli vědět rodiče o prevenci
- Atypický průběh ruptury srdeční stěny při infarktu myokardu
- Retroperitoneální lymfadenektomie a poruchy ejakulace u pacientů s nonseminomovýmí germinálními tumory varlat
- Budoucnost všeobecného lékařství
- Co by ženy měly vědět o rakovině prsu aneb kniha určená k poučení široké veřejnosti
- Sté výročí zahájení pravidelné dezinfekce pitné vody chlorem
- Sto dvacet pět let pražské adresy: Kateřinská 32
- Miniportréty slavných českých lékařů Chirurg, profesor MUDr. Emerich Polák
- Pochybnosti, aneb věda očima lidí, kteří měli co říci
- Trpěli i dávní lidé nádory?
- Jarní semináře o bolesti 2009
- XXXIV. Angiologické dny s mezinárodní účastí
- Zpráva o prvním mezinárodním konsensu plně zaměřeném na dětské astma, zabývající se diagnózou a léčbou
- Jubilea
- Třicet let Společnosti všeobecného lékařství ČLS JEP
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Léčba revmatoidní artritidy kortikoidy
- Nové antiobezitikum na obzoru?
- Návykové látky v primární péči
- Jubilea
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



