-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Horní GIT a pankreas
Autoři: Ondřej Daum
Působiště autorů: Šiklův ústav patologie, LFP UK a FN Plzeň
Vyšlo v časopise: Čes.-slov. Patol., 49, 2013, No. 1, p. 9-10
Kategorie: MONITOR 24<sup>th</sup> EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA
NOVINKY V DIAGNOSTICKÉ PATOLOGII
HORNÍHO GIT A PANKREATUDiagnostických pokroků využitelných v běžné praxi se týkalo setkání pracovní skupiny věnované významným změnám klasifikace, diagnostiky a etiopatogeneze chronických pankreatitid v posledních letech.
Autoimunní pankreatitida (AIP)
V současné době jsou do této kategorie řazeny dvě jednotky nyní označované jako AIP 1. a 2. typu, dříve popisně „IgG4 pozitivní AIP bez granulocytárních epiteliálních lézí“ a „IgG4 negativní AIP s granulocytárními epiteliálními lézemi“. Oba typy mají sice shodný makroskopický obraz a základní klinickou symptomatologii, v některých detailech se však liší nejen jejich histologický, ale i klinický obraz.
Společným jmenovatelem je zánětlivé zduření pankreatu vedoucí k zúžení hlavního pankreatického vývodu a choledochu, které při fokální akcentaci může mít až pseudotumorózní charakter. Zároveň oba typy postrádají přítomnost pseudocyst a kalcifikací definující především alkoholickou chronickou pankreatitidu.
Znaky odlišující od sebe oba typy jsou shrnuty v tabulce 1.
Tab. 1. Autoimunní pankreatitida (AIP) 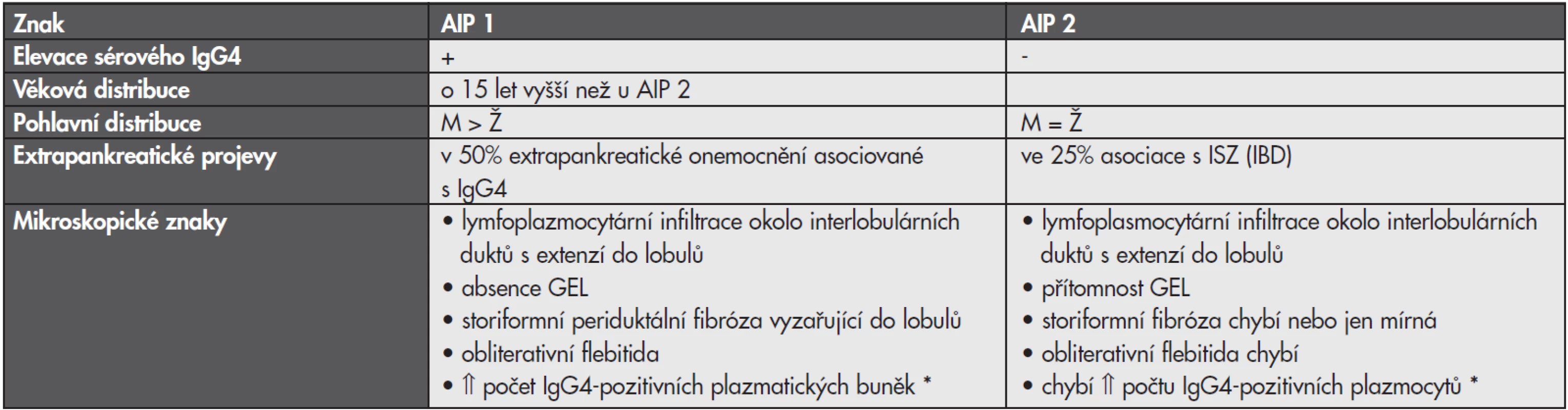
ISZ – idiopatický střevní zánět, IBD – inflammatory bowel disease, GEL – granulocytární epiteliální léze, * - prahová hodnota není dosud pevně stanovena, používány jsou hodnoty > 30 IgG4+ plazmatických buněk / HPF, případně i > 50 IgG4+ plasmatických buněk / HPF. V punkčních biopsiích se připouští i > 10 IgG4+ plasmatických buněk / HPF. Za ještě senzitivnější je považován poměr IgG4+/IgG+ > 40%. Nicméně, vzhledem k tomu, že oba typy AIP odpovídají na steroidní terapii, hlavním diagnostickým úkolem (vyžadujícím ovšem multidisciplinární přístup) je vyhnout se takovému omylu, který by vedl k léčbě resekabilního karcinomu pankreatu steroidy.
Hereditární pankreatitida (HP)
Hereditární pankreatitida (HP) je autozomálně dominantně dědičné onemocnění s penetrancí okolo 80 %, které je zodpovědné za méně než 2 % případů chronické pankreatitidy.
Tradičně jsou s hereditární pankreatitidou asociovány 3 geny: PRSS1 (protease, serine, 1), SPINK1 (serine protease inhibitor Kazal type 1) a CFTR (cystic fibrosis transmembrane conductance regulator), který je jinak především zodpovědný za cystickou fibrózu, zatímco jeho role v patogenezi HP je stále diskutabilní. Naopak za nepochybnou je pokládána kauzální asociace aktivačních mutací PRSS1, a s určitými výhradami i inaktivačních mutací SPINK1. V případě SPINK1 je totiž poněkud matoucí statistická asociace jeho mutací také s tropickou nebo alkoholickou pankreatitidou, ale také jejich relativně častý výskyt u zdravých osob. Zdá se tedy, že samotná inaktivační mutace SPINK1 bez přispění dalších faktorů není dostatečná k vyvolání chronické pankreatitidy. V každém případě však mutace obou hlavních genů, tedy PRSS1 a SPINK, zvyšují pohotovost k autoaktivaci trypsinu, ke které pravděpodobně dochází v luminu duktů a která vede v prvé řadě k nekróze duktálních epitelií, posléze přesahující i do okolního intersticia.
Morfologické a klinické projevy jsou bohužel snadno zaměnitelné s alkoholickou pankreatitidou (tabulka 2), nicméně na možnou genetickou zátěž by měl upozornit nízký věk pacienta. I když abusus alkoholu již zdaleka není doménou dospělých, na chronickou alkoholickou pankreatitidu je v dětství či adolescenci přece jen brzy, takže by ani případná pozitivní toxikologická anamnéza za těchto podmínek neměla odradit od genetického vyšetření.
Tab. 2. Základní znaky jednotlivých typů chronické pankreatitidy 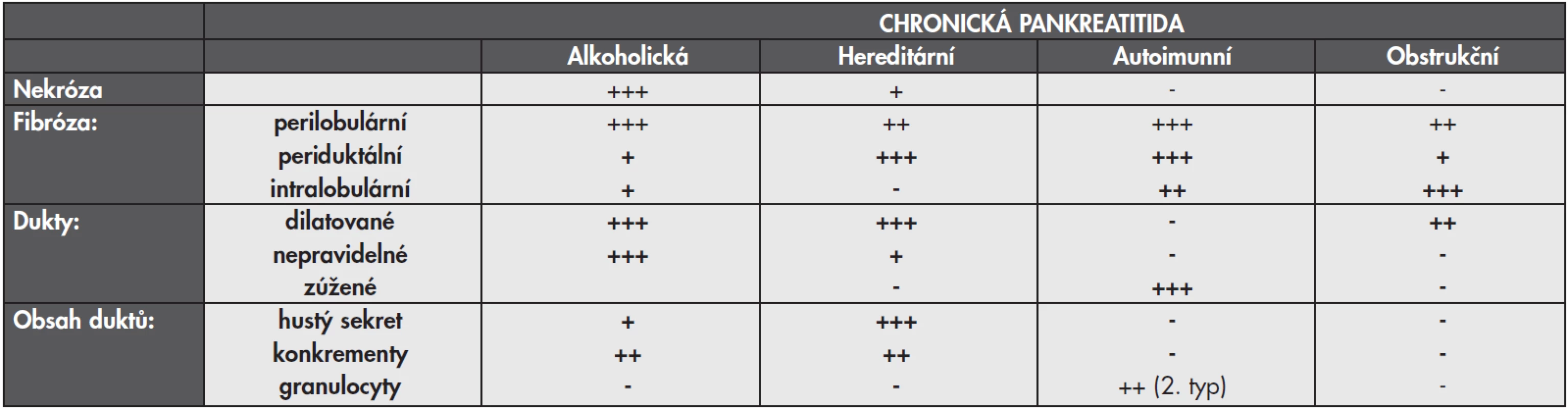
Paraduodenální pankreatitida (PDP)
Za hlavní etiologické faktory rozvoje PDP se považují jednak aberantní malé pankreatické dukty ve stěně duodena v oblasti papilla duodeni minor, jednak abusus alkoholu. Kolize těchto dvou okolností má za následek mechanickou obstrukci duktů, kterou ještě zhoršuje zahuštění pankreatického sekretu indukované alkoholem. Důsledkem toho je pak funkční nebo anatomická obstrukce ductus pancreaticus minor (Santorini) vedoucí ke zpětnému toku sekretu, dilataci aberantních duktů ve stěně duodena, jejich enzymatické destrukci a následné fibróze ve stěně duodena a přilehlé oblasti měkkých tkání mezi duodenem a pankreatem (tzv. groove). Výsledkem je spektrum změn sestávající z různého stupně fibrózního ztluštění této oblasti a různého stupně cystické přeměny duktů. Variabilita těchto změn je zodpovědná za záplavu historických termínů (cystická dystrofie heterotopického pankreatu, cystická dystrofie duodenální stěny, „groove pancreatitis“, paraduodenální cysta, pankreatický hamartom duodena ...). Paraduodenální pankreatitida se může vyskytovat ve formě čisté, nebo (častěji) asociována s alkoholickými změnami v samotném pankreatu. Přítomnost PDP pak zvyšuje podezření na karcinom hlavy pankreatu, a to jednak možnou biliární obstrukcí, jednak vyklenutím stěny duodena, které může vést až ke stenóze jeho lumina.
ABSTRAKTOVÁ SDĚLENÍ – highlights
- Na souboru 19 případů dysplázie žaludeční sliznice bylo demonstrováno, že samotná morfologie v H&E není dostatečná k diferenciaci mezi intestinální nebo foveolární (gastrickou) diferenciační linií v dysplastickém ložisku, a že nejspolehlivějším markerem foveolárního typu dysplázie je imunoexprese ALDH1 (aldehyd-dehydrogenázy 1) v dysplastických buňkách (1).
- Studie asociace „nádorového pučení“ (tumor budding) se špatnou prognózou, založená na detekci shluků karcinomových buněk imunohistochemickým průkazem cytokeratinů při stanovení hranice pozitivity na 10 shluků/10 HPF v souboru 120 případů duktálního adenokarcinomu pankreatu, prokázala prognostický význam „nádorového pučení“ v karcinomu pankreatu, podobně jako již dříve v kolorektálním karcinomu (2).
- Práh detekce intraepiteliální lymfocytózy nastavený na 20/100 epitelií v H&E, respektive 25/100 v imunohistochemickém průkazu CD3, byl shledán vysoce senzitivním. Nicméně jeho specificita pro rozlišení mezi non-GSE intraepiteliální lymfocytózou a celiakií je nízká. Ještě horší zprávou pro všechny patology je závěr autorů, že v jejich studii se ztrátu „decrescendo patternu“ distribuce intraepiteliálních lymfocytů nepodařilo potvrdit jako spolehlivý diagnostický marker (3).
- Na souboru 201 vzorků duktálního adenokarcinomu pankreatu byl prokázán potenciální prediktivní význam imunohistochemického průkazu hENT1 (human equilibrative nucleoside transporter 1) pro předpověď odpovědi na léčbu analogem deoxycytidinu gemcitabinem (4).
- V sestavě 139 GISTů (gastrointestinálních stromálních tumorů) jich pouze 50% exprimovalo nedávno popsaný marker ETV1, jeho exprese navíc nekorelovala ani s prognózou ani s přítomností mutací KIT, pravděpodobně je tedy jeho overexprese indukována i jinými mechanismy. Na druhou stranu, overexprese MAPKAPK2 (MAP – kinase activated protein kinase 2) byla asociována s recidivami GISTů spadajících do kategorie s velmi nízkým a nízkým rizikem agresivnícho chování (5).
- Obtíže při počítání počtu mitóz, zejména při odlišování skutečných mitóz od apoptózy a z jiných příčin pyknotických jader, by mohl vyřešit imunohistochemický průkaz PHH3 (phospho-histone H3). Problémem však je, že by se musely modifikovat prahové hodnoty přijaté pro počty mitóz počítané v konvenčním barvení H&E, protože ve studovaném souboru 46 GISTů byl imunohistochemicky stanovený index mírně vyšší než index stanovený v H&E (6).
- V rozsáhlé studii zahrnující 1058 resekátů adenokarcinomu Vaterské ampuly se autoři pokusili učinit stávající TNM klasifikaci podrobnější ve vztahu k prognóze pacienta. Výsledkem bylo rozdělení stávající kategorie N1 (přítomnost jakéhokoli počtu postižených uzlin) na N1 (1-2 uzliny s metastázami) a N2 (> 2 pozitivní uzliny) (7).
Zdroje
1. Baldaia H et al. Gastric dysplasia: Immunophenotypic classification and expression of CDX2 and ALDH1. Virchows Arch 2012; 461(Supplement 1): S7-S8.
2. Born D et al. Tumor budding in pancreatic cancer: Are we missing important prognostic information? Virchows Arch 2012; 461(Supplement 1): S8.
3. Karabork BA et al. IEL counts and distribution in normal duodenum, non-GSE IELosis and GSE: Do we need a cut-off? Virchows Arch 2012; 461(Supplement 1): S9.
4. Raponi M et al. Development of a rabbit monoclonal antibody for determining hENT1 status and predicting response to gemcitabine in pancreatic ductal adenocarcinoma. Virchows Arch 2012; 461(Supplement 1): S12.
5. Birner P. MAPKAP kinase 2 overexpression influences prognosis in gastrointestinal stromal tumors, associates with copy number variations on chromosome 1, and expression of p38 MAP kinase and ETV1. Virchows Arch 2012; 461 (Supplement 1): S109.
6. Dolzhikov A et al. Mitosis-specific marker phospho-histone H3 in the diagnosis of gastrointestinal stromal tumors. Virchows Arch 2012; 461(Supplement 1): S111.
7. Kang HJ et al. The number of metastatic lymph nodes in adenocarcinoma of ampulla of Vater as a prognostic factor. Virchows Arch 2012; 461(Supplement 1): S113.
Štítky
Patologie Soudní lékařství Toxikologie
Článek Česká eponyma v patologii
Článek vyšel v časopiseČesko-slovenská patologie

2013 Číslo 1-
Všechny články tohoto čísla
- 24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Patologie dolního GIT
- 24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Pulmopatologie
- 24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Patologie hlavy a krku
- 24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Hematopatologie
- 24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Patologie mammy
- 24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Endokrinní patologie
- 24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Cytopatologie
- 24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Ortopedická patologie
- 24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Hepatopatologie
- 24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Nefropatologie
- 24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Uropatologie
- 24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Neuropatologie
- 24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Novinky v molekulární patologii
- Možnosti průkazu biologicky relevantní papilomavirové infekce u maligních nádorů hlavy a krku v diagnostické patologii
-
UPDATE IN PATHOLOGY 2012
24. Evropský kongres patologie v Praze -
HLAVOVA CENA a LAMBLOVA CENA
za rok 2012 -
Dysplázie sliznice žaludku.
Klinickopatologická studie 35 případů - Autofagické vakuolární myopatie – aneb co nás naučila diferenciální diagnostika vakuol ve svalové biopsii
- O 24. evropském kongresu patologie v Praze s prezidentem místního organizačního výboru prof. Alešem Ryškou
-
Nanopatologie - nový vědecký obor
Minireview - With the president of the ESP - Prof. Carneiro - about the 24th European Congress of Pathology in Prague 2012
- Prof. MUDr. Zdeněk Nožička, DrSc., osmdesátiletý
- Česká eponyma v patologii
- 24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Gynekopatologie
- 24th EUROPEAN CONGRESS OF PATHOLOGY 2012, PRAHA - Horní GIT a pankreas
- Česko-slovenská patologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Česká eponyma v patologii
-
Dysplázie sliznice žaludku.
Klinickopatologická studie 35 případů - Autofagické vakuolární myopatie – aneb co nás naučila diferenciální diagnostika vakuol ve svalové biopsii
- Možnosti průkazu biologicky relevantní papilomavirové infekce u maligních nádorů hlavy a krku v diagnostické patologii
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: MUDr. Petr Výborný, CSc., FEBO
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



