-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Teplota nejasné etiologie: příčiny a diagnostický postup
Fever of unknown origin – etiology and diagnostic algorithm
Fever of unknown origin is a frequent and significant diagnostic problem often faced by physicians. The first part of the text is dedicated to its definition and wide-ranging aetiology. On the one hand, fever may be a banal and benign condition, on the other, it can be the symptom of a life threatening disease. The second part presents our suggestions for diagnostic approach to fever of unknown origin. We believe this text may become a useful tool for this extremely complex and interesting differential diagnostic. In view of extension and complexity of the topic, the text of this part is presented in full.
Key words:
fever of unknown origin – etiology – diagnostic algorithm
Autoři: A. Křivanová 1; Z. Adam 1; J. Mayer 1; P. Husa 2; Z. Fojtík 1; J. Skřičková 3; Z. Řehák 4; J. Vorlíček 1
Působiště autorů: Interní hematoonkologická klinika Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Jiří Vorlíček, CSc. 1; Klinika infekčních chorob Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Petr Husa, CSc. 2; Klinika nemocí plicních a tuberkulózy Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednostka doc. MUDr. Jana Skřičková, CSc. 3; Oddělení nukleární medicíny Masarykova onkologického ústavu Brno, přednosta prim. MUDr. Karol Bolčák 4
Vyšlo v časopise: Vnitř Lék 2007; 53(2): 169-178
Kategorie: Přehledné referáty
Souhrn
Teplota nejasné etiologie je častým a významným diagnostickým problémem, který lékaři nezřídka musí řešit. V první části textu se věnujeme definici a příčinám teplot nejasné etiologie, které jsou velmi pestré. Na jedné straně může jít o banální benigní onemocnění, na straně druhé mohou být zvýšené teploty projevem život ohrožujících chorob. Druhá část textu je pak věnována námi navrženému vyšetřovacímu algoritmu teploty nejasné etiologie. Uvedené poznatky se mohou stát velmi cenným pomocníkem v řešení tak náročné, ale také velmi zajímavé diferenciální diagnostiky.
Klíčová slova:
teplota nejasné etiologie - příčiny - diagnostický postupÚvod
Základem vyšetřovacího algoritmu je pečlivá anamnéza a objektivní vyšetření. Často se však setkáváme s pacienty, u nichž nám ani anamnéza ani objektivní vyšetření neukazují sebemenším náznakem diagnostickou cestu, kterou bychom se měli dále ubírat. Pro takového případy se jeví nejvhodnější přesně stanovený algoritmus vyšetřování, který je obvykle rozdělen do několika stupňů. Po skončení vyšetřování každého z nich by mělo být provedeno zhodnocení, a pokud je nalezen ,,klíč k vyřešení případu“, pokračujeme v přímém vyšetření podezřelé diagnózy. Jinak se postupuje k dalším krokům vyšetřovacího algoritmu. V odborné literatuře bylo dosud navrženo několik typů stupňovaného diagnostického protokolu, všechny jsou však vzhledem ke složitosti problému založeny pochopitelně na zkušenostech (experience-based medicine), nikoliv na důkazu (evidence-based medicine). Rádi bychom nabídli námi navržený vyšetřovací algoritmus s cílem zjednodušit diagnostiku teploty nejasné etiologie.
Velmi důležité je opakované doplňování anamnézy a objektivního vyšetření, často se jedná o onemocnění, která potřebují určitý čas k plnému rozvinutí typických příznaků (obzvláště revmatické syndromy). Velký význam má objektivizace teploty a typ horečky (např. Pell-Epsteinův typ horečky u Hodgkinovy choroby).
Častými chybami při vyšetřování teploty nejasné etiologie je ovlivnění specializací lékaře, ovlivnění posledním případem, přílišné lpění na první hypotéze a nesprávná interpretace výsledků (například sérologická vyšetření).
Velmi významný je také fakt, že při akutním, život ohrožujícím průběhu onemocnění s hyperpyrexií, při němž dochází k selhávání životně důležitých orgánů (např. polyarteriitis nodosa) nelze vyčkávat výsledků, jež povedou ke konečné diagnóze, ale je třeba se co nejrychleji pokusit aktivní terapií zvrátit nepříznivý průběh choroby (zde např. pulzní kortikoterapií).
Definice
Horečka nejasné etiologie je definována jako alespoň 3 týdny trvající subfebrilie či febrilie se teplotami nad 38,5 °C, u nichž po 3 dnech hospitalizace či po 3 ambulantních návštěvách není jasná etiologie.
Tato definice byla zformulována autory Durackem a Streetem v roce 1991 a platí dodnes [1]. Avšak již roku 1961 byl zaveden autory P.B. Beesonem a R.G. Petersdorfem termín Fever of Unknown Origin, s všeobecně užívanou zkratkou FUO [2].
Knockaert et al doporučují v současnosti posunutí hranic k případům s nižším teplotou s přítomnými laboratorními známkami zánětu - zvýšená sedimentace erytrocytů či C-reaktivní protein (tab. 1) [3].
Tab. 1. Kritéria horečky nejasného původu (fever of unknown origin – FUO) [3], která jsou indikací k dalšímu vyšetřování. ![Kritéria horečky nejasného původu (fever of unknown origin – FUO) [3], která jsou indikací k dalšímu vyšetřování.](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/a883e4b82fbfce87eee5005f9bf53eb5.jpg)
Etiologie
V etiologii teploty nejasné etiologie přichází v úvahu více než 200 onemocnění [3-8]. Tato onemocnění můžeme rozdělit na 3 nejvýznamnější skupiny (tzv. skupina velkých tří):
- infekční onemocnění (tvořící 30-40 %),
- nádorová onemocnění (20-30 %)
- revmatická či zánětlivá onemocnění (10-20 %), v současnosti označovaná v anglosaské literatuře jako NIID (non-infectious inflammatory diseases) neboli neinfekční zánětlivá onemocnění.
Tato onemocnění zapříčiňují přibližně 2/3 všech teplot nejasné etiologie. Zbylá se dají rovněž rozdělit do 3 skupin (skupina malých tří):
- a) poléková horečka,
- b) smyšlená horečka,
- c) habituální hypertermie (tvořící 15-20 %).
Ostatní a nediagnostikované tvoří 5-15 %.
Je také třeba rozlišit mezi tzv. klasickou teplotou nejasné etiologie a 3 dalšími typy - nozokomiální, neutropenickou a asociovanou s HIV (human immunodeficiency virus), jež byly poprvé vymezeny autory Durackem a Streetem [1]. Oproti klasické teplotě nejasné etiologie je převaha infekční, nádorové či léky indukované etiologie. Rozdíl je i ve větší razantnosti léčby vzhledem k ohrožení takto imunokompromitovaných nemocných.
Infekční etiologie
Infekční příčiny teploty nejasné etiologie můžeme rozdělit na infekce lokalizované a infekce generalizované.
Lokalizované infekce
Mezi lokalizované infekce řadíme jednak endokarditidu - akutní či subakutní (maligna aut lenta). Dále sem patří skupina ohraničených zánětlivých ložisek - abscesů, nejčastěji intrabdominálních. Mezi nejčastější z nich patří absces jaterní, který se vyskytuje ponejvíce v souvislosti s biliárními infekty, apendicitidou, divertikulitidou, infekty malé pánve, odkud mohla být infekce do jater rozšířena, někdy je v anamnéze jaterní trauma se vznikem hematomu a následnou superinfekcí.
Dále může být absces splenický, většinou u imunokompromitovaných nemocných, často mykotického původu, absces subfrenický - nejspíše jako komplikace břišních operačních výkonů (operace žaludku, duodena, bilárního systému), absces pankreatický - nejčastěji několik týdnů po atace akutní pankreatitidy, biliární - cholecystitida, cholangoitida (doprovázený rekurentní tzv. ,Charcotovou intermitentní horečkou způsobenou periodickou obstrukcí ductus choledochus), empyém žlučníku často spojený s litiázou, absces m. psoas - může vzniknout po perforaci střev, včetně komplikace Crohnovy choroby a také jako komplikace osteomyelitidy obratle či následek hematogenního rozsevu infekce.
K dalším patří abscesy malé pánve - jako komplikace divertikulitidy kolon, apendicitidy, zánětlivých postižení rekta či urogenitálního traktu, uroinfekty - perinefritický absces, obstrukce urotraktu, fokální pyelonefritida a intrarenální absces (časté jsou u diabetiků a také po zákrocích na urotraktu či ve spojení s urolitiázou), absces prostaty.
K ostatním lokalizovaným bakteriálním infekcím působícím teplotu nejasné etiologie patří afekce dutiny ústní - periapikální zubní abscesy s častými intermitentními febriliemi po jídle [10], sinusitida a zánět středouší, endoftalmitida (tyto 4 jmenované jsou vzácnými příčinami teploty nejasné etiologie - 1/200 nemocných). Je třeba zdůraznit také mnohdy velmi obtížně diagnostikovatelné osteomyelitidy - především obratlů či kloubních náhrad, často s velmi malými lokálními příznaky, u nichž mohou napomoci k diagnóze především radionuklidové metody (viz dále) a vyšetření zobrazením magnetickou rezonancí (MRI). Z dalších příčin stojí za teplotou nejasné etiologie také flebitidy - ať již periferní (z intravenózní aplikace, z flexil), nebo centrální (kanylová sepse, infikované elektrody pacemakeru), arteriitidy - například infikované aneuryzma nebo cévní protéza.
Generalizované, systémové infekce
Tyto můžeme rozdělit na infekce bakteriální, chlamydiové, mykoplazmové, rickettsiové, virové, parazitární a mykotické [3,11-14].
Bakteriální původce teploty nejasné etiologie dělíme na:
b) Mykobakteria: Mycobacterium tuberculosis, Mycobacterium bovis, Mycobacterium africanum, Mykobacterium microti
c) gramnegativní bakterie: salmonelózy (Salmonella enteritidis, Salmonella typhi), shigelóza, yersinióza, nemoci způsobené bordetelami, dále franciselami a brucelami (tyto patří mezi zoonózy), legionelóza
d) grampozitivní bakterie: stafylokokové, streptokokové a pneumokokové nákazy, infekce vyvolané korynebakteriemi, listerióza (zoonóza), spirochety: v našich podmínkách hlavně leptospiry a borrelie (lymeská borrelióza)
d) Zvláštní skupinu tvoří Chlamydia psittaci, Chlamydia trachomatis, Chlamydia pneumoniae, Mycoplasma pneumoniae a rickettsie - Coxiella burnetii a Bartonella henselae nebo Bartonella quintanaNečastějšími viry zapříčiňujícími teplotu nejasné etiologie, jsou CMV (cytomegalovirus) - s atypickou lymfocytózou, elevací jaterních aminotransferáz, lymfadenopatií, splenomegalií, EB virus (virus Epsteina-Baarové) - který způsobuje infekční mononukleózu, HIV (human immunodeficiency virus) - původce AIDS (teplota zde bývá spíše pro jeho infekční komplikace) a viry infekčních hepatitid A, B, C, vzácnější - polioviry, coxsackie, echoviry, adenoviry, arboviry, hantaviry.
Parazitární původce teploty nejasné etiologie lze rozdělit na:
a) protozózy - toxoplasmóza, amébóza, leishmaniáza, trypanozomóza, giardióza, trichomonóza, babesióza, malárie (často opomíjená příčina teplot cestovatele, i rok po návratu z krajiny kontaktu)
b) helmintózy - schistosomóza, larvární toxokaróza, trichinelóza, jaterní fasciolóza, cysticerkóza, hydatidóza, echinokokóza, filariózaMykotická onemocnění se většinou nevyskytují u klasické teploty nejasné etiologie, spíše u imunokompromitovaných jedinců - kandidóza, aspergilóza, kryptokokóza, kokcidioidomykóza, blastomykóza, histoplazmóza, mukormykóza, pneumocystóza (imunokompromitovaní jedinci).
Nádorová onemocnění
Tato můžeme rozdělit na hematologická onemocnění a solidní nádory [15]. První skupinu tvoří:
a) difuzní: leukemie akutní i chronické, myelodysplastický syndrom
b) fokální: lymfomy - Hodgkinův lymfom (Pell-Epsteinova horečka) a nehodgkinské lymfomy - problémem v diferenciální diagnóze může být chybění periferní lymfadenopatie, lymfadenopatie malá, nezřetelná normálními vyšetřovacími metodami, atypické lokalizace (např. vzácný intravaskulární obrovskobuněčný lymfom, projevující se jen jako FUO, rozmanitými kožními lézemi - noduly, plaky, petechiemi, purpurou a neurologickými příznaky, často bývá rozpoznán až na pitvě). Dále jsou to mnohočetný myelom a solitární plazmocytom, maligní histiocytóza - morbus Weber-Christian a zvláštností je hemofagocytární syndrom - který může být primární (genetická abnormita, projevuje se v novorozeneckém věku a je letální) a sekundární, který se pojí s řadou různých onemocnění (virovými, bakteriálními, parazitárními infekcemi a s maligními onemocněními). Z virů je nejčastěji jako příčina hemofagocytárního syndromu zmiňován EB virus, z bakterií a parazitů mykobakteria, mykoplazmata, pneumocystis, Escherichia coli, leishmanie, také ehrlichióza, psitakóza, brucelóza, toxoplazmóza, Lymeská borrelióza, u maligních onemocnění lymfomy, akutní lymfoblastická leukemie, karcinomy ovaria, nazofaryngu a žaludku. Klinickými projevy jsou febrilie, pancytopenie, hepatopatie, hepatosplenomegalie, koagulopatie a hemofagocytóza v kostní dřeni a ostatních částech retikuloendoteliáního systému.
Druhou skupinou jsou solidní nádory - nejčastěji Grawitzův karcinom (teplota bývá u 20 % nemocných, a u 15 % je dokonce prvním příznakem onemocnění), dále karcinom plic, ovaria, žaludku, jícnu, tlustého střeva, biliárního traktu, pankreatu, nazofaryngu, leiomyosarkom střev, jiné sarkomy, primární jaterní nádory (benigní i maligní), atriální myxom (s teplotou ve 30 % případů, s častými bolestmi svalů, kloubů, úbytkem na váze, únavou, embolickými příhodami a s diastolickým šelestem, často závislým na poloze, je však jen u 1/3 pacientů), k velmi vzácným patří gastrický neurinom, splenický hamartom a neuroblastom mozku.
Zajímavé jsou výsledky populační studie Henrika et al, dle níž po hospitalizaci pro teplotu nejasné etiologie je v prvním roce života 2-3krát vyšší riziko nově diagnostikovaného maligního onemocnění. Většina nádorů, hlavně hematologických malignit, je diagnostikována do 6 měsíců po propuštění, riziko je však zvýšené do 1 roka [16].
Neinfekční zánětlivá onemocnění - NIID (non-infectious inflammatory diseases)
Neinfekční zánětlivá onemocnění působící teploty nejasné etiologie dělíme na:
a) revmatická onemocnění
b) systémová onemocnění pojiva
c) vaskulitidy
Je třeba zdůraznit, že s věkem nad 50 let stoupá podíl nemocných, u nichž jsou příčinou teploty nejasné etiologie systémová onemocnění pojiva a vaskulitidy (více než 30 % všech případů).
Do skupiny revmatických onemocnění patří skupina revmatoidní artritidy, kam řadíme:
- Stillovu nemoc dospělých - vyskytující se nejčastěji ve věku 16-30 let, s hyperpyrexií nad 39,5 °C, myalgiemi, artralgiemi, leukocytózou, lymfadenopatií, splenomegalií a exantémem lososové barvy, objevujícím se při atakách teplot,
- revmatoidní artritidu - séropozitivní i séronegativní, se symetrickým postižením kloubů, s maximem na drobných kloubech rukou, s typickým vynecháním distálních interfalangeálních skloubení,
- Sjögrenův syndrom (sicca syndrom) - autoimunitní zánět žláz slinných, slzných, slizničních v traktu dýchacím a gastrointestinálním, někdy se symetrickou polyartritidou. Bývá buď samostatný, či jako součást jiného revmatického onemocnění, nejčastěji revmatoidní artritidy či systémového lupus erythematodes.
- poslední z této skupiny je Feltyho syndrom - onemocnění dospělých podobné Stillově chorobě dětí s polyartritidou, splenomegalií, leuko - a trombocytopenií a pelagroidními pigmentacemi.
Skupina spondylartritid je asociována s antigenem HLA B 27, který ale může být i negativní. Do ní patří ankylozující spondylatritida (teplota bývá v počátcích onemocnění či při vzplanutí choroby), psoriatická artritida, Reiterův syndrom (uretritida a konjunktivitida a artritida), artritidy spojené se střevními zánětlivými onemocněními (s morbus Crohn, colitis ulcerosa), Whipleova choroba (polyartritidy, sakroileitidy, malabsorpční syndrom), Behçetův syndrom (s ulceracemi dutiny ústní a genitálií, iriditidou, artritidou kloubů dolních končetin a s gastrointestinálními příznaky).
Zástupci systémových onemocnění pojiva jsou systémový lupus erythematodes, systémová sklerodermie, dermatomyozitida, smíšená nemoc pojiva (MCTD - Mixed Connective Tisue Disease), překryvné syndromy.
Do poslední skupiny vaskulitid [17] patří:
- Hortonova (obrovskobuněčná) arteriitida, která se vyskytuje nejčastěji u žen nad 50 let, s teplotami, s bolestí hlavy, hmatnou temporalní artérií, klaudikacemi žvýkacích svalů a s poruchami, někdy až úplnou ztrátou vizu. Sedimentace erytrocytů bývá více než 100 mm/h. Normální fyzikální nález na a. temporalis toto onemocnění nevylučuje, diagnózu potvrdí biopsie temporální arterie,
- polymyalgia rheumatica, je rovněž onemocnění častější u žen, v 6. a 7. dekádě života, charakterizované výraznými artralgiemi a myalgiemi (hlavně svalových pletenců končetin) až znemožňujícími abdukce v ramenou a chůzi nemocných, celkovými příznaky včetně subferilií a vysokou sedimentací erytrocytů, často přes 100 mm/h, svalové enzymy i EMG jsou normální, ve 30-40 % může být přítomna artritida. Typický je dramatický účinek malých dávek kortikoidů. Většina autorů předpokládá souvislost mezi revmatickou polymyalgií a temporální arteriitidou, při níž má symptomy revmatické polymyalgie asi 50 % postižených.
- Wegenerova granulomatóza - s postižením horních cest dýchacích a ledvin, která se projevuje nekrotizujícími granulomy v oblasti ORL či v plicním parenchymu, častá přítomnost cANCA protilátek (cytoplazmatické protilátky proti neutrofilům),
- polyarteriitis nodosa (PAN) - s multiorgánovým postižením a velmi polymorfním klinickým obrazem nezapadajícím do žádné nozologické jednotky, vyplývajícím z ischemického postižení dané oblasti. Setkáváme se u ní nejčastěji s mononeuritidou, myalgiemi, váhovým úbytkem, hypertenzí a poruchou funkce ledvin, bolestí varlat, livedem retikularis, pozitivitou B a C hepatitidy, typickým nálezem při angiografii a postižením malých a středních svalových artérií při biopsii.
- Takayasuova arteriitida - tzv. bezpulzová nemoc - postihující větve oblouku aorty,
- Kawasakiho syndrom - s febriliemi s kožním exantémem, někdy s artritidou, uretritidou, průjmem, iritací CNS, ve 2 % však může být smrtelný pro rozvoj koronární vaskulitidy, histologicky příbuzný s polyarteritis nodosa,
- Churg-Straussové vaskulitida - s eozinofilií, prchavými plicními infiltráty, s postižením periferního nervového systému (nejčastěji mononeuropatia multiplex), změnami v ORL oblasti a ANCA pozitivitou (jen ve 40 %),
- esenciální smíšená kryoglobulinemie - jež není spojena s maligním onemocněním jako je mnohočetný myelom či Waldenströmova choroba, v 90 % je spojena s hepatitidou C. Projevuje se purpurou, artritidou, periferní polyneuropatií a glomerulonefritidou,
- leukocytoklastická vaskulitida, tzv. Schnitzlerův syndrom - s febriliemi, bolestmi kostí s hyperostózou na RTG snímku a chronickou svědící urtikou,
- trombangitis obliterans - vaskulitida tepen dolních končetin, postihující muže, kuřáky, kolem 40. roku věku,
- hypersenzitivní vaskulitida - s kožními lézemi a febriliemi, často vznikající polékově,
- Coganův syndrom - s postižením vestibulo-kochleárního aparátu a intersticiální keratitidou, v počátku často s febriliemi a infekcí horních cest dýchacích či infekcí zubní, může být přítomno i postižení centrálního nervového systému (CNS), srdce, GIT, uzlin, plic,
- Goodpastureův syndrom - který je kombinací alveolární a glomerulární hemoragie, vyskytující se většinou u mladých mužů.
Je třeba zmínit ještě autoimunitní hepatitidu a nezařazená systémová onemocnění - zatím nediferencovaná, jež se časem rozvinou a umožní přiřazení k určité nozologické jednotce.
Ostatní příčiny
- Vaskulární onemocnění: nejčastěji trombóza či plicní embolie (až 50 % pacientů má teplotu, plicní příznaky nemusí být zřejmé, zvláště u sukcesivních plicních embolií). Otázka je, zda teplota souvisí s trombózou samotnou, nebo s procesem, který trombózu způsobil. Hematomy (obvykle v dutině břišní, jsou častější s přibývající chronickou antikoagulační léčbou), včetně akutního či chronického disekujícího aneuryzmatu (teploty s anamnézou hrudní či břišní bolesti) a intrakraniální hemoragie [3,18].
- Hemolytické anémie, hemolyticko-uremický syndrom a trombotická trombocytopenická purpura.
- Granulomatózní onemocnění, ke kterým řadíme Crohnovu chorobu, sarkoidózu, idiopatickou granulomatózu (onemocnění s granulomatózním postižením různých orgánů - nejčastěji jater, tzv. granulomatózní hepatitida), granulomatózní myozitida.
- Zánětlivá onemocnění gastrointestinálního traktu - divertikulitida, apendicitida, ulcerózní kolitida.
- Gynekologické záněty, například adnexitida.
- Nemaligní lymfoproliferativní onemocnění. K nim řadíme Castlemanovu chorobu (angiofolikulární hyperplazie lymfatických uzlin), která má lokalizovanou či multicentrickou formu [19,20], Kikuchiho-Fujimotovu nekrotizující lymfadenopatii [21], vyskytující se u Asiatek do 40 let s cervikální lymfadenopatií, febriliemi, někdy i hrudní či břišní lymfadenopatií, neutropenií a elevací jaterních testů, exantémem. Onemocnění spontánně ustupuje do 1-4 měsíců. Dále zánětlivý pseudotumor lymfatických uzlin - periferních, mediastinálních či retroperitoneálních uzlin s horečkou, hypergamaglobulinemií a anémií, opět většinou spontánně odeznívající.
- Poléková horečka, u které lze vysledovat většinou souvislost s podáním léku, která ale nemusí být vždy zřejmá, může být i po léku již dlouho podávaném. Obvykle začíná 1-3 týdny od počátku užívání léku a vymizí za 2-3 dny po odebrání léku. Vyvolávat horečku mohou skutečně všechny skupiny léků, nejčastější jsou uvedeny v tab. 2. Bývá často spojena s eozinofilií, vyrážkou, může být i hypotenze a leukocytóza.
- Endokrinologická onemocnění - hypertyreóza, subakutní tyreoiditida a velmi vzácně Addisonova choroba.
- Alkoholická hepatitida, u níž se dnes předpokládá, že příčinou horečky je spíše infekce a abstinenční příznaky, popisována je i cirhotická horečka.
- Smyšlená horečka, nejčastější u mladých žen, zdravě vypadajících, často zdravotnic, s polymorfními potížemi. Bývá manipulace s teploměrem, známky sebepoškozování, bývají udávané extrémní teploty nad 41 °C, které nejsou provázené tachykardií.
- Fabryho nemoc, střádací choroba (sfingolipidóza, defekt α-galaktosidázy). Hlavním příznakem je bolestivá neuropatie dlaní a šlapek a tzv. bolestivé krize mohou imitovat i apendicitidu či renální koliku, jsou spojeny s febriliemi. K dalším příznakům patří projevy kožní - angiokeratomy (rudé angiektazie na trupu a perineu), restrikční kardiomyopatie (arytmie, chlopenní dysfunkce), cévní onemocnění mozku, selhání ledvin (ze střádání lipidů).
- Idiopatická retroperitoneální fibróza, s abdominálními bolestmi, ileem [22].
- Mezenterická, též viscerální pannikulitida, se rovněž projevuje horečkou, abdominální bolestí, hepatopatií s ikterem, ascitem, úbytkem hmotnosti, může být i hmatný abdominální tumor, někdy se projeví jako náhlá příhoda břišní. Je považována za častý paraneoplastický syndrom při karcinomu či karcinoidu pankreatu, dělohy, lymfomech.
- Ischemická kolitida, spontánní peritonitida - především u starých lidí.
- Psychogenně vyvolaná teplota (je znám případ s febriliemi 40 °C) [23].
Tab. 2. Nejčastější léky působící horečku nejasného původu. 
Z ostatních vzácných příčin teploty nejasné etiologie byla popsána chronická neinfekční meningitida, amyloidóza, deficit vitaminu B12, lineární IgA dermatóza a chronický únavový syndrom, za nímž se často skrývá habituální hypertermie.
Specifické podskupiny klasické teploty nejasné etiologie
1. Starší nemocní
U starších nemocných je spektrum příčin teploty nejasné etiologie odlišné a příčina je také častěji odhalena. Nad 50 let stoupá především podíl nemocných se systémovým onemocněním pojiva a vaskulitidou (více než 30 % všech případů). Častá je zejména temporální arteriitida, tuberkulóza, plicní embolie, kolorektální karcinom, hematologické malignity a teplota poléková. Z těchto důvodů je na některých evropských pracovištích rutinně prováděna biopsie temporální arterie.
2. Epizodická teplota nejasné etiologie
Je definována jako teplota s minimálně 2 týdenními intervaly mezi jednotlivými atakami. Nejčastěji se jedná o infekční onemocnění, jako je prostatitida či cholangoitida, neadekvátně léčená infekční endokarditida či spondylitida. Z maligních onemocnění pak kolorektální karcinom a hematologické malignity. Epizodická teplota může doprovázet i Stillovu či Crohnovu chorobu, hypersenzitivní pneumonitidu, plicní embolii a Schnitzlerův syndrom. V diferenciální diagnóze musí být vždy zvažována i smyšlená a poléková horečka.
Periodická teplota, aftózní stomatitida, faryngitida a adenitida (PFAPA či FAPA) se vyskytují v dětství, v dospělosti nebyly popsány.
Zvláštní skupinu tvoří takzvané hereditární periodické horečnaté syndromy [24], jejichž detailnější rozbor by však přesahoval rámec tohoto sdělení (FMF, HIDS, TRAPS, MWS FCAS, PAPA, u nichž jsou známé enzymatické a imunologické defekty a jedná se především o problematiku dětského věku).
Nejčastější FMF - Familial Mediterranean fever, HIDS - hyper-immunoglobulin D and periodic fever syndrome, TRAPS - tumor necrosis factor receptor-1-associated periodic syndrome a Muckle-Wellsův syndrom (MWS), FCAS - Familial Cold Autoinflamatory syndrome, PAPA - aseptic arthritis, pyoderma gangrenosum, ackne.
FMF se vyskytuje mezi 20.-30. rokem, a je prakticky vždy přítomna serozitida (peritonitida, pleuritida, perikarditida). HIDS začíná již v ranném dětství (před 1. rokem života), abdominálním diskomfortem, průjmy, exantémem a cervikální lymfadenopatií. Typický TRAPS má silně pozitivní rodinnou anamnézu pro autozomálně dominantní dědičnost, delší dobu mezi febrilními atakami a postižení očí a testes. Muckleův-Wellsův syndrom je charakterizován kopřivkovitým exantémem a progresivní senzoneurální hluchotou a amyloidózou v pozdních stadiích. Nové poznatky o dědičnosti těchto syndromů umožnily diagnostikovat příčinu u nemocných trpících FUO i déle než 50 let. Navíc vedly u některých pacientů i k nalezení specifické terapie, například etanercept (rekombinantní solubilní receptor TNF) u TRAPS s dlouhodobou remisí.
S HIV-asociovaná, nozokomiální a neutropenická teplota nejasné etiologie
Oproti klasické teplotě nejasné etiologie je převaha infekční, nádorové či léky indukované etiologie. Rozdíl je i v razantnosti léčby díky ohrožení imunokompromitovaných nemocných.
Diagnostický postup
Diagnostický postup vyšetřování teploty nejasné etiologie má 4, respektive 5 stupňů. Po provedení každého z nich je třeba výsledky vyhodnotit, a pokud nalezneme „klíč k případu“, pokračujeme v přímém vyšetřování podezřelé diagnózy, jinak postupujeme k následujícím krokům algoritmu.
Diagnostická strategie musí zahrnovat:
a) zvážení možné příčiny teploty nejasné etiologie vzhledem k věku nemocného, pohlaví, trvání teplot, celkovému stavu nemocného
b) diagnostickou validitu testů (sérologické a imunologické testy mají často falešně pozitivní výsledky)
c) zvážení diskomfortu, rizika a též cenu prováděných vyšetření
d) především je třeba vždy vycházet z pečlivé anamnézy, precizního objektivního vyšetření a základních laboratorních testů.
I. stupeň vyšetřování
Anamnéza
V anamnéze se ptáme na profesi (práce se zvířaty - antropozoonózy, práce v kanalizaci - zoonózy, parazité, práce ve zdravotnictví - hepatitida B, C, HIV, práce v lese - borrelióza), hobby (myslivost – zoonózy, cestování - malárie, jiní tropičtí parazité), zvířata (kočky - toxoplazmóza, larvární toxokaróza, papoušci, jiní ptáci - ornitóza, psitakóza, jiná domácí zvířata - dobytek - atypické mykobakteriózy).
Ptáme se na léky, které pacient užívá, zvláště nově, na sexuální orientaci (homosexuální), na záněty očí (iridocyklitidy, konjunktivitidy v rámci revmatických onemocnění), kožní změny, fotosenzitivitu (psoriáza, vaskulitidy, jiná revmatická onemocnění), na průjmy (Crohnovu chorobu, colitis ulcerosa) a záněty kloubů (lokalizace, symetrie, asymetrie), bolesti sakroiliakálního skloubení. Důležitý je i dotaz na úbytek váhy.
Fyzikální vyšetření
Všímáme si kožních změn (typických pro infekční, revmatická onemocnění či paraneoplastické příznaky), kloubních změn (akutní synovitidy, deformity), tvaru, bolestivosti a pohyblivosti páteře, očí (iridocyklitidy, konjunktivitidy, sicca syndromu u revmatických onemocnění), uzlinového syndromu (lokalizace, velikosti, konzistence, bolestivosti, etiologicky zánětlivá, revmatická i nádorová onemocnění).
Při vyšetření srdce hledáme šelesty u chlopenních vad při revmatických, zánětlivých i nádorových onemocněních, plic (pneumonický syndrom, krepitus u plicní fibrózy, výpotky), pozorně vyšetříme játra, slezinu - zvětšení orgánů při zánětlivých, nádorových i revmatických onemocněních.
Velkou pozornost věnujeme i vyšetření prsů, rekta a genitálií u mužů, pro možnost odkrytí nádorových onemocnění.
Laboratorní vyšetření
Sedimentace erytrocytů - FW za 1 a 2 hodiny [25,26], krevní obraz KO + diferenciální bílý obraz krevní.
Biochemické vyšetření séra - urea, kreatinin, sodík, draslík, chloridy, kalcium, magnezium, bilirubin, alaninaminotransferáza (ALT), aspartátaminotransferáza (AST), glutamylaminotransferáza (GMT), alkalická fosfatáza (ALP), laktátdehydrogenáza (LD), kreatinkináza (CK), amyláza (AMS), albumin, celková bílkovina (CB), glykemie, moč chemicky + sediment.
Orientační imunologické vyšetření - C-reaktivní protein (CRP), revmatoidní faktor (RF), antistreptolyzin-O (ASLO), LATEX fixační test, RF, antinukleární faktor (ANA).
Koagulogram - protrombinový čas (Quick, INR), aktivovaný parciální tromboplastinový čas (aPTT) - prodloužené aPTT často u antifosfolipidového syndromu, doprovází hlavně revmatická onemocnění, fibrinogen, D-dimery - trombózy, plicní embolie, etanol gelifikační test (EGT) - pozitivní u diseminované intravaskulární koagulopatie, antitrombin III (AT III). Ferritin - vysoký u JRA dospělých, spolu s monocytózou u preleukemie/myelodysplastického syndromu.
Kultivační vyšetření - hemokultury aerobní i anaerobní - v rozdílné dny, celkem 3krát, nejlépe v době vzestupu teploty nad 38 °C a při třesavce, kultivace moči, kultivace stolice 3krát, kultivace stěru z hrdla, nosu, sputa pokud lze - ráno nalačno.
Pomocná vyšetření
Zadopřední skiagram hrudníku nebo skiagram hrudníku vleže - šíře srdečního stínu, mediastina, infiltrace plicního parenchymu.
Elektrokardiogram - arytmie jako projev myokarditidy, známky perikardiálního výpotku, plicní embolie.
Ultrazvuk (USG) břicha - infekční fokusy, hepatosplenomegalie, uzlinový syndrom, nádory.
I. stupeň vyšetření by měl být proveden během 1 - 3 pracovních dnů! Pokud byl nalezen ,,klíč k případu“ a máme tedy podezření na nějaké onemocnění ze skupiny infekčních, nádorových, revmatických či jiných, dáme se cestou přímého vyšetření suspektní diagnózy. Pokud nebyl nalezen ,,klíč k případu“, pokračujeme ve II. stupni vyšetřování.
II. stupeň vyšetřování
Vyloučení infekčních fokusů
Sem řadíme vyšetření zubní včetně panoramatického snímku zubů, dále otorinolaryngologické (ORL) vyšetření včetně RTG snímku paranazálních dutin, echokardiografii - transtorakální či transezofageální echokardiografii (TEE) - vždy při podezření na endokarditidu. U žen gynekologické vyšetření s transvaginální ultrasonografií.
Mantoux II (kožní test)
Řadíme se i ev. nové vyšetřovací možnosti - QuantiFERON-TB, QFN Gold a T SPOT-TB testy
PCR diagnostika tuberkulózy (polymerázová řetězová reakce)
Pomocí PCR k identifikaci tuberkulózy lze vyšetřovat sputum či BALT [27-29]. Lze vyšetřit případně moč, sputum, výtěr z laryngu, materiál z abscesu či kostní dřeň - pokud je materiál dostupný a vhodný.
Kultivační vyšetření tuberkulózy
Vyšetřujeme především sputum (alespoň 5krát), lze vyšetřit případně výtěr z laryngu, moč, materiál z bronchoalveolární laváže, abscesu či kostní dřeň - opět pokud je materiál dostupný a vhodný.
Sérologická vyšetření (protilátky proti původci onemocnění)
Sérologie virových onemocnění - HIV, CMV, EBV, hepatitidy A, B, C (elevace jaterních transamináz). Z dalších protilátky proti Toxoplasma gondii, Yersinia enterocolitica, Salmonella enteritidis, Borrelia burgdorferi, Borrelia garnii, Borrelia afzelii.
Další sérologická vyšetření dle anamnézy a dalšího podezření
- protilátky proti brucelám (Brucella abortus, Brucella melitensis a další) - kontakt se zvířaty či mlékem,
- RRR (rychlá reaginová reakce) - sérologie lues,
- protilátky proti Coxiella burnetti (zoonóza) - při podezření na Q-horečku,
- protilátky proti Chlamydia psittaci, Chlamydia trachomatis, Chlamydia pneumoniae - jen u respiračních příznaků,
- protilátky proti Legionella sp. a Mycoplasma pneumoniae - jen u pacientů s respiračními příznaky.
Vyšetření antigenů
Aspergilový antigen v krvi a BALT, pneumokokový a legionelový v moči, vyšetřujeme rovněž jen při podezření na tuto etiologii.
PCR diagnostika dalších patogenů
V současnosti se dále PCR diagnostika používá např. k identifikaci Pneumocystis jiroecii a Mycoplasma pneumonie a Chlamydia pneumoniae. Vyšetření provádíme opět jen při příznacích vedoucí nás k možnosti této etiologie.
Vyšetření na parazity - jen při pozitivní epidemiologické anamnéze (cestování)
- malárie - nátěr na sklíčko, amébóza, leishmaniáza, schistozomóza,
- soubor ,,tkáňových helmintóz“ tvoří larvální toxokaróza, trichinelóza, jaterní fasciolóza, cysticerkóza, hydatidóza, filarióza.
Imunologická vyšetření
Provádíme u všech pacientů s podezřením na systémové onemocnění pojiva či revmatický syndrom, základní jsou v I. stupni vyšetřovacího algoritmu.
- ENA/anti ENA - extrahovatelné jaderné protilátky, anti-ds-DNA - protilátky proti nativní DNA, anti-ss-DNA - protilátky proti jednovláknové DNA - při podezření na systémový lupus erytematodes, ANCA - protilátky proti neutrofilům (nejčastěji u vaskulitid), HLA-B27 - při podezření na onemocnění ze skupiny spondylartritid.
Další testy již neděláme paušálně, jen při vysloveném podezření na určité systémové onemocnění. U systémových onemocnění je nutné naplnění řady kritérií, nejen pozitivita například následujících testů, jejichž negativita navíc systémové onemocnění nevylučuje:
- imunologický panel - nejdůležitější (anti SCl 70, anti Jo, anti Ro, anti U1RNP),
- složky komplementu C3 a C4, CIK - cirkulující imunokomplexy, kryoglobulin, IgD - u intermitentní horečky.
Funkční vyšetření ledvin
Provádíme nejčastěji při podezření na systémové onemocnění pojiva, a to glomerulární filtraci a resorpci, proteinurii za 24 hodin, Hamburgerův sediment - při patologickém základním močovém sedimentu (sběr moče za 3 hodiny) a erytrocyty v zástinu - při erytrocyturii.
Funkční vyšetření plic včetně difuze
Je nápomocné při sarkoidóze, alergické alveolitidě, vaskulitidách či jiných revmatických syndromech s plicním postižením, ev. miliární TBC a jiných infekcích.
Endokrinologické testy
FT 4 (volný tyroxin), TSH (tyreotropní hormon), protilátky proti mikrozomům štítné žlázy, tyreoglobulinu - vyloučení hypertyreózy, tyreoiditidy - až ve II. st., řídká příčina teploty nejasné etiologie. Výjimečně odpady kortizolu za 24 hodin v moči (test na morbus Addison).
Nádorové markery
AFP (α-fetoprotein), CEA (karcinoembryonální antigen), CA 19-9, CA 15-3, CA 125, β-2-mikroglobulin, PSA (prostatický specifický antigen). Uvedené nádorové markery (vyjma PSA) mohou být zvýšené i u těžkého zánětu.
Imunoelektroforéza séra a moče
Vyšetření používáme k vyloučení monoklonality.
Stolice na okultní krvácení
Provádíme vždy 3krát, u podezření na nádorové či zánětlivé onemocnění gastrointestinálního traktu.
Zobrazovací metody
Základní vyšetření viz I. stupeň a v II. stupni k vyloučení infekčních fokusů:
- RTG páteře, k vyloučení ev. metastického procesu, myelomu (zde RTG celého skeletu), postižení při revmatických syndromech, rtg sakroiliakálního skloubení (u skupiny spondylartritid se sakroileitidou), rtg rukou - především u revmatoidní artritidy,
- CT (computed tomography) mediastina (s kontrastem),
- CT břicha a malé pánve (s kontrastem) - k vyloučení uzlinového syndromu, nádoru, abscesu, jiných patologií,
- NMR (nukleární magnetická rezonance) - k objasnění příslušného podezřelého nálezu.
Další vyšetření
Následující vyšetření provádíme pouze tehdy, mohou-li přispět k objasnění diagnózy. Patří sem:
- HRCT plic (high resolution computed tomography) - při podezření na intersticiální plicní proces,
- CT mozku - při podezření na proces v CNS (nádor a hemoragie může být zdrojem FUO),
- jiná, ev. speciální rtg vyšetření (např. intravenózní urografie - IVU, ezofagografie, polykací akt, bronchografie při podezření na bronchopleurální pištěl) - jen pokud nám ukazuje vyšetřování na možný přínos těchto vyšetření,
- scintigrafie kostí - při podezření na kostní proces,
- sonografie temporálních artérií - při podezření na temporální arteriitidu.
II. stupeň by měl být proveden a zhodnocen v prvních 14 pracovních dnech!
III. stupeň vyšetřování
Endoskopické vyšetření gastrointestinálního traktu (GIT) + enteroklýza
Tato vyšetření provádíme, i když GIT příznaky nejsou přítomny, a to k vyloučení zánětlivého či nádorového postižení trávicí trubice. V případě, že jsou přítomny nějaké příznaky postižení GIT, provádíme příslušná endoskopická vyšetření již ve II. stupni vyšetřování. Patří sem gastroskopie, rektoskopie, kolonoskopie, ERCP - endoskopická retrográdní cholangiopankreatografie.
Dýchací trakt vyšetřujeme flexibilní bronchoskopií včetně cytologických, ev. histologických odběrů a provádíme bronchoalveolární laváž (BAL) ke komplexnímu mikrobiologickému vyšetření u příznaků postižení dýchacích cest a plic [27-29].
Elektromyografie (EMG), elektroencefalografie (EEG)
EMG - vlastní výsledek většinou nevede ke stanovení konečné diagnózy, ale s ostatními příznaky a nálezy může k jejímu stanovení přispět, elektroencefalografie může být přínosná, neboť se výjimečně může atypická epilepsie manifestovat nejasnou teplotou.
Punkční biopsie podezřelého orgánu či aspirace
Mohou být samozřejmě již součástí předchozích stupňů vyšetření.
Patří sem sternální punkce, trepanobiopsie - při změnách krevního obrazu, podezření na hematologické onemocnění, včetně imunofenotypizačního a cytogenetického vyšetření. Dále extirpace uzliny s histologickým vyšetřením a komplexním mikrobiologickým vyšetřením včetně kultivačního vyšetření k identifikaci Mycobacterium tuberculosis.
U uzlinového syndromu, včetně flowcytometrického vyšetření, aspirace pleurálního výpotku, ascitu s biochemickým, cytologickým vyšetřením, komplexním kultivačním včetně kultivačního vyšetření k identifikaci Mycobacterium tuberculosis a ev. vyšetřením nádorových markerů. U podezření na nádorovou infiltraci jater (u lymfomu, solidního tumoru, při hemoblastóze), na granulomatózní hepatitidu, ev. autoimunitní hepatitidu při systémových onemocněních pojiva či cirhózu jater provádíme jaterní biopsii. Biopsii ledviny indikujeme při podezření na renální postižení při systémovém onemocnění pojiva - indikací je snížení renálních funkcí a proteinurie již nad 500 mg/24 hodin či patologický Hamburgerův test.
Punkční biopsie sleziny se neprovádí často, je riziková a nebývá moc přínosná. Kompletní diagnostická splenektomie se provádí u splenomegalie, k vyloučení nádorové infiltrace, granulomatózního či jiného zánětlivého postižení po pečlivém zvážení, zda důsledky asplenismu nepřeváží přínos diagnostického výkonu.
Další vyšetření provádíme jen v případech, kdy se domníváme, že mohou přispět k objasnění diagnózy: biopsie arteria temporalis (u podezření na Hortonovu arteriitidu), biopsie kůže (při podezření na revmatické onemocnění), biopsie svalu a nervus suralis (nejčastěji u revmatických syndromů), lumbální punkce s aspirací mozkomíšního moku (podezření na postižení CNS).
Radioizotopové zobrazovací metody
Tato vyšetření slouží k odhalení zánětlivých ložisek zejména infekčního původu (abscesy), jsou vhodná i pro odhalení jiných typů zánětů - například vaskulitid velkých cév, granulomatózních zánětů, a také nádorových onemocnění [30-34].
Patří sem:
- 18F-FDG-PET - pozitronová emisní tomografie (Fluorodeoxyglucose positron emission tomography), jejímž principem je zobrazení míst hypermetabolizmu glukózy, který vykazuje většina nádorových tkání, ale i některé typy zánětů - zejména granulomatózní (obr. 1). často odhalí infekční či neinfekční zánětlivé ložisko (například absces, vaskulitidu velkých cév, infekt cévních a kloubních náhrad, granulomatozní zánět) a nádor. Užitečnost PET v odhalení příčiny teploty nejasné etiologie je v literatuře uváděna mezi 40-70 %. Novější přístroje jsou již konstruovány jako kombinace CT a PET přístroje, takže je přesně lokalizováno ložisko se zvýšenou akumulací fluorodeoxyglukózy.
- Celotělová scintigrafie se značenými leukocyty 99mTc-HMPAO-WBC, ev. antigranulocytárními monoklonálními protilátkami nebo jejich fragmenty - jejím principem je zobrazení migrace značených leukocytů do zánětu nebo ev. kumulace leukocytů pomocí monoklonálních antigranulocytárních protilátek nebo jejich fragmentů značených 99mTc. Proto je indikována při podezření na zánět bakteriální etiologie, zejména u abscesů a osteomyelitidy (v této indikaci i s třífázovou scintigrafií skeletu).
- Gáliová scintigrafie 67Ga nyní prakticky přestává mít opodstatnění, a to pro svou malou rozlišovací schopnost zobrazení, vysokou radiační zátěž a dlouhou dobu vyšetření - až 4 dny.
Obr. 1. PET sken trupu – muž 30 let, vyšetřován pro FUO. 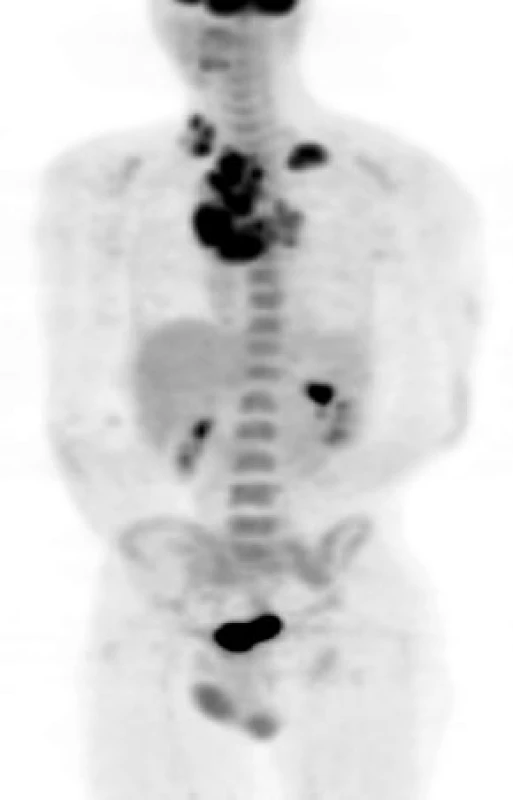
Akumulace radiofarmaka zřejmá v mediastinu, v obou nadklíčcích a na bázi krku vpravo, histologicky ověřeno jako morbus Hodgkin (zapůjčil MUDr. Z. Řehák, MOÚ Brno). IV. stupeň vyšetřování
Posledním krokem je diagnostická laparoskopie/tomie [35], kterou provádíme z poslední indikace, po vyčerpání všech možností a pouze u podezření na možnost přispění této metody k odhalení diagnózy (explorace neznámých útvarů dutiny břišní diagnostikovaných zobrazovacími metodami).
V. stupeň vyšetřování
Platí, pokud je diagnóza stále nejasná.
Vývoj
Čekáme a sledujeme vývoj onemocnění (tzv. strategie „watch & wait“), důležité je opakované doplňování anamnézy a opakované objektivní i laboratorní vyšetření.
Terapeutické testy
Tyto tesy mají opodstatnění pouze, když teplota či jiné příznaky ovlivňují významně kvalitu života nemocného nebo kde je pacient skutečně ohrožen na životě.
Lze podávat antibiotika - antimykotika - antituberkulotika - nesteroidní antiflogistika - kortikosteroidy.
MUDr. Andrea Křivanová, Ph.D.
www.fnbrnocz
e-mail: akrivan@volny.cz
Doručeno do redakce: 22. 9. 2006
Přijato po recenzi: 29. 11. 2006
Zdroje
1. Durack DT, Street AC. Fever of unknown origin - reexamined and redefined. Curr Clin Top Inf Dis 1991; 11 : 35-51.
2. Petersdorf RG, Beeson PB. Fever of unexplained origin: report on 100 cases. Medicine 1961; 40 : 1-30.
3. Knockaert DC, Vanderschueren S, Blockmans D. Fever of unknown origin in adults: 40 years on. Journal of Internal Medicine 2003; 253 : 263-275.
4. Barbado FJ, Vázquez JJ, Peňa JM et al. Pyrexia of unknown origin: changing spectrum of diseases in two consecutive series. Postgrad Med J 1992; 68 : 884 - 887.
5. Knockaert DC Diagnostic strategy for fever of unknown origin in the ultrasonography and computed tomography era. Acta Clinica Belgica 1992; 47 : 100-116.
6. Kleijn EMHA, Van der Meer JWM Fever of unknown origin (FUO): report on 53 patients in a Dutch university hospital. The Netherlands Journal of medicine 1995; 47 : 54-60.
7. Kleijn EMHA, Van der Meer JWM. Inquiry into the diagnostic workup of patients with fever of unknown origin. Netherlands Journal of medicine 1997; 50 : 69-74.
8. Mourad O, Palda V, Detsky A. A comprehensive Evidence-Based Approach to Fever of Unknown Origin. Arch Intern Med 2003; 163 : 545-551.
9. Dermott MC, Frenkel M. Hereditary periodic fever syndromes. Netherlands Journal of Medicine 2001; 59 : 118-125.
10. Siminoski K. Persistent Fever Due to Occult Dental Infection: Case Report and Review. Clinical Infectious Diseases 1993; 16 : 550-554.
11. Beneš J, Veselý J, Žáčková M et al. Horečka z kočičího škrábnutí: málo známý původce uzlinového syndromu. Klin mikrobiol inf lék 2003; 9 : 22-25.
12. Gubler JGH, Wuest J, Oneta C et al. Die Sepsis durch Fusobacterium necrophorum: das wiederentdeckte Syndrom der Postangina-Sepsis Lemierre ung anderre Manifestationem. Schweiz med Wschr 1990; 120 : 440-445.
13. Motáň J, Opatrný K, Beneda S et al. Pět případů leptospirozy na I. interní klinice v Plzni v roce 1987. Prakt lék 1989; 69 : 705-707.
14. Pejčoch M. Hantaviry a nákazy jimi vyvolávané. Klin mikrobiol inf lék 2003; 9 : 4-11.
15. Adam Z, Vorlíček J et al. Hematologie II: Přehled maligních hematologických nemocí. Praha: Grada Publishing 2001.
16. Sorensen HT, Mellemkjaer L, Skriver MV et al. Fever of unknown origin and cancer: a population based study. Lancet Oncol 2005; 6 : 851-855.
17. Guillevin L, Lhote F. Classification and Management of Necrotising Vasculitides. Drugs 1997; 53 : 805-816.
18. Weingarden SI, Belen J. Tromboembolic Disease Presenting as Fever in Spinal Cord Injury. Arch Phys Med Rehabil 1987; 68 : 176-177.
19. Phatak PD, Janas JS, Sham RL. Disorders that resemble lymphoma. Amer J Hematol 1997; 68 : 63-68.
20. Tothová E, Fričová M, Sokol L. Castlemanova choroba. Hematologia a transfuziologia, Bratislava 1/93, 19-26.
21. Norris AH, Krasinskas AM, Salhany KE et al. Kikuchi-Fujimoto Disease: A Benign Cause of Fever and Lymphadenopathy. The American Journal of Medicine 1996; 101 : 401-405.
22. Murayama T, Imoto S, Ito M et al. Mesenteric Fibromatosis Presenting as Fever of Unknown Origin. The American Journal of Gastroenterology 1992; 87 : 1503-1505.
23. Timmerman RJ, Thompson J, Noordzij HM et al. Psychogenic periodic fever. Netherlands Journal of Medicine 1992; 41 : 158-160.
24. Rosenwolff A, Kreth HW, Hofmann S et al. Periodic fever (TRAPS) caused by mutations in the TNF alpha receptor 1 (TNFRSF1A) gene of three German patients. European Journal of Haematology 2001; 67 : 105-109.
25. Mayer J, Pospíšil Z. Mechanismus sedimentace erytrocytů - víme dnes více než Robin Fahraeus? Vnitř Lék 1993; 39 : 604-612.
26. Mayer J. Jakou informaci nám poskytuje vyšetření sedimentace červených krvinek? Vnitř Lék 1988; 34 : 74-81.
27. Mayer J, Skřičková J, Vorlíček J et al. Využití bronchoalveolárnílaváže pro diagnostiku plicních komplikací u nemocných s porušenou imunitou. Vnitř Lék 1994; 40 : 179-183.
28. Skřičková J, Mayer J, Vorlíček J Pulmonary Infiltrate Etiology in Leukemic Patients with Fever. In: Kláštersky JA: Febrile Neutropenia. 103-106. Springer-Verlag Berlin, Heidelberg, New York, 1997.
29. Skřičková J, Mayer J, Vorlíček J et al. Využití bronchoalveolární laváže v diagnostice infekčního postižení plic u imunokompromitovaných nemocných. Remedia – Klinická mikrobiologie 1999; 3 : 80-86.
30. Řehák Z, Fryšáková L, Tichý T et al. Detekce temporální arteritidy pomocí 18F-FDG PET. Čes Radiol 2006; 60 : 234-238.
31. Řehák Z, Fojtík Z, Staníček J et al. 18F-FDG PETv diagnostice vaskulitid velkých cév. Vnitř Lék 2006; 52 : 1037-1044.
32. Jarůšková M, Bělohlávek O. Role of 18F -FDG-PET and PET/CT in the diagnosis of prolonged febrile states. Eur J Nucl Med Mol Imaging 2006; 33 : 158-165.
33. Knockaert DC, Mortelmans LA, De Roo MC et al. Clinical Value of Gallium-67 Scintigraphy in Evaluation of Fever of Unknown Origin. Clinical Infectious Disease 1994; 18 : 601-605.
34. Blockmans D, Knockaert D, Maes A et al. Clinical Value of [18F] fluoro-Deoxyglucose Positron Emission Tomography for Patients with Fever of Unknown Origin. Clinical Infectious Disease 2001; 32 : 191-196.
35. Takahashi T, Herrera M, Onuma L et al. Diagnostic laparotomy in fever of unknown origin. Rev Invest Clin 1991; 43 : 25-30.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek Pankreatikopleurální píštěleČlánek Indrák K et al. Hematologie.
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2007 Číslo 2- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Přínos perorálního semaglutidu pro pacienty s DM 2. typu v ordinaci praktického lékaře
- Neuropatie u diabetu: Proč ji nepřehlédnout a kdy myslet i na deficit vitaminů B?
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
-
Všechny články tohoto čísla
- Pankreatikopleurální píštěle - editorial
- Chirurgická ablace fibrilace síní: budoucnost kardiochirurgie? - editorial
- Reziduální echokardiografické nálezy a NT-proBNP u asymptomatických dospělých pacientů po radikální korekci Fallotovy tetralogie
- Vliv sekundárního zavedení ePTFE potahovaného stentu na udržení průchodnosti TIPS
- Nízkodávkovaný talidomid u refrakterního a relabujícího mnohočetného myelomu
- Pankreatikopleurální píštěle
- Paradoxní embolizace při foramen ovale patens u potápěčů: možnosti screeningu
- Klinicky manifestní gastrointestinální krvácení u koronarografovaných nemocných
- Dlouhodobá účinnost chirurgické kryoablace chronické fibrilace síní provedené při operaci pro závažnou mitrální regurgitaci
- Dysfunkce transjugulární intrahepatální portosystémové spojky (TIPS) a její řešení
- Enkapsulující peritoneální skleróza
- Teplota nejasné etiologie: příčiny a diagnostický postup
- Doporučení pro diagnostiku a léčbu dyslipidemií v dospělosti, vypracované výborem České společnosti pro aterosklerózu
- Dialog hematologa a internisty: problém specializace a informací v medicíně
- Kalita Z et al. Akutní cévní mozkové příhody. Diagnostika, patofyziologie, management.
- Safar ME, O’Rourke MF (eds). Arterial stiffness in hypertension.
- Veselka J et al. Hypertrofická kardiomyopatie a příbuzná témata.
- Válek V, Kala Z, Kiss I et al. Maligní ložiskové procesy jater. Diagnostika a léčba včetně minimálně invazivních metod.
- Krajsová I. Melanom. Klasifikace, diagnostika, terapie, prevence.
- Tesař V, Schück O et al. Klinická nefrologie.
- Klener P et al. Propedeutika ve vnitřním lékařství.
- Goldberg E. Paradox moudrosti. Jak být duševně výkonnější, přestože mozek stárne.
- Štejfa M et al. Kardiologie. 3. přepracování a doplněné vydání.
- Indrák K et al. Hematologie.
- Šafránková A, Nejedlá M. Interní ošetřovatelství I a II.
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Teplota nejasné etiologie: příčiny a diagnostický postup
- Doporučení pro diagnostiku a léčbu dyslipidemií v dospělosti, vypracované výborem České společnosti pro aterosklerózu
- Enkapsulující peritoneální skleróza
- Dlouhodobá účinnost chirurgické kryoablace chronické fibrilace síní provedené při operaci pro závažnou mitrální regurgitaci
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



