-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Klinický případ: Folikulárně vázané makulopapuly a pustuly v obličeji
Autoři: L. Lacina; P. Velčevský; M. Kojanová; M. Šlajsová; J. Štork
Působiště autorů: Dermatovenerologická klinika 1. LF UK a VFN, Praha přednosta prof. MUDr. J. Štork, CSc.
Vyšlo v časopise: Čes-slov Derm, 83, 2008, No. 2, p. 81-83
Kategorie: Repetitorium
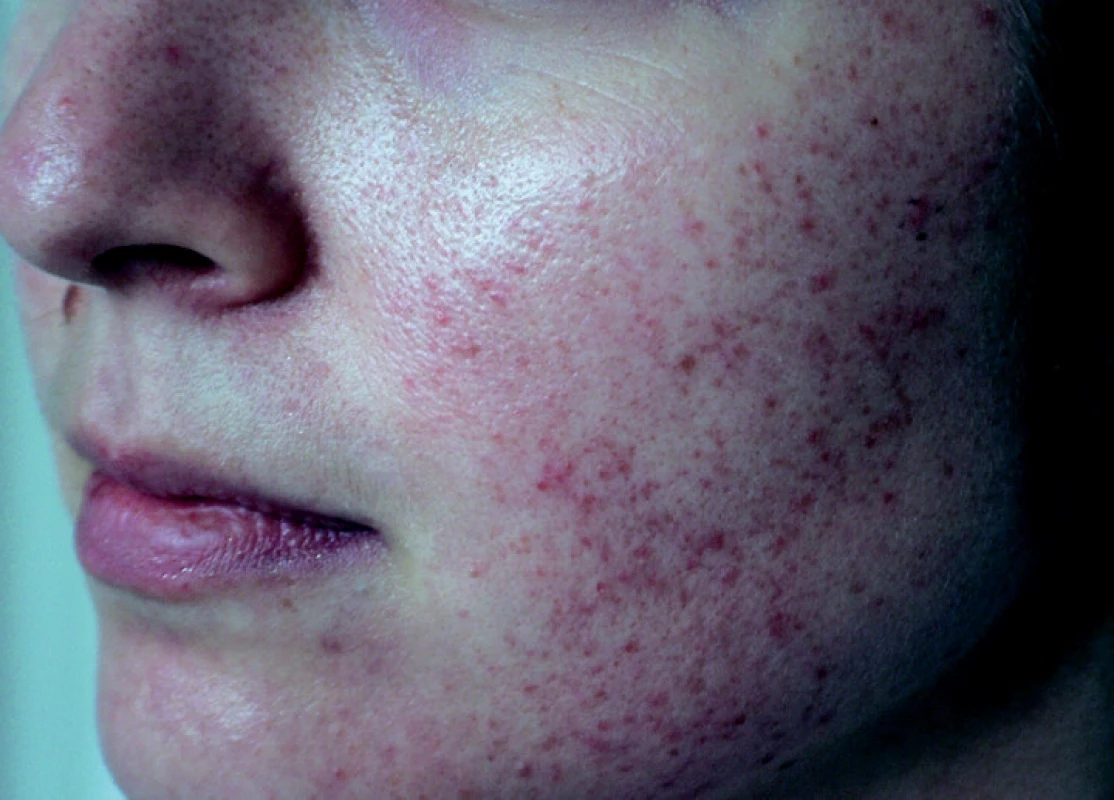
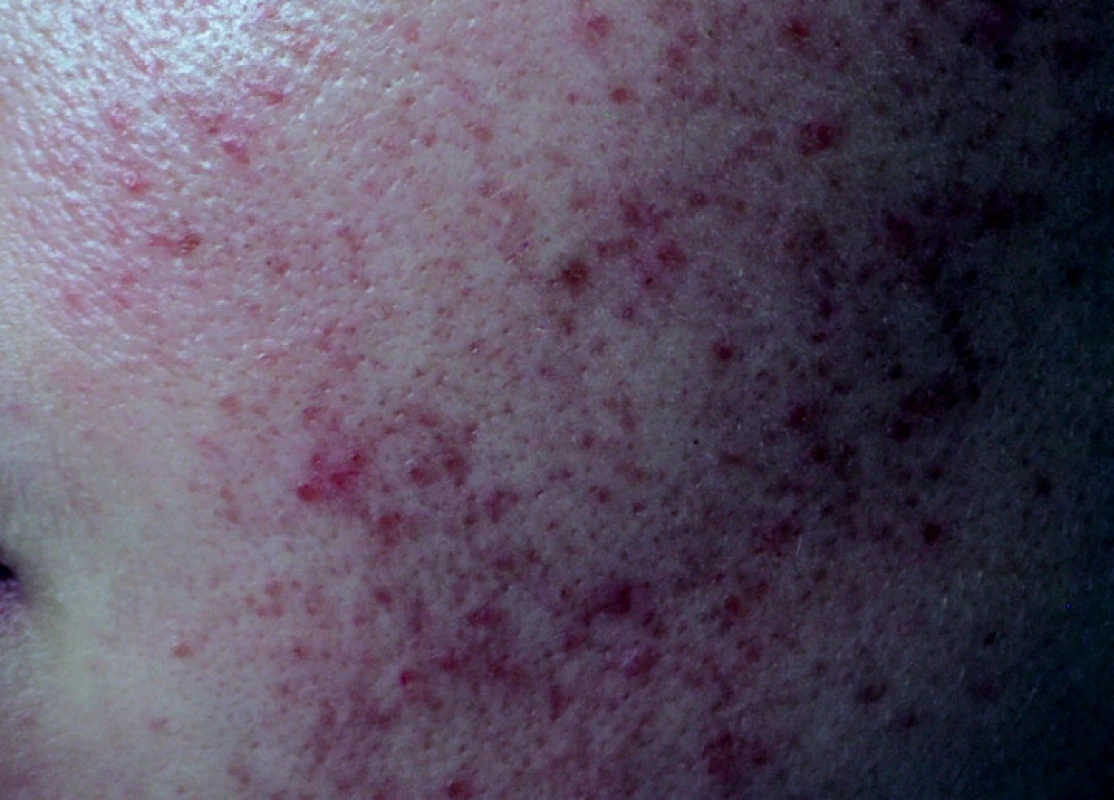
K vyšetření na naše pracoviště byla ze spádové dermatologické ambulance odeslána 27letá žena. Rodinná anamnéza této pacientky byla nevýznamná. V osobní anamnéze pacientka pouze uváděla sledování na ORL a gynekologii pro opakované bakteriální infekce. Systémové léky pacientka neužívala žádné, pouze při gynekologických obtížích (fluor vaginalis) užívala lokálně vaginální tablety s obsahem Lactobacillus acidophillus a estriolu. Pacientka se dostavila na vyšetření pro asi 10 let trvající tvorbu mírně svědivých papul, které se objevily nejprve na tvářích, později i jinde na obličeji. Projevy nemocná ošetřovala jednak kosmetickými přípravky určenými pro acne vulgaris, jednak ve snaze urychlit hojení se snažila o expresi hnisavých lézí. V průběhu let došlo pouze jedenkrát k několikatýdenní úplné remisi v období, kdy pacientka pobývala v letní sezóně dlouhodobě v horách. Jiné vlivy ročních období nepozorovala. Spádovou dermatologii vyhledala až po delší době, když peelingové dostupné prostředky nevedly k výraznému zlepšení stavu. Léčba lokálně aplikovanými antibiotiky (erytromycin) nevykazovala rovněž plně uspokojivý efekt. Při vyšetření byly zastiženy na tvářích, zejména nad jařmovými oblouky, a čele bodovité folikulárně vázané drobné erytematózní makulopapuly a papulopustuly. Místy byly patrné i vklesliny charakteru drobných jizev (obr. 1, 2). Byla provedena probatorní biopsie z jednoho projevu (označeného 4 tečkami na obr. 1 a 2).
Histologický nález
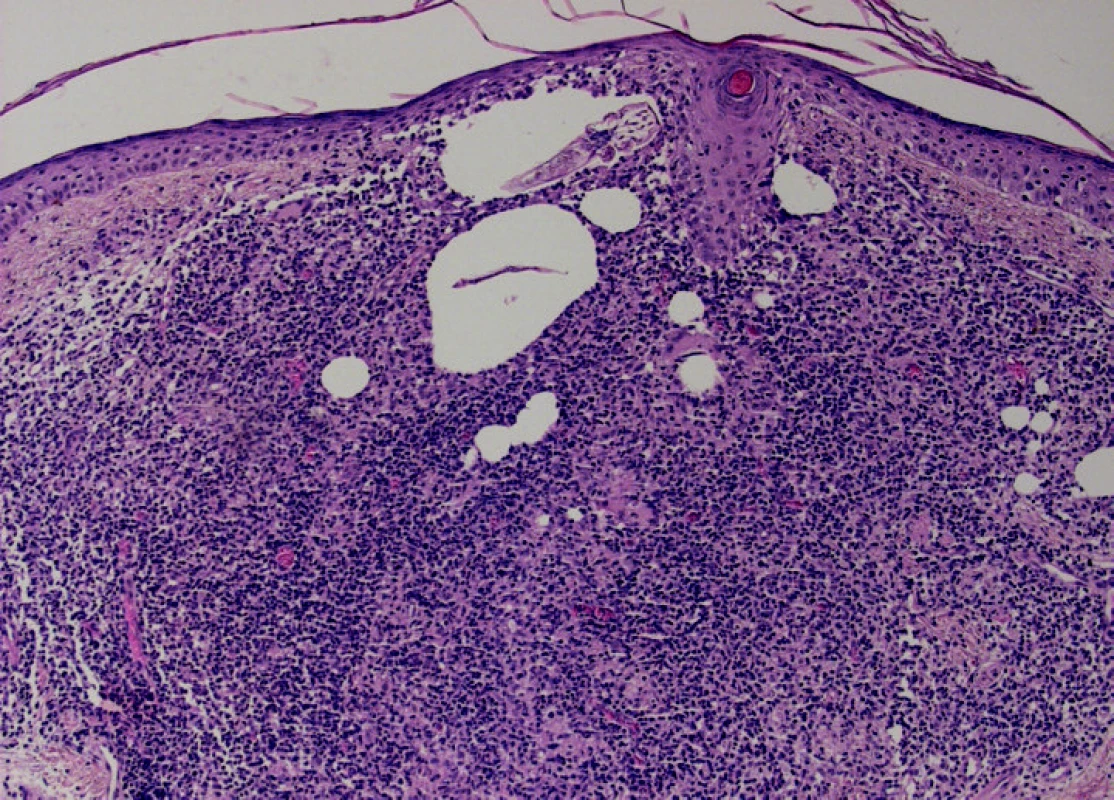
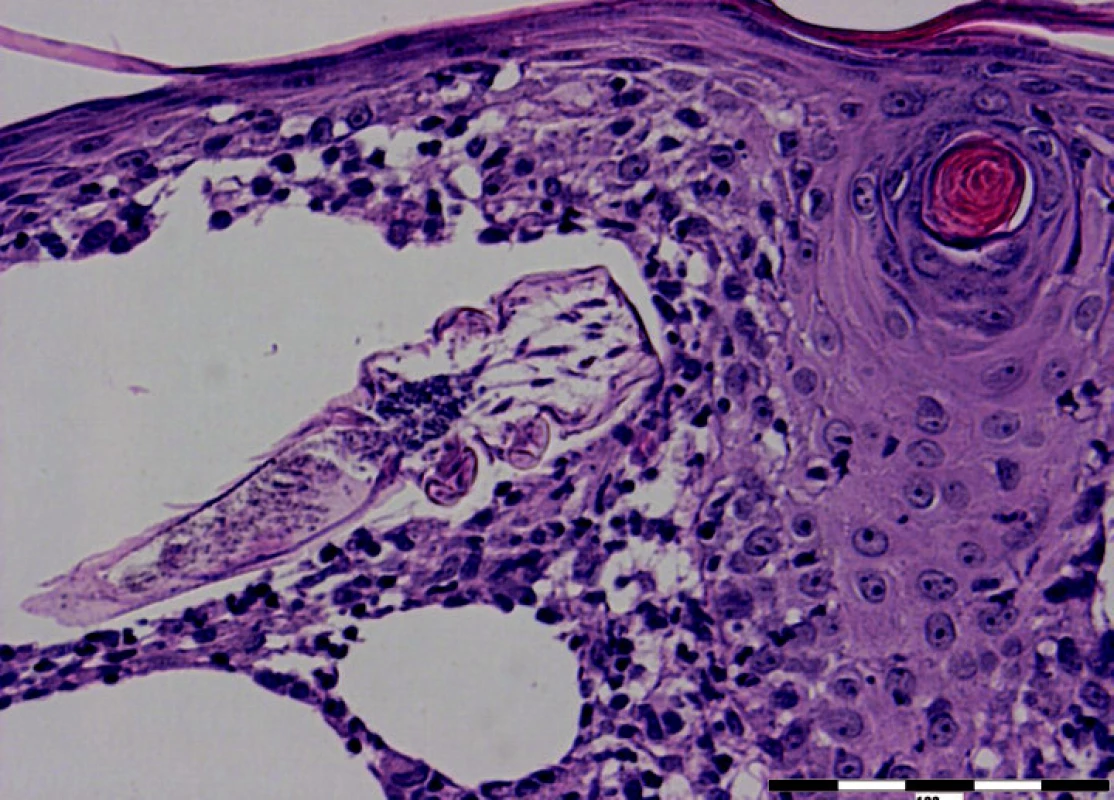
V centru excize v okolí vlasového folikulu je patrný výrazný mononukleární infiltrát s příměsí obrovských mnohojaderných buněk, v němž jsou patrné hladké dutinky s obsahem struktur charakteru Demodex folliculorum.
Závěr
Demodicosis
Pacientka byla léčena celkově metronidazolem p.o. celkem 5 týdnů (2 týdny v dávce 750 mg/den, poté 3 týdny v dávce 500 mg/den). Lokálně byl aplikován 1% metronidazol v krému. Po dokončení celkové léčby byla nemocná, až na mírné pozánětlivé pigmentace, bez projevů.
DISKUSE
Infestace roztoči rodu Demodex je v populaci velmi častá. Přesná incidence není známa, literárně uváděné údaje výrazně kolísají v rozmezí od 11,9 % do 72 %. Tyto údaje převážně vyplývají z incidence v kontrolních skupinách zdravých dobrovolníků srovnávaných s pacienty trpících rozaceou (3). Promořenost populace se zvyšuje s postupujícím věkem, u velmi starých osob dosahuje téměř 100 %, zatímco u mladých je signifikantně nižší. Tento stav je dáván do souvislosti zejména s dobou „expozice“ epidermis zevnímu okolí. U dětí je infestace velmi zřídkavá, zajímavé je, že záchyt těchto roztočů je vzácný i u adolescentů, přestože v období puberty dochází fyziologicky k značnému rozvoji mazových žláz a jejich sekrece dramaticky roste. Demodex zastihujeme nejčastěji v pokožce obličeje, bývá postižena střední „T-zóna“, zejména nos, nazolabiální rýhy, brada a čelo; postiženy bývají i zde se vyskytující adnexální struktury (například řasy, obočí). Dále může být postižena i kštice, stejně tak ale i pokožka jiných částí těla (4). Do dermis penetruje Demodex spíše zřídka (6). Sama přítomnost roztoče ale není jednoznačně považována za patologický stav a může být zcela klinicky bezpříznaková. Více než pouhá přítomnost roztočů může sehrávat určitou roli při vzniku některých dermatóz jejich počet. Udává se, že na ploše 1 cm2 může u zdravého člověka být přítomno až 5 dospělých vývojových stadií roztočů.
Taxonomicky patří roztoči nejčastěji zastihovaní v lidské epidermis do dvou druhů, a to Demodex folliculorum a Demodex brevis. Demodex folliculorum je roztoč podlouhlého tvaru, dosahuje velikosti 0,3–0,4 mm, převážně osidluje vlasové folikuly. Demodex brevis je poněkud kratší a osidluje spíše oblast mazových žláz, či žláz Meibomských. U jednoho pacienta je možno zastihnout i oba druhy najednou.
Oplodněná samice klade vejce do struktur, ve kterých žije, kde se z nich za 3 až 4 dny líhnou šestinohé larvy, které se za týden mění na osminohé dospělce. Dospělý jedinec přežívá několik týdnů převážně v oblasti mazové žlázy a přilehlého folikulu, ve kterých nalézá i potravu, enzymaticky štěpí lipidový a proteinový matriál, který je tvoří. Adnexální struktury může i opouštět a převážně v noci migrovat do okolí. Existuje celá řada dalších druhů rodu Demodex, které jsou ale vázány na zvířecí hostitele a nepředstavují proto riziko pro člověka
Přítomnost roztočů rodu Demodex byla dlouhodobě sledována a byla spojována s výskytem některých onemocnění. Zdá se, že u některých dermatóz, zejména u acne rosacea (3, 5), je výskyt těchto organismů skutečně statisticky významně častější než u zdravých jedinců. V současnosti ale nelze jednoznačně žádný z druhů Demodex označit za etiologické agens této kožní choroby, stejně jako to platí i u dermatitis perioralis, Groverovy choroby, eozinofilní folikulitidy a dalších. Zdá se, že jistě existují i významné interindividuální rozdíly, které mohou vysvětlit rozdílnou toleranci jednotlivých osob k infestaci.
Etiologická role bývá připisována Demodex sp.v případě demodikózy. Tato chronická zánětlivá choroba postihující převážně obličej bývá některými autory popisována i jako „demodex folliculitis“. Onemocnění vyvolané zvýšeným výskytem těchto roztočů může být podle některých autorů děleno na primární a sekundární demodikózu (1). Sekundární demodikóza představuje stav, kdy již dříve probíhající jiná kožní choroba je terénem, ve kterém dochází k výraznému pomnožení roztočů rodu Demodex. Co je příčinou zvýšení počtu roztočů, není přesně známo, může se jednat například o velkou nabídku vhodného metabolického substrátu, kterým se Demodex živí. Nicméně je ale naopak známo, že například u acne vulgaris faciei není výskyt Demodex sp. výrazně vyšší oproti kontrolní populaci. Naproti tomu ve stáří a u některých stavů s nízkou produkcí kožního mazu může být počet parazitů vysoký (2). Byly zkoumány i imunologické vlivy hostitele, protože klinicky významné formy demodikózy byly v posledních letech pozorovány u HIV pozitivních osob. Stejně tak byly sledovány vazby demodikózy na určité haplotypy HLA systému. Nástup sekundární demodikózy, jako faktoru modifikujícího původní dermatózu, je postupný. Přemnožený Demodex pak může sehrávat roli při udržování zánětlivých změn. O jeho pouze sekundární roli v tomto procesu ale může svědčit i fakt, že úspěšná eradikace, či omezení počtu parazitů nevedou k úplnému uzdravení pacienta.
Primární demodikóza se naproti tomu rozvíjí náhle v terénu dříve nepostižené kůže a po úspěšně dokončené léčbě mizí v tomto případě na rozdíl od sekundární formy jak erytém, tak i pruritus.
Primárním klinickým projevem demodikózy jsou drobné konické folikulárně vázané makulopapuly až papulopustuly. Někdy dávají pokožce až určitou drsnost. V jejich okolí bývá přítomen erytém. Subjektivně pacienti často udávají různě intenzivní pruritus. Klinický obraz proto může být modifikován a jsou přítomny nejrůznější sekundární eflorescence. Znám je i výskyt cyst a abscesů (6). Popsány jsou i sezónní vlivy a následně kolísavý průběh onemocnění. Onemocnění může postihovat obličej výrazně asymetricky, či unilaterálně, což je důležité v diferenciálně diagnostické rozvaze vedoucí k vyloučení acne rosacea (7).
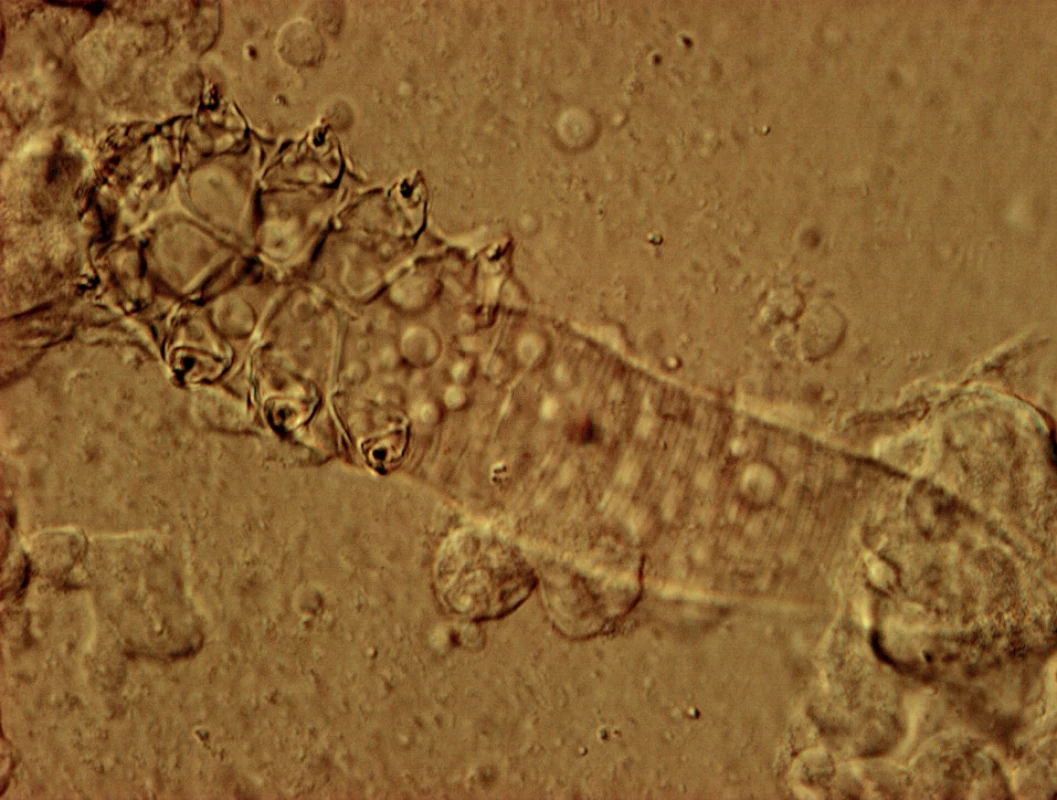
Průkaz roztočů rodu Demodex je jednoduchý, spočívá v expresi kožního mazu z kůže obličeje a následném mikroskopickém vyšetření tohoto materiálu (obr. 5). Zastiženy mohou být různé vývojové formy roztoče, a to vejce, larvy a dospělci, jejichž počet by neměl překročit překročit 5/cm2. Pacient by před odběrem kožního mazu z definované plochy neměl aplikovat minimálně 24 hodin žádné externí léčivé či kosmetické preparáty. Při postižení očních víček, blefaritidě, či oblasti obočí a kštice lze provádět vyšetření vytrženého vlasu, počet roztočů by neměl přesáhnout 2/folikul. Povrchově lokalizovaný Demodex folliculorum může být zastižen i při vyšetření „skin surface biopsy“, kdy je vzorek snímán z povrchu za pomoci cyanoakrylátové pryskyřice; hlouběji žijící Demodex brevis takto prokázán být nemůže.
Histologicky (obr. 3, 4) bývá typická spongióza a denzní folikulární a perifolikulární infiltrát složený z lymfocytů, neutrofilů, histiocytů a plazmatických buněk. Demodex folliculorum bývá zastižen nejčastěji povrchově v infundibulární partii vlasového folikulu, zatím co Demodex brevis obydluje i hlubší partie mazových žláz. Tento rozdíl podle některých autorů může korelovat s rozdílným klinickým obrazem. Struktury těla parazitů byly popsány i v granulomech (např. u pacientů léčených pro rozaceu), v některých i s reakcí typu z cizích těles na jejich chitinový exoskeleton.
Terapeutické zásahy nejsou u demodikózy vždy zcela spolehlivé. Užívána byla lokálně antiparazitika, například lindan (v ČR stažen z trhu), ivermektin (v ČR registrován jako veterinární léčivo), benzoylbenzoát a krotamiton (neregistrovány). Z dostupných prostředků mohou být použita zejména externa s obsahem metronidazolu. Literárně jsou udávány i úspěchy s prostředky na bázi permethrinu, i když jsou v ČR primárně indikovány k léčbě scabies. Magistraliter vyráběná externa s obsahem síry (2–3 %) mohou rovněž být určitou alternativou. Zásadně nevhodná je aplikace steroidů; u pacientů, kteří aplikovali na obličej kortikoidy i ve snaze o samoléčbu, byl zaznamenán jak velmi vysoký výskyt Demodex sp., tak i častý výskyt granulomatózních komplikací. Zdá se, že lokální imunosuprese tedy může nejspíše druhotně ovlivnit i chování parazitů a jejich eventuální průnik do dermis (2).
Systémově lze podávat podobně jako u rozacey již výše zmíněný metronidazol, či antibiotika tetracyklinové řady, ačkoli na rozdíl od ivermektinu nemají známý mechanismus akaricidního působení.
Závěrem lze říci, že ačkoli není případný podíl Demodex sp. při patogenezi některých chorob doposud zcela objasněn, měla by demodikóza být součástí diferenciálně diagnostické rozvahy a v případě prokázaného vyššího výskytu parazitů a klinické potřebnosti by měla být zahájena adekvátní terapie. V popsaném případě lokalizace, klinický vzhled, přítomnost parazita v koriu obklopeném výrazným zánětlivým infiltrátem a příznivý účinek léčby metronidazolem svědčí pro etiologickou souvislost kožních projevů s Demodex sp. a pro diagnózu demodikózy.
MUDr. L. Lacina
Dermatovenerologická klinika 1. LF UK a VFN
U Nemocnice 2
128 08 Praha 2
E-mail: lukaslacina@yahoo.com
Zdroje
1. Akilov OE, Butov YS, Mumcuoglu KY. A clinico-pathological approach to the classification of human demodicosis J Dtsch Dermatol Ges, 2005, 8, p. 607-14.
2. Basta-Juzbasić A, Subić JS, Ljubojević S. Demodex folliculorum in development of dermatitis rosaceiformis steroidica and rosacea-related diseases. Clin Dermatol, 2002, 2, p. 135-40.
3. Erbağci Z, Ozgöztaşi O.The significance of Demodex folliculorum density in rosacea. Int J Dermatol, 1998, 37(6), p. 421-5.
4. García-Vargas A, Mayorga-Rodríguez JA, Sandoval-Tress C. Scalp demodicidosis mimicking favus in a 6-year-old boy. J Am Acad Dermatol, 2007, 57(2) (suppl), p. 19-21.
5. Georgala S, Katoulis AC, Kylafis GD, Increased density of Demodex folliculorum and evidence of delayed hypersensitivity reaction in subjects with papulopustular rosacea. J Eur Acad Dermatol Venereol, 200, 15(5), p. 441-4.
6. Schaller M, Sander CA, Plewig G. Demodex abscesses: clinical and therapeutic challenges. J Am Acad Dermatol, 2003, 49(5) (suppl), p. 272-4.
7. ŠTORK J, VOSMÍK F, JIRÁSKOVÁ M: Papulopustulózní ložisko na tváři. Demodex-folliculitis faciei. Čs. Derm, 72, 1997, s. 71-2.
Štítky
Dermatologie Dětská dermatologie
Článek vyšel v časopiseČesko-slovenská dermatologie
Nejčtenější tento týden
2008 Číslo 2- Komplementární mechanismus účinku analog vitaminu D a topických kortikosteroidů v léčbě ložiskové psoriázy
- V patogenezi psoriázy jde o víc než jen o IL-17A
- Léčba chronické blefaritidy vyžaduje dlouhodobou péči
-
Všechny články tohoto čísla
- 12. Kongres European Society of Cosmetic and Aesthetic Dermatology (ESCAD) a 2. Mezinárodní sympozium
- Odborné akce v r. 2008
- Neví někdo dosud snad, co znamená zkratka SAD?
- Kožní projevy u chronické renální insuficience
- Doškolování lékařů – Kontrolní test
- Atopické epikutánní testy – metodika a význam
- Spinocelulární karcinom v 61 let staré jizvě po popálení
- Primární kožní difuzní velkobuněčný B-lymfom dolních končetin: Popis případu a přehled literatury
- Amelanotický a akrolentiginózní melanom
- Klinický případ: Folikulárně vázané makulopapuly a pustuly v obličeji
- 12. kongres Evropské společnosti pro kosmetickou a estetickou dermatologii (EASCAD) a 2. Mezinárodní sympozium estetické medicíny
- Zápis ze schůze výboru ČDS konané dne 17. ledna 2008 v Praze
- Zápis ze schůze výboru ČDS konané dne 21. února 2008 v Praze
- Zápisnica zo zasadnutia výboru Slovenskej dermatovenerologickej spoločnosti dňa 14. 12. 2007
- Zpráva z 66. výročního mítinku Americké dermatologické akademie
- Česko-slovenská dermatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Kožní projevy u chronické renální insuficience
- Amelanotický a akrolentiginózní melanom
- Atopické epikutánní testy – metodika a význam
- Klinický případ: Folikulárně vázané makulopapuly a pustuly v obličeji
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání