-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praxe
Oboustranná inguinální hernie řešená síťkou během extraperitoneální roboticky asistované radikální prostatektomie
Autoři: Milan Hora 1; Petr Stránský 1; Hana Sedláčková 1; Jiří Ferda 2; Ondřej Hes 3
Působiště autorů: Urologická klinika, LF UK a FN Plzeň 1; Klinika zobrazovacích metod, LF UK a FN Plzeň 2; Šiklův ústav patologie, LF UK a FN Plzeň 3
Vyšlo v časopise: Ces Urol 2021; 25(2): 143-146
Kategorie: Z urologické praxe v obrazech
Inguinální hernie je poměrně častý nález u mužů indikovaných k radikální prostatektomii (RP) (1). Dříve jsme řešili inguinální kýly při laparoskopické extraperitoneální radikální prostatektomii pomocí síťky ProGrip™ (tzv. metoda TEP – Totally Extraperitoneal Patch). S přechodem na robotickou variantu RP jsme začali preferovat místo extraperitoneálního transperitoneální přístup. U muže indikovaného k robotické RP (RRP) s oboustrannou inguinální hernií jsme řešili, jak ošetřit vše v jedné době. Zvažovali jsme metodu TAPP (TransAbdominal Preperitoneal Patch) s použitím síťky Dextile™ Medtronic (síťka bez otvorů, samofixační), kde jsme si ale nebyli jistí, že přiložení síťky na stěnu pánve s částečně odpreparovaným peritoneem bude vhodnou variantou. Nakonec jsme se rozhodli pro extraperitoneální přístup (2) s duplikováním techniky námi používané dříve při laparoskopické variantě (3, 4).
Muž 70 let s PSA 10,8 μg/l, proPSA 19 pg/ml, PHI 60,06. MRI prostaty v levém laloku ložisko stupně 4 dle PIRADS v 2.1 velikosti 13 × 4 mm (Obr. 1). Biopsie prostaty (systematická a cílená softwarová) pravý lalok pěti vzorků negativních, levý lalok šest vzorků ze šesti pozitivních (cílená a systematická, 70 % infiltrace), adenokarcinom WHO grade group 2. Riziko postižení uzlin dle Brigantiho nomogramu 2019 (5, 6) 4,6 %. BMI 20,8 kg/ m2. Hypotyreóza léčená levothyroxinem a dále užíval atorvastatin na hyperlipidemii. Kuřák 20 cigaret za den. Indikován po domluvě k radiální prostatektomii nervy šetřící vpravo.
Obr. 1. 3T MRI prostaty s označeným ložiskem v levém laloku
Fig. 1. 3T MRI of the prostate with tumour in the left lobe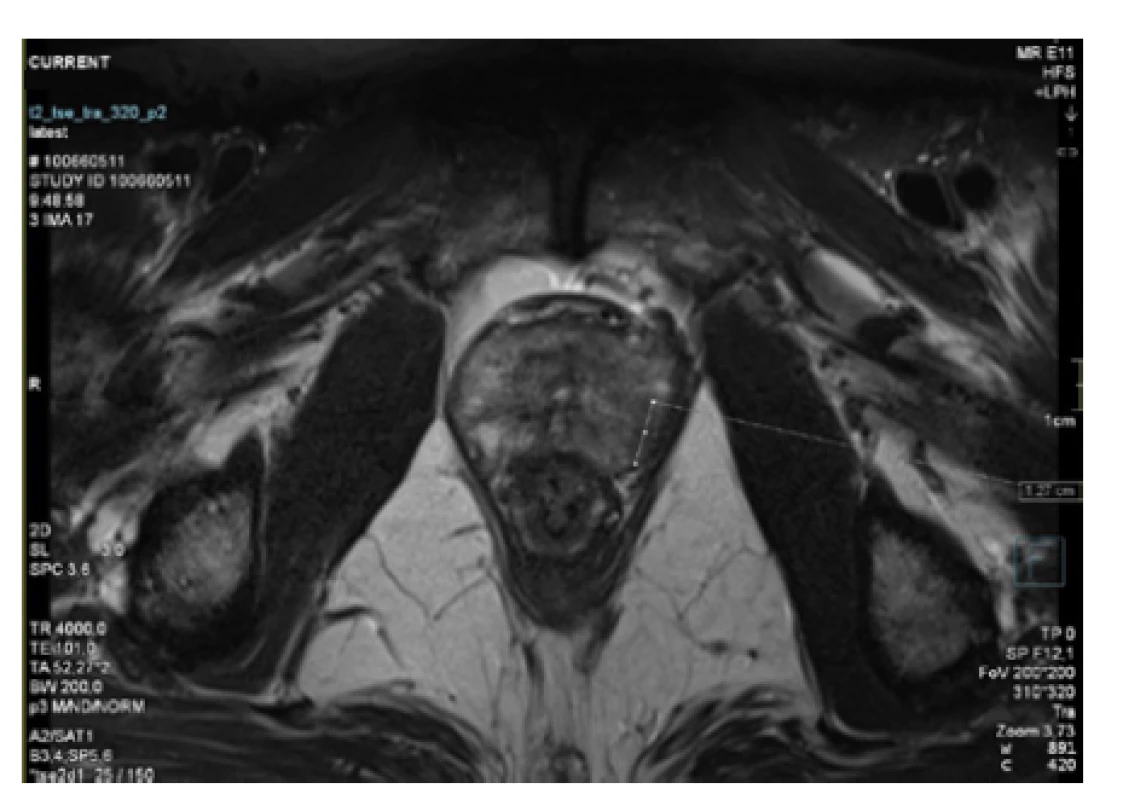
Z krátké incize pod pupkem vytvořen operační prostor prevezikálně pomocí ukazováku, po prstu zavedeny čtyři porty a původní incizí pátý port (robotický) s obturačním konusem (určený pro laparoskopii Hassonovou technikou) (Obr. 2, 3). Provedena standardní RRP nervy šetřící vpravo pomocí Hem-o-lok® klipů velikosti L, preparát prostaty 45 g, následné vypreparování přímých tříselných kýl (Obr. 4, 5) a semenných provazců a přiložení samofixačních sítěk ProGrip™ oboustranně (Obr. 6, 7, 8, 9).
Obr. 2. Robotický port 8 mm s obturačním „Hasson” konusem
Fig. 2. Robotic port 8 mm with obturation „Hasson” cone
Obr. 3. Rozložení portů na konci výkonů, kdy levý je nahrazen sukčním drénem Pozn. Jedná se o ilustrační foto jiného muže, neboť u daného nenafoceno
Fig. 3. Port layout at the end of the surgery, when the left port is replaced by a suction drain already. This is another man Note: This is an illustrative photo of another man, because it was not photographed for that one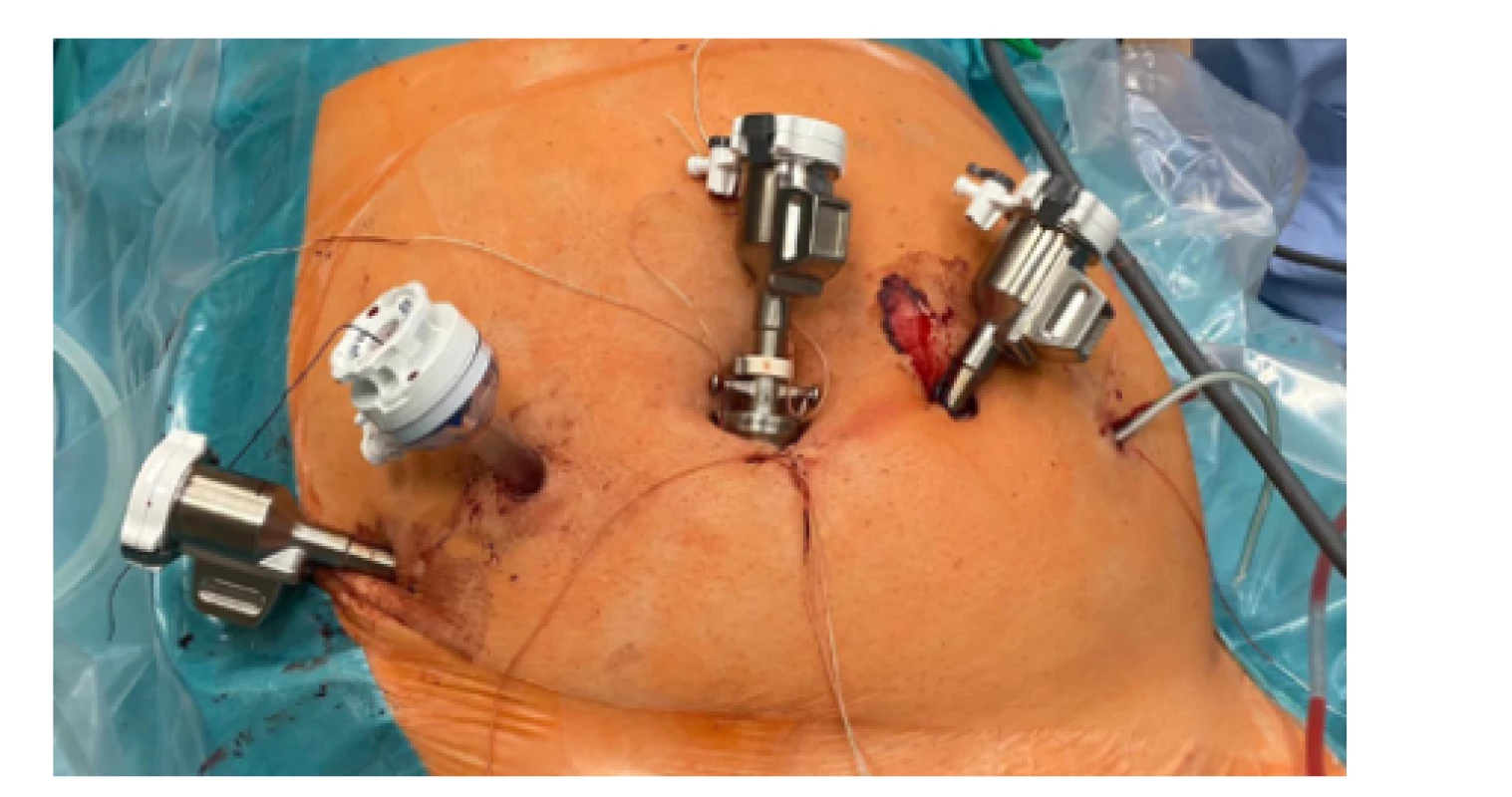
Obr. 4. Levá strana pánve; nůžky pod semenným provazcem; provazec podbíhá dolní epigastrické cévy, nad nimi nahoře a vpravo je patrná vlastní přímá inguinální hernie
Fig. 4. Left side of the pelvis; scissors under the spermatic cord; the spermatic cord runs under the lower epigastric vessels, above them at the top and right you can see own direct inguinal hernia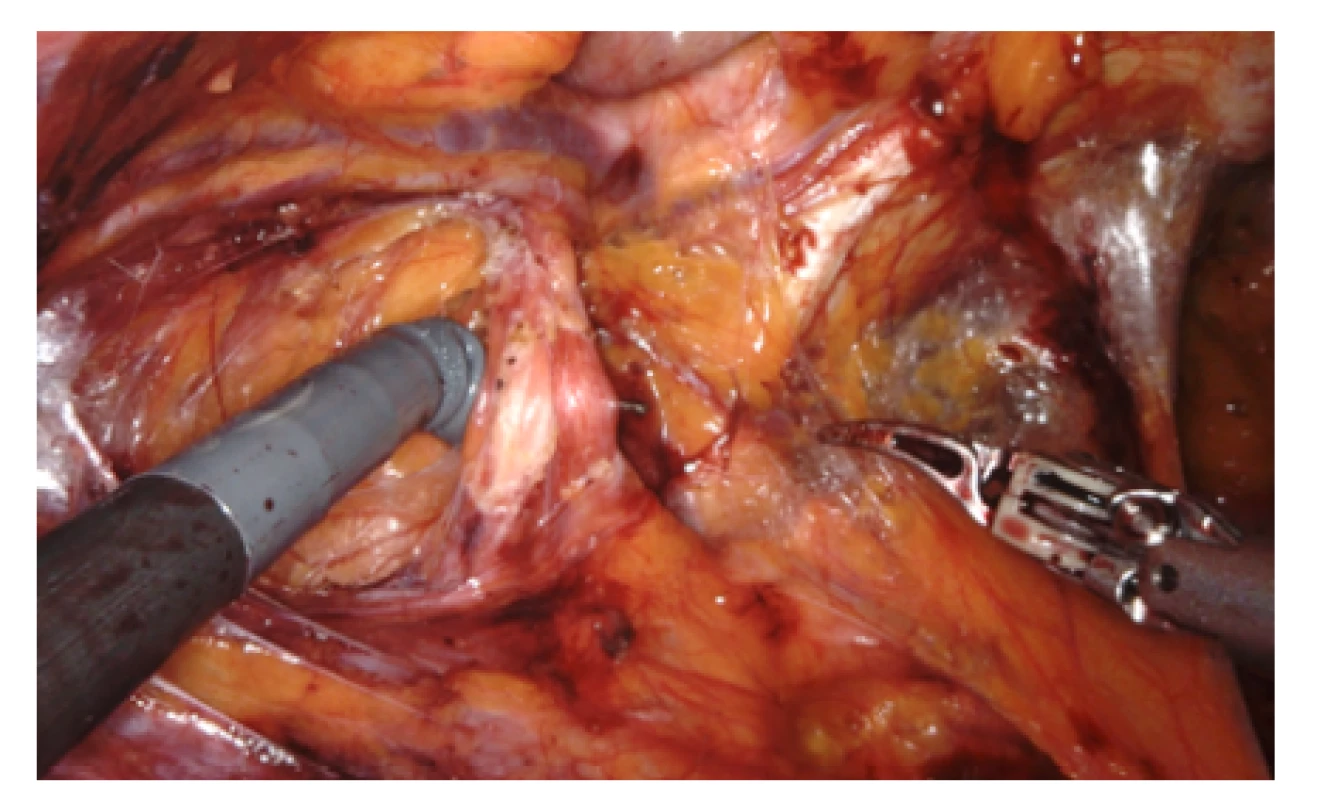
Obr. 5. Pravá stěna pánve; nástroje ProGrasp® a nůžky pod semenným provazcem, nahoře patrné dolní epigastrické cévy a vlevo (mediálně) od nich na okraji obrázku vstup do vaku přímé tříselné kýly
Fig. 5. The right wall of the pelvis; instruments Pro- Grasp® and scissors under the spermatic cord, the lower epigastric vessels visible at the top and the entrance to the sac of the straight inguinal hernia to the left (medially) from the edge of the image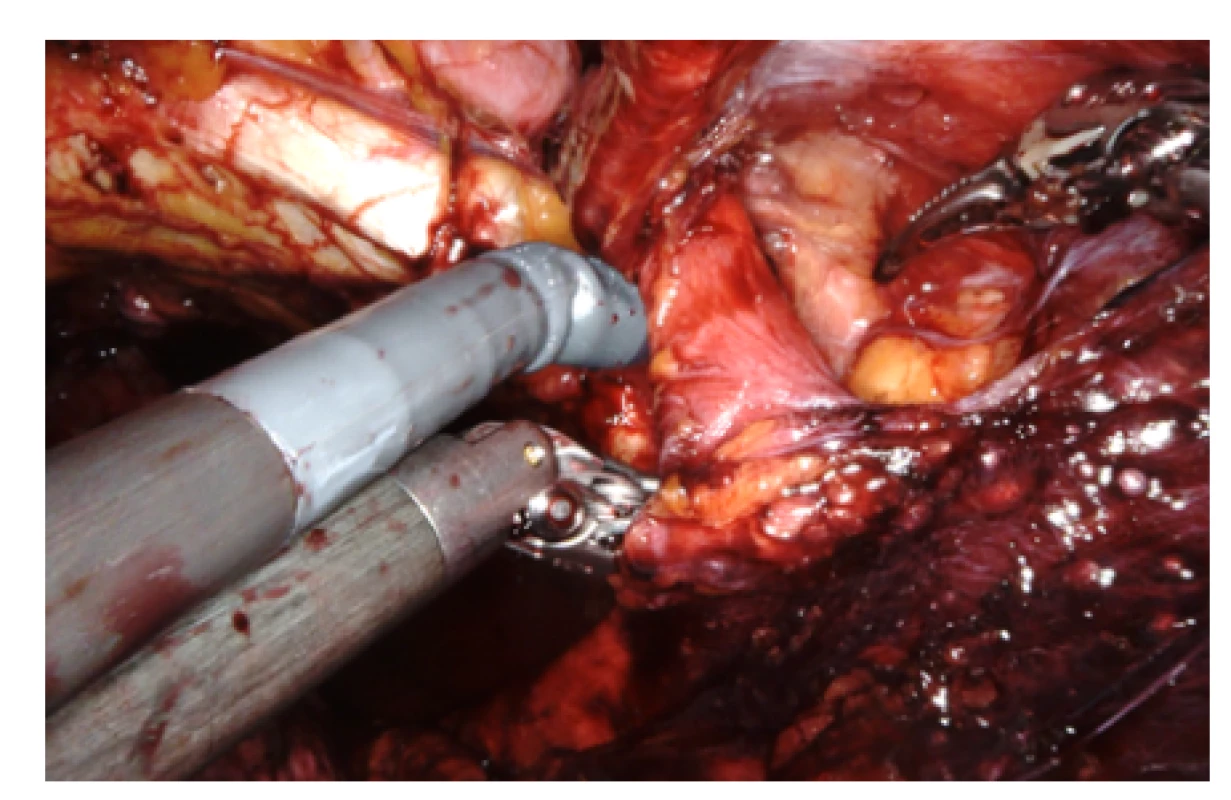
Obr. 6. Síťka ProGrip™ pravostranná
Fig. 6. Right side mesh ProGrip™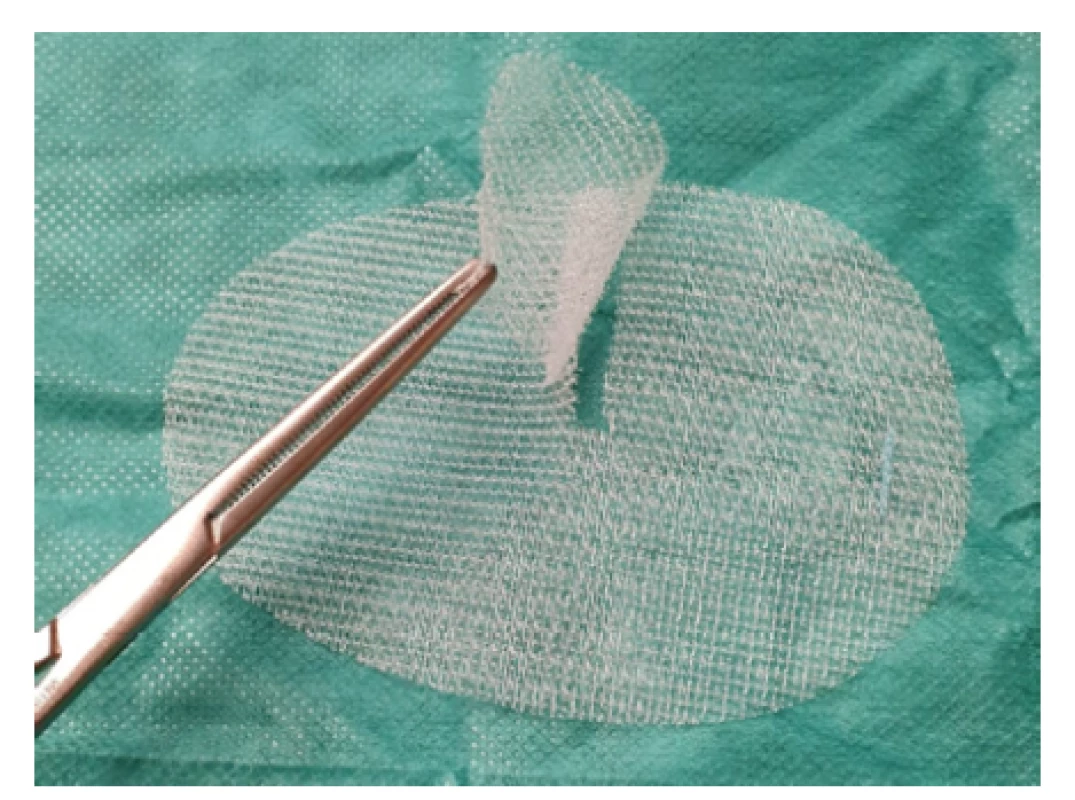
Obr. 7. Síťka vpravo ještě před podvlečením pod semenným provazcem
Fig. 7. Mesh on the right side before placement behind the seminal cord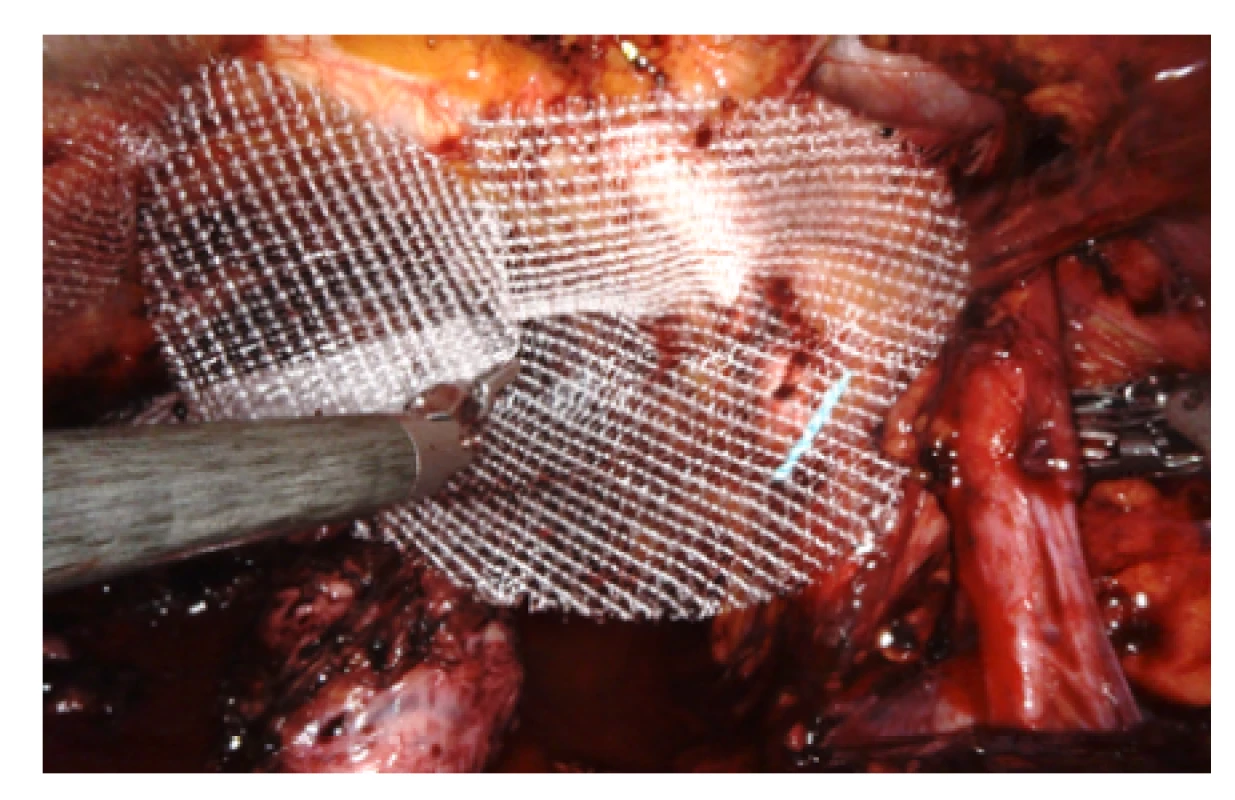
Obr. 8. Přiložená síťka ProGrip™ vlevo již podvlečena pod semenným provazcem a překlopená uzávěra přes ventrální defekt v síťce (umožňující podejití semenného provazce)
Fig. 8. The enclosed mesh ProGrip™ on the left is already lined under the seminal cord and the cap is folded over a ventral defect in the mesh (enabling the seminal cord to be undercut)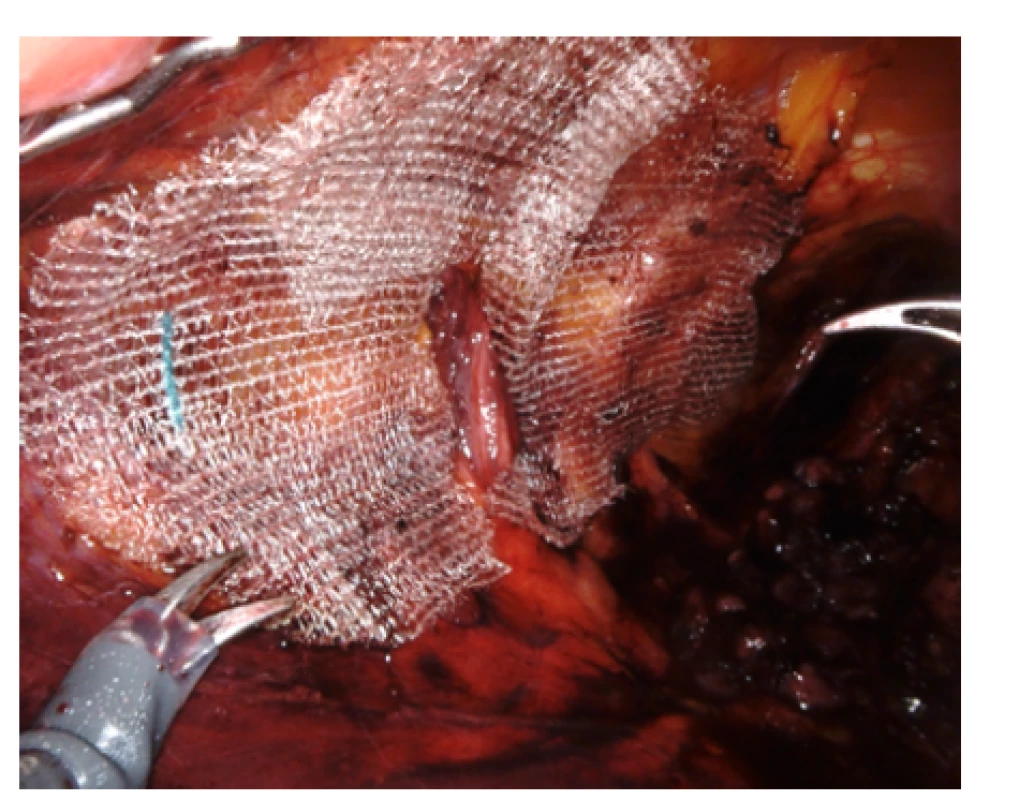
Obr. 9. Pohled do pánve na konci operace, po obou stranách patrná síťka
Fig. 9. View into the pelvis at the end of the operation, mesh is visible on both sides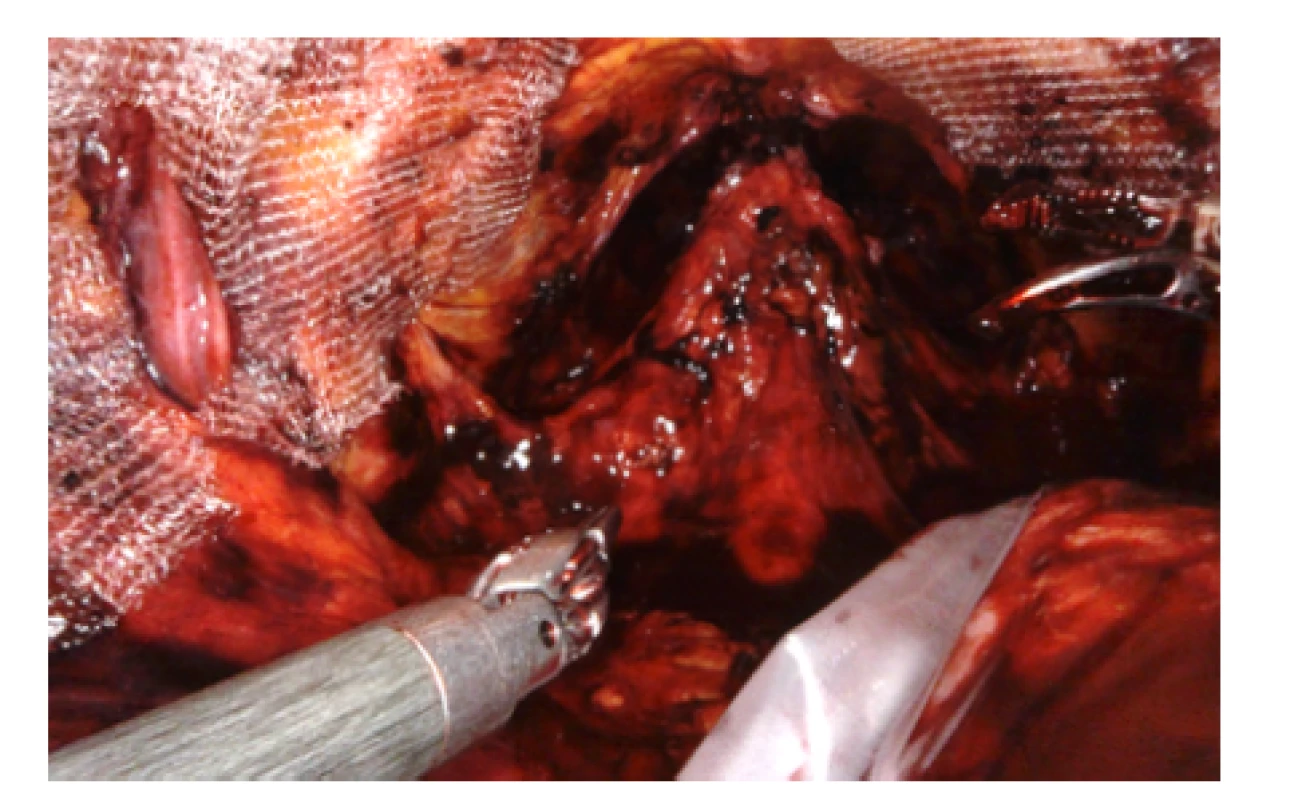
Celková krevní ztráta 400 ml, doba výkonu od řezu po zašití ran („skin to skin“) 142 minut. Hojení per primam intentionem. Katétr odstraněn desátý pooperační den. Histologie (zpracováno technikou celoplošných řezů (7)) adenokarcinom prostaty pT2c Pn0 WHO group grade 3, levý lalok ložisko dorzolaterálně 18 × 10 × 15 mm a vpravo drobné dorzálně, které v rozsahu 4 mm dosahuje do okrajů, tedy pR1. Kontrola za pět týdnů od operace: PSA < 0,04 μg/l, zajišťovací vložka přes den, vymizení hernií.
Došlo: 29. 3. 2021
Přijato: 16. 4. 2021
Kontaktní adresa:
prof. MUDr. Milan Hora, Ph.D.
Urologická klinika LF UK a FN Plzeň Edvarda Beneše 13, 305 99 Plzeň
e-mail: horam@fnplzen.cz
Střet zájmů: Žádný.
Prohlášení o podpoře: Zpracovaní článku nebylo podpořeno žá dnou společností. Podpořeno projektem MZ ČR – RVO (Fakultní nemocnice Plzeň – FNPl, 00669806)
Zdroje
1. Stránský P, Ürge T, Trávníček I, et al. Plastika tříselné kýly a laparoskopická radikální extraperitoneální prostatektomie. Ces Urol 2019; 23(4): 333–340.
2. Hoření E, Čermák M, Chmelík F, Heráček J, Kočárek J. Extraperitoneální robotická radikální prostatektomie s bilaterálním šetřením nervově‑cévních svazků. Ces Urol 2018; 22(2): 84–86.
3. Hora M, Stránský P, Ürge T, et al. Laparoskopická extraperitoneální radikální prostatektomie nervy šetřící – video. Ces Urol 2017; 21(4): 268–271.
4. Broďák M, Košina J, Hušek P, et al. Srovnání laparoskopické a retropubické radikální prostatektomie – zkušenosti z jednoho centra. Ces Urol 2012; 16(4): 222–229.
5. Gandaglia G, Ploussard G, Valerio M, et al. A Novel Nomogram to Identify Candidates for Extended Pelvic Lymph Node Dissection Among Patients with Clinically Localized Prostate Cancer Diagnosed with Magnetic Resonance Imaging-targeted and Systematic Biopsies. European urology 2019; 75(3): 506–514.
6. Gandaglia G, Martini A, Ploussard G, et al. External Validation of the 2019 Briganti Nomogram for the Identification of Prostate Cancer Patients Who Should Be Considered for an Extended Pelvic Lymph Node Dissection. European urology 2020; 78(2): 138–142.
7. Pivovarčíková K, Branžovský J, Bauleth K, et al. Radikální prostatektomie – analýza 191 případů vyšetřovaných metodikou celoplošných řezů (whole-Mount Section). Ces Urol 2014; 18(1): 26–32.
Štítky
Dětská urologie Nefrologie Urologie
Článek EDITORIALČlánek Ohlédnutí za JEUS 2021
Článek vyšel v časopiseČeská urologie
Nejčtenější tento týden
2021 Číslo 2- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Zápach při inkontinenci je častou obavou pacientů
- Vliv doporučené léčby srdečního selhání na riziko vzniku FiS a její účinnost u pacientů s již rozvinutou FiS
- Přínos empagliflozinu v léčbě HFpEF nezávisle na přítomnosti fibrilace síní
- Na inkontinenční pomůcky nově dosáhne více pacientů
-
Všechny články tohoto čísla
- Antibiotická profylaxe u transrektální fúzní biopsie prostaty
- Ultrasonografická versus fluoroskopická fokusácia urolitiázy pri extrakorporálnej litotrypsii rázovou vlnou
- Laparoskopická resekce tumoru solitární ledviny
- Chlopeň zadní uretry s pozdní manifestací u 14letého chlapce
- Dorzální protuberance pubické symfýzy jako překážka provedení radikální prostatektomie
- Vzácný případ získané herniace ledviny do hrudníku
- Oboustranná inguinální hernie řešená síťkou během extraperitoneální roboticky asistované radikální prostatektomie
- Životné jubileum prof. MUDr. Jána Klimenta, CSc.
- Jubileum profesora Tomáše Hanuše
- Profesor Babjuk slaví šedesátiny
- Ohlédnutí za JEUS 2021
- EDITORIAL
- Poranění dolní duté žíly jako komplikace laparoskopické radikální nefroureterektomie s retroperitoneální lymfadenektomií
- Transperineální biopsie v diagnostice karcinomu prostaty
- Česká urologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Transperineální biopsie v diagnostice karcinomu prostaty
- Antibiotická profylaxe u transrektální fúzní biopsie prostaty
- Chlopeň zadní uretry s pozdní manifestací u 14letého chlapce
- Laparoskopická resekce tumoru solitární ledviny
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



