-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Jak na dyslipidemii u pacientů s metabolickým syndromem
How to treat dyslipidemia in patients with metabolic syndrome
Typical feature of dyslipidemia in patients with metabolic syndrome is increase triglycerides, decrease HDL-cholesterol and prezence of small atherogenic LDL particle; nevertheless majority of patients do not reach target level of LDL-cholesterol for their risk category as well. An essential part of treatment should be non-pharmacological approach – lifestyle changes (weight loss, change in eating habits, increased physical activity). In patients in primary prevention without diabetes decision about pharmacotherapy depend on their risk of fatal cardiovascular events in the perspective of 10 years (table SCORE). In diabetic patients and in patients in secondary prevention is pharmacotherapy indicated, unless their LDL-cholesterol does not reach its target values. The primary goal of treatment is LDL-cholesterol, so pharmacotherapy should be started with statins. If the target of LDL-cholesterol is reached and hypertriglyceridemia and/or low HDL-cholesterol persist, it is recommended to add fenofibrate to statin.
Key words:
fenofibrate – HDL-cholesterol – LDL-cholesterol – metabolic syndrome – statins – triglycerides
Autoři: Vladimír Soška 1,2
Působiště autorů: ICRC – Mezinárodní centrum klinického výzkumu, oddělení kardiovaskulárních chorob, FN u sv. Anny v Brně, ředitel Gorazd B. Stokin, M. D., MSc., Ph. D. ; Oddělení klinické biochemie FN u sv. Anny v Brně, přednosta prof. MUDr. Vladimír Soška, CSc. 1; II. interní klinika LF MU a FN u sv. Anny v Brně, přednosta prof. MUDr. Miroslav Souček, CSc. 2
Vyšlo v časopise: Vnitř Lék 2015; 61(7-8): 721-724
Kategorie: Vanýskův den 2015
Souhrn
Pro dyslipidemii u pacientů s metabolickým syndromem je typické zvýšení triacylglycerolů, snížení HDL-cholesterolu a přítomnost malých aterogenních částic LDL; většina pacientů však nedosahuje ani cílových hodnot LDL-cholesterolu pro svoji kategorii rizika. Základní součástí léčby má být přístup nefarmakologický – snaha o změny životního stylu (redukce hmotnosti, změna stravovacích návyků, zvýšení fyzické aktivity). U osob v primární prevenci bez diabetu rozhoduje o nasazení farmakoterapie výše rizika fatální kardiovaskulární příhody ve výhledu 10 let (tabulky SCORE). U diabetiků a u pacientů v sekundární prevenci indikujeme farmakoterapii tehdy, není-li jejich LDL-cholesterol v cílových hodnotách. Primárním cílem léčby je LDL-cholesterol, farmakoterapii proto zahajujeme statiny. Pokud po dosažení cílového LDL-cholesterolu přetrvává hypertriglyceridemie nebo nízký HDL-cholesterol, je vhodné přidat ke statinu fenofibrát.
Klíčová slova:
fenofibrát – HDL-cholesterol – LDL-cholesterol – metabolický syndrom – statiny – triacylglycerolyÚvod
Pacienti s metabolickým syndromem (MS) jsou často ve vysokém riziku kardiovaskulárních komplikací. Přispívá k tomu souběh několika rizikových faktorů, nejčastěji kombinace hypertenze, prediabetu nebo diabetu, aterogenní dyslipidemie a nadváhy nebo obezity s nahromaděním tuku intraabdominálně. Metabolický syndrom je definován jako přítomnost nejméně 3 z 5 charakteristických symptomů [1,2]:
- zvýšený obvod pasu (muži > 102 cm, ženy > 88 cm)
- lačná glykemie v žilní plazmě ≥ 5,6 mmol/l
- krevní tlak ≥ 130/85 mm Hg
- triacylglyceroly ≥ 1,7 mmol/l
- HDL-cholesterol < 1,0 mmol/l (muži) a < 1,3 mmol/l (ženy)
Alterovaný metabolizmus krevních lipoproteinů u osob s MS je charakterizován (kromě zvýšení triglyceridů a snížení HDL-cholesterolu) také zvýšenou koncentrací apolipoproteinu B100 a přítomností aterogenních malých denzních částic LDL. Tato kombinace kvalitativních i kvantitativních změn krevních lipidů a lipoproteinů může zvyšovat riziko kardiovaskulárních komplikací, i když hladina LDL-cholesterolu není významně zvýšena [3,4]. Nicméně u významné části nemocných s metabolickým syndromem bývá zvýšen i celkový cholesterol: na vzestupu jeho celkové hladiny se většinou podílí zvýšení cholesterolu neseného v lipoproteinech VLDL, ale často je zvýšen i LDL-cholesterol.
Posouzení kardiovaskulárního rizika u pacientů s MS
Odhad rizika fatální kardiovaskulární příhody provádíme u osob v primární prevenci bez diabetu podle tabulek SCORE. Skutečná výše rizika však může být u pacientů s MS vyšší než hodnota odečtená z tabulky SCORE, protože jsou pravidelně přítomny další rizikové faktory, které nejsou v tabulce SCORE zohledněny (např. zvýšené triglyceridy, snížený HDL-cholesterol, prediabetes, abdominální obezita, pozitivní rodinná anamnéza předčasné ischemické choroby srdeční) [5]. Protože snížená hladina HDL-cholesterolu je u osob s MS častým nálezem, je vhodnější používat k odhadu rizika tu variantu tabulek SCORE, která má na vodorovné ose nikoliv celkový cholesterol, ale poměr celkový cholesterol/HDL-cholesterol (tab. 1). Navýšení kategorie rizika v závislosti na přítomnosti dalších rizikových faktorů je ale vždy individuální a záleží na úvaze lékaře u konkrétního pacienta. Zohlednění dalších rizikových faktorů s navýšením rizika má praktický smysl pouze u pacientů, jejichž výchozí riziko SCORE je v oblasti > 2 až < 5 % a kteří se tak mohou posunout z kategorie středního do kategorie vysokého rizika, a tím i k indikaci farmakologické léčby hyperlipidemie.
Tab. 1. Prospektivní 10letá míra kardiovaskulárního rizika v české populaci podle hodnot celkového a HDL-cholesterolu 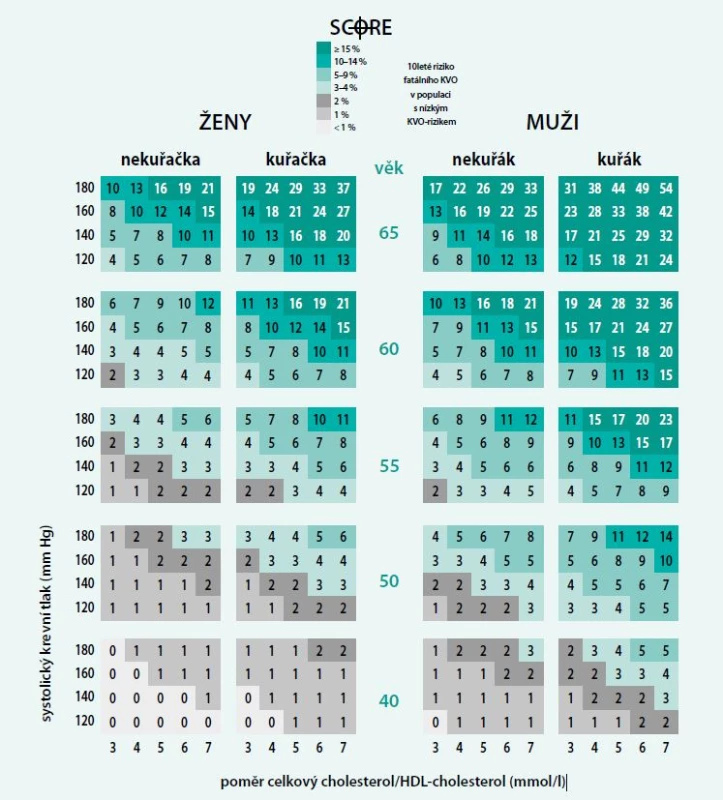
Ve vysokém riziku jsou vždy osoby, které mají [5,6]:
- riziko dle tabulek SCORE ≥ 5 až < 10 %,
- velmi vysokou hladinu 1 rizikového faktoru (např. LDL-cholesterol > 6,0 mmol/l)
- diabetes mellitus 1. nebo 2. typu bez orgánového postižení a bez dalších rizikových faktorů
- chronické renální selhání 3. stupně s GF > 0,5 až < 1,0 ml/s/1,73 m2
Ve velmi vysokém riziku jsou osoby, které mají [5,6]:
- riziko dle tabulek SCORE ≥ 10 %
- diabetes mellitus 1. nebo 2. typu s orgánovým postižením, nebo s ≥ 1 dalším rizikovým faktorem
- chronické renální selhání ≥ 4. stupně s GF < 0,5 ml/s/1,73 m2
- manifestní či preklinickou aterosklerózu, kardiovaskulární příhodu
Základní principy nefarmakologické léčby
Základem terapie nemocných s MS by měly být změny životního stylu, které zůstanou pro osoby v nízkém nebo středním riziku léčbou jedinou. Změny životního stylu mohou příznivě ovlivnit nejen dyslipidemii (DLP), ale i ostatní rizikové faktory (hyperinzulinemii, hyperglykemii, hypertenzi). Poslední Evropská doporučení pro prevenci kardiovaskulárních onemocnění (KVO) uvádějí, že zatímco změny životního stylu mají vždy velmi důležitý a dlouhodobý pozitivní vliv na zdraví, dlouhodobý přínos farmakoterapie pro nemocného je třeba zvažovat v kontextu možných nežádoucích účinků. Hlavní principy změn životního stylu jsou následující [6,7]:
- u nemocných s nadváhou nebo obezitou snaha o redukci hmotnosti o 5–10 %; to může samo o sobě významně snížit glykemii, triglyceridy, krevní tlak a zvýšit HDL-cholesterol
- u všech kuřáků je žádoucí pokusit se o ukončení kouření; nekouření může snížit riziko dle SCORE více než snížení hladiny cholesterolu
- změna stravovacích návyků, která spočívá v následujících pravidlech:
- omezení příjmu cukru a zvláště pak fruktózy, která je dnes běžně používána k přípravě např. slazených nápojů, ale i řady dalších potravin
- omezení konzumace alkoholu, který nese velké množství kalorií (riziko vzestupu hmotnosti) a který často výrazně zvyšuje hladinu triglyceridů
- omezení nasycených (živočišných) tuků a transmastných kyselin a jejich náhrada nenasycenými tuky (rostlinné oleje, rybí tuky); dále částečná záměna živočišných bílkovin za bílkoviny rostlinné; pro redukci hmotnosti je však žádoucí omezit příjem všech tuků, protože všechny tuky (rostlinné i živočišné, nasycené i nenasycené) obsahují na 1 gram hmotnosti 3krát více energie než bílkoviny či sacharidy
- omezení příjmu cholesterolu dnes již není považováno za nezbytnou součást dietních změn; navíc vliv omezení cholesterolu ve stravě na jeho hladinu v krvi je individuální
- zvýšení spotřeby vlákniny, především ve formě čerstvé zeleniny a ovoce: doporučeno je 4–5 porcí ovoce či zeleniny za den
- pravidelná fyzická aktivita přiměřená zdravotnímu stavu a možnostem pacienta s MS; ideální formou pohybu je chůze
Kdy zahájit farmakoterapii u osob s MS
O zahájení léčby hypolipidemiky rozhoduje výše rizika kardiovaskulární příhody a hladina krevních lipidů. Kalkulace výše rizika byla uvedena v předchozí části tohoto článku. Pro korektní hodnocení krevních lipidů jsou třeba spolehlivé výsledky laboratorního vyšetření. Nasazení hypolipidemik by nikdy nemělo vycházet z jediného vyšetření krevních lipidů, protože biologická variabilita hladin krevních lipidů (především triglyceridů, ale i celkového cholesterolu) může být u některých pacientů s MS velmi vysoká. Proto je doporučeno vyšetření krevních lipidů před zahájením farmakoterapie vždy opakovat [8]. Odběr krve na vyšetření krevních lipidů má být odložen, pokud pacient má nebo nedávno prodělal nějaké interkurentní onemocnění (to ovlivňuje hladinu krevních lipidů). Vyšetření krevních lipidů není vyšetření akutní a lze je odložit na dobu, kdy výsledky nebudou interkurentním onemocněním ovlivněny (alespoň 2 týdny po lehčím onemocnění a 2 měsíce po těžším onemocnění). Odběr krve na stanovení krevních lipidů nemá být proveden ani v situaci, v níž má pacient špatně kompenzovaný či dekompenzovaný diabetes mellitus, protože dekompenzace diabetu vede většinou k rozvoji sekundární hyperlipidemie. 2 dny před odběrem krve pak má být vynechán veškerý alkohol, který může hladinu triglyceridů (i celkového cholesterolu) výrazně zvyšovat.
Základní pravidlo pro nasazení hypolipidemik je podobné jako u ostatní populace: hypolipidemika jsou indikována při splnění 2 předpokladů současně:
- nemocný je ve vysokém či velmi vysokém riziku fatální kardiovaskulární příhody
- má vyšší než cílové hodnoty LDL-cholesterolu nebo apolipoproteinu B pro svoji kategorii rizika [6,7], tab. 2
Tab. 2. Cílové hodnoty krevních lipidů 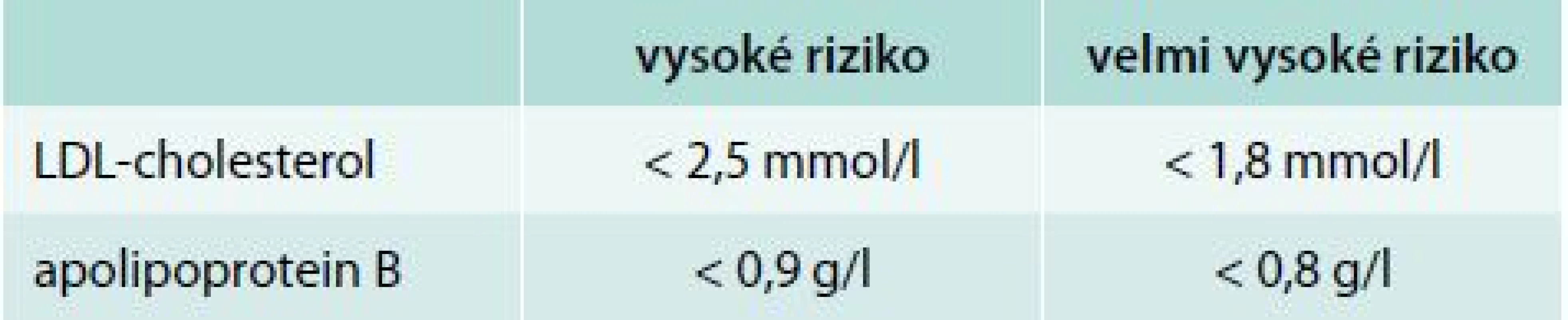
Volba hypolipidemika u pacientů s MS
Protože základním cíle léčby DLP je vždy LDL-cholesterol (ev. apolipoprotein B), jsou lékem volby u osob s MS statiny. Ty mají nejvíce důkazů z intervenčních studií o tom, že snižují kardiovaskulární příhody a kardiovaskulární morbiditu a mortalitu v primární i v sekundární prevenci a snižují potřebu koronárních revaskularizací [9]. Volba statinu se odvíjí především od toho, o kolik procent je třeba snížit LDL-cholesterol k dosažení jeho cílové hodnoty pro danou kategorii rizika (tab. 3). Při nedostatečném efektu úvodní dávky lze dávku statinu dále titrovat, nebo přejít na účinnější statin s cílem dosáhnout cílové hodnoty LDL-cholesterolu, nebo cílové hodnoty apolipoproteinu B. Pokud se nedaří dosáhnout cílové hodnoty LDL-cholesterolu (nebo apolipoproteinu B) ani maximální dávkou atorvastatinu či rosuvastatinu, je vhodné přidat do kombinace ezetimib. U pacientů, kteří užívají více jiných léků, je vhodné zvolit vhodný statin i z hlediska rizika interakcí a možných nežádoucích účinků [10].
Tab. 3. Obvyklý účinek statinů na snížení LDL-cholesterolu [17,18] ![Obvyklý účinek statinů na snížení LDL-cholesterolu [17,18]](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/2c27c5657f7d7cb8424301f11c706426.jpg)
Kombinace hypolipidemik u pacientů s MS
Pacienti s MS mají velmi často zvýšené triglyceridy i při léčbě statiny, a proto je u nich často potřebná kombinace hypolipidemik. Podle odborných doporučení u pacientů, u kterých dosáhneme cílové hodnoty LDL-cholesterolu (nebo apolipoproteinu B), a u kterých při léčbě statinem zůstává zvýšená koncentrace triglyceridů nebo snížená koncentrace HDL-cholesterolu, je třeba zvážit přidání fenofibrátu [7,11]. Důvodem je skutečnost, že zvýšená hladina triglyceridů i snížená hladina HDL-cholesterolu zvyšují kardiovaskulární riziko i u nemocných léčených statiny k cílové hodnotě LDL-cholesterolu (tzv. reziduální riziko) [4,12]. Optimální koncentrace triglyceridů a HDL-cholesterolu jsou uvedeny v tab. 4. Z dostupných fibrátů je doporučen do kombinace se statiny pouze fenofibrát, pro který máme důkazy z klinických intervenčních studií jak v monoterapii, tak i v kombinaci se statiny.
Tab. 4. Optimální hodnoty triglyceridů a HDL-cholesterolu 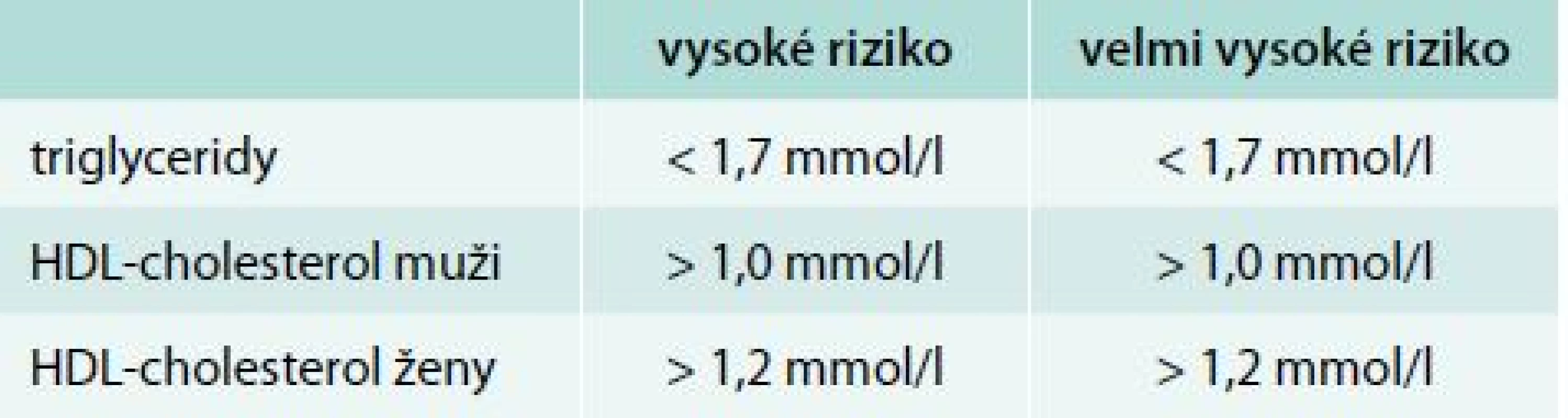
Bylo prokázáno, že u osob, které mají zvýšené triglyceridy a snížený HDL-cholesterol, sníží fenofibrát signifikantně kardiovaskulární příhody, a to jak v monoterapii (studie FIELD), tak i v kombinaci se statinem (studie ACCORD) [13–15]. U jiných fibrátů tyto důkazy chybí. Poslední Evropská doporučení pro léčbu pacientů s dyslipidemií konstatují, že ke kombinaci statin + fibrát je vhodný ten pacient, u kterého je při terapii statiny hladina triglyceridů > 2,3 mmol/l. Kombinace statinu s fenofibrátem je bezpečná a nezvyšuje riziko vzniku myopatie ve srovnání s monoterapií statiny [16]. Monoterapie fenofibrátem bude u pacientů s MS spíše výjimečná v případech, že pacient netoleruje žádný statin.
Závěr
Základem léčby DLP u všech pacientů s MS by měly být změny životního stylu, které mají dlouhodobý pozitivní vliv na zdraví pacientů. Farmakoterapie je indikována při vysokém nebo velmi vysokém riziku fatální kardiovaskulární příhody. Základem léčby je snížení LDL-cholesterolu pomocí statinů, u pacientů s MS je ale často nutná kombinace statinu s fenofibrátem k dosažení optimální hodnoty triglyceridů a HDL-cholesterolu.
prof. MUDr. Vladimír Soška, CSc.
vladimir.soska@fnusa.cz
Oddělení klinické biochemie FN u sv. Anny v Brně
www.fnusa.cz
Doručeno do redakce 16. 3. 2015
Přijato po recenzi 20. 4. 2015
Zdroje
1. Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Executive Summary of The Third Report of The National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, And Treatment of High Blood Cholesterol In Adults (Adult Treatment Panel III). JAMA 2001; 285(19): 2486–2497.
2. Grundy SM, Hansen B, Smith SC et al. Clinical management of metabolic syndrome: report of the American Heart Association/National Heart, Lung, and Blood Institute/American Diabetes Association conference on scientific issues related to management. Circulation 2004; 109(4): 551–556.
3. Griffin BA, Freeman DJ, Tait GW et al. Role of plasma triglyceride in the regulation of plasma low density lipoprotein (LDL) subfractions: relative contribution of small, dense LDL to coronary heart disease risk. Atherosclerosis 1994; 106(2): 241–253.
4. Arsenault BJ, Lemieux I, Despres JP et al. The hypertriglyceridemic-waist phenotype and the risk of coronary artery disease: results from the EPIC-Norfolk prospective population study. CMAJ 2010; 182(13): 1427–1432.
5. Catapano AL, Reiner Z, De Backer G et al. ESC/EAS Guidelines for the management of dyslipidaemias The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS). Atherosclerosis 2011; 217(1): 3–46.
6. Perk J, De Backer G, Gohlke H et al. European Guidelines on cardiovascular disease prevention in clinical practice (version 2012). The Fifth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of nine societies and by invited experts). Eur Heart J 2012; 33(13): 1635–1701.
7. Catapano AL, Reiner Z, De Backer G et al. ESC/EAS Guidelines for the management of dyslipidaemias The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS). Atherosclerosis 2011; 217(1): 3–46.
8. Vaverkova H, Soska V, Rosolova H et al. Czech Atherosclerosis Society Guidelines for the diagnosis and treatment of dyslipidemias in adults. Vnitř Lék 2007; 53(2): 181–187.
9. Cheung BM, Lauder IJ, Lau CP et al. Meta-analysis of large randomized controlled trials to evaluate the impact of statins on cardiovascular outcomes. Br J Clin Pharmacol 2004; 57(5): 640–651.
10. Soška V. Lékové interakce statinů. Hypertenze a kardiovaskulární prevence 2013; 2(4): 32–36.
11. Saha SA, Arora RR. Fibrates in the prevention of cardiovascular disease in patients with type 2 diabetes mellitus – a pooled meta-analysis of randomized placebo-controlled clinical trials. Int J Cardiol 2010; 141(2): 157–166.
12. Deedwania P, Singh V, Davidson MH. Low high-density lipoprotein cholesterol and increased cardiovascular disease risk: an analysis of statin clinical trials. Am J Cardiol 2009; 104(10 Suppl): 3E-9E. Dostupné z DOI: <http://dx.doi.org/10.1016/j.amjcard.2009.09.013>.
13. Keech A, Simes RJ, Barter P et al. Effects of long-term fenofibrate therapy on cardiovascular events in 9795 people with type 2 diabetes mellitus (the FIELD study): randomised controlled trial. Lancet 2005; 366(9500): 1849–1861. Erratum in Lancet 2006; 368(9545): 1420.
14. Group AS, Ginsberg HN, Elam MB et al. Effects of combination lipid therapy in type 2 diabetes mellitus. N Engl J Med 2010; 362(17): 1563–1574.
15. Jun M, Foote C, Lv J et al. Effects of fibrates on cardiovascular outcomes: a systematic review and meta-analysis. Lancet 2010; 375(9729): 1875–1884.
16. Jones PH, Davidson MH. Reporting rate of rhabdomyolysis with fenofibrate + statin versus gemfibrozil + any statin. Am J Cardiol 2005; 95(1): 120–122.
17. Wu CC, Hsu TL, Chiang HT et al. Efficacy and safety of slow-release fluvastatin 80 mg daily in Chinese patients with hypercholesterolemia. J Chin Med Assoc 2005; 68(8): 353–359.
18. Jones P, Kafonek S, Laurora I et al. Comparative dose efficacy study of atorvastatin versus simvastatin, pravastatin, lovastatin, and fluvastatin in patients with hypercholesterolemia (the CURVES study). Am J Cardiol 1998; 81(5): 582–587.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek Konopí – léčba budoucnosti?Článek Tumory a transplantace jater
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2015 Číslo 7-8- Přínos perorálního semaglutidu pro pacienty s DM 2. typu v ordinaci praktického lékaře
- Prognostický význam hladiny natriuretických peptidů při léčbě empagliflozinem
- Levothyroxin a zaměnitelnost přípravků s jeho obsahem
- Romosozumab zlepšuje kostní mikroarchitekturu u postmenopauzálních žen s osteoporózou
- S MUDr. Janem Rosou o problematice osteoporózy u revmatologických pacientů: Kdy začít s osteoanaboliky a jak minimalizovat selhání léčby?
-
Všechny články tohoto čísla
- Takotsubo (stresová) kardiomyopatie – co se změnilo? – editorial
- Rizikové faktory vzniku karcinomu štítné žlázy – editorial
- Takotsubo kardiomyopatie, klinické zkušenosti s onemocněním a jednoletá prognóza pacientů
- Infuzní toxicita rituximabu u nemocných s chronickou lymfocytární leukemií
- Kardiovaskulární účinky léčby GLP-1 agonisty se zaměřením na liraglutid
- Transkatétrová implantácia aortálnej chlopne – indikácie, priebeh intervencie a výsledky
- Hepatorenální syndrom – patofyziologie, diagnostika a léčba
- Rizikové faktory vzniku karcinomu štítné žlázy
-
Erektilná dysfunkcia ako prvý znak systémových cievnych chorôb a orgánovovaskulárnych artériových ischemických chorôb
Odporúčania a výzva Angiologickej sekcie Slovenskej lekárskej komory (2015) - Jan Brož et al. Léčba inzulinem
- Otakar Bleha. Endokrinolog vzpomíná
- XXXIV. dny mladých internistů České republiky a Slovenska v Olomouci
- Prof. MUDr. Josef Erben, DrSc., zomrel
- Nedožitých 88 rokov profesora Miroslava Mikuleckého
- Profesor Jaroslav Blahoš pětaosmdesátiletý
- Aktuální trendy v léčbě chronických onemocnění – program
- Konopí – léčba budoucnosti?
- Novinky v léčbě akutního nevarikózního krvácení do horní části gastrointestinálního traktu
- Domácí nutriční péče v České republice
- Vitamin D – stará látka s novými perspektivami
- Možnosti endoskopického řešení polypoidních a nepolypoidních lézí v kolon
- Obyčejná nemoc – apendicitida
- Platí „LDL-hypotéza“ i pro pacienty s diabetem?
- Snížení krevního tlaku – léčbou dalších rizikových faktorů
- Jak na dyslipidemii u pacientů s metabolickým syndromem
- Transplantace ledviny při inkompatibilitě krevní skupiny – úvodní zkušenosti programu
- Transplantace pankreatu: současný stav a výhledy do budoucna
- Tumory a transplantace jater
- Transplantace solidních orgánů v České republice
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Obyčejná nemoc – apendicitida
- Transkatétrová implantácia aortálnej chlopne – indikácie, priebeh intervencie a výsledky
- Hepatorenální syndrom – patofyziologie, diagnostika a léčba
-
Erektilná dysfunkcia ako prvý znak systémových cievnych chorôb a orgánovovaskulárnych artériových ischemických chorôb
Odporúčania a výzva Angiologickej sekcie Slovenskej lekárskej komory (2015)
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: MUDr. Petr Výborný, CSc., FEBO
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



