-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaRegistr BRNO 2: farmakoterapie po infarktu myokardu
BRNO Register 2: post-myocardial infarction pharmacotherapy
We assessed 850 patients with a history of myocardial infarction > 1 month ago who attended outpatient clinics of the Clinic of Internal Medicine and Cardiology at the Faculty Hospital Brno between 1st September 2009 and 31st December 2009. There were more men (650 vs. 200) and patients under 70 years of age (576 vs. 264) in the cohort. 87.8% of patients experienced one myocardial infarction only and the mean age at the first infarction was 59.0 years in men and 65.5 in women (p 90% of patients. There were no differences between men and women and older and younger patients. ACE inhibitors and statins were not always prescribed in recommended (high) doses. Perindopril was the most frequently prescribed ACE inhibitor and atorvastatin the most frequently prescribed statin. Blood pressure of 50% of patients had cholesterol ≤ 4.5 mmol/l, metabolic syndrome was found in about 1/2 of patients and smoking was admitted by 12.5% of patients.
Key words:
myocardial infarction – ACE inhibitor – statin – blood pressure – cholesterol
Autoři: J. Špinar 1; O. Ludka 1; M. Sepši 1; J. Schildberger 1; L. Dušek 2; J. Jarkovský V Zastoupení Řešitelů Registru Brno 2 2
Působiště autorů: Interní kardiologická klinika Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednosta prof. MU Dr. Jindřich Špinar, CSc., FESC2Institut biostatistiky a analýz Lékařské a Přírodovědecké fakulty MU Brno, ředitel doc. RNDr. Ladislav Dušek, Ph. D. 1
Vyšlo v časopise: Vnitř Lék 2010; 56(6): 533-540
Kategorie: 65. narozeniny vedoucího redaktora časopisu Vnitřní lékařství prim. MUDr. Petra Svačiny
Souhrn
V době od 1.
9.2009 do 31.12.2009 jsme vyšetřili 850 nemocných s anamnézou infarktu myokardu před > 1 měsícem, kteří navštívili ambulance Interní kardiologické kliniky FN Brno. V souboru převažovali muži (650 vs 200) a osoby mladší 70 let (576 vs 264). 87,8 % nemocných prodělalo pouze jeden srdeční infarkt a průměrný věk při prvním infarktu byl 59,0 let u mužů a 65,5 let u žen (p 90 % nemocných. Nebyly rozdíly mezi muži a ženami a staršími a mladšími. Nedostatečně byly podávány doporučené (vysoké) dávky ACE inhibitorů a statinů. Nejčastěji podávaný ACE inhibitor byl perindopril a nejčastěji podávaný statin atorvastatin. Krevní tlak 50 % nemocných mělo cholesterolKlíčová slova:
infarkt myokardu – ACE inhibitor – statin – krevní tlak – cholesterolÚvod
Kardiovaskulární nemoci jsou v rozvinutých zemích hlavní příčinou úmrtí, výrazně se podílejí na invaliditě a nemocnosti populace a ve stále větší míře na rostoucích nákladech zdravotní péče [1]. Světová zdravotnická organizace (WHO) uvádí, že kardiovaskulární onemocnění jsou zodpovědná asi za 30 % celosvětové mortality [2].
Úmrtnost na infarkt myokardu se významně snížila v 60. letech 20. století založením jednotek intenzivní péče a koronárních jednotek, kdy se léčily především akutní komplikace infarktu jako arytmie či hypotenze. Další zlom znamenal objev trombolytik v 80. letech 20. století a posledních 20 let je ve znamení intervenční kardiologie – angioplastiky, tromboaspirace, stenty a další. Standardizovaná úmrtnost na infarkt myokardu v České republice klesla mezi lety 1994 a 2004 ze 195 na 95 na 100 000 obyvatel u mužů a z 90 na 45 na 100 000 obyvatel u žen. Mezi základní kameny léčby po infarktu myokardu patří:
- blokáda systému renin‑angiotenzin‑aldosteron – používány jsou inhibitory konvertujícího enzymu (ACE - I), blokátory receptoru 1 pro angiotenzin II (ARB) a blokátory aldosteronu. Základem jsou ACE inhibitory, blokátory receptoru 1 jsou vhodné při intoleranci [3]. Na základě studií ONTARGET a VALIANT není doporučeno tyto lékové skupiny kombinovat [4 – 6].
- beta‑blokátory – doporučovány jsouvšechny typy, není doporučována ISA aktivita a přednost by měly mít selektivní beta‑blokátory. Podle výsledků studií INVEST a DAVIT je alternativou verapamil, který je ovšem kontraindikován u nemocných se srdečním selháním [7,8].
- hypolipidemika – především statiny s cílem dosáhnout hodnot cholesterolu pod 4,5 mmol/ l [9]. Fibráty mortalitní data nemají, s ezetimibem mortalitní studie probíhají, kyselina nikotinová mortalitní studie nemá.
- antiagregace – základem je kyselina acetylsalicylová v dávce 75 – 100 mg, ke které se po angioplastice či stentu přidává na několik měsíců (většinou 12) clopidogrel. Ve 4. fázi klinického zkoušení jsou nové antiagregační léky jako prasugrel či ticagrelol [10,11].
V naší práci jsme se zaměřili na farmakoterapii po infarktu myokardu u nemocných, kteří se dostavili ve stanoveném období k ambulantnímu vyšetření na Interní kardiologickou kliniku FN Brno.
Soubor a metodika
V období od 1. 9. 2009 do 31. 12. 2009 jsme zaznamenali všechny nemocné, kteří navštívili některou z 8 ambulancí Interní kardiologické kliniky FN Brno (kardiologická ambulance, příjmová ambulance, PTCA ambulance, interní ambulance, ambulance srdečního selhání, stacionář, ambulance vedení kliniky, ambulance hypertenze) a měli v anamnéze infarkt myokardu před > 1 měsícem.
U všech nemocných jsme cíleně doplnili anamnézu o doprovodná onemocnění, zaznamenali funkční klasifikaci NYHA a CCS, změřili krevní tlak a tepovou frekvenci, změřili výšku pacienta, zvážili ho a změřili obvod pasu. Zaznamenali jsme farmakoterapii, kdy u ACE inhibitorů, AII antagonistů, beta‑blokátorů a statinů jsme zjišťovali i průměrnou dávku, kterou jsme při konečném zpracování rozdělili na malou, střední a vysokou (např. perindopril a ramipril malá ≤ 2,5 mg, střední 2,6 – 9,9 mg a vysoká ≥ 10 mg – u perindoprilu platí pro argininovou sůl, pro erbuminovou jsme provedli přepočet 4 mg = 5 mg a 8 mg = 10 mg, simvastatin malá ≤ 20 mg, střední 21 – 79 mg a vysoká ≥ 80 mg, atorvastatin malá ≤ 10 mg, střední 11 – 79 mg a vysoká ≥ 80 mg atd.).
Pokud měl nemocný provedený rozbor krve na námi určené parametry (glykemie, lipidové spektrum, renální a jaterní funkce) v posledních 12 měsících a neměl v mezidobí nový infarkt myokardu či zásadněji měněnou léčbu, pak jsme použili tyto údaje, v ostatních případech jsme odebrali nový vzorek do biochemické laboratoře.
Stanovit výskyt metabolického syndromu u tohoto spektra nemocných je prakticky nemožné, protože hodnoty krevního tlaku a lipidového spektra jsou ovlivněny medikací a nejde exaktně doložit, zda jsou blokátory renin‑angiotenzinového systému či beta‑blokátory podávány z indikace hypertenze či z indikace sekundární prevence, podobně je to i se statiny. Proto jsme provedli mírnou modifikaci definice metabolického syndromu pro léčené nemocné po infarktu myokardu, a to pokud splňoval ≥ 3 kritéria:
- pas ženy > 88 cm, muži > 102 cm
- TG ≥ 1,7 mmol/ l
- HDL < 1,0 mmol/ l pro muže a < 1,3 mmol/ l pro ženy
- TK ≥ 130/ 85 mm Hg a/ nebo hypertenze v anamnéze
- glykemie ≥ 5,6 mmol/ l a/ nebo per-orální antidiabetika a/ nebo inzulin a/ nebo DM v anamnéze,
pak splňoval kritéria metabolického syndromu. Jsme si vědomi, že nemocní léčení statiny mají zkreslené lipidové spektrum a nemocný léčený ACE - I a beta‑blokátorem a s krevním tlakem 125/ 80 mm Hg mohl být hypertonik.
Pro popis souboru pacientů bylo použito standardní popisné statistiky: procentuální zastoupení kategorií pro kategoriální proměnné a zastoupení různých druhů léčby; průměr doplněný mediánem a 5 – 95% kvantilem pro spojité proměnné. Všechny tabulky jsou popsány bází pro výpočet, tedy počtem pacientů, z nichž byla hodnota popisné statistiky počítána; to umožňuje orientační určení spolehlivosti dané popisné statistiky.
Statistická významnost rozdílů byla u kategoriálních proměnných hodnocena ML χ2 testem. U proměnných spojitých pomocí Mann‑Whitney U testu. Statisticky významné výsledky byly označeny *pro hladinu významnosti 0,05; **pro hladinu 0,001, resp. # pro hladinu < 0,001.
Výsledky
Celkem bylo ve sledovaném období vyšetřeno 850 nemocných, jejichž základní charakteristika podle věku a pohlaví (M = male – muži, F = female – ženy) je v tab. 1.
Tab. 1. Základní charakteristika podle věku a pohlaví. 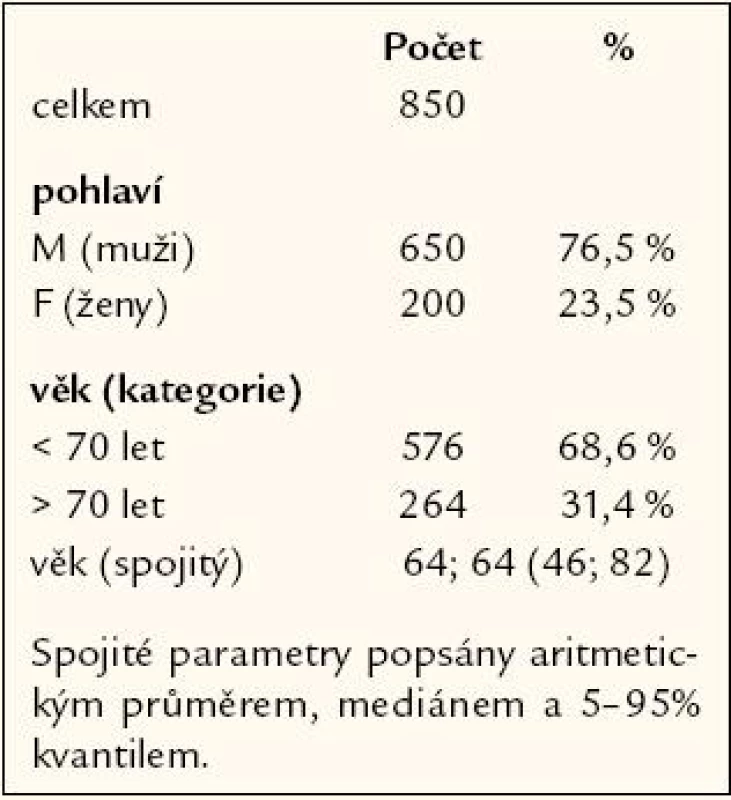
Jeden infarkt myokardu prodělalo 87,8 % nemocných, 2 infarkty 9,5 % nemocných a 3 a více infarktů 2,7 % nemocných, nebyl rozdíl mezi muži a ženami, nemocní nad 70 let měli častěji opakované infarkty než nemocní mladší (tab. 2). Průměrná doba od prvního infarktu byla téměř 10 let, od posledního v průměru 3 roky (tab. 2).
Tab. 2. Průměrný věk a průměrná doba od prvního a posledního infarktu myokardu. 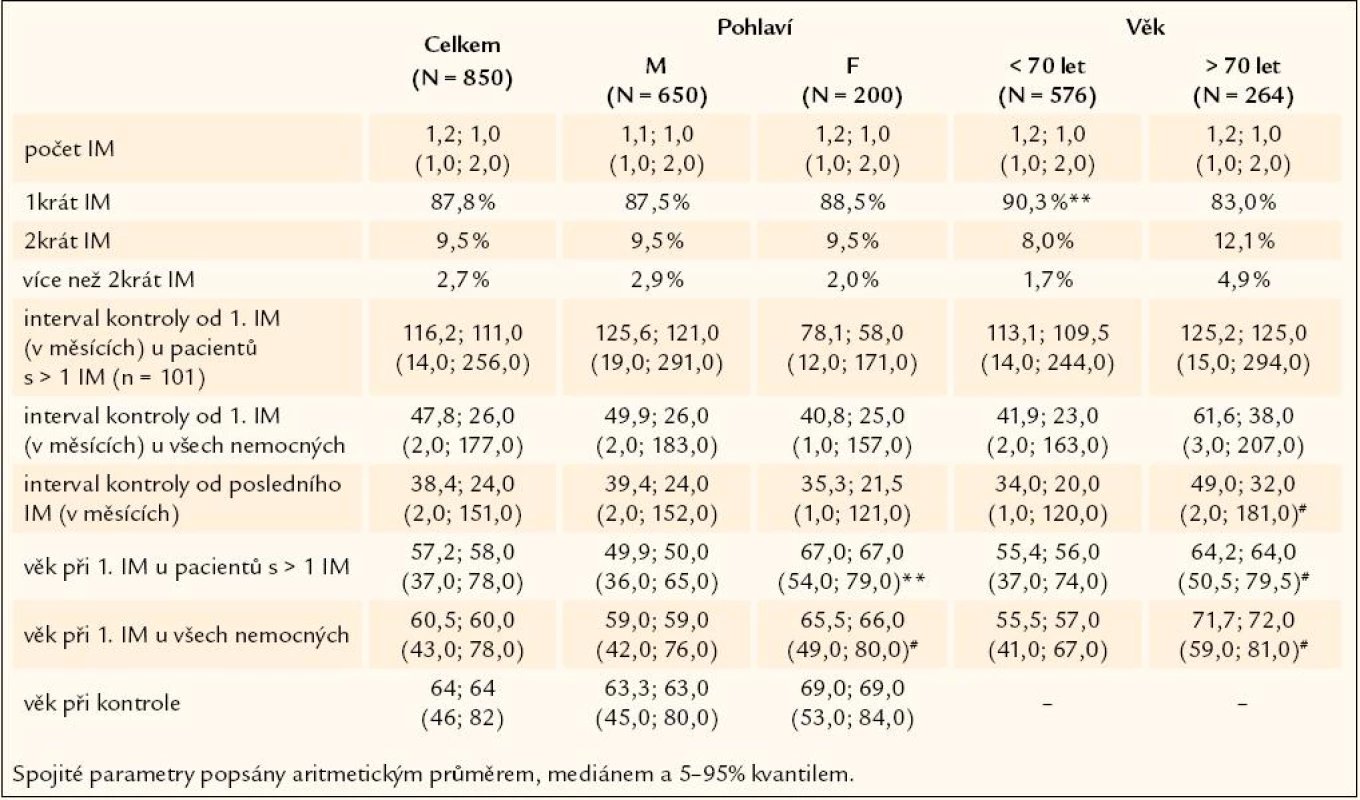
538 (63,3 %) nemocných mělo provedenou angioplastiku, 520 (61,2 %) mělo zavedený stent a 264 (31,0 %) nemocných bylo po chirurgické revaskularizaci.
Nekuřáků bylo 44,7 %, kuřáků 12,5 % a bývalých kuřáků 42,8 %. Nebyl statisticky významný rozdíl mezi muži a ženami a mezi nemocnými staršími a mladšími 70 let. Největší počet kuřáků byl u mužů pod 70 let – 16,5 %.
Funkční klasifikace dušnosti (NYHA) byla hodnocena 1 – 4, ve funkční třídě 4nebyl žádný nemocný, kanadská klasifikace stenokardií (CCS) byla hodnocena 0 – 4, ve funkční třídě 4 nebyl žádný nemocný (tab. 3). Přidružená onemocnění uvedená v propouštěcí zprávě ukazuje tab. 3.
Tab. 3. NYHA a CCS, klasifikace, komorbidity v registru Brno 2. 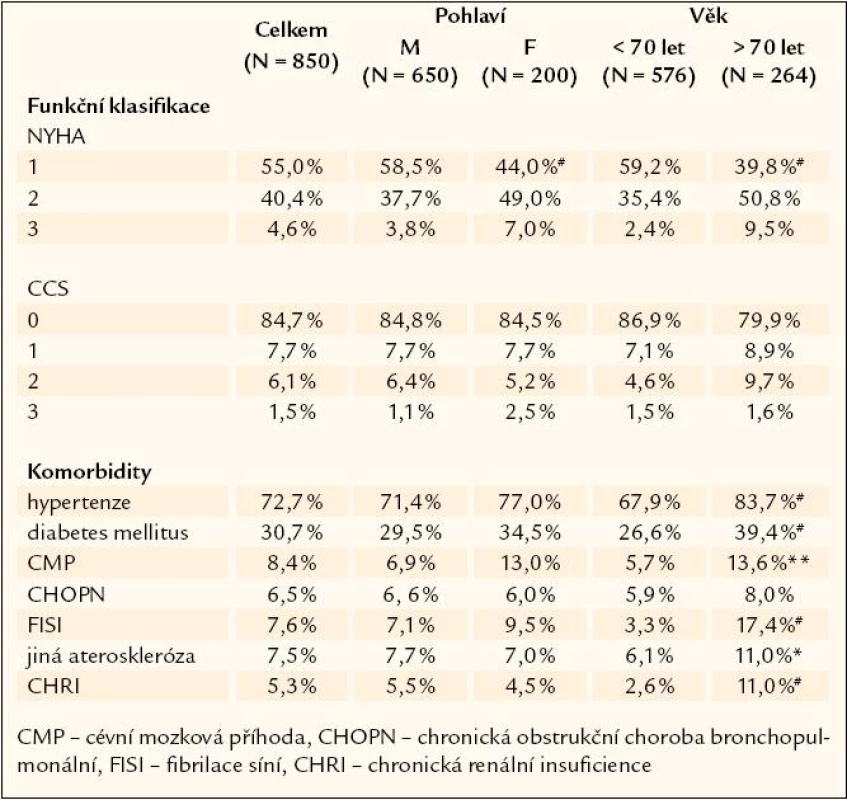
Výskyt metabolického syndromu, hypertenze a hypercholesterolemie ukazuje tab. 4.
Tab. 4. Metabolický syndrom a hodnoty krevního tlaku a cholesterolu. 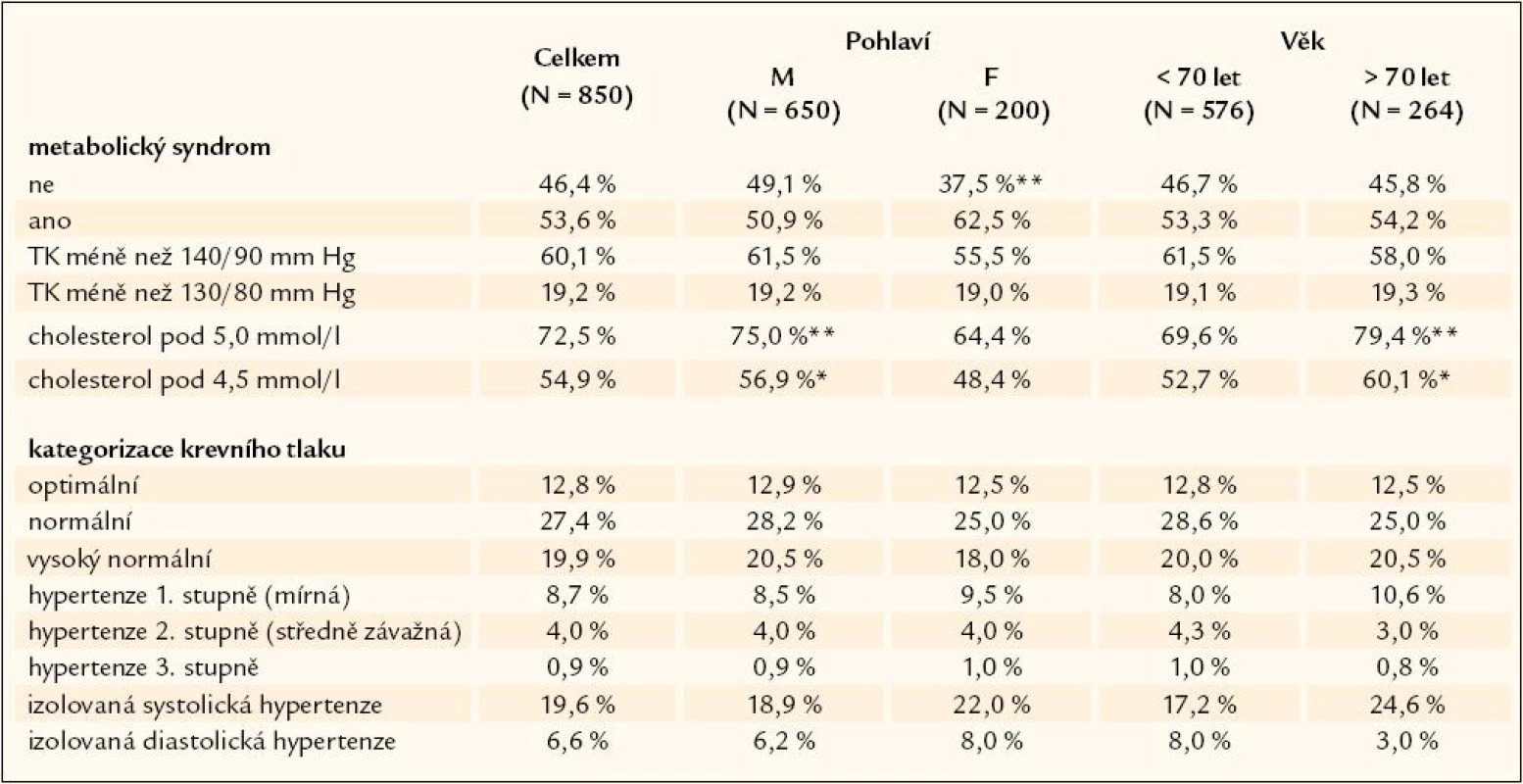
Průměrný TK byl 131,0/ 79,7 mm Hg, průměrná tepová frekvence 66,7, průměrný BMI 28,8, glykemie 6,6 mmol/ l a cholesterol 4,4 mmol/ l.
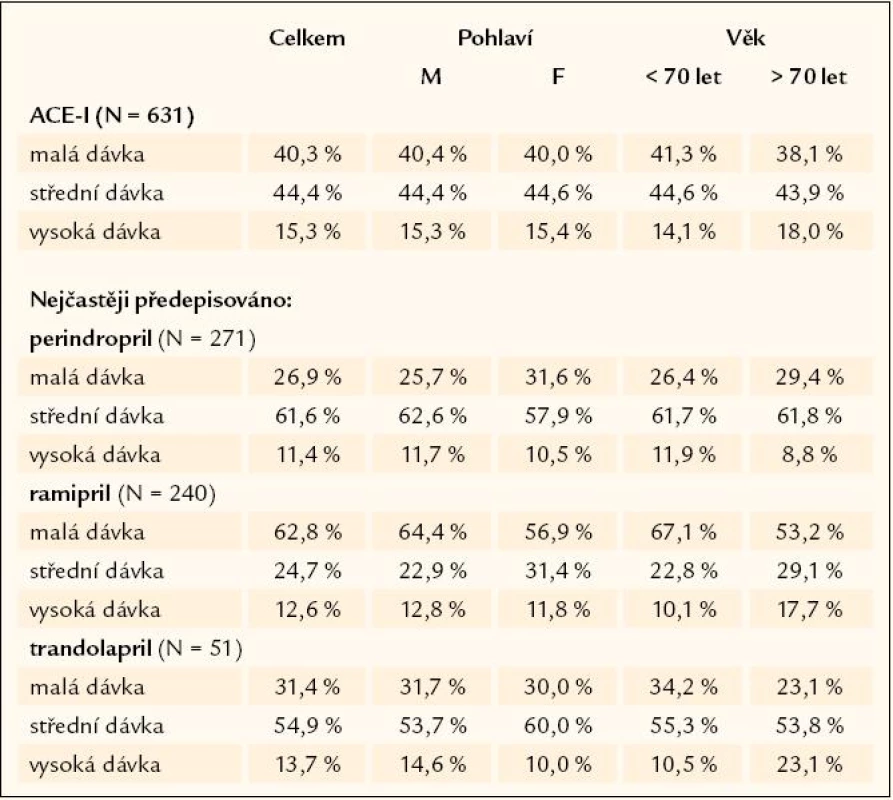
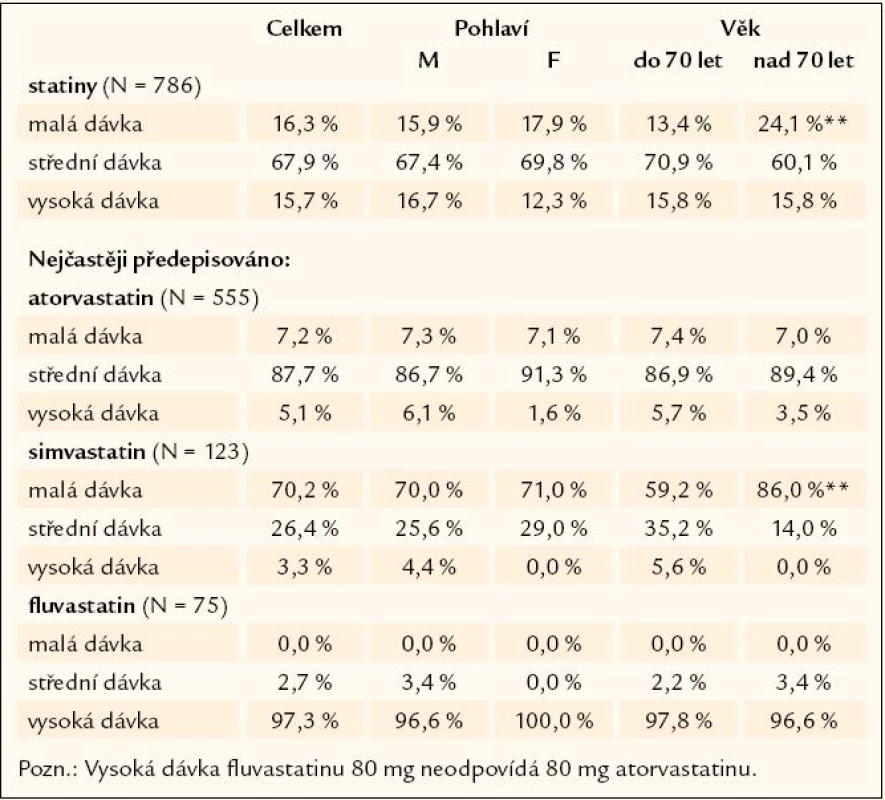
Zastoupení doporučených lékovýchskupin ukazuje tab. 5. Všechny čtyři doporučené lékové skupiny mělo 75,8 % nemocných. Dávkování tří nejčastěji předepisovaných ACE inhibitorů a statinů ukazují tab. 6 a 7.
Tab. 5. Zastoupení doporučených lékových skupin. 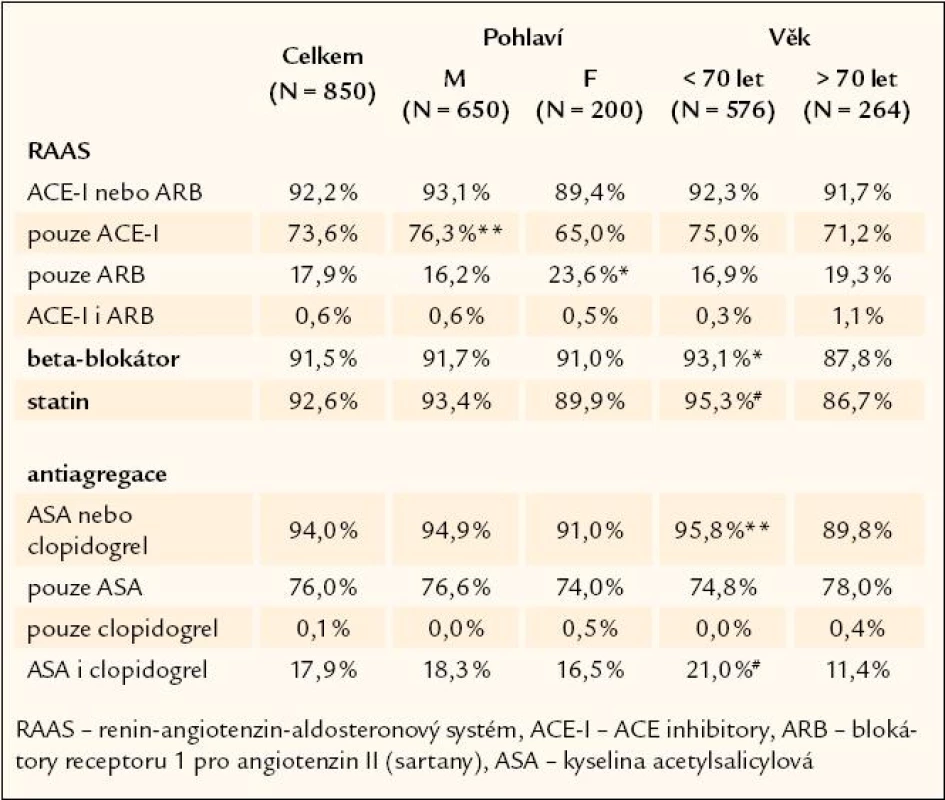
Diskuze
Správná farmakoterapie po infarktu myokardu je v popředí zájmu klinického výzkumu posledních 50 let. Výsledky velkých klinických studií přinesly morbi ‑ mortalitní data pro čtyři lékové skupiny, které jsou na základě této evidence based medicíny doporučovány. Nejprve to byly beta‑blokátory, který byly následovány kyselinou acetylsalicylovou. Tyto dvě lékové skupiny už asi nikdy nezískají mortalitní data na tisícových souborech, protože si nikdo netroufne je testovat proti placebu, proto se musíme smířit s menšími a někdy i kratšími studiemi.
V 80. letech minulého století se objevily ACE inhibitory (ACE ‑ I), nejprve jako antihypertenziva, později jako lék na srdeční selhání. Od první studie CONSENSUS uplynulo dlouhých 15 let, než byly zveřejněny první výsledky s ACE inhibitory v sekundární prevenci, jedná se o známou studii HOPE, která prokázala u normotenzních jedinců s ischemickou chorobou srdeční významné snížení mortality, infarktů myokardu a cévních mozkových příhod [12]. Následovaly studie EUROPA a PEACE, které již sice snížení celkové mortality neprokázaly (pouze trend), ale jasně prokázaly příznivý vliv na reinfarkty, rozvoj srdečního selhání, cévní mozkové příhody a výskyt nového diabetes mellitus [4,13]. Dnes by měl mít ACE inhibitor každý nemocný po infarktu myokardu, pokud nemá kontraindikace, a měl by užívat vysoké dávky (ramipril 10 mg, perindopril 8 – 10 mg a trandolapril 4 mg), pokud je toleruje.
V roce 2004 publikoval Pillote práci z registru pojišťovny v Ontariu, kde ukázal u nemocných po infarktu myokardu rozdílnou mortalitu podle typu ACE ‑ I, který užívají [15]. Nejmenší mortalitu měli nemocní užívající ramipril a perindopril, naopak nemocní užívající např. captopril, enalapril či quinapril měli statisticky významně vyšší mortalitu (tito nemocní měli ale také nejčastěji nízkou dávku ACE ‑ I). Tuto práci nepotvrdil Hansen na populaci více než 16 000 nemocných po infarktu myokardu v Dánsku, kde, pokud nemocní užívali doporučené dávky ACE ‑ I, měli stejnou prognózu [16]. V této práci byl referenční ACE inhibitor trandolapril a větší mortalita a reinfarkty při užívání captoprilu a enalaprilu měly jen naznačený trend, bez statistické významnosti, naopak perindopril a ramipril měly trend k menší mortalitě a reinfarktům. Na základě těchto výsledků můžeme uzavřít, že ověřené a doporučené ACE ‑ I jsou perindopril, ramipril a trandolapril ve vysokých dávkách, tedy 10 mg pro perindopril a ramipril a 4 mg pro trandolapril.
Na konci 90. let minulého století se objevují AII antagonisté, které postupně získávají stejné indikace jako ACE inhibitory, proto je logické, že jsou zkoušeny proti ACE inhibitorům v indikacích jako srdeční selhání, infarkt myokardu, hypertenze či renální insuficience. Do první mortalitní studie po infarktu myokardu s AII antagonisty – OPTIMAAL bylo zařazeno 5 477 nemocných starších 50 let s potvrzeným infarktem myokardu na léčbu 3krát 50 mg captoprilu nebo 50 mg losartanu [17]. Celková úmrtnost byla 18,2 % na losartanu a 16,4 % na captoprilu, což nebylo statisticky významné a ani další parametry nenalezly rozdíl mezi ACE inhibitory a AII antagonisty.
Rozsáhlý program s telmisartanem srovnal telmisartan s ramiprilem (ONTARGET) [18] a s placebem u nemocných netolerujících ACE inhibitory (TRANSCEND) [19]. Ve studii ONTARGET mortalita byla 16,5 % při léčbě ramiprilem, 16,7 % při léčbě telmisartanem a 16,3 % při kombinaci obou preparátů, tedy žádný rozdíl. Při kombinační léčbě byl naznačen trend k více nežádoucím účinkům, především hypotenzi a zhoršení renálních funkcí, proto kombinace není doporučena. Tyto výsledky byly definitivním potvrzením výsledků studie VALIANT [20], tedy že ACE inhibitory a AII antagonisté u nemocných s ischemickou chorobou srdeční jsou rovnocenné a jejich kombinace nepřináší žádné výhody.
Studie TRANSCEND měla kardio-vaskulární mortalitu 7,7 % na telmisartanu a 7,5 % na placebu, a tedy již nepotvrdila výsledky 10 let starší studie HOPE s ramiprilem, což je nejčastěji vysvětlováno mnohem lepší doprovodnou léčbou nemocných ve studii TRANSCEND.
V polovině 90. let 20. století jsou publikovány první úspěšné studie se statiny, které se postupně stávají nedílnou součástí léčby nemocných po infarktu myokardu, a to bez ohledu na hladinu cholesterolu. Doporučovány jsou vysoké dávky statinů (atorvastatin i simvastatin 80 mg), které se ukázaly být účinnější než nízké dávky [21,22].
Antiagregační léčba kyselinou acetylsalicylovou je užívána již od 80. let minulého století, ke konci 20. století se objevují thienopyridiny, které jsou dnes doporučovány všem nemocným po infarktu myokardu a/ nebo po intervenci na koronárním řečišti většinou na dobu 12 měsíců [23,24]. Objevují se však již i nová antitrombotika, která se zdají být účinnější než clopidogrel, mortalitní studii má ukončenu prasugrel (a je registrován v několika zemích EU) i ticagrelol [25,26].
Všechny tyto poznatky se již dostaly do klinické praxe, což potvrzují výsledky studií EUROASPIRE I, II, III [27,28]. Tyto epidemiologické studie v různých zemích Evropy (8 zemí, za Českou republiku FN Plzeň a IKEM Praha) sledovaly farmakoterapii nemocných po infarktu myokardu (minimálně 6 měsíců) v letech 1996, 2001 a 2006. Data z České republiky jsou velmi povzbuzující a ukazují obrovský nárůst ve všech lékových skupinách, takže procento pacientů na každé doporučené lékové skupině přesahuje 75 % (tab. 8).
Tab. 8. Data z České republiky ukazují obrovský nárůst ve všech lékových skupinách, takže procento pacientů na každé doporučené lékové skupině přesahuje 75 %. 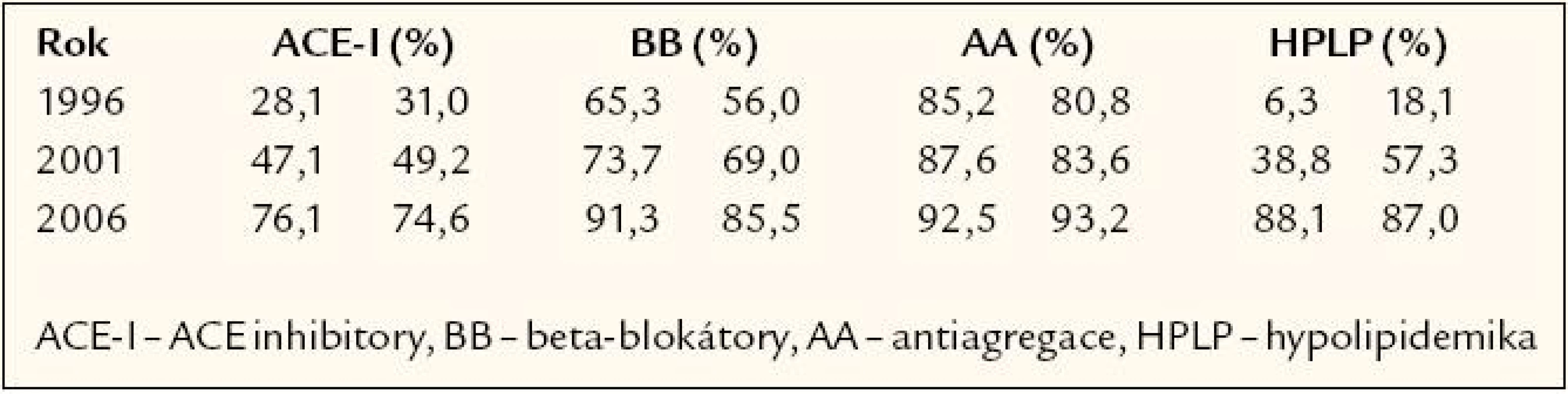
Z tab. 8 je patrné, že preskipce antiagregační léčby byla v ČR i v Evropě na vysoké úrovni již v polovině 90. let minulého století. V této době beta‑blokátory dostávaly 2/ 3 pacientů po infarktu myokardu. ACE inhibitory si své místo teprve získávaly a užívala je pouze 1/ 3 nemocných po infarktu a hypolipidemika byla zcela v plenkách s neuvěřitelnými pouze 6 % v ČR a 18 % v Evropě. Ještě v roce 2001 v preskripci hypolipidemik Česká republika značně zaostávala za Evropou a pohled na údaje z roku 2006 je potěšitelný, protože Česká republika je v preskripci doporučovaných skupin ve většině případů nad průměrem Evropy.
Z EUROASPIRE III vyplynuly ještě 2 důležité poznatky, a to že krevní tlak ≥ 140/ 90 mm Hg mělo 62,5 % nemocných v ČR a 55,2 % v Evropě a cholesterol ≥ 5,0 mmol/ l 28,1 % nemocných v ČR a 28,5 % v Evropě, tedy že nedochází k dosahování cílových hodnot tlaku a cholesterolu. Data ze studií EUROASPIRE neobsahují údaj o dávce, a tedy se domníváme, že přestože zastoupení jednotlivých lékových skupin je dobré, dochází k poddávkování nemocných, především u ACE inhibitorů a statinů, jinak si neumíme špatnou kontrolu tlaku i cholesterolu vysvětlit.
V našem souboru potvrzujeme neustále se lepšící farmakoterapii pacientů po infarktu myokardu se stále se zlepšující kontrolou rizikových faktorů, jako je krevní tlak a cholesterol.
V souboru výrazně převažují muži nad ženami, kteří dostali svůj první infarkt myokardu průměrně o 6 let dříve než ženy, a proto i věk při zařazení do tohoto průzkumu je u žen o 6 let vyšší. Většina pacientů (> 90 %) má jen minimální potíže a je ve funkční třídě dušnosti NYHA I – II a anginy pectoris CCS 0 – 1. Ve věkové kategorii nad 70 let nalézáme asi 11 % nemocných, kteří si stěžují na námahové bolesti na hrudi (CCS 2 – 3). Z doprovodných onemocnění dominuje hypertenze a diabetes mellitus, kdy po adjustaci na věk nejsou rozdíly mezi pohlavími, je však výrazně vyšší počet komorbidit u pacientů starších 70 let.
Metabolický syndrom jsme diagnostikovali u nadpoloviční většiny nemocných a byl častější u žen než u mužů a překvapivě nebyl rozdíl podle věku. Konstatovali jsme velmi dobrou kontrolu cholesterolu, kdy 75 % mužů a 65 % žen mělo cholesterol < 5 mmol/ l, a dokonce více než 1/ 2 nemocných mělo cholesterol < 4,5 mmol/ l. Lepší kontrola cholesterolu u pacientů nad 70 let není dána intenzivnější hypolipidemickou medikací, ale obecně známým faktem, že cholesterol ve vyšším věku klesá, což je zapříčiněno částečně i vyšším výskytem chronických onemocnění [29,30].
Krevní tlak ≥ 140/ 90 mm Hg jsme naměřili u 13,6 % nemocných, dalších 19,6 % nemocných však mělo izolovanou systolickou hypertenzi, jejíž výskyt byl významně vyšší u osob nad 70 let. Vyšší výskyt u žen po adjustaci na věk nebyl statisticky významný. 47,3 % nemocných mělo krevní tlak v hodnotách normálního a vysokého normálního krevního tlaku, což je podle posledních evropských doporučení tlak nejvhodnější pro tyto nemocné [31,32]. Dalších 12,8 % mělo tlak < 120/ 80 mm Hg. Konstatujeme tedy, že nadpoloviční většina nemocných měla správnou kontrolu hypertenze.
Farmakoterapie doporučovanými lékovými skupinami dle guidelines byla na vynikající úrovni, protože u všech skupin přesáhla 90 % a všechny 4 lékové skupiny mělo více než 3/ 4 nemocných. Z tohoto pohledu je zde další obrovský pokrok i ve srovnání s EUROASPIRE III, tedy s rokem 2006, a počet nemocných užívajících správnou medikaci je pravděpodobně maximální, protože ta 1/ 4 nemocných, která některou doporučenou skupinu neměla, měla pravděpodobně kontraindikace podávání jako krvácení při antiagregaci, špatné jaterní testy po statinech, renální nedostatečnost pro blokátory RAAS či hypotenzi při medikaci blokátory RAAS i beta‑blokátory.
Mezi ACE inhibitory jasně převažoval perindopril a ramipril následované trandolaprilem. U všech 3 preparátů je zcela nedostatečné podávání vysokých dávek, tak jak jsou doporučovány ze studií HOPE, EUROPA a PEACE. Nejhorší situace byla u ramiprilu, kde 2/ 3 nemocných mělo nízkou dávku, což je pravděpodobně způsobeno faktem, že existují tablety ramiprilu s dávkou 1,25 mg a 2,5 mg, což „svádí“ lékaře k poddávkování, zatímco perindopril takto nízkodávkované tablety nemá, a je proto lépe dávkovaný. Je třeba si uvědomit, že ACE ‑ I v této indikaci nejsou podávány jako antihypertenziva – čemuž odpovídá průměrný tlak nemocných – , ale jako léky sekundární prevence a na remodelaci, a měly by být podávány v maximální dávce, kterou nemocný toleruje.
Mezi statiny jasně převažoval atorvastatin, který byl většinou podávaný v dávce 20 – 40 mg, tedy ve střední dávce. Když spojíme tato data s faktem, že 3/ 4 nemocných měly cholesterol < 5,0 mmol/ l a > 50 % nemocných dokonce pod 4,5 mmol/ l, musíme konstatovat velmi dobrou úroveň farmakoterapie dyslipidemií. Většina doporučení klade důraz především na cílové hodnoty cholesterolu [9], což je dle našeho názoru dosahováno ve velmi dobrém procentu. Některé práce sice ukazují na možný větší efekt vysokých dávek, jiné toto ale nepotvrdily. Studie CORONA zase naznačuje, že nemocní, kteří dospějí do stadia srdečního selhání (v našem souboru dle funkčního stadia NYHA téměř 1/ 2 nemocných), již možná neprofitují z podávání statinů. Přesto, je‑li srdeční selhání ischemické etiologie, bychom měli statiny podávat [33,34]. Hodnotit fluvastatin z pohledu dávky nelze, protože nejvyšší u nás registrovaná dávka 80 mg z pohledu hypolipidemického efektu není dávkou vysokou.
Závěr
Farmakoterapie nemocných po infarktu myokardu v posledních 15 letech zaznamenala obrovský pokrok a naše data z roku 2009 ukazují výbornou adherenci k doporučením pro farmakoterapii nemocných s ischemickou chorobou srdeční s významným zlepšením v dosahování cílových hodnot krevního tlaku i cholesterolu. Stejně tak počet kuřáků výrazně klesl. Domníváme se, že nemocní po infarktu myokardu si uvědomují závažnost svého onemocnění a ve spolupráci s ošetřujícím lékařem se snaží udělat co nejvíce pro své zdraví.
Práce byla podpořena grantem IGA MZ 9880 - 3.
prof. MU Dr. Jindřich Špinar, CSc., FESC
www.fnbrno.cz
e‑mail: jspinar@fnbrno.czDoručeno do redakce: 17. 5. 2010
Seznam řešitelů (abecedně bez titulů):
O. Boček, V. Chaloupka, S. Janoušek, P. Jeřábek, P. Kala, J. Kaňovský, M. Kozák, L. Křivan, R. Lábrová, O. Ludka, R. Miklík, V. Musil, P. Neugebauer, T. Novotný, J. Pařenica, M. Poloczek, Z. Pozdíšek, O. Toman, M. Sepši, J. Schildberger, M. Šebo, I. Šindelková, M. Šišáková, J. Vlašínová, P. Vysočanová, M. VytiskaPoznámka
Práce je věnována k 65. narozeninám šéfredaktora Vnitřního lékařství a našeho přítele MU Dr. Petra Svačiny s konstatováním, že oslavenec již o 6 let v plném zdraví přežil průměrný věk, kdy muži v Brně dostávají první infarkt.
Zdroje
1. Šimon J et al. Epidemiologie a prevence ischemické choroby srdeční. Praha: Grada Publishing 2001.
2. Špinar J, Vítovec J et al. Ischemická choroba srdeční. Praha: Grada Publishing 2003.
3. Widimský J Jr, Cífková R, Špinar J et al. Doporučení diagnostických a léčebných postupů arteriální hypertenze – verze 2007. Doporučení České společnosti pro hypertenzi. Vnitř Lék 2008; 54 : 101 – 118.
4. Yusuf S, Teo KK, Pogue J et al. ONTARGET investigators. Telmisartan, ramipril or both in patients at high risk for vascular events. N Engl J Med 2008; 358 : 1547 – 1559.
5. Pfeffer MA, McMurray JJ, Velazquez EJ et al. Valsartan, captopril, or both in myocardial infarction complicated by heart failure, left ventricular dysfunction, or both. N Engl J Med 2003; 349 : 1893 – 1906.
6. Vítovec J, Špinar J. Je kombinace inhibitorů ACE a blokátorů receptorů pro angiotenzin II v léčbě kardiovaskulárních onemocnění indikovaná? Remedia 2009; 19 : 149 – 152.
7. Alderman MH. The return on INVEST. JAMA 2003; 290 : 2859 – 2861.
8. Effect of verapamil on mortality major events after acute myocardial infarction (The Danish Verapamil Infarction Trial II – DAVIT II). Am J Cardiol 1990; 66 : 779 – 785.
9. Vaverková H, Soška V, Rosolová H et al. Doporučení pro diagnostiku a léčbu dyslipidémií v dospělosti, vypracované výborem České společnosti pro aterosklerózu. Vnitř Lék 2007; 53 : 181 – 197.
10. Wallentin L, Becker R, Budaj A et al. Ticagrelor versus clopidogrel in patients with acute coronary syndromes. N Engl J Med 2009; 361 : 1045 – 1057.
11. Wiviott SD, Braunwald E, McCabe CH et al. Prasugrel versus clopidogrel in patients with acute coronary syndromes. N Engl J Med 2007; 357 : 2001 – 2015.
12. Yusuf S, Sleight P, Pogue J et al. Effects of an angiotensin‑converting‑enzyme inhibitor, ramipril, on cardiovascular events in high‑risk patients. The Heart Outcomes Prevention Evaluation Study Investigators. N Engl J Med 2000; 342 : 145 – 153.
13. Fox KM. EURopean trial on reduction of cardiac events with Perindopril in stable coronary Artery disease Investigators. Efficacy of perindopril in reduction of cardiovascular events among patients with stable coronary artery disease: randomised, double‑blind, placebo ‑ controlled, multicentre trial (the EUROPA study). Lancet 2003; 362 : 782 – 788.
14. Braunwald E, Domanski MJ, Fowler SE et al. PEACE Trial Investigators. Angiotensin‑converting‑enzyme inhibition in stable coronary artery disease. N Engl J Med 2004; 351 : 2058 – 2068.
15. Pilote L, Abrahamowicz M, Rodrigues E et al. Mortality rates in elderly patients who different angiotensin‑converting enzyme inhibitors after acute myocardial infarction: a class effect? Ann Intern Med 2004; 141 : 102 – 112.
16. Hansen ML, Gislason GH, Køber L et al. Different angiotensin‑converting enzyme inhibitors have similar clinical efficacy after myocardial infarction. Br J Clin Pharmacol 2007; 65 : 217 – 223.
17. Dickstein K, Kjekshus J. OPTIMAAL Steering Committee of the Study Group. Effects of losartan and captopril on mortality and morbidity in high‑risk patients after acute myocardial infarction: the OPTIMAAL randomised trial. Optimal Trial in Myocardial Infarction with Angiotensin II Antagonist Losartan. Lancet 2002; 360 : 752 – 760.
18. Yusuf S, Teo KK, Pogue J et al. ONTARGET investigators. Telmisartan, ramipril or both in patients at high risk for vascular events. N Engl J Med 2008; 358 : 1547 – 1559.
19. Yusuf S, Teo KK, Anderson C et al. TRANSCEND Investigators. Effects of the angiotensin‑receptor blocker telmisartan on cardiovascular event in high risk patients intolerant to angiotensin‑converting enzyme inhibitors: a randomised controlled trial. Lancet 2008; 372 : 1174 – 1183.
20. Pfeffer MA, McMurray JJ, Velazquez EJ et al. Valsartan, captopril, or both in myocardial infarction complicated by heart failure, left ventricular dysfunction, or both. N Engl J Med 2003; 349 : 1893 – 1906.
21. Nissen 1 SE, Tuzcu EM, Schoenhagen P et al. REVERSAL Investigators. Effect of intensive compared with moderate lipid ‑ lowering therapy on progression of coronary atherosclerosis. A randomized controlled trial. JAMA 2004; 291 : 1071 – 1080.
22. Pedersen TR, Faergeman O, Kastelein JJ et al. High‑dose atorvastatin versus usual‑dose simvastatin for secondary prevention after myocardial infarction. The IDEAL study: a randomized controlled trial. JAMA 2006; 294 : 2437 – 2445.
23. Sabatine MS, Cannon CP, Gibson CM et al. Effect of clopidogrel pretreatment before percutaneous coronary intervention in patients with ST‑elevation myocardial infarction treated with fibrinolytics: the PCI ‑ CLARITY study. JAMA 2005; 294 : 1224 – 1232.
24. Tejc M, Hlinomaz O. Nová data o clopidogrelu – studie CLARITY ‑ TIMI 28, COMMIT ‑ CCS2 a ARMYDA ‑ 2. Interv Akut Kardiol 2005; 4 : 154 – 158.
25. Wiviott SD, Braunwald E, McCabe CH et al. Prasugrel versus clopidogrel in patients with acute coronary syndromes. N Engl J Med 2007; 357 : 2001 – 2015.
26. Špinar J, Vítovec J. Komu zvoní hrana. Kardiol Rev 2009; 11 : 197 – 199.
27. Kotseva K, Wood D, De Backer G et al. Cardiovascular prevention guidelines in daily practice: a comparison of EUROASPIRE I, II, and III surveys in eight European countries. Lancet 2009; 373 : 929 – 940.
28. Mayer O Jr, Šimon J, Galovcová M et al. Úroveň sekundární prevence ischemické choroby srdeční u českách pacienců ve studii EUROASPIRE III. Cor Vasa 2008; 50 : 156 – 162.
29. Nerbrand C, Lidfeldt J, Nyberg P et al. Serum lipids and lipoproteins in relation to endogenous female sex and age. The Women’s Health in the Lund Area (WHILA) study. Maturitas 2004; 48 : 161 – 169.
30. Špinar J, Ludka O, Šenkyříková M et al: Hladiny cholesterolu v závislosti na věku. Vnitř Lék 2009; 55 : 724 – 729.
31. Mancia G, Laurent S, Agabiti ‑ Rosei L et al. Reappraisal of European guidelines on hypertension management: a European Society of hypertension Task Force document. J Hypertens 2009; 27 : 2121 – 2158.
32. Task Force Members 2007. Guidelines for the management of arterial hypertension. J Hypertension 2007; 25 : 1105 – 1187.
33. Kjekshus J, Apetrei E, Barrios V et al. CORONA Group. Rosuvastatin in older patients with systolic heart failure. N Engl J Med 2007; 357 : 2248 – 2261.
34. Hradec J. Máme léčit nemocné se srdečním selháním statiny? Výsledky klinické studie CORONA. Remedia 2008; 8 : 176 – 179.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2010 Číslo 6- Efekt itopridu na motilitu jícnu a funkci dolního jícnového svěrače
- Neuropatie u diabetu: Proč ji nepřehlédnout a kdy myslet i na deficit vitaminů B?
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Plicní hypertenze – neobvyklá komplikace syndromu bakteriálního přerůstání – editorial
- Existuje diurnální variabilita big endotelinu a NT‑proBNP u nemocných s těžkým chronickým srdečním selháním?
- Normalizovaný smoothness index a parametrický populační RDH index telmisartanu u pacientů s čerstvě zjištěnou hypertenzí a metabolickým syndromem
- Esenciální trombocytemie a jiné myeloproliferace s trombocytemií léčené Thromboreductinem. Výstupy z databáze Registru k 1. čtvrtletí roku 2010
- Plicní hypertenze – neobvyklá komplikace hemolýzy a syndromu bakteriálního přerůstání
- XXIX. dni mladých internistov Slovenska a České republiky v Martině
- Prim. MU Dr. Petr Svačina – významné životní jubileum
- Můj život s prim. MU Dr. Petrem Svačinou
-
Hyperlipoproteinemie a dyslipoproteinemie I.
Klasifikace, diagnostika, kardiovaskulární, kardiometabolické a reziduální riziko - Registr BRNO 2: farmakoterapie po infarktu myokardu
- Odlišné průběhy recidivující anebo multisystémové formy histiocytózy z Langerhansových buněk u dospělých osob – popis 22 případů z jednoho pracoviště
- Sepse a septický šok u onkologických a imunokompromitovaných pacientů – diagnostika, terapie
- Psychologický náhled na problémy onkologických pacientů a ošetřujícího týmu
- Preventivní podání antibiotik a probiotik u těžké akutní pankreatitidy
- Přínos jednotlivých zobrazovacích metod pro diagnostiku a sledování aktivity mnohočetného myelomu
- Příspěvek k hodnocení sérových hladin vybraných biologických působků u monoklonální gamapatie nejistého významu a v jednotlivých klinických stadiích mnohočetného myelomu
- Kontinuálne monitorovanie tkanivovej glukózy
- Význam senzitivity baroreflexu pre stratifikáciu kardiovaskulárneho rizika u hypertonikov
- Prevencia a liečba končatinovocievnej ischemickej choroby
- Zmeny v lipoproteínovom spektre pri končatinovo- cievnej ischemickej chorobe
- Vysoké školy musí mít nejen kvalitní výuku, ale také účinnou kontrolu kvality znalostí a schopností studentů (produktů) vysoké školy
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Sepse a septický šok u onkologických a imunokompromitovaných pacientů – diagnostika, terapie
-
Hyperlipoproteinemie a dyslipoproteinemie I.
Klasifikace, diagnostika, kardiovaskulární, kardiometabolické a reziduální riziko - Esenciální trombocytemie a jiné myeloproliferace s trombocytemií léčené Thromboreductinem. Výstupy z databáze Registru k 1. čtvrtletí roku 2010
- Odlišné průběhy recidivující anebo multisystémové formy histiocytózy z Langerhansových buněk u dospělých osob – popis 22 případů z jednoho pracoviště
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání