-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Současná strategie léčby neurogenního močového měchýře u pacientů s míšními dysrafismy
Neurogenic Bladder Therapy in Patients with Spinal Dysraphism. Actual Strategy
Purpose:
Retrospective evaluation of conservative and surgical treatment of detrusor hyperactivity in patients with spinal dysraphisms having been observed in our clinic during the last 20 years.Material and method:
In the period 1989/2009, 87 patients in the age between 0 and 35 years suffering from the above disease were monitored. The period was divided into three terms. Term I: 1989/1995, Term II: 1996/2005, Term III: 2006/2009. 28 patients were followed-up in the Term I, 58 patients in the Term II and 69 patients in the Term III. The applied types of therapy (conservative, surgical, mini-invasive methods) were specified within the mentioned patients’ groups and substitution alterations were monitored.Results:
54 patients were treated conservatively, 33 patients underwent an operation. During the Term I, 23 of the total 28 patients were treated conservatively, 5 (17.9%) patients were operated (3x ileocecal replacement, 2x ileocystoplasty). In Term II, 58 patients were treated, 23 (39.7%) thereof were operated (18x ileocystoplasty, 4x gastrocystoplasty, 1x sigmoideocystoplasty). In the Term III, 69 patients were followed-up and treated, 5 (7.2%) of them were operated (3x ileocystoplasty, 1x gastrocystoplasty, 1x sigmoideocystoplasty), and other 5 (7.2%) underwent a mini-invasive procedure by Botulinumtoxin A application.Key words:
spinal dysraphisms – neurogenic urinary bladder – dyssynergy – augmentation – botulinumtoxin A
Autoři: P. Zerhau; M. Husár
Působiště autorů: Urologický úsek KDCHOT FN Brno, přednosta: prof. MUDr. P. Gál, Ph. D., MBA
Vyšlo v časopise: Rozhl. Chir., 2010, roč. 89, č. 5, s. 306-309.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Cíl:
Retrospektivní zhodnocení konzervativní a chirurgické léčby patologie detruzoru močového měchýře u pacientů s míšními dysrafismy, sledovaných na našem pracovišti v posledních 20 letech.Materiál a metodika:
V letech 1989–2009 bylo s uvedeným onemocněním sledováno celkem 87 pacientů, ve věkovém rozmezí 0–35 roků. Časový úsek jsme rozdělili na 3 období: I – do 1995, II – 1996–2005, III – 2006–2009. V prvním období bylo sledováno 28 pacientů, ve druhém 58, ve třetím 69 nemocných. V uvedených skupinách uvádíme použité způsoby léčby detrusoru (konzervativní, chirurgická, miniinvazivní) a sledujeme změny v jejich zastoupení.Výsledky:
Celkově jsme patologii detruzoru léčili u 87 pacientů. V období I byla léčena u 28 nemocných, konzervativně 23x, chirurgicky 5x (17,9 % – 3x ileocékální náhrada, 2x augmentace). V období II bylo sledováno 58 pacientů, z toho 23 pro patologii detruzoru operováno (39,7 %), ve III. období sledujeme již 69 pacientů, z toho bylo ze stejné indikace 5 (7,2 %) nemocných léčeno chirurgicky (augmentace), 5 (7,2 %) miniinvazivní cestou, aplikací botulinumtoxinu A.Závěr:
Uvedené výsledky dobře ilustrují podmínky a trendy v jednotlivých obdobích. Zpočátku menší počet pacientů a léčba již devastujících postižení močových cest, později ve větší míře přesun k cystoplastikám a chirurgickým úpravám odtoku moče, v posledním období pak ústup od velkých výkonů, daný jednak včasnou konzervativní léčbou, jednak intradetruzorovou aplikací botulinumtoxinu A.Klíčová slova:
míšní dysrafismus – neurogenní močový měchýř – dyssynergie – augmentace – botulinumtoxin AÚVOD
Neurogenní močový měchýř (NMM) je obecný termín, zahrnující poškození funkcí močového měchýře a zevního svěrače močové trubice na podkladě neurologicky zjistitelné poruchy. Tato může postihovat buď horní etáže CNS (mozková obrna, cévní mozkové poruchy, poranění, nádory mozku) nebo centrum míšní (transverzální léze míšní, meningomyelokéla). Velmi častou příčinou neurogenního močového měchýře u dětí jsou míšní dysrafismy.
Hlavním cílem léčby NMM je trvalá ochrana renálních funkcí a udržení/zlepšení kvality života postiženého. Prvního cíle je možno dosáhnout jednak zmenšením intravezikálního tlaku během plnění a vyprazdňování močového měchýře, jednak zabráněním vezikoureterálního refluxu a močové infekce. Kvalita života postiženého je v našem případě dána především udržením/zlepšením kontinence moči.
Je důležité, aby diagnostika a následná léčba NMM byla započata brzy po narození, během prvních týdnů života. Jen tak lze zabránit ledvinnému poškození, které jinak postihuje téměř 100 % dětí s detrusoro-sfinkterickou dyssynergií (DSD), často u NMM přítomnou. Moderní léčbou jsme poté schopni převést vysokotlaký močový měchýř s funkční obstrukcí uretry na nízkotlaký rezervoár, šetřící horní močové cesty a vyprazdňující se ve vůlí ovládaných intervalech s minimem inkontinentních epizod.
Medikamentózní léčba hyperaktivity detruzoru (nejčastěji přítomné) je zahajována ihned po jejím zjištění, v prvních měsících života dítěte. Obvyklou volbou je oxybutinin nebo propiverin, u větších dětí tolterodin.
V případě významného postmikčního rezidua je nutno pravidelně vyprazdňovat močový měchýř čistou intermitentní katetrizací (ČIK), podle potřeby i v kojeneckém věku. Její kombinace s anticholinergní terapií významně snižuje nutnost následné augmentace močového měchýře.
Na zavedení chemoprofylaxe není jednotný názor. V prvním roce života, u dilatovaných horních močových cest a u vezikoureterálního refluxu je však indikována.
Selžou-li konzervativní způsoby terapie NMM, je nutno přistoupit k léčbě chirurgické. Ta směřuje k úpravě hypo - nebo hyperaktivity sfinkterového aparátu a detrusoru. Není cílem této práce vyjmenovat všechny zákroky a jejich možné kombinace, důležité je zmínit nejčastější z nich. Ke snížení hyperaktivity detruzoru směřují cystoplastiky, t.j. částečné náhrady močového měchýře částí gastrointestinálního traktu, k úpravě inkontinence plastiky hrdla močového měchýře. V případě nutnosti zavedení ČIK se současnou nemožností jejího provádění uretrou přichází na řadu konstrukce kontinentní vezikostomie.
V posledních letech se objevila alternativa k velkým chirurgickým výkonům, intradetruzorová injektáž botulinumtoxinem A (BoNT-A), snižující hyperaktivitu detrusoru. Její výhodou je malá zátěž pro pacienta, nevýhodou omezená doba účinku, částečně kompenzovaná možností opakované aplikace. Dlouhodobé efekty léčby BoNT-A a její kombinace např. s medikamentózní terapií jsou předmětem dlouhodobého výzkumu.
CÍL
Retrospektivní zhodnocení konzervativní a chirurgické léčby postižení dolních močových cest u pacientů s míšními dysrafismy, léčených na našem pracovišti v posledních 20 letech, se zaměřením na terapii hyperaktivity detruzoru.
MATERIÁL A METODA
V letech 1989–2009 bylo sledováno celkem 87 pacientů s neurogenním postižením močového měchýře na podkladě míšního dysrafismu. Pro zamýšlené zhodnocení jsme tento časový úsek rozdělili na 3 období, I: 1989–1995, II: 1996–2005, III: 2006–2009. V prvním období bylo sledováno 28 pacientů, ve druhém 58 (28 z minulého období), ve třetím 69 (62 z minulého období) nemocných, ve věkovém rozmezí 0–35 roků (prům. 14,7). Započítáno je i 5 pacientů ztracených z evidence, u kterých byla délka sledování minimálně 3 roky.V uvedených skupinách uvádíme použité způsoby léčby hyperaktivity detruzoru (konzervativní, chirurgická, miniinvazivní) a sledujeme změny v jejich zastoupení.
Kromě operací, korigujících hyperaktivitu detruzoru, byla chirurgickou cestou řešena i úprava uretry a vyprazdňování moči. Tyto operace uvádíme v tabulkách jako doplňkové (kontinentní stoma, plastika resp. uzávěr hrdla m. měchýře), nesouvisejí však s vlastní léčbou patologie detruzoru a nejsou proto započítány do způsobů jeho léčby.
VÝSLEDKY
Operační cestou jsme hyperaktivitu detruzoru léčili u 33 pacientů, miniinvazivním výkonem u 5 dětí. Ostatní byli sledováni a léčeni konzervativně (farmakologicky, čistou intermitentní katetrizací).
V I. období (Tab. 1, Graf 1) bylo z celkového počtu 28 pacientů takto chirurgicky léčeno 5 (17,9 %) nemocných (3x ileocékální kompletní náhrada močového měchýře, 2x ileocystoplastika – ileální augmentace), konzervativně 23.
Tab. 1. I. období, 1989–1995 (28 pacientů) Tab. 1. Period I, 1989–1995 (28 patients) 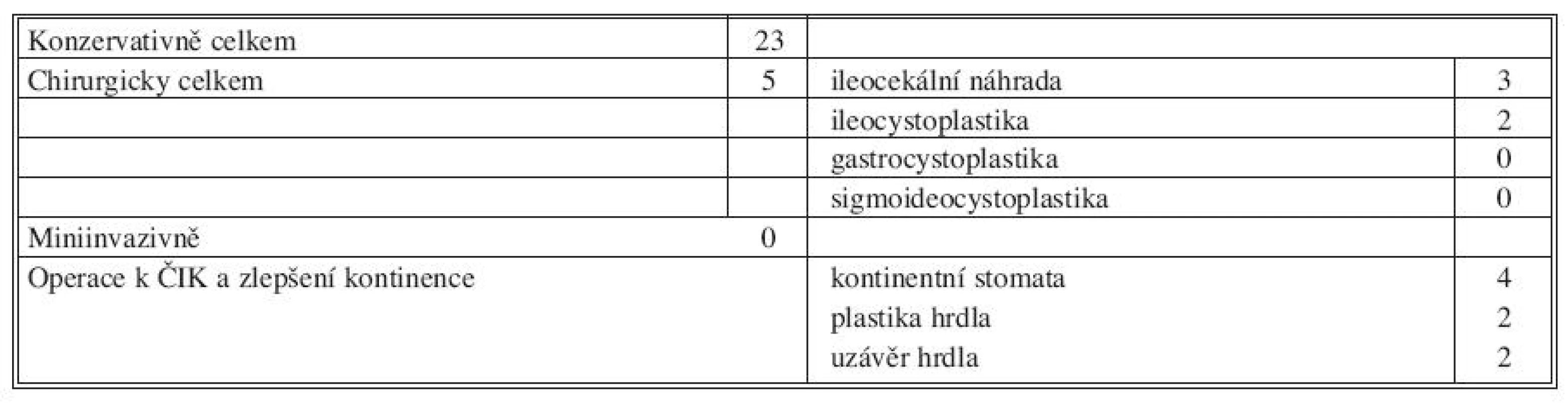
Graf 1. Poměrné zastoupení přístupu k léčbě detruzoru neurogenního měchýře u pacientů s míšním dysrafismem do roku 1995 Graph 1. Rates of treatment procedures in the management of detrusor dysfunctions due to the neurogenic bladder disorder in patients with spinal dysraphism since 1995 
Ve II. období (Tab. 2, Graf 2) bylo léčeno a sledováno 58 pacientů, z toho 23 (39,7 %) operováno – u všech provedena augmentace měchýře (18x ileocystoplastika, 4x gastrocystoplastika, 1x sigmoideocystoplastika).
Tab. 2. II. období, 1996–2005 (58 pacientů) Tab. 2. Period II, 1996–2005 (58 patients) 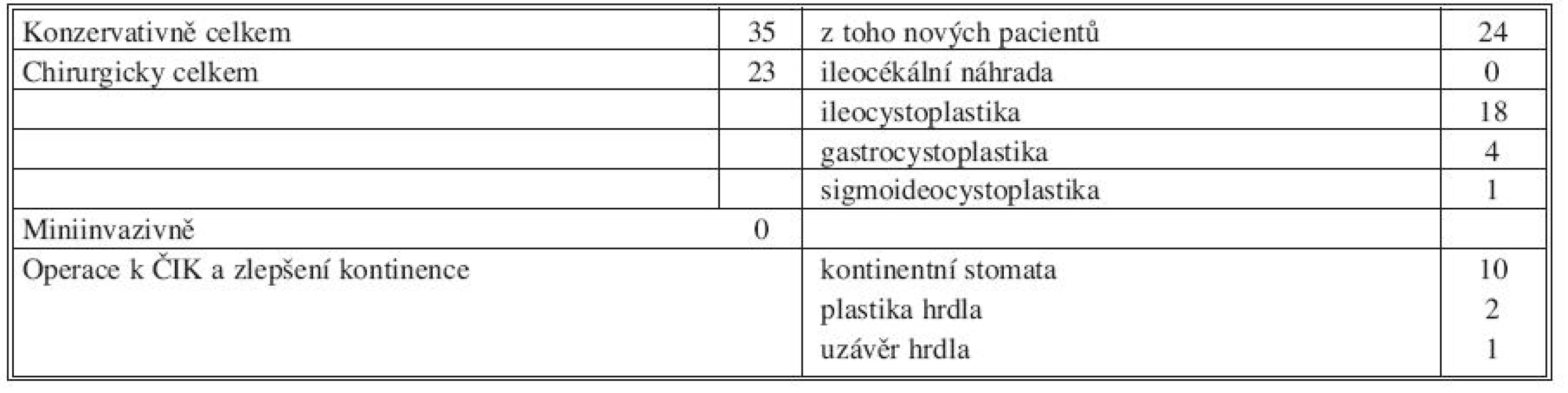
Graf 2. Poměrné zastoupení přístupu k léčbě detruzoru neurogenního měchýře u pacientů s míšním dysrafismem v letech 1996–2005 Graph 2. Rates of treatment procedures in the management of detrusor dysfunctions due to the neurogenic bladder disorder in patients with spinal dysraphism in 1996–2005 
Ve III. období (Tab. 3, Graf 3) sledujeme a léčíme celkem 69 pacientů. Z nich bylo 5 (7,2 %) léčeno chirurgicky (3x ileocystoplastika, 1x gastrocystoplastika, 1x sigmoideocystoplastika), 5 (7,2 %) pacientů miniinvazivní cestou, aplikací botulinumtoxinu A. U ostatních pacientů všech skupin je hyperaktivita detruzoru léčena konzervativně. Druhy léčby v jednotlivých obdobích jsou podrobněji rozvedeny v tabulkách a grafech.
Tab. 3. III. období, 2006–2009 (69 pacientů) Tab. 3. Period III, 2006–2009 (69 patients) 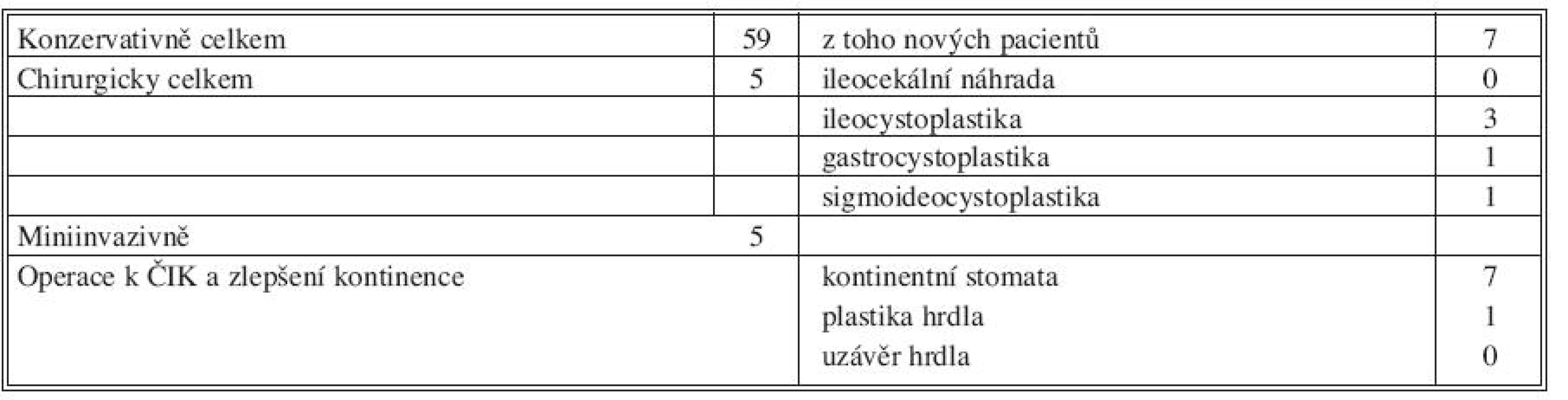
Graf 3. Poměrné zastoupení přístupu k léčbě detruzoru neurogenního měchýře u pacientů s míšním dysrafismem od r. 2006 Graph 3. Rates of treatment procedures in the management of detrusor dysfunctions due to the neurogenic bladder disorder in patients with spinal dysraphism since 2006 
DISKUSE
Léčba hyperaktivity detrusoru úzce souvisí s rozvojem urodynamické diagnostiky. V době, kdy nebylo možno včas a správně diagnostikovat postižení funkce dolních močových cest, byla chirugická léčba zaměřena především na korekci následků hyperaktivity detrusoru a DSD, jako jsou obstrukce močových cest, infekty nebo inkontinence moči [1]. Devastace močových cest nemohla být často řešena jinak, než cystektomií a nekontinentní derivací moči. Rozvoj operačních metod dospěl sice k poměrně dokonalým náhradám močového měchýře [2, 3], používaným dosud, vždy se ale jedná o ultimativní řešení následků NMM [4, 5, 6].
V prvním uváděném období naší studie byly zkonstruovány 3 kompletní náhrady močového měchýře (10,7 % ze všech sledovaných pacientů), naopak jsme v tomto období provedli pouze dvě ileocystoplastiky (7,1 %). Léčba BoNT-A nebyla tehdy známa.
Ve druhém sledovaném období došlo k podstatnému nárůstu počtu augmentací močového měchýře – u 23 dětí (39,7 %), kompletní náhrada měchýře nemusela již být použita. Výběr typu cystoplastiky (ileo-, sigmoideo-, gastro-) souvisel s aktuálním stavem ledvinných funkcí a anatomickými poměry při operaci.
Poslední sledované období je charakteristické jednak zvyšováním počtu sledovaných pacientů (sledování i u starších plynule pokračuje), jednak ústupem od velkých operačních zákroků a nárůstem počtu konzervativně léčených nemocných – kompletní náhrady nebyly provedeny žádné, augmentace měchýře 5x (7,2 %), konzervativně léčeno 59 (85,5 %). Procentuální počet augmentací je na našem pracovišti obdobný, jako uvádějí autoři v současnosti nejrozsáhlejší studie o augmentačních cystoplastikách u dětí [7].
Nejvýraznější změnou terapie je zavedení intradetruzorové injektáže BoNT-A [8], v našem souboru provedenou 5x (7,2 %). Jedná se o pacienty, u nichž selhala medikamentózní léčba hyperaktivity a u kterých bychom dříve sáhli k augmentačním cystoplastikám (Graf 4). Jak dlouho a u kolika z nich bude možno tuto léčbu aplikovat, ukáže probíhající studie. Lze předpokládat přesun části pacientů do skupiny augmentačních cystoplastik [9].
Graf 4. Souhrn – léčba detruzoru neurogenního močového měchýře v jednotlivých obdobích Graph 4. Summary – treatment of detrusor dysfunction associated with neurogenic bladder in individual time periods 
Počty konstrukcí kontinentních stomat mají spíše ilustrační hodnotu, nesouvisejí bezprostředně s léčbou detruzoru, jsou do značné míry ovlivněny volbou katetrizujících se pacientů nebo jejich rodičů. Obdobně plastika nebo uzávěr hrdla močového měchýře je indikována primárně na podkladě stavu uzávěrového aparátu, nikoli stavu detruzoru, byť je kontinence moči ovlivněna obojím.
ZÁVĚR
Uvedené výsledky dobře ilustrují podmínky a trendy v jednotlivých obdobích. Zpočátku menší počet pacientů a léčba již devastujících postižení močových cest, později ve větší míře přesun k cystoplastikám a chirurgickým úpravám odtoku moče, v posledním období pak ústup od velkých výkonů, daný jednak včasnou konzervativní léčbou, jednak intradetruzorovou aplikací botulinumtoxinu A.
Práce je podporována grantem NS 9845-3.
MUDr. Pavel Zerhau
Měříčkova 15
621 00 Brno
e-mail: pavel.zerhau@tiscali.cz
Zdroje
1. Raezer, D. M., Benson, G. S., Wein, A. J., Duckett, J. W. Jr. The functional approach to the management of the pediatric neuropathic bladder: a clinical study. J. Urol., 1977, May; 117(5): 649–654.
2. Hensle, T. W., Burbige, K. A. Bladder replacement in children and young adults. Urol., 1985, Jun; 133(6): 1004–1010.
3. Robertson, C. N., King, L. R. Bladder substitution in children. Urol. Clin. North. Am., 1986, May;13(2): 333–344.
4. Lendvay, T. S., Cowan, C. A., Mitchell, M. M., Joyner, B. D., Grady, R. W. Augmentation cystoplasty rates at children hospitals in the United States: a pediatric health information system database study. J. Urol., 2006 Oct;176(4 Pt 2): 1716–1720.
5. Jarolim, L., Babjuk, M., Hanus, T., Jansky, M., Skrivanova, V. Orthotopic reconstruction of the urinary bladder with preservation of urethral function in women after cystectomy. Rozhl. Chir., 1996, Apr; 75(4): 222–226.
6. Jarolim, L. The continent ileocecal pouch (Mainz Pouch). Rozhl. Chir., 1988, Oct; 67(10): 625–632.
7. MacLellan, L. D. Management of pediatric neurogenic bladder. Current opinion in urology, 2009, 19 : 407–411.
8. Krhut, J., Maixner, K., Kopecký, J. Botulotoxin A – alternativa v léčbě hyperaktivního měchýře. Čes. Urol., 2, 2004, 19.
9. De Jong, T. P. V., Chrzan, R., Klijn, A. J. Treatment of the neurogenic bladder in spina bifida. Pediatr. Nephrol., 2008, 23 : 889–896.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2010 Číslo 5- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Výučba chirurgov v súčasnosti
- Kombinace dexmedetomidinu s ketaminem a opioidy významně potlačuje hemodynamické změny způsobené laparoskopickou cholecystektomií a prodlužuje trvání pooperační analgezie
- Komplikace hojení ran u kuřáků
- Přidružená poranění u zlomenin lopatky
- Úloha Hartmannovej operácie a možnosti jej rekonštrukcie v súčasnosti
- Buried bumper syndrom (BBS) jako komplikace perkutánní endoskopické gastrostomie
- Aneuryzma abdominální aorty – dlouhodobé výsledky léčby
- Současná strategie léčby neurogenního močového měchýře u pacientů s míšními dysrafismy
- Pneumochirurgie v řešení karcinomu kolorekta
- Perforace sigmatu vycestovalým duodenobilárním stentem
- Extragastrointestinální stromální tumor – diagnostická úskalí v kazuistice
- Lymfóm žalúdka ako príčina masívneho krvácania u pacienta s Castlemanovou chorobou
- 75. výročí narození doc. MUDr. Josefa Kopeckého, DrSc.
- Zápis z jednání schůze výboru ČCHS dne 11. 2. 2010
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Úloha Hartmannovej operácie a možnosti jej rekonštrukcie v súčasnosti
- Buried bumper syndrom (BBS) jako komplikace perkutánní endoskopické gastrostomie
- Současná strategie léčby neurogenního močového měchýře u pacientů s míšními dysrafismy
- Komplikace hojení ran u kuřáků
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



