-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praxe
Absces jater při asymptomatické perforující divertikulitidě imitující maligní nádor jater
Liver abscess in asymptomatic perforating diverticulitis resembling malignant liver tumour
Pyogenic liver abscess is a rather uncommon disease with high mortality when untreated. Its most frequent causes are biliary tract diseases, it can also be related to portal bacteriaemia resulting from intraabdominal infection. Therapy of liver abscess includes administration of antibiotics with the addition in larger abscesses of percutaneous drainage. Only in a minority of patients is surgical drainage or resection indicated. We present a patient with a large liver abscess resembling malignant tumour in scans which was caused by asymptomatic perforating diverticulitis. Laparotomy allowed definitive diagnosis and a therapeutic solution consisting of resection of the perforating part of the colon and drainage of the liver abscess.
Keywords:
liver abscess, diverticulitis
Autoři: I. Hejlová 1; M. Oliverius 2; E. Honsová 4; D. Kautznerová 5; H. Filipová 5; J. Šperl 1
; J. Špičák 1; P. Trunečka 3
Působiště autorů: Klinika hepatogastroenterologie Přednosta: prof. MUDr. Julius Špičák, CSc. 1; Klinika transplantační chirurgie Přednosta: prof. MUDr. Miloš Adamec, CSc. 2; Transplantcentrum Přednosta: MUDr. Pavel Trunečka, CSc. 3; Pracoviště klinické a transplantační patologie Přednosta: MUDr. Eva Honsová, Ph. D. 4; Pracoviště radiodiagnostiky a intervenční radiologie Přednosta: doc. MUDr. Jan Peregrin, CSc. Institut klinické a experimentální medicíny, Praha Ředitel: doc. MUDr. Jan Malý, CSc. 5
Vyšlo v časopise: Prakt. Lék. 2008; 88(8): 474-477
Kategorie: Kazuistika
Souhrn
Pyogenní absces jater je málo častým onemocněním s vysokou mortalitou, není-li adekvátně léčen. Jeho nejběžnější příčinou jsou onemocnění žlučových cest, může rovněž souviset s portální bakteriémií následkem nitrobřišní infekce. Terapie jaterního abscesu spočívá v podávání antibiotik, u větších abscesů dále v perkutánní drenáži. U menšiny pacientů je indikována chirurgická drenáž či resekce jater. V naší kazuistice prezentujeme případ pacienta s rozsáhlým abscesem jater imitujícím při zobrazovacích vyšetřeních maligní nádor, jehož příčinou byla zcela asymptomatická perforující divertikulitida. Definitivní diagnózu i terapeutické řešení přinesla laparotomie s resekcí perforované části tračníku a drenáží jaterního abscesu.
Klíčová slova:
absces jater, divertikulitida.Úvod
Pyogenní absces jater je málo častým onemocněním s vysokou mortalitou, není-li adekvátně léčen. Jeho nejběžnější příčinou jsou onemocnění žlučových cest, často se jedná o starší pacienty s biliární obstrukcí. Jaterní absces může rovněž souviset s portální bakteriémií následkem nitrobřišní infekce, např. při appendicitidě, divertikulitidě aj. (1, 2, 3, 4, 5).
V minulosti léčba spočívala v otevřené chirurgické drenáži, která je v dnešní době díky rozvoji širokospektrých antibiotik a možnostem perkutánní drenáže indikována jen zřídka. Chirurgické řešení zůstává léčebnou možností pro pacienty, u kterých je perkutánní drenáž neúspěšná, nebo kde jiné současné nitrobřišní onemocnění vyžaduje chirurgickou intervenci (2, 3, 5, 6).
Vlastní pozorování
Padesátiletý nemocný s měsíční anamnézou febrilií a nově zjištěným rozsáhlým ložiskem jater byl přeložen ze spádové nemocnice na Kliniku hepatogastroenterologie IKEM v polovině srpna 2007.
Jeho předchorobí bylo nevýznamné. Před 30 lety byl operován pro nefrolitiázu, jinak se s ničím neléčil. Od mládí kouřil 60 cigaret denně, alkohol konzumoval výjimečně. Pracoval jako vedoucí velkoobchodu s potravinami.
V polovině července 2007 se u něj objevily teploty 41°C s námahovou dušností. Antibiotika předepsaná praktickým lékařem byla bez efektu, proto byl odeslán k hospitalizaci na plicní oddělení spádové nemocnice. Zde sonografické a CT vyšetření břicha zobrazily ložisko v pravém laloku jater velikosti 15 x 13 x 10 cm odpovídající solidnímu tumoru či abscesu.
Při přijetí na naše pracoviště přetrvávaly při užívání ciprofloxacinu teploty 38°C, námahová dušnost, bolesti v pravém podžebří a nechutenství s váhovým úbytkem 11 kg za 3 týdny. Při fyzikálním vyšetření byl pacient zchvácený, v dutině ústní byl přítomen soor, břicho bylo palpačně bolestivé v pravém podžebří.
Laboratorně byla přítomna elevace zánětlivých ukazatelů (CRP 197,4 mg/l, leukocyty 10,3 x 109/l), hypoalbuminémie (albumin 16,9 g/l), mírné zvýšení aktivity cholestatických jaterních enzymů (ALP 2,7 μkat/l, GMT 4,3 μkat/l) s normálním celkovým bilirubinem a hraniční aktivitou aminotransferáz (AST 0,8 μkat/l, ALT 0,9 μkat/l) a mikrocytární anémie (hemoglobin 94,0 g/l, MCV 81,5 fl). Základní serologie virových hepatitid (HBsAg, anti-HBc, anti-HCV) byla negativní, onkomarkery (AFP, CA 19–9, CEA, beta-2-mikroglobulin) byly nízké.
Na sonografii břicha se zobrazilo nehomogenní ložisko pravého laloku jater velikosti 14 x 9 cm v terénu suspektní steatózy jater. CT vyšetření břicha zobrazilo ohraničené hypodenzní kulovité ložisko pravého laloku jater v segmentech IVb, V a VI velikosti 14 x 10 cm, po podání kontrastní látky nehomogenně se sytící, šířící se do podjaterního prostoru s dislokací pravé ledviny kaudálně a mediálně. Ložisko těsně naléhalo na pravou větev v. portae s prorůstáním do periportálních prostorů, do procesu byla vzata dorzální větev pravé jaterní žíly (obr. 1a, 1b).
Obr. 1. a) Patologické ložisko v pravém laloku jater (černá šipka), CT vyšetření MPR rekonstrukce, venózní fáze vyšetření. b) Stejné ložisko zobrazené v transverzálním řezu, venózní fáze. 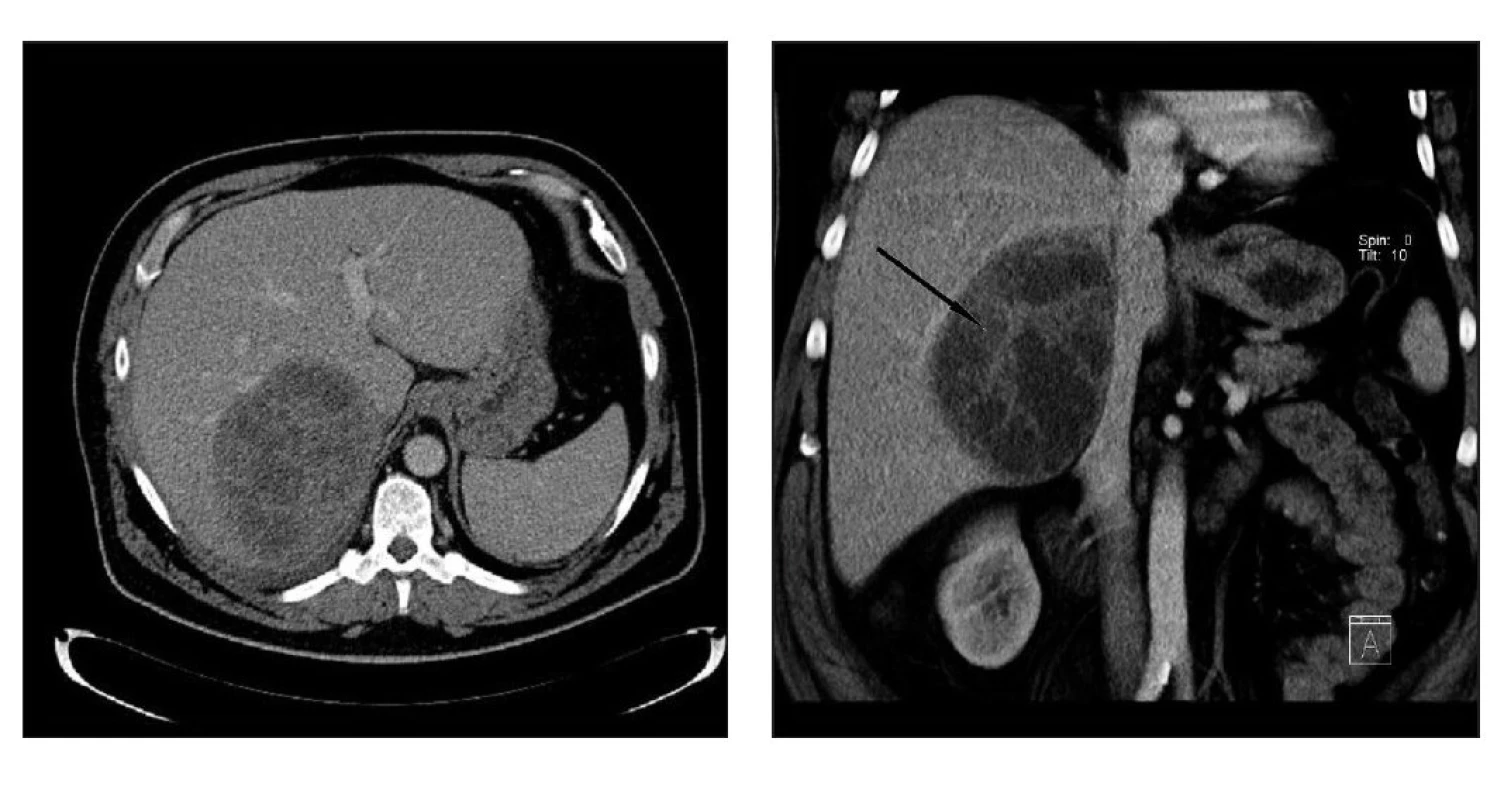
Na základě sonografického i CT obrazu bylo radiology vyjádřeno podezření na expanzivní proces jater typu hepatocelulárního karcinomu. Ostatní nitrobřišní orgány byly bez patologického nálezu. ERCP vyšetření bylo provedeno s normálním nálezem. Skiagrafie hrudníku byla kromě vyššího postavení bránice bez pozoruhodností.
Provedli jsme cílenou biopsii z ložiska pod sonografickou kontrolou. Punkce zastihla jaterní tkáň, na kterou navazovalo vazivo prostoupené zánětlivou celulizací a dále v okraji malý úsek nekrózy s polynukleáry (obr. 3a, 3b). V oblasti nekrózy byly identifikovány grampozitivní koky. Průkaz jiných infekčních agens a také průkaz IgG4 byl negativní. Nález byl hodnocen jako zánětlivé ložisko, bez nádorových struktur. Při kultivaci vzorku biopsie se pomnožila Candida dubliensis. Pro přetrvávající podezření na tumor jsme cílenou biopsii zopakovali, ta však zachytila jen jaterní tkáň se smíšenou steatózou, pravděpodobně z okolí ložiska.
Obr. 2. a) Mikroskopický obraz punkční biopsie ložiska jater s úsekem vaziva a v okraji s nekrózou a zánětem. Barvení HE, zvětšení objektiv 10x. b) Mikroskopický obraz punkční biopsie ložiska jater – detail zánětlivé celulizace z obrázku 3a. Barvení HE, zvětšení objektiv 40x. 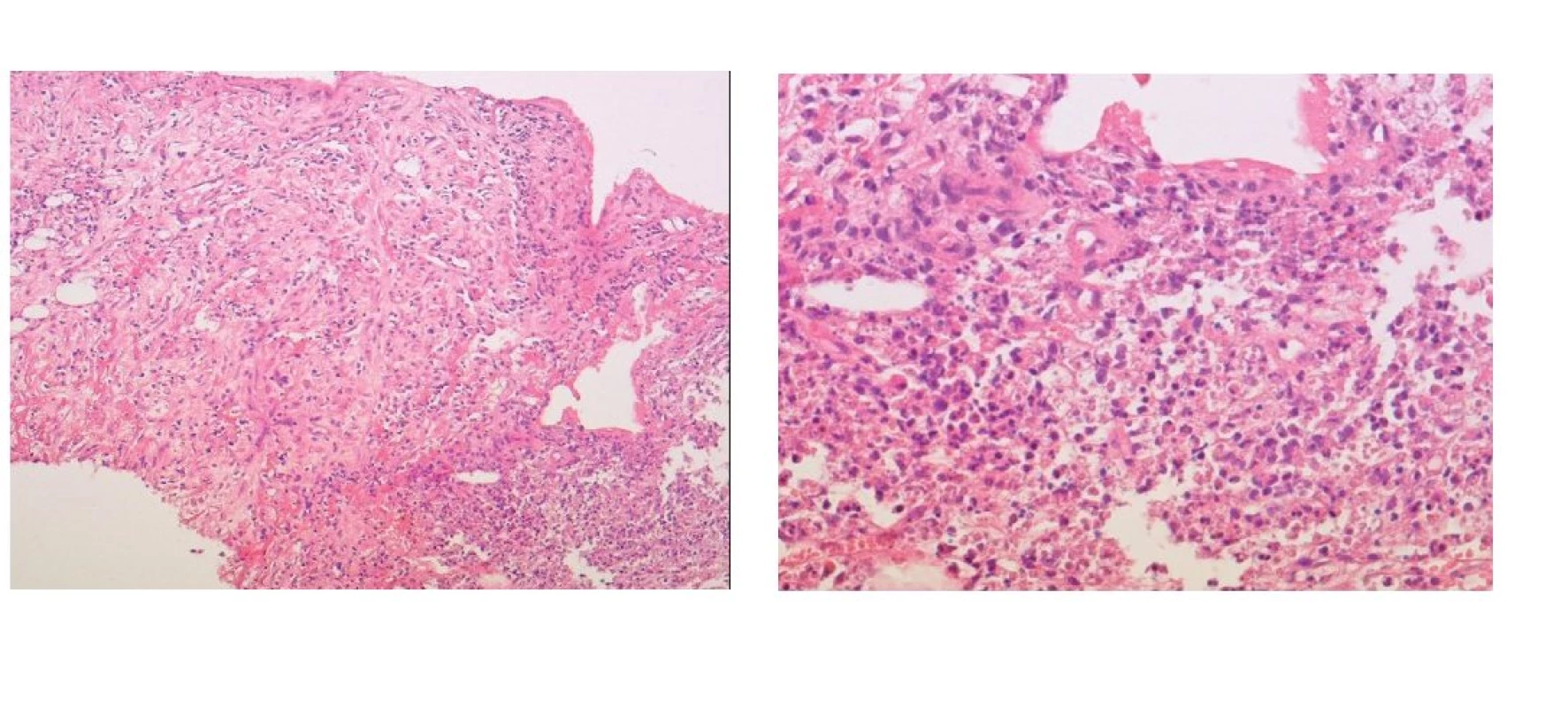
Při přijetí jsme zahájili antibiotickou léčbu kombinací cefoperazon/sulbaktam, vankomycin a flukonazol, dle výsledku kultivací jsme pokračovali kombinací ampicilin/ sulbactam a flukonazol, následně došlo k ústupu febrilií, výraznému zlepšení klinického stavu a poklesu zánětlivých parametrů.
Na kontrolním CT břicha po pěti týdnech došlo k regresi ložiska na 10 x 6 x 8 cm a změně charakteru s nově přítomnou centrální kolikvací, obraz již odpovídal zánětlivému ložisku (obr. 2a, 2b). I sonografie připouštěla pro zvýšení echogenity a tekutinové okrsky i nenádorovou etiologii. Gastroskopie přinesla normální nález, při koloskopii se zobrazily divertikly levostraného tračníku s lehkou kolitidou.
Obr. 3. a) Vyšetření o pět týdnů později. Ložisko zmenšeno s hypodenzním centrem (bílá šipka) – MPR rekonstrukce, venózní fáze. b) Vyšetření ze stejného data – transverzální řez, venózní fáze. 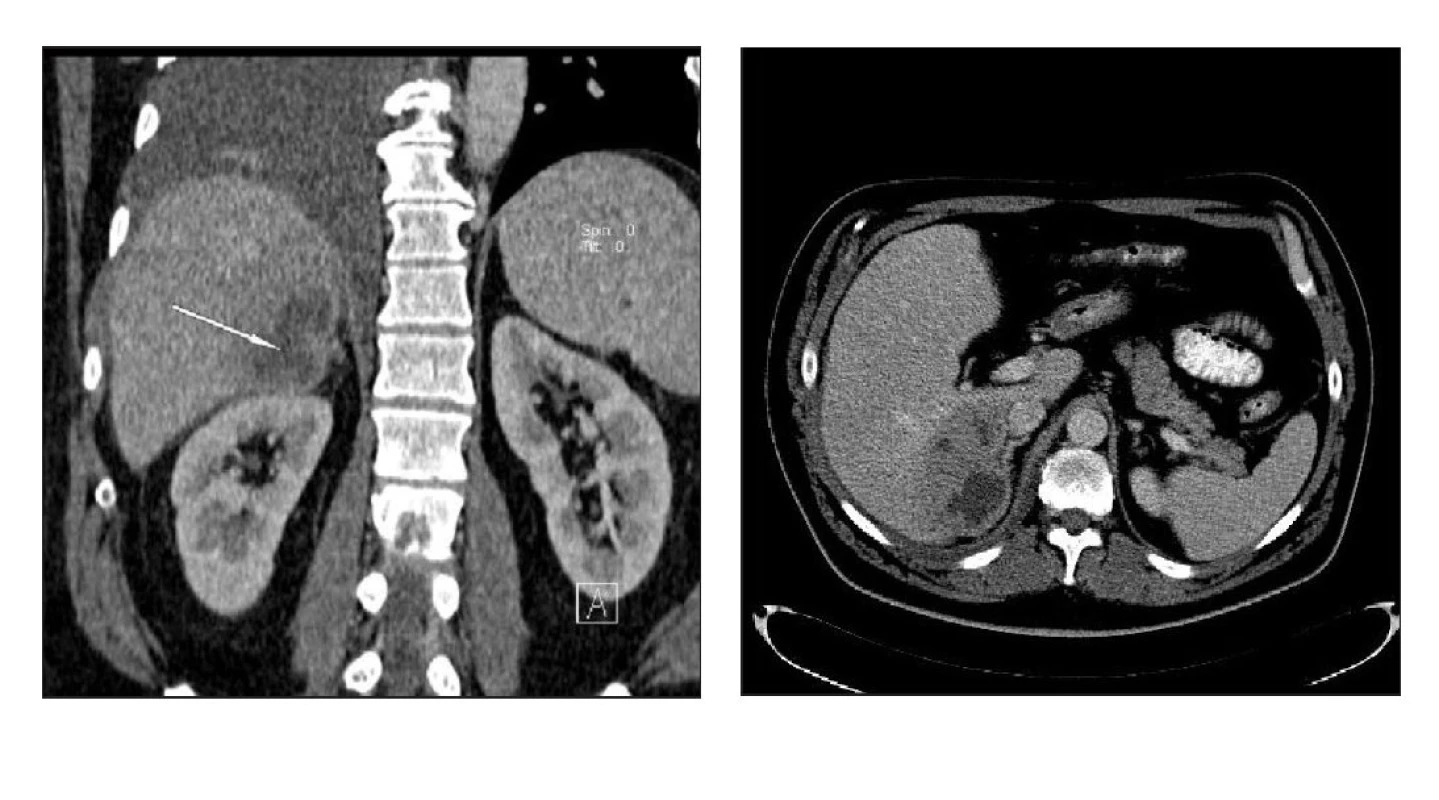
Šestitýdenní terapie antibiotiky nevedla k další regresi ložiska a zánětlivých parametrů, ložisko nebylo pro minimální tekutinovou složku vhodné k perkutánní drenáži pod sonografickou ani CT kontrolou, a převažujícící solidní tkáň dle zobrazovacích vyšetření stále vyvolávala podezření na možný tumor jater či rozpadající se metastázu. Z těchto důvodů jsme indikovali explorativní laparotomii s eventuální resekcí jater.
Při revizi dutiny břišní bylo nalezeno tuhé ztluštělé colon sigmoideum, které bylo vzhledem k nejasnému charakteru resekováno. V podjaterní krajině byla přítomna abscesová kolekce, která byla evakuována a drénována. Na ni dle peroperační sonografie navazovalo ložisko v parenchymu jater. V peroperační biopsii ložiska jater byly zachyceny fragmenty jaterní tkáně bez nádoru. V následné excizi z centra ložiska byla zastižena nespecifická granulační tkáň bez nádorových změn. Parafinové řezy potvrdily hojící se absces či zánětlivý pseudotumor, bez nádorových struktur (obr. 4a, 4b). Pero-perační mikroskopie tužšího, neostře ohraničeného vazivového ložiska tračníku dosahujícího v největším rozměru 30 mm popsala hojící se absces s výraznou fibroprodukcí bez nádorových změn. V parafinových řezech byly zachyceny tři divertikly s divertikulitidou se dvěma perforacemi s hnisáním, bez nádorových struktur.
Obr. 4. a) Mikroskopický obraz excize ložiska jater – úsek z centra ložiska, pěnité makrofágy a zánětlivá celulizace jsou korelátem resorbujícího se hnisání. Barvení HE, zvětšení objektiv 20x. b) Mikroskopický obraz excize ložiska jater – okraj ložiska tvořený vazivem se zánětlivou celulizací a navazující jaterní tkáň. Barvení PAS, zvětšení objektiv 40x 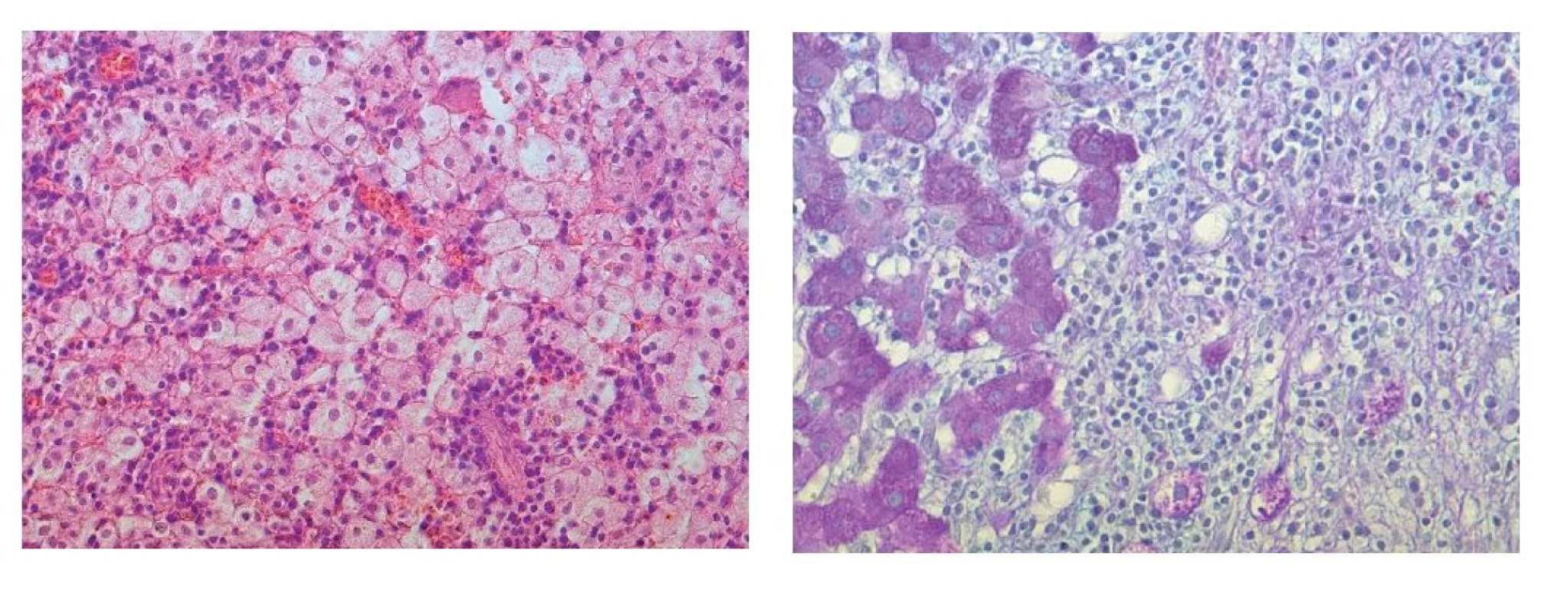
Další pooperační průběh byl nekomplikovaný, desátý pooperační den byl pacient v dobrém stavu propuštěn domů. Šest měsíců od operace se těší velmi dobrému zdraví.
Diskuse
V našem sdělení prezentujeme případ pacienta s ložiskem jater, které bylo na základě výsledků zobrazovacích vyšetření zpočátku považováno za maligní nádor. Výsledek cílené biopsie, klinický vývoj a vývoj nálezů zobrazovacích metod nasvědčovaly zánětlivé etiologii, která se potvrdila vyšetřením excize získané při laparotomii. Při laparotomii byla rovněž nalezena zánětlivá afekce tračníku, která byla nejpravděpodobněji příčinou jaterního abscesu. Chirurgická intervence a antibiotická léčba vedly k uzdravení pacienta.
Diagnóza abscesu jater se opírá především o zobrazovací vyšetření. Na CT má typický absces vzhled kulovité hypodenzní léze s hladkým okrajem. Po podání kontrastní látky se sytí stěna abscesu, k mírnému sycení může dojít i v okolní tkáni jater (1, 7). Absces může být mnohočetný, častěji však bývá solitární, lokalizovaný v pravém jaterním laloku. V počáteční fázi zánětlivé konsolidace, kdy jsou okraje často neostré, může být obtížné absces odlišit od hepatocelulárního karcinomu či hemangiomu jater. Se zráním abscesu tkáň kolikvuje a vytváří se dutina s hnisem, může být přítomen i plyn. Ve fázi zralého abscesu má stěna třívrstvou strukturu, větší léze mohou obsahovat septa (7).
Jaterní metastázy se stejně jako absces periferně sytí po podání kontrastní látky, chybí však septa a stěna metastázy bývá silnější, nepravidelné šíře, bez přesné organizace (1, 7). Výše popsaný proces odpovídá situaci neovlivněné terapií antibiotiky. Antimikrobiální terapie může morfologii významně modifikovat. Potlačením infekčního agens dochází současně k potlačení centrální kolikvace a k postupné resorbci zánětlivého ložiska, což se v histologickém obraze projeví převahou pěnitých makrofágů a pozvolnou tvorbou vazivové jizvy. Tento proces tzv. solidifikace ložiska komplikuje správné zařazení afekce a může směřovat diferenciální diagnózu k nádorovým afekcím.
Pyogenní absces jater může být sekundární komplikací biliárního onemocnění, nejčastěji cholelitiázy, benigní či maligní stenózy žlučových cest nebo následkem chirurgické, radiologické či endoskopické intervence v oblasti biliárního traktu. Může také souviset s portální bakteriémií při nitrobřišní infekci, například u appendicitidy, divertikulitidy, pankreatitidy či zánětlivých střevních onemocnění (1, 2, 3, 4, 5). V těchto případech může být absces jater spojen s přítomností plynu v portální žíle (8), se septickou tromboflebitidou portální žíly (9) či její trombózou (10, 11).
Další příčinou jaterního abscesu může být perforace trávicího traktu po pozření cizího tělesa, nejčastěji rybí či kuřecí kosti (12). Je třeba rovněž pomýšlet na možnost amébového abscesu, zejména u pacientů s nedávným pobytem v tropických zemích (1).
Divertikulitida kolon sigmoideum není výjimečnou příčinou jaterního abscesu (3, 4). Poprvé podobný případ popsal Whyte v roce 1906 (13). Ve studii Pearce z r. 2003 byla divertikulitida dokonce nejčastější příčinou pyogenního abscesu jater (u 12 ze 42 pacientů), snad částečně z důvodu standardně prováděné koloskopie u abscesů jater nejasného původu (3). I rozsáhlá divertikulitida může mít jen minimální, či nemusí mít žádné klinické příznaky, je proto vhodné na ni pomýšlet u tzv. kryptogenního jaterního abscesu (4, 13, 14).
V našem případě nebylo při CT vyšetření břicha zánětlivé onemocnění tračníku identifikováno a ani koloskopický nález nepřinesl závažnější podezření přes nález mírných zánětlivých změn. Při podezření na perforující divertikulitidu je však koloskopické vyšetření kontraindikováno. Je otázkou, zda jsme mohli příčinu jaterního abscesu správně určit před laparotomií. Zpětně lze spekulovat, zda by se podařilo prokázat perforaci divertiklu irigografií, koloskopický nález ani výsledek CT břicha však nezavdávaly důvod k indikaci tohoto vyšetření.
Terapie jaterního abscesu spočívá v podávání antibiotik, u větších abscesů dále v perkutánní drenáži, u menšiny pacientů je indikována chirurgická drenáž či resekce jater (2, 3, 5, 6). Hope ve své studii se 107 pacienty z r. 2008 navrhuje léčit malé abscesy do 3 cm pouze antibiotiky, velké unilokulární abscesy kombinací antibiotik a perkutánní drenáže. U velkých multilokulárních abscesů nad 3 cm popisuje výrazně větší úspěšnost chirurgic-kého ošetření oproti perkutánní drenáži (100 % vs. 33 %) bez signifikantního zvýšení mortality (7,4 % vs. 4,2 %) (5). Chirurgická intervence bývá nutná v případech ruptury abscesu nebo při současném jiném biliárním či nitrobřišním onemocnění (2, 3, 6). U rizikových pacientů lze definitivní chirurgické ošetření provést po stabilizaci stavu nemocného pomocí perkutánní drenáže (6).
Efekt antibiotické terapie byl v našem případě jen částečný a k perkutánní drenáži pod sonografickou ani CT kontrolou nebylo ložisko pro minimální tekutinovou složku vhodné. Převažujícící solidní tkáň dle zobrazovacích metod navíc stále vyvolávala podezření na možný tumor jater či rozpadající se metastázu, proto jsme indikovali laparotomii. Ta kromě histologického ověření zánětlivého charakteru jaterního ložiska přinesla i nález zdroje infekce. Resekcí perforované části tračníku se infekční fokus odstranil, a chirurgická drenáž jaterního abscesu umožnila jeho rychlé zhojení.
Definitivní histologie jaterního ložiska prokázala hojící se absces či zánětlivý pseudotumor. Vzhledem k těsné blízkosti k abscesové kolekci v podjaterní krajině, nálezu bakterií v předchozí biopsii a nálezu hnisání v oblasti tlustého střeva považujeme solidní jaterní tkáň za hojící se absces.
Zánětlivý pseudotumor jater je benigní reaktivní zánětlivá léze nejasného původu, nejspíše však související s infekčním agens. Klinickými příznaky a výsledky laboratorních a zobrazovacích metod může napodobovat jaterní absces, hlavní odlišnost je v histologickém obraze. Pro zánětlivý pseudotumor jater je charakteristická náhrada jaterního parenchymu denzní hyalinizovanou kolagenní tkání s chronickým zánětlivým infiltrátem, u jaterního abscesu se jedná o zkolikvovanou nekrózu s akutními zánětlivými buňkami.
Tsou ve své studii z r. 2007 popisuje případ pacienta, u kterého dvě následné biopsie prokázaly vývoj jaterního ložiska z abscesu do zánětlivého pseudotumoru. Mezi zánětlivé pseudotumory lze zahrnout i tzv. granulomatózní variantu jaterního absesu. Zánětlivý pseudotumor lze proto pravděpodobně považovat za variantu hojícího se abscesu, což může vysvětlit většinou nedetekovatelné bakterie v době diagnózy (15). Histologická verifikace je většinou nezbytná pro sonografický a CT obraz podobný hepatocelulárnímu karcinomu (HCC).
U zánětlivého pseudotumoru lze někdy na sonografii pozorovat penetraci do portální žíly, která je u HCC vzácná (16). Byly popsány i případy pacientů se zánětlivým pseudotumorem jater při chronické hepatitidě C (17), po hepatitidě B (18), či s výraznou elevací onkomarkerů (19). Léze regreduje spontánně či po antibioticích, při výrazné symptomatologii či nejasné diagnóze ji lze resekovat (15).
Nález zánětlivé afekce tlustého střeva u našeho pacienta však tuto diagnózu – přes histologickou podobnost – vylučuje.
Závěr
V naši kazuistice prezentujeme případ pacienta s rozsáhlým abscesem jater imitujícím při zobrazovacích vyšetřeních maligní nádor, jehož příčinou byla zcela asymptomatická perforující divertikulitida. Definitivní diagnózu i terapeutické řešení přinesla laparotomie s resekcí perforované části tračníku a chirurgickou drenáží jaterního abscesu.
Rozlišení zánětlivé a maligní jaterní léze na základě zobrazovacích metod může být obtížné, nezastupitelnou roli má histologické vyšetření biopsie ložiska. U nejasného primárního zdroje jaterního abscesu je třeba vyloučit možný fokus v oblasti střeva, a to i při absenci klinických příznaků.
MUDr. Mgr. Irena Hejlová
Klinika hepatogastroenterologie
Transplantcentrum
Institut klinické
a experimentální medicíny
Víděňská 1958/9
140 21 Praha 4
E-mail: irena.hejlova@ikem.cz
Zdroje
1. Rubin, R.A., Mitchell, D.G. Evaluation of the solid hepatic mass. Med. Clin. North Am. 1996, 80, 5, p. 907-928.
2. Ng, S.S.M., Lee, J.F.Y., Lai, P.B.S. Role and outcome of conventional surgery in the treatment of pyogenic liver abscess in the modern era of minimally invasive therapy. World J. Gastroenterol. 2008, 14, 5, p. 747-751.
3. Pearce, N.W., Knight, R., Irving, H., Menon, K., Prasad, K.R., Pollrad, S.G., Lodge, J.P.A., Toogood, G.J. Non-operative management of pyogenic liver abscess. HPB 2003, 5, 2, p. 91-95.
4. Read, D.R., Hambrick, E. Hepatic abscesses in diverticulitis. South. Med. J. 1980, 73, 7. p. 881-883.
5. Hope, W.W., Vrochides, D.V., Newcomb, W.L., Mayo-Smith, W.W., Iannitti, D.A. Optimal treatment of hepatic abscess. Am. Surg. 2008, 74, 2 . p. 178-182.
6. Chung, Y.F.A., Tan, Y.M., Lui, H.F., Tay, K.H., Lo, R.H.G., Kurup, A., Tan, B.H. Management of pyogenic liver abscesses - percutaneous or open drainage? Singapore Med. J. 2007, 48, 12, p. 1158-1164.
7. Wang, C.L., Guo, X.J, Qiu, S.B., Lei, Y., Yuan, Z.D. Diagnosis of bacterial hepatic absces by CT. Hepatobiliary Pankreat. Dis. Int. 2007 6. 3. p. 271-275.
8. Yoshida, M., Mitsuo, M., Kutsumi, H., Fujita, T., Soga, T., Nishimura, K., Kawabata, K., Kadotani, Y., Kinoshita, Y., Chiba, T., Kuroiwa, N., Fujimoto, S. A succesfully treated case of multiple liver abscesses accompanied by portal venous gas. Am. J. Gastroenterol. 1996, 9, 1, p. 2423-2425.
9. Nishimori, H., Ezoe, E., Ura, H., Imaizumi, H., Meguro, M., Furugata, T., Katsuramaki, T., Hata, F., Yasoshima, T., Hirata, K., Asai, Y. Septic thrombophlebitis of the portal and superior mesenteric veins as a complication of appendicitis: Report of a case. Surg. Today 2004, 34, p. 173-176.
10. Wang, J.T., Zhao, H.Y., Liu, Y.L. Portal vein thrombosis. Hepatobiliary Pankreat. Dis. Int. 2005, 4, 4, p. 515-518.
11. Sogaard, K.K., Astrup, L.B., Vilstrup, H., Gronbaek, H. Portal vein thrombosis; risk factors, clinical presentation and treatment. BMC Gastroenterology 2007, 7, p. 34.
12. Santos, S.A., Alberto, S.C.F., Cruz, E., Pires, E., Figueira, T., Coimbra, E., Esteves, J., Oliveira, M., Novais, L., Deus, J.R. Hepatic abscess induced by foreign body: Case report and literature review. World J. Gastroenterol. 2007, 13, 9, p. 1466-1470.
13. Wallack, M.K., Brown, A.S., Austrian, R., Fitts, W.T. Pyogenic liver abscess secondary to asymptomatic sigmoid diverticulitis. Ann. Surg. 1976, 184, 2, p. 241-243.
14. Liebert, C.W. Hepatic abscess resulting from asymptomatic diverticulitis of the sigmoid colon. South. Med. J. 1981, 74, 1, p. 71-73
15. Tsou, Y.K., Lin, C.J, Liu, N.J., Lin, C.C., Lin, C.H., Lin, S.M. Inflammatory pseudotumor of the liver: Report of eight cases, including three unusual cases, and a literature review. J. Gastroenterol. Hepatol. 2007, 22, p. 2143-2147.
16. Nakama, T., Hayashi, K., Komada, N., Ochiai, T., Hori, T. Inflammatory psedotumor of the liver diagnosed by needle liver biopsy under ultrasonographic tomography guidance. J. Gastroenterol. 2000, 35, p. 641-645.
17. Kim, S.R., Hayashi, Y., Kudo, M., Matsuoka, T., Imoto, S., Sasaki, K., Shintani, S., Song K.B., Park, S.Y., Kim, J.H., Ando, K., Koterazawa, T., Kim, K.I., Ninomiya, T. Inflammatory pseudotumor of the liver in a patient with chronic hepatitic C: Difficulty in differentiating it from hepatocelular carcinoma. Pathology International. 1999, 49, p. 726-730.
18. Akatsu, T., Wakabayashi, G., Tanimoto, A., Kameyama, K., Kitajima, M. Inflammatory psedotumor of the liver masquerading as hepatocellular carcinoma after a hepatitis B virus infection: Report of a case. Surg. Today 2006, 36, p. 1028-1031.
19. Ogawa, T., Yokoi, H., Kawarada, Y. A case of inflammatory pseudotumor of the liver causing elevated serum Ca19-9 levels. Am. J. Gastroenterol. 1998, 93, 12, p. 2551-2555.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek JubileaČlánek Nádory slinivky břišní II.Článek OznámeníČlánek Úkaz zvaný fotbalČlánek Sexuální dysfunkceČlánek Spolek lékařů v PlzniČlánek Výrobce nesouhlasí se závěryČlánek Když úzkost bolí.
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2008 Číslo 8- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Příznivý vliv Armolipidu Plus na hladinu cholesterolu a zánětlivé parametry u pacientů s chronickým subklinickým zánětem
- Novinka s obsahem acikloviru dostupná na trhu ve více silách
- Kožní problematika u pacientů s idiopatickými střevními záněty
-
Všechny články tohoto čísla
- Exacerbace chronické obstrukční plicní nemoci z pohledu intenzivisty
- Využití CT ke stratifikaci rizika a diagnostice ICHS
- Slavnostní seminář Endokrinologického ústavu a Subkatedry endokrinologie IPVZ
- Úloha rostlinných sterolů a omega 3 polynenasycených (polyenových) mastných kyselin v prevenci kardiovaskulárních onemoc
- Profesionální onemocnění způsobená prachem azbestu – myslíme na ně?
- Jubilea
- Chronická poškození triangulárního fibrokartilaginosního komplexu
- Akutní paréza lícního nervu – srovnání klinických a laboratorních parametrů u pacientů s boreliovou a idiopatickou etiologií
- Nádory slinivky břišní II.
- Gastrotoxicita nesteroidových antiflogistík a ich používanie na Slovensku
- Stenóza a. subclavia vlevo jako příčina progrese anginy pectoris po aortokoronárním bypassu: koronaro-subklaviální steal syndrom
- Absces jater při asymptomatické perforující divertikulitidě imitující maligní nádor jater
- Oznámení
- Angioskopie a intimomediální hyperplazie
- Karel Slavoj Amerling, lékař, pedagog, zakladatel Fysiokratické společnosti
- Tuberkulóza pľúc a dielo Franza Kafku
- Symboly abstinence od alkoholu a drog v psychoterapii
- Miniportréty slavných českých lékařů Hradecký profesor anatomie MUDr. Jan Hromada
- Úkaz zvaný fotbal
- Sexuální dysfunkce
- Informace o aktivitách odborné společností
- Spolek lékařů v Plzni
- Výrobce nesouhlasí se závěry
- Pražský kongres EUMASS vyhodnocen jako jeden z nejlepších
- Prestižní světové ocenění za design získal lékařský navigační systém OrthoPilot
- Když úzkost bolí.
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Chronická poškození triangulárního fibrokartilaginosního komplexu
- Akutní paréza lícního nervu – srovnání klinických a laboratorních parametrů u pacientů s boreliovou a idiopatickou etiologií
- Stenóza a. subclavia vlevo jako příčina progrese anginy pectoris po aortokoronárním bypassu: koronaro-subklaviální steal syndrom
- Exacerbace chronické obstrukční plicní nemoci z pohledu intenzivisty
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



