-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Můžeme pouhou změnou premedikace dosáhnout snížení výskytu delirantního stavu u dětí po operaci?
Can we decrease incidence of postoperative delirium in children by changing premedication?
Objective:
Causes of postoperative delirium in children are probably multifactorial. The aim of our study was to assess if using tramadol instead of midazolam in premedication would decrease incidence of postoperative delirium without worsening conditions for induction to anaesthesia.Design:
Randomised, double blinded trial.Setting:
University hospital.Methods:
After ethics committee approval and parents’ consent, 63 children scheduled for adenoidectomy or tympanostomy were included in the study. Oral premedication of atropine drops 0.02 mg/kg + ibuprofen syrup5 mg/kg and either midazolam 0.4–0.5 mg/kg (group Midazolam), or tramadol 1.0–1.5 mg/kg (group Tramadol) was given 30 minutes before induction. Induction and maintenance of anaesthesia were standardised. The level of anxiety on arrival to operation theatre (OT) (1–5), quality of induction to anaesthesia, postoperative delirium in OT and on ward (during postanaesthetic ward round), incidence of PONV and the interval to the first analgesic request were recorded. Statistical analysis was performed by Mann-Whitney and Pearson xi-square tests with Yates correction, P value < 0.05 was considered significant.Results:
There were 35 patients in the Midazolam and 28 patients in the Tramadol groups. There were no differences in demography, anxiety on arrival to OT, induction to anaesthesia, need of perioperative analgesics and incidence of PONV. The main difference was in the incidence of postoperative delirium both in OT (24 vs. 8 patients, p = 0.0016) and on the ward (26 vs. 3 patients, p = 0.0000).Conclusion:
Premedication of children with tramadol instead of midazolam results in significantly reduced incidence of postoperative delirium with unchanged conditions for induction to anaesthesia. Tramadol does not increase the incidence of PONV.Keywords:
premedication – paediatric anaesthesia – general anaesthesia – postoperative complication – delirium – midazolam – tramadol
Autoři: A. Kurzová 1; J. Málek 1; L. Hess 2
Působiště autorů: KAR 3. LF UK a FNKV, Praha 1; IKEM, Praha, Česká republika 2
Vyšlo v časopise: Anest. intenziv. Med., 26, 2015, č. 6, s. 328-332
Kategorie: Anesteziologie - Původní práce
Souhrn
Cíl studie:
Příčiny deliria po celkové anestezii dětí jsou pravděpodobně multifaktoriální. Cílem práce bylo zjistit, zda výměnou midazolamu za tramadol v premedikaci dojde k potlačení stavů zmatenosti bez zhoršení úvodu do anestezie.Typ studie:
Randomizovaná jednoduše zaslepená studie.Typ pracoviště:
Fakultní nemocnice.Metoda:
Po schválení etické komise a souhlasu zákonných zástupců bylo zařazeno 63 dětí indikovaných k adenotomii či tympanostomii. Premedikace 30 minut před úvodem do anestezie byla: atropin gtt. 0,02 mg/kg + ibuprofen sir. 5 mg/kg a buď midazolam 0,4–0,5 mg/kg (skupina Midazolam), nebo tramadol 1,0–1,5 mg/kg (skupina Tramadol). Úvod i vedení anestezie byly shodné, monitorování standardní. Zvlášť jsme zaznamenávali známky úzkosti při příjezdu na operační sál (1–5), snadnost úvodu do anestezie, výskyt delirantních stavů po operaci na operačním sále a na pokoji (dotazem při pooperační vizitě). Dále byl sledován výskyt pooperační nauzey a zvracení a čas do podání analgezie po výkonu. Statistické zhodnocení bylo provedeno Mannovým-Whitneyovým a Pearsonovým chí-kvadrát testem s Yatesovou korekcí, p < 0,05 bylo považováno za statisticky významné.Výsledky:
Ve skupině Midazolam bylo 35 a Tramadol 28 pacientů. Soubory se nelišily v demografických ukazatelích, známkách úzkosti při příjezdu na operační sál, úvodu do anestezie, potřebě pooperační analgezie či výskytu pooperační nauzey a zvracení. Rozdíl byl ve výskytu pooperačního deliria jak na operačním sále (24 vs. 8 pacientů, p = 0,0016), tak na pokoji (26 vs. 3, pacienti p = 0,0000).Závěr:
Náhrada midazolamu tramadolem v premedikaci dětí vede ke statisticky nižšímu výskytu pooperačního deliria u dětí při zachování stejných podmínek pro úvod do anestezie. Tramadol nevede k vyššímu výskytu pooperační nauzey a zvracení.Klíčová slova:
premedikace – anestezie dětí – anestezie celková – pooperační komplikace – delirium – midazolam – tramadolÚVOD
Pooperační delirium je u dětí častý fenomén, výskyt je udáván v širokém rozmezí od 10 % do 67 % [1]. Nejčastěji se vyskytuje během prvních 10–30 minut po probuzení z anestezie, ale bylo popsáno trvání epizod agitovanosti až 2 dny po operaci. Je charakterizováno zmateností, dezorientací, křikem, neklidem a vede jak k prodloužení pobytu na zotavovacím pokoji, tak i k zneklidnění rodičů, pokud jsou přítomni u dítěte na pooperačním pokoji. Příčina není dosud přesně objasněna. Spekuluje se o rychlém probuzení v neznámém prostředí, o vlivu bolesti, stresu při úvodu do anestezie, účinku látek použitých během anestezie i k premedikaci.
V premedikaci byla zkoušena celá řada látek s různým výsledkem. Běžnou praxí na našem pracovišti je používat orálně podávaný midazolam. Existují studie, které popisují zvýšené riziko pooperačního deliria právě po midazolamu a preferují použití opioidů [2–5], proto jsme se rozhodli srovnat u dětí standardní premedikaci midazolamem s premedikací, kde by byl nahrazen tramadolem. V dostupné literatuře je v této souvislosti publikována celá řada opioidů, ale v dostupné literatuře (zdroje Pubmed, Medline) dosud nikdo nepublikoval srovnání výskytu pooperačního deliria po tomto slabém opioidu v porovnání s běžně užívaným midazolamem. Hlavní výhodu tramadolu spatřujeme ve srovnatelné analgezii s jinými opioidy, ale s menším rizikem útlumu dechu, případně dalšími nežádoucími účinky.
Chtěli jsme ověřit hypotézu, zda tramadol oproti midazolamu sníží incidenci a/nebo závažnost pooperačního deliria a nezhorší podmínky pro úvod do anestezie.
Primárním cílem studie bylo sledování předoperační agitovanosti dítěte a výskytu pooperačního deliria po premedikaci orálním tramadolem a midazolamem, sekundárním cílem bylo srovnat nežádoucí účinky, jako prodloužené probouzení, pooperační nevolnost a zvracení a výskyt nežádoucích kardiorespiračních příhod.
METODIKA
Po schválení etické komise a souhlasu zákonných zástupců bylo do randomizované jednoduše zaslepené studie zařazeno 63 dětí ve věku 3–6 roků, které byly indikovány k adenotomii na Otorinolaryngologické klinice FNKV a 3. LF UK Praha. Všechny děti byly v rámci předoperační vizity seznámeny s průběhem úvodu do anestezie způsobem, který odpovídal jejich rozumovým schopnostem. Všem dětem byl podán benzodiazepin v prepremedikaci – diazepam na noc a ráno v 6 hodin s posledním perorálním (p. o.) příjmem tekutin. Metodou náhodného výběru (generátor náhodných čísel) dostaly 30 minut před úvodem do celkové anestezie premedikaci buď midazolam 0,4–0,5 mg/kg + atropin gtt. 0,02 mg/kg + ibuprofen sir. 5 mg/kg (skupina M), nebo tramadol 1,0–1,5 mg/kg + atropin gtt. 0,02 mg/kg + ibuprofen sir. 5 mg/kg (skupina T). Úvod do anestezie byl u všech dětí inhalační směsí O2 + N2O + sevofluran, po zajištění intravenózní kanyly byla provedena endotracheální intubace. V dalším vedení anestezie bylo v obou skupinách pokračováno směsí O2 + N2O + sevofluran, všem dětem byl podán frakcionovaně alfentanil v dávce 0,3–0,5 mg i. v., paracetamol 10 mg/kg i. v. a jako prevence pooperační nauzey a zvracení (PONV) dexametazon 0,25 mg/kg i. v. Monitorování bylo standardní pro tento typ výkonu – SpO2, EKG, EtCO2, NIBP.
SBĚR DAT
Kromě základního obligatorního monitorování vitálních funkcí jsme zaznamenávali známky úzkosti při příjezdu na operační sál (OS) a snadnost úvodu do anestezie modifikovanou krátkou verzí Yale Preoperative Anxiety Scale [6] (SV MYPAS, Příloha 1), výskyt delirantních stavů po operaci modifikovanou verzí Pediatric Anaesthesia Emergence Delirium Scale (PAEDS) (Příloha 2). Při pooperační vizitě, která byla provedena ošetřujícím anesteziologem 5–6 hodin po anestezii, byl doprovázejícímu rodiči položen dotaz (ano/ne) na výskyt deliria na pokoji (stavy neklidu, agrese či křiku), na délku jeho trvání, eventuálně na srovnání s předchozími zkušenostmi. Dále byl sledován výskyt PONV, čas do podání analgezie po výkonu a aktivita v odpoledních hodinách (anesteziologická vizita byla většinou prováděna v čase odpoledního spánku a většina dětí spala). Pooperační analgezie byla rozepsána ošetřujícím lékařem – metamizol 7–10 mg/kg intravenózně. Byla podána vždy při známkách bolesti VAS > 2.
Příloha 1 Krátká modifikovaná verze Yale Preoperative Anxiety Scale (SV MYPAS) 
Příloha 2 Modifikovaná verze Pediatric Anaesthesia Emergence Delirium Scale (PAEDS) 
Statistické zhodnocení bylo provedeno Mannovým-Whitneyovým testem a Pearsonovým chí-kvadrát testem s Yatesovou korekcí, hodnota p < 0,05 byla považována za statistiky významnou.
VÝSLEDKY
Ve skupině Midazolam bylo 35 pacientů a Tramadol 28 pacientů. Oba soubory se v demografických ukazatelích nelišily (tab. 1). Statisticky významné rozdíly nebyly ani ve známkách úzkosti při příjezdu na operační sál (OS) měřeno modifikovanou verzí Yale Preoperative Anxiety Scale, potřebě pooperační analgezie, výskytu PONV či odpolední aktivitě (tab. 2). V obou skupinách úvod do anestezie probíhal za srovnatelných podmínek – spolupráce dítěte při nakládání monitorování nebo jeho spolupráce při úvodu do celkové anestezie (CA). Při úvodu do anestezie má větší vliv příprava dítěte před operací než podaná medikace.
Tab. 1. Demografické parametry souboru 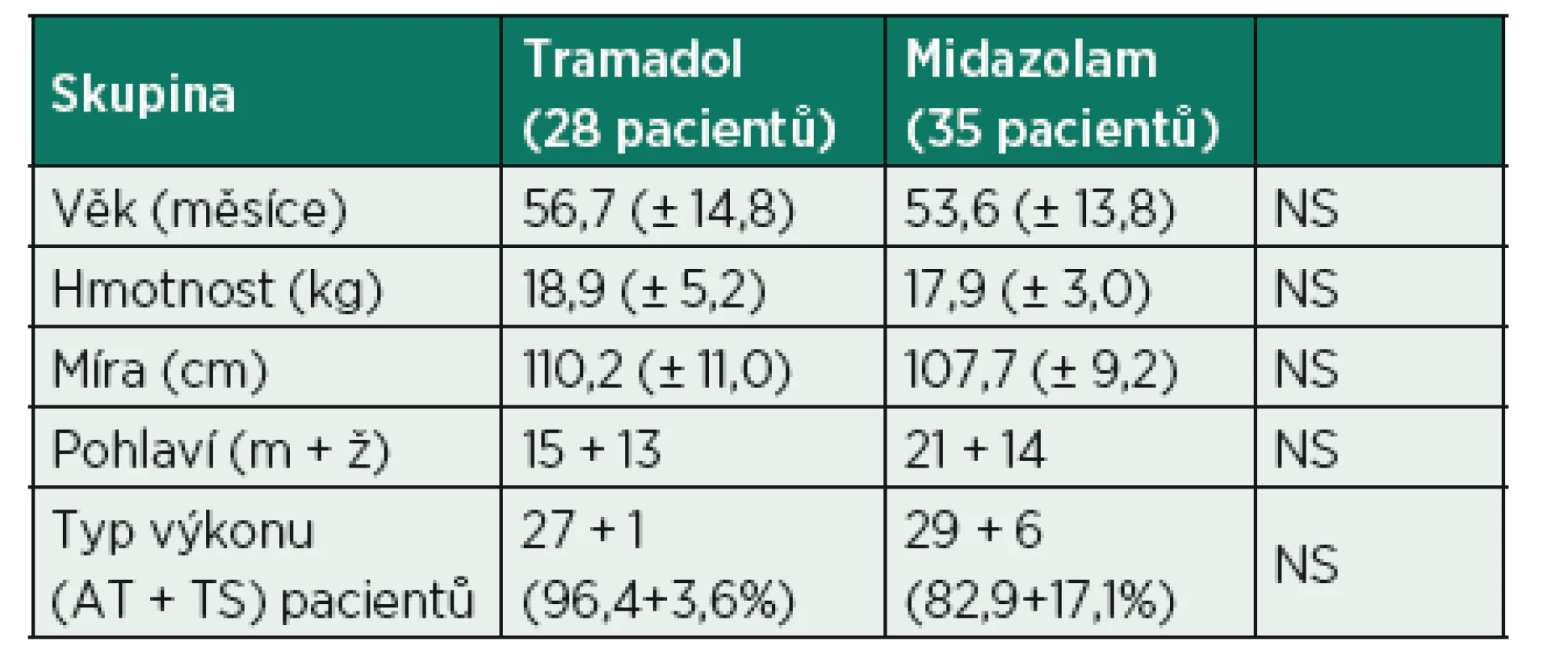
Vysvětlivky: AT – adenotomie, TS – tympanostomie, NS – bez statistické významnosti Tab. 2. Výsledky 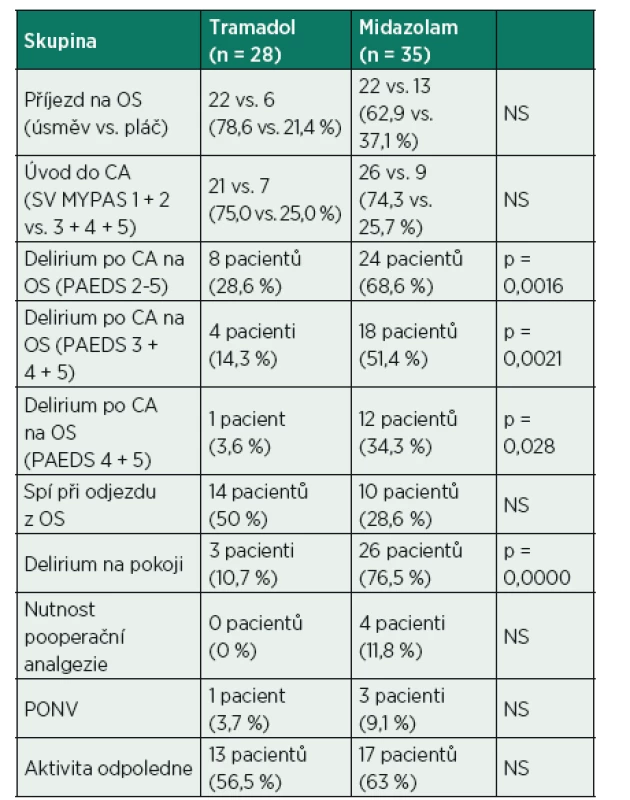
Vysvětlivky: OS – operační sál, CA – celková anestezie, hodnoty úzkosti a úvodu do CA měřené krátkou modifikovanou verzí Yale Preoperative Anxiety Scale (SV MYPAS, viz příloha 1), hodnoty intenzity deliria po operaci – měřeno modifikovanou verzí Pediatric Anaesthesia Emergence Delirium Scale (PAEDS) – příloha 2, NS – bez statistické významnosti, p – hodnoty statistické významnosti, p < 0,05 je považováno za statisticky významné. Rozdíl byl ve výskytu pooperačního deliria už na OS: při zahrnutí jakékoli formy i mírné nespokojenosti na OS (tj. delirium nad 2) 24 vs. 8 pacientů p = 0,0016, při zahrnutí mírné formy (tj. delirium na OS 3 a více) 18 vs. 4 pacienti p = 0,0021, nebo při zahrnutí jen výrazného psychomotorického neklidu (tj. delirium na OS 4–5) 12 vs. 1 pacient, p = 0,028. Stejně významný rozdíl byl i na pooperačním pokoji (26 vs. 3 pacienti p = 0,0000). Tam, kde jsme hodnotili pozitivní výskyt deliria, rodiče obyčejně zmiňovali, že dítě buď nezklidnitelně plakalo až křičelo, nebo se s nimi „pralo“, výjimečně se mělo jednat o tvrdý boj. Délka období neklidu byla většinou 30 minut, maximálně 60 minut. Rodiče, kteří měli srovnání, kladně oceňovali klidný průběh po podání tramadolu. Nebyl pozorován zvýšený výskyt PONV po podání tramadolu a dá se říci, že obecně v celém souboru byl malý výskyt PONV. Přičítáme to preventivnímu podání malé dávky kortikoidu peroperačně. Pokud se nauzea či zvracení vyskytly, jednalo se jen o jednorázovou záležitost, jen u jednoho dítěte přetrvávala nauzea i v odpoledních hodinách. Jednalo se však o dítě trpící i kinetózou v běžném životě. Výsledky jsou podrobně shrnuty v tabulce 2.
DISKUSE
Naším primárním cílem bylo prokázat, že záměna midazolamu tramadolem nezhorší předanestetickou přípravu pacienta a na druhé straně sníží výskyt pooperačního deliria. Oba tyto předpoklady se splnily.
Pooperační delirium je obvykle krátké, ale bylo popsáno až dvoudenní trvání. Je stresujícím faktorem pro rodiče, ale zvyšuje i nároky na zdravotní péči a riziko komplikací, zvláště pokud je spojeno s motorickými příznaky. Je vyvoláno prakticky všemi volatilními inhalačními anestetiky [7], paradoxně jediné anestetikum, které je nepůsobilo, halotan [8], není již řadu let k dispozici. Predispoziční faktory nejsou přesně známy, zdá se, že vliv na výskyt nemají věk, etnicita, socioekonomické zázemí, temperament a předchozí zkušenost s anestezií. Kain et al. prokázali, že vyšší skóre předoperační úzkosti vede ke zvýšenému výskytu předoperačního deliria [9, 10], v druhé publikaci [10] i ke zvýšené pooperační bolesti u podobné skupiny dětských pacientů, jaká byla v našem souboru.
Midazolam je považován za zlatý standard v premedikaci dětí [11], i když bylo opakovaně buď zpochybněno, že snižuje výskyt pooperačního deliria, nebo přímo jeho výskyt potencuje [1, 2, 12]. Z uvedeného přehledu vycházela naše hypotéza, zda náhradou midazolamu bychom nedosáhli stejně kvalitní přípravy pacienta před výkonem s vyloučením pooperačního deliria. V dostupné literatuře bylo prokázáno u různých skupin látek, že sníží výskyt pooperační agitovanosti. Většina studií byla prováděna u dětí indikovaných k adenotonzilektomii, případně dalším menším výkonům. S úspěchem byla použita především alfa-2-sympatomimetika – jak klonidin, tak i dexmedetomidin [1, 13], opioidy [3–5, 14] a ketamin jak intravenózně [15], tak i nazálně [16]. Konečně další možnost byla nahradit sevofluran propofolem, ať již po celou dobu [17], nebo podat při inhalační anestezii sevofluranem intravenózně propofol před koncem operace [18].
To, že jsme z uvedené palety látek vybrali tramadol, vycházelo z následující rozvahy. Většina výše citovaných prací udávala dobu extubace či vyjmutí laryngeální masky okolo 10 minut i déle, doba zotavení byla okolo 20 minut. Na našem pracovišti pracujeme na otorinolaryngologické klinice při absenci dospávacího pokoje v režimu vynucené fast-track anestezie. Vycházeli jsme z literárního přehledu [12], kde nejkratší dobu zotavení měly krátkodobě účinné opioidy podávané během anestezie, což je rutinním postupem i u našich pacientů. Intravenózní podání však nezaručí sedaci v předoperačním období. O opioidech je známo, že mají centrální účinky, které jsou v premedikaci výhodné.
Tramadol je slabý opioid, který se běžně používá k léčbě slabé až střední bolesti. V ČR je registrován preparát ve formě kapek pro použití u dětí od 1 roku věku. Kontraindikace v dětském věku se prakticky nevyskytují, s jeho použitím jsou dlouhodobé zkušenosti. Z nežádoucích účinků jsou kromě nevolnosti uváděny nejčastěji útlum a sedace [19, 20], což je v tomto případě paradoxně pro využití v naší studii velmi výhodné. Riziko útlumu dechu je vzhledem ke stropnímu účinku malé. Zvolili jsme standardní dávkování používané k léčbě bolesti.
V dostupné literatuře jsme našli pouze jednu podobnou studii [21], která srovnávala premedikaci midazolamem, tramadolem, chloralhydrátem a zolpidemem u dětí indikovaných k sedaci pro stomatologický výkon. Midazolam i tramadol byly podány rovněž ve stejné dávce, jako jsme použili my. Primárním cílem této studie bylo zhodnotit intenzitu sedace před ošetřením, které nebylo v celkové anestezii. Intenzita sedace byla měřena osmistupňovou škálou, přičemž medián sedace byl u skupin, které dostaly tramadol a midazolam, shodný, průměr byl u tramadolu dokonce vyšší. Naše výsledky potvrzují srovnatelnost obou látek ve zklidnění pacienta, byť škála, kterou jsme použili, byla mírně odlišná.
Dosud nikdo nesrovnával výskyt pooperačního deliria při sevofluranové anestezii mezi podáním midazolamu a tramadolu. Lepší výsledky při podání tramadolu mohou mít celou řadu vysvětlení, které je ovšem mimo možnosti této studie. Můžeme pouze spekulovat, že midazolam má větší prodelirantní potenciál než tramadol, protože ostatní faktory, jako vedení anestezie, dávka a použití analgetika během anestezie a intenzita pooperační bolesti, byly u obou skupin shodné. Překvapivým výsledkem byl pro nás nízký výskyt pooperační nevolnosti a zvracení v celém souboru oproti literárním údajům popisujícím incidenci mezi 40–70 % [22], což připisujeme rutinnímu použití dexametazonu po úvodu do anestezie.
ZÁVĚR
Záměna midazolamu tramadolem v perorální premedikaci dětí před adenotomií vedla k srovnatelné sedaci při příjezdu na operační sál a snadnosti úvodu do celkové anestezie, ale významně snížila výskyt pooperačního deliria a agitovanosti.
Práce vznikla za podpory projektu VG 20102015041.
Do redakce došlo dne 2. 7. 2015.
Do tisku přijato dne 16. 9. 2015.
Adresa pro korespondenci:
MUDr. Alice Kurzová
KAR 3. LF UK a FNKV Praha
Šrobárova 50
100 34 Praha 10
e-mail: alice.kurzova@fnkv.cz
Zdroje
1. Dahmani, S., Delivet, H., Hilly, J. Emergence delirium in children: an update. Curr. Opin. Anaesthesiol., 2014, 27, p. 309–315.
2. Breschan, C., Platzer, M., Jost, R., Stettner, H., Likar, R. Midazolam does not reduce emergence delirium after sevoflurane anesthesia in children. Paediatr Anaesth., 2007, 17, p. 347–352.
3. Dong, Y. X., Meng, L. X., Wang, Y., Zhang, J. J., Zhao, G. Y., Ma, C. H. The effect of remifentanil on the incidence of agitation on emergence from sevoflurane anaesthesia in children undergoing adenotonsillectomy. Anaesth. Intensive Care, 2010, 38, p. 718–722.
4. Kim, J. Y., Chang, Y. J., Lee, J. Y., Park, H. Y., Kwak, H. J. Post-induction alfentanil reduces sevoflurane-associated emergence agitation in children undergoing an adenotonsillectomy. Acta Anaesthesiol. Scand., 2009, 53, p. 678–681.
5. Na, H. S., Song, I. A., Hwang, J. W., Do, S. H., Oh, A. Y. Emergence agitation in children undergoing adenotonsillectomy: a comparison of sevoflurane vs. sevoflurane-remifentanil administration. Acta Anaesthesiol. Scand., 2013, 57, p. 100–105.
6. Jenkins, B. N., Fortier, M. A, Kaplan, S. H., Mayes, L. C., Kain, Z. N. Development of a short version of the modified Yale Preoperative Anxiety Scale. Anesth. Analg., 2014, 119, p. 643–650.
7. Costi, D., Cyna, A. M., Ahmed, S. et al. Effects of sevoflurane versus other general anaesthesia on emergence agitation in children. Cochrane Database Syst. Rev., 2014, 9, CD007084.
8. Cravero, J., Surgenor, S., Whalen, K. Emergence agitation in paediatric patients after sevoflurane anaesthesia and no surgery: a comparison with halothane. Paediatr. Anaesth., 2000, 10, p. 419–424.
9. Kain, Z. N., Caldwell-Andrews, A. A., Maranets, I. et al. Preoperative anxiety and emergence delirium and postoperative maladaptive behaviors. Anesth. Analg., 2004, 99, p. 1648–1654
10. Kain, Z. N., Mayes, L. C., Caldwell-Andrews, A. A., Karas, D. E., McClain, B. C. Preoperative anxiety, postoperative pain, and behavioral recovery in young children undergoing surgery. Pediatrics, 2006, 118, p. 651–658.
11. Cox, R. G., Nemish, U., Ewen, A., Crowe, M. J. Evidence-based clinical update: does premedication with oral midazolam lead to improved behavioural outcomes in children? Can. J. Anaesth., 2006, 53, p. 1213–1219.
12. Dahmani, S., Stany, I., Brasher, C. et al. Pharmacological prevention of sevoflurane - and desflurane-related emergence agitation in children: a meta-analysis of published studies. Br. J. Anaesth., 2010, 104, p. 216–223.
13. Dahmani, S., Brasher, C., Stany, I. et al. Premedication with clonidine is superior to benzodiazepines. A meta analysis of published studies. Acta Anaesthesiol. Scand., 2010, 54, p. 397–402.
14. Bortone, L., Bertolizio, G., Engelhardt, T., Frawley, G., Somaini, M., Ingelmo, P. M. The effect of fentanyl and clonidine on early postoperative negative behavior in children: a double-blind placebo controlled trial. Paediatr. Anaesth., 2014, 24, p. 614–619.
15. Abu-Shahwan, I., Chowdary, K. Ketamine is effective in decreasing the incidence of emergence agitation in children undergoing dental repair under sevoflurane general anesthesia. Paediatr. Anaesth., 2007, 17, p. 846–850.
16. Bilgen, S., Koner, O., Karacay, S., Sancar, N. K., Kaspar, E. C., Sozubir, S. Effect of ketamine versus alfentanil following midazolam in preventing emergence agitation in children after sevoflurane anaesthesia: a prospective randomized clinical trial. J. Int. Med. Res., 2014, 42, p. 1262–1271.
17. Kanaya, A., Kuratani, N., Satoh, D., Kurosawa, S. Lower incidence of emergence agitation in children after propofol anesthesia compared with sevoflurane: a meta-analysis of randomized controlled trials. J. Anesth., 2014, 28, p. 4–11.
18. Aouad, M. T., Yazbeck-Karam, V. G., Nasr, V. G., El-Khatib, M. F., Kanazi, G. E., Bleik, J. H. A single dose of propofol at the end of surgery for the prevention of emergence agitation in children undergoing strabismus surgery during sevoflurane anesthesia. Anesthesiology, 2007, 107, p. 733–738.
19. Lee, C. R., McTavish, D., Sorkin, E. M. Tramadol. A preliminary review of its pharmacodynamic and pharmacokinetic properties, and therapeutic potential in acute and chronic pain states. Drugs, 1993, 46, p. 313–340.
20. Lewis, K. S., Han, N. H. Tramadol: a new centrally acting analgesic. Am. J. Health Syst. Pharm., 1997, 54, p. 643–652.
21. Bhatnagar, S., Das, U. M., Bhatnagar, G. Comparison of oral midazolam with oral tramadol, triclofos and zolpidem in the sedation of pediatric dental patients: an in vivo study. J. Indian. Soc. Pedod. Prev. Dent., 2012, 30, p. 109–114.
22. Bolton, C. M., Myles, P. S., Nolan, T., Sterne, J. A. Prophylaxis of postoperative vomiting in children undergoing tonsillectomy: a systematic review and meta-analysis. Br. J. Anaesth., 2006, 97, p. 593–604.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2015 Číslo 6- Bezpečnostní profil metamizolu – systematický přehled
- Aktuální pohled na využití myorelaxancií a jejich antidot v moderní anesteziologii a intenzivní medicíně
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Neodolpasse účinně snižuje pooperační bolest
- Neodolpasse jako ideální volba tam, kde je bolest provázena spasmem kosterního svalstva
-
Všechny články tohoto čísla
- Nozokomiální pneumonie ventilovaných nemocných – je skutečně nevyhnutelnou komplikací umělé plicní ventilace?
- Vplyv profylaktického podávania melatonínu na výskyt včasného pooperačného delíria u kardiochirurgických pacientov
- Můžeme pouhou změnou premedikace dosáhnout snížení výskytu delirantního stavu u dětí po operaci?
- Rýchla diferenciálna diagnostika akútnej respiračnej insuficiencie pomocou ultrasonografie pľúc
- Vliv zavádění balíčků preventivních opatření na výskyt ventilátorových pneumonií
- Echokardiografické zhodnocení aortální chlopně u nestabilního pacienta – základní vyšetření
- Zajištění dýchacích cest
- Pacienti s rezavými vlasy mají vyšší výskyt komplikací – mýtus nebo důkazy?
- Stanovisko ke kalkulaci mozkového perfuzního tlaku u pacientů s traumatickým poraněním mozku
- Anesteziolog jako ochránce pacienta aneb čeká nás „povinnost donášet“ na naše kolegy?
-
XVI. kardioanesteziologické vědecké dny s mezinárodní účastí
Vybrané souhrny přednášek - Výborová schůze ČSARIM
- Zápis z jednání výboru č. 4/2015
- Rejstříky
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Echokardiografické zhodnocení aortální chlopně u nestabilního pacienta – základní vyšetření
- Rýchla diferenciálna diagnostika akútnej respiračnej insuficiencie pomocou ultrasonografie pľúc
- Můžeme pouhou změnou premedikace dosáhnout snížení výskytu delirantního stavu u dětí po operaci?
- Zajištění dýchacích cest
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



