-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaZpůsoby celkové anestezie a svalové relaxace v oblastní a fakultní nemocnici – tříměsíční bicentrická observační studie
General anaesthesia and neuromuscular blockade techniques in a regional and university hospitals – a three-month bicentric observational study
Objective:
Comparison of general anaesthesia techniques focused on neuromuscular blockade in a regional and university hospitals.Design:
Retrospective study, three-month analysis of anaesthesia charts.Setting:
Departments of Anaesthesiology and Intensive Therapy of a regional and university hospitals.Materials and methods:
Anaesthetic charts for all anae-stetic procedures performed in a regional (MB2011) and university (FNOL2011) hospitals during a 3-month period (September - November 2011) were analysed, focusing on patients‘ demographic data, type and lenght of anaesthesia, airway maintainance, neuromuscular blockade, techniques of block reversal and monitoring. The data were compared between the hospitals (unpaired t-test, Fisher exact, Chi-squared test) with statistical significance p < 0.05.Results:
The total number of anaesthetic procedures performed in MB2011 was 2886, in FNOL2011 4746. General anaesthesia was more frequent in FNOL2011 (92.5%) than in MB2011 (55.5%, p < 0.0001), where 27.3% of procedures were performed in regional anaesthesia (alone or supplemented with analgosedation). Procedures lasting less than 60 minutes were more frequent in MB2011 (69.2%), whereas in FNOL2011 procedures lasting over 60 minutes prevailed (64.7%). LMA was used more often in MB2011 (26.5%) than in FNOL2011 (14.2%, p < 0.0001) for airway maintenance. Neuromuscular blockade was utilised more often in FNOL2011 (61.7%) than in MB2011 (41.5%, p < 0.0001). Rocuronium was the most frequently used NMBA (MB2011 88.5%, FNOL 75.5%, p < 0.0001). Depth of blockade was monitored in 52.1% patients in MB2011, compared to 8.5% patients in FNOL2011, p < 0.0001). Neuromuscular blockade was reversed with neostigmine in 89.8% patients (MB2011) vs. 18.3% (FNOL2011, p < 0.0001), with mean dose of 0.024 ± 0.007 mg/kg (MB2011) vs. 0.019 ± 0.025 mg/kg (FNOL2011, p < 0.0001).Conclusion:
We observed differences in anaesthesia care procedures between a regional and university hospitals.Keywords:
general anaesthesia – airway – neuromuscular blockade – reversal – monitoring
Autoři: Adamus Milan 1,2; Herold Ivan 3; Částková Adéla 1; Obare Pyszková Lenka 1; Reichelová Denisa 1; Nováček Jiří 3; Sittová Naděžda 3; Čurdová Marcela 3; Hrabálek Lumír 2,4
Působiště autorů: Klinika anesteziologie, resuscitace a intenzivní medicíny, Fakultní nemocnice Olomouc 1; Lékařská fakulta Univerzity Palackého v Olomouci 2; Anesteziologicko-resuscitační oddělení, Oblastní nemocnice Mladá Boleslav, a. s. 3; Neurochirurgická klinika, Fakultní nemocnice Olomouc 4
Vyšlo v časopise: Anest. intenziv. Med., 24, 2013, č. 5, s. 311-320
Kategorie: Anesteziologie - Původní práce
Souhrn
Cíl studie:
Srovnání postupů celkové anestezie se zaměřením na svalovou relaxaci v oblastní a fakultní nemocnici.Typ studie:
Tříměsíční retrospektivní rozbor anesteziologických záznamů.Typ pracoviště:
Anesteziologicko-resuscitační oddělení oblastní nemocnice, klinika anesteziologie, resuscitace a intenzivní medicíny fakultní nemocnice.Materiál a metoda:
Během tříměsíčního období (září až listopad 2011) byly sledovány záznamy všech anesteziologických výkonů v oblastní (MB2011) a fakultní (FNOL2011) nemocnici, ve strukturované formě popsány: demografické údaje nemocných, typ a délka anesteziologické péče, zajištění dýchacích cest, svalová relaxace, reverze a monitorování bloku. Data mezi nemocnicemi porovnána (nepárový t-test, Fisherův přesný test, chí-kvadrát) na pětiprocentní hladině významnosti.Výsledky:
Počet anesteziologických výkonů MB2011 2886, FNOL2011 4746. Celková anestezie byla poskytnuta častěji ve FNOL2011 (92,5 %) než v MB2011 (55,5 %, p < 0,0001), podíl regionální anestezie, případně s analgosedací činil v MB2011 27,3 %. V MB2011 byly nejčastější výkony kratší 60 minut (69,2 %), ve FNOL2011 výkony delší 60 minut (64,7 %). LMA byla požita častěji v MB2011 (26,5 %) než ve FNOL2011 (14,2 %, p < 0,0001). Více nemocných ve FNOL2011 bylo relaxováno (61,7 %), v MB2011 41,5 %, p < 0,0001. Nejčastějším relaxanciem bylo rokuronium (MB2011 88,5 %, FNOL2011 75,5 %, p < 0,0001). Hloubka relaxace byla monitorována u 52,1 % (MB2011), respektive 8,5 % nemocných (FNOL2011, p < 0,0001). Antagonizace bloku neostigminem u 89,8 % pacientů (MB2011) vs. 18,3 % (FNOL2011, p < 0,0001), průměrná dávka byla 0,024 ± 0,007 mg/kg (MB2011) vs. 0,019 ± 0,025 mg/kg (FNOL2011, p < 0,0001).Závěr:
Prokázali jsme rozdíly v postupech anesteziologické péče mezi oblastní a fakultní nemocnicí.Klíčová slova:
celková anestezie – dýchací cesty – svalová relaxace – reverze – monitorováníÚVOD
Anesteziologická péče je v současnosti nezbytnou podmínkou provozu operačních oborů a léčebně diagnostických postupů. Data, která získáváme v rámci našeho oboru, např. formou výkaznictví pro Ústav zdravotnických informací a statistiky (ÚZIS) [1], jsou zaměřena spíše na souhrnné parametry než na podrobnější popis techniky anestezie. O zkušenostech s postupy, které používají jednotlivá anesteziologická pracoviště, se v naší odborné komunitě diskutuje pouze na regionálních nebo celostátních setkáních a omezují se zpravidla jen na probírání jednotlivých případů. V české literatuře existují studie, které podávají přehled o anesteziologické péči [2–5]. Často jde o studie průřezové, které zachycují stav v daném okamžiku (během jednodenního období [3, 4]) a nejsou primárně zaměřeny na sledování vývoje anesteziologických postupů. V této studii jsme sledovali dva cíle:
- Primárním cílem bylo porovnat údaje o poskytnuté anesteziologické péči v Oblastní nemocnici Mladá Boleslav, a. s., s daty Fakultní nemocnice Olomouc v roce 2011.
- Sekundárním cílem bylo určení, zda se změnily postupy v Oblastní nemocnici Mladá Boleslav, a. s., ve srovnání s rokem 2008 [2].
MATERIÁL A METODA
V Oblastní nemocnici Mladá Boleslav, a.s. (MB2011) a Fakultní nemocnici Olomouc (FNOL2011) jsme provedli retrospektivní rozbor záznamů ane-steziologické péče poskytnuté během tříměsíčního období (1. září až 30. listopadu 2011, celkem 91 dní).
Pacienti podepsali informovaný souhlas s podáním anestezie, vzhledem k charakteru studie nebyl požadován explicitní souhlas s účastí ve studii. Ze stejných důvodů nebylo vyžádáno stanovisko nemocniční etické komise.
Sledovali jsme demografické údaje nemocných (pohlaví, věk, hmotnost, ASA klasifikaci fyzického stavu [American Society of Anesthesiologists Physical Status Classification]). Popsali jsme typ poskytnuté anesteziologické péče (celková ane-stezie [CA], regionální anestezie [RA], kombinovaná anestezie, RA + sedace, analgosedace). Pro statistické zpracování jsme za celkovou anestezii v širším slova smyslu považovali i anestezii kombinovanou a analogicky za místní anestezii i anestezii regionální spojenou se sedací. Délku anesteziologické péče jsme rozvrstvili do 5 skupin (do 15 minut, 30 minut, 60 minut, 120 minut a nad 120 minut), popsali jsme i způsob zajištění dýchacích cest (bez zajištění, intubace, supraglotická pomůcka, tracheostomie). Shrnuli jsme data v operačních oborech, v nichž byla anesteziologická péče poskytnuta; operace, na nichž se podíleli lékaři více oborů, jsme zařadili podle specializace hlavního operatéra. Rozlišili jsme, zda byl výkon proveden klasicky nebo laparoskopicky. Pozornost jsme věnovali postupům svalové relaxace (NMB – neuromuscular blockade). Popsali jsme strategii NMB (bez relaxace, podání suxamethonia, různé způsoby aplikace nedepolarizujících svalových relaxancií [non-dep NMBAs – non-depolarizing neuromuscular blocking agents]), včetně druhu podaných relaxancií. Zaznamenali jsme monitorování hloubky NMB a případnou antagonizaci účinku NMBAs (druh a dávka reverzní látky).
Získaná data byla průběžně zanášena nezávisle v obou nemocnicích do tabulkového procesoru (Excel, Microsoft Office 2007, SP3) a poté sjednocena do jednoho souboru k vyhodnocení.
Ke statistickému zpracování dat jsme použili počítačový program GraphPad InStat verze 3.10 pro Windows (GraphPad Software, San Diego, California, USA). Ke srovnání kvantitativních dat jsme použili nepárový t-test (průměr, SD, rozmezí). Kategoriální údaje jsme popsali pomocí absolutních a relativních četností a pro porovnání rozdílů použili Fisherův přesný test (nebo chí-kvadrát test) na kontingenčních tabulkách. Za statisticky významnou byla považována hodnota p < 0,05.
VÝSLEDKY
1. Srovnání anesteziologické péče v Oblastní nemocnici Mladá Boleslav, a.s. (MB2011) a Fakultní nemocnici Olomouc (FNOL2011) v roce 2011
Během sledovaného období byla anesteziologická péče poskytnuta v Oblastní nemocnici Mladá Boleslav, a. s., 2 886 nemocným, ve Fakultní nemocnici Olomouc 4746 nemocným. Demografické údaje shrnuje tabulka 1. Ve srovnání se skupinou FNOL2011 bylo v MB2011 více žen, nemocní byli starší a měli vyšší hmotnost (p < 0,0001). U nemocných ve FNOL2011 byla popsána častěji nižší ASA klasifikace (ASA 1 a 2, p < 0,0001).
Tab. 1. Demografické údaje (MB2011 vs. FNOL2011) 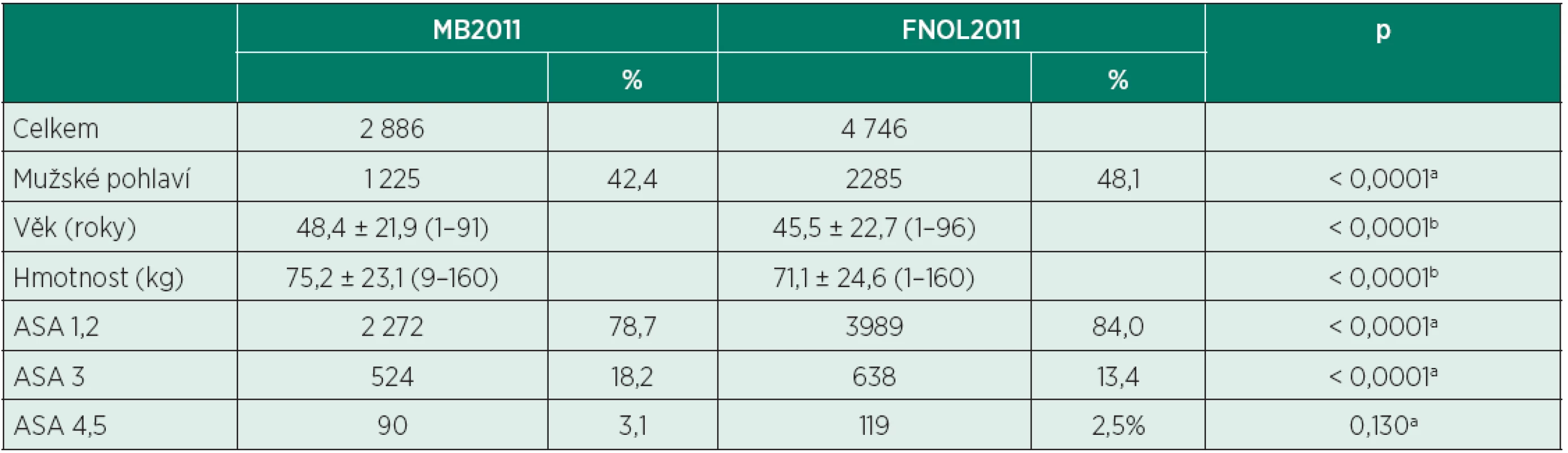
MB2011 – Oblastní nemocnice Mladá Boleslav, a. s.; FNOL2011 – Fakultní nemocnice Olomouc Data jsou ve formátu průměr ± SD (rozmezí) nebo absolutní a relativní četnosti. achí-kvadrát test, bnepárový t-test V tabulce 2 jsou uvedena zastoupení anesteziologických výkonů v jednotlivých oborech. Ve skupině MB2011 byla anesteziologická péče poskytována nejčastěji na gynekologii, při endoskopiích zažívacího traktu, na ortopedii, chirurgii a ORL, ve FNOL2011 to bylo na chirurgii, ortopedii, gynekologii, traumatologii a neurochirurgii. Anesteziologická péče u některých typů výkonů byla poskytována pouze ve Fakultní nemocnici Olomouc (hrudní chirurgie, neurochirurgie, psychiatrie).
Tab. 2. Počty anesteziologických výkonů v jednotlivých oborech a jejich podíl na všech výkonech v dané nemocnici (MB2011 vs. FNOL2011) 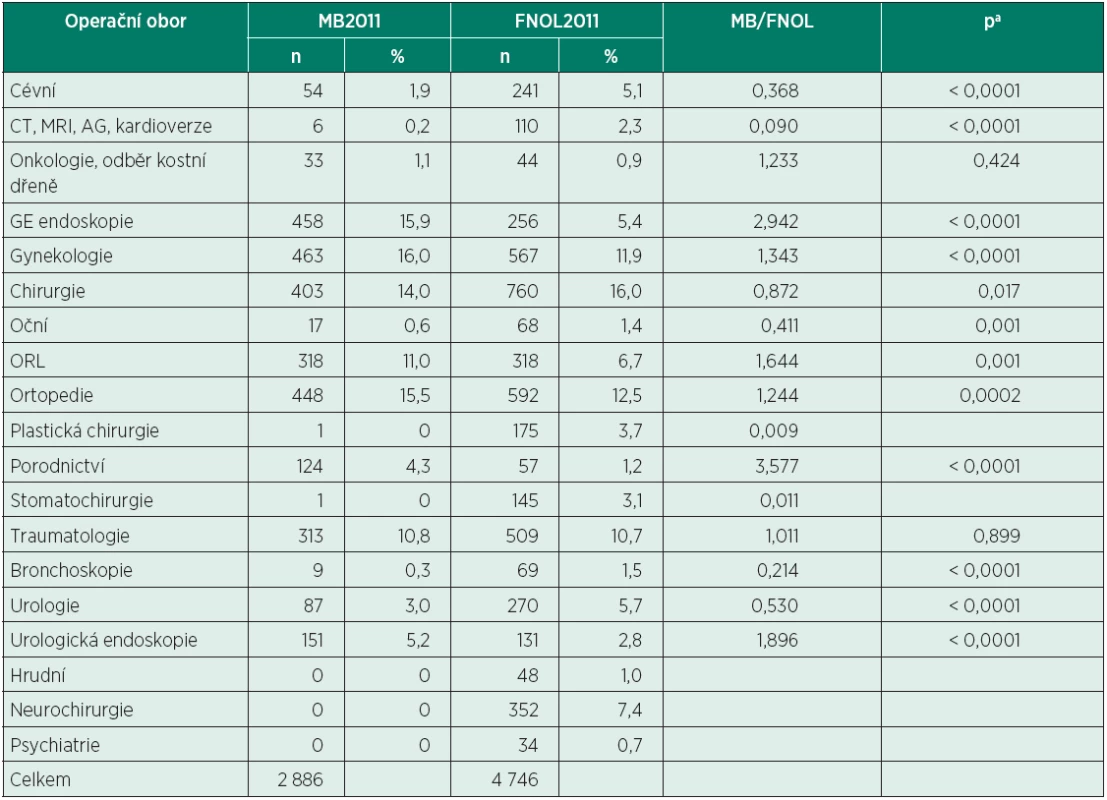
MB2011 – Oblastní nemocnice Mladá Boleslav, a. s.; FNOL2011 – Fakultní nemocnice Olomouc; CT – výpočetní tomografie; MRI – magnetická rezonance; AG – angiografie; GE – gastroenterologie. Data jsou absolutní a relativní četnosti. achí-kvadrát test Zlomek MB/FNOL vyjadřuje poměr relativních četností operačních výkonů provedených v obou nemocnicích (MB2011 vs. FNOL2011) v příslušném oboru. Například hodnota MB/FNOL pro UROLOGI 0,530 znamená, že ve skupině MB2011 činil v roce 2011 podíl urologických výkonů na celkovém počtu všech operací 53 % z korespondující hodnoty ve skupině FNOL2011. Tabulka 3 shrnuje druh anesteziologické péče v obou nemocnicích. Zatímco v MB2011 byla celková nebo kombinovaná anestezie podávána méně často (55,5 % nemocných), ve FNOL2011 byla naopak poskytnuta u většiny výkonů (92,5 %, p < 0,0001). Ve skupině MB2011 byl vysoký počet nemocných, u nichž byla zajištěna analgosedace (17,3 % poskytnuté anesteziologické péče) nebo regionální anestezie s analgosedací (22,7 % poskytnuté péče).
Tab. 3. Zastoupení jednotlivých typů anesteziologické péče (MB2011 vs. FNOL2011) 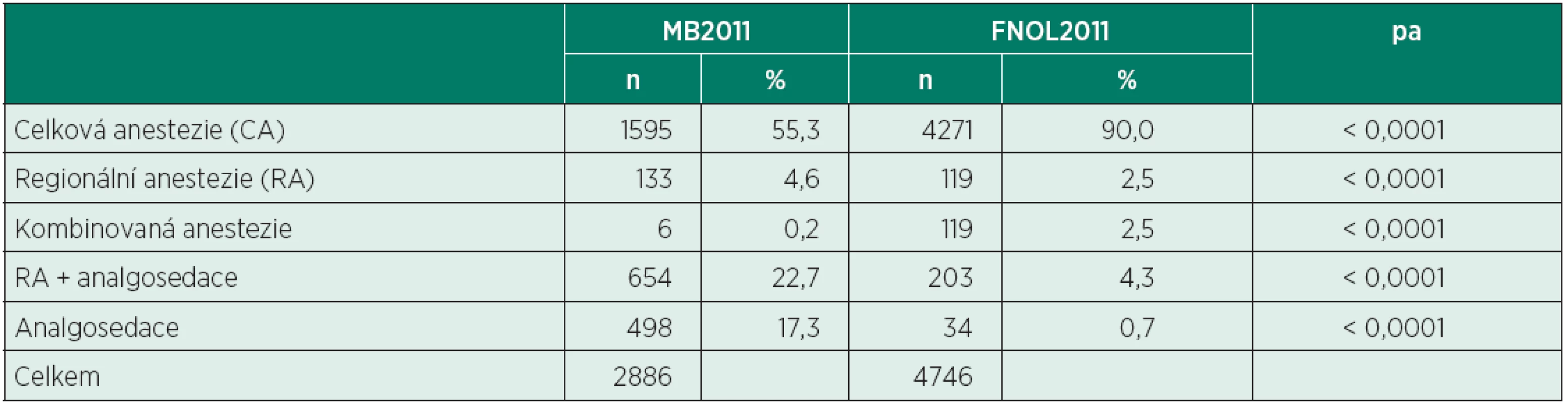
MB2011 – Oblastní nemocnice Mladá Boleslav, a. s.; FNOL2011 – Fakultní nemocnice Olomouc achí-kvadrát test Tabulka 4 podává přehled o délce různých typů poskytnuté anesteziologické péče. V MB2011 byly nejčastější výkony v délce do 60 min (40,7 %), ve FNOL2011 byl největší počet výkonů v trvání do 120 min (41,3 %). Nejdelší výkony (nad 120 min) tvořily v MB2011 8,1 %, ve FNOL2011 23,4 % (p < 0,0001) z celkového počtu anesteziologických výkonů.
Tab. 4. Délka různých typů anesteziologických výkonů (MB2011 vs. FNOL2011) 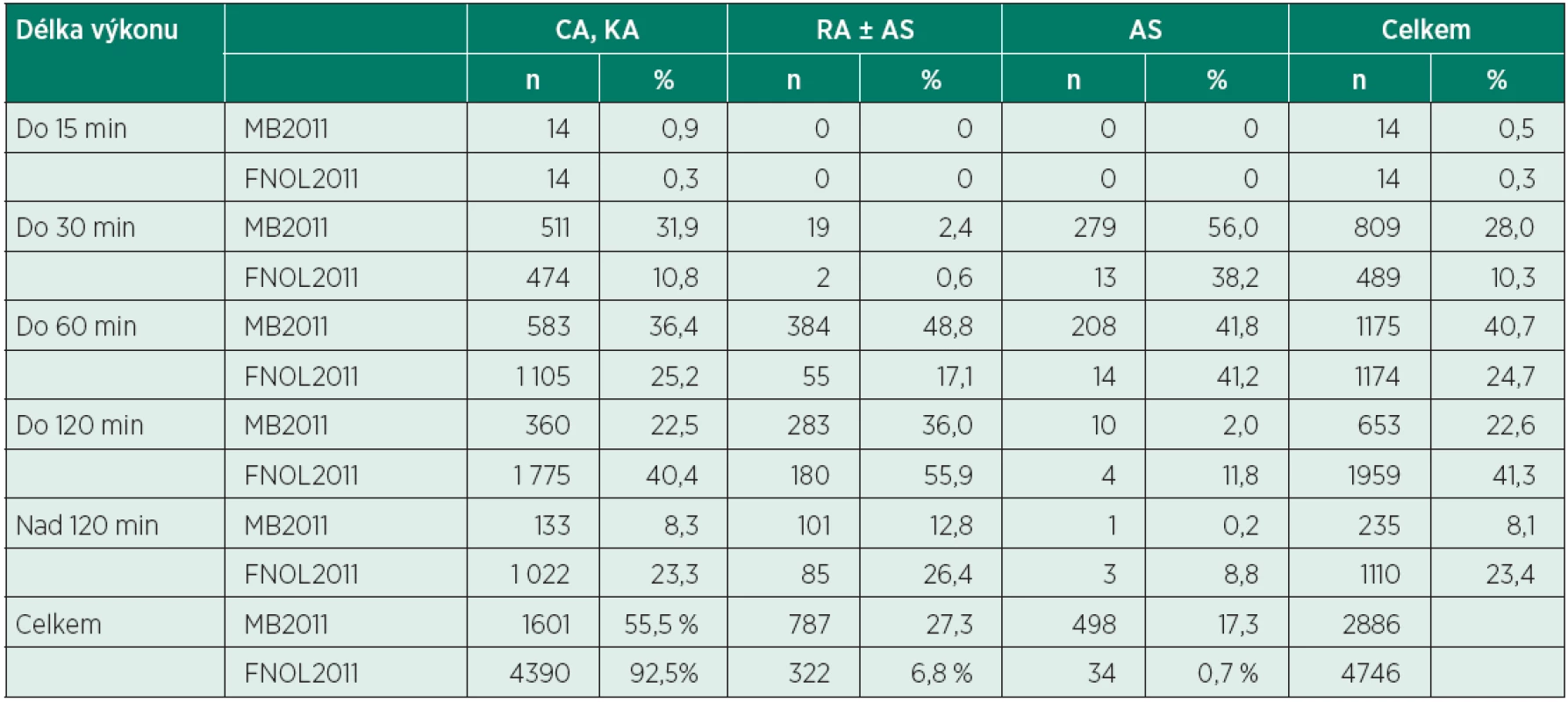
MB2011 – Oblastní nemocnice Mladá Boleslav, a.s., FNOL2011 – Fakultní nemocnice Olomouc CA – celková anestezie, KA – kombinovaná anestezie, RA – regionální anestezie, AS – analgosedace Způsob zajištění dýchacích cest během celkové anestezie popisuje tabulka 5. U nemocných ve skupině MB2011 byla častěji než ve skupině FNOL2011 použita supraglotická pomůcka (LMA – Laryngeal mask airway), (26,5 % vs. 14,2 %, p < 0,0001), naopak nemocní ve FNOL2011 byli častěji intubováni (64,2 % vs. 45,8 %, p < 0,0001). Zatímco v MB2011 byla supraglotická pomůcka používána bez svalové relaxace, ve FNOL2011 bylo při jejím použití 11,8 % nemocných relaxováno (nejčastěji podáním nedepolarizujícího NMBA).
Tab. 5. Způsob zajištění dýchacích cest během celkové anestezie (MB2011 vs. FNOL2011) 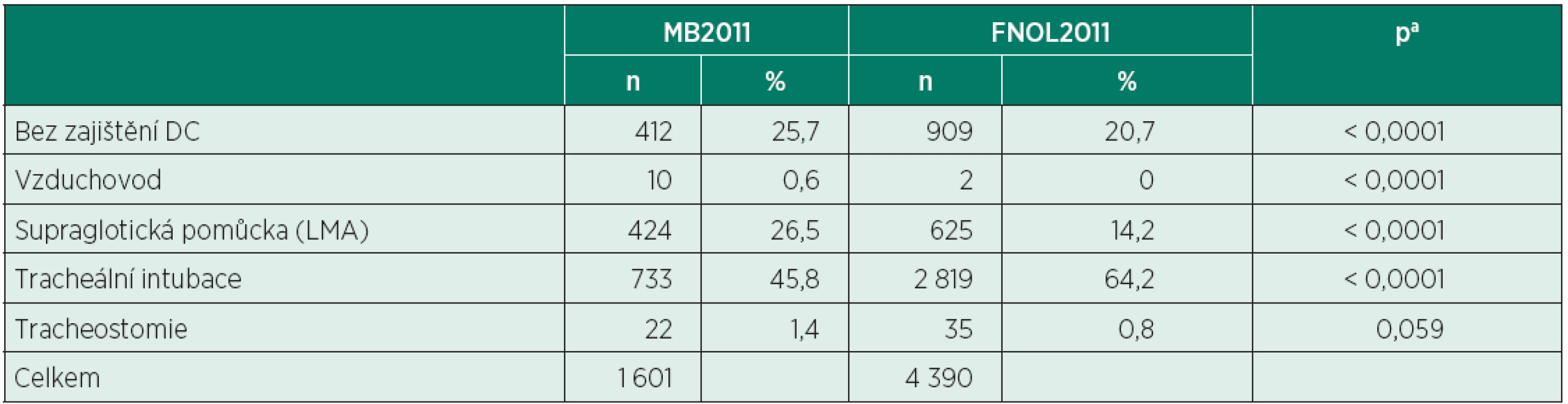
MB2011 – Oblastní nemocnice Mladá Boleslav, a. s.; FNOL2011 – Fakultní nemocnice Olomouc; DC – dýchací cesty; LMA – Laryngeal mask airway achí-kvadrát test Zastoupení laparoskopických výkonů ukazuje tabulka 6. Laparoskopickou technikou byli nemocní operováni častěji v MB2011 než ve FNOL2011 (15,8 % vs. 4,1 % všech CA, p < 0,0001). Rozložení laparoskopických výkonů mezi jednotlivými hlavními operačními obory (gynekologie, chirurgie) bylo obdobné, lišilo se pouze u urologie (v MB2011 0,4%, ve FNOL2011 15,0 %, p < 0,0001).
Tab. 6. Laparoskopické výkony (MB2011 vs. FNOL2011) 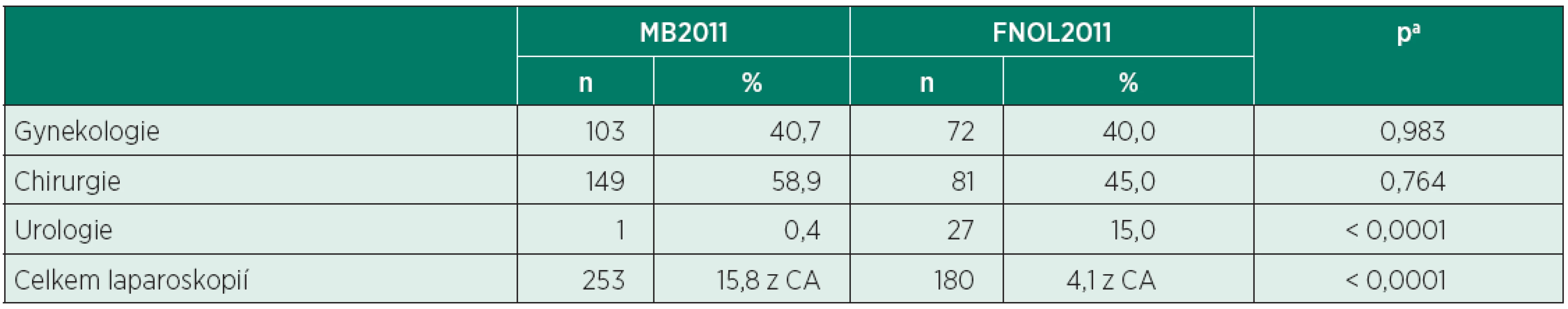
MB2011 – Oblastní nemocnice Mladá Boleslav, a.s.; FNOL2011 – Fakultní nemocnice Olomouc; DC – dýchací cesty aFisherův přesný test Ve srovnání s MB2011 byli nemocní ve FNOL2011 během celkové anestezie častěji relaxováni (61,7 % vs. 41,5 %, p < 0,0001) – tabulka 7. Podání samotného suxamethonia bylo častější ve FNOL2011 (10,5 % relaxovaných) než v MB2011 (6,0 % relaxovaných, p = 0,0007), naopak podání suxamethonia s následnou aplikací jedné nebo více doplňujících dávek nedepolarizujících NMBAs bylo častější u nemocných v MB2011 (5,0 % vs. 2,3 %, p = 0,0002, respektive 6,5 % vs. 0,7 %, p < 0,0001).
Tab. 7. Strategie svalové relaxace při celkové a kombinované anestezii (MB2011 vs. FNOL2011) 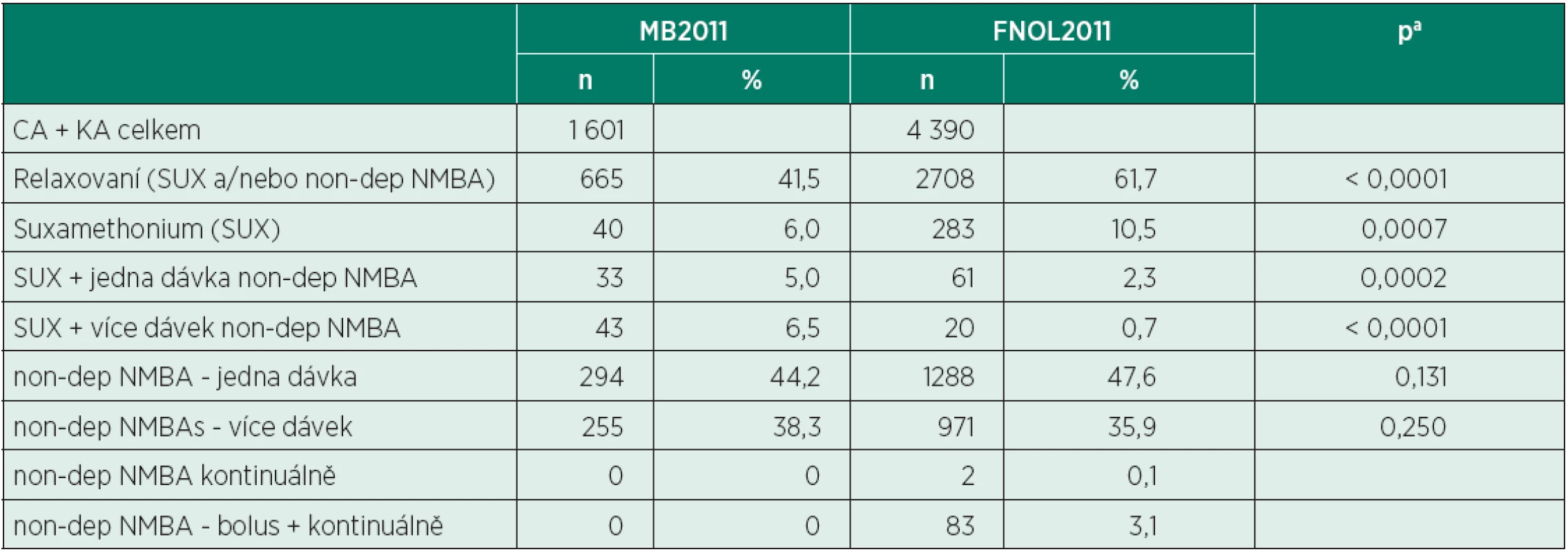
MB2011 – Oblastní nemocnice Mladá Boleslav, a. s.; FNOL2011 – Fakultní nemocnice Olomouc; CA – celková anestezie, KA – kombinovaná anestezie, non-dep NMBA – non-depolarizing neuromuscular blocking agent, SUX – suxamethonium Na obou pracovištích bylo mezi nedepolarizujícími NMBAs nejčastěji používanou látkou rokuronium – tabulka 8. V MB2011 bylo podáno 88,5 % nemocných, kteří byli relaxováni nedepolarizujícími NMBAs (FNOL2011 75,5 %, p < 0,0001), naopak zastoupení cisatrakuria bylo vyšší ve FNOL2011 (15,8 vs. 11,1 %, p = 0,004). Hloubka bloku byla v MB2011 monitorována u 52,1 % nemocných, jimž bylo podáno nedepolarizující NMBA (ve FNOL2011 8,5 %, p < 0,0001). V MB2011 byl nervosvalový blok antagonizován u 91,9 % nemocných (neostigmin 89,8 %, sugammadex 1,1 %), ve FNOL2011 pouze u 18,3 % pacientů (neostigmin 17,6 %, sugammadex 0,7 %). Průměrná dávka neostigminu byla 0,024 ± 0,007 mg/kg (MB2011) vs. 0,019 ± 0,025 mg/kg(FNOL2011), (p < 0,0001).
Tab. 8. Používaná nedepolarizující relaxancia (MB2011 vs. FNOL2011) 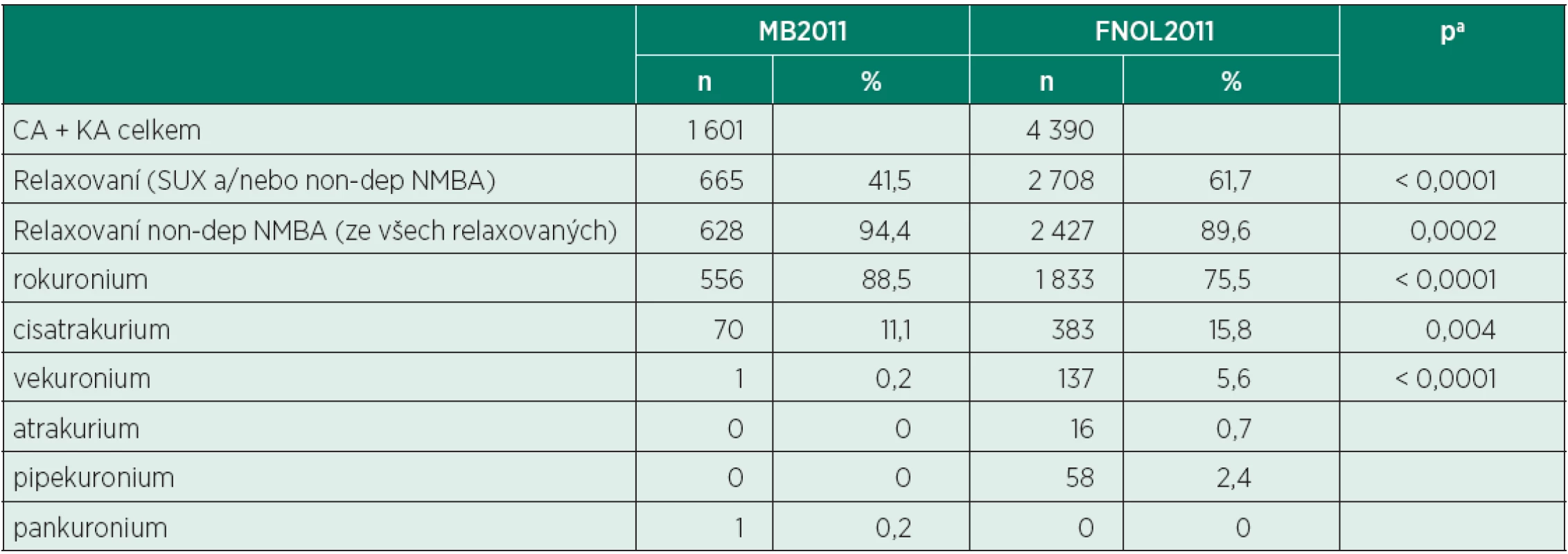
MB2011 – Oblastní nemocnice Mladá Boleslav, a. s.; FNOL2011 – Fakultní nemocnice Olomouc; CA – celková anestezie, KA – kombinovaná anestezie, non-dep NMBA – non-depolarizing neuromuscular blocking agent, SUX – suxamethonium achí-kvadrát test 2. Srovnání anesteziologické péče v Oblastní nemocnici Mladá Boleslav, a. s., v letech 2008 (MB2008) a 2011 (MB2011)
Ve sledovaném tříměsíčním období (91 dnů) roku 2008 byla anesteziologická péče poskytnuta 2 316 nemocným (soubor MB2008). V roce 2011 byl tento počet o 570 pacientů vyšší (2 886, nárůst o 24,6 %). Toto zvýšení je však nutno hodnotit opatrně, protože skupina MB2008 nezahrnovala nemocné, jimž byla podána analgosedace a anestezie pro malé výkony především diagnostické povahy [2]. Právě ty však zaujímají v anesteziologické péči ve skupině MB2011 velký podíl (498 nemocných, tj. 17,3 %). Aby bylo možné korektní srovnání mezi roky 2008 a 2011, pro příslušné výpočty jsme ze souboru MB2011 tyto výkony v analgosedaci vyřadili.
Za těchto podmínek obsahoval soubor MB2011 2 377 a soubor MB2008 2 316 nemocných. V roce 2011 bylo denně podáno průměrně 26,1 anestezií, v roce 2008 to bylo 25,5 anestezií.
Zastoupení anesteziologických výkonů pro vybrané operační obory v Oblastní nemocnici Mladá Boleslav, a. s., v letech 2011 a 2008 zachycují tabulka 9 (všechny anestezie), tabulka 10 (celková anestezie) a tabulka 11 (regionální anestezie). Nejvíce výkonů bylo poskytnuto na ortopedii/traumatologii; jejich zastoupení se v letech 2011 a 2008 nezměnilo (MB2011 32,0 % vs. MB2008 32,4 %, p = 0,780).
Tab. 9. Počty anestezií ve vybraných oborech (MB2011 vs. MB2008) 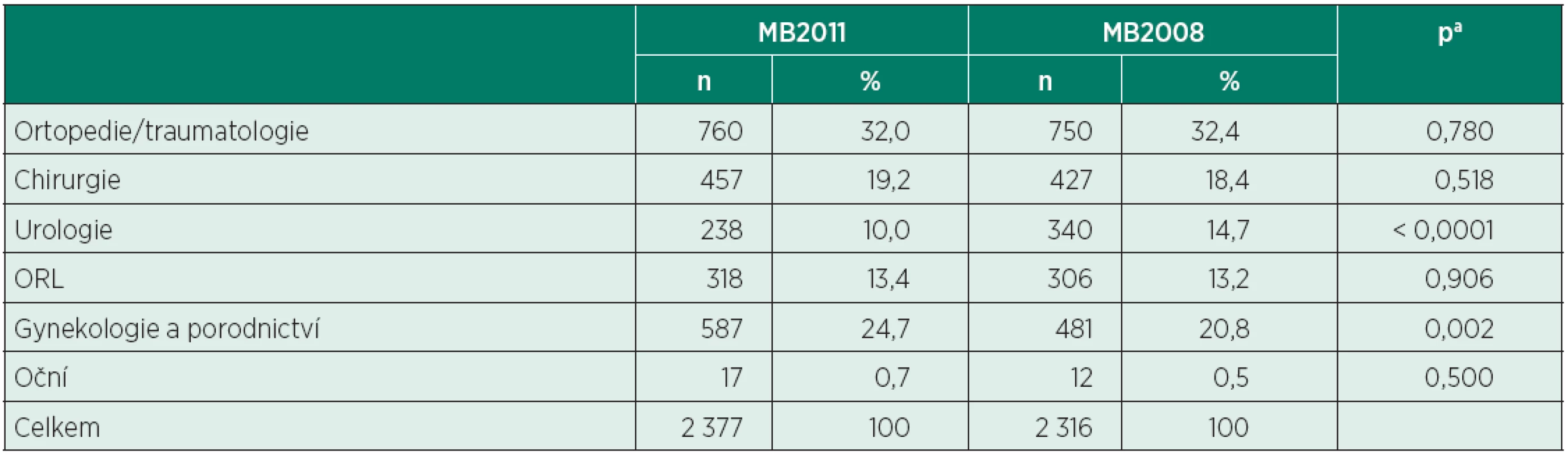
MB2011 – Oblastní nemocnice Mladá Boleslav, a. s., rok 2011; MB2008 – Oblastní nemocnice Mladá Boleslav, a. s., rok 2008 achí-kvadrát test Tab. 10. Počty celkových anestezií ve vybraných oborech (MB2011 vs. MB2008) 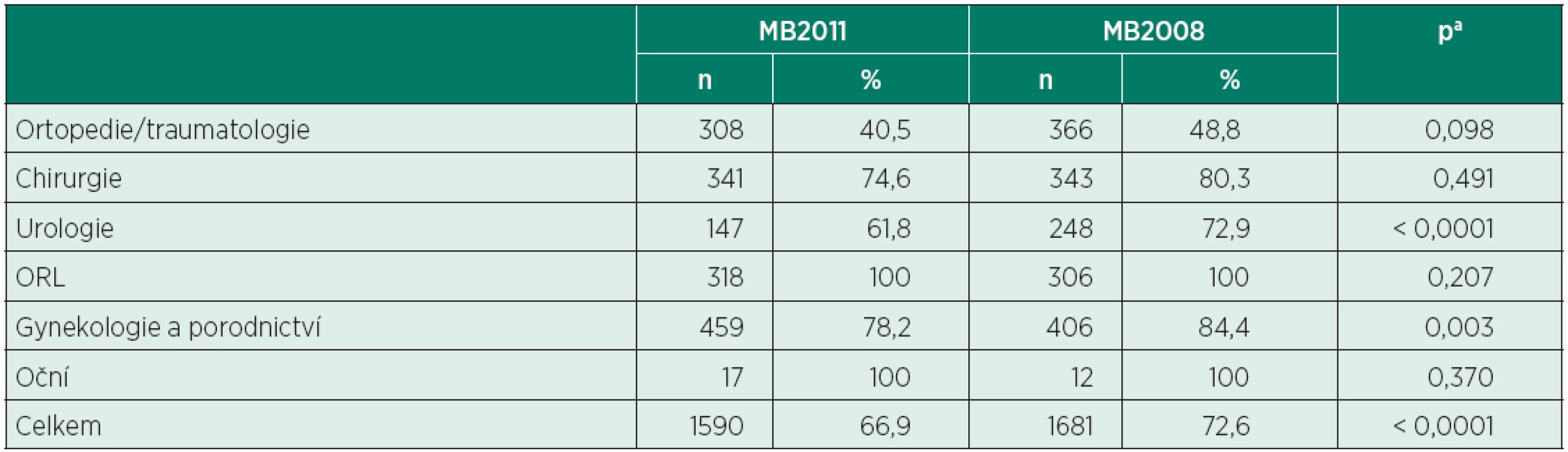
MB2011 – Oblastní nemocnice Mladá Boleslav, a. s., rok 2011; MB2008 – Oblastní nemocnice Mladá Boleslav, a. s., rok 2008 achí-kvadrát test Tab. 11. Počty regionálních anestezií ve vybraných oborech (MB2011 vs. MB2008) 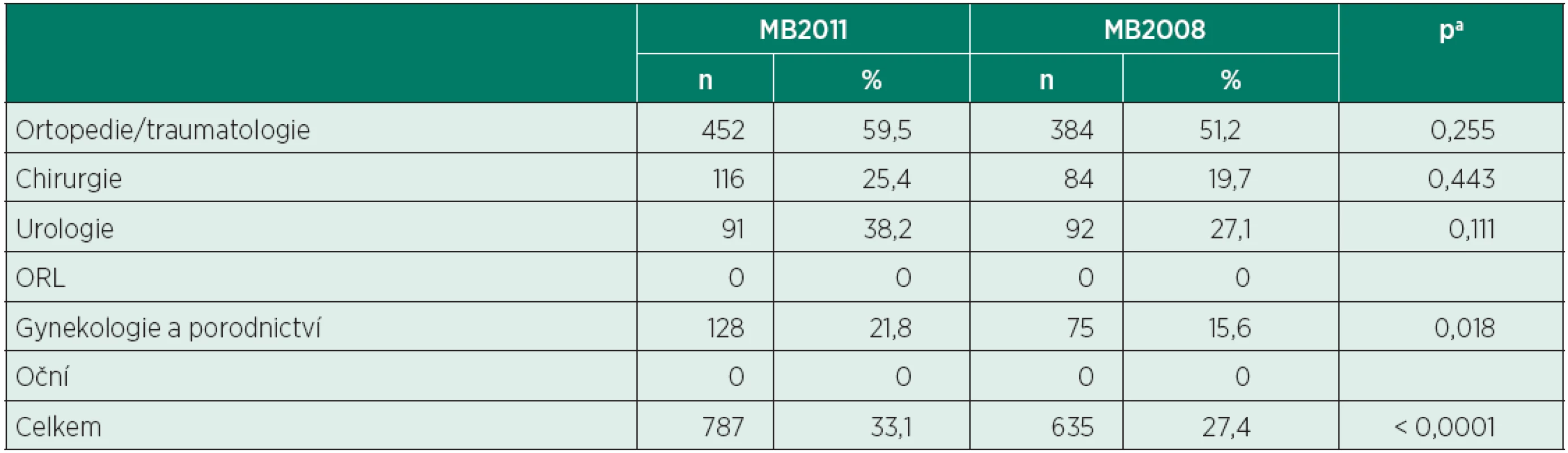
MB2011 – Oblastní nemocnice Mladá Boleslav, a. s., rok 2011; MB2008 – Oblastní nemocnice Mladá Boleslav, a. s., rok 2008 aFisherův přesný test Ve srovnání s rokem 2008 narostlo v roce 2011 zastoupení výkonů v oboru gynekologie a porodnictví (24,7 % vs. 20,8 %, p = 0,002), snížilo se zastoupení urologie (10,0 % vs. 14,7 %, p < 0,0001). Poklesl podíl celkové anestezie na urologii (61,8 % vs. 72,9 %,p < 0,0001) a v gynekologii a porodnictví (78,2 % vs. 84,4 %, p = 0,003) ve prospěch regionální anestezie. Ve srovnání s rokem 2008 vzrostl podíl regionální anestezie i celkově (33,1 % vs. 27,4 %, p < 0,0001).
Podíl pacientů, kteří byli během celkové anestezie relaxováni, činil 41,5 % (MB2011), respektive 37,7 % (MB2008) [p = 0,028]. V roce 2011 se ve srovnání s rokem 2008 mezi podanými nedepolarizujícími NMBAs zvýšilo zastoupení rokuronia (MB2011 88,5 %, MB2008 58,1 %, p < 0,0001) a naopak poklesl podíl cisatrakuria (MB2011 11,1 % vs. MB2008 38,6 %, p < 0,0001).
Samotné suxamethonium bylo v souboru MB2011 podáno 6,0 % nemocných, kteří byli relaxováni (MB2008 5,0 %, p = 0,549). Kombinace suxamethonia a nedepolarizujícího NMBA tvořila 11,4 % (MB2011) a 20,5 % (MB2008) [p < 0,0001]. Samotné nedepolarizující NMBA bylo podáno 82,6 % (MB2011), respektive 76,3 % nemocných, kteří byli relaxováni (MB2008) [p = 0,0003].
Supraglotická pomůcka byla v souboru MB2011 použita u 26,5 % nemocných, kteří podstoupili celkovou anestezii (MB2008 28,4 %, p = 0,225).
DISKUSE
Data získaná v oblastní a fakultní nemocnici popisují anesteziologický provoz v těchto zdravotnických zařízeních. Podobně jako v předchozí studii [2] jsme ke sledování zvolili podzimní čtvrtletní období s plným provozem v obou nemocnicích, což umožňuje kvalifikovaně odhadnout celoroční údaje. Během tříměsíčního období (9/2011–11/2011) bylo provedeno v obou sledovaných nemocnicích (MB2011 a FNOL2011) celkem 7 632 anesteziologických výkonů (v Oblastní nemocnici Mladá Boleslav, a.s., 2 886, ve Fakultní nemocnici Olomouc 4 746). Vyjdeme-li z celkového objemu anesteziologické péče v daných nemocnicích v roce 2011 (Oblastní nemocnice Mladá Boleslav, a. s., 11 048 výkonů, Fakultní nemocnice Olomouc 18 532 výkonů), odpovídá počet zařazených pacientů v naší studii 26,1 % (MB2011), respektive 25,6 % (FNOL2011) z celoročního počtu v příslušné nemocnici.
Počet nemocných, jimž byla ročně poskytnutaanesteziologická péče, dosahuje v celé České republice setrvale přibližně 850 000 [6] (tomu odpovídá za čtvrtletí cca 215 000 pacientů). Celkový počet nemocných zařazených do naší studie během tří měsíců roku 2011 tedy představuje dohromady v obou sledovaných centrech přibližně 3,6 % z celorepublikového objemu poskytnuté anesteziologické péče.
Na ARO Oblastní nemocnice Mladá Boleslav, a. s.,byla ve srovnání s Fakultní nemocnicí Olomouc daleko častěji využívána regionální anestezie (zpravidla spojená s analgosedací) (MB2011 27,3 % vs. FNOL2011 6,8 %). Může to souviset jak s rozšířením regionálních technik, tak i se spektrem výkonů, kdy některé typy operací, prováděné pouze v jedné ze sledovaných nemocnic (FNOL), vyžadují celkové znecitlivění (hrudní chirurgie, neurochirurgie). Svou roli v preferencích místní anestezie určitě sehrávají i dlouho vytvářené zvyklosti daného anesteziologického pracoviště. Příklon k metodám regionální anestezie lze na ARO Oblastní nemocnice Mladá Boleslav, a. s., považovat za setrvalý trend (ve skupině MB2011 byl podíl regionální anestezie v nejdůležitějších oborech 33,1 %, ve skupině MB2008 27,4 % – viz tabulka 11).
V Oblastní nemocnici Mladá Boleslav, a. s., byly výkony spíše kratší, u 69,2 % z nich jejich délka nepřesáhla 60 minut. Naopak výkony delší než 60 minut byly častější ve Fakultní nemocnici Olomouc (64,7 %). Tento rozdíl může být podmíněn jiným spektrem operačních výkonů. Předpokládáme, že stejnou příčinu má v Mladé Boleslavi také pokles zastoupení anesteziologické péče u urologických výkonů [10,0 % (MB2011) vs. 14,7 % (MB2008)] a vzestup podílu výkonů v gynekologii a porodnictví [24,7 % (MB2011) vs. 20,8 % (MB2008)].
Obě pracoviště (MB2011, FNOL2011) používají moderní svalová relaxancia a respektují i v současnosti uznávanou strategii jejich podávání. Výběr svalových relaxancií je na obou pracovištích podobný (viz tabulka 8), nejčastěji používanými látkami jsou rokuronium a cisatrakurium. Nejpoužívanějším je na obou pracovištích rokuronium (MB2011 88,5 %, FNOL2011 75,5 % všech nemocných relaxovaných nedepolarizujícím NMBA). Nelze vyloučit, že k rozšíření rokuronia může přispívat i dostupnost sugammadexu jako specifického reverzního farmaka [7], jež je schopné spolehlivě antagonizovat rokuroniem navozený blok jakékoli hloubky. I když je jeho podání možné s konzistentním účinkem u všech nemocných relaxovaných rokuroniem (nebo vekuroniem), v současnosti tak nepochybně postupovat nelze. Cena samotného sugammadexu je stále natolik vysoká, že může převýšit náklady na podanou anestezii [7]. Tento názor je prezentován v našem [8] i světovém písemnictví [9].
Oba hlavní autoři (MA, IH) mají k používání sugammadexu podobný postoj: „V současnosti má sugammadex výběrové indikace a při jeho podání je vždy nutno zvážit výhody (spolehlivý efekt s minimem nežádoucích účinků) i nevýhody (náklady). Přes svoji cenu však sugammadex do portfolia moderních látek používaných v anesteziologii nepochybně patří a měla by být zajištěna jeho všeobecná dostupnost.“
Nejčastěji používanou látkou k antagonizaci nervosvalové blokády byl v obou nemocnicích neostigmin. Jde o standardní látku, používanou desítky let, která má i dnes své místo při reverzi mělkého nedepolarizujícího bloku a při použití benzylizochinolinových NMBAs. Zatímco v MB2011 bylo jeho podání časté (byl aplikován 89,8 % nemocných, kteří byli relaxováni nedepolarizujícím NMBA), ve FNOL2011 byl tento podíl daleko nižší (17,6 %). Za správnější lze při současných znalostech považovat první přístup, a to i z pohledu vyššího průměrného dávkování neostigminu v Mladé Boleslavi (0,024 vs. 0,019 mg/kg ve FNOL2011). Je prokázáno, že ani poměrně závažný stupeň reziduální blokády není možné detekovat bez stimulátoru s objektivním vyhodnocením svalové odpovědi. Někteří autoři se proto na konci anestezie přiklánějí k daleko častější indikaci neostigminu, pokud byl nemocný během anestezie relaxován nedepolarizujícím relaxanciem [10, 11].
Pokud u nemocných byla indikována svalová relaxace, obě pracoviště preferovala samostatné podání nedepolarizujících NMBAs (MB2011 82,5 %, FNOL2011 86,7 %). V současnosti jde o doporučený postup, indikace suxamethonia jsou dnes vzhledem k jeho nežádoucím účinkům zúžené. Přesto však jde o látku, bez níž se v současnosti ještě stále neobejdeme. Suxamethonium jako jediné relaxans bylo podáno 6,0 % (MB2011), respektive 10,5 % (FNOL2011) relaxovaných nemocných. Indikací pro suxamethonium mohl být v tomto případě jeho rychlý nástup a/nebo krátké trvání účinku. Naopak podání suxamethonia s následující jednou nebo více dávkami nedepolarizujícího NMBA může v těchto případech naznačovat spíše jeho volbu k bleskovému úvodu do anestezie (RSI – Rapid sequence induction). Toto jsou běžné, klinicky používané postupy podání suxamethonia, i když dnes už jsou k dispozici alternativní metody. Uspokojivých intubačních podmínek a zároveň relativně krátkého trvání bloku lze dosáhnout i podáním rokuronia v nižší dávce (0,3 mg/kg, 1 x ED95). Pokud při tomto postupu akceptujeme prodloužení nástupu relaxace, lze zpravidla dosáhnout spontánního zotavení do 15 minut do takové úrovně, že je možno použít reverzi neostigminem (TOF-count 3–4) [12]. O použití vysoké dávky rokuronia při bleskovém úvodu je dostatek literárních údajů [13–16] a postup je doporučován v této situaci jako alternativa relaxace suxamethoniem.
U 26,5 % nemocných ve skupině MB2011 byla při celkové anestezii použita laryngeální maska, a to důsledně při podání bez relaxancia. Ve FNOL2011 byla laryngeální maska použita u 14,2 % pacientů, z nichž při jejím použití bylo 11,8 % nemocných relaxováno (nejčastěji podáním nedepolarizujícího NMBA). I když původní práce o LMA svalovou relaxaci nepředpokládala [17], není tento postup z dnešního pohledu kontraindikovaný [18]. Svalová relaxace může usnadnit zavedení LMA a v některých případech i zlepší operační podmínky. Vysoký počet zavedení LMA bez svalové relaxace ve skupině MB2011 ve srovnání s FNOL2011 odpovídá i nižšímu podílu nemocných, kteří nebyli v Mladé Boleslavi během celkové anestezie relaxováni (41,5 % vs. 61,7 %).
Mají observační studie tohoto typu význam? Jsme přesvědčeni, že ano. Nabízejí čtenáři informace o anesteziologické praxi na jiných pracovištích, a umožňují tak srovnání s vlastními postupy, mohou sloužit i jako výchozí materiál pro sledování rozvoje našeho oboru. Podle našeho názoru jde o vývoj, který respektuje dosaženou úroveň znalostí. Příkladem mohou být častější používání nedepolarizujících NMBAs s intermediární délkou účinku nebo ústup od podávání suxamethonia u těch plánovaných výkonů, kdy není predikovaná obtížná intubace a není zvýšeno riziko aspirace. Musíme však připustit, že občas v našich postupech setrváváme na tradičních zvyklostech, i když bychom podle medicíny založené na důkazech (EBM – Evidence-based medicine) měli naše uvažování přehodnotit. Přetrvávání účinku NMBAs na konci anestezie nelze odhalit klinickými testy [19] a ani uplynutí dlouhé doby od aplikace svalového relaxancia není zárukou spolehlivého odeznění jejich účinku [20]. Přesto však je objektivní monitorování svalové relaxace na našich anesteziologických pracovištích spíše výjimkou nežli pravidlem. Nedostatek cenově dostupných monitorů hloubky nervosvalové blokády na trhu této situaci jen nahrává. Ve studii Czech Anesthesia Day [4] respondenti udávali použití monitorování účinku nedepolarizujících NMBAs pouze u 5,1 % relaxovaných nemocných. V naší studii jsou tato čísla výrazně příznivější (FNOL2011 11,1 %, MB2011 dokonce 52,1 %) Stále však u nejméně poloviny relaxovaných nemocných monitorování chybí, i když ho dnes z hlediska bezpečné anesteziologické péče lze považovat za doporučený postup [21]. Je-li reziduální blok jedním z faktorů, který zvyšuje morbiditu operovaných nemocných [22, 23], musíme považovat opatření, která snižují jeho výskyt, za jednoznačně prospěšná.
Prokázali jsme, že ve spektru anesteziologické péče roste zastoupení postupů, které nejsou celkovou nebo regionální anestezií. Příkladem může být analgosedace, poskytovaná nemocným, kteří podstupují menší terapeutické a diagnostické výkony neoperační povahy. Podíl analgosedací byl výrazný v MB2011 (17,3 % anesteziologické péče), naopak ve FNOL2011 pouze 0,7 %. Data, získaná na obou pracovištích, nebyla upravována. Domníváme se, že takto nízká četnost ve FNOL2011 je důsledkem spíše jiného přístupu k vykazování než obrazem reálného stavu – hlubší analgosedace byla ve FNOL2011 velmi pravděpodobně označována za intravenózní anestezii. Snaha o dostupnost analgosedace, např. pro nemocné podstupující endoskopické výkony na zažívacím traktu, nastoluje otázku, zda její poskytování patří pouze do rukou anesteziologa nebo ho může poskytovat i lékař, který endoskopický výkon provádí. Tyto úvahy se týkají především propofolu. Jeho bezpečná aplikace je pravděpodobně nejvýhodnější dalším lékařem (nejčastěji anesteziologem), který svou pozornost nezaměřuje především na vlastní endoskopický výkon. Tento názor však nemusí být definitivní, v zahraničí existuje snaha nahradit drahou práci anesteziologa sestrou nebo přístrojem. Vyvíjí se počítačem řízený systém pro sedaci zdravých pacientů (ASA I a II) propofolem při endoskopiích horní a dolní části GIT (Sedasys) [24, 25]). Čas rozhodne, zda je to cesta správným směrem. I když názory na podávání propofolu neanesteziology jsou kontroverzní, v roce 2011 bylo přijato konsenzuální stanovisko vrcholných představitelů 21 evropských národních anesteziologických společností (prof. Cvachovec za ČSARIM), podle něhož by propofol k sedaci nemocných měl aplikovat pouze ten, kdo je schopen podávat celkovou anestezii [26].
ZÁVĚR
Studie prokázala odlišnosti anesteziologických postupů v oblastní a fakultní nemocnici.
V oblastní nemocnici byla častěji využívána regionální anestezie a analgosedace. Ve srovnání s oblastní nemocnicí byli pacienti ve fakultní nemocnici častěji intubováni, naopak laryngeální maska byla zaváděna častěji v oblastní nemocnici. Pacienti fakultní nemocnice byli častěji relaxováni, nejoblíbenější nedepolarizující látkou je v obou nemocnicích rokuronium. Monitorování nervosvalového přenosu bylo častější v oblastní nemocnici, kde byl i častěji a ve vyšší dávce podáván neostigmin k reverzi bloku. Využití sugammadexu bylo v roce 2011 v obou nemocnicích okrajovou záležitostí.
Podpořeno grantem IGA MZ ČR 13906–4/2012.
Práce nebyla publikována v jiném časopise.
Střet zájmů: Dr. M. Adamus a prim. I. Herold byli členy poradního sboru MSD Česká republika, s.r.o.
Adresa pro korespondenci:
Doc. MUDr. Milan Adamus, Ph.D.
Klinika anesteziologie, resuscitace a intenzivní medicíny
Fakultní nemocnice a Lékařská fakulta Univerzity Palackého v Olomouci
I. P. Pavlova 6, 775 20 Olomouc
e-mail: milan.adamus@seznam.cz
Zdroje
1. http://www.uzis.cz
2. Herold, I., Sittová, N., Čurdová, M., Adamus, M. Použití svalových relaxancií při celkové anestezii v operačních oborech – tříměsíční unicentrická studie v české regionální nemocnici. Anest. intenziv. Med., 2012, 23, 1, p. 6–13.
3. Černý, V., Adamus, M., Cvachovec, K., Ševčík, P., Herold, I. Anestezie v České republice 2010 – jednodenní prospektivní observační dotazníková studie. Anest. intenziv. Med., 2011, 22, 1, p. 5–12.
4. Adamus, M., Herold, I., Cvachovec, K., Ševčík, P., Černý, V. Svalová relaxace během celkové anestezie v České republice 2010 – jednodenní prospektivní observační dotazníková studie. Anest. intenziv. Med., 2011, 22, 2, p. 82–89.
5. Černý, V., Cvachovec, K., Ševčík, P. et al. Doba úvodu a zotavení z celkové anestezie – prospektivní studie. Anest. intenziv. Med., 2009, 20, 5, p. 236–240.
6. http://www.csarim.cz
7. Adamus, M., Herold, I. Sugammadex z pohledu medicíny založené na důkazech. Anest. intenziv. Med., 2012, 23, 5, p. 237–241.
8. Cvachovec, K. Nová farmaka – jak s nimi? Anest. intenziv. Med., 2011, 22, 4, p. 197–199.
9. Kopman, A. F. Neostigmine versus sugammadex: which, when, and how much? Anesthesiology, 2010, 113, 5, p. 1010–1011.
10. Miller, R. D., Ward, T. A. Monitoring and pharmacologic reversal of a nondepolarizing neuromuscular blockade should be routine. Anesth. Analg., 2010, 111, 1, p. 3–5.
11. Kopman, A. F., Eikermann, M. Antagonism of non-depolarising neuromuscular block: current practice. Anaesthesia, 2009, 64, Suppl. 1, p. 22–30.
12. Adamus, M., Bělohlávek, R., Vujčíková, M., Janásková, E. Vliv odlišných dávek rocuronia na jeho farmakodynamický profil: prospektivní studie. Anest. intenziv. Med., 2004, 15, 6, p. 269–275.
13. Williamson, R. M., Mallaiah, S., Barclay, P. Rocuronium and sugammadex for rapid sequence induction of obstetric general anaesthesia. Acta Anaesthesiol. Scand., 2011, 55, 6, p. 694–699.
14. Lee, C., Jahr, J. S., Candiotti, K. A., Warriner, B., Zor-now, M. H., Naguib, M. Reversal of profound neuromuscular block by sugammadex administered three minutes after rocuronium: a comparison with spontaneous recovery from succinylcholine. Anesthesiology, 2009, 110, 5, p. 1020–1025.
15. Marsch, S. C., Steiner, L., Bucher, E., Pargger, H., Schumann, M.,Aebi, T., Hunziker, P. R., Siegemund, M. Succinylcholine versus rocuronium for rapid sequence intubation in intensive care: a prospective, randomized controlled trial. Crit. Care, 2011, 15, p. R199.
16. Sluga, M., Ummenhofer, W., Studer, W., Siegemund, M., Marsch, S. C. Rocuronium versus succinylcholine for rapid sequence induction of anesthesia and endotracheal intubation: a prospective, randomized trial in emergent cases. Anesth. Analg., 2005, 101, p. 1356–1361.
17. Brain, A. I. The laryngeal mask – a new concept in airway management. Br. J. Anaesth., 1983, 55, p. 801–805.
18. Donaldson, W., Abraham, A., Deighan, M., Michalek, P. i-gel™ vs. AuraOnce™ laryngeal mask for general anaesthesia with controlled ventilation in paralyzed patients. Biomed. Pap. Med. Fac. Univ. Palacky Olomouc Czech Repub, 2011, 155, 2, p. 155–163.
19. Naguib, M., Kopman, A. F., Ensor, J. E. Neuromuscular monitoring and postoperative residual curarisation: a meta-analysis. Br. J. Anaesth., 2007, 98, 3, p. 302–316.
20. Debaene, B., Plaud, B., Dilly, M. P., Donati, F. Residual paralysis in the PACU after a single intubating dose of nondepolarizing muscle relaxant with an intermediate duration of action. Anesthesiology, 2003, 98, 5, p. 1042–1048.
21. Donati, F. Neuromuscular monitoring: what evidence do we need to be convinced? Anesth. Analg., 2010, 111, p. 6–8.
22. Murphy, G. S., Brull, S. J. Residual neuromuscular block: lessons unlearned. Part I: definitions, incidence, and adverse physiologic effects of residual neuromuscular block. Anesth. Analg., 2010, 111, 1, p. 120–128.
23. Murphy, G. S., Szokol, J. W., Avram, M. J., Greenberg, S. B., Marymont, J. H., Vender, J. S., Gray, J., Landry, E., Gupta, D. K. Intraoperative acceleromyography monitoring reduces symptoms of muscle weakness and improves quality of recovery in the early postoperative period. Anesthesiology, 2011, 115, 5, p. 946–954.
24. http://www.medgadget.com/2013/05/sedasys-propofol-sedation-system-gets-fda-nod.html
25. http://www.investor.jnj.com/releasedetail.cfm?ReleaseID=761991
26. Perel, A. Non-anaesthesiologists should not be allowed to administer propofol for procedural sedation: a Consensus Statement of 21 European National Societies of Anaesthesia. Eur. J. Anaesthesiol., 2011, 28, 8, p. 580–584.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek ErrataČlánek Výborová schůze ČSARIM
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2013 Číslo 5- Jak souvisí postcovidový syndrom s poškozením mozku?
- Neodolpasse účinně snižuje pooperační bolest
- Neodolpasse jako ideální volba tam, kde je bolest provázena spasmem kosterního svalstva
- Optimalizace léčby pooperační bolesti snižuje nároky na zdravotní péči
- Použití Neodolpasse v indikaci pooperační bolesti
-
Všechny články tohoto čísla
- Programové prohlášení výboru České společnosti intenzivní medicíny na období 2013–2016
- Způsoby celkové anestezie a svalové relaxace v oblastní a fakultní nemocnici – tříměsíční bicentrická observační studie
- Alternativní mininvazivní přístupy při náhradě kalcifikované aortální chlopně
- Errata
- Využití kapilární elektroforézy pro stanovení kyseliny mravenčí v séru po intoxikaci metanolem – kazuistika
- Aplikace ultrazvuku u příjmu traumata nejasných šokových stavů (FAST)
- Syndrom multiorgánové dysfunkce
- Projekt Domácí umělá plicní ventilace
- Co to je chladová diuréza a proč nelze u hypotermických pacientů považovat „dostatečnou“ diurézu jako klinický ukazatel vylučující případnou hypovolémii/renální hypoperfuzi
- Stanovisko k používání syntetických koloidních roztoků na bázi hydroxyetyl škrobu
- Komentář k Guidelines for the early management of patients with acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association
- Preeklampsie, eklampsie, HELLP syndrom z pohledu anesteziologa
-
Skórovací schémata hodnocení sedace a výskytu deliria
I. Přehled skórovacích systémů hloubky sedace na JIP -
Skórovací schémata hodnocení sedace a výskytu deliria
II. Skórovací systémy pro hodnocení výskytu deliria na JIP - Výborová schůze ČSARIM
- Zápis z jednání výboru ČSIM č. 3/2013
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle-
Skórovací schémata hodnocení sedace a výskytu deliria
I. Přehled skórovacích systémů hloubky sedace na JIP - Syndrom multiorgánové dysfunkce
- Preeklampsie, eklampsie, HELLP syndrom z pohledu anesteziologa
- Aplikace ultrazvuku u příjmu traumata nejasných šokových stavů (FAST)
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



