-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Volná místa
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaMetamizol a jeho pozice v léčbě bolesti
10. 8. 2022
Pro léčbu chronické i akutní bolesti máme v současné době k dispozici řadu účinných analgetik. Vybírat můžeme ze skupiny neopioidních i opioidních analgetik, každá z nich má však své výhody i minusy. Najít optimální lék tak není vždy zcela jednoduché. Jako jedno z optimálních analgetik se jeví metamizol. Tento lék vyniká velmi dobrým analgetickým a antipyretickým efektem, výhodou je rovněž jeho efekt spasmolytický. Byla provedena řada studií, které hodnotily jeho účinnost i bezpečnostní profil, a to i v porovnání s opioidy, kde závěr často vyznívá ve prospěch metamizolu, zejména z hlediska nižšího rizika výskytu nežádoucích účinků při srovnatelné efektivitě léčby.
Úvod
Bolest je jedním z prvních vjemů, s nimiž se člověk ve svém životě setkává, a doprovází ho po celou dobu jeho existence. Světová zdravotnická organizace (WHO) i Mezinárodní asociace pro studium bolesti (IASP) definují bolest jako „nepříjemný senzorický a emocionální prožitek spojený se skutečným či možným poškozením tkání nebo zážitek, který je v termínech takového poškození popisován; bolest je vždy subjektivní“.
Chronická bolest patří k nejrozšířenějším medicínským problémům současnosti s výrazným socioekonomickým dopadem. Prevalence chronické bolesti v ekonomicky vyspělých státech se udává kolem 20 %. Obdobné výsledky vykazují i studie prováděné u české populace; jedno z mála českých sledování uvádí, že bolest je příčinou asi 20 % návštěv u praktického lékaře.
InzerceFarmakoterapie bolesti
Cílem léčby je zmírnění až odstranění bolesti, zvýšení funkční kapacity, zajištění nerušeného spánku a celkové zlepšení kvality života. Strategie léčby bolesti vychází z třístupňového analgetického žebříčku WHO (obr. 1), publikovaného poprvé v roce 1986 a původně určeného pro léčbu nádorové bolesti. Záhy byl však zcela přejat i pro léčbu bolesti nenádorové, akutní i chronické.
Obr. 1 Třístupňový žebříček léčby bolesti
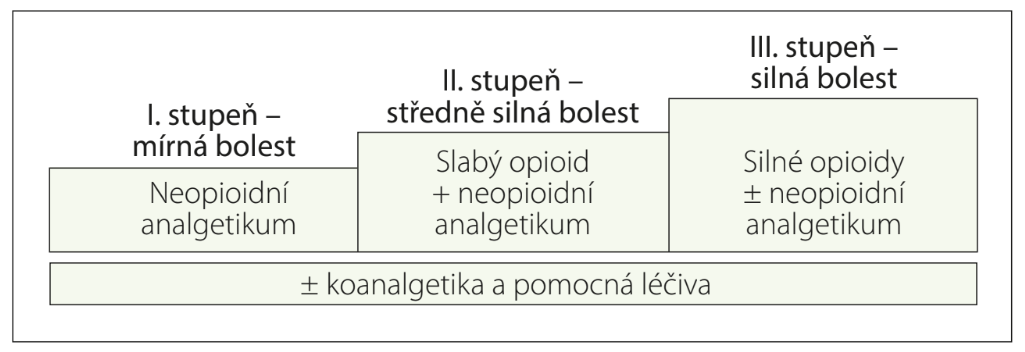
Žebříček je tvořen 3 základními stupni léčby: I. stupeň pro nejméně intenzivní bolest zahrnuje neopioidní analgetika, II. stupeň pro intenzivnější bolest přidává k neopioidním analgetikům slabý opioid a ve III. stupni je slabý opioid nahrazen opioidem silným. Celou léčbu je možné doplňovat koanalgetiky (antikonvulzivy, antidepresivy) pro léčbu specifických bolestivých stavů a adjuvantní medikací k potlačení nežádoucích účinků analgetik (antiemetiky, laxativy).
V indikovaných případech nádorové bolesti lze nově použít systém „výtah“ (elevator), kdy je při velmi intenzivní bolesti možné II. stupeň léčby (slabý opioid + neopioidní analgetikum) přeskočit a na léčbu neopioidními analgetiky navázat rovnou podáváním nízkých dávek silného opioidu.
Neopioidní analgetika
Neopioidní analgetika tvoří chemicky různorodou skupinu, zahrnující paracetamol, metamizol a skupinu nesteroidních antirevmatik (NSA).
Paracetamol
Paracetamol je analgetikum bez protizánětlivého účinku, doporučené dávkování činí 500–1000 mg po 4–6 hodinách. Výraznějšího analgetického účinku dosahuje paracetamol podávaný v jednotlivé dávce 650 mg a vyšší; nižší dávkování má převážně antipyretický účinek. Účinek nastupuje za 30 minut, maximální denní dávka je 4000 mg. Při vyšším dávkování hrozí riziko hepatotoxicity, která však není vyloučena ani při dlouhodobějším užívání nižších dávek (2–3 g denně).
Metamizol
Metamizol je oblíbené neopioidní analgetikum se spasmolytickým efektem, které se v klinické praxi používá již od roku 1922. Má řadu výhod: Je lékem 1. volby u viscerální bolesti, velmi dobrý efekt má u bolestí hlavy a pacienti si jej chválí rovněž u bolestí pohybového aparátu. Jeho velkou výhodou je minimální výskyt nežádoucích účinků a velmi dobrá kombinovatelnost i s ostatními analgetiky. V klinické praxi se velmi dobře osvědčil v léčbě bolesti pooperační, traumatické, nádorové, ale též neuropatické. U bolesti neuropatické je jedním z léků volby zejména v kombinaci s antikonvulzivy a silnými opioidy.
U metamizolu v léčbě chronické bolesti riziko závislosti nehrozí. Podle Oxfordské ligy analgetik má metamizol nízké NNT – 1,6. Všeobecně analgetika s NNT < 2 považujeme za vysoce účinná. Proto je metamizol ze skupiny neopioidních analgetik jednoznačně nejčastěji používán.
Metamizol dosahuje efektu pomocí centrálních a periferních účinků, avšak přesný mechanismus působení není znám. Předpokládá se, že je založen na blokádě enzymové aktivity cyklooxygenázy (COX), převážně typu 2. Toto je i základ jeho antipyretického efektu. Existuje předpoklad, že inhibuje také izoformu COX-3, která snižuje syntézu prostaglandinů v zadních rozích míšních. Zdá se, že metamizol rovněž působí stimulací kanabinoidních receptorů a pravděpodobně i přes opioidní receptory, protože naloxon částečně inhibuje jeho analgetickou aktivitu. Právě kvůli spasmolytickému efektu se kromě pooperační bolesti používá i v léčbě bolestí gastrointestinálního traktu, urogenitálního traktu, po stomatologických výkonech i v terapii migrény.
Antipyretický účinek je zprostředkován blokádou jak PG-dependentních, tak i PG-nezávislých drah, které jsou generovány horečkou indukovanými polysacharidy. Princip antipyretického efektu je tedy odlišný od efektu NSA.
Spasmolytický účinek je spojen s indukcí uvolňování intracelulárního Ca2+ v hladké svalovině v důsledku snížení syntézy inositolfosfátu.
Nesteroidní antirevmatika
Princip účinku NSA spočívá převážně v blokádě enzymů cyklooxygenázy (COX), která mění kyselinu arachidonovou na prostaglandiny. Existují dva izoenzymy – COX-1 a COX-2. Forma COX-1 je syntentizována v řadě orgánů (játra, ledviny, žaludeční sliznice, krevní destičky) a podílí se na jejich fyziologické funkci. Podle selektivity COX-2 rozlišujeme NSA COX-2-neselektivní (diklofenak, ibuprofen, indometacin, naproxen…), COX-2-preferenční (meloxikam, nimesulid) a COX-2-selektivní, tzv. koxiby (parekoxib, celekoxib, etorikoxib).
Dlouhodobé užívání zejména COX-2-neselektivních NSA zvyšuje riziko poškození ledvin a vzniku ulcerací a krvácení v trávicím ústrojí. Riziko krvácení je u seniorů 4× vyšší než u mladší části populace; vhodné je souběžné podávání antiulcerózní léčby. Většinou je doporučováno snížení celkové dávky NSA.
Pravidla používání neopioidních analgetik
- Neopioidní analgetika jsou indikovaná v monoterapii k léčbě mírné a středně silné bolesti. Pro léčbu silné bolesti je třeba vždy kombinace s opioidy.
- Zvyšování dávek neopioidních analgetik nad uvedenou maximální denní dávku obvykle nevede k posílení analgetického účinku, ale zvyšuje se riziko vzniku závažných nežádoucích účinků.
- Existuje velká variabilita efektu (a nežádoucích účinků) jednotlivých analgetik u daného pacienta. Někdy je výhodné vyzkoušet jiné neopioidní analgetikum.
- Kombinace paracetamolu nebo metamizolu s NSA zvyšuje analgetický účinek.
- Kombinace několika NSA není racionální a zvyšuje riziko nežádoucích účinků.
Slabé opioidy
Kodein je slabým agonistou na opioidních receptorech μ. V organismu je biotransformován na morfin. Často se používá v kombinaci s paracetamolem.
Dihydrokodein je semisyntetický analog kodeinu. K dispozici je dihydrokodein v retardované formě, který lze podávat v dávkách 60–120 (180) mg po 12 hodinách, popřípadě i v 8hodinových intervalech.
Tramadol vykazuje duální účinek: jednak působí jako slabý agonista na opioidních receptorech μ, jednak ovlivňuje zpětné vychytávání serotoninu a noradrenalinu v CNS. Na trhu je přítomen v řadě aplikačních forem, od injekční přes čípkovou až po retardované tablety.
Tramadol je centrálně působící opioidní analgetikum, čistý neselektivní agonista opioidních receptorů μ, δ a κ, s vyšší afinitou k receptorům μ. Dalšími mechanismy, které přispívají k jeho analgetickému účinku, jsou inhibice zpětného vychytávání noradrenalinu v neuronech a posílení uvolňování serotoninu. Tramadol má také antitusický efekt. Na rozdíl od morfinu nemá žádný tlumivý účinek na dýchání v širokém rozpětí terapeutických dávek. Stejně tak nemění gastrointestinální motilitu. Kardiovaskulární účinky jsou obecně slabé. Účinnost tramadolu se uvádí mezi desetinou a šestinou účinku morfinu.
Po perorálním podání se racemický tramadol rychle a téměř úplně vstřebá. Střední absolutní biologická dostupnost jednotlivé dávky 100 mg je přibližně 75 %. Při opakovaném podání biologická dostupnost stoupá a dosahuje přibližně 90 %. Tramadol a jeho metabolity jsou vylučovány převážně ledvinami.
Porovnání účinnosti metamizolu s ostatními analgetiky
Metamizol byl porovnáván s řadou dalších analgetik zejména v pooperační bolesti. Derry et al. porovnávali účinnost jednotlivého podání 500 mg metamizolu a 400 mg ibuprofenu per os. Analgetický potenciál obou léků byl stejný. Metamizol v dávce 1000 mg byl účinnější než ibuprofen v dávce 600 mg u pacientů po stomatologické extrakci třetího moláru. Při porovnání 500 mg metamizolu a 1000 mg paracetamolu vyšel lepší analgetický efekt u metamizolu.
Velice zajímavou randomizovanou dvojitě slepou studii provedli Torres et al. s podáváním buď metamizolu, nebo tramadolu pacientkám po hysterektomii. Celkem bylo ve studii zařazeno 151 žen ve věku 18–60 let, které byly indikovány k provedení abdominální hysterektomie prováděné v celkové anestezii. Celkem 73 jich dostalo metamizol a 78 tramadol. Pacientky dostaly intravenózní dávku analgetika ihned po ukončení operace a tato dávka byla následována kontinuálním podáváním léku s možností podání bolusu dle potřeby do maximální dávky 8 g metamizolu nebo 500 mg tramadolu. Délka sledování byla 24 hodin.
Průměrný počet bolusů ve skupině s metamizolem činil 3,8 a ve skupině s tramadolem 3,5. Pacientky měly ještě možnost záchranné medikace i.v. morfinem, zde však rozdíl ve spotřebě nebyl signifikantní. Zatímco analgetický efekt obou léků byl srovnatelný, výraznější rozdíly byly ve výskytu nežádoucích účinků. Vyšší výskyt byl zaznamenán ve skupině s tramadolem (42,1 %), zatímco ve skupině s metamizolem byl výrazně nižší (20,2 %). Výrazně vyšší počet pacientek s tramadolem vyžadoval podání antiemetika ondansetronu v první hodině po operaci (19 vs. 7 %), ve druhé hodině (26 vs. 11 %) a ve 24. hodině (46 vs. 29 %). Závěrem autoři konstatují, že analgetický potenciál obou léků byl podobný, výrazně se však lišil výskyt nauzey a zvracení, které byly ve skupině s tramadolem výrazně vyšší.
Závěr
Metamizol se jeví jako jedno z optimálních analgetik v léčbě jak akutní, tak i chronické bolesti. Má široké spektrum indikací a jen minimální výskyt nežádoucích účinků. Studie porovnávající jeho efekt s NSA i tramadolem prokázaly, že má rovněž velmi dobrý analgetický potenciál srovnatelný s ostatními analgetiky. Tyto vlastnosti jej řadí k analgetikům 1. volby u většiny typů bolestí.
MUDr. Marek Hakl, Ph.D.
Centrum léčby bolesti, Medicinecare, s. r. o., BrnoČlánek byl publikován v Acta Medicinae10/2021.
Líbil se Vám článek? Rádi byste se k němu vyjádřili? Napište nám − Vaše názory a postřehy nás zajímají. Zveřejňovat je nebudeme, ale rádi Vám na ně odpovíme.
Štítky
Chirurgie všeobecná Neurologie Ortopedie Praktické lékařství pro dospělé Algeziologie Anesteziologie a resuscitace Gynekologie a porodnictví Revmatologie
Nejnovější kurzy
Autoři: MUDr. Tomáš Ürge, PhD.
Autoři: MUDr. Bohumil Skála, Ph.D.
Autoři: MUDr. Marek Hakl, Ph.D.
Autoři: MUDr. PharmDr. Kamil Rudolf, MBA. Ph.D.
Přejít do kurzů
Nejčtenější tento týden Celý článekPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



