-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Monitorování svalové relaxace
Autoři: Adamus Milan
Působiště autorů: Klinika anesteziologie, resuscitace a intenzivní medicíny, Fakultní nemocnice a Lékařská fakulta Univerzity Palackého v Olomouci
Vyšlo v časopise: Anest. intenziv. Med., 23, 2012, č. 3, s. 156-162
Kategorie: Postgraduální vzdělávání - Atestační příprava
- Indikace monitorování svalové relaxace v anesteziologii
- Principy monitorování svalové relaxace
- 2. 1 Podstata měření
- 2. 2 Stimulátor a elektrody
- 2. 3 Supramaximální impulz
- Stimulační režimy (stimulační vzorce, stimulation patterns)
- 3. 1 Single twitch (TW, jednotlivý impulz)
- 3. 2 Tetanická stimulace (TET)
- 3. 3 Train-of-four (TOF, série čtyř)
- 3. 4 Post-tetanic count (PTC, post-tetanický počet)
- 3. 5 Double burst stimulation (DBS, stimulace dvojím výbojem)
- 3. 6 Volba stimulačního režimu
- Vyhodnocení svalové odpovědi
- 4. 1 Semikvantitativní metody (taktilní a vizuální)
- 4. 2 Kvantitativní (objektivní) metody
- 4. 2. 1 Mechanomyografie (MMG, přímé měření svalové síly)
- 4. 2. 2 Elektromyografie (EMG, měření svalového akčního potenciálu)
- 4. 2. 3 Akcelerometrie (ACC, měření zrychlení)
- 4. 2. 4 Kinemyografie (KMG)
- 4. 2. 5 Fonomyografie (PhMG)
- Klinické použití monitorování nervosvalového přenosu
- 5. 1 Hluboká nervosvalová blokáda
- 5. 2 Chirurgické stadium svalové relaxace
- 5. 3 Období zotavení z účinku svalového relaxancia
- Význam monitorování svalové relaxace
- Key points
1 Indikace monitorování svalové relaxace v anesteziologii
Zcela zásadní pro bezpečí nemocného je schopnost posoudit velikost svalové síly na konci anestezie a vyloučit zbytkovou relaxaci (PORC, postoperative residual curarization). Medicína založená na důkazech podporuje názor, že ani relativně závažný stupeň PORC nelze odhalit pouhým klinickým vyšetřením.
- Monitorovat hloubku relaxace po každém podání nedepolarizujícího relaxancia (NMBA, neuromuscular blocking agent) je doporučeno.
Speciální indikace pro monitorování nervosvalového přenosu:
- abnormální farmakokinetika NMBAs (onemocnění jater, ledvin, těžké celkové choroby, extrémní věkové skupiny),
- abnormální farmakodynamika NMBAs (nervosvalová onemocnění, myasthenia gravis, myastenický syndrom),
- chceme-li se vyhnout farmakologické reverzi parasympatomimetiky (závažná ischemická choroba srdeční, závažné asthma bronchiale),
- nutnost okamžitého pooperačního obnovení maximální svalové síly (výrazná obezita, závažné plicní onemocnění),
- déletrvající operační výkony (nad 90 minut),
- infuzní (kontinuální) dávkování NMBAs,
- použití dlouhodobě účinných NMBAs.
2 Principy monitorování svalové relaxace
2. 1 Podstata měření
Základem monitorování nervosvalového přenosu je sledování svalové odpovědi na elektrickou stimulaci příslušného motorického nervu proudem supramaximální intenzity (viz dále). Ke stimulaci a monitorování nervosvalového přenosu může být využit v zásadě každý povrchově uložený a přístupný motorický nerv, z praktického hlediska jsou však použitelné jen ty nervy, u nichž je zároveň dosažitelná k vyhodnocení i příslušná svalová skupina. Rozdílné svalové skupiny se však liší citlivostí k NMBAs a zároveň i rychlostí nástupu a odeznívání účinku relaxancií. Výsledky získané při monitorování jednoho svalu nelze tedy automaticky přenášet na hodnoty získané při měření jiných svalových skupin.
Nejčastějším místem monitorování jsou drobné svaly ruky (stimulace n. ulnaris, odpověď m. adductor pollicis).
2. 2 Stimulátor a elektrody
K přenosu elektrického impulzu ze stimulátoru na nerv slouží elektrody. Nejčastěji se používají samolepicí kožní elektrody na jedno použití vyrobené ze směsi Ag/AgCl. Před nalepením elektrod se doporučuje kůži důkladně připravit, aby se snížil přechodový odpor mezi ní a elektrodou. Při měření na m. adductor pollicis se elektrody se umisťují na volární straně předloktí, podél radiálního okraje šlachy m. flexor carpi ulnaris. Distální elektroda by měla ležet asi 1 cm proximálně od zápěstní flekční rýhy, proximální elektroda se umisťuje zpravidla 2–5 cm od ní směrem k lokti.
Periferní nervový stimulátor slouží k vytvoření stimulačního proudu. Kvalitní stimulátory jsou konstruovány jako „generátory konstantního proudu“, které jsou schopny dodávat elektrický impulz stálé intenzity. Každá změna pracovní rezistence je sledována automatickou korekcí výstupního napětí přístroje – stimulační proud tak zůstává neměnný bez ohledu na to, jak se mění zatěžovací odpor stimulátoru.
2. 3 Supramaximální impulz
Motorická jednotka představuje soubor svalových vláken, která patří k jednomu motorickému neuronu. Svalová odpověď na podráždění motorického nervu sestává ze součtu kontrakcí jednotlivých svalových vláken, z nichž každé reaguje nespojitě ve dvou stupních (podle zákona „vše nebo nic”). Výsledná síla kontrakce svalu je pak dána počtem zapojených svalových vláken. K vyvolání akčního potenciálu v axonu musí rozdíl napětí na nervové membráně dosáhnout určité prahové hodnoty. Je-li intenzita stimulačního proudu motorického nervu tak nízká, že nedosáhne prahové hodnoty v žádném nervovém vláknu, nevznikne žádný akční potenciál. Pokud budeme velikost stimulačního proudu zvyšovat nad prahovou hodnotu, se zapojováním stále většího počtu svalových vláken, postupně poroste i síla kontrakce. Dalším zvyšováním stimulačního proudu dospějeme k okamžiku, kdy jsou dostatečně depolarizována všechna svalová vlákna; zvětšení stimulačního proudu od této chvíle již nevede k nárůstu počtu akčních potenciálů jednotlivých vláken, a tedy k zesílení svalového stahu. Intenzita proudu nutná k dosažení maximální svalové síly se označuje jako maximální, každá hodnota nad ní pak jako supramaximální. Běžně používané supramaximální hodnoty při stimulaci n. ulnaris jsou kolem 40 mA, odpovídající potřebné napětí při impedanci v kiloohmech tedy dosahuje řádově stovek voltů. Přístroje, které evokovanou svalovou odpověď měří (nejde o pouhé stimulátory), mají zabudovanou funkci automatické kalibrace. Při ní se stanovuje velikost supramaximálního impulzu a u některých i citlivost akcelerometrického čidla (např. TOF-Watch® SX, Organon).
3 Stimulační režimy (stimulační vzorce, stimulation patterns)
V současnosti neexistuje univerzální způsob stimulace, který by umožnil přesné vyhodnocení všech úrovní nervosvalového bloku. Některé stimulační režimy jsou vhodnější pro sledování nastupující či odeznívající relaxace, jiné lépe kvantifikují hlubokou nervosvalovou blokádu. Základním tvarem je jednotlivý impulz, jehož opakováním v přesně definovaných intervalech vznikají další stimulační vzorce (režimy, sekvence). Nejuniverzálnějším stimulačním režimem je TOF (train-of-four).
3. 1 Single twitch (TW, jednotlivý impulz) – obr. 1
Jednotlivý elektrický monofázický impulz supramaximální intenzity, obdélníkový tvar, délka trvání impulzu T = 0,2 ms. Jednotlivý impulz je základní morfologickou jednotkou, ostatní vzorce se skládají vždy z jednotlivých impulzů, které jsou dodávány v určitém sledu. Velikost svalové odpovědi na jednotlivý impulz se podle konvence označuje T1. Vyšetření svalové odpovědi na jednotlivý impulz má význam pouze tehdy, pokud jsme stanovili referenční hodnotu T1 (před podáním NMBA). V experimentálních indikacích slouží tento stimulační mód ke stanovení farmakodynamických parametrů svalových relaxancií.
Obr. 1. Jednotlivý impulz (T = 0,2 ms) 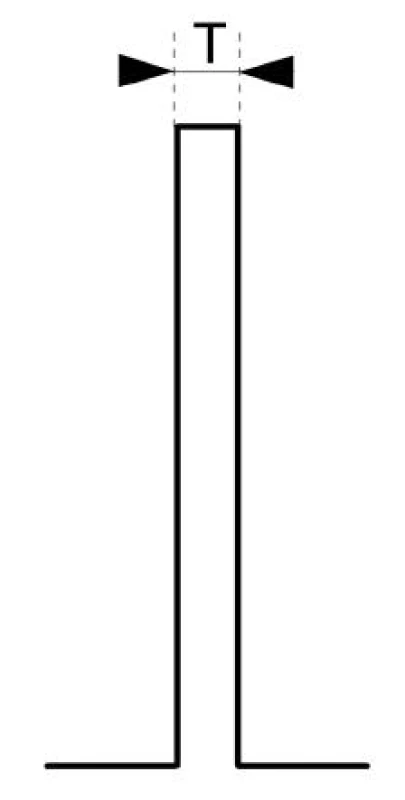
3. 2 Tetanická stimulace (TET) – obr. 2
Série jednotlivých elektrických impulzů (T = 0,2 ms) vysoké frekvence (většinou 50 Hz, A = 20 ms), nejčastěji v trvání pěti sekund. Tetanické podráždění během částečného depolarizačního bloku (a rovněž bez podání svalových relaxancií) vede ke stálé svalové odpovědi (sustained response), jejíž velikost je bez podání NMBA až pětkrát větší než u stimulace jedním impulzem stejné proudové intenzity.
Obr. 2. Tetanická stimulace (T = 0,2 ms, A = 20 ms) 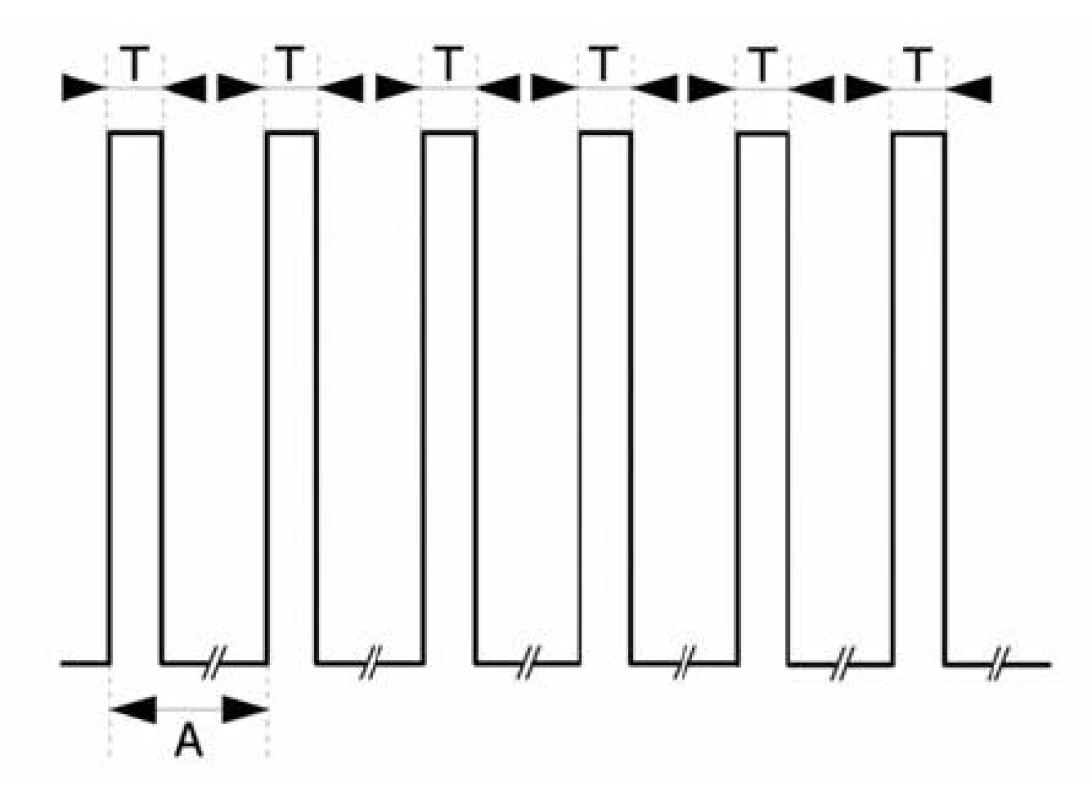
Při parciální blokádě nedepolarizačního typu se ozřejmí během tetanické stimulace „únava” (fade). Je charakteristická tím, že při konstantní intenzitě stimulujícího proudu klesá při setrvalém tetanickém dráždění s časem síla kontrakce. Po tetanické stimulaci během částečné nedepolarizační blokády vzniká, na rozdíl od depolarizačního bloku, i tzv. post-tetanická facilitace. Projevuje se tím, že svalová odpověď na elektrické dráždění následující po tetanickém podnětu je větší, než tomu bylo před jeho aplikací. Z dnešního pohledu je význam tetanické stimulace zatlačen do pozadí, zůstává však součástí jiných stimulačních sekvencí, především post-tetanic count (PTC).
3. 3 Train-of-four (TOF, série čtyř) – obr. 3
Typ stimulačního vzorce zavedený Alim (1970). V současnosti je považován za “zlatý standard” monitorování NMT a pravděpodobně jde o nejrozšířenější metodu při sledování hloubky nedepolarizační blokády. Čtyři jednotlivé supramaximální impulzy šířky T = 0,2 ms jsou aplikovány frekvencí 2 Hz (A = 0,5 s). Celá sekvence se používá zpravidla opakovaně v desetisekundových až minutových odstupech.
Obr. 3. TOF (train-of-four) T = 0,2 ms, A = 0,5 s 
Při vyšetření pomocí vzorce TOF získáváme tři základní parametry: T1, TOF-ratio a TOF-count.
3. 3. 1 T1
Velikost T1 popisuje procentuální snížení svalové odpovědi na první stimul série čtyř ve srovnání s reakcí stanovenou před podáním svalového relaxancia. Informace takto získaná odpovídá přibližně hodnotě T1, kterou dostaneme při vyšetření jednotlivým impulzem po předchozí kalibraci.
3. 3. 2 TOF-ratio
Parametr TOF-ratio je index, který vyjadřuje poměr mezi velikostmi svalových odpovědí na poslední a první impulz série čtyř (T4/T1). Pokud hodnotíme hloubku blokády pomocí stimulačního vzorce TOF, není zcela nezbytné stanovovat výchozí hodnotu nervosvalového přenosu před podáním relaxancia. Režim TOF je také méně bolestivý než např. tetanické dráždění.
- U nerelaxovaného svalu každý ze čtyř stimulů série vyvolá identickou svalovou kontrakci, poměr mezi svalovou odpovědí na poslední (T4) a první (T1) impulz (TOF-ratio = T4/T1) je 1,0.
- Pro částečnou depolarizační blokádu je charakteristické proporcionální snížení všech čtyř odpovědí. V průběhu bloku se sice sníží svalová odpověď na elektrické podráždění, ale zůstává zachován poměr mezi velikostí posledního a prvního svalového záškubu (TOF-ratio = 1,0) – obrázek 4.
Obr. 4. Nástup depolarizační blokády při opakovaných vyšetřeních v režimu TOF Šipky označují jednotlivé elektrické impulzy v sériích TOF, sloupce vyjadřují velikost korespondujících svalových odpovědí. Chybí únava (fade), TOF-ratio (T4/T1) je po celou dobu monitorování 1,0. 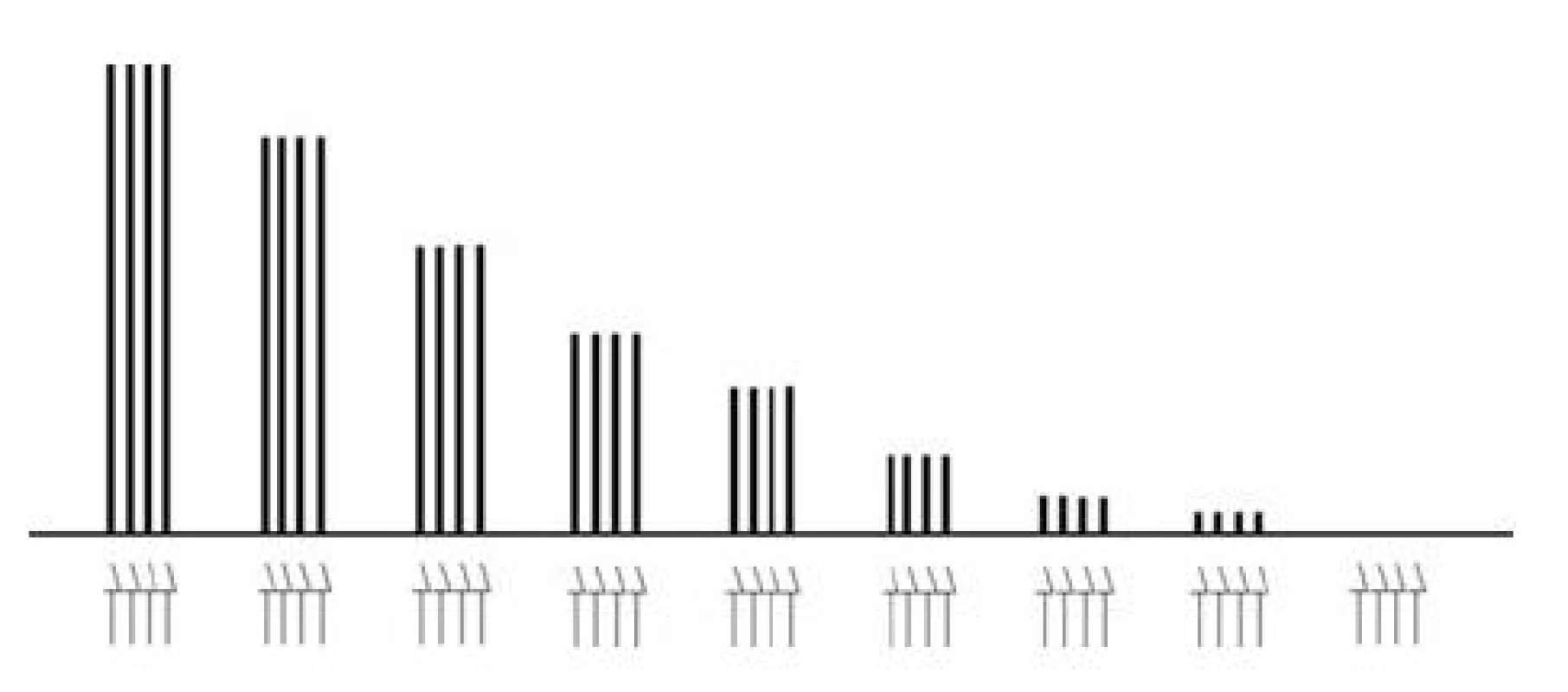
- Při částečné nedepolarizační blokádě nastává progresivní pokles odpovědi, poslední svalová odpověď je nižší než záškuby vyvolané předchozími impulzy série čtyř (TOF-ratio klesá pod 1,0) – obrázek 5.
Obr. 5. Nástup nedepolarizační blokády při opakovaných vyšetřeních v režimu TOF Šipky označují jednotlivé elektrické impulzy v sériích TOF, sloupce vyjadřují velikost korespondujících svalových odpovědí. Je vyznačena únava (fade), TOF-ratio (T4/T1) je po nástupu bloku nižší než 1,0. 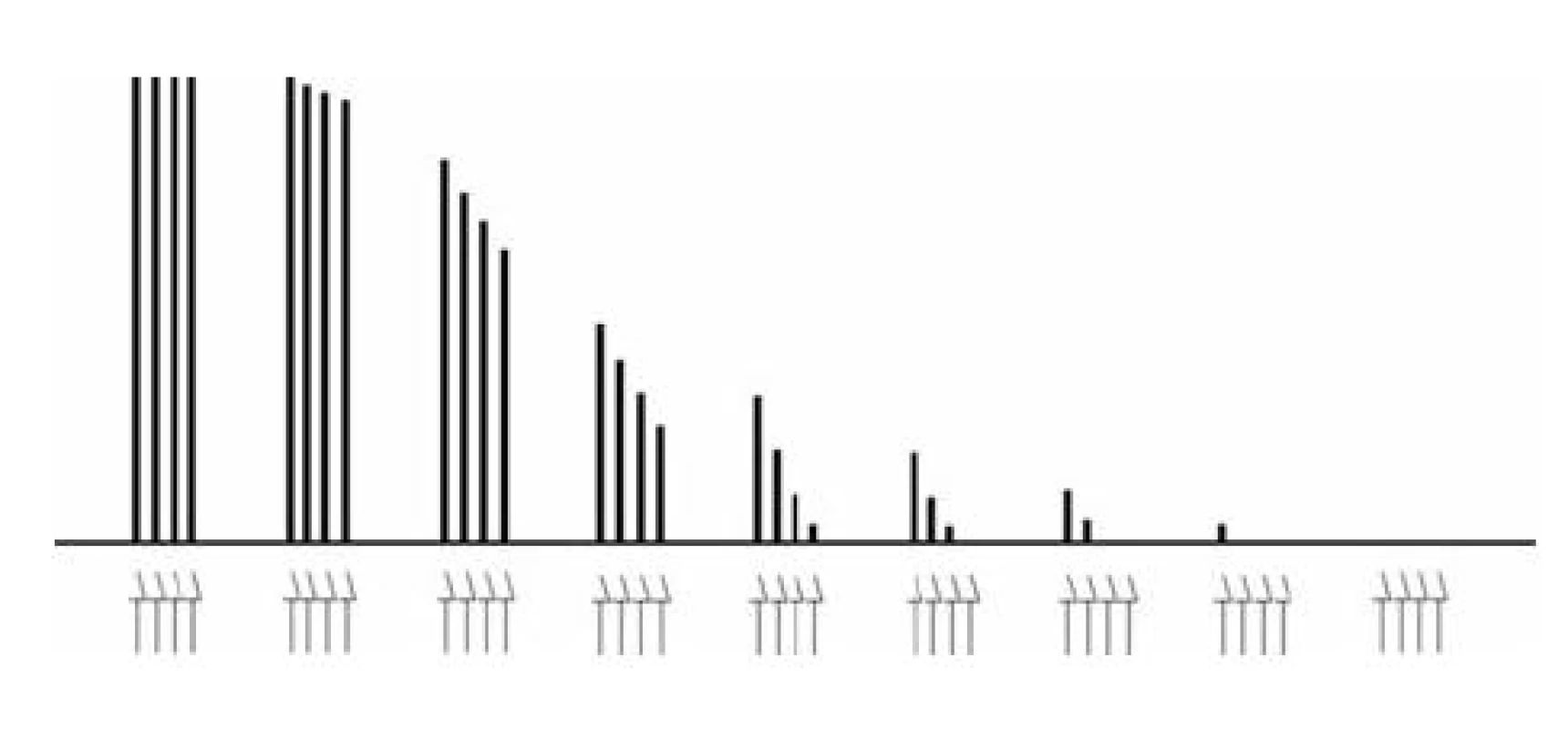
3. 3. 3 TOF-count
Při prohlubování nedepolarizační blokády postupně mizí svalová reakce na čtvrtý, třetí, druhý a naposledy i první elektrický impulz. Při vymizení čtvrté odpovědi nabývá hodnota čitatele ve zlomku (T4/T1) nuly, od tohoto okamžiku tedy nelze stanovit hodnotu TOF-ratio. Při hlubších stupních blokády byl proto zaveden pojem TOF-count, který označuje počet detekovatelných svalových odpovědí při stimulaci TOF. TOF-count může nabývat hodnot 0, 1, 2, 3 a 4. TOF-count představuje jednoduchý a pohotový index, kterým lze popsat hloubku bloku pro většinu nitrobřišních výkonů. Při spontánním odeznívání bloku se druhý, třetí a čtvrtý záškub na stimulaci TOF objevují při 10%, 20% a 25% zotavení prvního záškubu (T1) – tabulka 1. Pokud je hloubka svalové relaxace natolik mělká, že máme k dispozici TOF-ratio, pak je hodnota TOF-count vždy 4.
Tab. 1. Vztah hloubky relaxace, TOF-count a T1 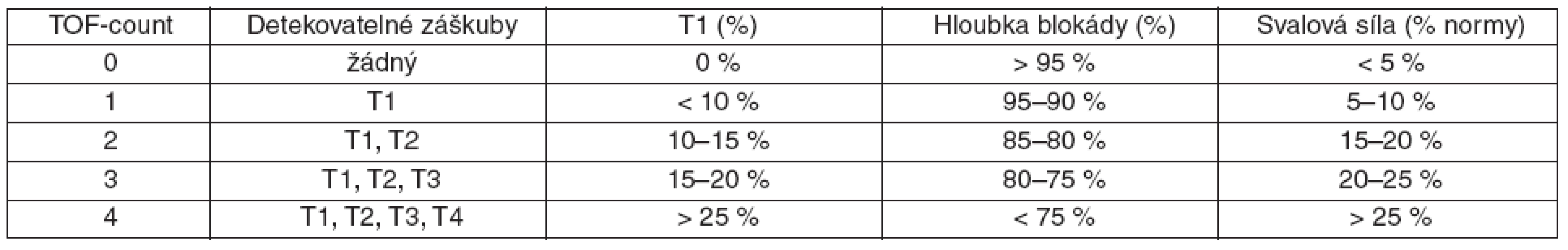
3. 4 Post-tetanic count (PTC, post-tetanický počet) – obr. 6
Režim popsaný Viby-Mogensenem (1981). Během velmi hluboké relaxace nedepolarizačního typu chybí svalová odpověď na jednotlivý stimul (T1), TOF i tetanický podnět a rovněž hodnota parametru TOF-count je nulová. Metoda PTC (post-tetanic count), která umožní blíže odstupňovat tento hluboký stupeň nervosvalového bloku, využívá fenoménu post-tetanické facilitace. Stimulační sekvence začíná pětisekundovou tetanickou stimulací (A) o frekvenci 50 Hz. Následuje třísekundová pauza (B) a po ní dvacet jednotlivých impulzů (C) v sekundových odstupech (D, f = 1 Hz). Jako hodnota PTC je označen počet zjistitelných záškubů, které následují jako odezva na jednotlivé impulzy po tetanickém dráždění. Během intenzivního bloku není během režimu PTC detekovatelná odpověď na tetanický podnět, ale mechanismem post-tetanické facilitace se ozřejmí reakce na následující jednotlivé stimuly. Jedná se o stimulační vzorec pro monitorování nedepolarizační blokády vysokého stupně. Počet zjistitelných jednotlivých svalových záškubů (PTC) je nepřímo úměrný hloubce relaxace. Existuje těsná lineární závislost mezi časovým intervalem do obnovení se první odpovědi při TOF stimulaci a čtvercem PTC.
Obr. 6. Post-tetanic count (PTC) A = 5 s, B = 3 s, C = 20 jednotlivých impulzů, D = 1 s 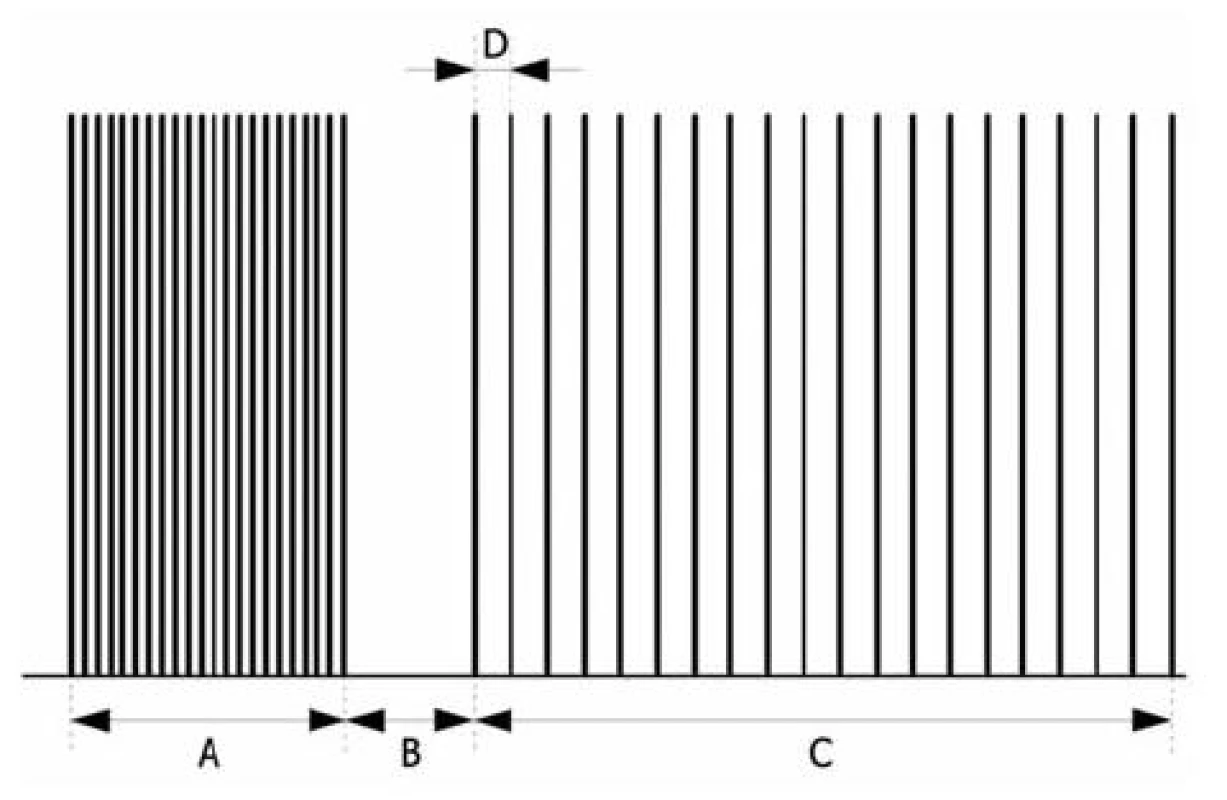
3. 5 Double burst stimulation (DBS, stimulace dvojím výbojem) – obr. 7
Stimulační vzorec zavedený Engbaekem (1989). Je výsledkem snah poskytnout uživateli postup, který by umožnil taktilní nebo vizuální vyhodnocení doznívající kurarizace bez nutnosti přístrojového sledování svalové odpovědi. Stimulační sekvenci tvoří dva velmi krátké tetanické výboje, které jsou odděleny pauzou v délce 750 ms (B). Každý tetanický výboj sestává ze tří monofázických pravoúhlých kmitů (DBS3,3) délky T = 0,2 ms, interval mezi jednotlivými výboji je A = 20 ms (frekvence této tetanické stimulace je tedy 50 Hz).
Obr. 7. Double burst stimulation (DBS) T = 0,2 ms, A = 20 ms, B = 750 ms 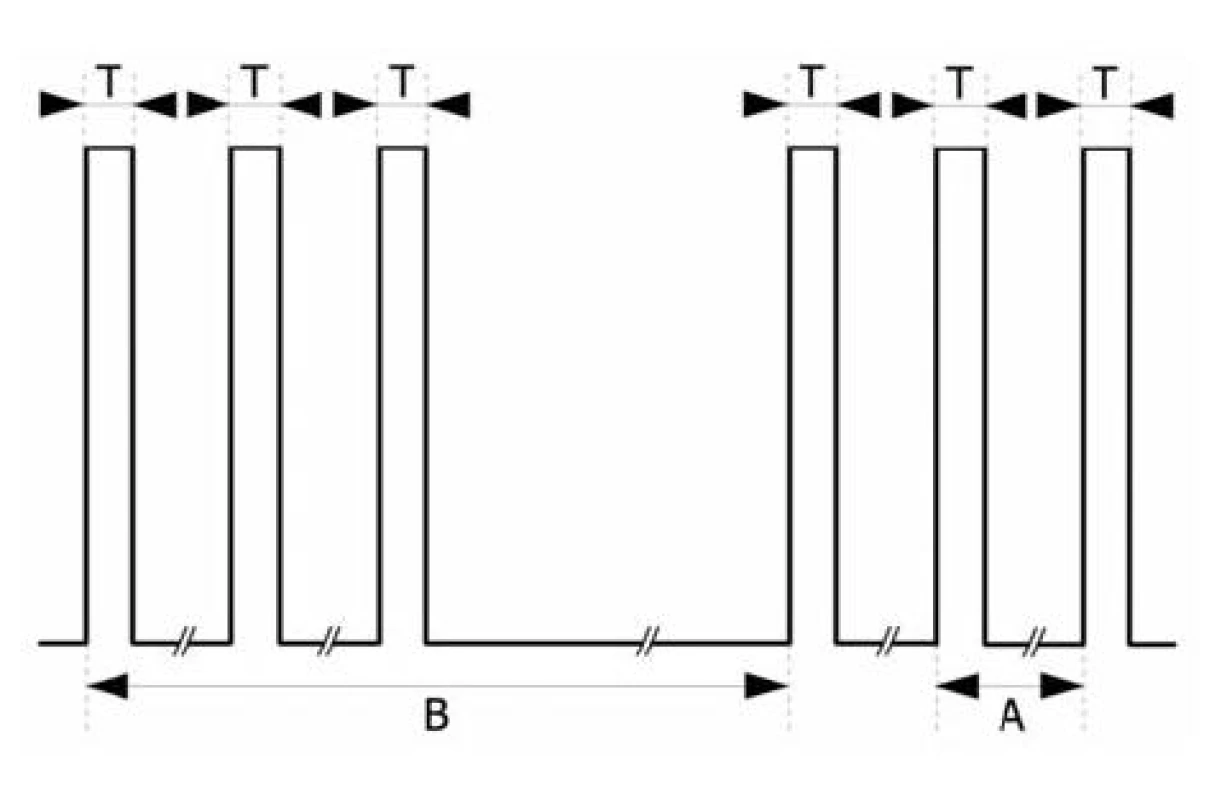
Každý krátký tetanický výboj v režimu DBS3,3 vede ke splynutí kontrakčních odpovědí, u nerelaxovaného svalu jsou výsledkem dva krátké svalové záškuby stejné intenzity. Během parciální nedepolarizační blokády je druhý splynulý záškub slabší než první, je tedy vyznačena únava (fade). Poměr mezi velikostmi odpovědí lze vyjádřit jako DBS-ratio (analogie indexu TOF-ratio). Sekvence DBS je schopna do určité míry ozřejmit stupeň únavy, ale její význam je v současnosti sporný. Pokud však nemáme k dispozici přístroj pro kvantitativní vyhodnocení, taktilní vyšetření svalové odpovědi při DBS je přesnější než subjektivní metody.
3. 6 Volba stimulačního režimu
Základním a nejuniverzálnějším stimulačním módem z dnešního pohledu je režim TOF. Je použitelný, i když někdy s určitými omezeními, během všech fází nervosvalového bloku. Jeho význam je nezpochybnitelný při načasování endotracheální intubace, sledování chirurgického stadia relaxace i detekci zbytkové relaxace při nedepolarizačním bloku. Během monitorování velmi hlubokého bloku je jediným použitelným režimem post-tetanic count (PTC).
4 Vyhodnocení svalové odpovědi
Svalová odpověď může být vyhodnocena několika metodami. Semikvantitativní (subjektivní) způsoby velikost evokované svalové kontrakce určují, respektive odhadují, zrakem nebo palpací. Přesnější a výhodnější jsou postupy kvantitativní (objektivní), které svalovou odpověď skutečně měří (mechanomyografie, elektromyografie, akcelerometrie, kinemyografie, fonomyografie).
4. 1 Semikvantitativní metody (taktilní a vizuální)
Taktilní a vizuální metody představují nejjednodušší způsob vyhodnocení svalové odpovědi na stimulaci. Nejčastěji se sleduje reakce ruky na stimulaci n. ulnaris. Při vyšetření pohledem musí být zabezpečena volná pohyblivost příslušné části těla (ruka); při palpačním vyhodnocení držíme palec vyšetřované ruky v mírné abdukci a pod lehkým napětím. Obě metody jsou však zatíženy poměrně vysokým stupněm nepřesnosti, především při odeznívání blokády a hodnocení přítomnosti reziduální kurarizace.
Jednoduché taktilní a vizuální postupy zpravidla podhodnocují stupeň únavy při TOF. Jsou-li tyto metody vyhodnocení schopny postihnout s dostatečnou spolehlivostí pouze závažnější stupně reziduální kurarizace, pak je nutné mít na paměti, že jejich význam při rozpoznávání nemocných s rizikem vzniku pooperačních ventilačních komplikací je omezený.
4. 2 Kvantitativní (objektivní) metody
4. 2. 1 Mechanomyografie (MMG, přímé měření svalové síly)
Mechanomyografie poskytuje možnost přesného vyhodnocení intenzity svalové odpovědi na stimulaci. Nejčastěji se používá měření síly addukce palce (m. adductor pollicis) v odpovědi na stimulaci n. ulnaris. Měření by mělo probíhat za izometrických podmínek. Při nich se palec během evokované kontrakce téměř nepohybuje a sleduje se pouze změna svalového napětí (tenze). Nezbytností je dobrá stabilizace a znehybnění monitorované končetiny s konstantním klidovým předpětím (tahem za palec) kolem 200–300 g. Změna svalové síly, respektive svalového napětí, je konvertována na elektrický signál, který je dále upraven do podoby vhodné k záznamu.
Klinicky nejsou mechanomyografická zařízení využívána příliš často. Většinou jde o drahé, objemné a málo pohotové systémy, vyžadující určitou dobu a zkušenost k nastavení. Jimi získané údaje jsou však považovány za referenční a jsou určeny především pro výzkumnou a experimentální práci.
4. 2. 2 Elektromyografie (EMG, měření svalového akčního potenciálu)
Evokovaný elektromyografický záznam zachycuje elektrickou aktivitu svalu jako odpověď na stimulaci periferního nervu. Souhrn akčních potenciálů všech vláken daného svalu lze snímat jako výsledný složený svalový akční potenciál (CMAP – compound muscle action potential), který představuje vektor součtu elektrických aktivit jednotlivých svalových vláken ve směru uložení povrchové snímací elektrody. Při snímání ze svalstva ruky dosahuje akční potenciál amplitudy 5–20 mV a trvání 10–15 ms; lze ho zachytit a zobrazit přímo oscilograficky. Většina dostupných zařízení pro měření NMT však získaný signál dále upravuje a vyhodnocuje, často s použitím frekvenčních filtrů k potlačení stimulačních artefaktů.
Elektromyografie měří výhradně elektrickou složku svalové kontrakce. EMG měření proto při relaxaci odráží pouze ty změny, ke kterým dochází před svalovou kontrakcí a nepostihuje změny kontraktility. Použití EMG přináší několik výhod ve srovnání s mechanomyografií. Zařízení pro elektromyografické vyhodnocení se snáze a rychleji nastavuje a požadavky na fixaci a postavení ruky nejsou tak přísné, jako u mechanomyografie. Elektromyograficky lze monitorovat i svalové skupiny, které nejsou z praktického hlediska přístupné mechanomyografickému vyšetření (např. obličejové svalstvo při stimulaci lícního nervu).
4. 2. 3 Akcelerometrie (ACC, měření zrychlení)
Požadavek jednoduchosti, pohotovosti a snížení nákladů vedl k zavedení akcelerometrie při vyšetření nervosvalového přenosu během anestezie (Viby-Mogensen, 1988). Fyzikální podklad metody tvoří druhý Newtonův zákon. Při konstantní hmotnosti můžeme na velikost svalové kontrakce usuzovat ze zrychlení – to jsme schopni poměrně jednoduchými prostředky stanovit. Akcelerometrie využívá piezoelektrických vlastností keramického převodníku, který vytváří napěťový signál v závislosti na pohybu. Převodník se fixuje nejčastěji k palci ruky, vytvořený signál je dále elektronicky zpracován a kvantitativně vyhodnocen.
Mezi výsledky získanými akcelerometricky a jinými metodami existuje přijatelná shoda, ale výsledky získané jednou metodou nelze zaměňovat s údaji získanými druhou metodou. Zcela zásadním požadavkem je při akcelerometrii nutnost zabezpečit pohyblivost sledované části těla, k níž je fixován převodník (nejčastěji palec ruky). Výsledky získané touto metodou lze dále zpřesnit použitím speciálního adaptéru (Hand-Adaptor, Organon®, obr. 8 a 9), který zajistí konstantní polohu měřeného místa. K produkci signálu je však vždy nutný pohyb, akcelerometrické vyhodnocení tedy není použitelné např. u tetanického dráždění.
Obr. 8. Akcelerometrie – přístroj TOF Watch® SX (Organon®) – uložení elektrod a akcelerometrického čidla 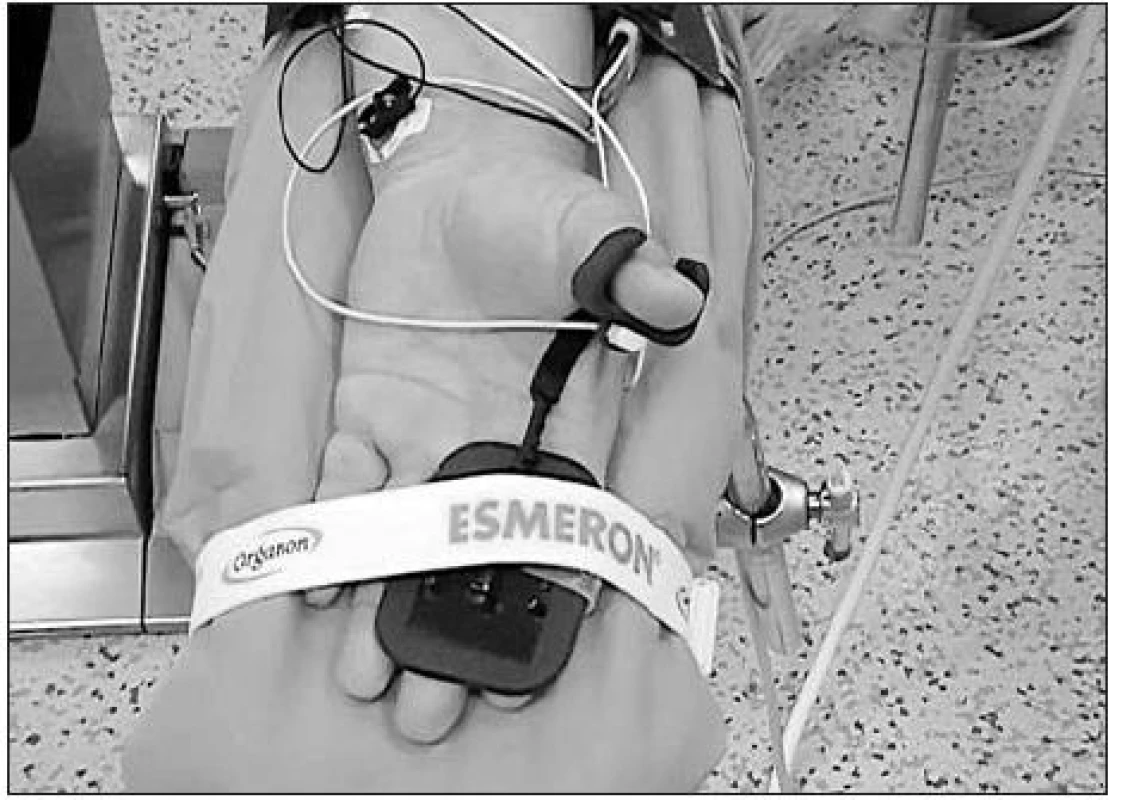
Obr. 9. Přístroj TOF Watch® SX (Organon®) 
Akcelerometrické přístroje ve srovnání se svými mechanomyografickými předchůdci vynikají pohotovostí, k měření jsou připraveny téměř okamžitě – pro automatickou kalibraci totiž zpravidla nevyžadují čas přesahující 30 s. Ve srovnání s taktilními a vizuálními (semikvantitativními) metodami je akcelerometrie spolehlivější v detekci reziduální kurarizace.
4. 2. 4 Kinemyografie (KMG)
Kinemyografie je podobně jako akcelerometrie založena na piezoelektrickém jevu. Měří elektrický proud, který vzniká při deformaci piezoelektrického krystalu, jenž je vložen mezi palec a ukazovák. Míra deformace krystalu je odvislá od síly svalové kontrakce.
4. 2. 5 Fonomyografie (PhMG)
Fonomyografie odvozuje hloubku relaxace ze zvukových projevů kontrahujícího se svalu. Jde o novou metodu, která zatím nedoznala většího klinického rozšíření a není obecně přijímána. K monitorování se využívají mikrofony, nejčastěji umístěné nad mimickými svaly obličeje, především čela (m. corrugator supercilii).
5 Klinické použití monitorování NMT
Před zahájením monitorování je nutno počítat s určitým časem na přípravu. Náležitou pozornost věnujeme elektrodám (druh, kvalita, umístění) a místu jejich kontaktu s kůží. Připojíme nervový stimulátor, který prozatím ponecháme vypnutý (stand-by). Vyšetřování relaxace zahajujeme až po indukci celkové anestezie (elektrické dráždění je subjektivně nepříjemné), avšak před podáním NMBA. Vhodným uspořádáním se vždy snažíme po celou dobu monitorování omezit na minimum pokles tělesné teploty. Ten totiž zásadně ovlivňuje přesnost metody.
Stanovíme velikost supramaximálního proudového podnětu, nejvhodněji opakovanou stimulací jednotlivým impulzem (TW) o frekvenci 1 Hz. Intenzitu proudu postupně zvyšujeme (v krocích po 5 mA) a sledujeme rostoucí svalovou odpověď. Dosáhneme okamžiku, kdy další zvyšování proudu již nevede k zesílení kontrakce. K této hodnotě proudu připočteme 5–10 % (bezpečnostní faktor), získáme tak velikost supramaximálního impulzu (pre-relaxační, referenční hodnota), kterou dále neměníme a používáme ji u daného nemocného v celém průběhu monitorování. Většina přístrojů pro kvantitativní monitorování stanovuje velikost supramaximálního impulzu automaticky pomocí vnitřního kalibračního mechanismu.
Po stanovení velikosti supramaximálního stimulu změníme režim na TOF, popř. jednotlivé impulzy (TW) o frekvenci 0,1 Hz. Podáme zvolenou dávku relaxancia (u plánovaných operačních výkonů zpravidla nedepolarizujícího) a po dostatečném poklesu svalové reakce na stimulaci intubujeme. Vzhledem k rychlejšímu nástupu účinku bloku na svaly hrtanu nemusí svalová relaxace měřená na m. adductor pollicis dosáhnout maxima, předpokladem je dostatečná hloubka celkové anestezie.
Podle hodnot TOF můžeme podrobněji rozčlenit průběh relaxace:
- hluboká nervosvalová blokáda,
- chirurgické stadium svalové relaxace,
- období zotavení z účinku NMBA.
5. 1 Hluboká nervosvalová blokáda
Tato blokáda nastupuje zpravidla během pěti minut po podání dostatečné dávky nedepolarizujícího relaxancia. Jde o období velmi intenzivního bloku, kdy stimulace sekvencemi TOF nebo TW jsou zcela bez svalové odezvy. Jediným použitelným režimem podrobnější kvantifikace neuromuskulární blokády je PTC. Takto navozená hluboká svalová relaxace je vhodná pro tracheální intubaci a zároveň postačuje i pro iniciální (a někdy i jediné nutné) uvolnění pro operační výkon.
5. 2 Chirurgické stadium svalové relaxace
Toto stadium navazuje na předchozí období při odeznívání blokády. Znovu se objevuje reakce na TOF stimulaci, nejdříve svalová odpověď na T1, postupně se vrací i odpověď na 2., 3. a 4. impulz v sérii TOF (T2, T3, T4). Podle počtu detekovatelných odpovědí v sekvenci TOF (TOF-count) lze odhadnout stupeň deprese svalové síly. Přítomnost pouze jednoho či dvou svalových záškubů jako odpověď na TOF stimulaci (80–95% pokles svalové síly) svědčí pro nervosvalovou blokádu dostatečnou u většiny operačních výkonů. Současně však nelze s naprostou jistotou vyloučit kašel nebo napínání nemocného při změlčení anestezie. Tato skutečnost je důsledkem rozdílné citlivosti bránice a svalů ruky k účinku relaxancií. Vyžaduje-li operační průběh bezpodmínečnou nehybnost pacienta, musíme prohloubit buď anestezii, nebo svalovou relaxaci do oblasti hlubokého bloku, popřípadě obojí.
Pokud relaxaci během anestezie udržujeme opakovanými bolusy nedepolarizujícího NMBA, vhodný okamžik k podání další dávky představuje 25–30% zotavení (doporučená doplňující dávka relaxancia činí 20 až 25 % iniciální). Pokud nervosvalový přenos monitorujeme, odpovídá tomuto okamžiku zotavení T1 na 25 %, popř. dosažení TOF-count 1–2. U delších výkonů je výhodnější infuzní aplikace relaxancia, která předejde výrazným oscilacím v hloubce nervosvalového bloku.
5. 3 Období zotavení z účinku NMBA
Toto období začíná objevením se svalové odpovědi na 4. impulz v sérii TOF (T4), od tohoto okamžiku lze kromě TOF-count vyhodnotit i TOF-ratio (T4/T1). Spontánní zotavení můžeme podpořit farmakologickou reverzí (neostigmin, sugammadex). Neostigmin není účinný u hluboké blokády, reverzi proto nezahajujeme, pokud nejsou detekovatelné minimálně dva až tři svalové záškuby v sekvenci TOF (hodnota TOF - -count je 2 nebo 3). Sugammadex je na rozdíl od neostigminu schopen při vhodném dávkování rychle zvrátit blokádu jakékoli hloubky po podání rokuronia nebo vekuronia. Za adekvátní zotavení z účinku nedepolarizujícího NMBA na konci anestezie se považuje dosažení TOF-ratio nejméně 0,9.
6 Význam monitorování NMT
Monitorování nervosvalového přenosu je přínosem ve všech fázích perioperační anesteziologické péče. Umožní vystihnout optimální okamžik pro endotracheální intubaci, zajistí adekvátní dávkování kurarimimetik během operačního výkonu a vyloučí poddávkování i předávkování nemocného. Zabezpečí flexibilitu vedení anestezie, umožní odhadnout okamžik zotavení, případně usnadní volbu dávky a načasování reverze. Vyšetření nervosvalového přenosu je důležitou součástí diferenciální diagnostiky bezprostřední pooperační respirační insuficience, detekuje PORC.
7 Key points
- Monitorovat hloubu bloku po podání nedepolarizujícího NMBA je doporučeno.
- Hloubku svalové relaxace nelze spolehlivě určit klinickým vyšetřením.
- Principem přístrojového monitorování je stimulace motorického nervu a sledování kontrakce svalu, který je tímto nervem inervován. Podle stupně deprese svalové odpovědi usuzujeme na hloubku bloku.
- Nejpoužívanějším způsobem stimulace je režim TOF (train-of-four), kterým lze kvantifikovat blokádu různé hloubky kromě velmi hlubokého bloku. Ten je možno posoudit stimulačním režimem post-tetanic count.
- Sílu svalové odpovědi na stimulaci lze odhadovat (subjektivní metody) nebo skutečně měřit (objektivní metody). Nejpoužívanější metodou je akcelerometrie.
- Nejvýznamnější předností měření hloubky bloku je detekce pooperační reziduální kurarizace.
- Za dostatečné zotavení z nedepolarizujícího bloku na konci anestezie se považuje dosažení TOF-ratio nejméně 0,9.
Adresa pro korespondenci:
Doc. MUDr. Milan Adamus, Ph.D.
Kaštanová 11
772 00 Olomouc
e-mail: milan.adamus@seznam.cz
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2012 Číslo 3- Bezpečnostní profil metamizolu – systematický přehled
- Neodolpasse účinně snižuje pooperační bolest
- Neodolpasse jako ideální volba tam, kde je bolest provázena spasmem kosterního svalstva
- Optimalizace léčby pooperační bolesti snižuje nároky na zdravotní péči
- Použití Neodolpasse v indikaci pooperační bolesti
-
Všechny články tohoto čísla
- „Houston, we have a problem“ aneb kde máme hledat příčiny neúspěchu u atestací našeho oboru?
- Nové rubriky časopisu
- Jak dělat vizitu na jednotce intenzivní péče
- Mechanická srdeční podpora
- Terapeutická hypotermie po srdeční zástavě
- Současné možnosti ECMO podpory v léčbě respiračního a oběhového selhání u dětí
- Podávání transfuzních přípravků v pediatrii a neonatologii
- Monitorování svalové relaxace
- Fyziologie hepatosplanchnické mikrocirkulace
- New AHA/ASA Guideline on Aneurysmal Subarachnoid Hemorrhage
- ARO NsP Havířov slaví 40 let existence
- MUDr. Milan Juchelka
- Referátový výběr ARIM
- Kalendář nadcházejících akcí
- Výborová schůze ČSARIM
- Zápis z jednání výboru č. 2/2012
- Stanovisko k monitorování oxidu uhličitého ve vydechované směsi (ETCO2) u pacientů v intenzivní péči
- David Bennett (19. 8. 1938–21. 2. 2012)
- Prof. MUDr. Jiří Pokorný, DrSc. (1924–2012)
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Monitorování svalové relaxace
- Podávání transfuzních přípravků v pediatrii a neonatologii
- Mechanická srdeční podpora
- Současné možnosti ECMO podpory v léčbě respiračního a oběhového selhání u dětí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



