-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Příklady využití ambulantní podtlakové terapie v hojení chronických ran – soubor kazuistik
Autoři: Miloš Prcúch 1; Lubomír Kopp 1,2; Karel Edelmann 1
Působiště autorů: Krajská zdravotní, a. s., Masarykova nemocnice v Ústí nad Labem, o. z., Klinika úrazové chirurgie UJEP 1; Ústav anatomie, 2. LF UK, Praha 2
Vyšlo v časopise: Úraz chir. 26., 2018, č.3
Souhrn
ÚVOD: Podtlaková terapie patří k běžným metodám léčby na mnoha pracovištích. Účinek lokálního kontrolovaného podtlaku působí na všechny fáze hojení chronické rány. Na trhu je několik různých systémů pracujících na podobném principu, avšak lišících se zejména svou velikostí a schopností absorpce ranného sekretu. Cílem práce je prezentovat výhody ambulantní podtlakové terapie v podmínkách ambulantního provozu ve srovnání se standardní podtlakovou terapií užívanou na odděleních s ohledem na sociálně-pracovní potřeby pacienta.
MATERIÁL A VÝSLEDKY: Pro léčbu ran v ambulantních podmínkách jsou vhodné systémy menších rozměrů, tedy takové, které nepoužívají pro odvod ranného sekretu sběrné nádoby. Z nich je na našem trhu běžně dostupný systém PICO® od výrobce Smith & Nephew a novější AVELLE® firmy ConvaTec.
Vedle výhod však existují i potenciální rizika v souvislosti s monitorací odvodu ranného sekretu. Na třech příkladech s užitím ambulantních systémů podtlakového hojení ran jsou prezentovány výhody této terapie jak z hlediska účinnosti metody samotné, tak i z hlediska minimálního omezení sociálně-pracovních potřeb pacientů. Ambulantní systémy pro podtlakovou terapii (NPWT - Negative Pressure Wound Therapy) brání kontaminaci rány z vnějšího prostředí, zmírňují bolest a snižují počet nutných převazů. Nevýhodou je nutná compliance pacienta při vyšší ranné sekreci.
ZÁVĚR: Systémy pro ambulantní podtlakovou terapii se jeví ve správné indikaci na rány s mírnou až středně velkou sekrecí srovnatelně účinné jako systémy se sběrnou nádobou a účinnější než moderní převazové materiály. Hlavní nevýhodou je však limitovaná absorpce ranného sekretu a potřeba spolupráce pacienta.
Klíčová slova:
Chronické rány – ambulantní podtlaková léčba ran – nekróza operační rány
ÚVOD
Princip účinku lokálního podtlaku na léčbu chronických ran je popsán v mnoha studiích. Lokální podtlak, v literatuře označovaný nejčastěji zkratkou NPWT – Negative Pressure Wound Therapy, působí na všechny fáze hojení chronické rány: zvyšuje prokrvení spodiny rány, čímž se zvyšuje parciální tlak O2 a dostupnost živin, což vede k podpoře autolytického debridementu a rychlejší demarkaci nekróz. Odvodem exsudátu a tkáňového moku účinně snižuje bakteriální a toxickou zátěž na spodině rány, zároveň brání kontaminaci rány z vnějšího prostředí, čímž pozitivně ovlivňuje čistící (zánětlivou) fázi hojení. Rovněž významně snižuje riziko vzniku nozokomiálních infekcí [4]. Již pouhé odstranění intersticiální tekutiny bohaté na prozánětlivé mediátory v časné fázi hojení může vést k rychlejší tkáňové reparaci [7]. Labler ukázal na souboru 32 nemocných s poraněním měkkých tkání vyšší koncentraci interleukinu 8 (IL-8) a vascular endothelial growth factor (VEGF - růstový faktor zahajující angiogenezi) v ranném exsudátu při léčbě podtlakem ve srovnání s ranami léčenými konvenčními prostředky [7]. Poklesem koncentrace prozánětlivých faktorů dochází k tvorbě granulační tkáně, neboť tyto její tvorbu inhibují [7]. Důležitým faktorem je i rychlost, délka a větvení toku intersticiální tekutiny, které pozitivně ovlivňují vaskulární novotvorbu a aktivitu VEGF. Tento efekt je patrný až do rychlosti toku 50 mm/min., jeho maxima se však dosahuje při rychlosti mezi 10 a 20 mm/min [1]. Dalším silným stimulem tvorby granulační tkáně je mikrodeformace spodiny rány, ke které dochází působením tlakových sil v místech kontaktu spodiny s výplňovým materiálem (polyuretanová pěna) a trakčních sil v místech jeho pórů [3]. Vedle termínu mikrodeformace, která vyvolává změny na subcelulární úrovni, se ujal i termín makrodeformace. Ten je spojován se změnou velikosti rány na základě kontrakce výplňového materiálu po aplikaci podtlaku, jejíž velikost ovlivňují zejména fyzikální vlastnosti spodiny rány a výplňového materiálu a úroveň podtlaku [7].
Aktivní kontrakce okrajů rány vede spolu s podporou migrace epitelu z okrajů rány k rychlejší epitelizaci. Další významnou vlastností podtlaku je zmenšování otoku okolí rány. Krass a kol. uvádí na souboru 25 pacientů s kompartment syndromem končetin ošetřeném podtlakovou terapií od prvního dne po fasciotomii výrazně kratší dobu léčby a u většiny pacientů uzavření rány lineární suturou bez použití plastických výkonů [2].
MATERIÁL
Systémy určené k podtlakové terapii se dělí dle různých hledisek. Z hlediska způsobu odvodu ranného sekretu je lze dělit na systémy se sběrnou nádobou a systémy bez ní. U první skupiny vyvíjí přenosná pumpa podtlak, který se drenážním systémem hadic přenáší na spodinu rány. Ta je v kontaktu se sacím zařízením prostřednictvím specifického krytí tvořeného nejčastěji polyuretanovou (PU) pěnou. Ranný sekret se pomocí drenážního systému vícetrubicové hadice shromažďuje ve sběrné nádobě mimo ránu. Kromě hydrofobní polyuretanové pěny s otevřenými póry, která je vhodná na odvod sekretu z rány a k stimulaci tvorby granulační tkáně (mikrodeformace), se často používá i polyvinylalkoholové pěnové krytí, které je hydrofilní a neulpívá na spodině rány. Jeho použití je výhodné tam, kde se již nepreferuje progrese tvorby granulační tkáně nebo u pacientů, u nichž dochází k prorůstání granulační tkáně do černé PU pěny. Na těchto přístrojích lze nastavit různé parametry terapie, jako úroveň podtlaku (nejčastěji v rozsahu 20 až 200 mm Hg) nebo způsob léčby. Nepřerušovaný (kontinuální) mód vytváří podtlak v ráně trvale po celou dobu. Je doporučován v prvních 48 hodinách pro všechny typy ran. V dalších dnech je indikován u pacientů, kterým se v průběhu přerušované terapie vyskytly silné bolesti, netěsnosti krytí, při velkém množství odpadu z rány, potřeby zpevnění postižené oblasti nebo jako prevence dislokace kožních transplantátů [8]. U přerušovaného (intermitentního) módu jde nejčastěji o střídání pět minut aktivního sání a dvou minut přerušení terapie. Přispívá k rychlejšímu tvoření granulační tkáně, uzavírání rány, sbližuje stěny píštělí [8]. Novější přístroje umožňují záznam celkového času terapie, nastavení jasu displeje pro denní a noční režim. Systém Vivano®Tec firmy Hartmann pro nejnovější generace užívaný i na našem pracovišti obsahuje přehlednou historii událostí včetně funkce filtru pro snadnou analýzu terapie. Jistou nevýhodou těchto systémů je vedle relativně velkých rozměrů a hmotnosti nutnost obsluhy proškoleným personálem.
U druhé skupiny přístrojů je odvod exsudátu z rány řešen jeho nasátím do absorpční vrstvy krycího polštářku rány, odkud se díky vrchní vrstvě vysoce propustné pro páry odpařuje značná část exsudátu. Absence sběrné nádoby a malé rozměry přístrojů předurčují tyto systémy zejména k ambulantnímu použití. Proto se často označují i jako ambulantní podtlakové systémy a jsou určeny k jednorázovému použití. Jejich ovládání jediným tlačítkem je velmi jednoduché.
Z takovýchto systémů používáme v naší úrazové ambulanci systém PICO® od výrobce Smith & Nephew nebo novější AVELLE® firmy ConvaTec. Oba přístroje pracují při kontinuálním podtlaku 80 mm Hg. Podstatnou nevýhodou je jejich omezená doba účinnosti, po které dochází k naprogramované autodestrukci přístroje s nemožností jeho dalšího použití a vyšší cena. V případě systému PICO® se jedná o částku 4 860, - Kč, kterou si pacient hradí v plné výši, neboť systém není hrazen zdravotní pojišťovnou. U systému Avelle® je cena 7 800, - Kč. Tento systém je u hospitalizovaných pacientů hrazen ze zdravotního pojištění. Doba funkce systému PICO® je sedm dnů, Avelle® funguje po dobu čtyř týdnů. V zahraniční literatuře se označují jako Single-use NPWT.
VÝSLEDKY
Na třech příkladech s užitím ambulantních systémů podtlakového hojení ran jsou prezentovány výhody této terapie jak z hlediska účinnosti metody samotné, tak i z hlediska minimálního omezení sociálně-pracovních potřeb pacientů a nevýhody při snížené compliance pacienta.
Kazuistika 1
68letý pacient odeslán na Kliniku úrazové chirurgie v Ústí nad Labem v říjnu 2015 z okresní nemocnice s chronickým otokem hlezna a nohy při přehlédnuté luxační zlomenině patní kosti ze srpna 2015. Při multiplanární korekční osteotomii a dlahové osteosyntéze zlomeniny byla současně provedena kožní incize a suprafasciální release laloku k odlehčení napětí v operační ráně. Incize byla původně kryta podtlakovým systémem Vivano® a s odstupem dvou týdnů byla uzavřena volným kožním štěpem. I přes provedený release kožního laloku došlo již po několika dnech od operace k prvním známkám nekrózy v úhlu operační rány (obr. 1).
Obr. 1. Odlehčující kožní incize na nártu s již přihojeným kožním štěpem. Rozvoj nekrózy a defektu v operační ráně 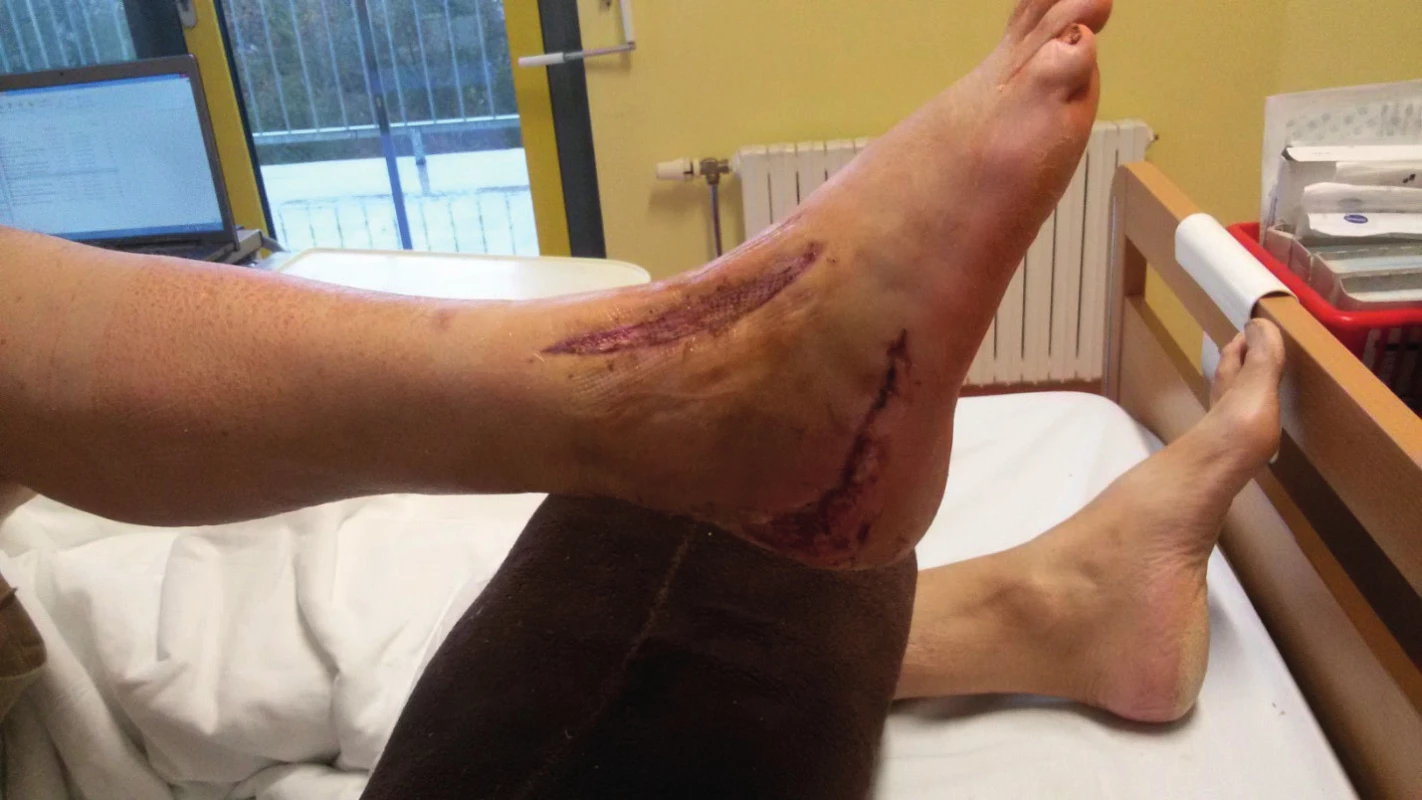
Progresi defektu se podařilo v průběhu 28denní hospitalizace zastavit aplikací podtlakového systému Vivano®. Pacient – zemědělec však z důvodů každodenních několikatisícových ztrát, způsobených jeho nepřítomností v období maxima prací na statku a v ovocných sadech trval na propuštění do ambulantní péče i přes hrozící amputaci končetiny v případě progrese hlubokého kožního defektu (obr. 2).
Obr. 2. Progrese defektu v operační ráně. Stav při nasazení ambulantního podtlaku PICO® před propuštěním 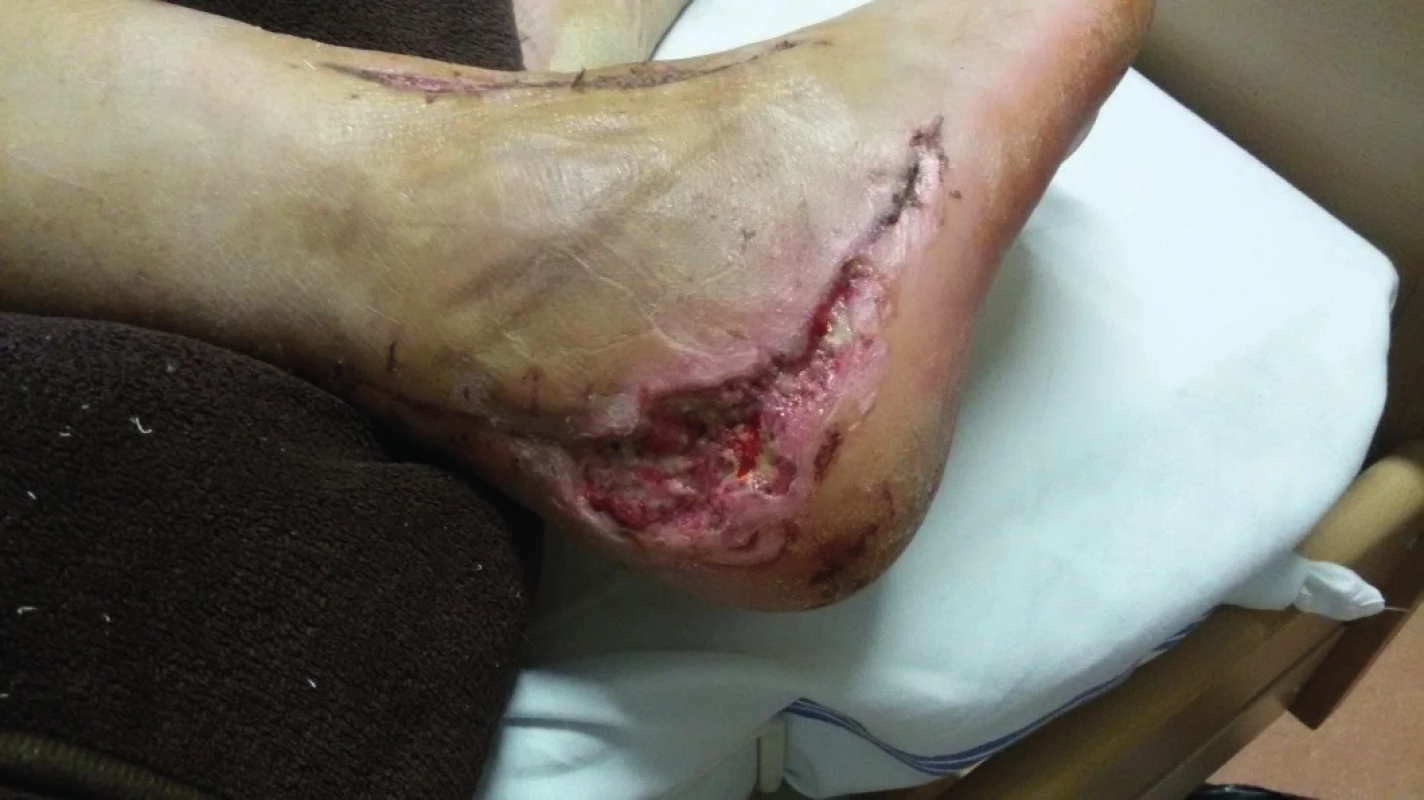
Proto mu byla nabídnuta aplikace ambulantního NPWT systému PICO®, se kterou souhlasil i přes nutnost plné úhrady jeho ceny. Propuštěn byl 27. den po korekčním výkonu. Již při první ambulantní kontrole pacient uváděl ústup bolesti a otoku, žádnou potřebu domácích převazů a zejména možnost aktivní práce v ovocných sadech i ve stáji koní a chlévech prasat, což mu umožňoval hermeticky uzavřený podtlakový systém. Pro jasnou regresi defektu a subjektivní spokojenost pacienta byl systém aplikován opakovaně po dobu šesti týdnů, tedy celkem šest aplikací. Po této době došlo ke kompletnímu vyčištění a granulaci defektu téměř do úrovně okolní tkáně (obr. 3).
Obr. 3. Stav po šestitýdenní aplikaci ambulantního podtlaku 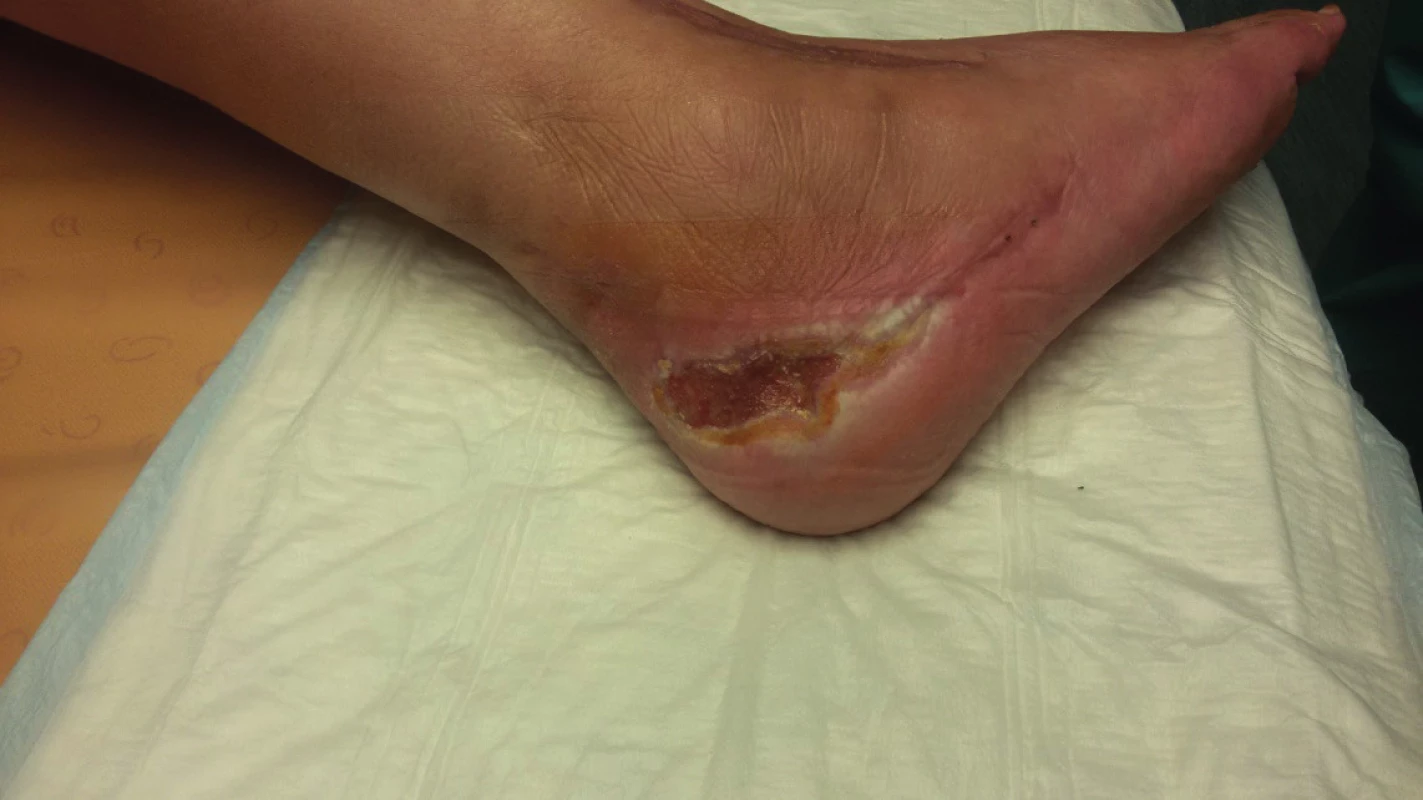
V této fázi hojení byla léčba pomocí podtlaku ukončena a dohojení defektu bylo prováděno pomocí jiných moderních převazových materiálů. Indikace této změny léčby je diskutabilní z důvodu následující stagnace hojení prakticky ihned po vysazení podtlaku. Další snímek (obr. 4) ukazuje stav rány po čtyřech týdnech od ukončení podtlakové terapie a převazech pomocí preparátů na bázi gelů, alginátů i pěnových krytí s obsahem stříbra. V dalším průběhu došlo k rozvoji hyperkeratóz a parakeratóz v defektu, způsobených nejspíše sekundární infekcí.
Obr. 4. Stav po čtyřech týdnech od ukončení ambulantní podtlakové terapie, po převazech běžnými převazovými materiály bez známek progrese hojení 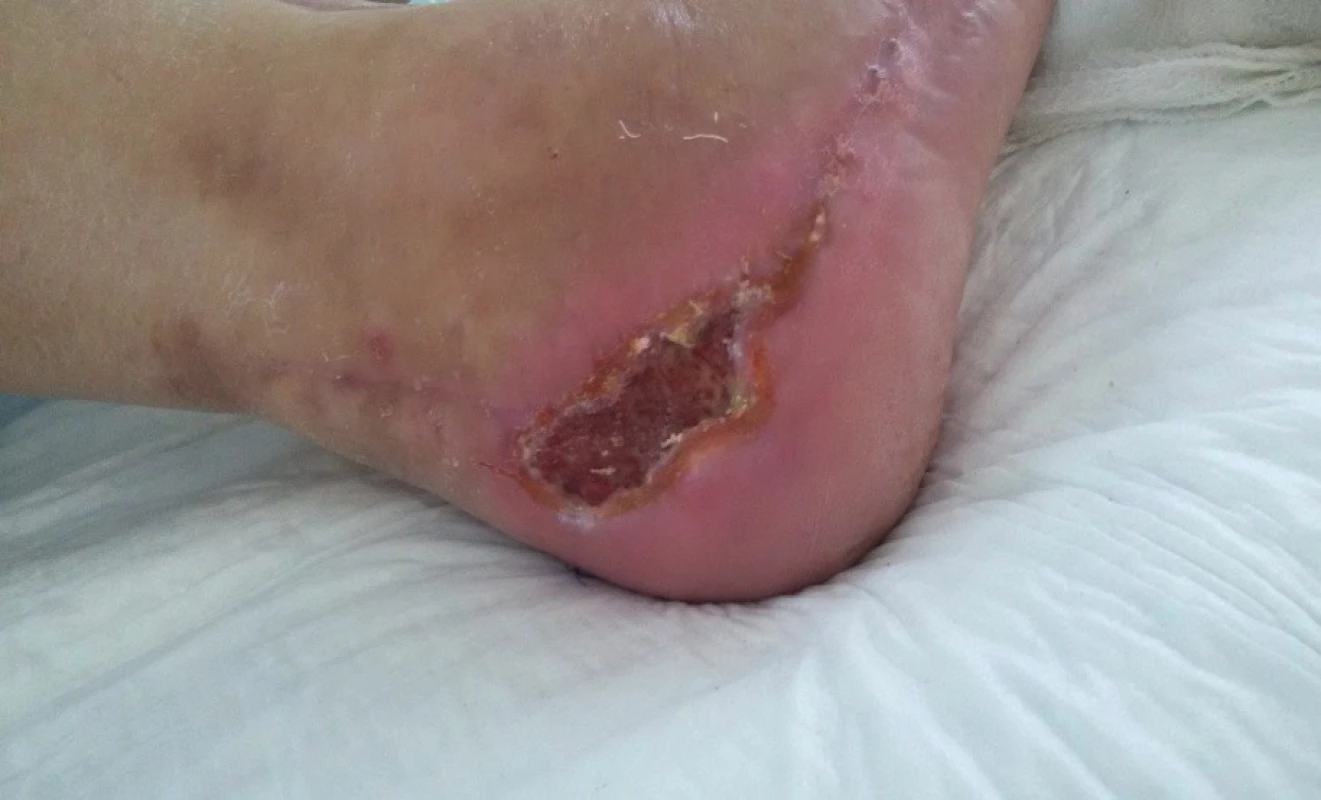
Malignita, ani specifický zánět histologicky opakovaně prokázán nebyl (obr. 5). K dalším převazům progredující parakeratózy byl pacient předán do specializované kožní ambulance, k plnému zhojení však ani po třech letech od operace nedošlo (obr. 6).
Obr. 5. Hyperkeratóza a parakeratóza v defektu 35 týdnů od operace 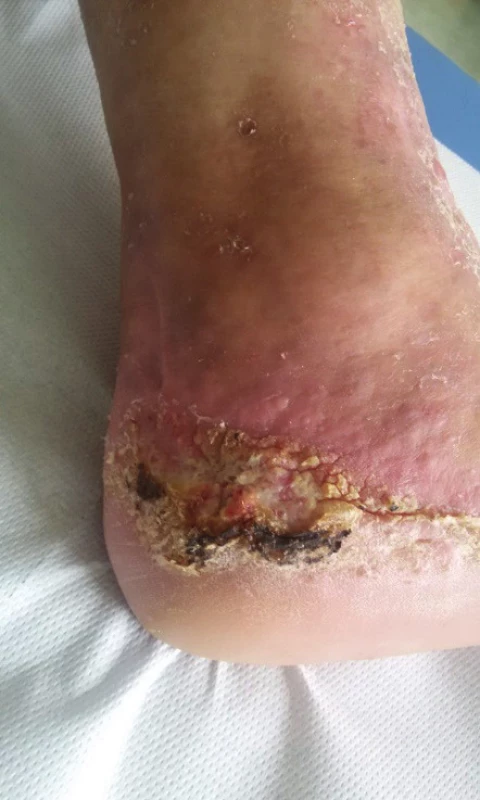
Obr. 6. Lokální stav po třech letech léčby 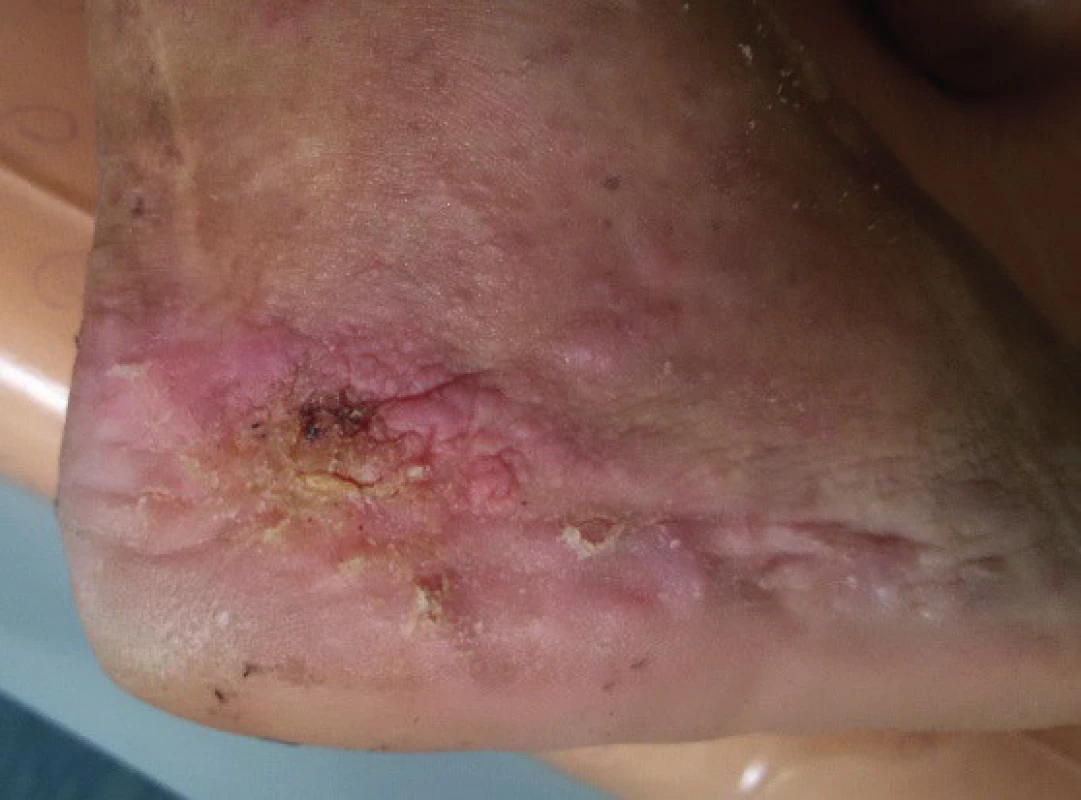
Kazuistika 2
58letá pacientka utrpěla v srpnu 2016 tržně zhmožděnou ránu lýtka pádem kovových vrat. Byla provedena revize rány se suturou, došlo však k nekróze laloku a vzniku defektu, který se následně za hospitalizace převazoval podtlakovým systémem VIVANO®. Po vyčištění a vygranulování defektu byla provedena tři týdny po úrazu kožní plastika dle Thiersche, vlivem superinfekce však došlo k jejímu odloučení a obnovení defektu. Další hospitalizaci se zamýšlenou replastikou kožním štěpem po vyčištění defektu již pacientka odmítla s odůvodněním nutnosti znovuotevření své odborné ambulantní praxe a preferovala další léčbu formou ambulantních převazů. Ty se prováděly zprvu mastným tylem s Betadine, po dvou týdnech pak pěnovým krytím se stříbrem, které i přes příznivý efekt na hojení vnímala pacientka jako nevyhovující pro nutnost opakované výměny sekundárního krytí během dne způsobené výraznou sekrecí z defektu, což ji značně omezovalo při výkonu ambulantní praxe (obr. 7, 8).
Obr. 7. , 8.: Stav po třech týdnech ambulantních převazů betadinovou mastí a Mepilexem® Ag 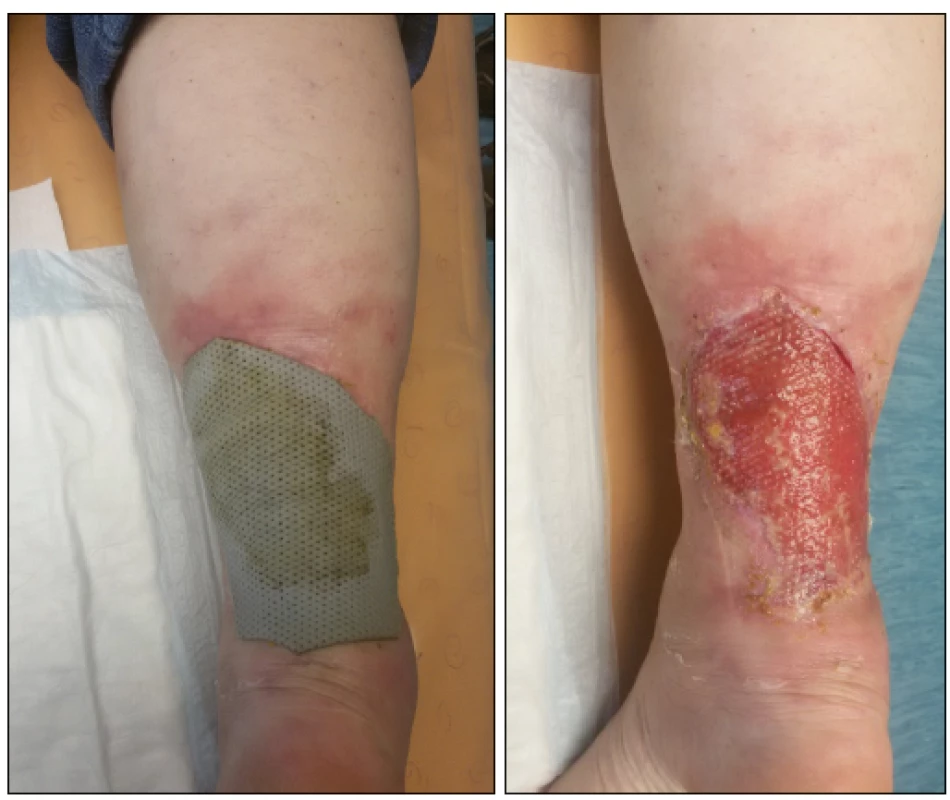
Proto byl po třech týdnech ambulantních převazů aplikován systém PICO®, který byl pacientkou vnímán velmi pozitivně. Jeho aplikací došlo k výraznému zmírnění bolestí, zmenšení otoku lýtka a prodloužení intervalu převazů na dva převazy týdně, což pacientka uváděla jako zásadní benefit při výkonu svého povolání. Po vysazení PICa® vnímala pacientka přechod zpět na převazy pomocí Mepilexu® Ag jako výrazný diskomfort z důvodu zhoršení bolestí, zvětšování otoku, nutností častějších převazů a zejména horší přilnavosti krytí na defekt. Z toho důvodu byl systém PICO® nasazen ještě dvakrát, a to 8. a 13. týden od úrazu. Po ukončení podtlakové terapie byl zbytkový defekt velikosti 5 x 1,5 cm (obr. 9) kompletně dohojen pomocí Mepilexu® Ag a Ialugenu® v prosinci 2016, tedy 19. týden od úrazu.
Obr. 9: Stav po ukončení podtlakové terapie 
Kazuistika 3
83letý pacient s trvalou kardiostimulací pro fibrilaci síní, warfarinizovaný, si přivodil dne 12.12.2017 pádem ze schodu objemný subkutánní hematom na laterální straně stehna. Při prvotním ošetření po dvou dnech od úrazu byl již přítomný objemný subkutánní hematom s fluktuací, ischemickou kůží a s bulou v centru vyklenutí. Pro hrozící nekrózu kůže byla provedena bodová incize v lokální anestezii a evakuace části hematomu k uvolnění napětí kůže. Definitivní evakuace byla provedena po úpravě koagulačních parametrů dne 13. prosince 2018. Pacient byl propuštěn dne 18. prosince 2017 do domácí péče. Již týden po propuštění vznikla objemná fluktuace v místě původního hematomu, která byla vypuštěna po odstranění sutury a otevření původní incize. Na bérci postižené končetiny byl diagnostikován erysipel, byla zahájena antibiotická terapie. Pro následný rozvoj nekrózy fascie na spodině dutiny byl za rehospitalizace proveden dne 30. prosince 2017 radikální debridement dutiny o velikosti 30 x 10 cm. Během ambulantních převazů došlo ke zhojení incizí fistulou, ze které přetrvávala hojná serózní sekrece, značně omezující pacienta nutnou výměnou krytí rány i několikrát během dne. Jelikož pacient bez obtíží zvládal obsluhu moderních zařízení, jevila se léčba ambulantním podtlakem jako optimální volba. Při aplikaci ambulantního systému Avelle® byl pacient poučen o přísném sledování, aby se sekret z rány nedostal přes hadičku do přístroje. Příští kontrola byla plánována za pět dnů, v případě jakýchkoli potíží dříve. Ke kontrole se dostavil dle plánu se slovy, že již tři dny po naložení přístroje z něj začala vytékat nějaká tekutina a následující den přestal fungovat. K obnovení funkce již nedošlo, přístroj byl znehodnocen (obr. 10). Rána s podkožní dutinou byla pak pravidelně převazována pomocí suchých mulů a zhojena byla v průběhu dalších deseti týdnů.
Obr.10: Znehodnocení přístroje instilací ranného sekretu do přístroje. Šipka ukazuje sekret v odsavné hadičce 
DISKUZE
Vzhledem k podobnému principu funkce podtlakových systémů se sběrnou nádobou i bez ní jsou obdobná i indikační kritéria. Mezi základní faktory, které zohledňujeme při výběru vhodného systému, je celkový stav pacienta, rozsah poranění a množství produkovaného exsudátu. Pokud celkový stav a rozsah poranění umožňuje ambulantní léčbu, volíme systémy bez sběrné nádoby. Ty ale nejsou vhodné pro rány s hojnou sekrecí, neboť u nich může docházet k iritaci okolí defektu způsobené kumulací sekretu v krycím polštářku. Závažnější komplikací může být nasátí sekretu do přístroje, čímž dojde k jeho zničení, jak demonstruje kazuistika č. 3.
Různá úroveň podtlaku jednotlivých systémů (u systémů se sběrným kanystrem většinou 125 mm Hg a u systémů bez sběrného kanystru 80 mm Hg) nemá vliv na rozhodování při výběru, neboť poslední publikované výsledky klinických studií ukazují, že účinnost NPWT není omezena použitím určitého specifického materiálu, který vyplňuje ránu, ani se neváže na konkrétní úroveň podtlaku. Případné určení jeho skutečně optimální hodnoty bude otázkou dalších klinických studií [6]. Toto tvrzení je v jistém rozporu s dosud nepublikovanými výsledky práce Walcha et al., které naznačují, že chemické složení použité pěny ovlivňuje rozsah aktivace zánětlivých pochodů [7].
V literatuře je dostupné množství prací popisujících příznivý efekt ambulantní podtlakové terapie na prevenci vzniku dehiscencí a akutních komplikací hojení při její aplikaci na čerstvé operační rány. Je však méně prací zabývajících se užitím ambulantního podtlaku na chronické defekty [5]. V naší ambulanci aplikujeme ambulantní podtlak pouze na chronické defekty s komplikovaným hojením. Ve všech případech byl patrný různý stupeň progrese hojení již po prvním týdnu aplikace. Přes tyto skutečnosti došlo k dohojení defektů pomocí jiných moderních převazových materiálů. Důvodem jsou finanční limity pacientů při pořizování systémů, jejichž cenu zdravotní pojišťovny u ambulantních pacientů nehradí. Vzhledem k našim dobrým zkušenostem a s ohledem na cenu se nám jeví jako jedna z vhodných indikací užití těchto systémů na stagnující chronické rány k „nastartování“ hojení.
Účinnost podtlakové terapie je srovnatelná s použitím moderních antiseptických krytí se stříbrem a výrazně vyšší než klasické antiseptické lokální terapie [6].
ZÁVĚR
Systémy pro ambulantní podtlakovou terapii se jeví ve správné indikaci na rány s mírnou až středně velkou sekrecí v různých fázích hojení srovnatelně účinné jako systémy se sběrnou nádobou a účinnější než moderní převazové materiály. Hlavní výhodou systémů pro ambulantní podtlakovou terapii jsou jejich malé rozměry a jednoduchá obsluha, které významně ovlivňují mobilitu pacienta a v některých případech umožňují i jeho zařazení do pracovního procesu již v průběhu léčby, čímž se alespoň částečně eliminuje vyšší cena podtlakového systému. Nevýhodou je limitovaná absorpce ranného sekretu.
MUDr. Miloš Prcúch
Zdroje
- Hernández, VR., Genové, E., Alvarez, L. et al. Interstitial fluid flow intensity modulates endothelial sprouting in restricated Srcactivated cell clusters during capillary morphogenesis, Tissue Eng Part A. 2009, 15, 175–185. ISSN 2152-4947
- Krass, V., Procházka, V. et al. Kompartment syndrom v traumatologii končetin. Úraz chir. 2014, 21, 38–43. ISSN 1211-7080
- Murphey, GC., Macias, BR., Hargens, AR. Depht of penetration of negative pressure wound therapy into underlying tissues. Wound Repair And Regen. 2009, 17, 113–117. ISSN 1067-1927
- Pometlová, J., Pleva, L. et al. Využití podtlakové terapie rány při léčbě otevřených zlomenin III. stupně na Traumatologickém centru FN Ostrava. Úraz chir. 2014, 22, 9–18. ISSN 1211-7080
- Schwartz, JA., Goss, SG., Facchin, F. et al. Single-use negative pressure wound therapy for the treatment of chronic lower leg wounds. Journal of Wound Care. 2015, 24, 4-9. ISSN 0969-0700
- Stryja, J. Repetitorium hojení ran 2. 2.vyd. Semily : GEUM, 2016. 377 s. ISBN 978-80-87969-18-2
- Šimek, M., Bém, R. Podtlaková léčba
ran. 1.vyd. Praha: Maxdorf, 2013. 231 s. ISBN 978-80-7345-352-7 - V.A.C. Therapy-Clinical Guidelines [online], ©2015 KCI Licensing [cit. 2018-09-10]. Anglická verze. Dostupná z WWW: https://www.acelity.com/-/media/Project/Acelity/Acelity-Base-Sites/shared/PDF/2-b-128-emea-enb-emea-guidelines-en.pdf
Štítky
Chirurgie všeobecná Traumatologie Urgentní medicína
Článek Zlomeniny mediálního kotníku
Článek vyšel v časopiseÚrazová chirurgie
Nejčtenější tento týden
2018 Číslo 3- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
- Spasmolytický účinek metamizolu
-
Všechny články tohoto čísla
- Příklady využití ambulantní podtlakové terapie v hojení chronických ran – soubor kazuistik
- Zlomeniny člunkové kosti přednoží - krátké sdělení a kazuistika
- Hodnocení zraňujícího účinku volně uložených předmětů ve vozidle při dopravní nehodě
- Současný přístup k ošetření luxace předloktí a lokte u dětí
- Zlomeniny mediálního kotníku
- Vliv časnější zátěže na hojení zlomenin patní kosti po stabilní osteosyntéze
- Úrazová chirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Současný přístup k ošetření luxace předloktí a lokte u dětí
- Zlomeniny člunkové kosti přednoží - krátké sdělení a kazuistika
- Vliv časnější zátěže na hojení zlomenin patní kosti po stabilní osteosyntéze
- Příklady využití ambulantní podtlakové terapie v hojení chronických ran – soubor kazuistik
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



