-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Zlomeniny člunkové kosti přednoží - krátké sdělení a kazuistika
Autoři: Martin Sedlář; Jozef Kraus; Petr Dytrych; Věra Kratochvílová
Působiště autorů: I. chirurgická klinika – břišní, hrudní a úrazová chirurgie 1. lékařská fakulta Univerzity Karlovy v Praze a Všeobecná fakultní nemocnice v Praze
Vyšlo v časopise: Úraz chir. 26., 2018, č.3
Souhrn
Zlomeniny člunkové kosti přednoží jsou poměrně málo častým poraněním přednoží, avšak jsou provázeny vysokou frekvencí poúrazových komplikací. Autoři prezentují krátké shrnutí problematiky zlomenin od naviculare pedis a demonstrují vlastní kazuistiku této méně obvyklé zlomeniny.
Klíčová slova:
Zlomeniny člunkové kosti přednoží – operační léčba – krátkodobé výsledky
Úvod
Zlomeniny člunkové kosti přednoží jsou poměrně málo častým poraněním přednoží, avšak jsou provázeny vysokou frekvencí poúrazových komplikací. Běžnými jsou paklouby, avaskulární nekrózy a zejména poúrazová artróza vedoucí k omezení hybnosti přednoží [8].
Člunková kost je základní kostí mediálního pilíře přednoží a jakékoli poškození talonavikulárního kloubu vede k výraznému omezení hybnosti ve všech subtalárních segmentech nohy [1]. Je součástí Chopartova kloubu, který je tvořen v tibiální časti talonavikulární štěrbinou a ve fibulární části kalkaneokuboidním kloubem. Chopartův kloub je zpevněn podélně probíhajícími vazy. Z dorzální části ligamentum talonaviculare dorsale a lig. bifurcatum, plantárně pak ligamentem kalkaneonavikulárním a kalkaneokuboidním.
Pohyby v dolním zánártním kloubu jsou kombinované kolem šikmé osy nohy. Kolem této osy pak koná tarsus jako celek dva pohyby, a to:
- a) inverzi nohy, což je kombinace plantární flexe se supinací a addukcí,
- b) everzi nohy, kdy je sdružena dorzální flexe s abdukcí a pronací.
Cévní zásobení člunkové kosti je vzhledem k jejím rozsáhlým chrupavčitým plochám limitováno. Proto po traumatu často rezultuje v avaskulární nekrózu či pakloub. Z dorzální strany je os naviculare zásobována větvemi art. dorsalis pedis, plantárně pak větvemi art. tibialis posterior. Oblast tuberosity je zásobena pouze spojkami obou arterií a představuje místo nejčastějších poruch hojení. Zvláště se tak děje u starších nemocných. Tato oblast je zranitelná i při opakované zátěži a místem vzniku stressových zlomenin.
Etiologie
K traumatickým zlomeninám člunkové kosti dochází při vysokoenergetickém axiálním násilí. Pády z výšky, motocyklové nehody, úrazy na bicyklu při vysoké rychlosti, pády na snowboardu. Při těchto úrazech bývá postiženo tělo kosti. Při násilné plantární flexi dochází k přenesení násilí na úponovou šlachu m. tibialis posterior a k avulzním zlomeninám. Násilná everze způsobuje zlomeniny tuberozity člunkové kosti.
Stressové zlomeniny se objevují při chronicky se opakující nevelké zátěži, a to u běžců dlouhých tratí, hráčů basketbalu a překvapivě i u tanečníků.
Klasifikace
Akutní zlomeniny člunkové kosti se rozdělují do tří typů:
- avulzní zlomeniny,
- zlomeniny tuberozity,
- zlomeniny těla.
Na základě směru lomné linie, míry kominuce a dislokace úlomků se klasifikují zlomeniny těla dle DeLeeho [5].
Obr. 1. Zlomeniny člunkové kosti dle DeLeeho (Zdroj. Moore Derek. Tarsal navicular Fractures: https://www.orthobullets.com/foot-and-ankle/ 7033/tarsal-navicular-fractures) 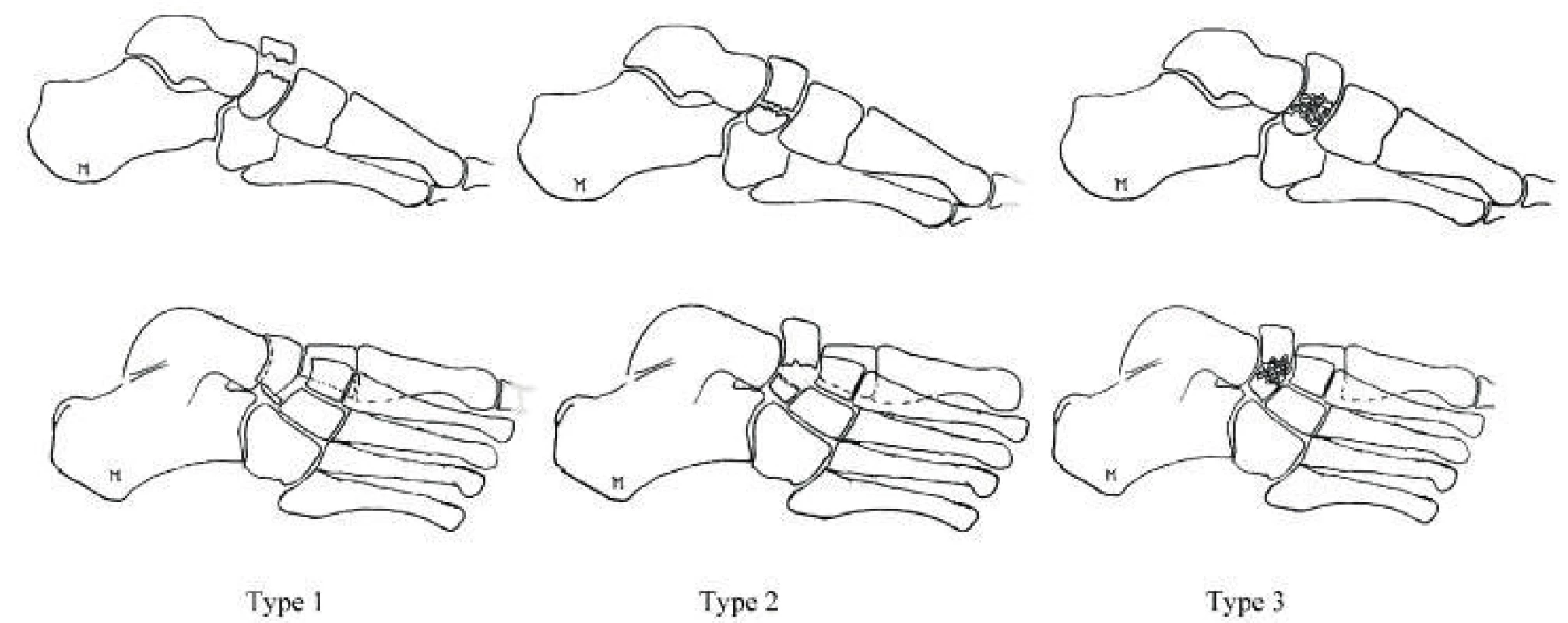
Diagnostika
Klasickými klinickými projevy zlomeniny jsou bolest, otok, omezení lokomoce. Vzhledem k pevnému vazivovému loži v této lokalizaci se může rozvinout kompartment syndrom. Projevy stressové zlomeniny mohou však být omezeny pouze na nevýrazný diskomfort v oblasti přednoží, bez doprovodných klinických příznaků. Je třeba na ně myslet při indikaci paraklinických vyšetření, kdy ani nativní RTG v časné fázi nemusí odhalit zlomeninu.
Ze zobrazovacích metod standardně indikujeme rentgenový předozadní, boční a šikmý snímek, při suspekci na avulzi, a u rostoucího skeletu, pak i komparativní snímek. Srovnávací snímek může identifikovat i akcesorní navikulární kůstku, která se vyskytuje bilaterálně. CT vyšetření, i s 3D rekonstrukcemi, je primárně na místě u vysokoenergetických úrazů, kde očekáváme sdružená poranění přednoží a při suspekci na stressovou zlomeninu. MRI je rovněž výtěžné u stressových zlomenin a u sdružených ligamentózních poranění, zejména u poškození šlachy musculus tibialis posterior. Toto vyšetření rovněž spolehlivě identifikuje akcesorní os naviculare.
Artroskopie jako diagnosticko-terapeutická metoda je využívána k vizualizaci poškození a reparaci postižení šlachy m. tibialis posterior.
Léčba
Strategie léčby zlomenin navikulární kosti závisí na mnoha faktorech. Vychází se stavu měkkých tkání, typu zlomeniny, přítomnosti dalších poranění a celkového stavu nemocného. Konzervativní léčba je vyhrazena pro avulzní zlomeniny a malým, minimálně dislokovaným fragmentem (tolerance třech milimetrů) a pro zlomeniny stressové. Léčení spočívá v naložení sádrové imobilizace pod koleno či ortézy typu „walker boot“, oporu holí, lokomoci bez zátěže končetiny po dobu šesti až osmi týdnů. Požaduje se série RTG kontrol, analgezie a prevence trombembolické nemoci.
Operační léčbu preferujeme při dislokovaných zlomeninách těla kosti, intrartikulárních zlomeninách s inkongruencí kloubní plochy [2, 5, 7, 9]. Léčení spočívá v extirpaci volných fragmentů, u avulzních zlomenin s fragmentem do dvou milimetrů nebo otevřené repozici a osteosyntéze Kirschnerovými dráty, šrouby či minidlahami [3] s rekonstrukcí mediálního pilíře přednoží. Podle lokalizace zlomeniny je volen dorzomediální či dorzolaterální přístup. Zevní fixátor je metodou volby k udržení délky středního pilíře, u polytraumat, rozvinutého kompartment sydromu v kombinaci s fasciotomií [4] a jako první krok fázové operace u komplexních poranění. Při indikaci operační léčby je, kromě povahy zlomeniny, třeba zohlednit celkový stav nemocného a eventuální faktory ovlivňující hojení – diabetes mellitus, trofiku měkkých tkání při chronické venózní insufficenci, očekávanou angiopatii u silných kuřáků, kvalitu lokomoce před úrazem a compliance pacienta v pooperačním období atd.
U obou strategií léčby je třeba předpokládat pooperační komplikace. Jsou jimi omezení hybnosti a lokomoce, algický syndrom přednoží, poúrazová artróza, avaskulární nekróza či pakloub.
V případě progredujícího algického syndromu při poruchách kostního hojení a progresi poúrazové artrózy je indikována artrodéza [2, 8].
Kazuistika
27letý muž, bez kompromitace komorbidit, těžce fyzicky pracující byl přijat na naši kliniku 24 hodin po pádu ze schodů. Mechanizmem úrazu byla násilná plantární flexe s luxační zlomeninou III. typu.
Měkké tkáně nebyly kompromitovány, kompartment syndrom nebyl přítomen. Končetina byla s mírným otokem, bez neurovaskulárního deficitu. Vstupně byly provedeny standardní RTG projekce, na jejich základě pak CT vyšetření s 3D rekonstrukcemi. Vzhledem k dobrému stavu měkkých tkání a minimálnímu otoku byla indikována neodkladná otevřená repozice a osteosyntéza. Operace byla provedena do dvou hodin po přijetí.
Z anteromediálního přístupu, bez použití turniketu, byla provedena otevřená repozice, osteosyntéza Kirschnerovými dráty s rekonstrukcí mediálního pilíře s adaptační suturou talonavikulárního ligamenta a doplněna fasciotomií jako prevencí rozvoje kompartment syndromu. Při předpokladu poruchy hojení měkkých tkání a při dobré stabilitě po repozici byla zvolena osteosyntéza s minimem kovového materiálu [3].
Per a poooperačně podána antibiotika – vulmizolin v preventivním protokolu, fraxiparin v dávce vztažené k hmotnosti nemocného byl podáván po celou dobu fixace, peroperačně jednorázově podána dexona. Rána se zhojila primárně. Walker boot bez zátěže končetiny byl nasazen po dobu šesti týdnů, poté rehabilitace po dobu dvou týdnů, která byla ukončena na žádost nemocného. Pacient byl finančně motivován a po osmi týdnech ukončil léčení a pracovní neschopnost.
Obr. 2. Úrazový snímek – vstupní RTG (Zdroj archiv Sedlář) 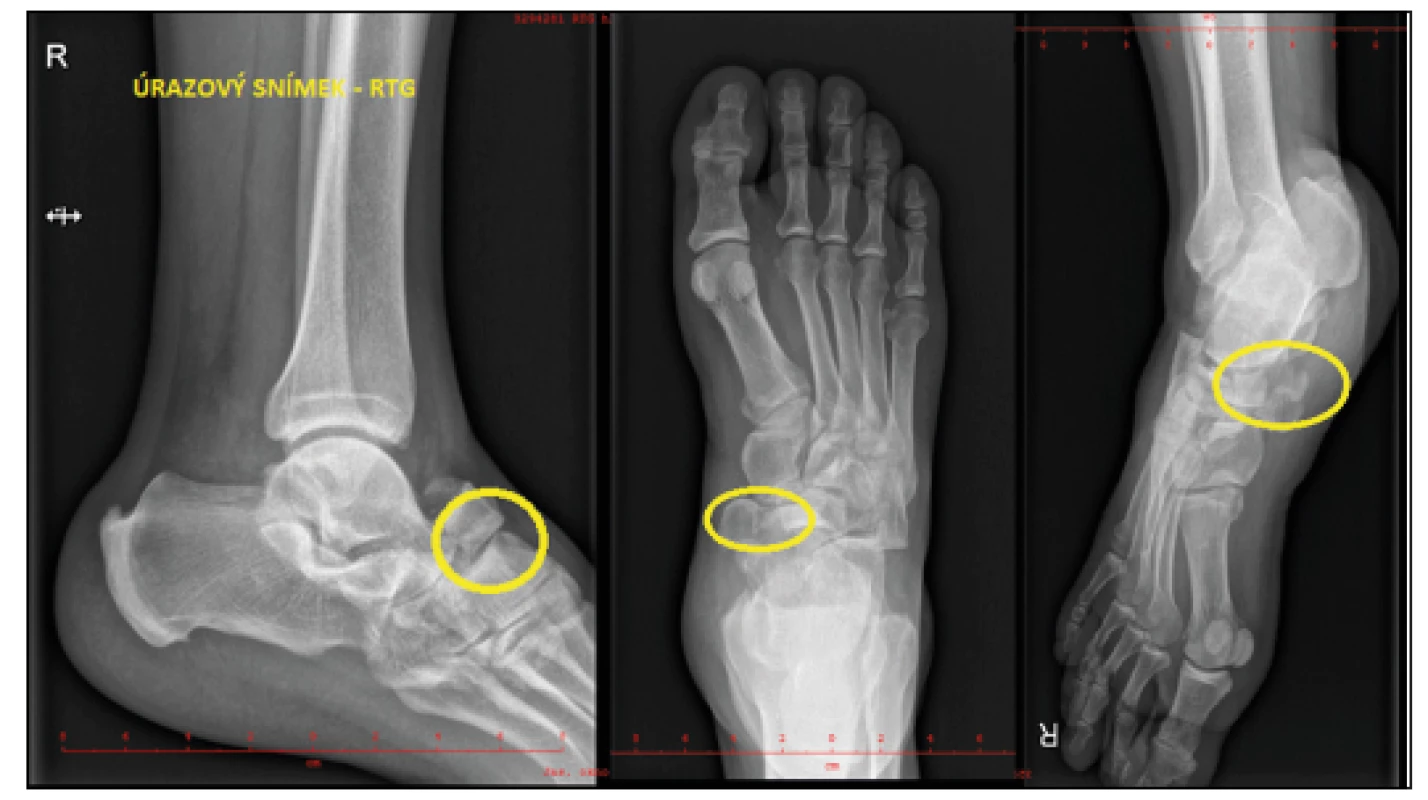
Obr. 3. Doplněné CT s rekonstrukcí (archiv Sedlář) 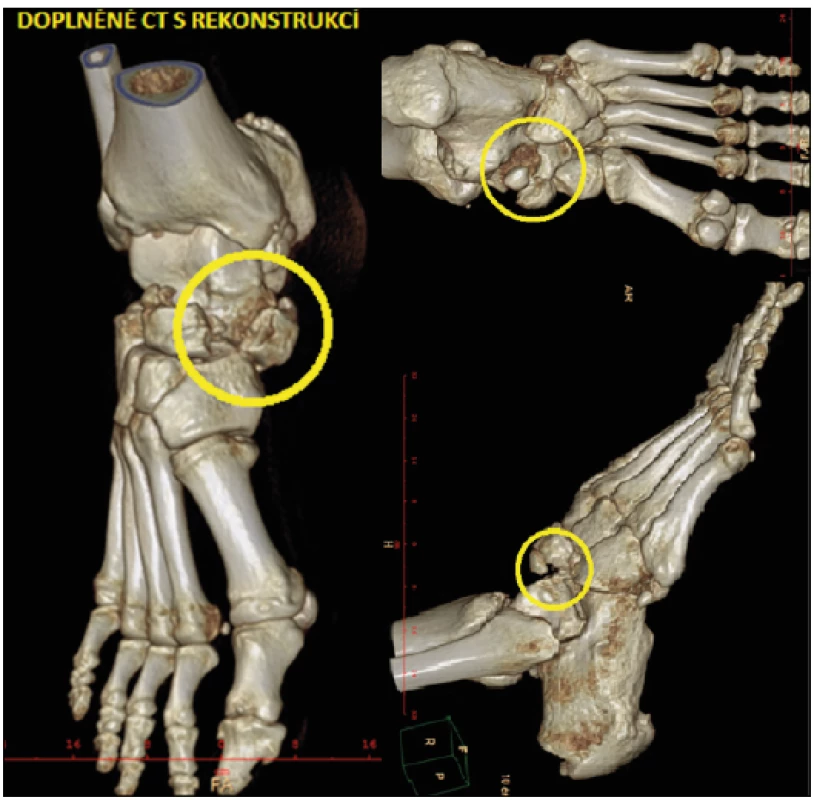
Výsledný stav
Funkčně: dobrý stereotyp chůze (video u autora), a to i přes omezení omezení hybnosti sub talo lehkého stupně - plantární flexe – 10 stupňů, extenze – 15 stupňů, pronosupinace – 15 stupňů. Nemocný se vrátil k profesi stavebního dělníka a navrženou extrakci kovového materiálu odmítl. Při poslední RTG kontrole byla zlomenina konsolidována, kovový materiál in situ, bez známek rozvoje aseptické nekrózy v tomto časném období.
Obr. 4. Pooperační RTG snímky (archiv Sedlář) 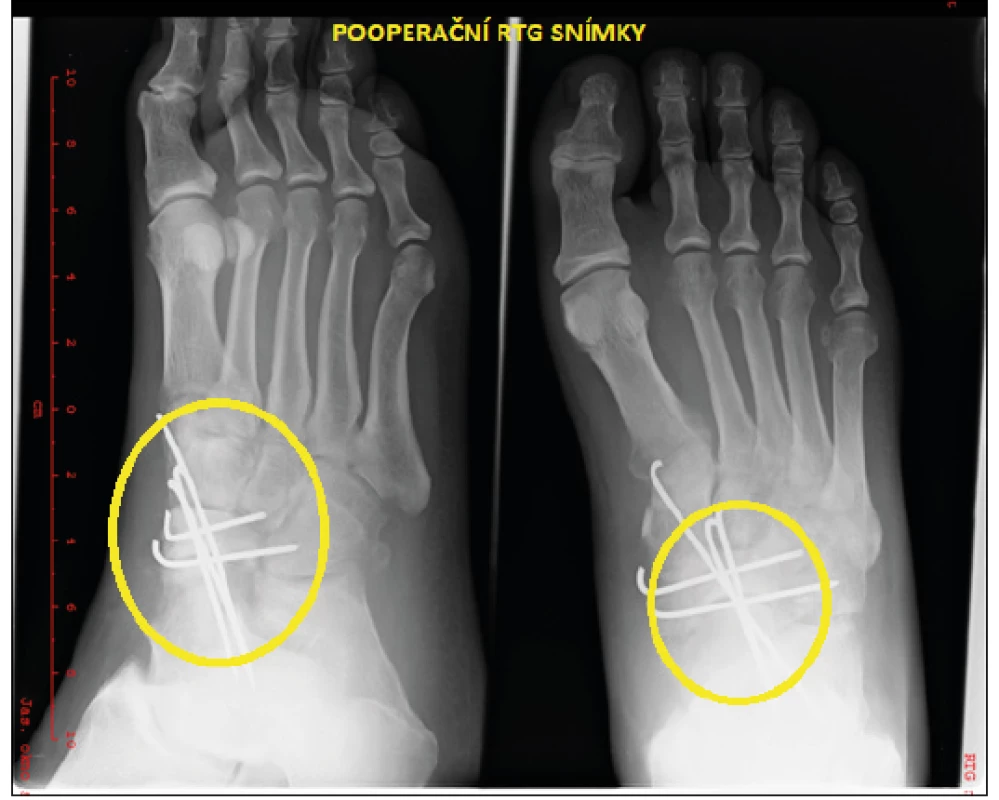
Nemocný se k další kontrole nedostavil, dle sdělení manželky, která je zaměstnankyní naší nemocnice, dále vykonává profesi stavebního dělníka.
Diskuze
Izolované dislokované zlomeniny člunkové kosti přednoží nejsou častá poranění a výsledky jejich léčby nejsou podle literárních údajů optimální [8]. I přes poměrně malou četnost výskytu se jedná o poranění, se kterým se úrazový chirurg setkává a dle našich zkušeností i literálních údajů je neodkladná stabilizace, ať již v rámci fázového postupu zevním fixátorem, či primární definitní osteosyntézou optimální prevencí měkkotkáňových komplikací, vzniku kompartment syndromu a poúrazové artrózy. Požadavek rekonstrukce kloubní plochy a obnovení stability mediálního pilíře při definitivní syntéze je kruciální pro funkci nohy. Indikace operační léčby jsou dány povahou zlomeniny [2, 5, 7, 9], stavem měkkých tkání, komorbiditamia předpokládanou compliance nemocného. Pacient musí být informován o limitech léčby a při vzniku pakloubu či progresi posttraumatické artrózy s algickým syndromem je indikována artrodéza. Další udávaná komplikace – poúrazová nekróza ossis navicularis s kolapsem středního pilíře je rovněž indikací k náhradě člunkové kosti autologním štěpem a artrodéze. Infekční komplikace jsou popisovány častěji při dlahové osteosyntéze [3]. Při použití Kirschnerových drátů dochází k jejich migraci a selhání syntézy, v případě perkutánního zavedení pak k rozvoji pin infektu.
Závěr
Zlomeniny člunkové kosti přednoží nejsou obvyklým poranění pohybového aparátu a znalost problematiky managementu těchto zlomenin umožní úrazovému chirurgovi zvolit optimální léčbu a minimalizovat poúrazové komplikace [6]. Rešerše poranění přednoží v intervalu uplynulých deseti let na naší klinice je autory připravována.
SEZNAM ZKRATEK:
CT počítačová tomografie
LIG. ligamentum
MRI magnetická rezonance
p.p.i. inhibitory protonové pumpy proton-pump-inhibitors
RTG rentgen
TEN tromboembolická nemoc
tib. tibialis
MUDr. Martin Sedlář, Ph.D.
Zdroje
- ČIHÁK, R. Anatomie 1, 2. vyd. Praha : Avicenum, 2011. 552 s. ISBN 978-80-247-3817-8.
- DiGiovanni, CW. Fractures of the navicular. Foot Ankle Clin. 2004, 9, 25–63. ISSN 1558-1934
- Evans, J., Beingessner, DM., Agel, J. et al. Minifragment plate fixation of high-energy navicular body fractures. Foot Ankle Int. 2011, 32, 485–492. ISSN 1558-1934
- Koslowsky, TC., Mader, K., Siedek. M. et al. Minimal invasive treatment of a comminuted os naviculare body fracture using external fixation with limited open approach. J Trauma. 2008, 65, 58–61. ISSN 2163-0763
- MOORE, D. Tarsal Navicular Fractures. Orthobullets. [cit. 2018-07-02]. https://www.orthobullets.com/foot-and-ankle/7033/tarsal-navicular-fractures. ISSN 1526-3231
- Penner, MJ. Late reconstruction after navicular fracture. Foot Ankle Clin. 2006, 11, 105–119. ISSN 1558-1934
- Ramadorai, MU., Beuchel, MW., Sangeorzan, BJ. Fractures and Dislocations of the Tarsal Navicular. J Am Acad Orthop Surg. 2016, 24, 379–389. ISSN 1067-151X
- Rosenbaum, AJ., DiPreta, JA., Tartaglione, J. et al. Acute Fractures of the Tarsal Navicular: A Critical Analysis Review. JBJS Rev. 2015, 31, 1–7. ISSN 2329-9185
- Schmid, T., Krause, F., Gebel, P. et al. Operative Treatment of Acute Fractures of the Tarsal Navicular Body: Midterm Results With a New Classification. Foot Ankle
Štítky
Chirurgie všeobecná Traumatologie Urgentní medicína
Článek Zlomeniny mediálního kotníku
Článek vyšel v časopiseÚrazová chirurgie
Nejčtenější tento týden
2018 Číslo 3- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Příklady využití ambulantní podtlakové terapie v hojení chronických ran – soubor kazuistik
- Zlomeniny člunkové kosti přednoží - krátké sdělení a kazuistika
- Hodnocení zraňujícího účinku volně uložených předmětů ve vozidle při dopravní nehodě
- Současný přístup k ošetření luxace předloktí a lokte u dětí
- Zlomeniny mediálního kotníku
- Vliv časnější zátěže na hojení zlomenin patní kosti po stabilní osteosyntéze
- Úrazová chirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Současný přístup k ošetření luxace předloktí a lokte u dětí
- Zlomeniny člunkové kosti přednoží - krátké sdělení a kazuistika
- Vliv časnější zátěže na hojení zlomenin patní kosti po stabilní osteosyntéze
- Příklady využití ambulantní podtlakové terapie v hojení chronických ran – soubor kazuistik
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



