-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Periferně zaváděný centrální katetr je bezpečným prostředkem zajišťujícím dlouhodobý centrální žilní přístup u nemocných s akutní leukemií – zkušenosti jednoho centra
A peripherally inserted central catheter is a safe means of ensuring long-term central venous access in patients with acute leukaemia – a single centre experience
A peripherally inserted central catheter (PICC) is one of the available options of medium or long-term central venous system access. The aim of this paper is to demonstrate the experience of the Department of Haemato-Oncology in Olomouc with implantation and use of PICCs in patients with acute leukaemia. Between 2016–2020, a total of 94 catheters was inserted by our own team in 79 patients with acute leukaemia. These included 71 patients with acute myeloid leukaemia and 8 patients with acute lymphoblastic leukaemia; 41 women and 38 men with an average age of 51 years. Sixty-eight patients were treated with curative intent, 11 were primarily treated palliatively. The patients most often received a double lumen PICC with a diameter of 5 Fr (French) – 61 cases - and 29 catheters were single lumen with a diameter of 4 Fr, In 4 cases a triple lumen 6 Fr catheter was inserted. On average, catheters remained in situ for 156 days. The total duration of PICC insertion in patients with acute leukaemia by November 30th 2020 was 14,420 catheter days. By this date, 76 catheters had been extracted, in most cases because of treatment discontinuation – 28 cases (36.8%). We recorded six thrombotic complications. Four cases of inflammation at the catheter entry site and 3 complete obturations required catheter extraction. There was no case of bacteraemia demonstrably associated with the catheter. In our opinion, the use of PICCs in patients with acute leukaemia is a suitable and safe alternative to centrally inserted central catheters when a stable venous access is required.
Keywords:
venous access – peripherally inserted central catheter – acute leukaemia
Autoři: T. Szotkowski 1; M. Čerňan 1; L. Vráblová 1; P. Rohoň 2; V. Hájková 1; P. Holúbková 1; K. Kaštilová 1; P. Konupčíková 1; K. Kovaříková 1; S. Utíkalová 1; H. Vašková 1; M. Vodičková 1; J. Vykydalová 1; M. Labudíková 1; T. Papajík 1
Působiště autorů: Hemato-onkologická klinika LF UP a FN Olomouc 1; Klinika hematoló gie a transfuzioló gie LF UK, SZU a UNB Bratislava 2
Vyšlo v časopise: Transfuze Hematol. dnes,27, 2021, No. 2, p. 147-153.
Kategorie: Původní práce
doi: https://doi.org/10.48095/cctahd2021147Souhrn
Periferně zaváděný centrální katetr (peripherally inserted central catheter – PICC) je jedním z dostupných prostředků k zajištění střednědobého či dlouhodobého přístupu do centrálního žilního systému. Cílem této práce je demonstrovat klinické zkušenosti Hemato-onkologické kliniky FN Olomouc s implantacemi a používáním PICC u nemocných s akutními leukemiemi (AL). V letech 2016–2020 bylo na našem pracovišti v režii vlastního PICC týmu implantováno celkem 94 katetrů 79 nemocným s diagnózou AL. Jednalo se o 71 nemocných s akutní myeloidní leukemií a 8 nemocných s akutní lymfoblastickou leukemií; 41 žen a 38 mužů s věkovým průměrem 51 let. Šedesát osm nemocných bylo léčeno s kurativním záměrem, 11 bylo primárně léčeno paliativně. Nejčastěji byl nemocným implantován dvoulumenný PICC s průměrem 5 Fr (French), a to v 61 případech, 29 katetrů bylo jednolumenných s průměrem 4 Fr a ve 4 případech šlo o třílumenný 6 Fr katetr. Průměrná doba používání jednoho katetru byla 156 dnů. Celková doba používání PICC u nemocných s AL k 30. listopadu 2020 byla 14 420 katetrodnů. Ke stejnému datu bylo ukončeno používání 76 katetrů. Nejčastějším důvodem extrakce katetru bylo ukončení léčby – 28 případů (36,8 %). Zaznamenali jsme 6 trombotických komplikací. Čtyři případy zánětu místa vstupu katetru a 3 kompletní obturace vyžadovaly extrakci katetru. Nevyskytl se žádný případ bakteriemie prokazatelně související s katetrem. Použití PICC u nemocných s AL je podle našeho názoru vhodnou a bezpečnou alternativou k centrálně zaváděnému centrálnímu katetru při potřebě zajištění stabilního žilního vstupu.
Klíčová slova:
žilní vstup – periferně zaváděný centrální katetr – akutní leukemie
ÚVOD
Periferně zaváděný centrální katetr (peripherally inserted central catheter – PICC) je jedním z dostupných prostředků k zajištění střednědobého či dlouhodobého přístupu do centrálního žilního systému [1]. Své využití nachází u nemocných v různých lékařských oborech, jimž je společná potřeba bezpečného přístupu do centrální žíly k opakované aplikaci léků, parenterální výživy, odběrům krve apod. K nejčastějším indikacím zavedení PICC patří plánovaná protinádorová léčba v onkologii [2]. Další využití tyto katetry nacházejí u nemocných vyžadujících dlouhodobou parenterální výživu, protrahovanou terapii antibiotiky, nebo u chronických onemocnění s nutností opakované intravenózní léčby, jako jsou např. astma bronchiale či závažné formy epilepsie.
Nemocní s akutními leukemiemi (AL) patří ke skupině vyžadující časté, opakované a dlouhodobé nitrožilní aplikace léků, a to jak během řady měsíců probíhající intenzivní terapie, tak i v průběhu paliativní léčby. Potřeba stabilního a také bezpečně zajistitelného přístupu do centrálního žilního systému je především u kurativně léčených nemocných velmi naléhavá. Tito nemocní mají také vysoké riziko krvácivých, trombotických a infekčních komplikací souvisejících s nedostatečnou funkcí fyziologické krvetvorby, nežádoucími účinky intenzivní chemoterapie, např. uvolňováním cytokinů z nádorových buněk, porušením slizničních bariér apod. Zajištění centrálního žilního přístupu u nemocných s aktivní leukemií je také často neodkladným výkonem. Uvedené faktory činí tento výkon potenciálně rizikovějším než u nemocných s jinými typy diagnóz.
Cílem této práce je demonstrovat klinické zkušenosti Hemato-onkologické kliniky FN Olomouc (HOK) s implantacemi a používáním PICC u nemocných s AL v každodenní hematologické praxi.
METODIKA A PACIENTI
Jedná se o retrospektivní popisnou analýzu souboru nemocných se všemi subtypy AL, u kterých byl v jakékoli fázi onemocnění a jeho léčby použit PICC k zajištění žilního přístupu. Do hodnocení byli zahrnuti všichni nemocní, kteří byli na našem pracovišti léčeni od začátku října roku 2016, kdy bylo zavádění PICC na HOK zahájeno, do konce října 2020. Ze začátku uvedeného období byla implantace PICC vyhrazena jen paliativně léčeným nemocným, po získání základních zkušeností jsme od července 2017 začali tyto katetry používat také u nemocných před plánovanou intenzivní chemoterapií.
PICC jsou na HOK implantovány a ošetřovány v režii vlastního PICC/ port týmu kliniky. Implantace (obr. 1) provádějí kmenoví lékaři pracoviště, kteří mají současně dlouhodobé zkušenosti se zaváděním plně implantabilních žilních portů; tento program byl na HOK zahájen v roce 1996. Ošetřování těchto katetrů (obr. 2) pak výhradně provádějí všeobecné sestry specialistky HOK, které absolvovaly certifikovaný kurz péče o žilní vstupy, účastní se seminářů a konferencí s tematikou intravenózních vstupů, a tím si prohlubují své znalosti a praktické dovednosti v této speciální kompetenci. Technické zázemí pro implantace je zajištěno vlastním ultrasonografickým přístrojem, druhým nezbytným přístrojem je intravazální EKG ke kontrole optimální polohy konce katetru v oblasti kavoatriální junkce (obr. 3).
Obr. 1. Úspěšná punkce v. axillaris. 
Obr. 2. Periferně zaváděný centrální katetr, krátce po provedení převazu. 
Obr. 3. Intravazální EKG, dosažení maximální amplitudy vlny P při kavoatriální poloze konce katetru. 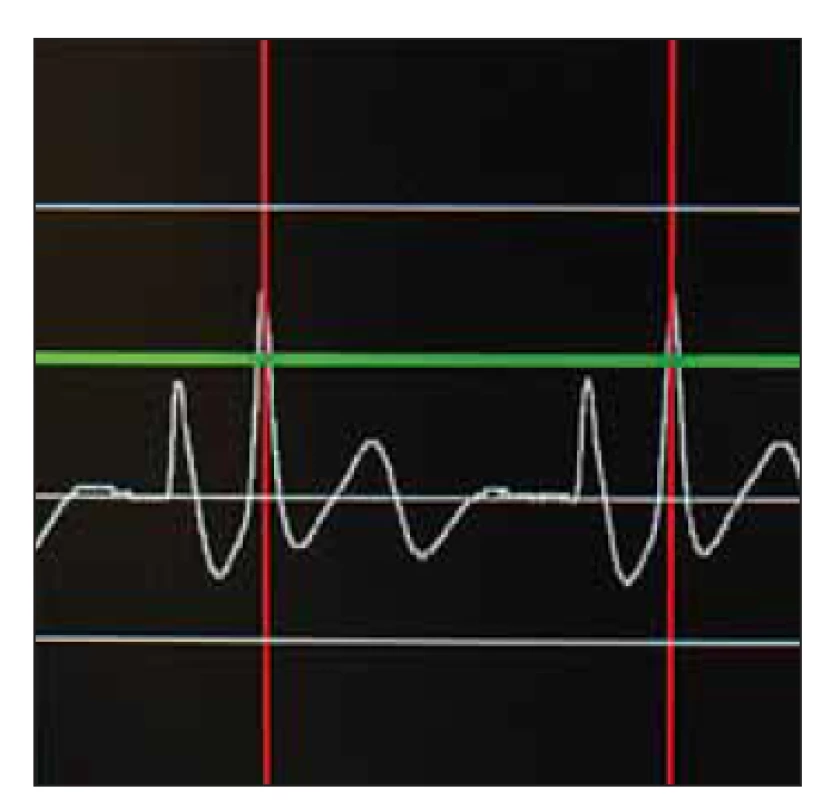
Zavádíme výhradně polyuretanové katetry s otevřeným systémem (výrobce – Medcomp) bez chlopní, vždy používáme bezjehlové konektory s neutrálním tlakem.
Při implantaci PICC jsou striktně dodržována obecná doporučení [1]. Volba typu (průměru) PICC kvůli minimalizaci rizika trombózy respektuje vnitřní kalibr žíly, do které je implantován. Místo vpichu volíme ve střední třetině paže; pokud zde není dostupná vhodná žíla a je nutná implantace do v. axillaris, pak provádíme tunelizaci katetru podkožím s vyvedením katetru ve střední třetině paže. Tunelizaci katetru provádíme vždy, při punkci v. brachialis / v. basilica jde o krátkou tunelizaci jehlou (2–3 cm), při punkci v. axillaris pak jde o tunelizaci delší, 7–10 cm dle lokálních anatomických poměrů, prováděnou s použitím tunelizační sondy (obr. 4). Respektujeme obecné kontraindikace zavádění PICC, např. infekce v místě zavádění, nevhodné anatomické podmínky, předpoklad špatné spolupráce pacienta atd. K fixaci katetru používáme u všech nemocných systém SecurAcath (obr. 5). Převazy a proplachy katetru provádíme minimálně jednou za 7–10 (výjimečně 14) dnů. Standardně nepodáváme dlouhodobou preventivní antikoagulační léčbu. Pouze krátce po zavedení (první 2–3 dny) podáváme preventivní paušální dávku preparátu nízkomolekulárního heparinu (bez kontrol antiXa) s cílem snížit riziko časné žilní trombózy vyvolané inzultem žilní stěny při implantaci. Vybraným nemocným podáváme antikoagulační prevenci dlouhodobě, např. u nemocných během indukční léčby akutní leukemie vč. akutní promyelocytární leukemie (APL) nebo nemocným s vyšším trombotickým rizikem z jiných příčin, např. přítomnost některého ze známých geneticky podmíněných trombofilních stavů.
Obr. 4. Tunelizace katetru po kanylaci v. axillaris. 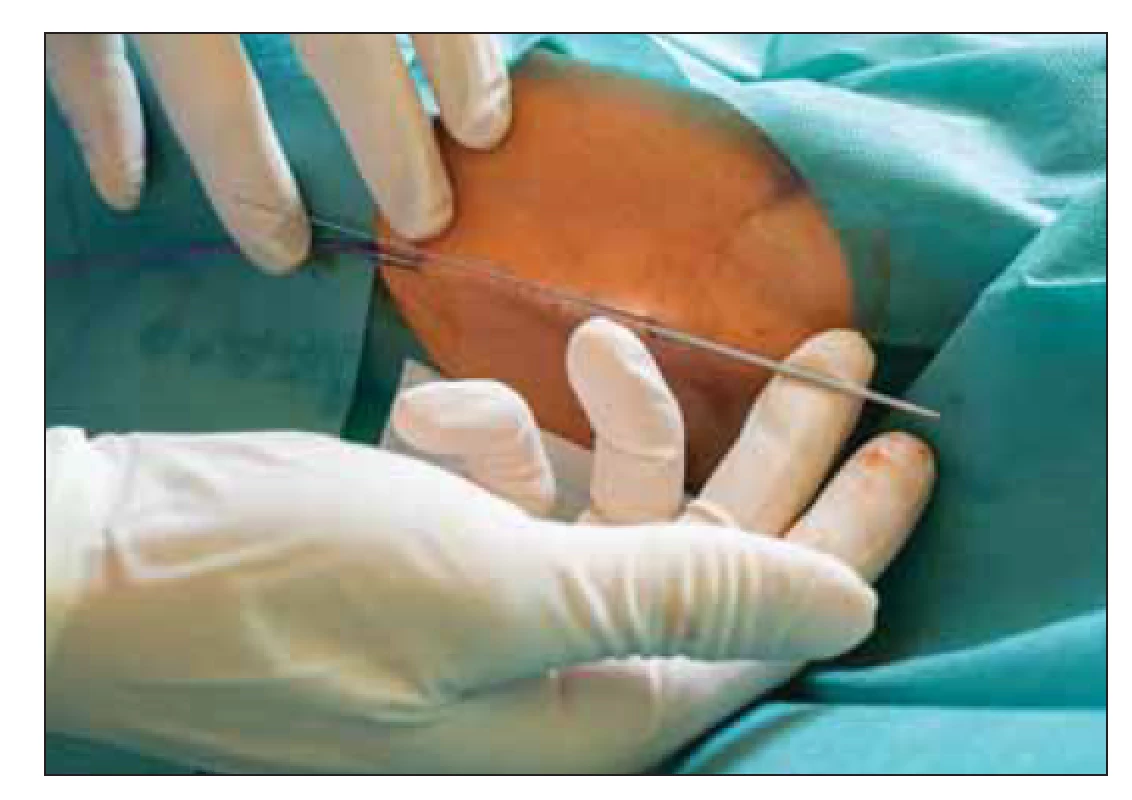
Obr. 5. Fixační systém SecurAcath, periferně zaváděný centrální katetr během převazu, po odstranění krytí. 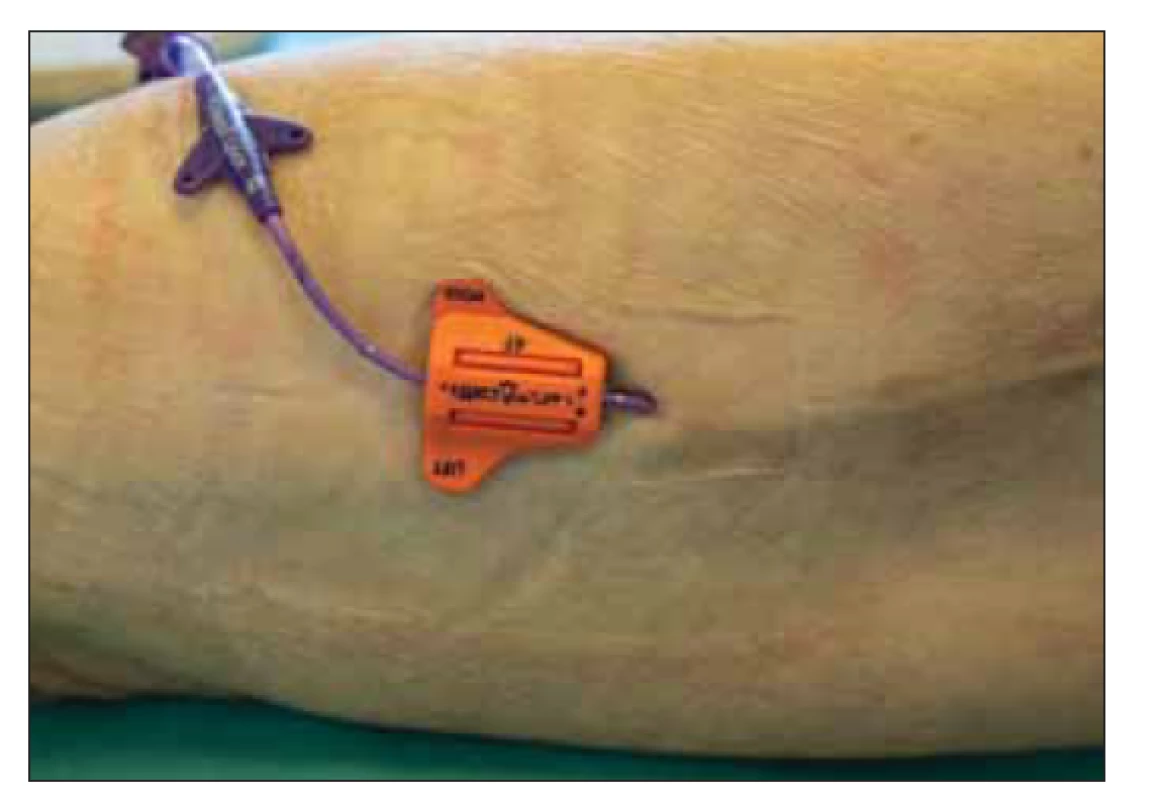
U hospitalizovaných nemocných používáme 1x týdně preventivní katetrovou antibakteriální zátku s taurolidinem.
U nemocných indikovaných k alogenní transplantaci krvetvorných buněk, kteří mají implantovaný PICC v rámci předchozí indukční či konsolidační léčby, je tento katetr ponechán pro následnou potransplantační ambulantní péči, během hospitalizace však není standardně využíván vzhledem k nedostatečnému počtu a průměru lumenů katetru potřebnému pro rozsah intenzivní péče v bezprostředním peritransplantačním a potransplantačním období. Pro tuto péči je standardně využíván čtyřlumenný centrálně zaváděný centrální katetr (centrally inserted central catheter – CICC). PICC je ošetřován v „ambulantním“ režimu, což znamená, že převazy a proplachy jsou prováděny v intervalech 7–10 dnů.
VÝSLEDKY
V období od začátku října 2016 do konce října 2020 bylo na našem pracovišti implantováno 94 katetrů 79 nemocným s diagnózou AL. Jednalo se o 71 nemocných s akutní myeloidní leukemií (AML), vč. 6 s APL, a 8 nemocných s akutní lymfoblastickou leukemií (ALL); 41 žen a 38 mužů s věkovým průměrem 51 let (medián 54, rozmezí 18–78).
U 67 nemocných byl v průběhu léčby použit jeden katetr, u 9 nemocných 2 katetry a 3 nemocní potřebovali během léčby postupně 3 katetry. Šedesát osm nemocných bylo léčeno s kurativním záměrem, 11 bylo primárně léčeno paliativně. Průměrná doba používání jednoho katetru byla 156 dnů (medián 135, rozmezí 2–518). U kurativně léčených byl jeden katetr používán průměrně 165 dnů (medián 156, rozmezí 2–518), u primárně paliativně léčených byla průměrná doba použití jednoho katetru 107 dnů (medián 88, rozmezí 49–225).
U většiny nemocných byl PICC zaveden až po dosažení kompletní remise, a to bezprostředně před zahájením konsolidační terapie. Před zahájením indukční léčby byl implantován u všech 6 nemocných s APL, od února 2020 také 9 nově diagnostikovaným nemocným s AML a jednomu nemocnému s ALL.
Místo punkce bylo v 62 případech zvoleno ve střední třetině paže (v. brachialis / v. basilica), ve 29 případech pak byl katetr zaveden do v. axillaris. Ve 3 případech (u 2 nemocných) nebylo možné při rozsáhlých kožních změnách v rámci chronické extenzivní reakce štěpu proti hostiteli (graft versus host disease – GvHD) využít k zavedení PICC žádnou ze žil paže ani v. axillaris. Ze stejného důvodu nebylo technicky možné ani zavedení žilního portu. Oba nemocní však vyžadovali dlouhodobý centrální žilní vstup, proto byl zvolen alternativní přístup a PICC byl zaveden cestou v. jugularis s tunelizací podkožím na hrudník do subklavikulární oblasti (obr. 6). Životnost ani funkčnost katetru nebyla tímto alternativním umístěním narušena, první PICC byl používán déle než 6 měsíců (přesně 206 dnů) a poté byl nechtěně extrahován pacientkou, druhý je u téže nemocné zatím používán 92 dnů. Druhý nemocný má katetr takto zaveden téměř 4 měsíce (117 dnů) a je plně funkční.
Obr. 6. RTG hrudníku u pacienta po alternativní implantaci periferně zaváděný centrální katetr cestou levé v. jugularis s tunelizací podkožím na hrudník do subklavikulární oblasti, katetr pro zvýšení přehlednosti zvýrazněn červenou barvou, žlutě zvýrazněna pozice výstupu katetru z podkoží a umístění fi xačního systému. 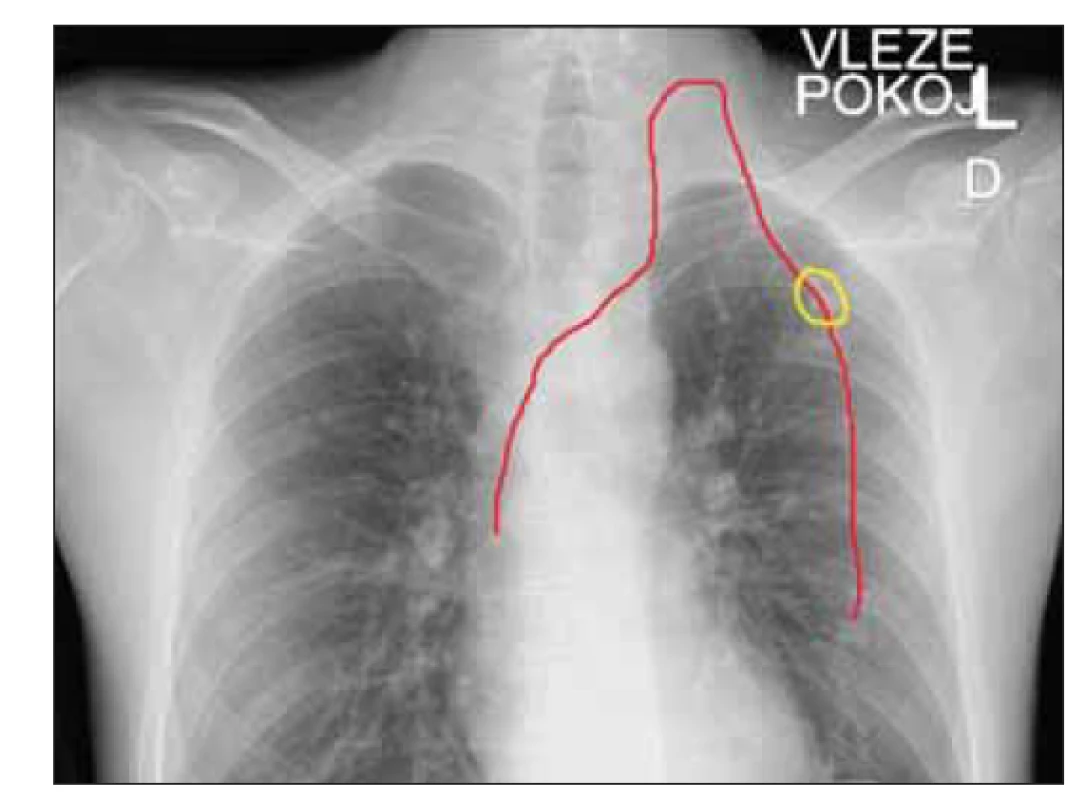
Nejčastěji byl nemocným implantován dvoulumenný PICC s průměrem 5 Fr (French) – v 61 případech (64,9 %), 29 katetrů (30,9 %) bylo jednolumenných s průměrem 4 Fr a ve 4 případech (4,2 %) diametr žíly umožňoval a stav pacienta vyžadoval zavedení třílumenného 6 Fr katetru. Diametr katetru byl vždy volen s ohledem na vnitřní průměr žíly (viz výše) a také účel využití. Pro potřeby paliativní a substituční léčby (zejména pro aplikace transfuzí erytrocytů) je podle našich zkušeností vhodnější jednolumenný 4 Fr katetr, naopak pro intenzivní chemoterapii katetr vícelumenný. Nepřekročitelnou limitací však vždy zůstává vnitřní průměr žíly využité k implantaci.
Celková doba používání PICC u nemocných s AL na našem pracovišti ke 30. listopadu 2020 byla 14 420 katetrodnů.
Extrakce katetru
Ke dni analýzy (30. listopadu 2020) bylo ukončeno používání 76 PICC. Nejčastějším důvodem extrakce katetru bylo ukončení léčby – 28 případů (36,8 %). Druhým nejčastějším důvodem k extrakci katetru byl zánět místa vstupu katetru vyhodnocený jako neřešitelný v případě ponechání katetru. Jednalo se o 4 případy, z toho v jednom šlo o zanedbání péče ze strany nemocné, která déle než měsíc záměrně nepřišla na plánovaný převaz katetru. Všechny příčiny extrakce jsou uvedeny v tabulce (tab. 1). Celkem 25 nemocných s PICC zemřelo, u žádného z nich však úmrtí nesouviselo se zavedeným katetrem, příčinou smrti byla většinou progrese základního onemocnění, případně komplikace protinádorové léčby. Jedna nemocná byla ztracena ze sledování a za datum ukončení používání PICC pro účely analýzy považujeme termín posledního kontaktu.
Tab. 1. Důvody extrakce PICC. 
CICC – centrálně zaváděný centrální katetr, GvHD – reakce štěpu vůči hostiteli, NS – nespecifi kované, PICC – periferně zaváděný centrální katetr Trombotické komplikace
V průběhu používání katetru se vyskytly symptomatické trombotické komplikace u 6 nemocných. U 3 z nich byla trombóza žíly se zavedeným PICC důvodem k následné extrakci katetru, u 3 byla tato komplikace úspěšně zvládnuta antikoagulační léčbou (s následnou rekanalizací) a PICC byl ponechán in situ. Dva z pacientů s žilní trombózou měli zavedený třílumenný 6 Fr PICC. Jednalo se o 2 ze 4 nemocných, u kterých byl ve sledovaném období implantován tento nejširší typ katetru.
Obturace katetru
Ke kompletní trombotické obturaci katetru, která nebyla řešitelná a byla důvodem k extrakci katetru, došlo ve 3 případech (po 55, 75 a 371 dnech používání). Parciální obturace, projevující se obvykle chybějícím žilním návratem či obtížnou aplikací do katetru je poměrně častá komplikace, která je ale obvykle jednoduše řešitelná lokální aplikací fibrinolytika (alteplasa 1 mg) na dobu 2 h do postiženého lumenu katetru, po které se funkčnost katetru obvykle zcela obnoví.
Infekční komplikace
U 3 nemocných byl katetr extrahován (po 83, 148 a 181 dnech používání) pro podezření na příčinnou souvislost zavedeného katetru se systémovou infekční komplikací (sepsí), u všech krátce po alogenní transplantaci. Jeden z těchto nemocných měl prokázanou systémovou kvasinkovou infekci. U žádného z těchto nemocných však nebyla souvislost infekce s katetrem následně potvrzena. Čtyři nemocní, u kterých byl katetr extrahován z důvodu zánětu v místě vstupu katetru, byli již zmíněni dříve.
Indikace implantace PICC – diagnózy
V celém období 49 měsíců byl PICC na HOK FN Olomouc zaveden 215 pacientům. Skupina 79 nemocných s AL tedy tvoří 36,7 % celého souboru. Stejně početná je skupina nemocných s různými subtypy lymfomů (79 pacientů), ze zbývajících 57 nemocných tvoří největší část 20 pacientů (9,3 %) s různými subtypy myelodysplastických syndromů, využití však PICC našel i u nemocných s chronickými leukemiemi, chronickými Ph negativními myeloproliferativními nemocemi, útlumy krvetvorby, imunitní trombocytopenií, systémovou mastocytózou a hemofagocytující lymfohistiocytózou.
Důvody „neimplantace” PICC u nemocných s AL
V uvedeném období 49 měsíců bylo na naší klinice pro diagnózu AL léčeno celkem 138 nemocných. PICC byl využit u 56 z 88 (64 %) léčených s kurativním záměrem a 11 z 50 (22 %) nemocných léčených primárně paliativně. Pouze jedna pacientka cíleně odmítla zavedení PICC katetru a preferovala opakované zavádění CICC. U zbývajících 31 nemocných indikovaných ve sledovaném období ke kurativní léčbě nebyl PICC využit z různý příčin. V první fázi uvedeného období během získávání prvních zkušeností nebylo užití PICC vůbec zvažováno u nemocných indikovaných primárně k intenzivní terapii s kurativním záměrem. U významné části nemocných bylo důvodem nedosažení remise onemocnění či kontraindikace implantace PICC při nevhodných lokálních anatomických poměrech, případně obava z potenciální nedostatečné funkční kapacity jednolumenného PICC u nemocných s předpokladem komplikovaného průběhu terapie a dostupnou žilou vhodnou pouze pro tento tenký typ katetru. Tato data však nebyla od počátku cíleně sledována, a proto není možné je detailně hodnotit.
Zkušenosti s katetry implantovanými před zahájením indukční chemoterapie
Ze 6 nemocných s APL, kterým byl PICC implantován již před zahájením indukční léčby, byl u prvních 2 tento katetr extrahován po 30, resp. 34 dnech od implantace při dosažení remise základního onemocnění z důvodu lokálního zánětu v místě vstupu katetru. Šlo v obou případech o nemocné, kterým byl PICC implantován bez podkožní tunelizace a relativně krátce po zahájení programu implantací kurativně léčeným nemocným (v roce 2017), kdy jsme k těmto katetrům přistupovali velmi obezřetně a i při minimálních známkách infekce je raději extrahovali. Oběma nemocným byl následně zaveden druhý PICC, který byl využíván po celou dobu konsolidační léčby. U dalších 4 nemocných s APL byl PICC využíván od zahájení indukce do ukončení intravenózní konsolidační léčby, v mediánu 173 (159–202) dnů, bez komplikací.
Během roku 2020 byl implantován PICC u 10 nově diagnostikovaných nemocných s AL před zahájením indukční chemoterapie. Jedna nemocná zemřela během indukční léčby na infekční komplikaci (nesouvisející s katetrem), všichni zbývající nemocní měli katetr stále zavedený a používaný i v termínu uzavření souboru k analýze, v mediánu 165 (32–281) dnů. Jedna z těchto nemocných prodělala během indukční chemoterapie trombózu žíly se zavedeným katetrem, která byla úspěšně léčena antikoagulační léčbou bez nutnosti extrakce katetru. U zbývajících nebyla zaznamenána žádná komplikace související s PICC.
Zkušenosti s katetry implantovanými v průběhu chemoterapie (před transplantací) a ponechanými in situ pro péči v potransplantačním období
Dosud byl tento postup použit u 14 nemocných. U 11 byl katetr zaveden před 1. konsolidační chemoterapií, po jednom pacientovi před indukcí, před 2. konsolidací a během přípravy k up-front provedené transplantaci. Doba od implantace PICC do transplantace byla v rozmezí 45–146 (medián 77) dnů, doba od transplantace do extrakce v rozmezí 35–280 (medián 174) dnů. Extrahováno bylo 6 katetrů, u 4 nemocných bylo důvodem extrakce ukončení léčby, u 2 podezření na infekci katetru (u jednoho febrilie nejasné etiologie, u druhého prokázaná systémová kvasinková infekce, ani u jednoho však nebyla souvislost infekce s katetrem jednoznačně prokázána). Čtyři nemocní s katetrem zemřeli. U 4 je PICC nadále využíván i v době úprav rukopisu po provedeném recenzním řízení. Celková doba používání 10 již „ukončených“ katetrů byla 232 dnů (medián; rozmezí 148–367).
DISKUZE
Centrální žilní katetry (central venous catheters – CVC) jsou nezbytnou součástí podpůrné péče o nemocné s celou řadou maligních onemocnění vč. AL. U těchto nemocných jsou v případě indikace intenzivní protinádorové terapie s kurativním záměrem k přístupu do centrální žíly obvykle opakovaně využívané krátkodobé CICC. Tyto jsou nepochybně mnoho let standardem této části podpůrné terapie. Jejich výhodami jsou dostupnost, rozšířenost, relativně jednoduché zavádění a odstraňování, možnost využití katetrů s více lumeny u prakticky všech nemocných a také nízká cena. Nevýhodou je poměrně krátký časový úsek, po který lze tento typ CVC bezpečně využívat (max. 3–4 týdny). To u nemocných AL, jejichž léčba trvá řadu měsíců, znamená nutnost opakovaných punkcí centrální žíly se všemi riziky (krvácení, poranění okolních struktur, pneumotorax, infekce apod.).
Počet kanylací žíly u nemocných vyžadujících dlouhodobou léčbu je možné snížit využitím některého z prostředků dlouhodobého žilního vstupu. K nim patří tunelizované CICC (např. Hickmanův katetr), implantabilní žilní porty a PICC, případně PICC-porty.
Tunelizované CICC nejsou v ČR v péči o dospělé hematoonkologické nemocné běžně využívány. Podle výsledků dotazníkového šetření v roce 2015 velká hematologická pracoviště v ČR, která se studie účastnila, využívala k přístupu do centrálního žilního systému u dospělých pacientů (bez specifikace diagnózy) převážně krátkodobé CICC, z dlouhodobých prostředků PICC a porty (v různém poměru lišícím se mezi pracovišti), tunelizované CICC žádné z dotazovaných pracovišť „dospělé“ hematologie, pouze pediatrická [3]. U nemocných s AL možnost použití tunelizovaných dlouhodobých CICC nepochybně výrazně omezuje relativně velká invazivita jak implantačního, tak i extrakčního výkonu u tohoto typu katetru. Využití implantabilních portů v této indikaci naráží na stejná omezení jako tunelizované dlouhodobé CICC – invazivita implantace/ extrakce u nemocných, kteří mají často koagulopatii, protrahovanou těžkou neutropenii či agranulocytózu znemožňující hojení rány po implantaci. Běžný žilní port má navíc pouze jeden lumen, což je pro intenzivní terapii (např. indukční chemoterapii) obvykle nedostačující.
PICC je jedním z dostupných prostředků střednědobého či dlouhodobého přístupu do centrální žíly. O jeho využití u nemocných s AL existuje jen omezené množství literárních údajů. V českém písemnictví toto téma dosud zpracováno nebylo. Autorům tohoto sdělení nejsou známá ani žádná doporučení, která by se týkala využití PICC u AL.
Jedna z nejstarších prací analyzujících využití PICC u AML byla publikována týmem hematologického pracoviště univerzitní nemocnice v Jeruzalémě [4]. Retrospektivně hodnotili využití PICC a komplikace s nimi spojené u 40 nemocných s AML v letech 1995–1998. Katetry byly využívány celkem 4 274 katetrodnů, průměrná doba použití jednoho katetru byla 82 dnů (medián 63). Vyskytlo se 5 komplikací během implantace, 14 mechanických komplikací, 12 případů flebitidy, 20 epizod infekce krevního řečiště. Celkem 17 katetrů bylo pro uvedené komplikace extrahováno. Autoři hodnotili PICC u AML jako žilní přístup s akceptovatelným rizikem komplikací.
Retrospektivní analýza velkého souboru (663 pacientů s AL) ze 3 kanadských pracovišť zaměřená na výskyt trombóz souvisejících s katetrem (catheter-related thrombosis – CRT) publikovaná roku 2016 vedla ke zjištění, že výskyt CRT byl v tomto souboru 2,5× vyšší u PICC než u CICC [5].
V roce 2017 skupina taiwanských autorů porovnávala využití PICC a periferních i.v. kanyl u 89 pacientů podstupujících indukční léčbu AML. Nezjistili významný rozdíl ve výskytu bakteriemie, zavedený PICC snížil počet punkcí žíly pro odběry krve. PICC byl hodnocen jako bezpečný centrální žilní vstup u pacientů s AML [6].
V roce 2019 byla publikována práce italských autorů, porovnávající PICC a CICC ve skupině 93 nemocných podstupujících indukční léčbu AML. Šlo o monocentrickou (univerzitní pracoviště v Neapoli) prospektivní randomizovanou studii, hodnotící výskyt komplikací souvisejících s žilním katetrem. Výsledkem bylo zjištění, že PICC je bezpečnější než CICC, se 4x nižším rizikem infekčních/ trombotických komplikací [7]. Autoři na základě výsledků doporučili, aby se PICC stal novým preferovaným typem centrálního žilního vstupu pro nemocné s AML.
Výše uvedené údaje ukazují, že použití PICC u nemocných s AL je dosud nedostatečně analyzované a že na základě dostupných dat nelze formulovat jednoznačná doporučení. Validita výsledků uvedených studií je limitována několika faktory. Většinou jde o retrospektivní analýzy, ve kterých často chybí podstatné informace (mj. o dodržování striktních obecných doporučení při implantaci PICC, např. poměru průměru katetru a žíly). Výsledky jsou pak přinejmenším kontroverzní a nelze je vždy považovat za zcela validní.
Retrospektivní a z tohoto pohledu zatížena chybou je i naše analýza. Hodnocené období zahrnuje i „pilotní“ část, kdy jsme získávali první praktické zkušenosti a neměli k dispozici kompletní technické vybavení. I přesto nás postupně získávané praktické klinické zkušenosti vedly k závěru, že by nebylo správné nekriticky vycházet z publikovaných dat a použití PICC u AL primárně odmítnout. Domníváme se, že výsledky naší analýzy správnost tohoto rozhodnutí podporují.
Použití PICC u nemocných AL přináší některé zásadní výhody při srovnání s krátkodobými CICC. Jejich implantace je pro nemocného šetrnější, dosud jsme nezaznamenali žádné závažné krvácení či jinou závažnou komplikaci po implantaci, a to ani u nemocných s aktivní APL. Katetr je „trvanlivější“, průměrná doba bezpečného využití jednoho katetru je 5 měsíců (a maximální 17 měsíců), nezřídka je jeden katetr využíván po celou dobu léčby nemocného. Velmi jednoduchá je obvykle i extrakce katetru, dosud jsme se nesetkali s komplikacemi, které při extrakci mohou u katetrů zavedených řadu měsíců nastat.
Přítomny jsou samozřejmě i nevýhody. Mezi ně patří zejména nutnost adekvátní péče ideálně v režii vlastního školeného a zkušeného týmu. Dále pak nezbytnost velmi dobré spolupráce pacienta, limitace individuálními anatomickými předpoklady a obvykle možnost zavedení pouze jedno - či dvoulumenného katetru, což může být pro účely intenzivní péče nedostačující. Je nezbytné zdůraznit základní a nepřekročitelné pravidlo o maximálním použitelném diametru zaváděného katetru – jaký je vnitřní průměr žíly, do které je katetr zaveden, taková je maximální zevní šíře katetru v jednotkách French (tedy katetr 5 Fr lze zavést do žíly o minimálním vnitřním průměru 5 mm). Toto pravidlo je klíčovou součástí obecných doporučených postupů při zavádění těchto žilních katetrů a jeho dodržování má nesporně zásadní roli v prevenci trombotických komplikací.
Počet zaznamenaných komplikací považujeme za akceptovatelný. Šest trombotických komplikací znamená 6,3 % z celkového počtu katetrů a 0,42 na 1 000 katetrodnů. Obdobné výsledky (6,5 % a 0,52/ 1 000) popsala kanadská skupina u CICC, které byly podle této studie zatíženy významně menším výskytem CRT. Dva ze 6 případů CRT v našem souboru vznikly u 2 ze 4 nemocných se zavedeným nejširším typem katetru (třílumenný, 6 Fr), což i přes možnou chybu malých čísel ukazuje na významný vliv poměru šíře katetru a žíly. Celkově nízký výskyt CRT může souviset s tím, že na rozdíl od obecných doporučení, která nedoporučují rutinní používání antikoagulační profylaxe [1], podáváme paušální profylaxi nízkomolekulárním heparinem během celé indukční léčby a také krátce (2–3 dny) po implantaci katetru i v jiných fázích léčby. Nezaznamenali jsme žádný případ bakteriemie prokazatelně související s katetrem, což je však nejspíše ovlivněno nízkým počtem nemocných, kteří měli PICC zaveden již před indukcí, která patří k nejrizikovějším částem léčby vč. rizika infekčních komplikací. Obdobně jsme zaznamenali jen minimální výskyt infekcí, které by mohly souviset s katetrem u nemocných, kterým byl PICC implantován před transplantací a ponechán pro účely následné péče, přestože tyto katetry byly ponechány in situ po dobu téměř 8 měsíců (medián).
Typ a frekvence dalších komplikací (tab. 1) také nepovažujeme za limitující pro pokračování programu PICC u AL.
Prozatím malý počet nemocných, kterým byl PICC implantován již před zahájením indukční léčby, a také relativně krátká doba jejich sledování neumožňují validní hodnocení využitelnosti a rizik tohoto způsobu zajištění žilního vstupu. Nicméně dosavadní zkušenosti nám umožňují tento postup aplikovat i u všech nově diagnostikovaných nemocných a s časovým odstupem provést analýzu cílenou na tuto skupinu.
Zajištění implantací a ošetřování katetrů vlastním týmem pracoviště přináší nesporné výhody pro pacienty – možnost zavádění prakticky kdykoli během pracovní doby, v akutních případech (komplikace, nově diagnóza APL) dostupnost týmu v režimu 24/ 7. Současně mnohaleté (> 20 let) vlastní zkušenosti s implantací a využitím žilních portů umožňují optimalizaci volby dlouhodobého žilního vstupu u všech nemocných.
ZÁVĚR
Podle našeho názoru je použití PICC u nemocných s AL vhodnou a bezpečnou alternativou k CICC při potřebě zajištění centrálního žilního vstupu.
PODÍL AUTORŮ NA PŘÍPRAVĚ RUKOPISU
TS – hlavní autor
MČ, LV, PR, VH, PH, KK, PK, KK, SU, HV, MV, JV, ML, TP – spoluautor, revize rukopisu
PODĚKOVÁNÍ
Děkujeme všem členům celého týmu HOK, kteří se podílejí na péči o naše nemocné. Bez jejich aktivní spolupráce by nebylo možné program dlouhodobých žilních vstupů realizovat.
Tato práce byla vypracována s podporou grantů IGA_LF_2020_002 a MZ ČR – RVO (FNOL, 00098892).
PROHLÁŠENÍ O KONFLIKTU ZÁJMŮ
Autor práce prohlašuje, že v souvislosti s tématem, vznikem a publikací tohoto článku není ve střetu zájmů a vznik ani publikace článku nebyly podpořeny žádnou farmaceutickou firmou. Toto prohlášení se týká i všech spoluautorů.
Do redakce doručeno dne 8. 12. 2020.
Přijato po recenzi dne 17. 2. 2021.
doc. MU Dr. Tomáš Szotkowski, Ph.D.
Hemato-onkologická klinika
FN Olomouc
I. P. Pavlova 6
779 00 Olomouc
e-mail: tomas.szotkowski@fnol.cz
Zdroje
1. Maňásek V, Charvát J. Periferní centrální žilní katétry. In Charvát J a kol. Žilní vstupy. 1. vyd. Praha, Grada Publishing, 2016;100–121.
2. Maňásek V, Soumarová R, Kociánová I, Maňásková M. Žilní vstupy v onkologii. Klin Onkol. 2012;25(1):9–16.
3. Kabut T, Weinbergerová B, Kocmanová I, et al. Použití a infekce centrálních venózních katetrů u hematologických pacientů: situace v České republice a na Slovensku a doporučení v jejich prevenci a diagnostice. Transfuze Hematol Dnes. 2018;24(1):27–36.
4. Strahilevitz J, Lossos IS, Verstandig A, Sasson T, Kori Y, Gillis S. Vascular access via peripherally inserted central venous catheters (PICCs): experience in 40 patients with acute myeloid leukemia at a single institute. Leuk Lymphoma. 2001;40(3–4):365–371.
5. Refaei M, Fernandes B, Brandwein J, Goodyear MD, Pokhrel A, Wu C. Incidence of catheter-related thrombosis in acute leukemia patients: a comparative, retrospective study of the safety of peripherally inserted vs. centrally inserted central venous catheters. Ann Hematol. 2016;95 : 2057–2064.
6. Chen MH, Hwang WL, Chang KH, Chiang LCJ, Teng CLJ. Application of peripherally inserted central catheter in acute myeloid leukaemia patients undergoing induction chemotherapy. Eur J Cancer Care. 2017;26(6):e12627.
7. Picardi M, Pepa RD, Cerchione C, et al. A frontline approach with peripherally inserted versus centrally inserted central venous catheters for remission induction chemotherapy phase of acute myeloid leukemia: a randomized comparison. Clin Lymphoma Myeloma Leuk. 2019;19(4):e184–e194.
Štítky
Hematologie a transfuzní lékařství Interní lékařství Onkologie
Článek vyšel v časopiseTransfuze a hematologie dnes
Nejčtenější tento týden
2021 Číslo 2- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Ibrance® – nová šance pro pacientky s HR+/HER2– karcinomem prsu
-
Všechny články tohoto čísla
- Změny v imunitním systému u neléčených nemocných s chronickou lymfocytární leukemií – část 1: specifická imunita
- Mukormykózy – přehled literatury doplněný kazuistikou
- Periferně zaváděný centrální katetr je bezpečným prostředkem zajišťujícím dlouhodobý centrální žilní přístup u nemocných s akutní leukemií – zkušenosti jednoho centra
- Prevence poškození plic způsobeného transfuzí (TRALI) – výběr dárců pro přípravu plazmy pro klinické použití
- Obinutuzumab v léčbě pacientky s Waldenströmovou makroglobulinémií netolerující rituximab – popis případu
- Úskalí léčby chronické myeloidní leukemie dasatinibem – plicní arteriální hypertenze jako vzácná komplikace
- Konsenzuální doporučení Českého národního hemofilického programu (ČNHP) pro diagnostiku a léčbu pacientů s vrozenou hemofilií a s inhibitorem FVIII/ FIX
- 16. pracovní dny v transfuzním lékařství a 11. národní aferetický den
- Výroba a použití rekonvalescentní plazmy pro léčbu onemocnění COVID-19 v ČR – stručná informace.
- Prof. MUDr. Dagmar Pospíšilová, Ph.D. – laudace k životnímu jubileu
- Jubileum MUDr. Jany Markové
- Zesnula MUDr. Klára Bílá, která zasvětila celý svůj profesní život transfuznímu lékařství a transfuzní stanici v Brně
- Transfuze a hematologie dnes
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Prevence poškození plic způsobeného transfuzí (TRALI) – výběr dárců pro přípravu plazmy pro klinické použití
- Periferně zaváděný centrální katetr je bezpečným prostředkem zajišťujícím dlouhodobý centrální žilní přístup u nemocných s akutní leukemií – zkušenosti jednoho centra
- Mukormykózy – přehled literatury doplněný kazuistikou
- Prof. MUDr. Dagmar Pospíšilová, Ph.D. – laudace k životnímu jubileu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



