-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Diagnosticko-terapeutické postupy u penetrujících poranění
Autoři: J. Matek
Působiště autorů: I. chirurgická klinika I. LF UK a VFN Praha, přednosta: Prof. MUDr. Z. Krška, CSc.
Vyšlo v časopise: Rozhl. Chir., 2013, roč. 92, č. 6, s. 340-345.
Kategorie: Postgraduální vzdělávání
ÚVOD
Úrazy jsou v současnosti celosvětovým zdravotnickým problémem. Ve vyspělých zemích představují nejčastější příčinu úmrtí u lidí ve věku od 1 roku do 45 let a jsou třetí nejčastější příčinou úmrtí bez ohledu na věk postiženého [1]. Počet poúrazových úmrtí nicméně není zcela vyhovujícím ukazatelem závažnosti problému, protože většina zraněných pacientů přežívá. Velké procento přeživších si však odnáší následky, které bývají zdrojem dlouhodobé pracovní neschopnosti nebo dokonce invalidity.
Mezi nejzávažnější a relativně časté úrazy, zatížené vysokou morbiditou a letalitou, patří penetrující poranění. Penetrující poranění jsou taková, která pronikají do tělesných dutin a orgánů. Jedná se o soubor relativně častých a velice závažných poranění. Nezřídka jsou komplikována poraněním orgánů a/nebo vnitřním krvácením, které může být masivní a život ohrožující. Smrtnost pronikajících poranění závisí nejen na lokalizaci rány, typu zraňujícího předmětu (nůž, projektil) a přidruženém poranění orgánů, ale také na rychlé diagnostice a včasné adekvátní léčbě. Následující text věnovaný penetrujícím poraněním neprobírá detailně všechny chorobné stavy, diagnostické a terapeutické možnosti. Představuje ale jakýsi ucelený pohled na problematiku, a může tudíž být rychlým orientačním diagnosticko-terapeutickým vodítkem.
Metodika
Úvodní diagnosticko-terapeutický postup
V průběhu sedmdesátých let dvacátého století vyvinula Americká traumatologická společnost Advanced Trauma Life Support (ATLS) protokol, který je založen na předpokladu, že vhodná a včasná léčebně-diagnostická opatření mohou výrazně zlepšit prognózu vážně zraněných pacientů. ATLS poskytuje strukturovaný přístup k nemocnému s traumatem a zdůrazňuje význam „zlaté hodiny“, která představuje pouze velice krátký poúrazový časový interval, v němž může být zachráněn život těžce zraněného pacienta. Jednotlivé úkony ATLS protokolu jsou seřazeny abecedně za sebou (ABCDE), nicméně ve skutečnosti často postupují současně jako systematický vyšetřovací postup spojený s resuscitační péčí. V rámci každého bodu ATLS protokolu se musí vyšetřující lékař vždy zaměřit především na život ohrožující stavy (viz klíčové body) a tyto rychle a účinně vyřešit ještě před provedením dalších vyšetření!
1. (A) – Airways and cervical spine control (dýchací cesty a ochrana krční páteře)
Klíčové body - obstrukce dýchacích
- poranění dýchacích cest
Zajištění a udržení průchodnosti dýchacích cest je první prioritou. Bez dokonalého zajištění volných dýchacích cest nemůže být zajištěna adekvátní plicní ventilace ani účinně obnoven krevní oběh. Existuje-li současně podezření na poranění krční páteře, musí být tato znehybněna, dokud není poranění zcela vyloučeno. Přestože krční páteř bývá častěji postižena u tupých poranění, může být poraněna i při penetrujícím traumatu zejména tehdy, jedná-li se o poranění latero-laterální či dorso-ventrální.
Obecně lze říci, že eupnoičtí nemocní s normálním hlasem, kteří jsou při plném vědomí, nevyžadují zajištění dýchacích cest. Výjimku tvoří pacienti s pronikajícím poraněním krku a rychle narůstajícím nebo pulzujícím hematomem. V těchto případech by měla být volena včasná intubace před prokazatelným rozvojem útlaku dýchacích cest.
Pacienti mající abnormální hlas, abnormální dýchání (lapavé dýchání, tachypnoe, stridor) nebo porušené vědomí, vyžadují další vyšetření dýchacích cest. Nejčastější indikací k intubaci je přítomnost poruchy vědomí. Nezdaří-li se z nějaké příčiny intubace (rozsáhlé poranění obličeje, poranění krční páteře apod.), je indikována koniotomie či tracheostomie.
2. B – Breathing and ventilation (dýchání)
Klíčové body - tenzní pneumotorax
- otevřený pneumothorax
- nestabilní hrudní stěna (flail chest)
Jakmile je bezpečně zajištěna průchodnost dýchacích cest, musí být odpovídajícím způsobem zajištěna i plicní ventilace a oxygenace krve. Všem vážně zraněným pacientům by měl být podáván kyslík za kontinuálního měření saturace hemoglobinu pulzním oxymetrem.
Při tenzním pneumotoraxu se otvor v hrudní stěně či v plíci chová jako jednosměrný ventil, kdy se při každém vdechu nasává vzduch do pohrudniční dutiny, kde se hromadí za postupného narůstání intrapleurálního tlaku. Tím dochází k přetlačování struktur mediastina na zdravou stranu, což omezuje ventilaci zdravé plíce a působí rotaci srdce kolem pomyslné osy spojující horní a dolní dutou žílu. S narůstající respirační insuficiencí tak dochází i k snižování žilního návratu a finálně k oběhovému selhání (obstrukční šok). Učinění diagnózy tenzního pneumothoraxu vyplývá z respirační tísně a hypotenze v kombinaci s některým z následujících fyzikálních příznaků u pacientů s traumatem hrudníku: deviace trachey směrem od postižené strany, oslabené dýchací šelesty na postižené straně, podkožní emfyzém na postižené straně. Řešením je zavedení silné jehly či katétru do pleurální dutiny ve II. mezižebří medioklavikulárně. Alternativou je založení hrudní drenáže, je-li rychle k dispozici hrudní drén.
K otevřenému pneumothoraxu dochází v případech, kdy vzniká otevřená komunikace mezi pleurální dutinou a atmosférou (např. u velkorážních střelných poranění). Plíce kolabuje, je snížena ventilační kapacita a dochází k projevům dechové tísně, k hypotenzi a finálně kardiorespiračnímu selhání. V případech, kdy otvor v hrudní stěně svým průměrem převyšuje průměr trachey, je při každém nádechu nasáván vzduch do hrudní dutiny přednostně tímto otvorem (cesta menšího odporu), což dále zhoršuje ventilaci a prohlubuje dechovou tíseň. Otvor v hrudní stěně je nutné uzavřít poloprodyšným obvazem, který zamezí nasávání vzduchu při nádechu, ale umožní jeho únik při výdechu. Při současném poranění plíce může neprodyšný obvaz zapříčinit vytvoření tenzního pneumothoraxu. Pohrudniční dutinu je nutné drénovat s drénem vyvedeným mimo ránu, a to ještě před definitivním ošetřením hrudní stěny, jinak opět hrozí rozvoj tenzního pneumotoraxu!
Nestabilita hrudní stěny vzniká při zlomení tří a více sousedních žeber vždy minimálně na dvou místech (dvířková zlomenina). Do „plovoucího“ segmentu mohou být zavzaty i chrupavčité části žeber nebo část sterna. Při tomto typu poranění hrudníku dochází k paradoxnímu pohybu hrudní stěny. Při nádechu vylomený segment vpadává, při výdechu se naopak vyklenuje. Tento jev snižuje ventilaci plíce na postižené straně a bolest provázející zvýšené dechové úsilí ještě dále omezuje dýchací exkurze hrudní stěny. Přidružená kontuze plíce na postižené straně bývá téměř pravidlem a často progreduje během prvních 12–24 hodin. Progredující dechová tíseň je indikací k intubaci a umělé plicní ventilaci. V současnosti je upřednostňována operační stabilizace postiženého segmentu hrudní stěny před „pneumatickou dlahou“. Dvířkové zlomeniny se vyskytují téměř výhradně při tupém poranění hrudníku.
3. C - Circulation and hemorrhage (oběh a krvácení)
Klíčové body - masivní hemothorax
- masivní hemoperitoneum
- srdeční tamponáda
- nestabilní zlomeniny pánve
- masivní zevní krvácení
Se zabezpečením dýchacích cest a ventilace jde ruku v ruce zabezpečení oběhu. Absolutní prioritu má zástava masivního krvácení, ať už se jedná o krvácení zevní nebo vnitřní. Není-li masivní krvácení včas a adekvátně ošetřeno, postrádají ostatní kroky v rámci ATLS protokolu smysl. Obecně platí, že systolický krevní tlak (STK) musí mít hodnotu minimálně 60 mmHg pro hmatný pulz na a. carotis, 70 mmHg pro a. femoralis a 80 mmHg pro a. radialis. Jakákoliv epizoda hypotenze je definována jako STK <90 mmHg a předpokládá se, že pokles tlaku je způsoben krvácením, dokud se neprokáže opak. Je nutné cíleně pátrat po masivním zevním krvácení, hemothoraxu, hemoperitoneu, srdeční tamponádě a nestabilních zlomeninách pánve. Krevní tlak a pulz by měly být měřeny minimálně každých 5 minut u pacientů s významnou ztrátou krve (nad 15 % cirkulujícího objemu). Hemodynamická nestabilita či šok jsou indikací k invazivnímu měření krevního tlaku na a. radialis či a. femoralis.
Přístup do žilního řečiště by měl být zajištěn minimálně dvěma silnými a krátkými periferními žilními katétry 16–14G nebo trojcestným centrálním žilním katétrem. Samozřejmostí by měl být odběr krve k provedení základních hematologických, biochemických a předtransfuzních vyšetření. Tekutinová resuscitace začíná s 2000 ml Ringerova roztoku pro dospělého a 20–40 ml/kg tělesné hmotnosti u dítěte. Odpověď na léčbu lze monitorovat podle krevního tlaku a diurézy. Není-li odpověď nebo je přítomna jen přechodná odezva, pacient je hemodynamicky nestabilní a krvácení s nejvyšší pravděpodobností pokračuje.
Zevní krvácení lze v drtivé většině případů zastavit nebo alespoň výrazně omezit pomocí komprese rány. V případě hlubokých ran nebo v nepříznivých anatomických lokalitách (krk, horní hrudní apertura, tříslo) kompresí prstem přímo v ráně. Dále je nutno pátrat po vnitřním krvácení a nestabilitě pánve. Měl by být rychle pořízen rentgenový snímek hrudníku (přehledný snímek) a pánve. Dále by mělo být provedeno rychlé orientanční USG vyšetření břicha k vyloučení masivního hemoperitonea (FAST – Focused Abdominal Sonography for Trauma) [2,3].
Masivní hemothorax je definován jako přítomnost minimálně 1500 ml krve v pleurální dutině, u pediatrických pacientů 1/3 cirkulujícího objemu vypočteného z hmotnosti pacienta. Při podezření na hemothorax by měl být co nejdříve zaveden silný hrudní drén (32F a více). U penetrujících poranění bývá nezřídka poraněna plíce nebo cévy v plicním hilu.
Srdeční tamponáda se vyskytuje nejčastěji po penetrujícím poranění hrudníku a může být způsobena již objemem 80–100 ml krve v perikardiální dutině. Tlak krve hromadící se v perikardu zhoršuje srdeční výdej a způsobuje proarytmogenní subendokardiální ischemii. Hrozí akutní srdeční selhání. Klinicky se vyskytuje klasická Beckova trias – dilatované krční žily, pokles arteriálního tlaku a tlumené srdceční ozvy. U poraněného a hypovolemického pacienta často nedilatují krční žíly a kvůli často se vyskytujícímu okolnímu hluku nejsou dobře slyšitelné srdeční ozvy. Z tohoto důvodu je vhodné v rámci screeningového USG vyšetření vyloučit i hemoperikard [3]. Je-li hemoperikard potvrzen, rychlá punkce vede úspěšně k dekompresi zhruba v 80 % případů. Ve zbylých případech je krev v osrdečníku sražena a indikována je urgentní sternotomie. Stejně tak v případech nemocných se srdeční tamponádou a hypotenzí, kdy STK klesne pod 70 mmHg.
Nestabilní zlomeniny pánve, pokud nejsou vedoucím a nejzávažnějším poraněním, je nutno řešit v rámci damage control surgery naložením pánevní svorky.
4. D – Disability and drugs (neurologické postižení a drogy)
Klíčové body - neurogenní šok
- poranění páteře (zejména krční)
- intoxikace alkoholem či jinými drogami
Dalším krokem je rychlé vyšetření Glasgow Coma Scale (GCS) za účelem určení přítomnosti a závažnosti neurologického poškození při poranění hlavy. Hodnotí se otvírání očí, nejlepší slovní odpověď a nejlepší motorická odpověď. Skóre slouží nejen k diagnostice závažnosti poranění hlavy (15–13 lehké, 12–9 střední, 8–3 těžké), ale rovněž slouží jako prognostické vodítko. Důležitá je vědomost, že výsledná hodnota skóre může být významně modifikována přidruženými poraněními (parézy končetin, dysartrie při poranění obličeje, výrazný otok víček apod.) či intoxikací (kvalitativní či kvantitativní poruchy vědomí).
5. E – Exposure (kompletní vysvlečení pacienta)
Klíčové body – závažná poranění končetin
Posledním krokem prvotního vyšetření je kompletní vysvlečení nemocného a rychlé (nikoli však nedůsledné) dovyšetření celého těla včetně končetin, zad a perinea. Prioritou by mělo být odhalení poranění ohrožující vitalitu končetin, provizorní stabilizace zlomenin dlouhých kostí apod. Po provedení prvotního vyšetření (ABCDE) a vyloučení život ohrožujícího traumatu by vždy mělo následovat kompletní celotělové fyzikální vyšetření!
Diagnosticko-terapeutický postup u specifických poranění
1. Penetrující poranění krku
Pronikající poranění krku nepatří do popředí zájmu všeobecných chirurgů a traumatologů a přece se s těmito poraněními mohou setkat, především u sdružených poranění a polytraumat. Tento druh poranění často představuje bezprostřední ohrožení života, jelikož krk obsahuje velké množství nechráněných životně důležitých struktur vyskytujících se v poměrně malém objemu tkáně. Rychlá a přesná diagnostika je žádoucí, jelikož často dochází k poranění velkých cév nebo dýchacích cest. K penetrujícím ranám krku řadíme takové, které pronikají pod musculus platysma.
V prvé řadě je třeba provést prvotní vyšetření a zhodnotit stav vitálních funkcí (ABCDE). GCS je nutné hodnotit opakovaně, zejména u poranění velkých cév, kdy hrozí ischemie mozku. Hemodynamická nestabilita či šokový stav jsou jednoznačnou indikací k urgentní operační revizi.
Hemodynamicky stabilní pacienty dále dělíme na symptomatické a asymptomatické. Osud těchto nemocných se dále odvíjí od doprovodných příznaků (Tab. 1) a anatomické lokalizace poranění (krk je rozdělen do tří zón, viz Obr. 1). Zóna I se nachází mezi klíční kostí a prsténčitou chrupavkou, zóna II mezi prsténčitou chrupavkou a úhlem dolní čelisti a zóna III se nachází mezi úhlem dolní čelisti a bazí lební. Symptomatičtí nemocní s poraněním v zóně II jsou indikováni k neodkladné operační revizi (často se jedná o poranění laryngu nebo a. carotis). Vzhledem k poměrně složitému přístupu k poraněným krčním strukturám je žádoucí precizní dovyšetření symptomatických pacientů s poraněním v zóně I a III (viz Obr. 2). CT krku a hrudníku s intravenózně podaným kontrastem lokalizuje poranění, určí orientačně jeho závažnost a zhodnotí riziko poranění struktur blízkých rannému kanálu [4]. Na základě toho pak mohou být indikována další vyšetření (angiografie nebo CT angiografie, ezofagoskopie či polykací akt, bronchoskopie, ORL k vyloučení poranění faryngu apod.). Angiografické vyšetření bývá přínosné u zranění v zóně III, kdy může být zobrazena a selektivně embolizována krvácející céva. Operační revize je indikována u transcervikálních střelných poranění, pokračujícího krvácení nebo v závislosti na nálezu při výše uvedených doplňkových vyšetřeních.
Tab. 1. Příznaky poranění krčních orgánových struktur 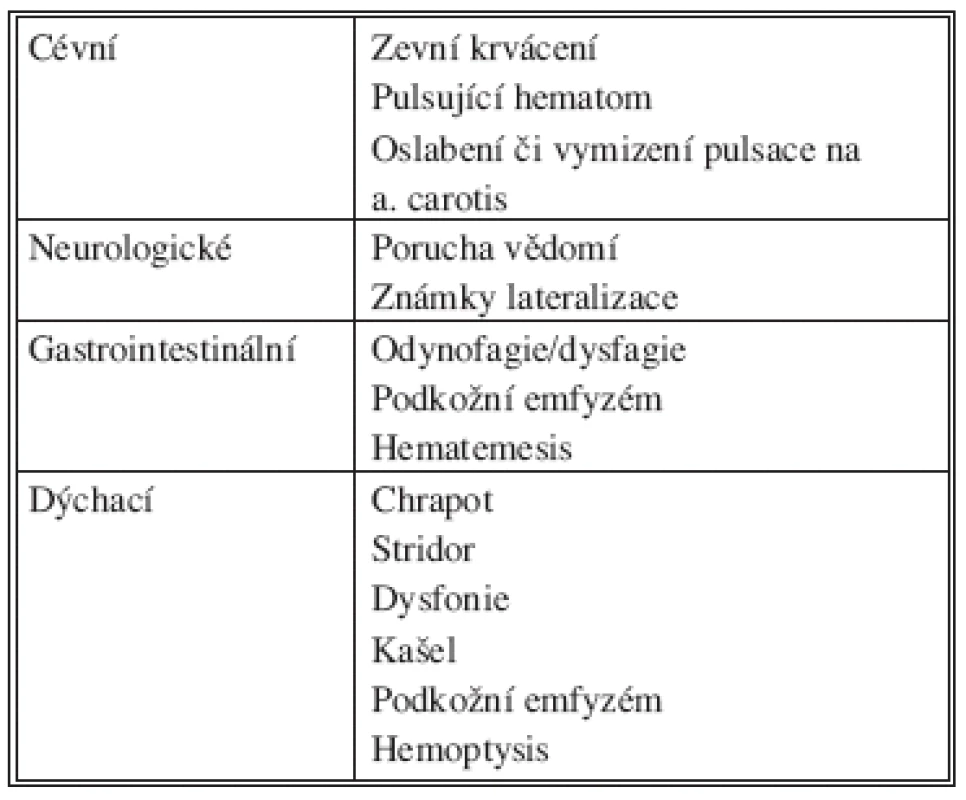
Obr. 1. Rozdělení krční oblasti do tří zón 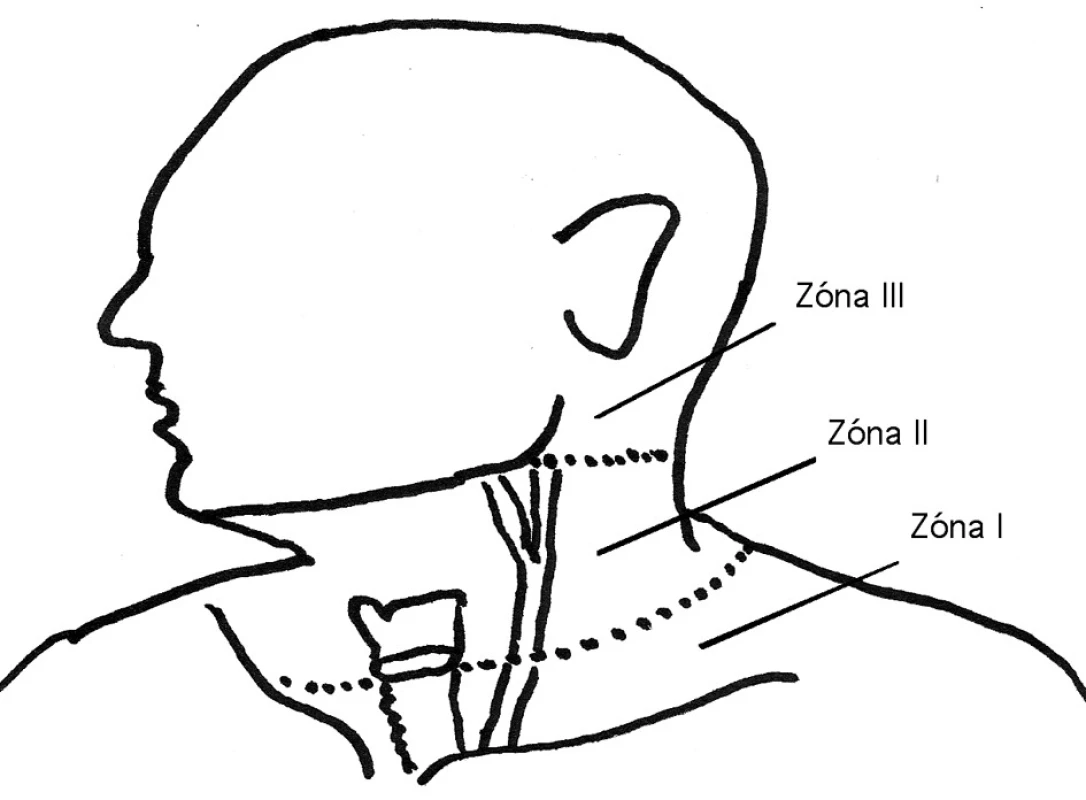
Obr. 2. Diagnosticko-terapeutický algoritmus penetrujících poranění krku 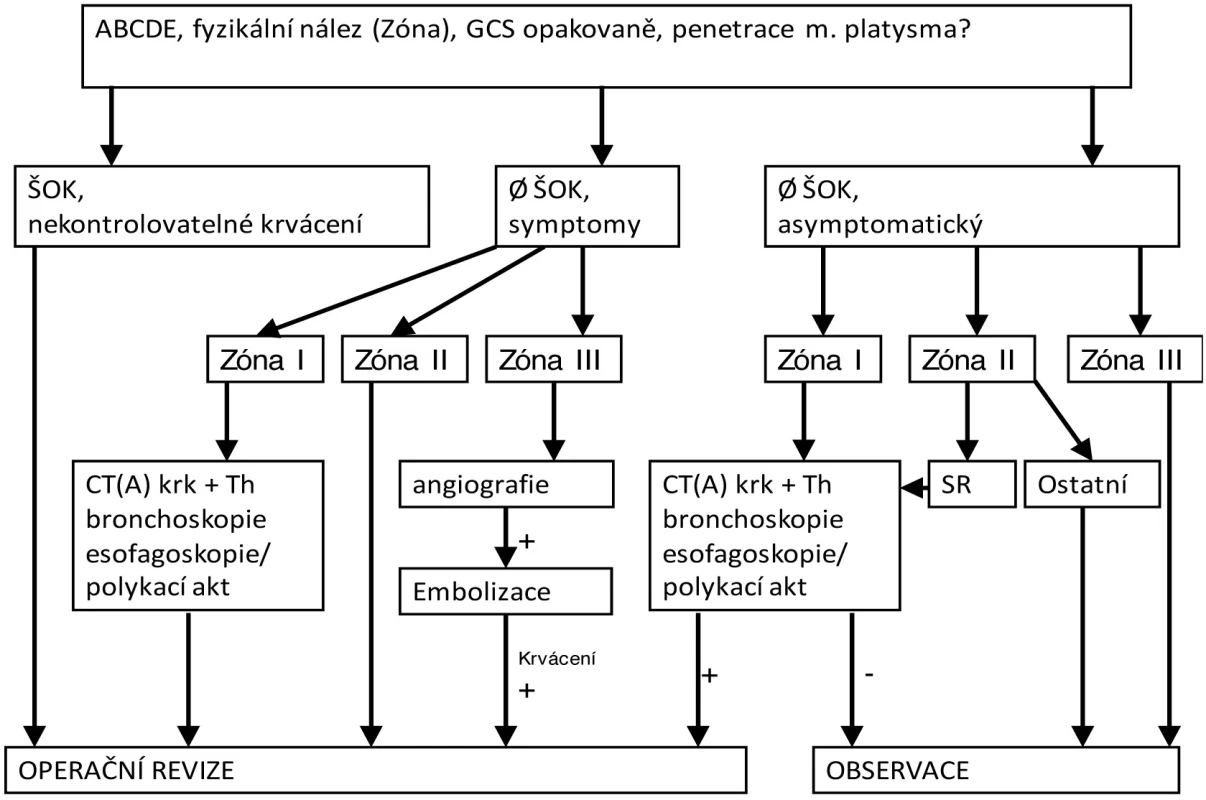
Asymptomatičtí pacienti s poraněním v zóně III jsou indikováni k observaci na 24–48 hodin. Stejný postup lze zvolit u bodných poranění v zóně II, přestože některá pracoviště preferují operační revizi jako prevenci pozdějších život ohrožujících komplikací. V současnosti jsou oba přístupy považovány za rovnocenné [5]. Střelná poranění (Obr. 2) v zóně II a jakékoli penetrující poranění v zóně I u asymptomatických nemocných jsou indikovány k dovyšetření pomocí CT. V závislosti na výsledku CT vyšetření pak mohou následovat další upřesňující vyšetření podobně jako u symptomatických poraněných. Další operační indikace závisejí na výsledcích provedených doplňujících vyšetření. Všechny zástřely by měly být operačně zrevidovány po předchozím pečlivém vyšetření. Ostatní nemocné je vhodné observovat 24–48 hodin.
2. Penetrující poranění hrudníku
Viz článek Algoritmus ošetření balistických poranění dutinových – poranění hrudní dutiny (autoři MUDr. Stanislav Trča, Ph.D., MUDr. Jan Matek, prof. MUDr. Zdeněk Krška, CSc.).
3. Penetrující poranění dutiny břišní
Viz stejnojmenný článek (autor prof. MUDr. Zdeněk Krška, CSc.).
4. Bodná a střelná poranění končetin
Jedná se o poměrně časté úrazy. Vyskytují se buď izolovaně, nebo jako součást sdružených poranění či polytraumat. Většinou se nejedná o přímo život ohrožující poranění s výjimkou poranění velkých končetinových cév. Jedná se především o tepny od loketní a podkolenní jamky proximálně. Tyto úrazy nemocného ohrožují závažným krvácením, které může být exsangvinační. V dalších případech není ohrožen život pacienta přímo, ale v ohrožení se ocitá akutní ischemií postižená končetina. Podobně jako u penetrujícího poranění v jiných lokalitách, i zde hraje významnou roli dobře provedené prvotní vyšetření (ABCDE).
Hemodynamicky nestabilní krvácející pacienti jsou indikováni k urgentní exploraci rány a ošetření krvácející cévy. V případě, že rána nekrvácí a nejsou klinické známky poranění končetinové cévy (viz Tab. 2), je třeba rychle pátrat po jiných příčinách hemodynamické nestability (např. penetrující břišní poranění u ran v tříslech nebo poranění v jiných anatomických lokalitách, než jsou končetiny).
Tab. 2. Příznaky poranění velkých končetinových tepen 
Hemodynamicky stabilní nemocné dále dělíme na symptomatické a asymptomatické. Asymptomatiční pacienti podstoupí ošetření rány s odstraněním eventuálních cizích těles (střepiny, projektily) a mohou být buď propuštěni do ambulantní péče, nebo lze individuálně zvážit krátkodobou observaci (např. riziko kompartment syndromu).
U symptomatických nemocných (viz Obr. 3) se dále postupuje podle klinických příznaků. Přítomnost minimálně jednoho závažného příznaku je indikací k operační revizi. Operační možnosti zahrnují revaskularizaci, amputaci nebo fasciotomii u hrozícího či rozvinutého kompartment syndromu. Revaskularizaci by měl provést specialista na cévní chirurgii. Provizorně lze reperfuze dosáhnout překlenutím defektu pomocí plastikové hadičky vsunuté do lumen cévy a zajištěné podvazem. Jako definitivní ošetření je obecně preferována sutura poraněné cévy u drobných příčných nástěnných poranění. Podélná poranění často vyžadují plastiku pomocí cévní záplaty. U rozsáhlejších poranění je vhodná resekce postiženého úseku a náhrada štěpem (žilní autotransplantát či protéza). Příčně přerušená tepna obvykle nejde sešít bez napětí a rovněž vyžaduje užití štěpu.
Obr. 3. Indikace k urgentní amputaci v souvislosti s poraněním velkých končetinových cév 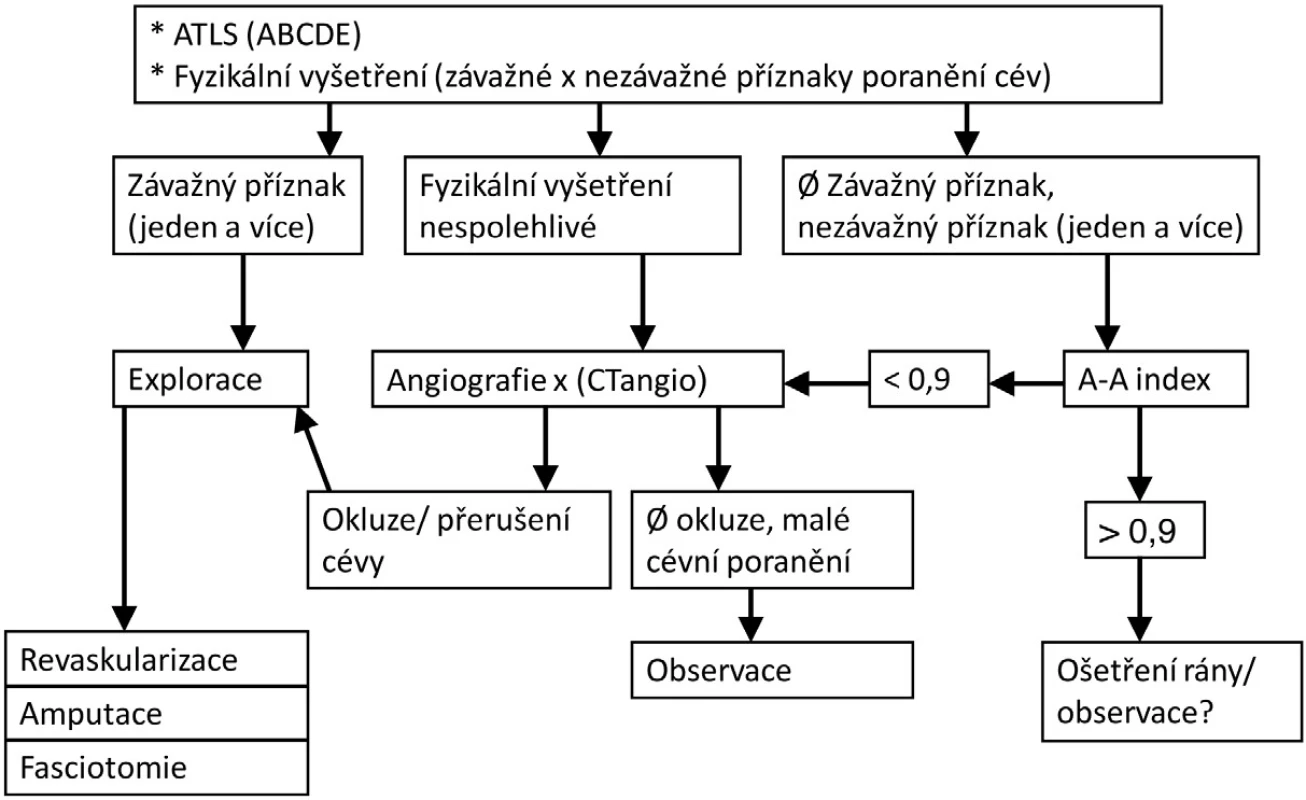
V některých případech poranění dolních končetin spojených s tepenným traumatem je nutné zvážit amputaci (Tab. 3), jelikož některé studie prokázaly významné procento pozdějších ztrát končetiny s vyšší letalitou takto poraněných [6]. Poranění popliteální arterie a/nebo žíly je zatíženo vyšším rizikem (až 33 %) rozvoje kompartment syndromu [7]. Kompartment syndrom dále hrozí u prolongovaných ischemií (nad 3–4 hodiny) a drtivých poranění končetin s mnohočetnými zlomeninami. V těchto případech by měla být provedena preventivní fasciotomie.
Tab. 3. Indikace k urgentní amputaci v souvislosti s poraněním velkých končetinových cév 
Další kategorii tvoří symptomatičtí pacienti, u kterých je klinické vyšetření nejasné. V tomto případě by měla být provedena angiografie nebo CT angiografie (s výhodou u střelných poranění). Okluze nebo přerušení velké cévy je indikací k urgentní chirurgické exploraci. Malá cévní poranění (zúžení do 25 %, malá A-V píštěl, malé nepravé aneuryzma) by měla být observována, jelikož zhruba 10 % těchto poranění končí komplikací vyžadující chirurgickou intervenci.
Poslední kategorií symptomatických nemocných tvoří zranění, u kterých se vyskytuje minimálně jeden nezávažný a žádný závažný příznak. V těchto případech by měl být změřen takzvaný A-A (arterio-arteriální) index pomocí dopplerovského USG se změřením tepenného průtoku na postižené končetině a porovnávacím měřením provedeným na druhostranné končetině [8]. Analogicky lze postupovat pomocí měření systolického krevního tlaku na poraněné a neporaněné končetině. Pokud je výsledný index větší nebo roven 0,9, nejsou již nutná další vyšetření a péče o nemocného končí ošetřením rány. Pokud je index menší než 0,9, měla by být provedena angiografie nebo CT angiografie, podobně jako u symptomatických nemocných s nejasným klinickým nálezem. Další postup je rovněž analogický. Vždy a u všech typů poranění je však třeba mít na paměti, že ke každému poraněnému je třeba přistupovat individuálně a při jakékoliv nejistotě raději provést exploraci než riskovat pozdější komplikaci.
MUDr. Jan Matek
Dr. E. Beneše 965
277 11 Neratovice
e-mail: matek.jan@seznam.cz
Zdroje
1. Minino AM, Heron MP, Murphy SL, et al. Deaths: Final data for 2004. Natl Vital Stat Rep 2007;55,7 : 5–120.
2. Branney SW, Wolfe RE, Moore EE, et al. Quantitative sensitivity of ultrasound in detecting free intraperitoneal fluid. J Trauma 1995;39 : 375.
3. Sisley A, Rozycki G, Ballard R, et al. Rapid detection of traumatic effusion using surgeon-performed ultrasound. J Trauma 1998;44 : 291–297.
4. Inaba K, Munera F, McKenney M, et al. Prospective evaluation of screening multislice helical computed tomographic angiography in the initial evaluation of penetrating neck injuries. J Trauma 2006;61 : 144.
5. Asensio JA, Valenziano CP, Falcone RE, Grosh JD. Management of penetrating neck injuries. The controversy surrounding zone II injuries. Surg Clin North Am 1991;71 : 267–296.
6. Hafez HM, et al. Lower extremity arterial injury: Results of 550 cases and review of the risk factors associated with limb loss. J Vasc Surg 2001;33 : 1212–1219.
7. Frykberg ER, et al. Popliteal vascular injuries. Surg Clin North Am 2002;82 : 67–89.
8. Johansen K, Lynch K, Paun M, et al. Noninvasive vascular tests reliably exclude occult arterial trauma in injured extremities. J Trauma 1991;31 : 515.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2013 Číslo 6- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Karcinom rekta – současný pohled na kritéria radikality resekčních výkonů
- Cirkumferenčný resekčný okraj v modernej liečbe karcinómu rekta
-
Radikalita resekční léčby pro karcinom rekta
Analýza prediktivních faktorů spojených s nekompletní mezorektální excizí - Osud jednoho chirurga ve 20. století
-
Karcinom rekta do 10 cm
Srovnání radikality laparoskopické a otevřené operační techniky s ohledem na cirkumferentní resekční okraj a na kompletnost mezorektální excize - Anatomicko-chirurgická studie průběhu interkostobrachiálních nervů (ICBN) v axile při exenteraci I. a II. etáže axily u karcinomu prsu a maligního melanomu
- De Garengeotova hernie komplikovaná inkarcerací a gangrenózní apendicitidou
- Reexpanzní edém plíce po drenáži dlouhotrvajícího spontánního pneumotoraxu – kazuistika
- Programové prohlášení výboru České společnosti intenzivní medicíny na období 2013–2016
- VI. jarní setkání českých a slovenských hrudních chirurgů
- Diagnosticko-terapeutické postupy u penetrujících poranění
- Algoritmus ošetření balistických poranění dutinových – poranění hrudní dutiny
- Penetrující poranění dutiny břišní – základní přehled a algoritmy ošetření
- Střelná poranění mozku – přehled
- Řezná, bodná a sečná poranění periferních nervů horních a dolních končetin
- Profylaxe infekce u balistických poranění
- Zomrel profesor Emil Matejiček
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Penetrující poranění dutiny břišní – základní přehled a algoritmy ošetření
- Reexpanzní edém plíce po drenáži dlouhotrvajícího spontánního pneumotoraxu – kazuistika
- Cirkumferenčný resekčný okraj v modernej liečbe karcinómu rekta
- Řezná, bodná a sečná poranění periferních nervů horních a dolních končetin
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



