-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaResekce subrenální aorty u disekcí hrudní aorty technikou aortální fenestrace
Subrenal Aorta Resection Procedure in Dissections of the Thoracic Aorta Using Fenestration Technique
Three cases of dissections of the thoracic aorta involving pelvic vasculature were managed in the Plzeň surgical clinic during 2004–2005, using aortic fenestration technique. In one case, the procedure was urgent due to acute ischemia of an extremity. The other two procedures were planned procedures. The outcome of the three procedures was successful and no treatment complications were recorded.
Key words:
aortic fenestration – subrenal aorta – dissection of the thoracic aorta
Autoři: B. Čertík; V. Třeška; M. Novák *
Působiště autorů: Chirurgická klinika FN Plzeň-Lochotín, přednosta: prof. MUDr. V. Třeška, DrSc. ; Radiodiagnostická klinika FN Plzeň-Lochotín, přednosta: doc. MUDr. B. Kreuzberg, CSc. *
Vyšlo v časopise: Rozhl. Chir., 2007, roč. 86, č. 1, s. 4-10.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Na chirurgické klinice v Plzni jsme v letech 2004–2005 řešili 3 případy disekce hrudní aorty šířící se až na pánevní řečiště náhradou subrenální aorty technikou aortální fenestrace. V jednom případě se jednalo o výkon urgentní pro akutní končetinovou ischemii, ve zbylých dvou případech o plánovaný výkon. Ve všech třech případech bylo chirurgické řešení úspěšné a léčba nebyla komplikována.
Klíčová slova:
aortální fenestrace – subrenální aorta – disekce hrudní aortyÚVOD
Iniciální příčinou aortální disekce je vznik trhliny ve vnitřní vrstvě aortální stěny (entry), kterou zatéká krev do médie a postupně štěpí aortální stěnu. Lumen aorty je tak rozděleno na pravé a nepravé. Proces štěpení aortální stěny se většinou šíří směrem distálním, nicméně se může šířit i retrográdně. Podle lokalizace entry rozlišujeme proximální disekci (disekce typu A) začínající na ascendentní aortě a distální disekci (disekci typu B), u které je entry lokalizované pod odstupem levé podklíčkové tepny. Zatímco disekce typu A vede ve většině případů k rychlému kardiálnímu selhání na podkladě dilatace aortálního prstence či ruptury ascendentní aorty s tamponádou srdeční a je indikována k urgentní náhradě ascendentní aorty, u disekce typu B dochází ve většině případů ke stabilizaci celého procesu při antihypertenzní léčbě a nepravé lumen se může i spontánně uzavřít (trombozovat). V případě vytvoření další intimální trhliny, která propojí pravé a nepravé lumen aorty (reentry) vznikne tzv. „double barreled aorta“, která zůstává při dobře vedené antihypertenzní léčbě většinou stacionární.
Nebezpečí u disekce typu B v akutní fázi vyplývá především z rychlé dilatace nepravého lumen a následné ruptury hrudní aorty. Stoupající tlak v nepravém lumen může také přetlačit pravé lumen aorty a tímto mechanismem se mohou významně zužovat až uzavírat odstupy viscerálních větví, subrenální aorta či pánevní řečiště s klinickými projevy ischemie v příslušném řečišti. Až u 10 % nemocných s disekcí typu B jsou vůbec prvními projevy končetinové ischemie. Pouze u malého procenta nemocných se špatně korigovanou arteriální hypertenzí dochází v chronické fázi k dilataci nepravého lumen a vzniku aneuryzmatické dilatace hrudní aorty.
KAZUISTIKY
I.
Muž, 56 let, v minulosti po I-F rekonstrukci vlevo byl přijat ve večerních hodinách na interní lůžko pro bolesti v epigastriu. Na vstupním CTA byla diagnostikována disekce typu B komplikovaná uzávěrem pravé renální tepny a pánevního řečiště oboustranně. (Obr. 1, 2, 3) Podle zažitého schématu u disekcí typu B byla zahájena antihypertenzní léčba kontinuálním nitrožilním podáním Niprussu. Druhý den ráno byl nemocný v šokovém stavu s ischemií obou dolních končetin transportován na Emergency v Plzni. Pro klinicky jasné známky šokového stavu při uzávěru subrenální aorty byl nemocný indikován k urgentní laparotomii. Jako život zachraňující operace byla provedena resekce subrenální aorty technikou aortální fenestrace a založena ABF rekonstrukce. Uzávěr pravé renální tepny nebyl vzhledem k 12hodinovému intervalu ischemie pravé ledviny již řešen. Pooperační reperfuzní syndrom byl zvládnut bez nutnosti hemodialýzy a prokrvení dolních končetin se normalizovalo bez rozvoje compartment syndromu. Pouze na PDK přetrvávala ischemická paréza peroneálního nervu, kterou nemocný plně zrehabilitoval. Nemocný byl po 2 týdnech propuštěn v dobrém celkovém stavu domů. Na kontrolních CTA vyšetřeních je po roce i 2 letech od operace stacionární nález na aortě, zachován dolní pól pravé ledviny zásobený dolní pólovou tepnou, která je plněná retrográdně přes ABF rekonstrukci (Obr. 4).
Obr. 1. CTA obraz disekce typu B Pic. 1. A CTA view of the type B dissection 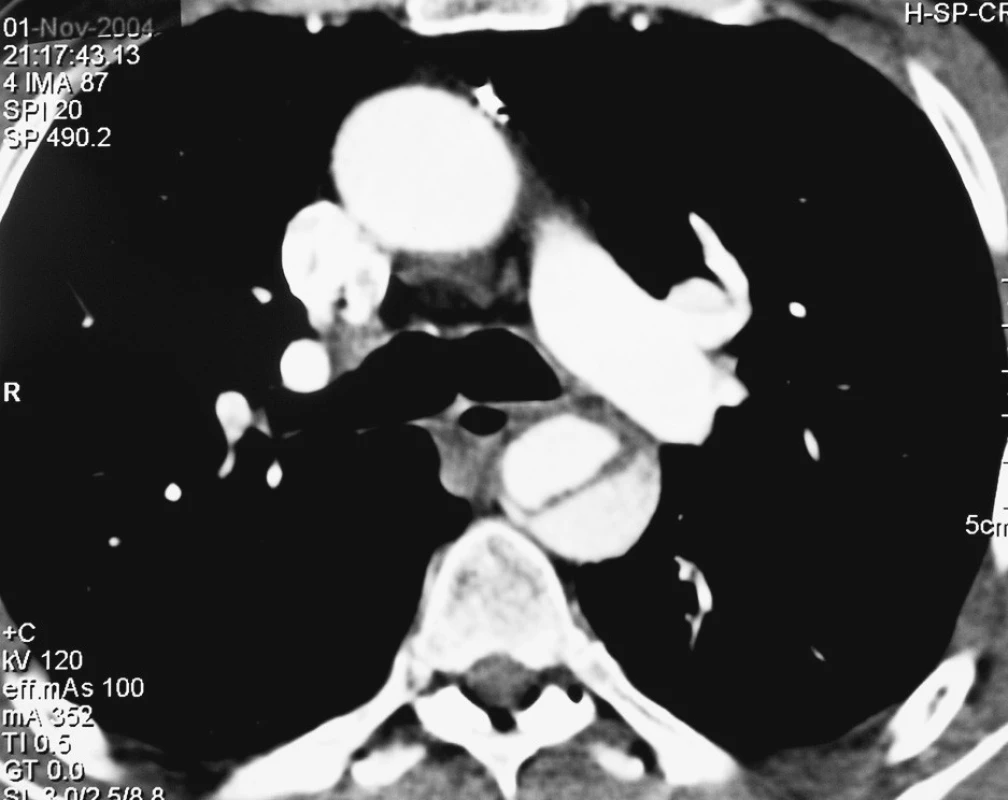
Obr. 2. Disekce typu B pokračující na břišní aortu s uzávěrem pravé renální tepny Pic. 2. The type B dissection involving the abdominal aorta with a closure of the right renal artery 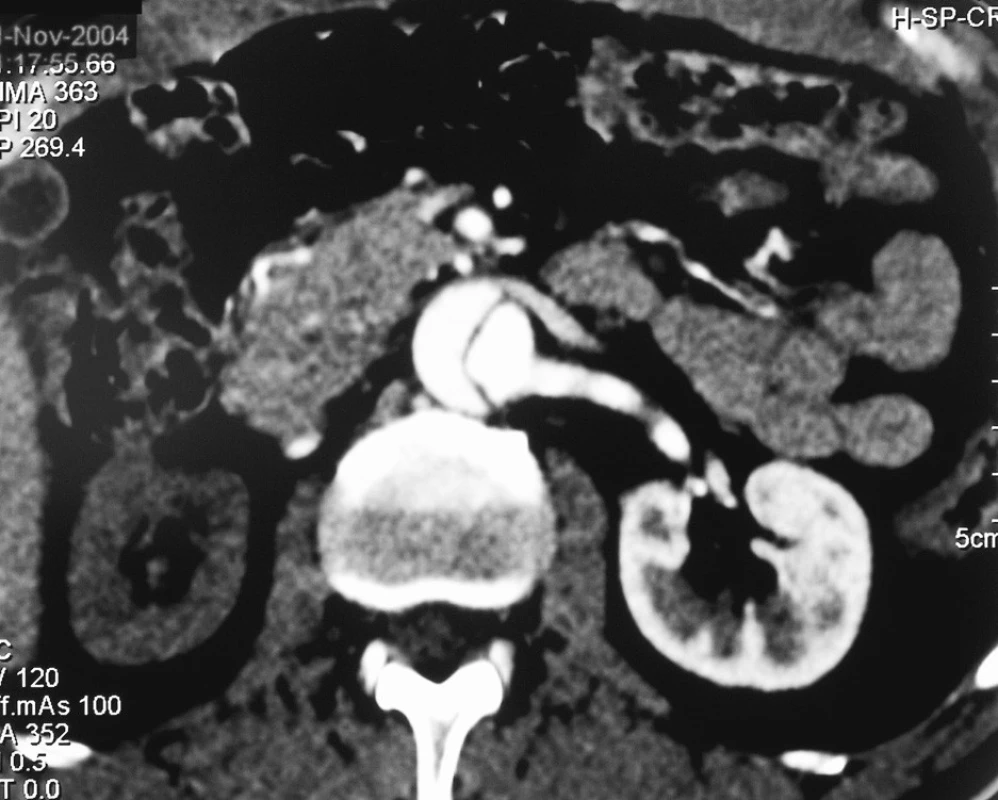
Obr. 3. CTA rekonstrukce disekce typu B komplikované uzávěrem pravé renální tepny a pánevního řečiště oboustranně Pic. 3. A CTA reconstruction of the type B dissection complicated by closures of the right renal artery and the pelvic vasculature bilaterally 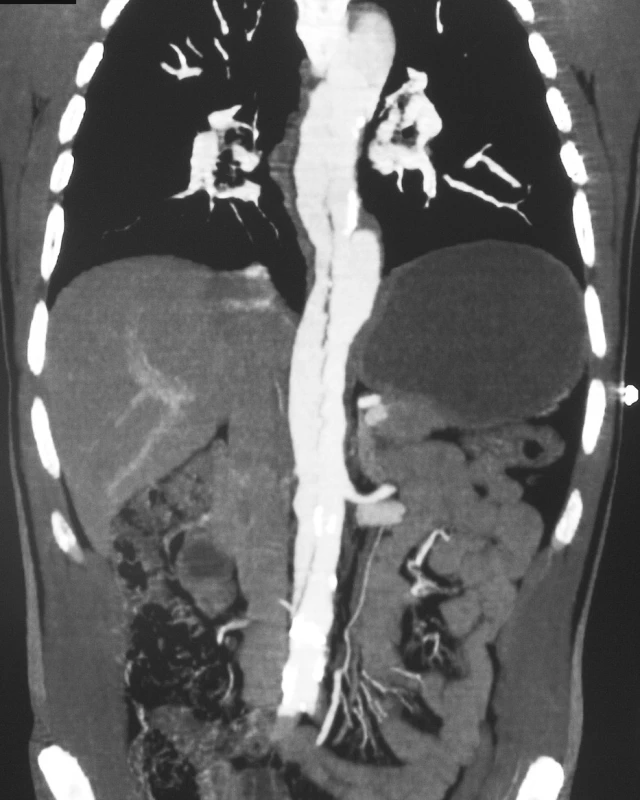
Obr. 4. CTA kontrola po 2 letech od urgentní resekce subrenální aorty technikou aortální fenestrace s ABF rekonstrukcí. Retrográdní plnění dolního pólu pravé ledviny Pic. 4 A CTA check up two years after the urgent resection procedure of the subrenal aorta using aortic fenestration with ABF reconstruction. Retrograde perfusion of the inferior pole of the right kidney 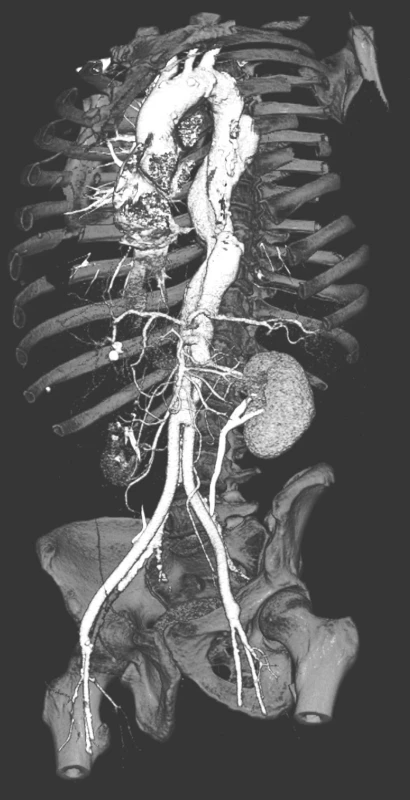
II.
Žena, 53 let, s neléčenou arteriální hypertenzí byla přijata na koronární jednotku intenzivní péče pro bolesti za sternem. Na CTA byla prokázána disekce typu B bez komplikací, ohraničená pouze na descendentní aortu s reentry 3 cm nad hiátem (Obr. 5). Přes dobře vedenou antihepertenzní léčbu byla v průběhu týdne od začátku obtíží nemocné zjištěna na jícnové echokardiografii významná dilatace nepravého lumen a potvrzena na kontrolní CTA. Proto bylo indikováno zavedení hrudního stengraftu, které proběhlo bez komplikací s dobrým výsledkem (Obr. 6, 7). Na kontrolním CTA po půl roce a roce od endovaskulárního řešení byla pozice stentgraftu správná a na hrudní aortě ani břišní aortě nebyla prokázána další disekce (Obr. 8). Kontrolní CTA byla naplánována za rok. Pro náhle vzniklé bolesti v zádech a dolní polovině břicha bylo nemocné provedeno CTA vyšetření urgentně za půl roku (tzn. 1,5 roku od zavedení stentgraftu) s nálezem disekce hrudní aorty začínající pod stentgraftem a šířící se přes břišní aortu až na pravou pánevní tepnu (Obr. 9). Na DSA bylo prokázáno chabé plnění pravé zevní pánevní tepny v důsledku disekce a vzhledem ke známkám končetinové ischemie bylo rozhodnuto o chirurgickém řešení (Obr. 10). Resekce subrenální aorty s aortální fenestrací a aortobiilickou rekonstrukcí proběhla bez komplikací a nemocná byla v dobrém celkovém stavu propuštěna domů za 2 týdny po operaci. Na kontrolním CTA rok od operace je nález na aortě stacionární a nemocná je zcela bez potíží (Obr. 11).
Obr. 5. CTA obraz disekce typu B bez komplikací Pic. 5. A CTA view of the type B dissection with no complications 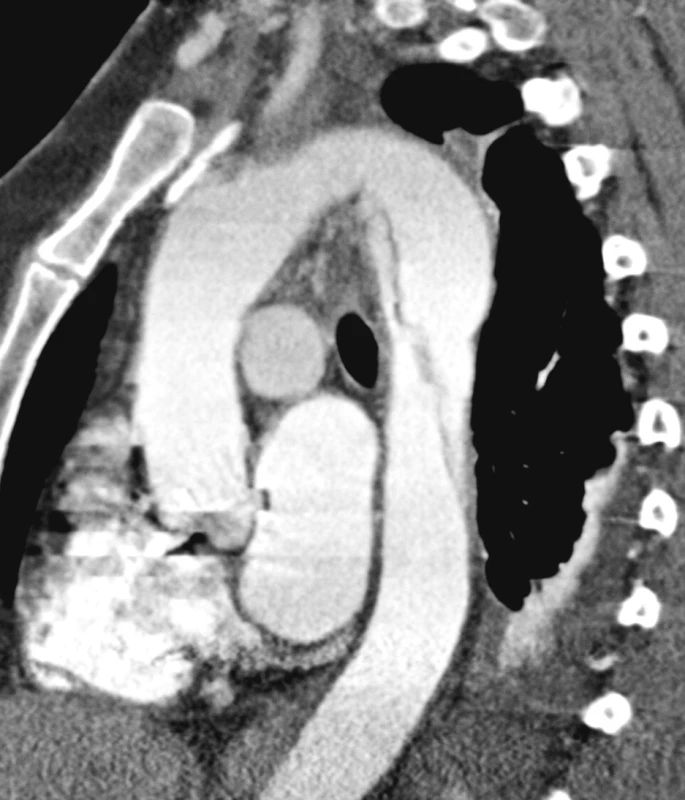
Obr. 6. DSA obraz aneuryzmatické dilatace disekované hrudní aorty Pic. 6. A DSA view of aneurysmal dilation of the dissected thoracic aorta 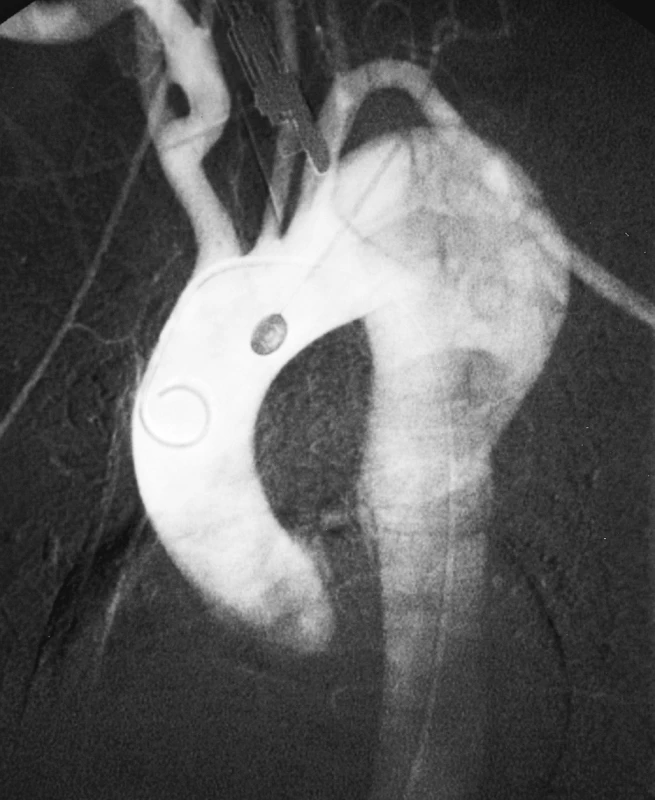
Obr. 7. Stav po úspěšném zavedení hrudního stentgraftu Pic. 7. Thoracic stentgraft, successfully introduced 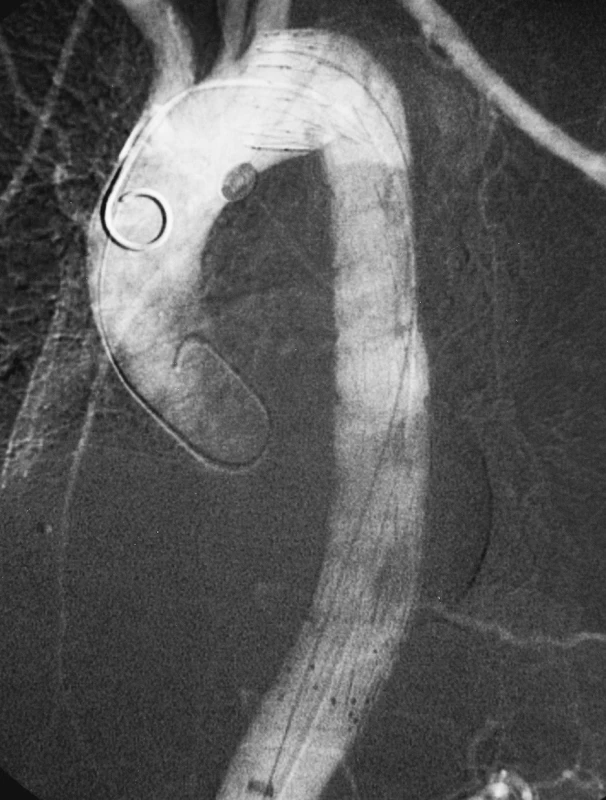
Obr. 8. Kontrolní CTA půl roku po zavedení hrudního stentgraftu bez komplikací Pic. 8. A control CTA six months after introduction of the thoracic stentgraft, with no complications 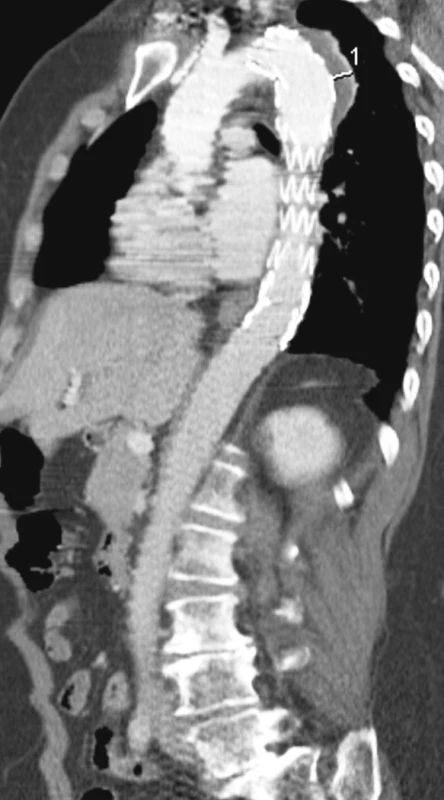
Obr. 9. CTA po 1,5 roce s nálezem disekce šířící se od dolního okraje hrudního stentgraftu na břišní aortu Pic. 9. A CTA view 1.5 years later with a finding of dissection located between the distal part of the thoracic stentgraft and the abdominal aorta 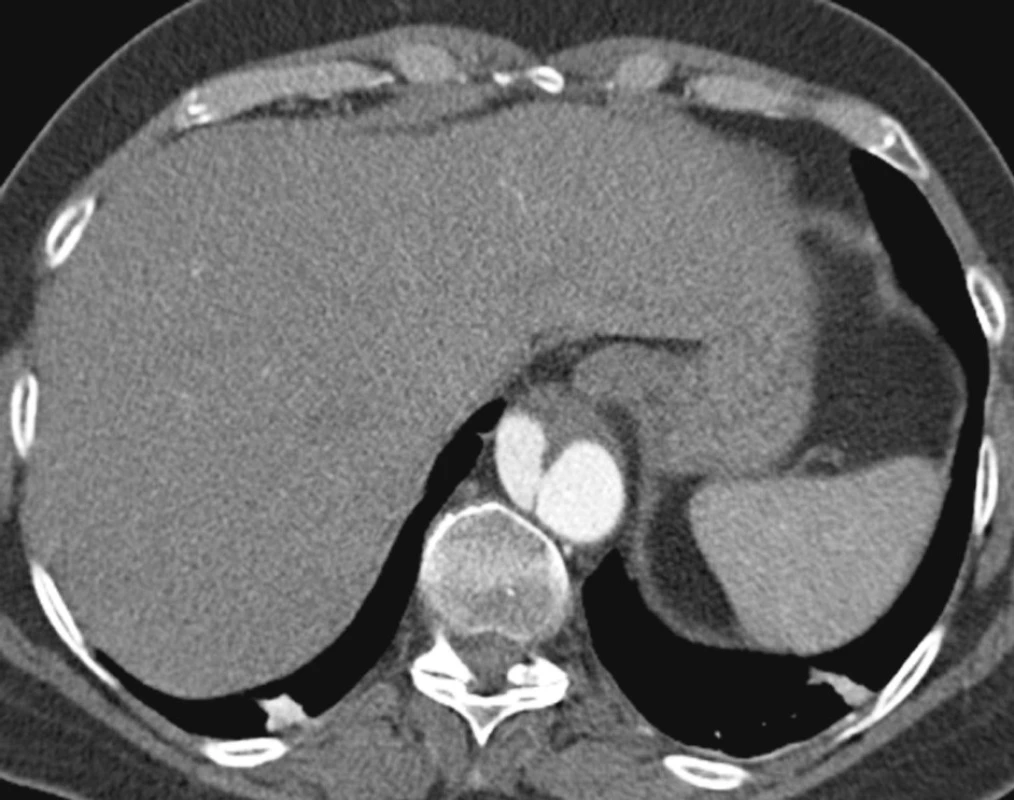
Obr. 10. DSA obraz disekce šířící se na břišní aortu a pravé pánevní řečiště, pravá renální tepna plněna z nepravého lumen Pic. 10. A DSA view of the dissection involving the abdominal aorta and the right –sided pelvic vasculature. The right renal artery is supplied from a false lumen 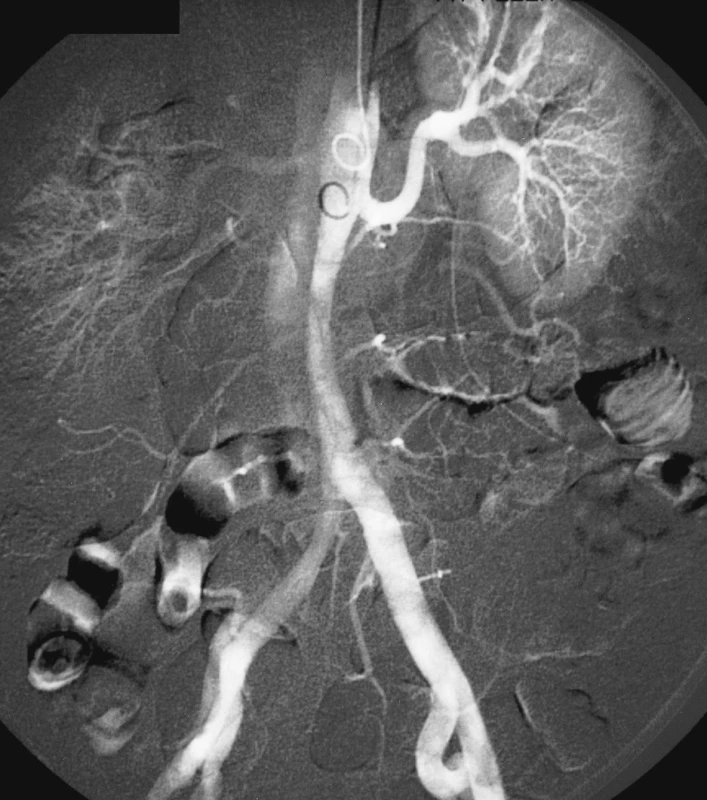
Obr. 11. CTAkontrola rok po resekci subrenální aorty technikou aortální fenestrace s ABI rekonstrukcí Pic. 11. A CTA check up a year after the subrenal aorta resection using the aortic fenestration technique with ABI reconstruction 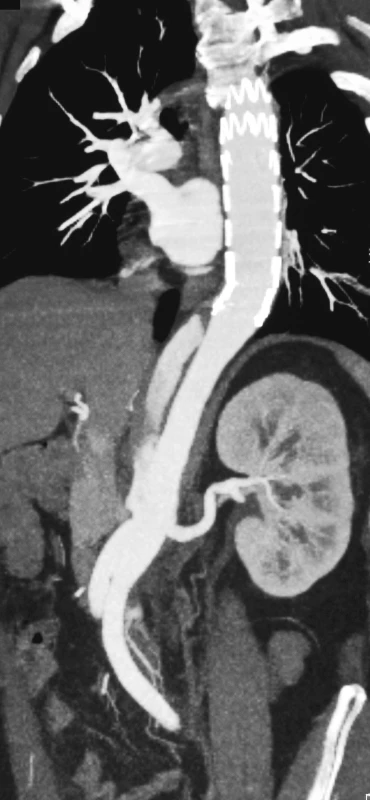
III.
Muž, 50let, byl přijat akutně na koronární JIP pro náhle vzniklé kruté bolesti vystřelující z hrudníku do zubů a šířící se až do pravé dolní končetiny. Na CTA byla prokázána akutní disekce typu A šířící se přes hrudní a břišní aortu až na levou pánevní tepnu s útlakem pravé pánevní tepny. Nemocný byl indikován k urgentnímu kardiochirurgickému výkonu a následně sledován v kardiologické poradně. Po 10 letech od náhrady ascendentní aorty byl nemocný přijat na naší kliniku pro náhle vzniklé bolesti vlevo od pupku s propagací do zad. Na provedené CTA byla zjištěna přetrvávající disekce hrudní aorty bez dilatace, v oblasti břišní aorty však nepravé lumen významně dilatovalo, bez známek prosakování (Obr. 12, 13, 14, 15). Vzhledem k rychlému ústupu potíží nemocného bylo postupováno konzervativně. Při další kontrole během 3 měsíců byla prokázána progrese dilatace nepravého lumen v oblasti břišní aorty a nemocný byl proto indikován k elektivnímu chirurgickému výkonu (Obr. 16). Resekce subrenální aorty technikou aortální fenestrace s ABI náhradou proběhla bez komplikací a nemocný byl propuštěn domů týden po výkonu. Při opakovaných kontrolách je nemocný bez potíží a na kontrolním CTA rok od operace zůstává na aortě stacionární nález (Obr. 17, 18).
Obr. 12. CTAobraz disekce hrudní aorty po náhradě ascendentní aorty Pic 12. A CTA view of the thoracic aorta dissection following implantation of the ascendent aorta 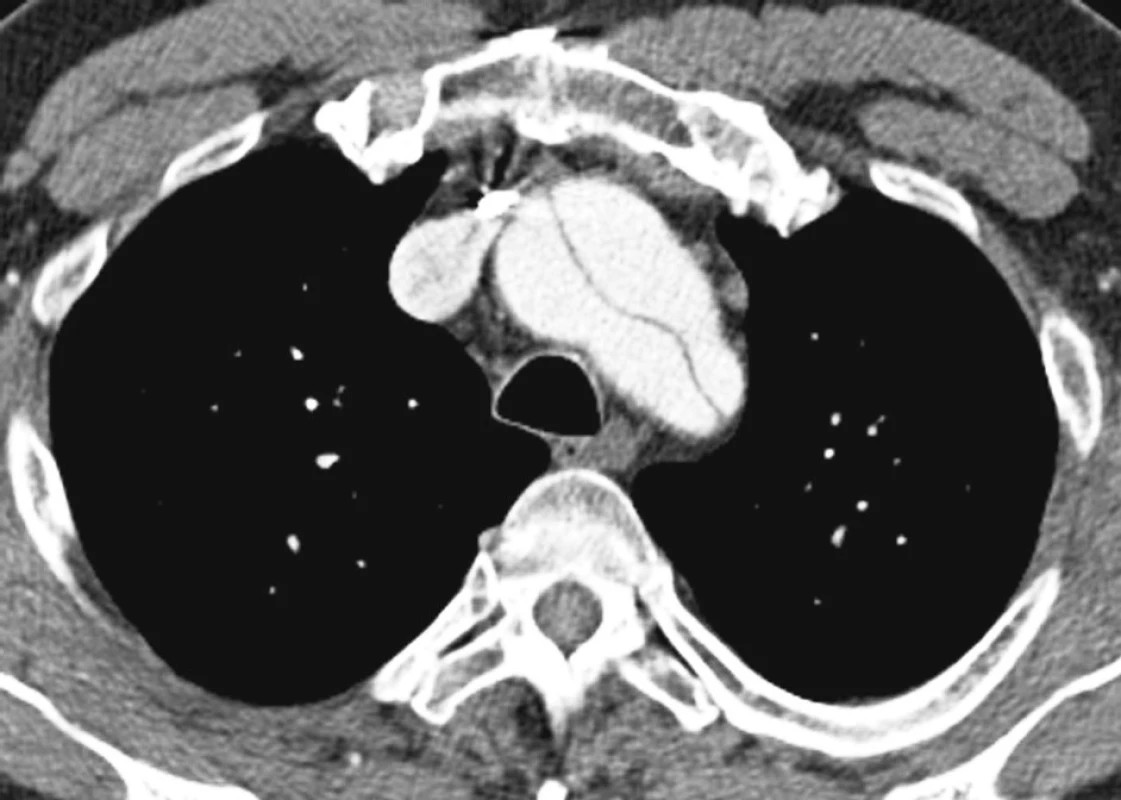
Obr. 13. Disekce aorty se šíří na břišní aortu, nepravé lumen utlačuje pravé, levá renální tepna plněna z pravého lumen Pic. 13. Dissection of the aorta involving the abdominal aorta, false lumen compromises the real one, the left renal artery is supplied from the right lumen 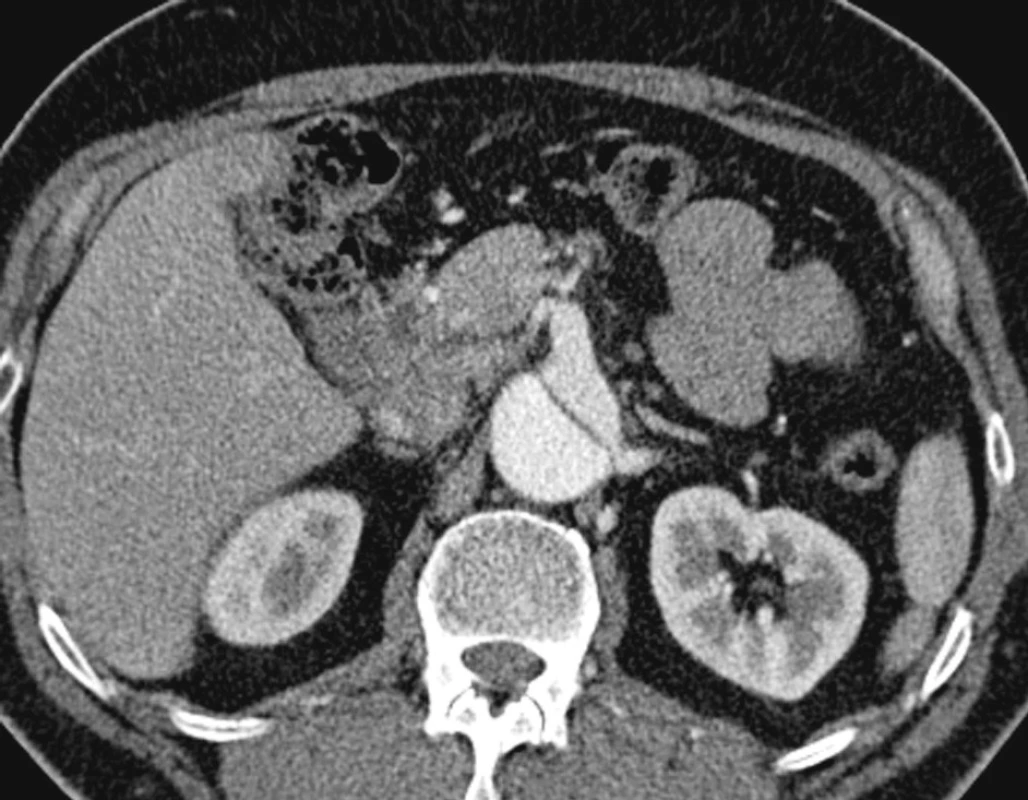
Obr. 14. Pravá renální tepna plněna z nepravého lumen Pic. 14. The right renal artery supplied from the false lumen 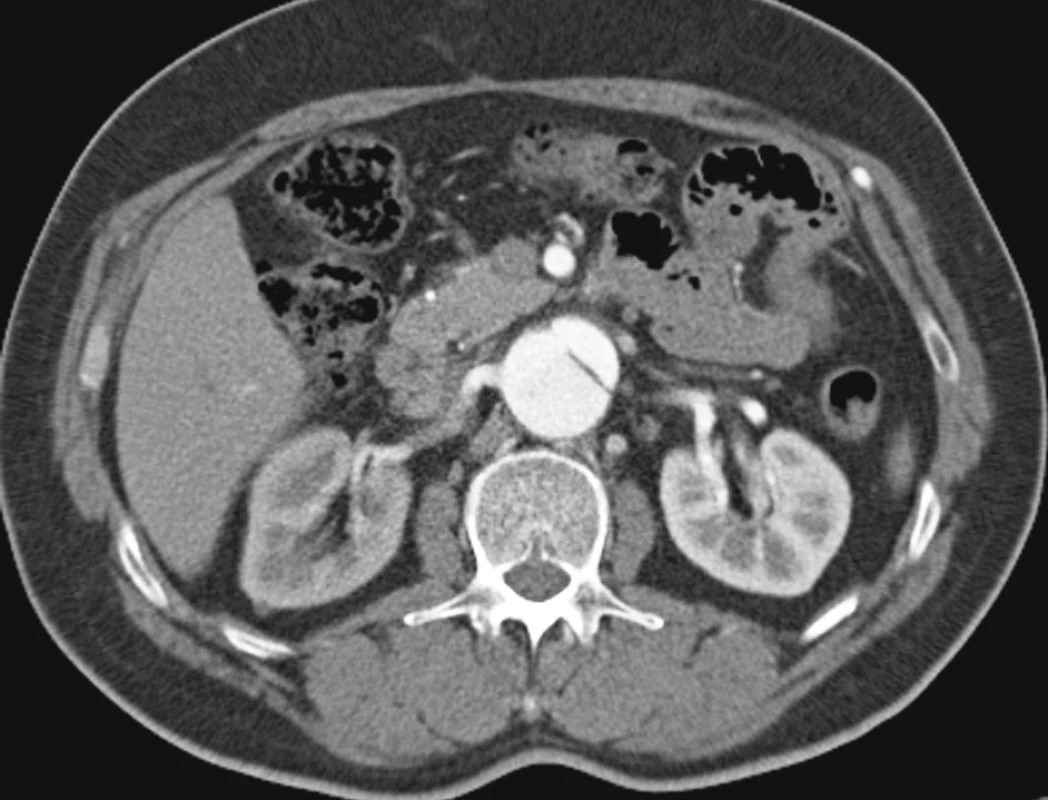
Obr. 15. Aneuryzmatická dilatace nepravého lumen subrenálně Pic. 15. Subrenal aneurysmatic dilation of the false lumen 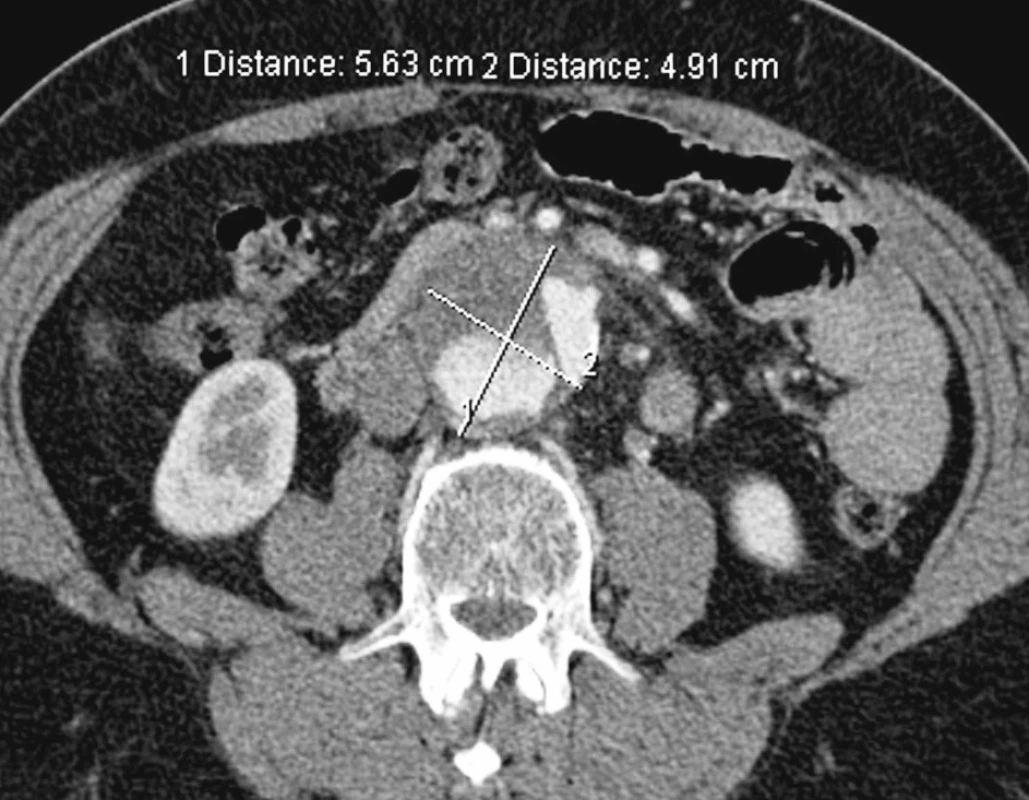
Obr. 16. Kontrolní CTA po 3 měsících s rostoucí aneuryzmatickou dilatací nepravého lumen subrenálně Pic. 16. A control CTA view 3 months later depicting growing subrenal aneurysmatic dilation of the false lumen 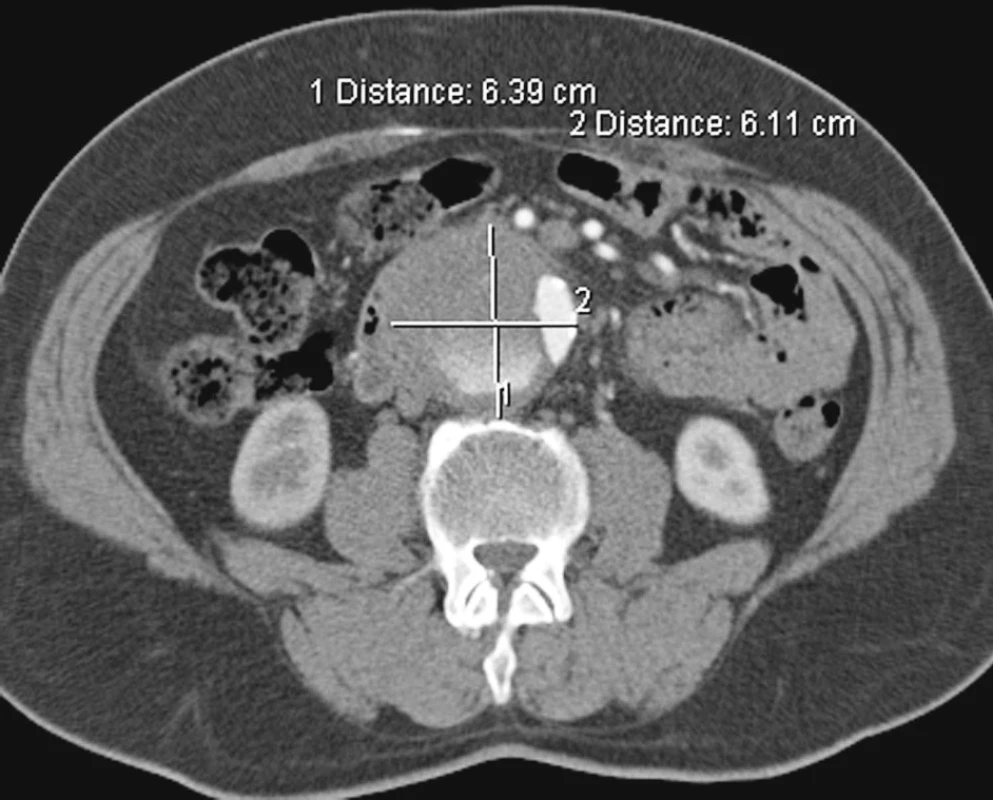
Obr. 17. CTAkontrola rok po resekci subrenální aorty technikou aortální fenestrace s ABI rekonstrukcí Pic. 17. A CTA check up a year after the resection of the subrenal aorta using the technique of aortic fenestration with ABI reconstruction 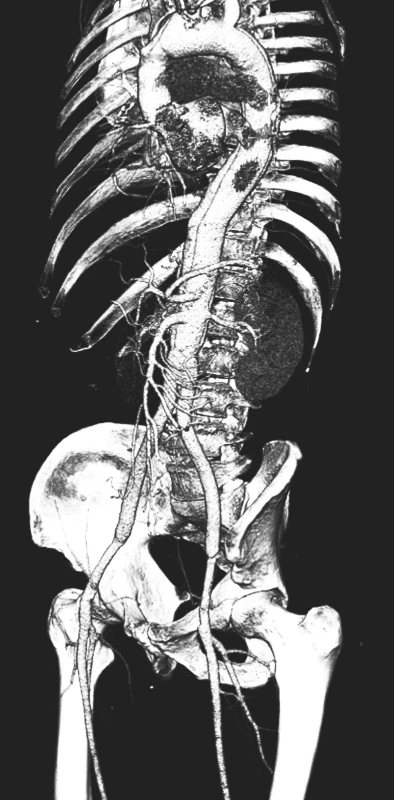
Obr. 18. Detailní CTA obraz „double barreled aorty“ rok po resekci subrenální aorty technikou aortální fenestrace s ABI rekonstrukcí Pic. 18. A detailed CTA view of the „double barreled aorta“ a year after the resection of the subrenal aorta using the technique of aortic fenestration with ABI reconstruction 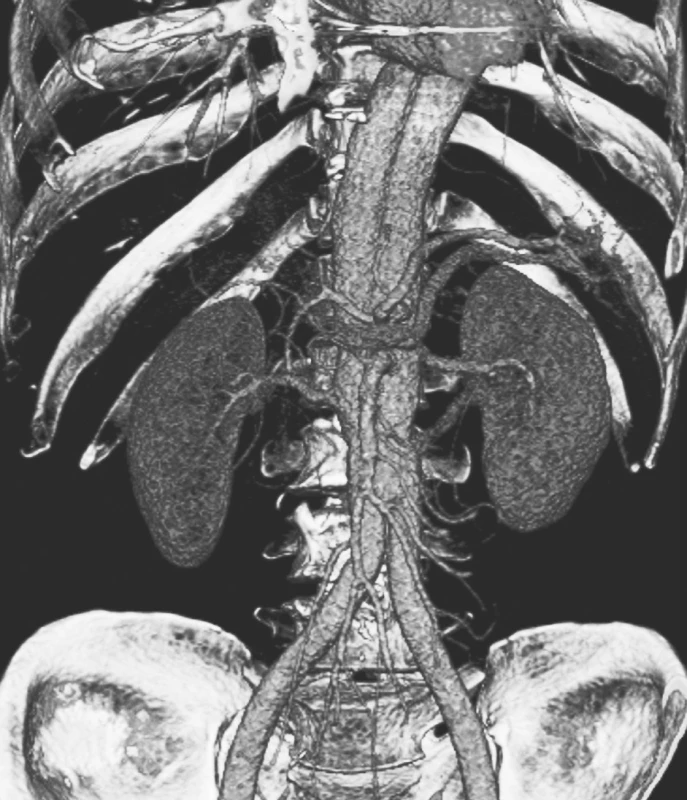
DISKUSE
U nekomplikovaných disekcí typu B je doporučována v akutní fázi intravenózní antihypertenzní léčba při monitoraci nemocného na kardiologické jednotce intenzivní péče. Pro rychlou a přesnou diagnostiku onemocnění je nevhodnější angiografie computerovou tomografií (CTA). Určí nejen typ disekce, ale i její rozsah, event. i možné komplikace a při kontrolním vyšetření lze porovnáním CTA obrazů snadno sledovat i následující vývoj této disekce. Při přetrvávání bolestí přes dobře vedenou antihypertenzní léčbu, známkách krvácení či jasné dilataci hrudní aorty (šíře nad 5 cm) je indikováno zavedení hrudního stentgraftu. Chirurgické řešení disekce descendentní hrudní aorty je zatíženo větším počtem komplikací a v dnešní době již není metodou volby. Po odeznění akutní fáze, tzn. stabilizaci nemocného s korigovanou arteriální hypertenzí je na některých pracovištích také doporučováno zavedení hrudního stentgraftu k překrytí entry, přestože není tato disekce komplikována. Výsledky se zaváděním hrudních stentgraftů u nekomplikovaných disekcí typu B zatím nejsou jednoznačné a je očekáváno vyhodnocení výsledků evropské multicentrické prospektivní studie (INSTEAD). Z klinických zkušeností je známo, že v některých případech i po zavedení hrudního stentgraftu zůstává nepravé lumen v nepřekryté části průtočné a naopak u dispenzarizovaných nemocných s chronickou dvojitou aortou na antihypertenzní léčbě zůstává nález zcela stacionární. Z tohoto pohledu je otázkou, zda není vhodnější ponechat stabilizovanou nekomplikovanou disekci pouze na konzervativní léčbě a nemocné pravidelně kontrolovat. Kontrolní CTA aorty by měla být prováděna zpočátku v půlročních intervalech. Při nálezu dilatace oslabené stěny hrudní aorty nad 5 cm je potom jednoznačná indikace k zavedení hrudního stentgraftu.
U komplikované disekce typu B (rychlá dilatace oslabené hrudní aorty nebo utlačení důležitých viscerálních tepen) je indikována časná endovaskulární léčba. Dilatace hrudní aorty je dnes velice úspěšně řešena zavedením hrudního stentgraftu, při útlaku odstupů viscerálních tepen je možné se pokusit o dekompresi nepravého lumen vytvořením reentry endovaskulární fenestrací a případně zavedením stentů do odstupů viscerálních tepen zajistit průchodnost jejich lumen.
V případech šíření disekce distálně až na subrenální aortu a pánevní řečiště je podle klinického nálezu většinou nutné chirurgické řešení. Jednoznačnou indikací k chirurgickému výkonu je končetinová ischemie nebo progredující dilatace subrenální aorty. Nemocným s jednostrannou končetinovou ischemií lze založit femoro-femorální rekonstrukci, u nemocných s vysokým operačním rizikem při oboustranné končetinové ischemii lze zajistit revaskularizaci končetin extraanatomickou axilobifemorální rekonstrukcí. Nejvhodnějším řešením je však resekce subrenální aorty s aortální fenestrací. Podstatou výkonu je přerušení subrenální aorty s excizí proximálního septa mezi pravým a nepravým lumen, aby byl zajištěn dostatečný průtok oběma kanály. Následná rekonstrukce aorto-aortální či aortobifemorální je zakládána v závislosti na postižení pánevního řečiště. Důležité je však zabírat do proximální anastomózy po obvodě aorty postižené disekcí pouze zevní vrstvu aortální stěny, zatímco do distální anastomózy zabírat po celém obvodě tepny obě její vrstvy. Obavy z fragility disekované aortální stěny jsou na místě, rozhodně však nekontraindikují výkon na aortě. Technicky správně a především šetrně provedená anastomóza na aortě je suficentní a v dalším průběhu se nekomplikuje.
ZÁVĚR
Výhodou resekce subrenální aorty s aortální fenestrací u disekcí hrudní aorty šířící se na břišní aortu je dekomprese nepravého lumen a tím zajištění volného průtoku krve oběma kanály. Výkon na břišní aortě tak významně přispívá k dlouhodobému stacionárnímu stavu u „double barreled aorty“.
Doc. MUDr. B. Čertík, Ph.D.
Valcha E1713
321 00 Plzeň
e-mail: certik@fnplzen.cz
Zdroje
1. Calligaro, K. D., Dougherty, M. J., Hollier, L. H. Diagnosis and treatment of aortic and peripheral arterial aneurysma. W. B. Saunders, 1999.
2. Borioni, R. Garofalo, M. De Paulis, R. Nardi, P. Scaffa, R. Chiariello, L. Abdominal Aortic dissections: anatomic and clinical features and therapeutic options. Texas Heart Institute Journal, 32(1): 70–73, 2005.
3. Hartnell, G. G., Gates. J. Aortic fenestration: a why, when, and how-to guide. Radiographics, 25(1): 175–189, 2005.
4. Aasland, J., Lundbom, J., Eide, T. O., Odegard A., Aadahl P., Romundstad, P. R., Myhre, H. O. Recovery following treatment of descending thoracic aortic disease. A comparison between endovascular repair and open surgery. International Angiology, 24(3): 231–237, 2005.
5. Fu, W. G., Shi. Y., Wang, Y. Q., Guo, D. Q., Xu, X., Chen, B., Jiang, J. H., Yang J., Shi, Z. Y. Endovascular therapy for stanford type B aortic dissection in 102 cases. Asian Journal of Surgery, 28(4): 271–276, 2005.
6. Hsu, R. B., Ho, Y. L., Chen, R. J., Wang, S. S., Lin, F. Y. Chu SH. Outcome of medical and surgical treatment in patients with acute type B aortic dissection. Annals of Thoracic Surgery, 79(3): 790–794, 2005.
7. Nienaber, C. A., Zannetti, S., Barbieri, B., Kische, S., Schareck, W., Rehders, T. C. INSTEAD study collaborators. INvestigation of STEnt grafts in patients with type B Aortic Dissection: design of the INSTEAD trial – a prospective, multicenter, European randomized trial. American Heart Journal, 149(4): 592–599, 2005.
8. Flores, J., Shiiya, N., Kunihara, T., Yoshimoto, K., Matsuzaki, K., Yasuda, K. Reoperations after failure of stent grafting for type B aortic dissection: report of two cases. Surgery Today, 35(7): 581–585, 2005.
9. Dialetto, G., Covino, F. E., Scognamiglio, G., Manduca, S., Della Corte, A., Giannolo, B., Scardone, M., Cotrufo, M. Treatment of type B aortic dissection: endoluminal repair or conventional medical therapy? European Journal of Cardio-Thoracic Surgery, 27(5): 826–830, 2005, May.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Eutanazie
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2007 Číslo 1- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Nattokináza snižuje krevní tlak u experimentálního modelu
- Síťovaný kopolymer 2-hydroxyethylmethakrylátu a jeho přínos v proktologii
- HemaGel jako moderní prostředek vlhkého hojení ran
- Hydrofilní gel má pozitivní vliv na uzavírání rány a vzhled jizvy
-
Všechny články tohoto čísla
- Výskyt pooperační reziduální kurarizace na dospávacím pokoji po aplikaci rokuronia
- Insuficience anastomóz u resekcí sigmoidea a rekta. Retrospektivní studie na chirurgické klinice v Hradci Králové
- Peutz-Jeghersov syndróm – kazuistika
- Hemangiomy jater – strategie diagnostiky a léčby
- Jak si má chirurg udržet vedoucí postavení při mezioborové spolupráci v medicíně
- Vzpomínka na doc. MUDr. Milana Schücka, CSc.
- Laparoskopická korekce posttraumatického uterovaginálního sestupu s prolapsem rekta
- Mnohočetná divertikulóza tenkého a tlustého střeva. Kazuistika
- Role CT v indikaci laparotomie u tupých úrazů břicha: porovnání CT závěrů a operačních nálezů v souboru 101 pacientů
- Resekce subrenální aorty u disekcí hrudní aorty technikou aortální fenestrace
- Nepoznané zadní luxace ramenního kloubu. Předběžné sdělení
- Eutanazie
- Chirurg a informovaný souhlas
- Zápis z jednání schůze výboru ČCHS dne 14. 12. 2006.
- Zápis z Valné hromady České chirurgické společnosti ČLS JEP 15. 12. 2006, Aula, Ústřední vojenská nemocnice Praha
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Hemangiomy jater – strategie diagnostiky a léčby
- Nepoznané zadní luxace ramenního kloubu. Předběžné sdělení
- Mnohočetná divertikulóza tenkého a tlustého střeva. Kazuistika
- Insuficience anastomóz u resekcí sigmoidea a rekta. Retrospektivní studie na chirurgické klinice v Hradci Králové
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



