-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Přínos nových doporučení pro hodnocení 12-ti svodového elektrokardiogramu u sportovců pro praktické lékaře
Benefit of new recommendations for evaluating 12-lead ECG in athletes for general practitioners
The aim of this article is to provide a clear summary of the main principles of the new European recommendations on ECG evaluation of athletes, focusing on risk stratification. It highlights the distinction between physiological variation of the ECG curve in athletes and on other findings that require further examination to exclude any possible cardiovascular disease, which may cause sudden death in athletes. In case of doubt about the “normality” of ECG findings in athletes, it is absolutely necessary to carry out further cardiologic or physical training tests to be able to detect a possible structural heart problem and to prevent any further burden from sport. ECG remains one of the fundamental non-invasive examination techniques not only in sports medicine, but also in general practice.
Key word:
ECG interpretation, athletes, new European recommendations,
Autoři: D. Pastucha; E. Sovová; J. Malinčíková
Působiště autorů: Fakultní nemocnice a Lékařská fakulty UP Olomouc ; Přednostka: doc. MUDr. Eliška Sovová, Ph. D., MBA ; Klinika tělovýchovného lékařství a kardiovaskulární rehabilitace
Vyšlo v časopise: Prakt. Lék. 2010; 90(9): 515-518
Kategorie: Přehledy
Souhrn
Cílem toho článku je přehledné shrnutí hlavních zásad nových evropských doporučení pro hodnocení EKG u sportovců se zaměření na rizikovou stratifikaci. Zaměřuje se na rozlišení mezi fyziologickými odchylkami EKG křivky u sportovců a ostatními nálezy, vyžadujícími další vyšetření k vyloučení kardiovaskulárního onemocnění, které může být příčinou náhlé smrti u sportovce. V případě pochybností o „normalitě“ EKG nálezu u sportovců je nezbytně nutné provést další kardiologická, eventuálně tělovýchovná vyšetření k odhalení organického onemocnění srdce a zabránit dalšímu sportovnímu zatížení. EKG stále zůstává jednou ze základních neinvazivních vyšetřovacích metod nejen ve sportovní medicíně, ale také v praktickém lékařství.
Klíčová slova:
EKG vyšetření, sportovci, nová evropská doporučení.Úvod
Přestože péče o vrcholové sportovce by měla spadat do kompetencí především tělovýchovných lékařů, mají praktičtí lékaři často ve své péči také osoby s intenzivní sportovní aktivitou, srovnatelnou s vrcholovými sportovci, u kterých pravidelná pohybová aktivita, může být příčinou strukturálních změn srdce projevujících se na EKG křivce. Je proto velmi důležité seznámit praktické lékaře s novými doporučeními pro hodnocení EKG křivky u sportovců.
Začátkem letošního roku byla v European Heart Journal publikována nová doporučení pro hodnocení 12-ti svodového elektrokardiogramu (EKG) u sportovců (3). Hlavním cílem těchto doporučení je rozlišit mezi EKG nálezy fyziologickými nevyžadujícími další vyšetření a ostatními nálezy, vyžadujícími další vyšetření k vyloučení možného přítomného kardiovaskulárního onemocnění, které může být příčinou náhlé smrti u sportovce.
EKG změny u sportovců jsou časté a většinou odráží strukturální a elektrickou remodelaci jako adaptaci na pravidelný tělesný trénink. Strukturální změny označované jako tzv. „sportovní srdce“ závisí především na charakteru a intenzitě sportovní zátěže a projevují se především hypertrofií levé komory a bradykardií.
Sportovní aktivita s převahou statické, izometrické zátěže (silové sporty – kulturistika, vzpírání aj.) vede k rozvoji tzv. koncentrické hypertrofie, kdy dochází v důsledku zvýšeného afterloadu k hypertrofii svaloviny stěn levé komory, bez její součastné dilatace. Naopak dynamická, izotonická zátěž vede ke zvýšení preloadu v důsledku vyšší objemové zátěže. Tyto změny se projeví strukturálními změnami levé komory označovanými jako excentrická hypertrofie. Tyto změny se projevují dilatací levé komory beze změny tloušťky jejich stěn (5).
Vedle typu a intenzity sportovní aktivity je důležitým faktorem ovlivňujícím rozvoj hypertrofie také genetická predispozice. Chyby v rozlišení fyziologické variace a patologického EKG mohou mít závažné následky jak ve smyslu „overtreatmentu“ tj. zbytečné diskvalifikace sportovce, tak i ve smyslu podcenění patologického nálezu. Navíc fyziologické změny na EKG se mohou překrývat s EKG abnormalitami, které mohou svědčit o závažném postižení srdce vedoucím k náhlé srdeční smrti.
V úvahu je zapotřebí také vzít možnost fyziologických strukturálních změn spojených se sportovní aktivitou, potencovaných nežádoucím působením dopingových látek, především anabolických steroidů, růstového hormonu nebo erytropoetinu.
Správná interpretace EKG má pro praktické lékaře také výrazný ekonomický dopad, vede k úspoře nákladů na péči vyloučením dalšího zbytečného vyšetřování sportovce při fyziologické odchylce EKG.
Hlavním cílem nových doporučení je rozlišit mezi fyziologickými adaptivními změnami na EKG a patologickými změnami, které mohou být považovány za normální variantu atletického srdce (7).
Autoři Doporučení (3) dělí EKG změny do dvou skupin, tabulka 1.
Tab. 1. Rozdělení EKG nálezů podle nových evropských doporučení hodnocení EKG u sportovců 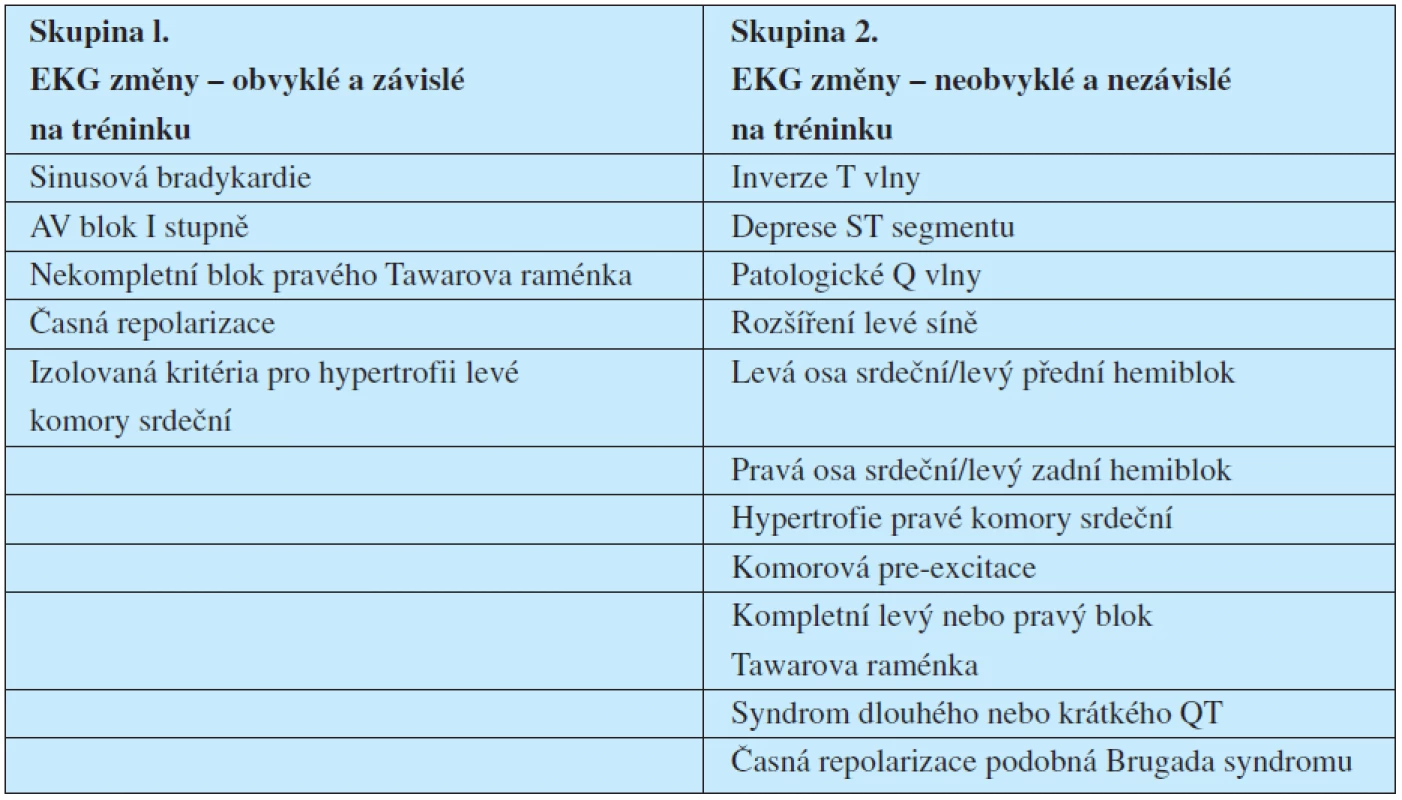
Skupina 1.
EKG změny – obvyklé a závislé na tréninku
Trénovaní sportovci až v 80 % případů mohou mít změny na EKG popsané ve skupině 1. Tyto změny pak nevyžadují žádná další vyšetření, pokud sportovec nemá zároveň pozitivní rodinnou anamnézu nebo patologické fyzikální vyšetření.
Počet těchto změn u trénovaných sportovců je velmi variantní a záleží
- na pohlaví (více u mužů),
- věku,
- rasové příslušnosti (více u africké populace),
- trénovanosti, a
- typu sportu (více u vytrvalostních sportovců např. veslařů, cyklistů, běžců na lyžích, kanoistů).
Sinusová bradykardie (srdeční frekvence v klidu nižší než 60/min).
U vysoce trénovaných sportovců může být dokonce frekvence pod 30/min, mohou se objevit asymptomatické pauzy a AV disociace, tyto poruchy bývají častěji registrovány při Holterovském monitorování v nočních hodinách.
Doporučení: sinusovou bradykardii je nutno odlišit od nemocí sinusového uzlu (nemá symptomy presynkop, synkop, úprava frekvence během zátěže, po podání sympatomimetik, vymizení po ukončení tréninku).
Sinusová arytmie.
U 13–69 % sportovců, způsobená zvýšením tonu vagu.
AV blokáda I. stupně a AV blokáda II. stupně Wenckenbach.
Jedná se o častý nález (10-35% sportovců). Blokáda mizí po cvičení a hyperventilaci.
Doporučení: AV blokáda II. stupně Mobitz a AV blokáda III. stupně vyžaduje další kardiologické vyšetření.
Izolováná kritéria pro hypertrofii levé komory srdeční.
Fyziologická hypertrofie levé komory srdeční se často manifestuje jako izolované zvýšení QRS amplitudy s normální srdeční osou, normální aktivací síně a komory a normálním nálezem ST segmentu a T vlny. Tyto izolované změny se mohou objevit až u 60 % sportovců.
Doporučení: sportovci s izolovanými kritérii pro hypertrofii LK nevyžadují echokardiografické vyšetření, pokud nemají pozitivní rodinnou anamnézu, symptomy a ostatní kriteria pro patologickou hypertrofii LK (hypertrofická kardiomyopatie (HKMP), aortální stenóza, hypertenze).
Nekompletní blok pravého Tawarova raménka (IRBBB).
IRBBB se vyskytuje u 35–50 % sportovců ve srovnání s nálezem patologie asi u 10 % mladých zdravých kontrol. IRBBB může zmizet po ukončení tréninku.
Doporučení: nález nevyžaduje další vyšetření (pokud nemá pozitivní rodinnou anamnézu a patologii při fyzikálním vyšetření). Nutné odlišit od arytmogenní dysplasie pravé komory (ARVC) (IRBBB spojené s T inverzí ve V2-4) a od Brugada syndromu (pomalá pozitivní deflekce R-ST junkce - J vlna ve V1, V2 spojené s minimálními nebo žádnými změnami v ostatních svodech).
Časná repolarizace.
Časná repolarizace je nejčastější změnou, tradičně je popsána jako idiopatická a benigní změna, u nás známa již od sedmdesátých let, která se vyskytuje u mladé populace v 1–2 % případů (více u mužů), u sportovců až v 50–80 % případů (7). Ve studii Bianca a spol. se uvádí přítomnost těchto změn až u 89 % sportovců a 36 % zdravých netrénovaných jedinců (2). Změny ST segmentu jsou charakteristicky modulovány vlivem autonomního nervového systému, tachykardie pak vede většinou k redukci tohoto nálezu.
Doporučení: tento nález nevyžaduje další vyšetření, pouze pokud se změny nacházejí v oblasti pravého prekordia, je nutno vyloučit ARVC a Brugada syndrom. U sportovců se synkopou nebo srdeční zástavou, kdy byly vyloučeny všechny srdeční příčiny a kde jsou změny v repolarizaci v oblasti spodní nebo boční stěny, je nutno mít podezření na možnou diagnózu idiopatické komorové fibrilace.
2. skupina.
EKG změny – neobvyklé a nezávislé na tréninku
Mnoho příčin náhlé smrti u sportovců bývá klinicky němých. EKG je vhodnou metodou pro detekci takových onemocnění, jako jsou
- hypertrofická kardiomyopatie,
- ARVC,
- dilatační kardiomyopatie,
- aortální stenóza,
- long QT syndrom,
- Brugada syndrom,
- syndrom krátkého QT,
- Wolff–Parkinson-White syndrom, a
- Lenegrova choroba.
Tato onemocnění tvoří podle velkých databází až dvě třetiny příčin náhlé smrti u sportovců (7).
Nevoltážová kritéria pro hypertrofii levé komory.
Jedná se hlavně o diagnózu hypertrofické kardiomyopatie, která je hlavní příčinou náhlé smrti u sportovců. Zde jsou voltážové EKG změny spojeny hlavně s nálezem
- rozšíření levé síně,
- osou srdeční doleva,
- prodloužením deflexe,
- změnami ST segmentu,
- abnormalitami T vln, a
- patologickými Q kmity (obr. 1).
Obr. 1. IS, 25 let, obraz hypertrofické kardiomyopathie. EKG nález splňuje voltážová kriteria pro hypertrofii LK, dále negativní T vlny ve svodech I,II, aVL, aVF, V4-6, malá denivelace ST V5-6. Echokardiograficky rozměr septa 37 mm, známky obstrukce s gradientem 95 mm Hg. Pacientce byl preventivně implantován kardioverter defibrilátor z primárně preventivní indikace (sestra s hypertrofickou kardiomyopathií resuscitována pro náhlou srdeční zástavu). 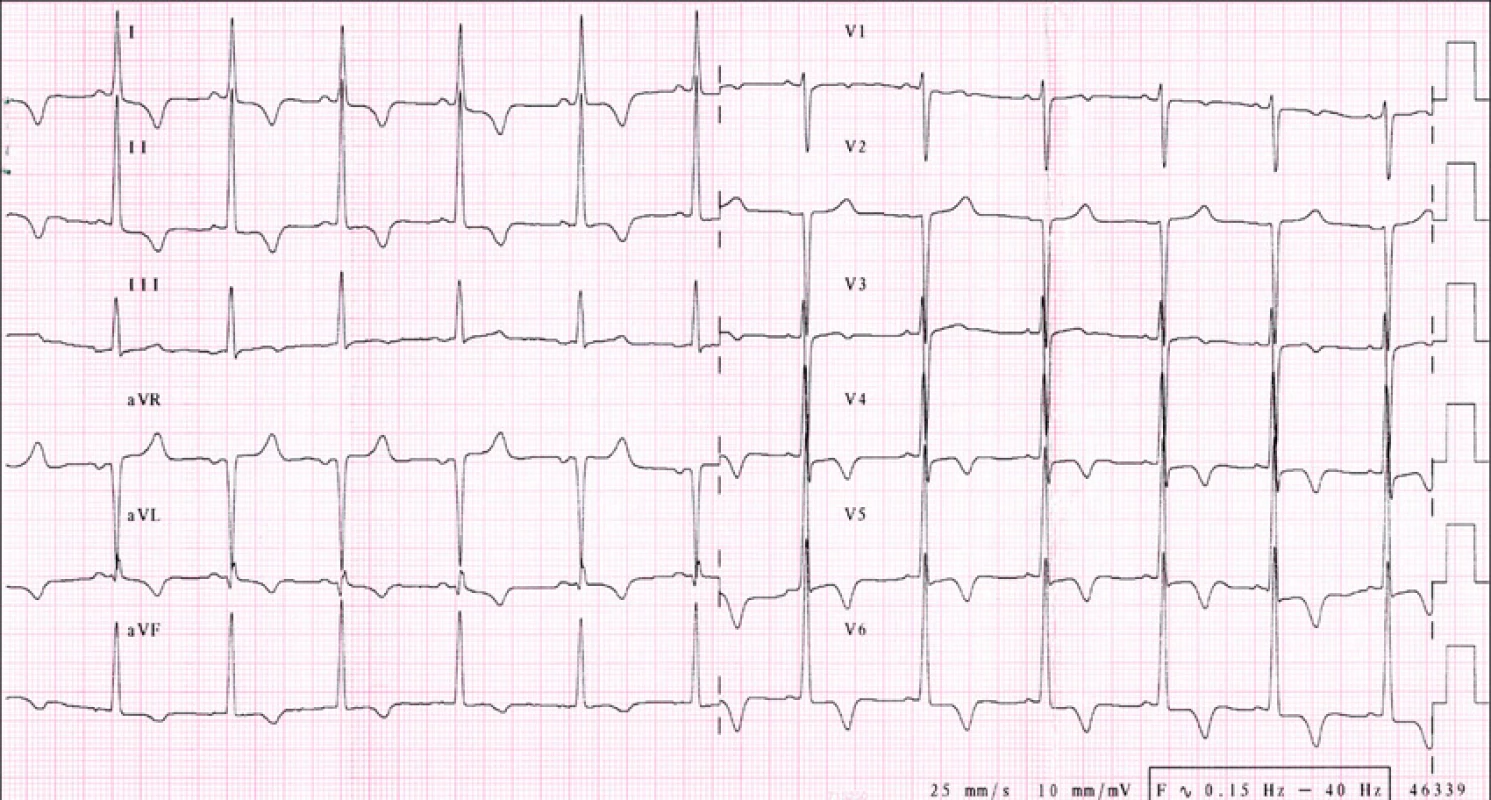
Doporučení: všichni sportovci s výše uvedeným nálezem musí mít provedeno echokardiografické vyšetření k vyloučení strukturálního srdečního onemocnění.
Deprese ST segmentu.
Tento nález (případně spojený s inverzí T vlny) má vést ihned k dalšímu kardiologickému vyšetření.
Zvětšení pravé síně a hypertrofie pravé komory srdeční.
Tento nález je u sportovců neobvyklý.
Doporučení: doplnit další vyšetření k vyloučení vrozené choroby (např. Fallotova tetralogie, stenóza plicnice, stenóza mitrální chlopně, insuficience mitrální chlopně aj.) nebo patologické hypertrofie nebo dilatace pravé komory v souvislostí s jiným základním onemocněním (chronická obstrukce dýchacích cest, bronchiektázie, opakované plicní embólie, idiopatická plicní hypertenze aj.) (1).
Inverze T vlny.
Recentní studie vyvrátily tradiční přístup, že inverze T vln je častá změna a je závislá na tréninku. Přítomnost inverze T vlny ≥2 mm ve více než 2 sousedních svodech je nespecifické varovné znamení potenciálního srdečního onemocnění s rizikem náhlé smrti.
Inverze T vlny ve svodech ze spodní stěny LK nebo laterální stěny vede k podezření na přítomnost
- ischemické choroby srdeční (ICHS),
- kardiomyopatií,
- onemocnění aorty,
- hypertenze, nebo
- non compaction levé komory.
Perzistence inverze T vlny ve svodech pod V1 vede k podezření na
- přetížení pravé komory,
- ARVC, nebo
- vrozených kanálových poruch.
Význam minimálních změn T vlny (plochá nebo minimálně invertovaná) je nejasný, pokud se tyto změny ztratí během zátěže, mohou být způsobeny zvýšením tonu vagu.
Doporučení: vyloučit vrozené vady – rodinná anamnéza, echokardiografie, genetické vyšetření a průběžné sledování pacientů.
Blokády Tawarových ramének.
Tyto abnormity nejsou u sportovců časté a mohou znamenat potenciální známku závažných kardiálních onemocnění jako jsou ICHS nebo kardiomyopathie, myokarditidy, tumory apod.
Doporučení: tento nález má vést k odeslání sportovce ke kardiologovi k provedení zátěžového testu, Holterovy 24 hodinové monitorace a k provedení zobrazovacích metod. Pokud se u sportovce objeví bifascikulární blokáda, je třeba provést EKG vyšetření i u jeho sourozenců (vyloučení Lenegrovy nemoci).
Nespecifické poruchy intraventrikulárního vedení.
Prodloužení QRS >120 ms (bez kriterií pro blokádu Tawarových ramének) je nespecifická změna, která ale může být spojena se závažným onemocněním (např. prodloužení QRS ve V1-3, spojené s epsilon vlnou a opožděním S kmitu může být známka pro ARVC).
Komorová preexcitace (Wolff-Parkinson-White syndrom).
Prevalence je u sportovců stejná jako v běžné populaci (0,1–0,3%). Většina pacientů je asymptomatická po celý život. Nicméně tento syndrom může vést také k náhlé smrti (W-P-W spojené s fibrilací síní a krátkou anterográdní refrakterní periodou může vyvolat komorovou fibrilaci). Riziko náhlé smrti je udáváno na 0,15 % u asymptomatických a 0,25 % u symptomatických pacientů. Sportovní aktivita může vést ke vzniku fibrilace síní.
Doporučení: rodinná anamnéza, 24 hodinové monitorování EKG, zátěžové vyšetření, echokardiografie, testování s verapamilem a adenosinem, provedení elektrofyziologického vyšetření (vyvolání AV reentry tachykardie, refrakterita přídatné dráhy).
Long QT interval.
Měření pomocí Bazettovy formule, uvádíme nejvyšší zjištěnou hodnotu, problémy pro správné měření může dělat přítomnost bradykardie. Nejčastější příčinou prodloužení QT intervalu může být vrozená nebo získaná choroba (léky, elektrolytové změny, metabolické změny). Syndrom vrozeného dlouhého QT je dědičná choroba postihující iontové kanály, která může vést ke vzniku torsade de points a ke komorové fibrilaci. Existuje několik typů, z nichž
- LQT1 mají často synkopu nebo zástavu srdeční při sportu (plavání),
- LQT2 během stresu a zvukových stimulů, a
- LQT3 pak mají prodloužení QT závislé na bradykardii a potíže mají hlavně ve spánku.
Doporučení: prodloužení QT intervalu musí vést k pečlivému vyšetření (anamnéza, echokardiografické vyšetření, 24 hodinová monitorace EKG, zátěžové vyšetření, genetické vyšetření).
Syndrom krátkého QT intervalu.
Jedná se o vrozené onemocnění iontových kanálů, charakterizované abnormálně krátkou srdeční repolarizací, která může vést k závažným komorovým arytmiím (QT inteval<320 ms, někdy spojené s abnormalitami komorové repolarizace).
Doporučení: vyloučit přechodné příčiny krátkého QT intervalu (hyperkalcemie, hyperkalemie, hypertermie, acidóza, digitalis, abúzus anabolických steroidů), dále komplexní kardiologické vyšetření.
Abnormality typu Brugada syndrom.
Dle zprávy ESC jsou tři základní typy elektrokardigrafických abnormit. (6)Typické změny pro Brugada syndrom jsou vysoko odstupující (≥2 mm) konkávní elevace ST segmentu (J vlna - „ coved type“), následující buď negativní T vlnou, nebo sedlovitou T vlnou (4) (obr. 2).
Obr. 2. RK, 29 let, Brugada syndrom. EKG s vysoko odstupujícími konkávními elevacemi ST segmentu (J vlna) ve V1,2. 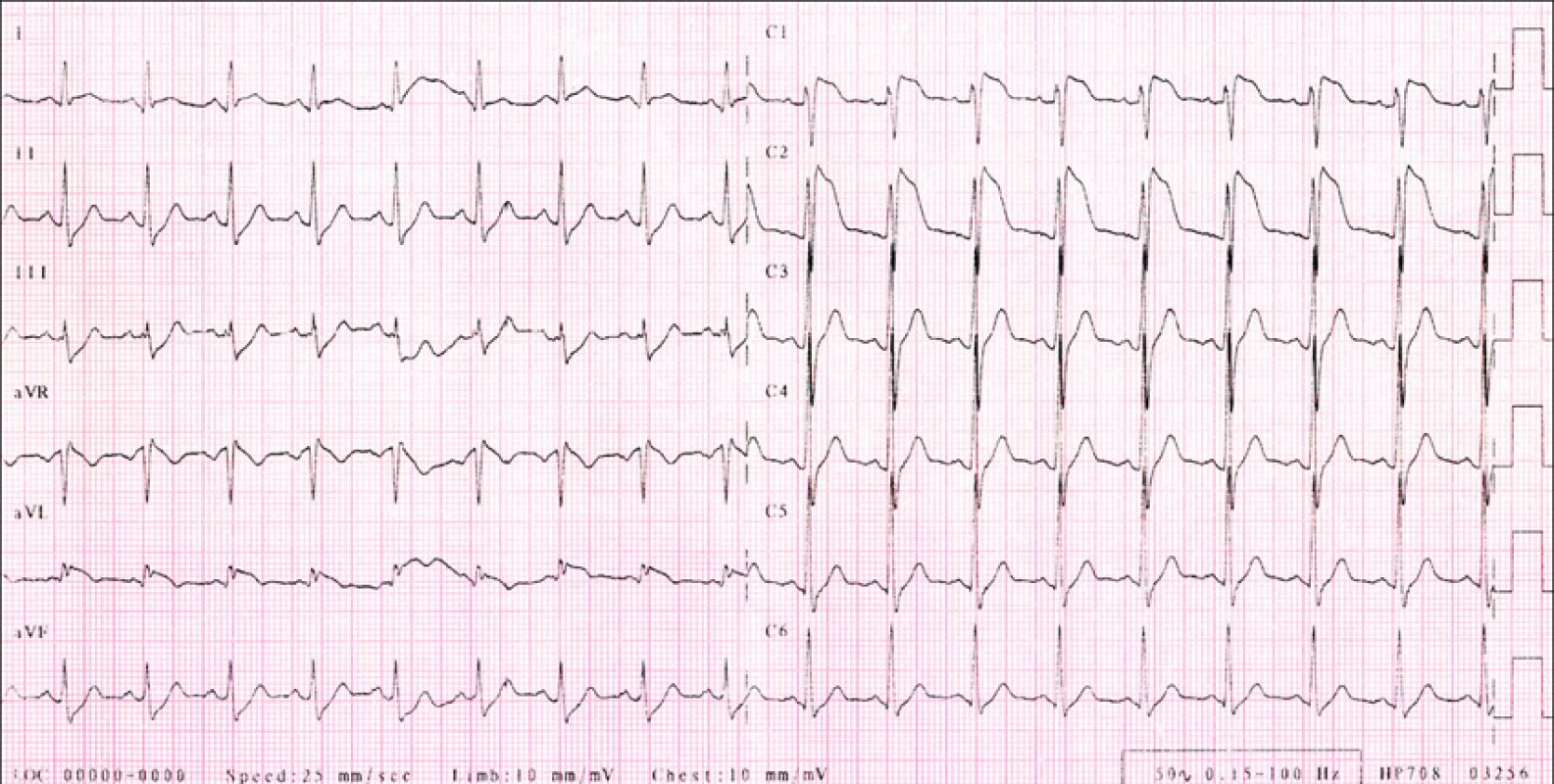
Brugada syndrom s typickými EKG změnami může vést ke vzniku komorové fibrilace nebo náhlé smrti, jsou popsány 3 typy EKG změn (obr. 3). K provokaci lze použít antiarytmika 1. třídy (flekainid, ajmalin). Změny mohou být dynamické. Změna tonu vagu může u těchto pacientů vést k náhlé smrti v klidu po námaze, stejně jako hypertermie nebo hypokalemie.
Obr. 3. RK, 29 let. Doma laicky resuscitován, při hospitalizaci náhlé bezvědomí, na EKG obraz torsade de points. Pacientovi byl implantovaný kardioverter defibrilátor. 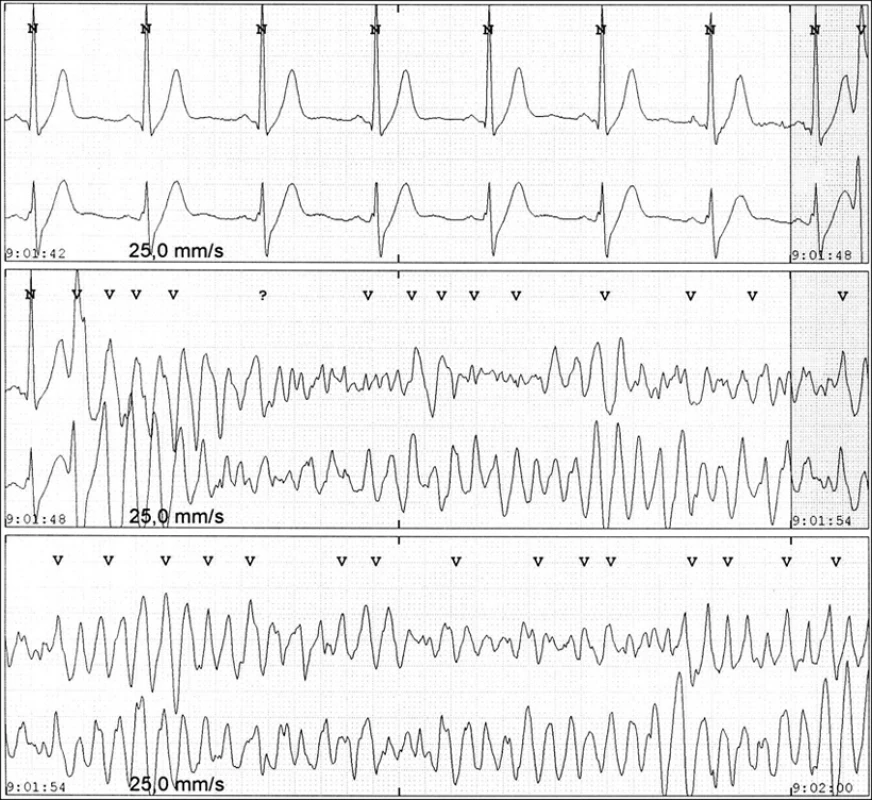
Doporučení: rozlišení mezi Brugadou a syndromem časné repolarizace, vyšetření u kardiologa při podezření na Brugada syndrom (rodinná anamnéza, elektrofyiologické vyšetření, test s antiarytmiky).
Závěr
Znalost změn, které lze považovat ještě za fyziologické a které již naopak evokují nebezpečné vrozené nebo získané patologické stavy, je velmi důležitá, neboť frekvence náhlých úmrtí u sportovců není zanedbatelná. Použití nových uvedených kriterií by mělo zvýšit specificitu EKG vyšetření u sportovců až na 70 %, vést ke snížení ekonomické náročnosti a zjednodušit skríninkový proces.
V případě pochybností o „normalitě“ EKG nálezu u sportovců je nezbytně nutné provést další kardiologická, eventuálně tělovýchovná vyšetření k odhalení případného organického onemocnění srdce a zabránit dalšímu sportovnímu zatížení (1). EKG stále zůstává jednou ze základních neinvazivních vyšetřovacích metod nejen ve sportovní medicíně, ale také v praktickém lékařství.
MUDr. Dalibor Pastucha, Ph.D.
Klinika tělovýchovného lékařství a kardiovaskulární rehabilitace
FN Olomouc
I. P. Pavlova 6
775 23 Olomouc
E-mail: dalibor.pastucha@fnol.cz
Zdroje
1. Adámková, R., Tomášková, I., Freimuthová, I. a kol. Repolarizační změny na EKG u mladého sportovce. Med. Sport. Boh. Slov. 2010, 19(2), s. 105-110.
2. Bianco, M., Bria, S., Culasso, F. et al. Does early repolarization in the athlete have analogies with Bugarda syndrome? Eur. Heart J. 2001, 22(6), p. 504-510.
3. Corrado, D., Pellicia, A., Heidbuchel, H. et al. Recommendations for interpretation of 12-lead electrocardiogram in the athlete. Eur. Heart J. 2010, 31(2), p. 243-259.
4. Krištofová, S., Dvořák, K. Brugadův syndrom jako příčina náhlého úmrtí. Interv. Akut. Kardiol. 2004, 3, s. 79-82.
5. Linhart, A., Paleček, T., Vilkus, Z. a kol. Sportovní srdce z pohledu kardiologa. Kapitoly z kardiologie 2004, 6(3), s. 88-95.
6. Sovová, E., Pastucha, D., Malinčíková, J. Nová doporučení pro hodnocení 12 svodového elektrokardiogramu u sportovců. Med. Sport. Boh. Slov. 2010, 19(4): in press.
7. Wilde, A.A.M., Antzelevitch, Ch., Burgada, J. et al. The Study Group on the Molecular Basis of Arrhytmias of the European Society of Cardiology. Consensus Report. Proposed diagnostic criteria for a Burgada syndrome. Eur. Heart J. 2002, 23, p. 1648-1654.
8. Zavadilová, V., Šimíček, J. Časná repolarizace: Jak odlišit od elevace ST na EKG u akutní koronární ischémie. Prakt. Lék., 2006, 86(10), s. 594-595.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2010 Číslo 9- Na inkontinenční pomůcky nově dosáhne více pacientů
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Úloha praktického lékaře v péči o inkontinentní pacienty
- Zápach při inkontinenci je častou obavou pacientů
- Parkinsonova nemoc – stanovení diagnózy neurologem
-
Všechny články tohoto čísla
- Evoluce a evoluční teorie pro lékaře IX. Evoluční psychologie
- Přínos nových doporučení pro hodnocení 12-ti svodového elektrokardiogramu u sportovců pro praktické lékaře
- Spondylodiscitida – známá a neznámá
- Názory české veřejnosti na užívání antibiotik i dalších léků
- Ze života odborných společností ČLS JEP
- Péče o ženu středního a vyššího věku z pohledu porodní asistentky
- Hodnocení stavu výživy hospitalizovaných seniorů
- Příprava diabetika k operaci
- Změna počtu trombolyzovaných pacientů v ČR po prodloužení terapeutického okna ze 3 na 4,5 hodiny
- Oniománie, aneb nakupování jako problém
- Maketou střeva během půl roku prošlo více než 12 000 lidí
-
Duplicitní malignita s paraneoplastickou polymyositidou
Kazuistika a přehled problematiky - Ústav hematologie a krevní transfuze obhájil mezinárodní akreditaci JCI
- Jan Jesenský – profesor zubního lékařství a stomatologie
- Ze života odborných společností ČLS JEP
- Významní lékaři z Pošumaví
- Noc vědy
- Ze života odborných společností ČLS JEP
-
Nová léčba diabetu 2. typu pomocí inkretinů
GLP-1 analog – přípravek, který nahrazuje přirozený hormon - Očkování – základní ochrana proti meninigitidě
- Spolek lékařů českých v Praze
- Ze života odborných společností ČLS JEP
- Jubilea
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Spondylodiscitida – známá a neznámá
- Příprava diabetika k operaci
- Hodnocení stavu výživy hospitalizovaných seniorů
- Oniománie, aneb nakupování jako problém
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



