-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Současné možnosti péče o pacienty s epilepsií
Current possibilities for the treatment of patients with epilepsy.
Epilepsies and epileptic syndromes are the third most common chronic neurological disease. There are more than 100 000 people suffering from this disease in the Czech Republic. Epileptological diagnosis and therapy have significantly improved. With correct management, 70–80 % of patients can be seizure free and live without limitations. Cooperation between practitioners and neurologists is vital for good management of disease. Patients who visit general practitioners with suspicion of epilepsy can be divided into 3 groups:
a) epilepsy is suspected,
b) newly diagnosed epilepsy,
c) chronic disease lasting more than one year.
The article describes the basic epileptological terminology, the system of epilepsy care in the Czech Republic and the diagnostic and therapeutic possibilities in these groups of patients.Key words:
epilepsy, epileptic seizure, epileptic syndrome, antiepileptics.
Autoři: J. Zárubová; D. Vyskočilová; M. Grunermelová
Působiště autorů: Fakultní Thomayerova nemocnice, Praha ; Přednosta: doc. MUDr. Otakar Keller, CSc. ; Neurologická klinika
Vyšlo v časopise: Prakt. Lék. 2009; 89(1): 11-13
Kategorie: Postgraduální vzdělávání
Souhrn
Epilepsie a epileptické syndromy jsou 3. nejčastějším chronickým neurologickým onemocněním. Trpí jím přibližně více než 100 000 lidí v ČR. Diagnostické a terapeutické možnosti v epileptologii se zlepšily. Při správném postupu může být 70–80 % pacientů plně kompenzovaných a žít bez omezení. Spolupráce praktických a odborných lékařů je pro správný management onemocnění důležitá. Pacienty, kteří přicházejí za praktickými lékaři s podezřením na epilepsii nebo stanovenou diagnózou epilepsie, můžeme rozdělit do skupin:
a) pacienti s podezřením na epilepsii,
b) pacienti s nově diagnostikovanou epilepsií,
c) pacienti s chronickým onemocněním, které trvá déle než 1 rok.
V článku je popsána základní epileptologická terminologie, systém diferencované péče o pacienty s epilepsií v ČR a základní diagnostické a terapeutické možnosti u výše popsaných skupin pacientů.Klíčová slova:
epilepsie, epileptický záchvat, epileptický syndrom, antiepileptika.Epilepsie a epileptické syndromy jsou chronická neurologická onemocnění, která postihují lidi všech věkových kategorií bez pohlavních a rasových preferencí. Termín epilepsie je syndromologický. Syndrom epilepsie se projevuje epileptickými záchvaty spontánními nebo provokovanými podněty, které u běžné populace záchvaty neprovokují. Je to onemocnění mozku charakterizované trvalou predispozicí generovat epileptické záchvaty s neurobiologickými, kognitivními, psychosociálními a sociálními konsekvencemi.
Stanovení diagnózy epilepsie je možné po 1 záchvatu, pokud je přítomný trvalý předpoklad k opakování záchvatů. Pokud není prokazatelné „epileptogenní“ postižení mozku, je diagnóza stanovena při opakování spontánních epileptických záchvatů. Epilepsií a epileptických syndromů je v současné době známo kolem 40 druhů. Manifestují se různými typy epileptických záchvatů a dalšími klinickými projevy. Mají odlišnou etiologii. Správné určení druhu epilepsie rozhoduje o terapeutickém postupu a prognóze.
Terminologie
Hlavním klinickým projevem epilepsie jsou epileptické záchvaty. Příznaky fokálních epileptických záchvatů jsou velmi rozmanité – od čistě subjektivních prožitků epileptické aury, přes senzitivní, senzorické a motorické projevy při plném vědomí u jednoduchých fokálních záchvatů, po odstupňované poruchy vědomí bez automatismů nebo s automatismy u komplexních fokálních záchvatů. Všechny uvedené typy fokálních záchvatů mohou přejít v záchvat sekundárně generalizovaný.
Generalizované záchvaty se svou semiologií od fokálních někdy jasně odlišují, jindy je správné určení obtížné. Generalizované záchvaty jsou:
- absence,
- myoklonie,
- generalizované tonické,
- klonické,
- tonicko-klonické, a
- atonické.
Pro správnou klasifikaci záchvatu/ů je nesmírně důležité detailní popsání záchvatové příhody od pacienta a svědka záchvatu.
Jednotlivé epilepsie a epileptické syndromy jako nozologické jednotky jsou charakterizované
- věkem vzniku,
- etiologií,
- typem záchvatu/ů,
- charakterem abnormální aktivity v EEG,
- odpovědí na léčbu,
- prognózou.
Klinickou manifestaci a léčitelnost epilepsie u jednotlivce mohou různou měrou ovlivňovat četné faktory (obr. 1).
Obr. 1. Faktory, které ovlivňují epilepsii u individuálního pacienta (1) 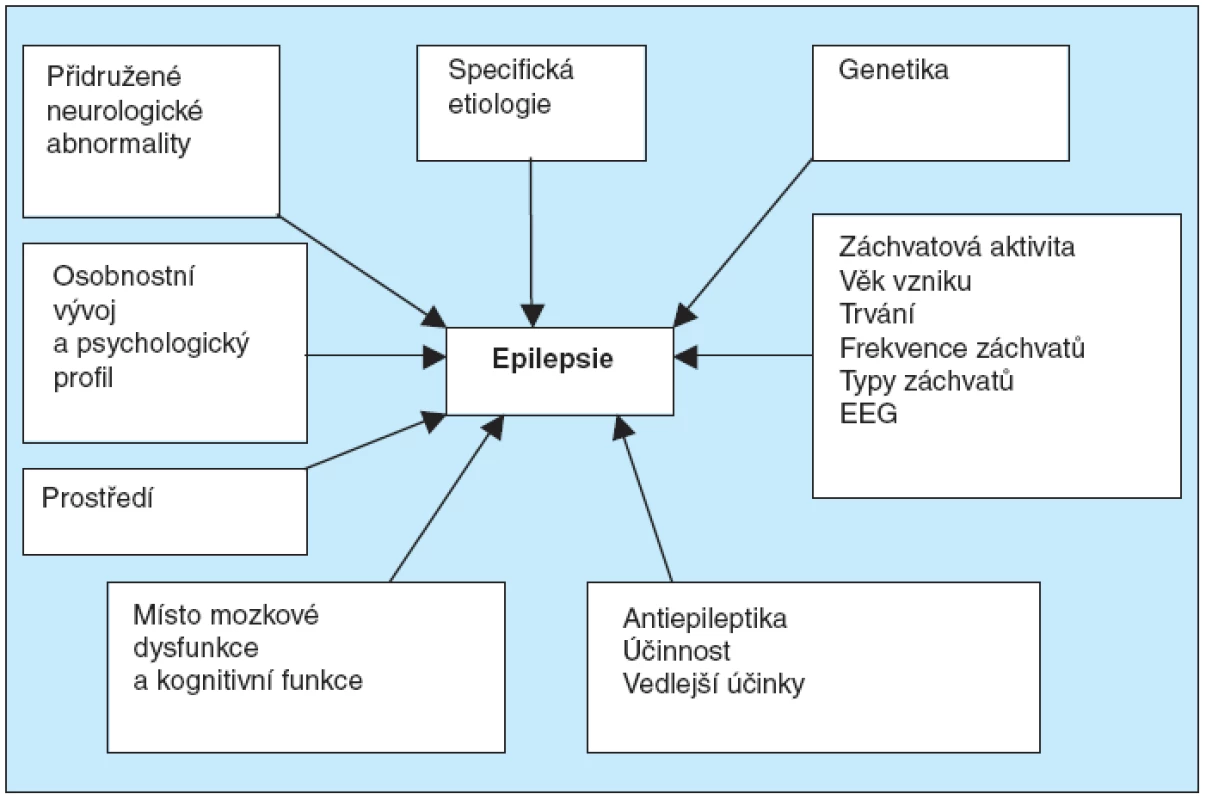
Z hlediska etiologie jsou epilepsie idiopatické (geneticky podmíněné), symptomatické (podmíněné strukturální lézí nebo organickým onemocněním mozku) a možná symptomatické (dostupnými zobrazovacími vyšetřeními mozku neprokážeme jasnou strukturální lézi, anamnesticky byl mozek pacienta vystaven riziku poškození, např. perinatální trauma).
Pro pacienty s epilepsií a jejich ošetřující lékaře je důležité především to, jak epilepsie ovlivňuje jejich běžný život. To je vyjádřeno stupněm kompenzovanosti. Pacienti s epilepsií jsou rozděleni do čtyř základních skupin:
- Plně kompenzovaný (2 a více let bez záchvatů s terapií i bez terapie).
- Kompenzovaný (1 rok bez záchvatů s terapií i bez terapie)
- Částečně kompenzovaný (obvykle déle než 1 měsíc bez záchvatů, obvykle méně než 12 záchvatů do roka, epilepsie ovlivňuje kvalitu života).
- Nekompenzovaný (záchvaty jsou častější než 1x do měsíce, obvykle více než 12 záchvatů do roka, epilepsie významně ovlivňuje kvalitu života) (tab. 1).
Tab. 1. Rozdělení pacientů s epilepsií 
Systém diferencované péče o pacienty s epilepsií v ČR (2)
Koncepce péče v epileptologii vychází ze Standardu diagnostických a léčebných výkonů – Epilepsie, schváleném Výborem České neurologické společnosti dne 4. 4. 1998 a publikovaném v odborném periodiku Česká a slovenská neurologie a neurochirurgie 1998; 61/94, No. 4: s. 222–223. Podle něj je péče o epileptické pacienty rozdělena na tři základní stupně:
1. Primární ambulantní péče
(péče o pacienty s kompenzovanou epilepsií a péče o pacienty, u nichž nebylo dosaženo kompenzace po vyčerpání všech možností, včetně péče vyššího odborného centra). Provádí ambulantní neurolog nebo dětský neurolog.
2. Sekundární péče ambulantní a nemocniční
(péče o pacienty s hůře kompenzovatelným epileptickým onemocněním nebo s diagnostickými problémy). Provádí neurolog nebo dětský neurolog s erudicí v epileptologii a funkční odborností v elektroencefalografii.
3. Terciární péče
(péče o farmakorezistentní epileptické pacienty a pacienty s nevyřešenými diferenciálně diagnostickými problémy). Je poskytována na úrovni Centra pro léčbu epilepsie nebo Centra pro chirurgickou léčbu epilepsie.
Pacienti s podezřením na epilepsii
Podezření na epilepsii vzniká, pokud se u pacienta objeví záchvatová příhoda, nebo se opakují záchvatové příhody, které jsou zpravidla provázené různými neurologickými příznaky a někdy poruchou vědomí, ztrátou postury. Řada neurologických, interních a psychiatrických onemocnění se také může projevovat záchvaty, které jsou epileptickým podobné. Takové imitátory označujeme jako neepileptické záchvaty. Neepileptické záchvaty jsou mylně diagnostikovány jako epileptické u 20–30 % pacientů.
1. Somaticky podmíněné neepileptické záchvaty.
- a. Synkopy nejrůznější etiologie (především konvulzivní synkopy).
- b. Kardiovaskulární onemocnění, zejména arytmie.
- c. Poruchy spánku (narkolepsie-kataplexie, somnambulismus, noční děs, iactatio capitis nocturna, enuréza atd.).
- d. Paroxysmální dystonie a paroxysmální kineziogenní chorea.
- e. Fyziologický myoklonus ve vazbě na spánek, jiné neepileptické myoklonie.
- f. Tetanie.
- g. Migrény (zejména pokud bolesti hlavy jsou minimální, nebo chybí).
- h. Benigní paroxysmální vertigo.
- i. Tranzitorní ischemické ataky.
- j. Tranzientní globální amnézie.
- k. Paroxysmální endokrinní dysbalance a jiné.
2. Psychogenně podmíněné neepileptické záchvaty.
- a. Disociativní záchvaty.
- b. Panické ataky.
- c. Vědomě navozené (simulované) záchvaty.
- d. Poruchy osobnosti a chování.
- e. Münchhausenův syndrom.
- f. Münchhausenův syndrom by proxy.
Pokud má praktický lékař podezření na epileptické nebo neepileptické záchvaty, je důležitý co nejpodrobnější popis příhody jak od pacienta, tak od svědka příhody. Pomoci může zachycení příhody na domácím videu, zejména u opakovaných příhod. V případě diferenciálně diagnostických nejasností je indikováno video EEG vyšetření.
U každého pacienta, který přichází k lékaři s tím, že prodělal záchvatovou příhodu nebo opakované záchvatové příhody musí být provedeno vyšetření:
- Neurologické.
- Interní.
- Základní laboratorní.
- EEG.
- Zobrazovací vyšetření mozku:
- u dospělých vždy;
- dětí dle rozhodnutí dětského neurologa;
- neakutních situacích dáváme přednost MRI před CT.
Pacienti s nově diagnostikovanou epilepsií
U pacientů s nově diagnostikovanou epilepsií je důležité pacienta informovat o charakteru onemocnění, pravidlech životosprávy a terapie. Volba antiepileptika závisí na řadě faktorů a má být individualizována. Je třeba zohlednit některé skupiny nemocných: Děti, ženy a dívky ve fertilním věku, starší nemocní, polymorbidní, s polyterapií, nemocní s neuropsychickým deficitem a psychiatrickou komorbiditou. Cílem léčby je optimální kvalita života a funkční stav nemocného. Přínos léčby musí převažovat nad jejími riziky. Zejména při zahajování léčby je důležitý dialog s nemocným o jejích reálných možnostech. Motivace je předpokladem dobré compliance. Pacienti i ošetřující lékaři mohou získat více informací na www.epistop.cz nebo www.epilepsie.cz. Dospělí pacienti jsou v době nově diagnostikované epilepsie zdravotně nezpůsobilí řídit motorová vozidla.
Pacienti s chronickým onemocněním
Chronické onemocnění trvající déle než rok dělíme na:
- a. Aktivní epilepsii (nejméně 1 záchvat v posledních 5 letech bez ohledu antiepileptickou léčbu).
- b. Epilepsii v remisi s terapií – bez záchvatů více než 5 let, pacient užívá antiepileptika.
- c. Epilepsii v remisi bez terapie.
Pacienti jsou dispenzarizováni neurologem. Pro pacienty je důležitý dialog ošetřujícího lékaře s neurologem o možných interakcích antiepileptik s jinými léky. Při zahajování léčby novými léčivy, např. antibiotiky, antikoagulancii, hormonální kontracepcí je důležité vědět o riziku možných vzájemných interakcí, eventuálně si v péči pomoci vyšetřením plazmatických hladin antiepileptik.
Nedostatečná nebo chybějící odpověď na antiepileptickou léčbu je indikací k vyšetření nemocného na specializovaném pracovišti zaměřeném na epileptologii, a to nejpozději do 1 roku od počátku obtíží. Seznam epileptologů je dostupný na www.clpe.cz.
Při ověřené farmakorezistenci by měl ošetřující lékař nejpozději do 2 let od počátku obtíží odeslat nemocného na specializované pracoviště (Centra pro epilepsii, www.clpe.cz ) ke zvážení možnosti epileptochirurgické nebo stimulační léčby. Za farmakorezistentního považujeme pacienta, u něhož se během dvou let nepodařilo dosáhnout uspokojivé kompenzace záchvatů při použití alespoň dvou a nejlépe tří správně volených antiepileptik podávaných v maximálních tolerovaných dávkách.
Sedmdesát až osmdesát procent lidí s epilepsií může být při správné léčbě plně kompenzováno. Mohou řídit motorová vozidla, skupina oprávnění 1, B. Mohou studovat, pracovat, s výjimkou některých profesí vyžadujících absolutní zdraví. Ženy s epilepsií mohou mít děti, 90 % správně vedených plánovaných gravidit probíhá bez komplikací. Díky moderním antiepileptikům (lamotrigin, topiramát, gabapentin, pregabalin, levetiracetam, zonisamid) nejsou pacienti vystaveni chronickým nežádoucím účinkům klasických antiepileptik 1. a 2. generace (fenobarbital, primidon, fentytoin, karbamazepin, valproát). Problémem zůstává stigma a předsudky, které jsou s tímto onemocněním spojeny.
Třicet až dvacet procent pacientů s epilepsií i přes správně vedenou farmakoterapii, epileptochirurgii a léčbu stimulací bloudivého nervu není kompenzováno a žijí život se záchvaty. U takových pacientů se snažíme racionalizací léčby o co nejlepší kvalitu života mezi záchvaty. Jsou k dispozici ochranné helmy. K zastavení generalizovaných konvulzivních záchvatů, které spontánně nekončí do 3–5 minut, může být pacient a jeho blízcí vybaveni rektálním diazepamem nebo bukálním midazolamem.
Částečně kompenzovaní a nekompenzovaní pacienti mají sníženou schopnost výdělečné činnosti. Při řešení problematiky zaměstnání, ale i jiných sociálních problémů je možné se obrátit na sociální pracovníky, kteří se touto problematikou zabývají (www.epistop.cz).
První pomoc při generalizovaném konvulzivním epileptickém záchvatu
Odstranění předmětů, které by mohly způsobit poranění.
Přesun pacienta na jiné místo pouze v nezbytném případě.
Podložení hlavy, uvolnění oděvu kolem krku.
Nebránit záškubům nebo tonické křeči.
Nebránit automatismům, pokud nehrozí nebezpečí z poranění či poškození věcí.
Nerozevírat násilím ústa.
Vyčkat konce záchvatu.
Při trvající poruše vědomí stabilizovaná poloha.
Pootevřít ústa, vyčistit dutinu ústní, předsunout dolní čelist. Vyčkat návratu k plnému vědomí.
Při postparoxysmální dezorientaci slovně pacienta uklidnit. Fyzicky jej neomezovat v pohybu, pokud to není nezbytně nutné. Zjistit, zda nedošlo k poranění (zejména hlavy, jazyka nebo obratlů).
Zjistit anamnézu.
Pokud jde o léčeného pacienta a nedošlo k poranění, které vyžaduje ošetření, a nepřetrvává dezorientace, není nutný transport do nemocnice. Ten je indikován, pokud jde o první záchvat, o kumulaci záchvatů (s výjimkou typických kumulací fokálních záchvatů, které pacient nebo rodina běžně zvládají), o status epilepticus, pokud přetrvává dezorientace nebo následují další generalizované záchvaty (hrozící status), došlo k poranění, které vyžaduje ošetření.
Závěr
Praktický lékař je často poprvé kontaktován pacienty se záchvaty. Někteří pacienti s epilepsií chodí pouze k praktickému lékaři pro předpis léků, které byly doporučeny před mnoha lety. Ve spolupráci s neurologem, epileptologem a Centry pro epilepsii je možné zdravotní stav řady pacientů zlepšit. Informace a důležité materiály ke stažení jsou na webových stránkách České ligy proti epilepsii (www.clpe.cz) a občanského sdružení EpiStop (www.epistop.cz ). Na těchto stránkách jsou k dispozici také kontakty na pracoviště, která tvoří systém diferencované péče pro pacienty s epilepsií.
MUDr. Jana Zárubová
Neurologická klinika
Fakultní Thomayerova nemocnice
Vídeňská 800
140 59 Praha 4
E-mail: jana.zarubova@ftn.cz
Zdroje
1. Engel, J., Pedley, T.A. What is epilepsy? In Epilepsy The Comprehensive CD-ROM, Engel J, Pedley TA. Lippincott Williams & Wilkins 1999: Chapter 1.
2. Rektor, I., Komárek, V., Brázdil, M. Koncepce péče o pacienty s epilepsií v ČR. Neurologie pro praxi 2004, 52.
3. Marusič, P., Brázdil, M., Hadač, J. Soubor minimálních diagnostických a terapeutických standardů u pacientů s epilepsií. EpiStop 2007, 20.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2009 Číslo 1- Na inkontinenční pomůcky nově dosáhne více pacientů
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Úloha praktického lékaře v péči o inkontinentní pacienty
- Zápach při inkontinenci je častou obavou pacientů
- Parkinsonova nemoc – stanovení diagnózy neurologem
-
Všechny články tohoto čísla
- Současné možnosti péče o pacienty s epilepsií
- Regulační T lymfocyty a jejich význam pro zhoubné novotvary hlavy a krku
- Malující lékař dobývá rodné město
- Péče o výživu nedonošeného novorozence po propuštění z nemocnice
- Postoj k dispenzarizaci a zvládání stresu u pacientů dlouhodobě sledovaných pro diagnózu melanom
- Procesy globalizace a harmonizace práce etických komisí v EU
- Prohlášení
- Léčba chronických ran u seniorů pod vedením geriatra
- Subakutní trombóza dvou stentů jako příčina akutního infarktu myokardu
- Posuzování změn ledvinové funkce na podkladě sérových koncentrací kreatininu – možnosti a omezení
- Motivační dotazník jako intervenční a diagnostický nástroj
- Identita etických komisí, identita členů etických komisí
- Miniportréty slavných českých lékařů Profesor MUDr. Vratislav Jonáš, světově uznávaný, ale trochu zapomínaný kardiolog
- Nový projekt preventivní péče
- Jarní semináře o bolesti 2009
- Zánět středního ucha u dětí
- Jubilea
- Očkování proti karcinomu hrdla děložního a dalším projevům HPV infekce
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Léčba chronických ran u seniorů pod vedením geriatra
- Péče o výživu nedonošeného novorozence po propuštění z nemocnice
- Současné možnosti péče o pacienty s epilepsií
- Zánět středního ucha u dětí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: MUDr. Petr Výborný, CSc., FEBO
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



