-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Idiopatická trombóza jugulární žíly
Idiopatic jugular vein thrombosis
Jugular vein thrombosis (JVT) is usually secondary to central venous catheterisation, distant malignancy, hyperkoagulable state or ovaria hyperstimulation syndrome. Spontaneous IJV thrombosis is an extremely rare entity. A 61-year-old man presented with swelling of the right side of the face, an ultrasonographic scan showed thrombosis of right IJV, laboratory evaluation, which included oncomarkers, X-ray, CT scan and abdominal ultrasonographic examination to search for malignancy, was normal. The patient was heparinized by LMWH and then underwent anticoagulation with warfarin for 6 months. One year later the patient is in good clinical condition and without malignancy. We discuss the etiology and the treatment of JVT.
Key words:
thrombosis, jugular vein, anticoagulation treatment.
Autoři: J. Chlumský; J. Havlín
Působiště autorů: Přednosta: prof. MUDr. Milan Kvapil, CSc., MBA. ; Interní klinika 2. LF UK ve FN Motol, Praha
Vyšlo v časopise: Prakt. Lék. 2008; 88(9): 542-543
Kategorie: Kazuistika
Souhrn
Trombóza jugulární žíly je nejčastěji zjištěna u nemocných po kanylaci, u nemocných s nádorovým onemocněním, v přítomnosti hyperkoagulačního stavu nebo v rámci hyperstimulačního syndromu. Vzácně se jedná idiopatickou trombózu. Nemocný ve věku 61 let byl přijat k hospitalizaci pro otok pravé poloviny obličeje, sonograficky byla prokázána trombóza v. jugularis interna vpravo, laboratorní vyšetření včetně onkomarkerů, RTG horní hrudní apertury, CT hrudníku a sonografie břicha vyloučila maligní onemocnění. Nemocný byl léčen nízkomolekulárním heparinem a následně antikoagulován warfarinem po dobu 6-ti měsíců s úplným rozpuštěním trombu. Po ročním sledování od příhody je nemocný bez obtíží a bez známek maligní choroby. Diskutována je etiologie choroby a její léčba.
Klíčová slova:
trombóza, jugulární žíla, antikoagulační léčba.Úvod
Trombóza vnitřní jugulární žily (jugular vein thrombosis – JVT) byla poprvé popsána Longem v roce 1912 jako komplikace peritonzilárního abscesu (13). Jedná se o vzácnou chorobu většinou znamenající pro nemocné špatnou prognózu. V naprosté většině případů je způsobena přidruženou chorobou a označujeme ji jako sekundární (10). Velmi vzácně se jedná o primární trombózu bez vyvolávajícího činitele.
Vlastní pozorování
Jednašedesátiletý pacient by vyšetřen u obvodního lékaře pro otok pravé poloviny obličeje. Otec nemocného zemřel v 79 letech na karcinom žaludku, matka v 89 letech na gynekologický tumor. Nemocný prodělal v 9-ti letech frakturu pravé ruky a od 59 let má implantovaný kardiostimulátor pro sick sinus syndrom. Poslední 2 dny před přijetím se objevila bolest v krku při polykaní, pocit horšího dechu, mírný kašel s expektorací.
ORL vyšetření bylo s normálním nálezem a nemocný byl odeslán k hospitalizaci na interní kliniku. Duplexní sonografie provedená při přijetí prokázala trombózu pravé v. jugularis interna (obr. 1) zasahující od trunkus brachiocephalicus po r. mandibularis.
Obr. 1. Sonografický nález trombózy v. jugularis interna. 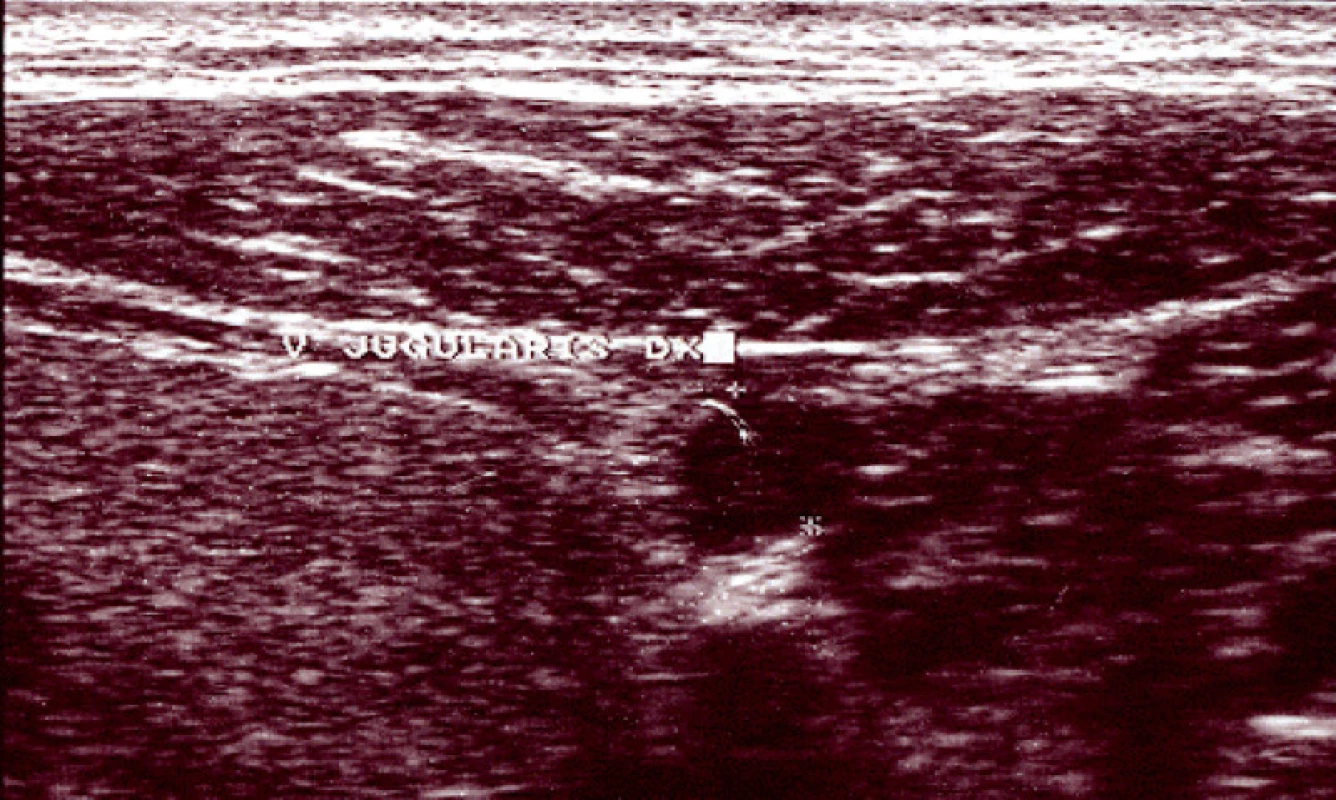
Objektivně byl přítomen otok pravé poloviny obličeje a pravé poloviny krku (obr. 2), jinak bylo fyzikální vyšetření s normálním nálezem. Laboratorně byla přítomna mírně zvýšena sedimentace 38/64 mm, krevní obraz, INR a aPTT byly v normálních mezích. Kompletní biochemický obraz, včetně elektroforézy bílkovin, CEA, CA 19-9, PSA byly rovněž normální, zvýšena byla pouze hodnota CRP na 43,3 mg/ml.
Obr. 2. Nemocný s otokem pravé poloviny obličeje a pravé poloviny krku. 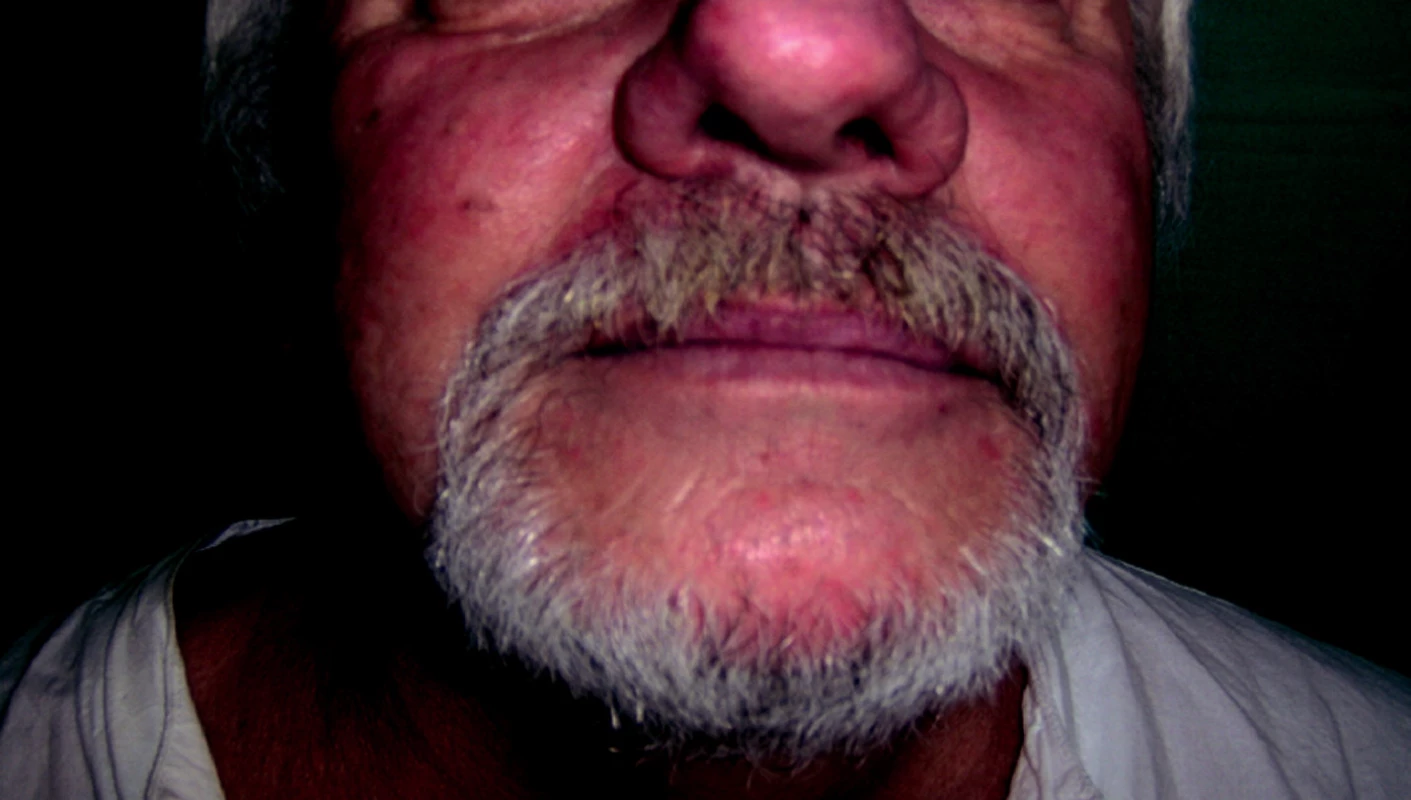
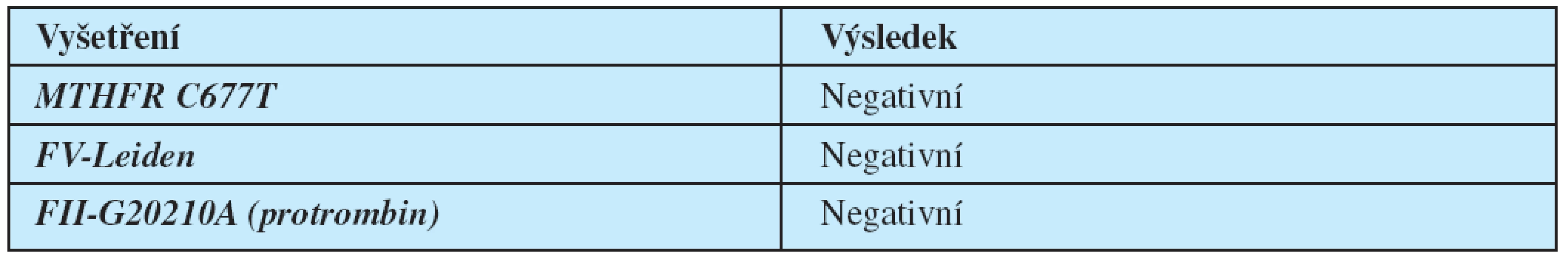
Vyšetření hyperkoagulačních parametrů (tab. 1) a genetické vyšetření ( tab. 2) bylo s normálním nálezem. RTG hrudníku i sonografie břicha byly bez pozoruhodností, CT plic prokázalo pachypleuritídu a ojedinělé buly vpravo, jinak byl nález rovněž normální.
Tab. 1. Vyšetření parametrů hyperkoagulačních stavů. 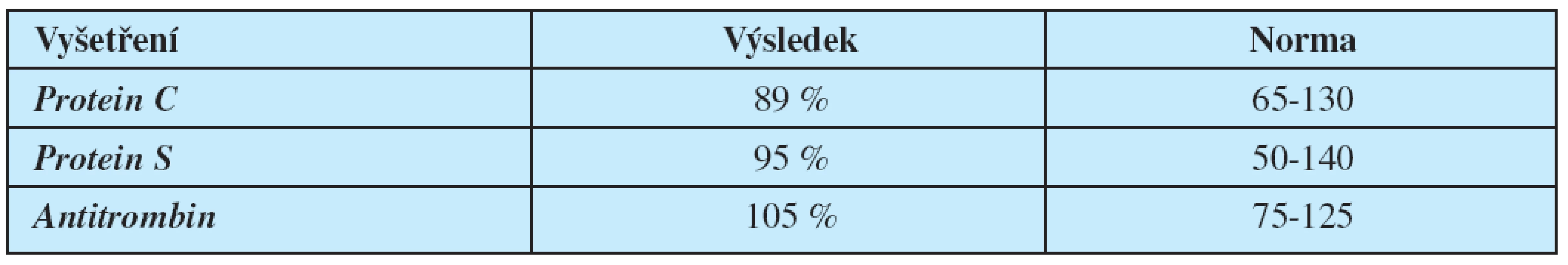
Nemocný byl 7 dní léčen nízkomolekulárním heparinem a byl bez komplikací převeden na warfarin, vzhledem k vyšší hodnotě CRP a kašli byl nemocný přeléčen augmentinem.
Kontrolní duplexní sonografie po 3 měsících léčby prokázala neúplnou rekanalizaci jugulární žíly vpravo a následné sonografické vyšetření po půl roce již kompletní rekanalizaci. Poté byla léčba warfarinem ukončena, nemocný byl bez obtíží, otok obličeje a krku vymizel a nemocný byl bez klinických známek tumoru.
Diskuse
Žilní trombóza je výsledkem poruchy normálního toku krve s následnou aktivací koagulační kaskády. Patofyziologicky je trombóza popsána Wirchowovou triádou, která vyžaduje přítomnost alespoň jednoho ze tří faktorů: poruchu endotelu, hyperkoagulační stav nebo poruchu toku krve.
Spontánní trombóza jugulární žily je vzácné onemocnění. Nejčastějšími příčinami trombózy jugulární žily (JVT) jsou maligní nádory, zejména nádory pankreatu, plic, žaludku, ovaria, hlavy či krku (4). Popsány byly i trombózy u nemocných s mezoteliomem či leiomyosarkomem omenta.
V rámci paraneoplastického stavu dochází k poruše koagulace se zvýšením hladin faktoru VIII, fibrinogenu, počtu krevních destiček, což výsledně způsobí tvorbu trombů (6). Další možností vzniku JVT je punkce jugulární žíly a zavedení centrálního žilního katétru, které je provázeno porušením endotelu a společně s trombogenitou katétru může vést k trombóze (8). Riziko trombózy u nemocných se zavedeným katétrem dosahuje až 30 %, ve většině případů je ale symptomatická (12).
Zvýšené riziko JVT je popisováno u narkomanů, kteří si aplikují drogy do v. jugularis interna, což vede k poruše endotelu a druhotně zvýšenému riziku infekce. Septická tromboflebitida v. jugularis interna (Lemierrův syndrom), ovariální stimulační syndrom (1), abscesy krku nebo flegmóna jsou vzácnější příčinou JVT (13). Primární hyperkoagulační stav je rovněž rizikovým faktorem pro vznik JVT. Popsány jsou případy trombózy způsobenou Leidenskou mutací (2), nebo mutací protrombinu 20210A (3).
Klinická symptomatologie JVT je různorodá a ne vždy výrazná. Nemocní udávají bolestivý otok poloviny obličeje, který může být doprovázen stridorem, dysfonií nebo dysfagií (5). U některých nemocných se objeví teplota, nespecifické bolesti hlavy, adenopatie případně se přidá otok horní končetiny nebo trombóza intrakraniálních žil při progresi trombózy (10). Mnozí nemocní jsou ale asymptomatičtí. Nejčastější komplikací JVT je plicní embolie, která je popisována u 7 až 59 % nemocných (11). Dále může dojít k otoku laryngu nebo dýchacích cest.
Základem diagnóz je sonografie, která má proti počítačové tomografii 97% senzitivitu (7). Počítačová tomografie a MRI má ale výhodu při diagnostice v současném odhalení etiologie trombózy. Flebografie v současnosti není k diagnostice JVT prováděna.
V léčebném postupu chybí jednoznačná doporučení. V praxi se postupuje jako u nemocných s trombózou v jiné lokalizaci. Léčba nízkomolekulárním heparinem minimálně 5 dní s převedením na antikoagulační léčbu warfarinem. Často je doporučována alespoň týdenní profylaktická antibiotická léčba. Délka antikoagulační léčby je většinou uváděna 6 měsíců (9). Při septické komplikací je třeba antibiotická léčba, případně chirurgická trombektomie nebo ligace vnitřní jugulární žily. S trombolytickou léčbou nejsou prakticky žádné zkušenosti (1).
Nemocní s JVT mají oproti zdravé populaci zhoršenou prognózu, kdy úmrtnost je více než dvojnásobná ve srovnání s nemocnými s trombózou dolní končetiny. Při dvouměsíčním sledování byla mortalita nemocných 26 % a plicní embolie se vyskytla u 5 % nemocných (11). Znamená to, že špatná prognóza nemocných je způsobena zejména základní chorobou a klinickým stavem spíše než tromboembolickou komplikací.
MUDr. Jaromír Chlumský, Ph.D.
Interní klinika 2. LF UK ve FN Motole
V úvalu 84
150 00 Praha 5
Zdroje
1. Alasiri, S.A., Case, A.M. Thrombosis of subclavian and internal jugular veins following severe ovarian hyperstimulation syndrome: a case report. J. Obstet. Gynaecol. Can. 2008, 30, p. 590-597.
2. Arullendran, P., Jani, P., Baglin, T., Motat, D.A. Internal jugular vein thrombosis in association with the factor V Leiden mutation. J. Laryngol. Otol. 1998, 112, p. 383–386.
3. Bertina, R.M. The prothrombin 20210G to A variation and thrombosis. Curr. Opin. Hematol. 1998, 5, p. 339–342.
4. Carrington, B.M., Adams, J.E. Jugular vein thrombosis associated with distant malignancy. Postgrad. Med. J. 1988, 64, p. 455–458.
5. Cohen, J.P. Persky, M.S., Reede, D.L. Internal jugular vein thrombosis. Laryngoscope 1985, 95, p. 1478–1482.
6. Edwards, R.L., Rickles, F.R. Thrombosis and cancer. Prog. Haemost. Throm. 1996, 35, p. 374-382.
7. Gaitini, D., Kaftori, J., Perry, M. et al. High-resolution real-time ultrasonography:diagnosis and follow-up of jugular and subclavian vein thrombosis. J. Ultrasound Med. 1988, 7, p. 621-627.
8. Chastre, J., Cornud, F., Bouchama, A. et al. Thrombosis as a complication of pulmonary artery catheterization via the internal jugular vein: prospective evaluation by phlebography. N. Enol. J. Med. 1982, 306, p. 278-281.
9. Chlumský, J. Antikoagulační léčba. Praha: Grada 2005, ISBN 80-247-9061-0.
10. Chowdhury, K., Bloom, J., Black, M.J., Al-Noury, K. Spontaneous and non-spontaneous internal jugular vein thrombosis. Head Neck 1990, 12, p. 168–173.
11. Major, K.M., Bulic, S., Rowe, V.L. et al. Internal jugular, subclavian, and axillary deep venous thrombosis and the risk of pulmonary embolism. Vascular Med. 2008, 16, p. 73-79.
12. Timsit, J.F., Farkas, J.C., Boyer, J.M. et al. Central vein catheter-related thrombosis in intensive care patients: incidence, risks factors, and relationship with catheter-related sepsis. Chest 1998, 114, p. 207-213.
13. Yan, P., Norante, J. Thrombophlebitis of the internal jugular vein secondary to pharyngitis. Arch. Otolaryngol. 1986, 160, p. 507-508.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek Urticaria solarisČlánek Hospicová péče v OlomouciČlánek Spolek lékařů v PlzniČlánek JUBILEAČlánek Beautiful pro zdravé srdceČlánek Aktuality
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2008 Číslo 9- Na inkontinenční pomůcky nově dosáhne více pacientů
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Úloha praktického lékaře v péči o inkontinentní pacienty
- Zápach při inkontinenci je častou obavou pacientů
- Parkinsonova nemoc – stanovení diagnózy neurologem
-
Všechny články tohoto čísla
- Časná kancerogeneze u spinocelulárního karcinomu hlavy a krku
- Neinvazivní ventilace v intenzivní péči
- Neinvazivní ventilace – snížení rizika ventilátorové pneumonie Komentář k článku Herold I. Neinvazivní ventilace v inten
- Kompresivní neuropatie jako profesionální onemocnění
- Spirituální péče ve zdravotnictví
- Double flap plastika vysoké rektoanální píštěle
- Urticaria solaris
- Hospicová péče v Olomouci
- Výroky nemocných, které mohou stresovat zdravé
- Neodkladné operace štítné žlázy – dvě kazuistiky
- Aneurysma v místě akutního uzávěru pravé koronární tepny prezentující se akutním infarktem myokardu spodní stěny levé komory
- Idiopatická trombóza jugulární žíly
- Miniportréty slavných českých lékařů Docent MUDr. Karel Šilink – vůdčí představitel české endokrinologie
- Cena Josefa Hlávky za rok 2007 udělena
- Spolek lékařů v Plzni
- Inteligentní formuláře 602XML – nástroj odbourávání byrokratických činností ve zdravotnictví
- První evropská implantace zařízení Promote RF na úpravu srdečního rytmu
- MEDIN představí inovace v artroskopii
- JUBILEA
- Nový přístroj BTL pro aplikaci rázové vlny
- Beautiful pro zdravé srdce
- Oceněná vrtačka Acculan 3Ti mini míří do českých nemocnic
- Aktuality
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Idiopatická trombóza jugulární žíly
- Kompresivní neuropatie jako profesionální onemocnění
- Neinvazivní ventilace v intenzivní péči
- Double flap plastika vysoké rektoanální píštěle
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání