-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Hluboké krční záněty – diagnostika a terapie
Deep Neck Space Infections – Diagnostic and Therapy
Deep neck space infections always posed both diagnostic, as well as therapeutic problem. The diagnosis is difficult due to the complexity of the signs and locations of the inflammation in the deep neck space. Before the contemporary imaging methods the disease was often revealed in the advanced stage. This fact together with non-sufficient anti-inflammatory pharmacologic treatment explains historical high mortality. However, even with arrival the up-to-date imaging methods and efficient drugs, this fortunately rare disease is not easy for diagnosis nor for treatment. It can be said that despite the first-rate antibiotic therapy the deep neck space infections are nowadays still a dangerous disease with a risk of mortality. In this case report we present a clinical course of the disease and diagnostic and therapeutic algorithm.
KEYWORDS:
deep neck space infections, diagnostic, therapy
Autoři: A. Srba; P. Fundová; D. Kovář
; J. Astl
Působiště autorů: Klinika otorinolaryngologie a maxilofaciální chirurgie 3. LF UK a ÚVN Praha přednosta prof. MUDr. J. Astl, CSc.
Vyšlo v časopise: Otorinolaryngol Foniatr, 66, 2017, No. 2, pp. 86-91.
Kategorie: Kazuistika
Souhrn
Hluboké krční záněty vždy představovaly jak diagnostický tak léčebný problém. Komplexní souhrn příznaků a lokace zánětu v hlubokých prostorách krku činí diagnostiku obtížnou a před nástupem moderních zobrazovacích metod bylo onemocnění často odhaleno až v rozvinutém stadiu. Tato skutečnost spolu s nedostatečnou protizánětlivou medikamentózní léčbou vysvětluje historicky vysokou mortalitu. Avšak ani s nástupem moderních zobrazovacích metod a účinných farmak není toto, naštěstí méně zřídka se vyskytující, onemocnění snadné ani pro diagnostiku, ani pro léčbu. Lze říci, že hluboké krční záněty jsou i v dnešní době navzdory kvalitní antibiotické terapii stále nebezpečným onemocněním s možným rozvojem život ohrožujících komplikací. V kazuistickém sdělení názorně prezentujeme klinický obraz nemoci a diagnosticko-léčebný postup.
Klíčová slova:
hluboké krční záněty, diagnostika, terapieÚVOD
Hluboké krční záněty vznikají nejčastěji jako komplikace odontogenních zánětů měkkých tkání ústní dutiny a hltanu, nebo jako komplikace tonzilitidy/peritonzilárního abscesu (2, 3, 6, 9). Nebezpečí těchto zánětů spočívá především v riziku vzniku dalších komplikací, které i v dnešní době představují život ohrožující stavy (3). Pro správné pochopení vzniku, šíření a následnou chirurgickou terapii hlubokých krčních zánětů je nezbytná znalost anatomie krku a krčních fasciálních prostor, jež oddělují jednotlivé hluboké prostory od sebe. Krční fascie dělíme na povrchovou a hlubokou, která se dále dělí na povrchový list, střední list a hluboký list, kde ještě rozeznáváme prevertebrální a alární část. Tyto fascie rozdělují hluboké krční prostory na prostor parafaryngeální, retrofaryngeální, prevertebrální a tzv. „danger space“. Povrchová krční fascie obaluje m. platysma. Povrchový list hluboké krční fascie obaluje mm. scaleni, m. sternocleidomastoideus, m. trapezius a podčelistní a příušní slinnou žlázu. Střední list hluboké krční fascie obaluje infrahyoidní svaly a krční orgány – hltan, jícen, hrtan, průdušnici a štítnou žlázu; tvoří „přední stěnu“ retrofaryngeálního prostoru. Hluboký list hluboké krční fascie adheruje na obratle v celé délce páteře a tvoří „zadní stěnu“ retrofaryngeálního prostoru, cca v úrovni druhého hrudního obratle splývá se středním listem hluboké krční fascie. Hluboký list hluboké krční fascie se ještě dělí na alární a prevertebrální část – mezi těmito vrstvami se nachází tzv. „danger space“, což je prostor táhnoucí se od lební baze přes zadní mediastinum až k bránici. Anatomická komunikace jednotlivých hlubokých krčních fasciálních prostor s okolím představuje základ pro další šíření zánětu do okolních struktur, zejména mediastina, což představuje závažné riziko zhoršení klinického stavu pacienta a prognózy onemocnění (3). Diferenciálně diagnosticky je důležité v první řadě myslet na možnost hlubokého krčního zánětu a cíleně tak směřovat anamnestické dotazy a fyzikální vyšetření (3). Důležitou roli v diagnostice hrají zobrazovací metody, především CT s kontrastem nebo MRI a laboratorní vyšetření. UZ má roli orientační a podpůrnou. Z biochemického vyšetření je kromě základních markerů zánětu vhodné sledovat dynamiku patologického procesu pomocí prokalcitoninu (1, 5). Základem terapie je chirurgická intervence, široká drenáž krčních prostor spolu s pravidelným proplachováním, odstraňováním nekrotických, ev. sekvestrovaných tkání, spolu s ATB terapií cílenou proti aerobním i anaerobním mikroorganismům (3, 4, 8). Kromě samotné drenáže krčních prostor je nutné odstranit i příčinu hluboké krční infekce – např. provést extrakci kariézních zubů, nebo provést tonzilektomii. Vždy je nutné odeslat vzorky pro mikrobiální vyšetření jak pro aeroby, tak pro anaeroby. V případě hlubokých krčních zánětů je v léčbě důležitá mezioborová spolupráce ORL lékaře se stomatologem, stomatochirurgem, infekcionistou, event. dle potřeby i hrudním chirurgem.
KAZUISTIKA 1
61letý muž byl přijat k hospitalizaci pro 14 dní trvající bolest v krku vlevo s obtížným polykáním a pocitem tlaku na levé straně krku. Od počátku příznaků docházelo k postupně progredující lymfadenopatii, otoku a hyperemii krku vlevo. Pacient příznakům nevěnoval přílišnou pozornost a 6 dní od počátku obtíží odjel na služební cestu do Austrálie, kde došlo k rapidnímu zhoršení otoku a bolestí. Pacient nebyl v cizině vyšetřen. Vrátil se letecky do ČR a ihned vyhledal lékařskou pomoc.
Při příjmu byl pacient kardiopulmonálně kompenzován, afebrilně, bez jakýchkoliv dechových obtíží. Udával bolestivé polykání. Objektivně na krku vlevo ve výši C2 až C7 výrazná hyperemie a otok šířící se až do jugula, palpačně tuhý, bolestivý, se známkami fluktuace, na povrchu s drobnými hnisavými fokusy. Dále při fyzikálním vyšetření nález kariézního chrupu a podslizničně uloženého kořene 38. zubu s chybějící korunkou a zvětšená, zbrázděná levá tonzila s povlaky. Laryngoskopicky hypofaryng a hrtan bez edému, mírně zarudlá epiglottis.
Ihned při příjmu odebrána krev s nálezem leukocytózy (34,64 x 10e9/l) a zvýšeného CRP (384,9 mg/l) a provedeno CT krku a mediastina se závěrem objemné expanze na krku vlevo s výrazným edematózním prosáknutí okolí s lymfadenopatií.
Zahájena okamžitá ATB terapie – po dohodě s ATB centrem nasazen Augmentin 1,2 g i.v. 3x denně a zároveň v den příjmu provedena akutní revize hlubokých krčních prostor vlevo a tracheostomie. Při výkonu byla široce otevřena abscesová ložiska s maximem nálezu kolem podčelistní slinné žlázy vlevo. Do operační rány vloženy 2 proplachové a 1 kapilární drén (v ráně ponechány do 10. pooperačního dne), sutura provedena adaptačními stehy. Během operace odebrány vzorky biologického materiálu ke kultivaci. Do druhého dne byl pacient monitorován na JIP, ze které posléze přeložen na intermediální jednotku ORL.
Průběh hospitalizace probíhal klidně, pacient afebrilní, bez komplikací, kardiopulmonálně kompenzovaný, bez dušnosti. Kultivačně ze vzorku nález aerofilního streptokoka. Dle ATB centra nebylo třeba měnit zavedenou ATB terapii. Třetí den po operaci proveden kontrolní CT snímek krku a mediastina bez průkazu zánětlivého přestupu do mezihrudí. Dále proveden panoramatický snímek dentice a sedmý pooperační den provedena extrakce kariézních zubů 17, 27, 34 a 38.
Osmý den po operaci pacient dekanylován. Devátý den udělán kontrolní výtěr z krku, kde kultivačně zjištěna přítomnost G - tyčí (Pseudomonas aeruginosa a Enterobacter) – ATB po domluvě s ATB centrem změněna na Cifloxinal 750 mg p.o. 2x denně, který ponechán celkem na dalších 9 dní.
Během hospitalizace prováděn pravidelně debridement a výplachy rány, aplikace Silvercellu a Nu-gelu a převazy s Inadinovým krytím. 16. pooperační den provedena sekundární sutura rány v CA, během které do rány zaveden rukavicový drén.
Pacient se subjektivně cítil každým dnem lépe, objektivně bylo patrné příznivé hojení rány a ústup zánětu levé tonzily, od 14. dne již normalizovány hodnoty CRP a leukocytů. 21. den hospitalizace pacient dimitován. Rána v době dimise ještě stále vykazovala v centrální části mírnou dehiscenci, avšak bez známek inflamace a fluktuace. Nadále pacient kontrolován ambulantně každé dva dny po 10 dní, přičemž byl do rány pravidelně aplikován Nu-gel a prováděny převazy s Inadinovým krytím. Při poslední kontrole byl pacient bez jakýchkoliv obtíží.
KAZUISTIKA 2
65letý muž se dostavil na Emergency pro cca pětidenní anamnézu bolestí v krku, subfebrilie, a značnou dysfagii, nebyl schopen jíst tuhou stravu, jen pil, v posledních 2 dnech udával i obtížné dýchání. Objektivně byl pacient při vědomí, opocený, tachypnoe, TF 160/min., v klidu saturace 02 90 %, polykání téměř nemožné, sliznice při dehydrataci oschlé, laterální a zadní stěna hltanu a hypofaryngu se vyklenují mediálně, tonzily atrofické s malým množstvím detritu v lakunách, oblouky patrové vpravo hybné, vlevo nepohyblivé. Zašlý preepiglotický prostor, vlevo vyklenutí laterální a zadní stěny hypofarygu, které překrývá 2/3 epiglottis, vpravo epiglottis zarudlá, piriformní reces vlevo je kompletně zašlý, vpravo jen naznačen. Laboratorně CRP 601 mg/l, leukocyty 12,5 x 10e9/l. Závěr CT krku a mediastina: paratonzilární levostranný a objemný retrofaryngeální absces s mediastinitidou. Flegmóna krku vlevo.
Urgentně provedena revize a drenáž hlubokých krčních prostor vlevo a ventrálně kolární mediastinotomie vlevo, vydrénován zapáchající sekret podél velkých cév vlevo, otevřeno přední mediastinum, kde taktéž seropurulentní zapáchající sekret. U těla dolní čelisti vlevo otevřena objemná kapsa s hnisavým sekretem, který odeslán na mikrobiologické vyšetření – na aerobní i anaerobní kultivaci. Po výplachu peroxidem a Betadine zavedeny trubicové drény a pacient v UPV předán do péče ARO oddělení. Následující den provedena revize mediastina hrudním chirurgem, založen VAC systém, provedeny extrakce gangrenózních kořenů zubů 36 a 38 a posléze i oboustranná tonzilektomie. Chirugická tracheostomie založena s odstupem 12 dnů. Rána pravidelně ošetřována, po zlepšení lokálního nálezu a stabilizaci stavu pacient bez komplikací dekanylován, rána po revizi krku a tracheostomii suturována, poté ukončena ATB terapie (piperacilin/tazobactam, celkem na 21 dnů). Od začátku hospitalizace přetrvávala fibrililace síní s kolísavou odpovědí komor, péče nastavena dle kardiologického konzilia. Pacient byl 22. den ve stabilizovaném stavu přeložen na ORL k rehabilitaci a nácviku perorálního příjmu potravy. Při překladu již pokles zánětlivých parametrů – leukocyty 10,6 x 10e9/l a CRP 12,3 mg/l. V dalším průběhu proveden nácvik p.o. příjmu a rehabilitace pacienta. Posléze předán do péče kardiologa. Při poslední kontrole z ORL hlediska zcela zdráv a bez komplikací.
DISKUSE
V uvedených kazuistikách je patrné podcenění příznaků ze strany obou pacientů. I přes značné potíže vyhledali lékařskou péči až ve značně pokročilé fázi onemocnění.
Hluboké krční záněty se řadí mezi místní komplikace zánětů hltanu z různé příčiny (3). Etiologicky je v dnešní době uváděna tonzilitida jako predisponující faktor více u dětí než u dospělých. U dospělých je to spíše odontogenní příčina, která vede k rozvoji dalších komplikací (3, 6). Mezi další možné příčiny hlubokých krčních zánětů se dále počítá např. zánět slinných žláz, trauma či chirurgický zákrok v ústní dutině, krční lymfadenitida nebo inflamovaná krční cysta (6). Zjednodušeně se dá říci, že hluboký krční zánět může vzniknout jako komplikace prakticky z jakékoliv zanícené oblasti na hlavě a krku (2). Zvláště je třeba myslet na eventuální rozvoj této komplikace u různě imunokompromitovaných pacientů (diabetes, HIV, chemoterapie, imunosuprese po transplantacích)(6). Muži jsou postiženi cca dvakrát častěji, než ženy (4, 9, 10).
Jelikož se jedná o potenciálně život ohrožující stavy, je třeba včasná diagnostika. V dnešní éře antibiotik nemusejí být veškeré příznaky plně vyjádřeny a klinický obraz může svádět k chybné interpretaci a bagatelizaci onemocnění. Diagnostika vychází z anamnézy a klinického obrazu, laboratorních známek zánětu a ze zobrazovacích metod.
Anamnesticky nás zajímají bolesti v krku, poruchy polykání, nedávné infekty či poranění horních dýchacích cest a hltanu, febrilie a další známky zánětu v oblasti hlavy, krku a hrudníku. Z osobní anamnézy jsou důležité dotazy na celková interní onemocnění, která mohou svým ovlivněním šíření infekce měnit strategii léčby (3).
Fyzikální vyšetření celé ORL oblasti se zaměřuje na zevní krk, ústní dutinu, faryng a hypofaryng. Na krku si všímáme veškerých asymetrií, otoku a fluktuace. Vyšetříme podrobně ústní dutinu, stav chrupu, otevírání úst. Pokud u pacienta nalezneme ztížené otevírání úst (trismus, ankylóza), je třeba nalézt pro tento stav vysvětlení! V hypofaryngu a laryngu pátráme především po asymetrii a po otocích. Při podezření na hluboký krční zánět odebíráme krev na biochemické vyšetření (kde nacházíme výrazně elevovány zánětlivé markery - FW, CRP, prokalcitonin) a odešleme pacienta na CT s kontrastní látkou či MRI, ev. při nedostupnosti CT/MRI alespoň na UZ krku, který ale v diagnostice není tolik přínosný pro horší zobrazení detailů sledovaných struktur.
Z biochemických markerů nás zajímají především hodnoty leukocytů a CRP, jejichž hodnoty bývají většinou výrazně elevovány. Avšak nevýhodou CRP je jeho relativně pomalejší vzestup po nástupu infekce. Maxima dosahuje až za cca 24 – 48 hodin po začátku infektu a jeho hodnota neodpovídá zcela přesně závažnosti postižení. Při podezření na hluboký krční zánět bývá proto někdy stanovován i další protein akutní fáze – prokalcitonin. Jeho hodnota roste rychleji (nárůst je patrný již do 4 hodin od infekce, maxima dosahuje cca za 6 až 24 hodin) a především u generalizovaných zánětů (1, 7). Další výhodou je, že hladina prokalcitoninu více odpovídá tíži zánětlivého inzultu (7). Jakmile dojde ke snížení zánětlivé reakce organismu, dochází i k rychlému poklesu hodnoty prokalcitoninu, což dělá z tohoto markeru vhodný ukazatel účinnosti mikrobiální terapie (1, 5, 7). Nevýhodou oproti CRP je vyšší cena vyšetření.
Při diagnostikovaném hlubokém krčním zánětu je metodou volby chirurgická intervence, drenáž hlubokých krčních prostor a intravenózní podání antibiotik ve vysokých dávkách. (4) Prvotní antibiotická terapie je empirická a měla by pokrýt stafylokoky a streptokoky, včetně anaerobních bakterií. Při podezření, že zánět vychází z ústní dutiny nebo je odontogenního původu, je vhodné nasadit např. Clindamycin, potencovaný Ampicillin nebo Penicillin s Metronidazolem (8). Při rinogenním nebo otogenním původu je doporučováno podat např. potencovaný Ampicillin, Ceftriaxon s Metronidazolem nebo Ciprofloxacin s Clindamycinem (8). Vždy je vhodné konzultovat podání antibiotik s ATB centrem, které doporučí nejvhodnější dávkování. Parenterální podání antibiotik by mělo určitě trvat minimálně 48 hod., nebo po dobu, kdy je pacient febrilní. Poté je možno přejít na perorální formu léku (8). Antibiotická terapie se upravuje podle zjištěné kultivace a citlivosti – výtěr se provádí přímo z abscesového ložiska během operace (10). Při operaci je nutné otevřít, vydrénovat a propláchnout abscesové dutiny a poté zavést do rány trubicové drény (3). Navíc v případě dušnosti je nutné pacientovi zajistit dýchací cesty tracheostomií. Za pomoci předoperačně provedeného CT snímku jsou voleny různé přístupové cesty podle lokalizace ložiska abscesu – nejčastěji před nebo za kývačem podélně, submandibulárně nebo submentálně. Rána se ponechá sešita jen situačními stehy, což umožní pravidelnou toaletu a výplachy rány. Definitivní sutura se provádí podle stavu hojení cca za 14 dní od výkonu.
Komplikace hlubokých krčních zánětů jsou i v dnešní době stále považovány za život ohrožující stavy. V užším pojetí se jedná o komplikace z komplikace (3). Jedná se o stavy s vysokou mortalitou i navzdory intenzivní antibiotické a chirurgické terapii. Řadí se mezi ně např. obstrukce dýchacích cest otokem, aspirace z ruptury retrofaryngeálního abscesu, trombóza v. jugularis interna s možností septické plicní embolie, zánětlivá eroze a. carotis s následným masivním krvácením, mediastinitida či sepse a septický šok (3). Právě riziko vzniku těchto komplikací je důvod, proč musejí být hluboké krční záněty léčeny promptně a účelně, zvláště u imunokompromitovaných jedinců a nemocných s diabetes mellitus (4, 10).
ZÁVĚR
Hluboké krční záněty vznikají jako komplikace odontogenních zánětů, zánětů hltanu či jiných oblastí obličeje a krku. Zásadní je včasná diagnostika a zahájení adekvátní léčby. Diagnosticky je v první řadě důležité myslet na možnost hlubokého krčního zánětu, řádně odebrat anamnézu, provést fyzikální vyšetření a odebrat biochemii. Ze zobrazovacích metod stojí v první řadě CT vyšetření s kontrastem, ev. MRI. Z biochemických markerů zánětu je vhodné pravidelně sledovat CRP a prokalcitonin. Prokalcitonin na rozdíl od CRP reaguje rychle na změnu zánětlivé odpovědi organismu a je vhodný i ke sledování účinnosti léčby, avšak jeho stanovení je oproti CRP dražší.
Obr. 1. Kazuistika 1 - stav před operací. 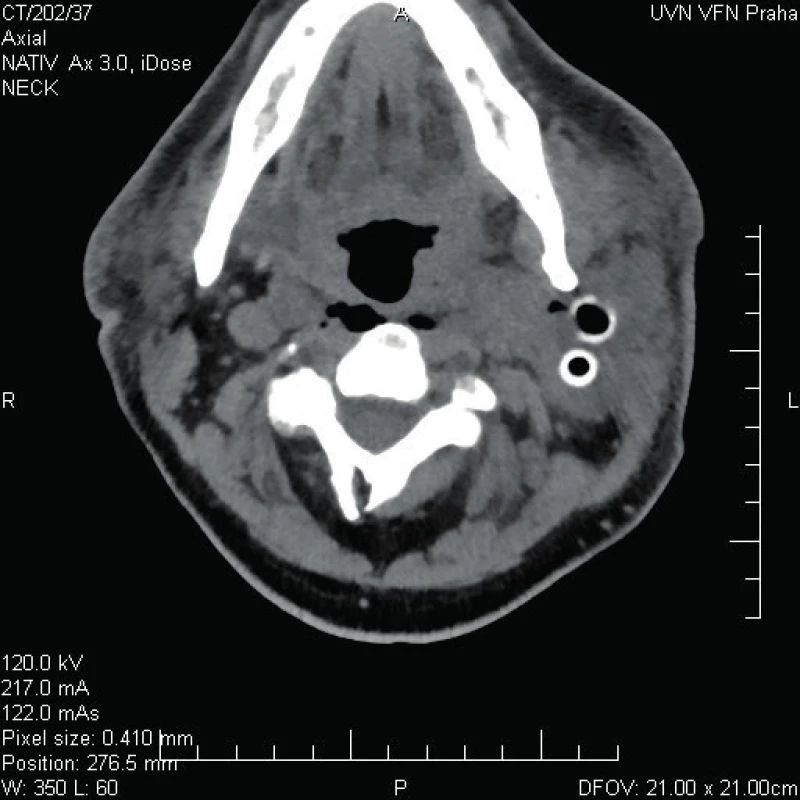
Obr. 2. Kazuistika 1 - stav před operací. 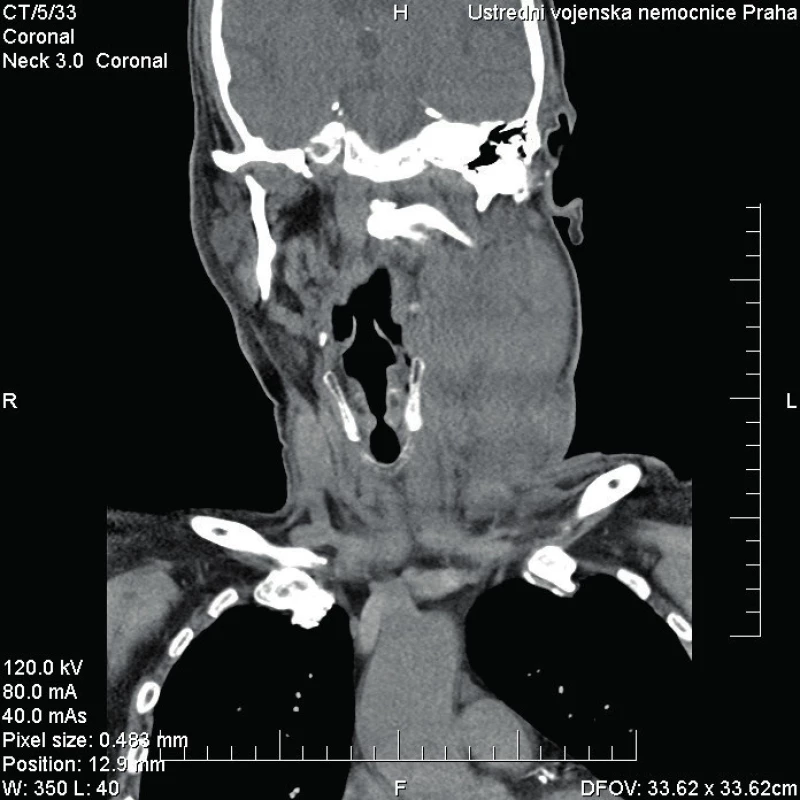
Obr. 3. Kazuistika 1 - stav před operací. 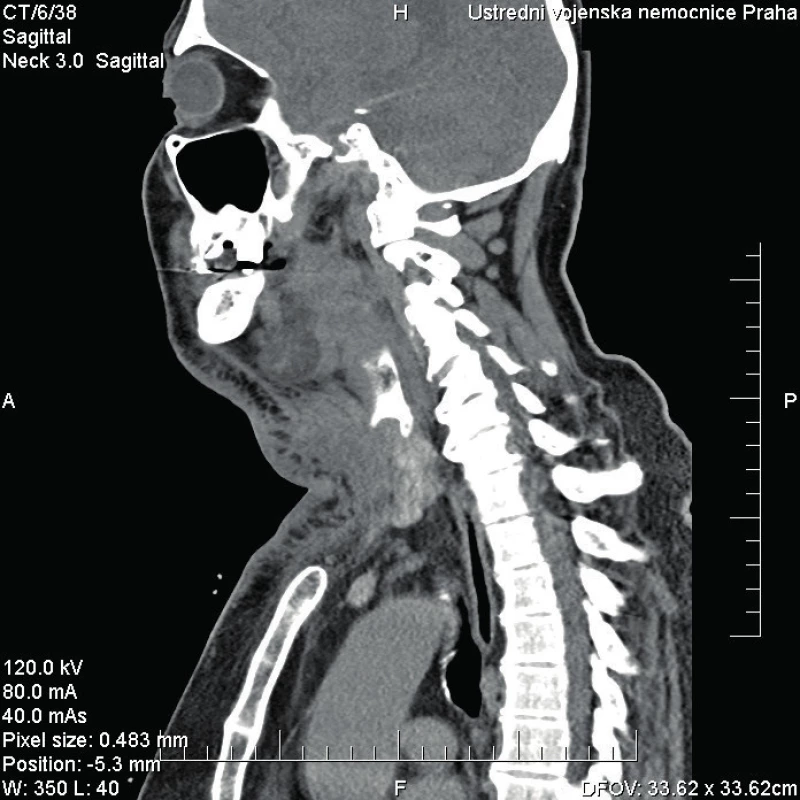
Obr. 4. Kazuistika 1 - stav po operaci. 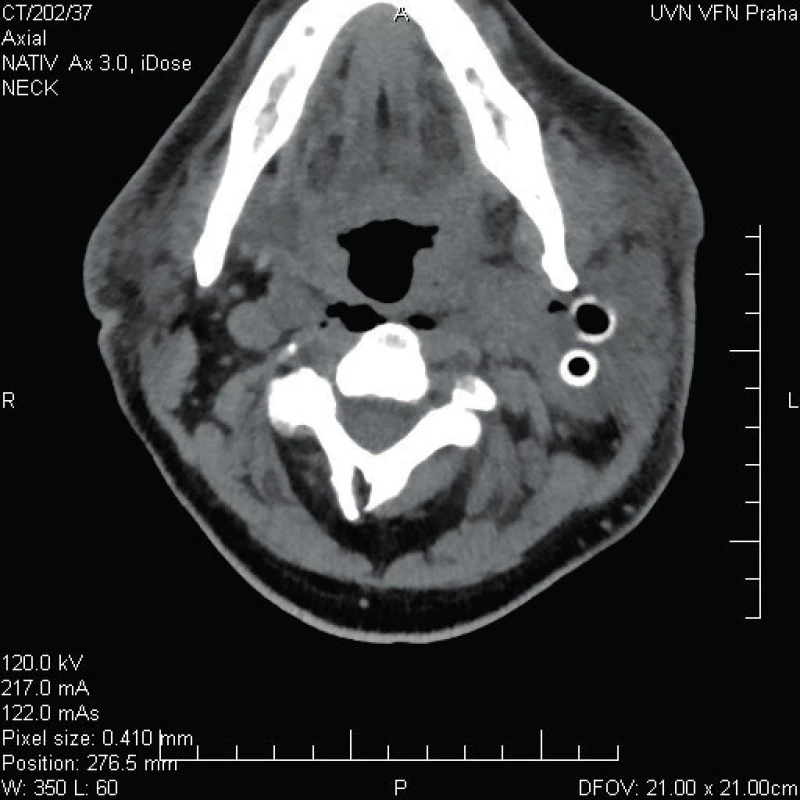
Obr. 5. Kazuistika 1 - stav po operaci. 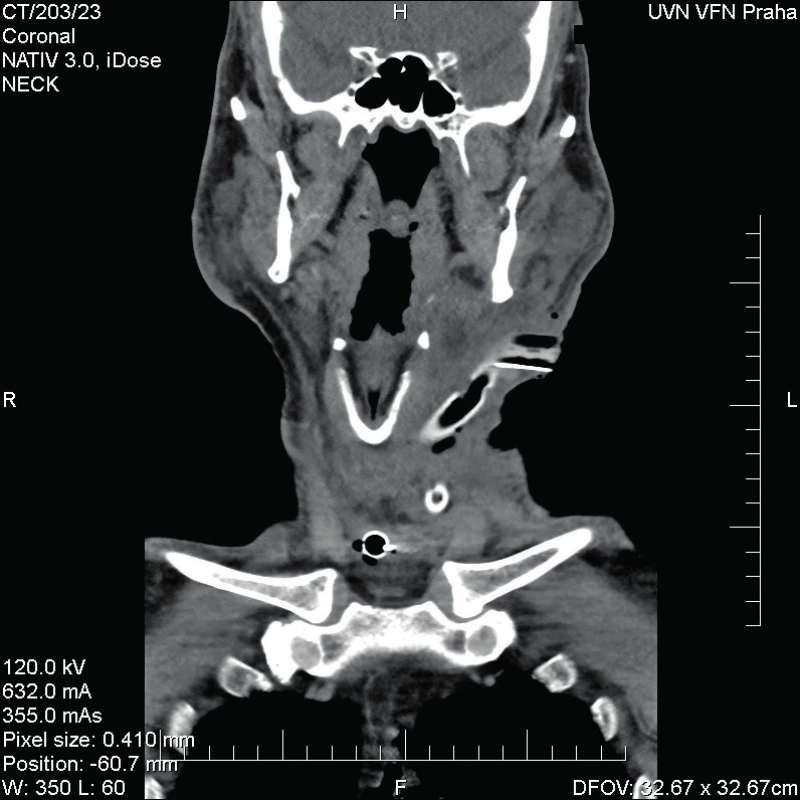
Obr. 6. Kazuistika 1 - stav po operaci. 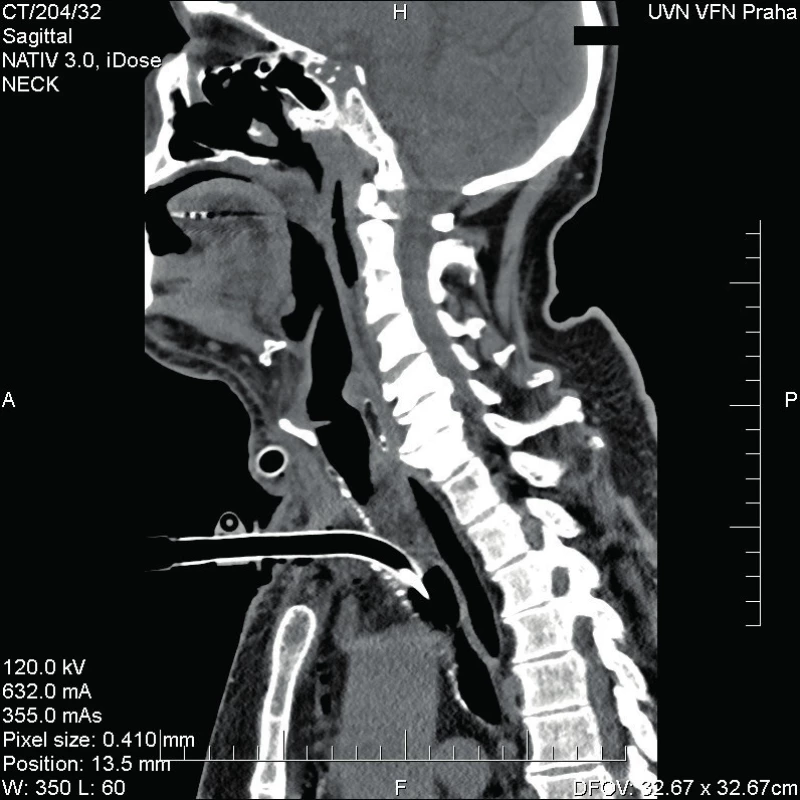
Obr. 7. Kazuistika 2 - stav před operací. 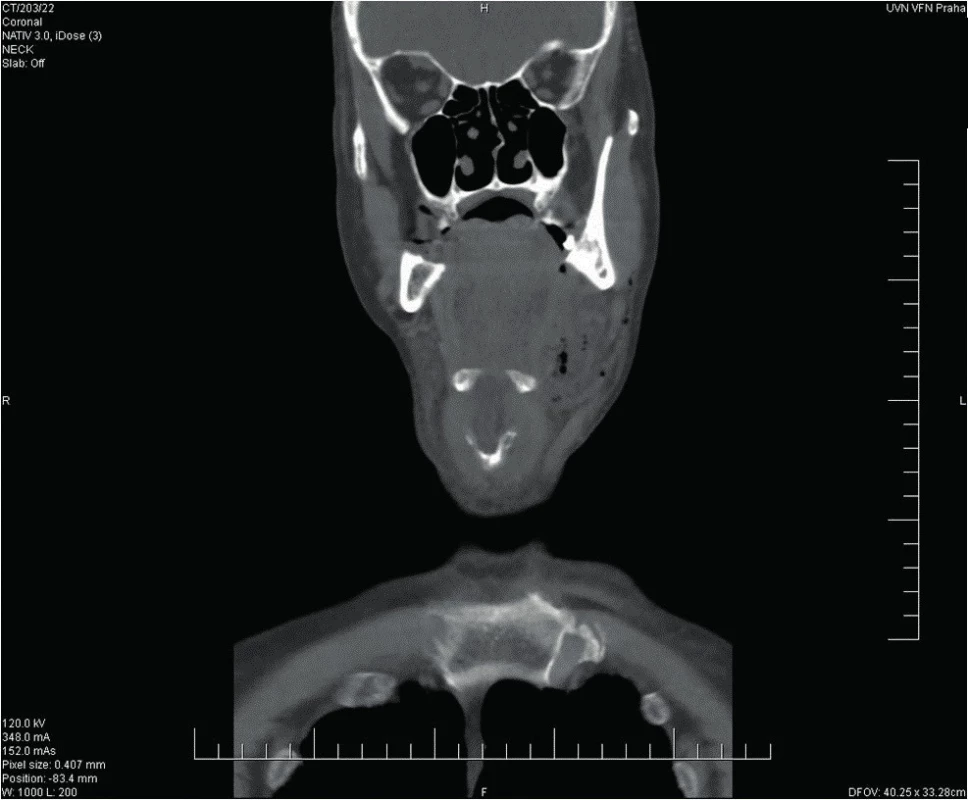
Obr. 8. Kazuistika 2 - stav před operací. 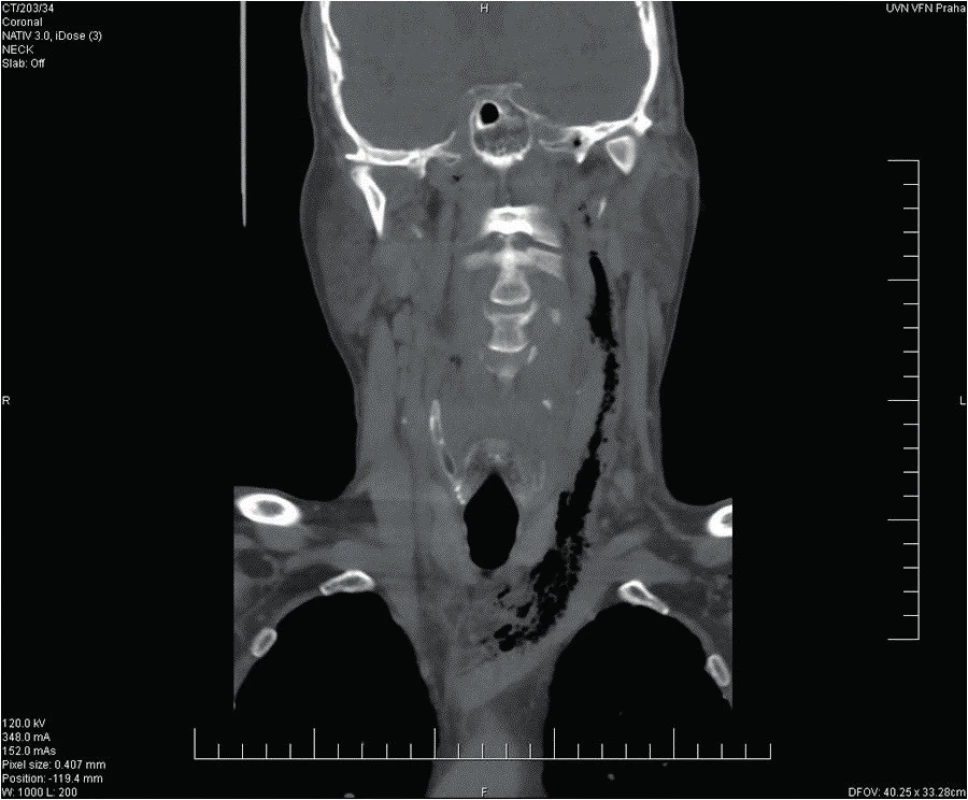
Obr. 9. Kazuistika 2 - stav před operací. 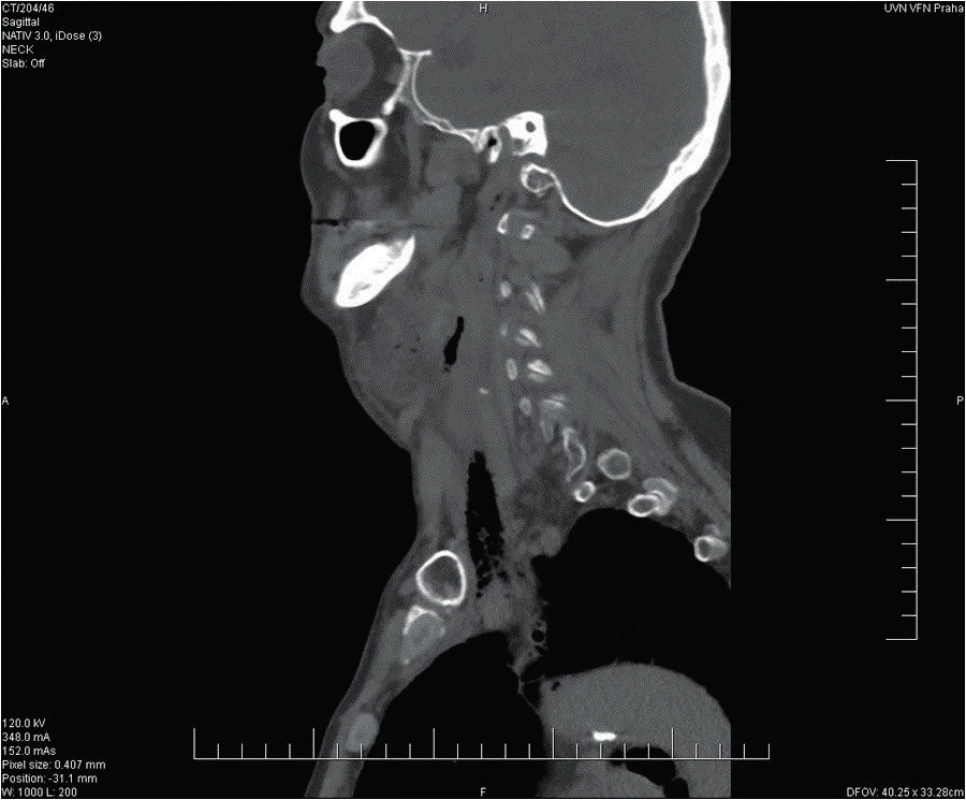
Obr. 10. Kazuistika 2 - stav po operaci. 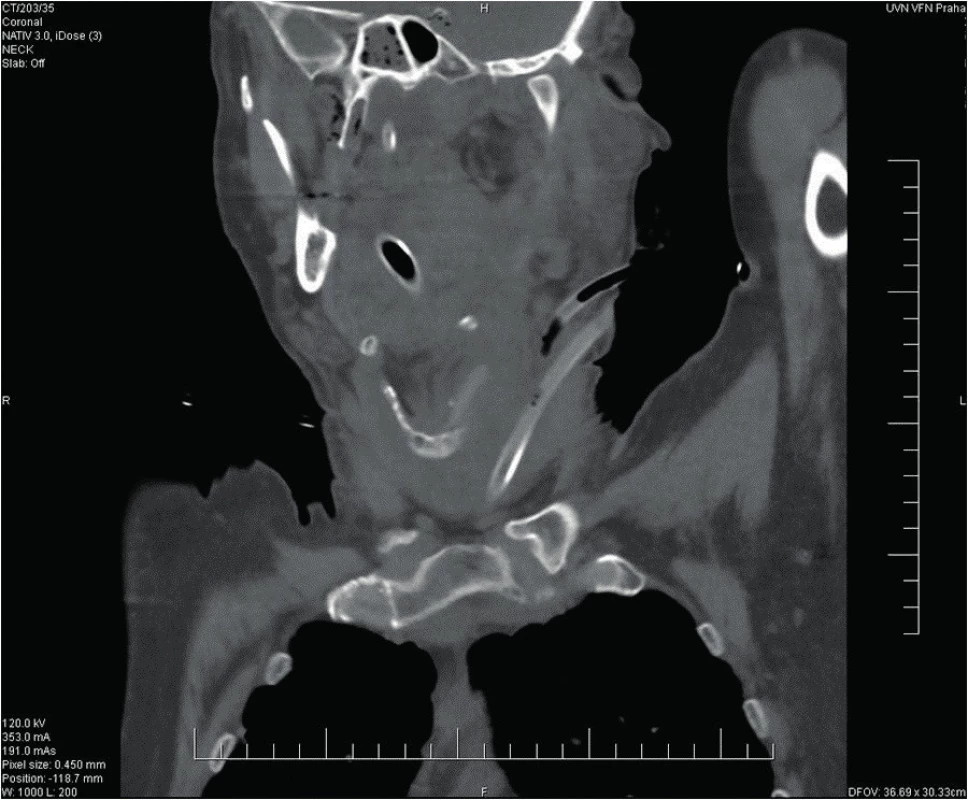
V terapii se uplatňují širokospektrá antibiotika, často v kombinaci, která umožní pokrýt aerobní i anaerobní mikroorganismy, současně s chirurgickou revizí krčních prostor s drenáží abscesového ložiska. Při abscesu hlubokých krčních prostor volíme operaci ihned, při flegmóně maximálně s odstupem jednoho až dvou dnů, nedojde-li po iniciální antibiotické terapii k ústupu. Platí, že k hluboké krční infekci se stavíme jako k potenciálnímu septickému stavu.
Rychlá diagnostika a okamžité zahájení terapie je nutné především z důvodu rizika vzniku komplikací, které i navzdory dnešním účinným antibiotikům mohou být život ohrožující. Zvláště na pozoru je třeba být u imunodeficitních pacientů či interně nemocných (především s cukrovkou), u kterých nástup komplikací může být velmi rychlý a jejich průběh výrazně akcentovaný.
Práce byla zpracována s podporou grantu MO 1012 Ministerstva obrany ČR.
Adresa ke korespondenci:
MUDr. Adam Srba
Klinika ORL 3. LF UK a ÚVN Praha
U Vojenské nemocnice 1200
169 02 Praha 6
e-mail: srba.adam.@uvn.cz
Zdroje
1. Bohdálková, J., Kvěchová, M.: Vyšetření prokalcitoninu a jeho srovnání s CRP. Zdraví Euro. 14. 11. 2007. Dostupné z URL: http://zdravi.euro.cz/clanek/sestra/vysetreni-prokalcitoninu-a-jeho-srovnani-s-crp-329825.
2. Kaluskar, S., Bajaj, P., Bane, P.: Deep space infections of neck. Indian Journal of Otolaryngology and Head and Neck Surgery, 59, 2006, 1.
3. Komínek, P., Chrobok, V., Astl, J., Širůček, P. a kolektiv: Záněty hltanu. Havlíčkův Brod, Tobiáš, 2016.
4. Krtičková, J., Haviger, J., Ryšková, L., Šatanková, J., Chrobok, V., Školoudík, L.: Hluboké krční záněty jako komplikace zánětu hltanu (retrospektivní studie). Otorinolaryng. a Foniat. /Prague/, 66, 2017, č. 1, s. 7-11.
5. Lin, J. L.: Procalcitonin. Medscape. Updated, November 24, 2015. Dostupné z URL: http://emedicine.medscape.com/article/2096589-overview.
6. Murray, A. D.: Deep neck infections. Medscape. Updated, January 12, 2016. Dostupné z URL: http://emedicine.medscape.com/article/837048-overview.
7. Nargis, W., Md, I., Borhan, U. A.: Procalcitonin versus C-reactive protein: Usefulness as biomarker of sepsis in ICU patient. International Journal of Critical Illnes and Injury Science, 2014; 4 (3), s. 195-199.
8. Shah, U. K.: Deep neck space infections empiric therapy. Medscape. Updated, November 04, 2015. Dostupné z URL: http://emedicine.medscape.com/article/2014986-overview.
9. Suchara, B. A., Goncalves, A. J., Alcadipani, F. A., Kavabata, N. K.: Deep neck infection – analysis of 80 cases. Rev. Bras. Otorrinolaringol., 74, 2008, 2, s. 253-259.
10. Yang, W., Hu, L., Wang, Z. et al.: Deep neck ifection: A rview of 130 cses in southern China. Jin. L, ed. Medicíně, 94, 2015, 27, e994.
Štítky
Audiologie a foniatrie Dětská otorinolaryngologie Otorinolaryngologie
Článek Studijní pobyt ve WürzburguČlánek 56. otologický denČlánek V. brněnský ORL denČlánek Seriál o EET
Článek vyšel v časopiseOtorinolaryngologie a foniatrie
Nejčtenější tento týden
2017 Číslo 2- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Výhody kombinace olopatadinu a momethasonu v terapii alergické rinitidy
- Moderní přístupy zvyšující efektivitu antibiotické léčby v nemocniční praxi
- Primární a sekundární imunodeficience, přehled a klasifikace
- Diagnostika primárních imunodeficiencí
-
Všechny články tohoto čísla
- CONE BEAM CT: použití mimo stomatologii
- Za profesorem MUDr. Jiřím Hubáčkem, DrSc.
- Revízna parotidektómia pre recidívu pleomorfného adenómu
-
Incidence komplikací u operací štítné žlázy
Retrospektivní analýza - Profesní poškození sluchu hlukem – část 1.
- Profesní poškození sluchu hlukem – část 2.
- Cystický Schwannom nervus laryngeus recurens, raritní parézy hlasivky
- Aspirace kovové tracheostomické kanyly
- Hluboké krční záněty – diagnostika a terapie
- Studijní pobyt ve Würzburgu
- 56. otologický den
- V. brněnský ORL den
- Studijní pobyt na ORL klinice v Mannheimu
- Mezinárodní workshop – velké slinné žlázy, chirurgie mandlí
- Seriál o EET
- Otorinolaryngologie a foniatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Profesní poškození sluchu hlukem – část 1.
- Hluboké krční záněty – diagnostika a terapie
-
Incidence komplikací u operací štítné žlázy
Retrospektivní analýza - CONE BEAM CT: použití mimo stomatologii
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



