-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Revízna parotidektómia pre recidívu pleomorfného adenómu
Revision Parotidectomy in Recurrent Salivary Pleomorphic Adenoma
Objectives:
Recurrent salivary pleomorphic adenoma is oncogenic continuance of primary tumor. Despite intraoperative capsule rupture, tumor cell spillage and histopathologic type, presumably the internal cell biology plays a role in the recurrence. Revision parotidectomy has high rate of facial nerve morbidity and does not exclude becoming recurrence. The aim of study was to evaluate the results of revisional surgery and to emphasize an importance of primary surgery.Materials and Methods:
Eighteen patients who underwent 26 reoperations for recurrent parotid pleomorphic adenoma since 1989 to June 2016 were evaluated. The age of particular patients at the time of primary surgery ranged from 13 to 75 (mean 35) years. The female-to-male ratio made 7 : 2. In retrospective study we evaluated time interval between primary surgery and recurrence and surgical results including consecutive recurrence and facial nerve palsy.Results:
In a group of 18 patients, the second recurrence was present in 7 cases, third in 4 cases and fourth in 1 case. The time interval between the primary and consecutive first, second, third and fourth recurrence was 1-24 (mean 8.0±7.1), 5-15 (8.3±3.1), 10-25 (11.5±2.1) and 27 years, respectively. Temporary facial nerve palsy was present in 11 cases (61%). Permanent facial nerve palsy (VI.degree of Brackmann-House classification) was present in one case (5.5%). The risk of second and consecutive recurrence was 39%.Conclusion:
Recurrent pleomorphic adenoma is challenging problem. High risk of facial nerve injury in scar tissue is reduced in experienced hands using facial nerve monitoring. The risk of recurrence still exists even after long period after revisional surgery.KEYWORDS:
recurrent pleomorphic adenoma, revision parotidectomy, facial nerve palsy, neuromonitoring
Autoři: Katarína Obtulovičová 1; Marian Sičák 1; M. Obtulovič 2; Adrian Kališ 3,4
Působiště autorů: Klinika otorinolaryngológie a chirurgie hlavy a krku, Ústredná vojenská nemocnica a fakultná nemocnica SNP v Ružomberku prednosta, MUDr. M. Sičák, Ph. D. 1; Vysoká škola zdravotníctva a sociálnej práce sv. Alžbety v Bratislave 2; Fakulta zdravotníctva, Katolícka Univerzita Ružomberok 3; Ústav patologickej anatómie, Ústredná vojenská nemocnica a fakultná nemocnica SNP v Ružomberku 4
Vyšlo v časopise: Otorinolaryngol Foniatr, 66, 2017, No. 2, pp. 60-65.
Kategorie: Původní práce
Souhrn
Úvod:
Recidíva pleomorfného adenómu je považovaná za onkobiologické kontinuum primárneho ložiska. Okrem ruptúry púzdra tumoru a intraoperačného rozsevu má význam histopatologický charakter nádoru samotného a jeho vnútorná biológia. Revízna parotidektómia prináša zvýšené riziko poškodenia tvárového nervu a nevylučuje následnú recidívu. Cieľom práce je zhodnotiť výsledky revíznej parotidektómie a upozorniť na dôležitosť adekvátnej primárnej chirurgickej liečby.Materiál a metódy:
Analyzujeme súbor 18 pacientov s recidívou parotického pleomorfného adenómu v sledovanom období od roku 1989 do júna 2016. Pacienti podstúpili 26 reoperácií. V súbore bolo 14 žien a 4 muži vo veku v čase primárnej operácie od 13 do 72 rokov s priemerným vekom 35 rokov. V retrospektívnej analýze hodnotíme časový interval medzi primárnou operáciou a recidívou, výsledky chirurgickej liečby vo vzťahu k následnej recidíve a k postihnutiu tvárového nervu.Výsledky:
V súbore 18 pacientov sme zaznamenali druhú recidívu u 7 pacientov, tretiu u 4 pacientov a štvrtú u jednej pacientky. Časový interval medzi primárnou operáciou a následnou prvou, druhou, treťou a štvrtou recidívou bol 1-24 (8,0±7,1), 5-15 (8,3±3,1), 10-25 (11,5±2,1) a 27 rokov. Dočasnú parézu tvárového nervu sme zaznamenali u 11 (61 %) pacientov, u 5 pacientov (27,7 %) parézu II. stupňa a u 6 pacientov (33,3 %) parézu III. stupňa podľa Brackmann-House klasifikácie. Trvalú parézu VI. stupňa sme zaznamenali u jednej pacientky (5.5 %). Riziko druhej a následnej recidívy bolo 39 %.Záver:
Recidivujúci pleomorfný adenóm ostáva naďalej chirurgickou výzvou. Revízna chirurgia v jazvovitom teréne nesie riziko poškodenia tvárového nervu, ktoré je redukované v skúsených rukách za použitia jemnej preparačnej techniky a neuromonitoringu. Riziko recidívy ostáva aj po rokoch.KĽÚČOVÉ SLOVÁ:
recidíva pleomorfného adenómu, revízna parotidektómia, paréza tvárového nervu, neuromonitoringÚVOD
Pleomorfný adenóm je so 60–70 % relatívym zastúpením najbežnejším nádorom slinných žliaz. Jedinou racionálnou liečbou je chirurgické odstránenie. Súčasné operačné metódy významným spôsobom redukovali výskyt recidívy, tá však pre zvýšené riziko ďalšieho nádorového rastu, pooperačných komplikácií, možného malígneho zvratu ako aj raritne sa objavujúcich metastáz predstavuje značný klinický problém.
V minulosti bola chirurgickým a histopatologickým aspektom recidivujúceho pleomorfného adenómu venovaná značná pozornosť. Celá rada štúdií preukázala, že jeho vznik je determinovaný najmä peroperačnou ruptúrou púzdra primárnej lézie, ktorá vedie k rozsevu nádorových buniek do operačného poľa. Z onkobiologického hľadiska považujeme recidívu pleomorfného adenómu za kontinuum jeho pôvodného ložiska. V súčasnej dobe sa však ukazuje, že pre ďalšiu proliferáciu bunkových reziduí, ktorá vedie ku klinickej manifestácii choroby, môže byť rozhodujúca až zmena ich vnútornej biológie. Tomu nasvedčuje fakt, že ruptúra púzdra počas primárnej operácie je častejšia ako výskyt recidívy (3, 22).
V období enukleácie sa recidíva pleomorfného adenómu vyskytovala v 20-45 % (6). Súčasná chirurgická liečba redukovala riziko jeho opakovaného rastu pod hranicu 2 % (8, 13, 16, 18, 19, 26). K recidíve dochádza najmä u parotických tumorov, čo je dané obmedzenými chirurgickými možnosťami, určenými priebehom tvárového nervu. Recidíva je solitárna, alebo multinodálna. Typická je recidíva v jazve.
Liečba závisí od veku, celkového stavu pacienta, počtu predchádzajúcich operácií a anatomického rozsahu recidívy. V prípade staršieho, event. rizikového pacienta bez podozrenia na malígny zvrat, možno zaujať vyčkávacie stanovisko. Revízna chirurgická liečba je výrazne sťažená jazvami po predchádzajúcej operácii. Prirodzené anatomické bariéry boli zrušené. Do recidívy môže byť zavzatý tvárový nerv, koža, mäkké tkanivá, recidíva v hlbokom laloku môže siahať vysoko k báze lebky (26).
Chirurgické odstránenie multinodálnej recidívy pleomorfného adenómu je často iluzórne a zaťažené vysokou morbiditou. Býva spojené s vyššou prevalenciou dočasnej, alebo trvalej parézy tvárového nervu v porovnaní s primárnym výkonom (8, 35). Použitie lupy, event. operačného mikroskopu a neuromonitoringu, toto riziko znižuje (7, 20, 24, 14).
Cieľom práce je zhodnotiť výsledky revíznych parotidektómií pre recidívu pleomorfného adenómu vo vzťahu k následnej recidíve a postihnutiu tvárového nervu. Práca poukazuje na dôležitosť adekvátneho primárneho výkonu a pojednáva a o rozsahu revízneho výkonu.
METODIKA
Na Klinike otorinolaryngológie a chirurgie hlavy a krku Ústrednej vojenskej nemocnice a Fakultnej nemocnice v Ružomberku sme od roku 1989 až do júna 2016 vykonali 26 revíznych operácií pre recidívu parotického pleomorfného adenómu u 18 pacientov. V súbore bolo 14 žien (78 %) a 4 muži (22 %) vo veku od 13 do 72 rokov (priemerný vek 35 rokov) v čase primárnej operácie.
Z dostupnej dokumentácie sme analyzovali typ primárneho chirurgického výkonu a časový interval medzi primárnou operáciou a recidívou. Rozsah revíznej chirurgickej liečby sme indikovali podľa povahy recidívy – jedno a viacuzlová, s ohľadom na rozsah predchádzajúceho chirurgického výkonu (obr.1, obr. 2). MRI sme indikovali v prípade každej recidívy pleomorfného adenómu, a to v posledných rokoch (obr. 3). V staršom období mali pacienti len sonografické vyšetrenie. Jazvu z predchádzajúcej operácie sme vždy kompletne odstránili. Jednoznačný algoritmus rozsahu revízneho výkonu sme určený nemali, postupovali sme individuálne podľa aktuálnej anatomickej situácie. Po enukleácii, extrakapsulárnej disekcii, alebo parciálnej superficiálnej parotidektómii sme indikovali superficiálnu, alebo totálnu parotidektómiu. Izolovanú recidívu, alebo recidívu po totálnej parotidektómii sme riešili lokálnou resekciou s resekciou jazvy. V prípade viacuzlovej recidívy po parciálnom výkone sme vždy indikovali totálnu parotidektómiu.
Obr. 1. (šípky) – farbenie hematoxilín-eozín. 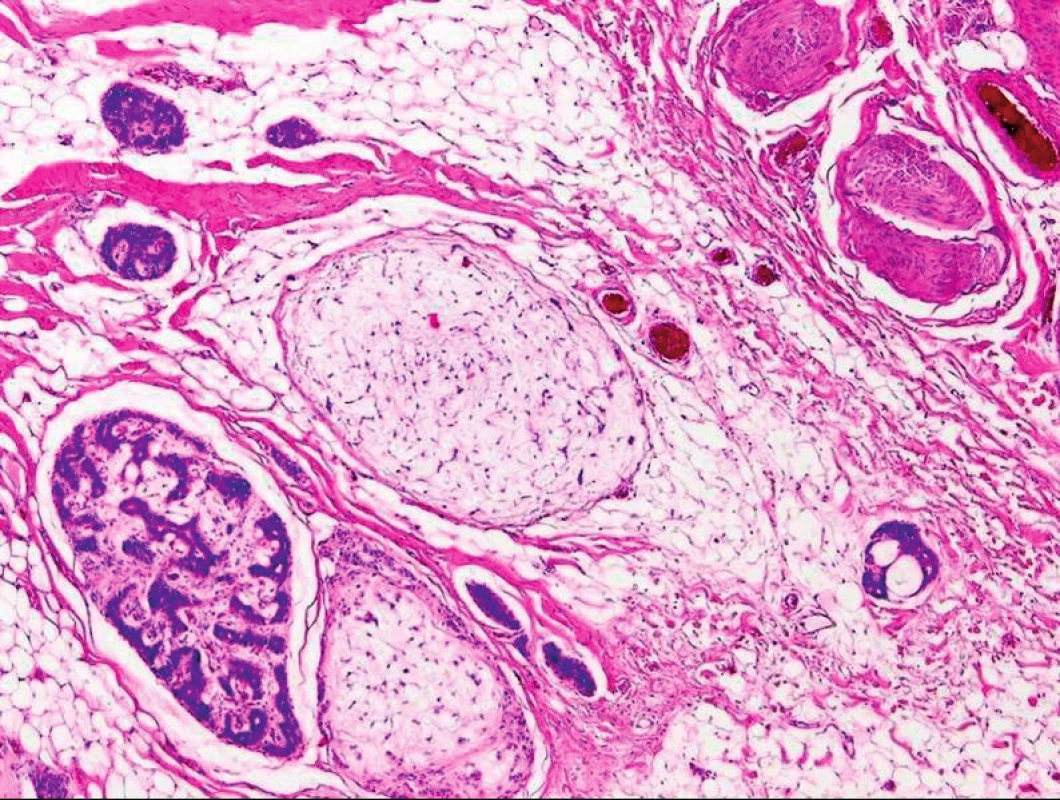
Obr. 2. Štvrtá viacuzlová recidíva pleomorfného adenómu 25 rokov po primárnej chirurgickej liečbe. 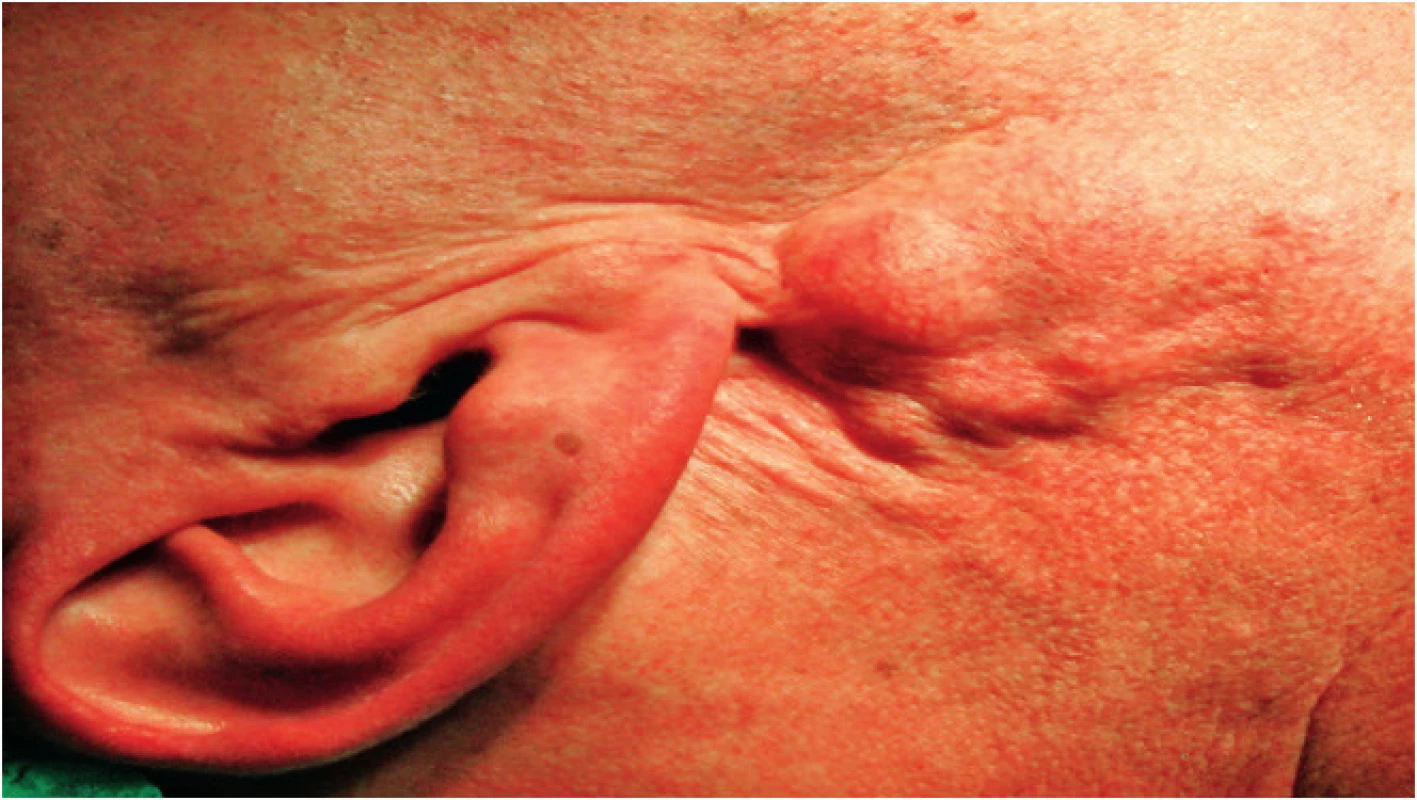
Obr. 3. MRI zobrazenie - agresívna mnohopočetná recidíva pleomorfného adenómu (šípky). 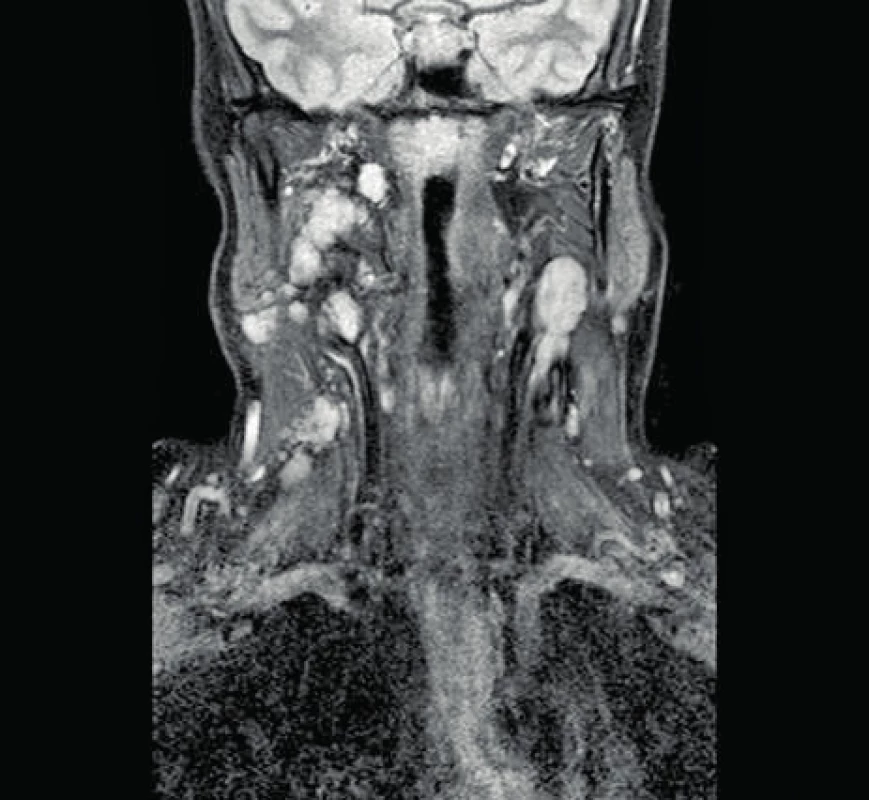
Pri preparácii sme štandardne použili lupu a neuromonitor hlavových nervov (od roku 2004 NIM Response, a od roku 2009 NIM neuro 3 fi Medtronic) (obr. 4). Pacient bol pred zákrokom dôsledne poučený o riziku revízneho výkonu a podpísal informovaný súhlas.
Obr. 4. Operačný nález – viacuzlová recidíva disekovaná spolu s kožou, retrográdna identifikácia ramus marginalis pomocou neuromonitoringu (NIM neuro 3 fi Medtronic). 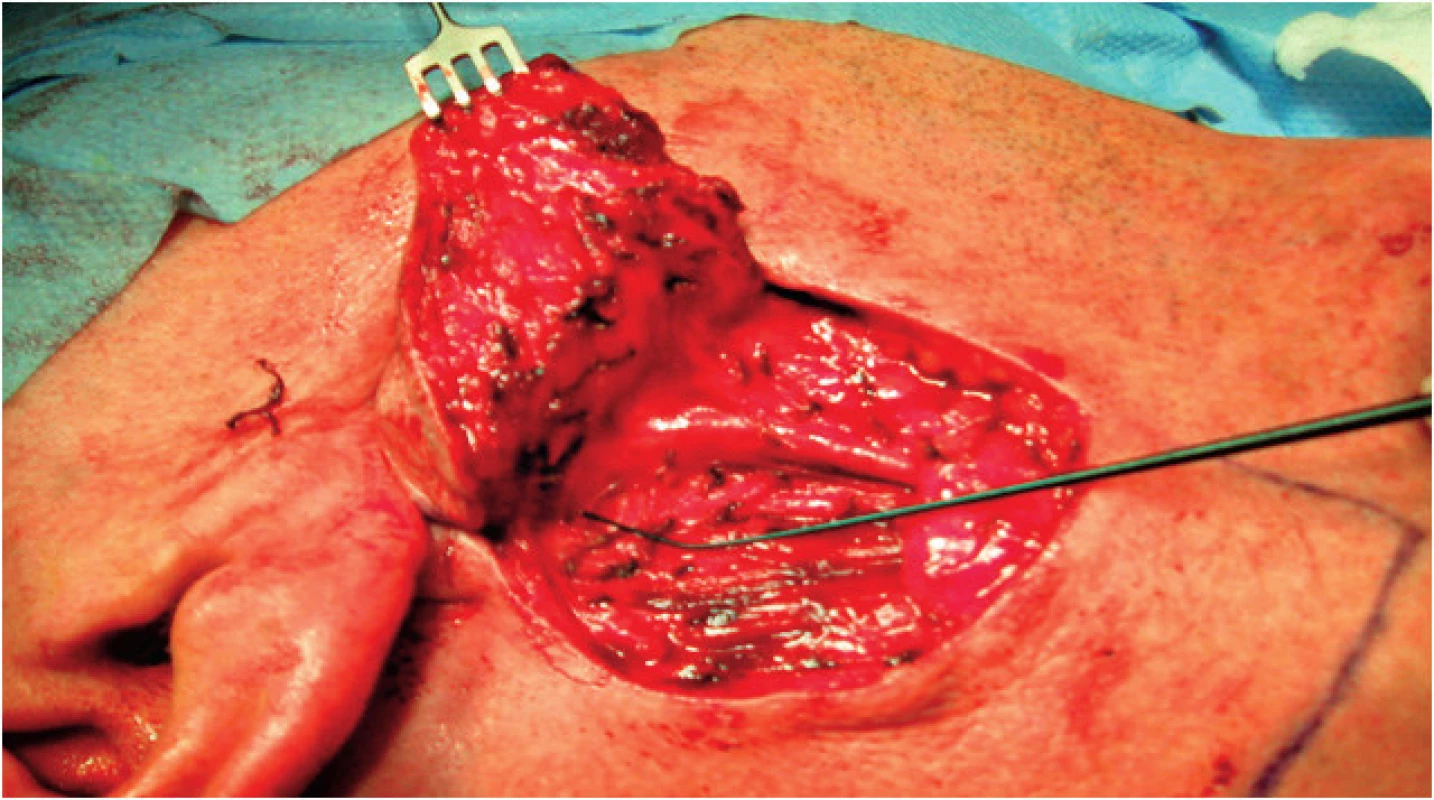
V retrospektívnej analýze sme hodnotili výsledky chirurgickej liečby vo vzťahu k následnej recidíve a k postihnutiu tvárového nervu, t.j. výskyt včasnej a trvalej parézy tvárového nervu. Postihnutie tvárového nervu sme klasifikovali klinicky podľa Brackmann-House klasifikácie.
VÝSLEDKY
Zo súboru 18 pacientov s recidívou pleomorfného adenómu boli 15 pacienti (83 %) primárne operovaní na inom pracovisku. Traja pacienti (17 %) podstúpili primárnu operáciu na našom pracovisku (parotidektómia). Primárnu operáciu v rozsahu enukleácie podstúpilo 10 pacientov (55,5 %). V troch prípadoch je známy údaj o lokálnej anestéze.
U 6 pacientov (33,3 %) sa recidíva vyvinula po primárnej parotidektómii. Jedna pacientka podstúpila primárne totálnu parotidektomiu. Prvá recidíva v podobe viacerých uzlov v operačnej jazve sa objavila po 6 rokoch, následná recidíva po 14 rokoch. Piati pacienti podstúpili primárny operačný výkon v rozsahu povrchovej parotidektomie. U dvoch pacientov nie je známy rozsah primárneho chirurgického výkonu (11 %).
V súbore 18 pacientov sme zaznamenali druhú recidívu u 7 pacientov, tretiu u 4 pacientov a štvrtú recidívu u jednej pacientky. U zvyšných 6 pacientov bola zaznamenaná len jedna, t.j. prvá recidíva. Riziko druhej a následnej recidívy bolo 39 %. Časový interval medzi primárnou operáciou a následnou prvou, druhou, treťou a štvrtou recidívou bol 1-24 (8,0±7,1), 5-15 (8,3±3,1), 10-25 (11,5±2,1) a 27 rokov.
Prvá revízia bola u 13 pacientov vykonaná na našom pracovisku, a to v rozsahu totálnej parotidektómie u 6 pacientov, superficiálnej parotidektomie u 2 pacientov a extirpácie uzlov v operačnej jazve po primárnej totálnej parotidektómii u jednej pacientky. U 4 pacientov po superficiálnej parotidektomii bola vykonaná resekcia solitárnych uzlov. U 5 pacientov bola vykonaná prvá revízia mimo našeho pracoviska, a to v rozsahu extirpácie tumoru parotickej oblasti.
Druhú revíziu pre recidívu pleomorfného adenómu podstúpilo 7 pacientov. Na našom pracovisku sme operovali 6 pacientov: u štyroch sme vykonali revíznu totálnu parotidektomiu (traja z nich boli po dvojnásobnej extirpácii tumoru parotickej oblasti mimo našeho pracoviska a jeden po revíznej superficiálnej parotidektomii na našom pracovisku). Dvaja pacienti podstúpili extirpáciu uzlov v jazve po totálnej parotidektomii. 1 pacientka podstúpila opätovnú (t.j. tretiu) extirpáciu tumoru parotickej oblasti mimo našeho pracoviska.
Tretiu operáciu pre recidívu pleomorfného adenómu podstúpili 4 pacienti. U troch pacientov sa jednalo o extirpáciu nádorových uzlov v jazve po totálnej parotidektómii – pre 2 z nich to bola opakovaná extirpácia uzlov v jazve po totálnej parotidektómii. Jedna pacientka podstúpila povrchovú parotidektómiu po 3 predchádzajúcich jednoduchých extirpáciách v parotickej oblasti mimo našeho pracoviska. Táto pacientka prichádza pre opätovnú, t.j. štvrtú recidívu pleomorfného adenómu na naše pracovisko, kde vykonávame revíznu totálnu parotidektómiu.
Pri zhodnotení definitívnej recidívy v skupine 18 pacientov s rekurentným pleomorfným adenómom s dobou sledovania 6 mesiacov až 9 rokov od poslednej reoperácie konštatujeme opätovnú recidívu u 1 pacientky (5,5 %). Negatívny klinický a sonografický nález v zmysle recidívy je u 16 pacientov (88.8 %). Jedna pacientka sa na kontrolu nedostavila.
Dočasnú parézu tvárového nervu sme zaznamenali u 11 pacientov (61 %), a to u 5 pacientov parézu II. stupňa (27,7 %) a u 6 pacientov parézu III. stupňa (33,3 %) podľa Brackmann-House klasifikácie. U týchto pacientov došlo k reštitúcii ad integrum, teda k úplnému obnoveniu funkcie tvárového nervu.
Trvalú parézu VI. stupňa sme zaznamenali u jednej pacientky (5,5 %), u ktorej bol tvárový nerv prerušený pri preparácii v jazve bezpostredne v podkoží s následnou neurosutúrou. Jedna pacientka má trvalú parézu r. marginalis po primárnej superficiálnej parotidektómii – po revíznej parotidektómii ostáva funkcia tvárového nervu bez zmeny.
DISKUSIA
Recidivujúci pleomorfný adenóm je neustálou výzvou pre zvýšený výskyt jatrogénnej parézy tvárového nervu pri revíznej chirurgickej liečbe (20), pre riziko následnej rekurencie s potenciálnym malígnym zvratom (13, 31), alebo extrémne vzácneho metastazujúceho pleomorfného adenómu. Všeobecne je akceptovaný názor, že recidíva pleomorfného adenómu vzniká z tumoróznej bunky ponechanej v rane počas operácie (3, 8, 9).
Za najčastějšiu príčinu recidívy je považovaná ruptúra púzdra tumoru s intraoperačným rozsevom nádorových buniek (8, 22, 27). Náchylné k ruptúre sú najmä väčšie myxoidné tumory (32). Riziko sa zvyšuje keď tumor nalieha na n. VII., chrupku zvukovodu, m. masseter, kde je jeho odstránenie spojené s technickými ťažkosťami.
K otvoreniu púzdra môže dôjsť ostrým nástrojom, alebo pri preparácii natupo (22). Nádorové bunky sú implantované kontaminovanými nástrojmi a chirurgickými rukavicami. Chirurgovia priznávajú ruptúru či drobné poškodenie púzdra v 9–50 % prípadov (33). Mikroruptúra nemusí byť intraoperačne rozpoznaná. Náš súbor tvorí 18 pacientov, ktorí boli operovaní na rôznych pracoviskách Slovenska. Desať pacientov (55 %) podstúpilo neadekvátny primárny chirurgický výkon v rozsahu enukleácie, traja z nich opakovane a jedna pacientka dokonca 3-krát s následnou recidívou nádoru. U žiadneho pacienta, ktorý podstúpil primárne parotidektómiu, nemáme v operačnom náleze údaj o perioperačnom otvorení púzdra nádoru.
Vzťah medzi otvorením púzdra a výskytom recidívy niektoré štúdie nepotvrdili (3, 22). Iné práce ukazujú, že nie každé reziduum nádoru vedie k jeho klinicky zjavnej recidíve, ku ktorej docháza niekedy za rok, inokedy za desaťročie od primárnej operácie (8, 22). To naznačuje, že o vzniku recidívy rozhodujú aj biologické vlastnosti ponechaných nádorových buniek. Buchman (3) a Ghosh (9) demonštrovali signifikantný vzťah medzi mikroskopicky pozitívnymi resekčnými okrajmi a recidívou pleomorfného adenómu. Fee (8) takúto súvislosť naopak popiera, čo je príčinou nezhôd v názoroch na šírku resekčného okraja, kým Hancock (12), Patey (25) a Webb (33) odporúčajú resekovať s okrajom, ktorý sa zdá byť voľným okom zdravý, Donovan (6) považuje za dostatočný 1-mm okraj. Precízne mikroskopické merania Webba a Evensona (33) so zohľadnením mikroinvázie a povrchových nerovností tumoru však potvrdzujú, že 1-mm disekčný lem je dostatočný. V prípadoch, kedy nalieha tvárový nerv na púzdro tumoru, sú podobné odporučenia len v teoretickej rovine.
Kapsula pleomorfného adenómu bola precízne študovaná v mnohých prácach (32, 33). Jej hrúbka sa pohybuje od 5 do 1750 μm (32, 33). Naeim (21) a Stennert (32) vo svojich detailných štúdiách zistili, že najhrubšie púzdro mali celulárne a najtenšie myxoidné tumory. Naproti tomu Webb a Evenson (33) nepotvrdili vzťah celularity a veľkosti nádoru k hrúbke púzdra. Výnimku predstavovali veľké myxoidné tumory nad 25 mm, ktoré mali tenšie púzdro s tendenciou k ruptúre pri chirurgickej liečbe.
McGregor (19), Naeim (21) a Zbären (36) referovali o signifikantne vyššom výskyte recidív u myxoidných tumorov v porovnaní s celulárnymi, čo odôvodňujú vyšším výskytom ruptúry púzdra a fokálnym chýbaním kapsuly. Prevahu myxoidnej komponenty preto považujú za rizikový faktor pre recidívu.
Goudot (11) a Skálová (30) v tomto kontexte poukazujú na význam nádorových myoepitélií pri vzniku recidívy pleomorfného adenómu. Tento fakt je podporený skutočnosťou, že väčšina recidív má myxoidný charakter a obsahuje práve myoepiteliálne bunky. V zjazvenom teréne prežívajú mezenchymálne bunky lepšie ako bunky epiteliálne. To by zároveň vysvetľovalo vysokú implantabilitu pleomorfného adenómu – unikátnu v porovnaní s inými benígnymi nádormi slinných žliaz (30). Brieger pozoroval vyššiu expresiu mezenchamálneho N-kadherínu v primárnych tumoroch, ktoré recidivovali ako aj v samotných recidívach. Tento je zodpovedný za uvoľnenie jednotlivých buniek z tumoru a za vznik multifokálnej recidívy (2). Podľa našej predchádzajúcej štúdie má kauzálny vzťah k recidíve pleomorfného adenómu expresia bcl-2 onkoproteínu v jednotlivej mezenchymálnej bunke ponechanej v operačnej rane. Takáto bunka je chránená pred apoptózou, čo umožňuje spustenie onkogenézy doposiaľ neznámymi faktormi (23).
Pokroky v chirurgickej liečbe, ktoré nadväzovali na morfologické štúdie pleomorfného adenómu a jeho púzdra viedli k výraznej redukcii recidívy (21, 25, 32). Kým v období enukleácie sa recidíva pleomorfného adenómu vyskytovala v 20-45 % (6), súčasná chirurgická liečba redukovala výskyt recidívy pod hranicu 2 % (8, 13, 16, 18, 26). Iro v multicentrickej analýze s dobou sledovania 1-25 rokov nezistil signifikantné rozdiely medzi jednotlivými v súčasnej dobe akceptovanými operačnými technikami (15).
Čas vzniku recidívy je rôzny. Zvyčajne vzniká 5-7 rokov po primárnej operácii (4, 8, 16, 18), do jedného roku je zriedkavá. Samson zaznamenal prvú recidívu po 20 rokoch (29). My sme zaznamenali prvú recidívu po 1-24 (8,0±7,1) rokoch. Recidíva je častejšia u pacientov operovaných v mladom veku a u žien (24, 29). McGregor udáva až 42% výskyt recidívy u pacientov do 30 rokov v čase diagnózy (19). V našom súbore sa recidíva tiež častejšie vyskytovala u žien (78 %) a u mladých pacientov. Priemerný vek v čase primárnej operácie bol 35 rokov. Vyššiu incidenciu recidív u mladších pacientov, hlavne žien, vysvetľujú niektorí autori nedostatočnou radikalitou operácie danou obavami z poškodenia tvárového nervu (13, 18, 27). Uvažuje sa o význame progesterónu v tumorigenéze pleomorfného adenómu (10).
Riziko druhej a následnej recidívy v našom súbore bolo 39%. V literatúre sa uvádza rozpätie 10-63 % (5, 17). Názory na optimálnu stratégiu revíznej chirurgickej liečby sú rôzne od lokálnej excízie cez radikálnu resekciu s prezerváciou vetiev tvárového nervu až po radioterapiu (1, 28, 34). Rozsah revízneho chirurgického výkonu doposiaľ nebol štandardizovaný (34).
Pri izolovanej recidíve je možné sa obmedziť len na jej chirurgické odstránenie jednoduchou exstirpáciou, pokiaľ na MRI nie sú zrejmé ďalšie, klinickému vyšetreniu unikajúce ložiská. Pritom je však potrebné mať na pamäti, že vzhľadom k častej prítomnosti mikroskopických, zobrazovacími metódami nezistiteľných ložísk, často nevedie tento obmedzený výkon k totálnemu odstráneniu recidívy. Na druhej strane revízna totálna parotidektómia môže redukovať, ale nie je zárukou eliminácie mikroskopických reziduí (34).
Superficiálna parotidektómia s resekciou jazvy je v liečbe recidívy indikována v prípade, že pacient pri primárnej operácii podstúpil enukleáciu bez disekcie tvárového nervu (28). Extenzívna recidíva niekedy vyžaduje radikálnu chirurgickú liečbu s resekciou tvárového nervu a následnou rekonštrukciou (35).
Pri analýze revíznych chirurgických výkonov sme zistili, že u 12 pacientov, ktorí mali primárne vykonaný parciálny výkon v rôznom rozsahu, bola v konečnom dôsledku vykonaná revízna totálna parotidektómia. Tento fakt vedie k úvahe o štandardnej totalizácii výkonu v prípade priaznivých anatomických pomerov už pri prvej revízii pre recidívu parotického adenómu. Následná potenciálna revízia v teréne už preparovaného tvárového nervu nesie extrémne riziko jeho poškodenia. V dvoch prípadoch sme od revíznej totálnej parotidektómie ustúpili pre nepriaznivé anatomické pomery a enormne vysoké riziko poranenia tvárového nervu a obmedzili sme sa na resekciu recidívy. V jednom prípade bola pri primárnom výkone vykonaná plastika rotovaným lalokom z msc.sternocleidomastoideus, čo výrazne sťažilo identifikáciu tvárového nervu. V troch prípadoch sme si vystačili s parciálnym výkonom v rozsahu revíznej povrchovej parotidektómie, kedy sa následne recidíva nevyskytla.
Naopak, revíznu chirurgickú liečbu pre nodulárnu recidívu v jazve, sme napriek predchádzajúcej revíznej totálnej parotidektómii indikovali u 3 pacientov, z toho u 2 pacientov opakovane. Teda ani výkon v rozsahu totálnej parotidektómie nezaručil trvalú klinickú remisiu ochorenia.
Revízny výkon je spojený s vysokým rizikom poškodenia tvárového nervu, o čom má byť dôsledne poučený pacient pred operáciou. Riziko dočasnej parézy pri revíznej operácii je 90-100 %, a riziko trvalej parézy je 11,3-40 % (8, 16, 34, 35). Pri identifikácii tvárového nervu postupujeme od kmeňa nervu a pri neúspechu volíme retrográdny postup od ramus marginalis, resp. ostatných vetiev tvárového nervu dľa aktuálnej anatomickej situácie. Použitie neuromonitoringu považujeme pri revíznej parotidektómii za zásadné.
Dočasnú parézu tvárového nervu sme zaznamenali u 11 pacientov (61 %). U týchto pacientov sa jednalo o nezávažnú parézu II. a III.stupňa s úpravou k norme do 3 mesiacov.
Trvalú parézu VI. stupňa sme zaznamenali u jednej pacientky (5,5 %), u ktorej bol tvárový nerv prerušený pri preparácii v jazve bezpostredne v podkoží s následnou neurosutúrou. Jedna pacientka má trvalú parézu r. marginalis po primárnej superficiálnej parotidektómii.
ZÁVER
Recidivujúci pleomorfný adenóm ostáva naďalej chirurgickým problémom. Revízna chirurgia v jazvovitom teréne nesie riziko poškodenia tvárového nervu. Toto je výrazne redukované v skúsených rukách za použitia jemnej preparačnej techniky a neuromonitoringu. Vzhľadom k následnej recidíve sú výsledky revíznej parotidektomie menej priaznivé a riziko recidívy ostáva aj po mnohých rokoch. Príčinu vidíme v diseminácii nádorových buniek s potenciálom k recidíve počas primooperácie.
Adresa ke korespondenci:
MUDr. Katarína Obtulovičová, Ph.D.
Klinika ORL a chirurgie hlavy a krku
Ústredná vojenská nemocnica a Fakultná nemocnica
ul. Gen. Vessela 22
034 01 Ružomberok
Slovenská republika
e-mail:obtulovicovak@gmail.com
Zdroje
1. Bradley, P. J.: Recurrent salivary gland pleomorphic adenoma: ethiology, management and results. Curr. Opin. Otolaryngol. Head. Neck. Surg, 9, 2001, s. 100-108.
2. Brieger, J., Duesterfoeft, A., Brochhausen, Ch. et al.: Recurrence of pleomorfic adenoma of the parotid gland – predictive value of cadherin-11 and fascin. Jour. Comp, 116, 2008, s. 1050-1057.
3. Buchman, C., Stringe, S. P., Mendenhall, W. M. et al.: Pleomorphic adenoma: Effect of tumor spill and inadequate resection on tumor recurrence. Laryngoscope, 104, 1994, s. 1231-1234.
4. Bullerdiek, J., Takla, G., Bartnitzke, S.: Relationship of cytogenetic subtypes of salivary gland pleomorphic adenomas with patient age and histologic type. Cancer, 64, 1989, s. 876-880.
5. Carrew, J. F., Spiro, R. H., Singh, B. et al.: Treatment of recurrent pleomorphic adenomas of parotid gland. Otolaryngol. Head Neck Surg., 121, 1999, s. 539-542.
6. Donovan, D. T., Conley, J. J.: Capsular significance in parotid tumor surgery: Reality and myths of lateral lobectomy. Laryngoscope, 94, 1984, s. 324-329.
7. Dulguerov, P., Marchal, F., Lehmann, W.: Postparotidectomy facial nerve paralysis: possible ethiologic factors and results with routine facial nerve monitoring. Laryngoscope. 109, 1999, s. 754-762.
8. Fee, W. E., Goffinet, D. R., Calcaterra, T. C.: Reccurent mixed tumours of the parotid gland: results of surgical therapy. Laryngoscope, 88, 1978, s. 265-273.
9. Ghosh, S., Panarese, A., Bull, P. D. et al.: Marginally excised parotid pleomorphic salivary adenomas: risk factors for recurrence and management. A 12.5 year mean follow-up study of histologically marginal excisions. Clin. Otolaryngol. All. Sci, 28, 2003, s. 262-266.
10. Glas, A. S., Hollema, H., Nap, R. E. et al.: Expression of estrogen receptor, progesterone receptor, and Insulin-like growth factor receptor-1 and MIB-1 in patients with recurrent pleomorphic adenoma of the parotid gland. Cancer, 94, 2002, s. 2211-2216.
11. Goudot, P.: Pleomorphic adenoma of the salivary glands. Impact of the myxoid component on the prognosis. Rev. Stomatol. Chir. Maxillofac, 90, 1989, s. 119-122.
12. Hancock, B. D.: Pleomorphic adenomas of the parotid: removal without rupture. Ann. Roy. Coll. Surg. Eng, 69, 1987, s. 293-295.
13. Henriksson, G., Westrin, K. M., Carlsoo, B. et al.: Recurrent primary pleomorphic adenomas of salivary gland origin. Cancer, 82, 1998, s. 617-620.
14. Huawei, L., Weisheng, W., Haitao, H. et al.: Recurrent pleomorphic adenoma of the parotid gland. Intraoperative facial nerve monitoring during parotidectomy. Otolaryngol. Head Neck Surg., 151, 2014, s. 87-91.
15. Iro, H.: Benign protid tumors. Is it justified to move away from superficial and total parotidectomy as the standard of care for benign tumors? Salivary gland disease 1st international accord on modern management. July 4.-5. 2008, Paris, France.
16. Jackson, S. R., Roland, N. J., Clarke, R. W. et al.: Recurrent pleomorphic adenoma. J. Laryngol. Otol., 107, 1993, s. 546-549.
17. Laskawi, R., Schott, T., Schroder, M.: Recurrent pleomorphica adenomas of the parotid gland: clinical evaluation and long-term follow-up. Br. J. Oral. Maxillofac. Surg., 36, 1998, s. 48-51.
18. Maran, A. G. D., Mackenzie, I. J., Stanley, R. E.: Recurrent pleomorphic adenomas of the parotid gland. Arch. Otolar, 110, 1984, s. 167-171.
19. McGregor, A. D., Burgoyne, M., Tan, K. C.: Recurrent pleomorphic salivary adenoma – the relevance of age at first presentation. British Journal of Plastic Surgery, 41, 1988, s. 177-181.
20. Mehle, M. E., Kraus, D. H., Wood, B. G.: Facial nerve morbidity following parotid surgery for benign disease: The Cleveland clinic foundation experience. Laryngoscope, 103, 1993, s. 386-388.
21. Naeim, F., Forsberg, M. I., Waisman, J. et al.: Mixed tumors of salivary glands: growth pattern and reccurence. Arch. Pathol. Lab. Med., 100, 1976, s. 271-275.
22. Natvig, K., Soberg, R.: Relationship of intraopeartive rupture of pleomorphic adenomas to recurrence: an 11-25 year follow-up study. Head Neck, 16, 1994, s. 213-217.
23. Obtulovičová, K., Stárek, I., Salzman, R. et al.: Recurrent salivary pleomorphic adenoma shows increased immunohistologic expression of bcl-2 oncoprotein. Biomed. Pap. Med. Fac. Univ. Palacky Olomouc Czech Repub, 159, 2015,3, s. 460-465.
24. Olson, K. D., Daube, J. R.: Intraoperative monitoring of the facial nerve: an aid in the management of parotid gland recurrent pleomorphic adenomas. Laryngoscope, 104, 1994, s. 232-239.
25. Patey, D. H., Thackray, A. C.: The treatment of parotid tumours in the light of a pathological study of parotidectomy material. BJS, 45, 1958, s. 477-487.
26. Patrick, J., Bradley, M. B.: Recurrent salivary gland pleomorphic adenoma: ethiology, management and results. Current. Opinion. in Otolaryngol. and Head and Neck Surgery, 9, 2001, s. 100-108.
27. Renehan, A., Gleave, E. N., Hanckock, B. D.: Long-term follow-up of over 1000 patients with salivary tumours treated in a single centre. BJS, 83, 1996, s. 1750-1754.
28. Renehan, A., Gleave, E. N., McGurk, M.: An analysis of the treatment of 114 patientns with recurrent pleomorphic adenomas of the parotid gland. Am. J. Surg, 172, 1996, s. 710-714.
29. Samson, M. J., Metson, R., Wang, C. C.: Preservation of the facial nerve in management of recurrent pleomorphic adenoma. Laryngoscope, 101, 1991, s. 1060-1062.
30. Skálová, A., Walter, J., Stárek, I. et al.: Proliferační aktivita v pleomorfním adenomu: možnosti predikce recidiv. Čes. Stomat, 106, 2006, s. 27-32.
31. Stárek, I., Černý, L., Simpson, R. W. H.: Choroby slinných žláz. Grada Publishing, spol. s r.o., 2000.
32. Stennert, E., Guntinas-Lichius, O., Klussmann et al.: Histopathology of pleomorphic adenoma in the parotid gland: a prospective unselected series of 100 cases. Laryngoscope, 111, 2001, s. 2195-2200.
33. Webb, A. J., Evenson, J. W.: Pleomorphic adenomas of the major salivary glands: a study of the capsular form in relation to surgical management. Clin. Otolaryngol., 2001, 26, s. 134-142.
34. Witt, R. L., Eisele, D. W., Morton, R. P. et al.: Ethiology and management of recurrent parotid pleomorphic adenoma. Laryngoscope, 125, 2015, s. 888-593.
35. Wittekind, C., Streubel, K., Arnold, G. et al.: Recurrent pleomorphic adenoma of the parotid gland: analysis of 108 consecutive patients. Wiley InterScience [serial online] 2006 Dec [cited 2007 June 11]; 10: [22screens]. Dostupné z URL: http://www.interscience.wiley.com/DOI: 10.1002/hed.20613.
36. Zbären, P., Stauffer, E.: Pleomorphic adenoma of the parotid gland: Histopathologic analysis of the capsular characteristics of 218 tumors. Head Neck, 29, 2007, s. 751-757.
Štítky
Audiologie a foniatrie Dětská otorinolaryngologie Otorinolaryngologie
Článek Studijní pobyt ve WürzburguČlánek 56. otologický denČlánek V. brněnský ORL denČlánek Seriál o EET
Článek vyšel v časopiseOtorinolaryngologie a foniatrie
Nejčtenější tento týden
2017 Číslo 2- Výhody kombinace olopatadinu a momethasonu v terapii alergické rinitidy
- Moderní přístupy zvyšující efektivitu antibiotické léčby v nemocniční praxi
- Primární a sekundární imunodeficience, přehled a klasifikace
- Diagnostika primárních imunodeficiencí
- Poruchy komplementového systému
-
Všechny články tohoto čísla
- CONE BEAM CT: použití mimo stomatologii
- Za profesorem MUDr. Jiřím Hubáčkem, DrSc.
- Revízna parotidektómia pre recidívu pleomorfného adenómu
-
Incidence komplikací u operací štítné žlázy
Retrospektivní analýza - Profesní poškození sluchu hlukem – část 1.
- Profesní poškození sluchu hlukem – část 2.
- Cystický Schwannom nervus laryngeus recurens, raritní parézy hlasivky
- Aspirace kovové tracheostomické kanyly
- Hluboké krční záněty – diagnostika a terapie
- Studijní pobyt ve Würzburgu
- 56. otologický den
- V. brněnský ORL den
- Studijní pobyt na ORL klinice v Mannheimu
- Mezinárodní workshop – velké slinné žlázy, chirurgie mandlí
- Seriál o EET
- Otorinolaryngologie a foniatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Profesní poškození sluchu hlukem – část 1.
- Hluboké krční záněty – diagnostika a terapie
-
Incidence komplikací u operací štítné žlázy
Retrospektivní analýza - CONE BEAM CT: použití mimo stomatologii
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



