-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Dispenzarizace osob s familiárním výskytem kolorektálního karcinomu
Autoři: M. Šachlová 1; L. Foretová 2
Působiště autorů: Gastroenterologická ambulance, Masarykův onkologický ústav, Brno2 Oddělení epidemi ologi e a genetiky nádorů, Brno 1
Vyšlo v časopise: Klin Onkol 2009; 22(6): 296-297
Kategorie: Aktuality v onkologii
Screeningové programy jsou určeny k rozpoznání kolorektálního karcinomu (KRCA) u jedinců s nízkým populačním rizikem onemocnění. Dispenzární programy KRCA se používají u rizikových skupin tohoto onemocnění, tj. u osob s pozitivní osobní anamnézou onemocnění kolorekta nebo u osob s rodinnou anamnézou KRCA či adenomu, s familiární adenomatózní polypózou (FAP), hereditárním nepolypózním kolorektálním karcinomem (HNPCC). Dispenzární programy jsou formulovány nejednotně a často modifikovány podle místních zvyklostí. Už v roce 1999 byl v ČR publikován první návrh ke sledování, další revidovaný návrh je z roku 2005 [1–3]. Český návrh vycházel z předchozích směrnic Americké gastroenterologické asociace z roku 1997 a 2003. Za zmínku stojí i fakt, že v roce 2006 byla poprvé publikována nová doporučení dispenzarizace po endoskopické polypektomii a po resekci KRCA jako první společný dokument multidisciplinární expertní skupiny US Multi Society Task Force a Americké onkologické společnosti [4–7]. To, že vznikla 3. revize v průběhu 10 let, potvrzuje skutečnost, že směrnice pro dispenzarizaci a screening představují dynamický proces.
Dobře definované hereditární syndromy (s dědičnou monogenní dispozicí) kolorektálního karcinomu (familiární adenomatózní polypóza a hereditární nepolypózní kolorektální karcinom – Lynchův syndrom) tvoří asi 10% všech případů. Většinu kolorektálních karcinomů tvoří tzv. sporadický karcinom (50–60%) a familiární (s rodinným výskytem, bez prokázané příčiny) (20–30%) (obr. 1). Odhaduje se, že nejméně 10% dospělých osob v civilizovaných zemích má jednoho příbuzného prvního stupně postiženého kolorektálním karcinomem [8].
Obr. 1. Výskyt kolorektálního karcinomu (odhad). FAP – familiární adenomatózní polypóza, HNPCC – hereditární nepolypózní kolorektální karcinom. 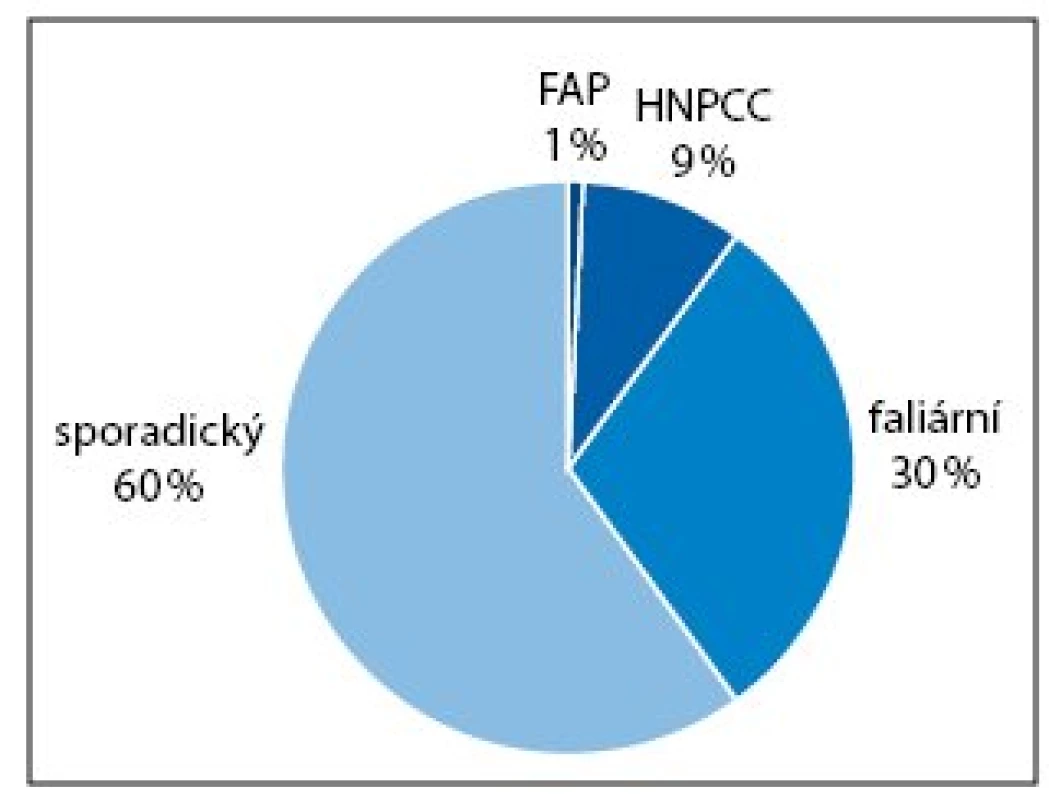
Je zajímavé, že výraznější familiární asociace byla zjištěna pro lokalizaci KRCA v proximální a distální lokalizaci. Při rektální lokalizaci byl vztah méně výrazný [8]. Z klinické praxe je známo, že ženy s anamnézou karcinomu prsu nebo gynekologického karcinomu mají i vyšší riziko karcinomu kolorektálního.
Riziko se stupňuje počtem postižených příbuzných a také jejich mladším věkem v době diagnózy [10] (tab. 1). V rodinách s výskytem nádoru u dvou a více příbuzných v linii, kde alespoň u jednoho byl nádor diagnostikován pod 50 let, by měla být doporučena genetická konzultace. Testování by mělo být provedeno i u nádoru kolorekta ve věku pod 35 let bez rodinné anamnézy.
Tab. 1. Odhadovaná empirická rizika dle rodinné anamnézy – podle Hodgsona [9]. ![Odhadovaná empirická rizika dle rodinné anamnézy – podle Hodgsona [9].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/dfa355f5b361443db4faf64d3e747a6d.png)
Původní dispenzární program doporučoval jednotný postup pro všechny osoby s familiárním výskytem „nesyndromového typu“: screeningový program s úvodním testem na okultní krvácení ve stolici se začátkem od 40 let věku. Zařazení do dispenzárního programu bylo zvlášť zdůrazňováno u jedinců, v jejichž rodinách se vyskytl KRCA ve věku nižším než 55 let nebo adenom pod 60 let věku [1]. Rozdílné hodnoty relativního rizika vedly k doporučení podle příbuzenského stupně.
- Při postižení jednoho příbuzného 1. stupně KRCA nebo adenomovými polypy ve věku pod 60 let nebo dvou příbuzných 1. stupně jakéhokoliv věku: kolonoskopie v pětiletém intervalu od 40 let věku nebo od věku o 10 let nižšího, v němž byla stanovena diagnóza nejčasnějšího KRCA v rodině.
- Při postižení jednoho příbuzného 1. stupně KRCA nebo adenomem ve věku 60 let a vyšším nebo dvou příbuzných 2. stupně KRCA: program průměrného rizika od věku 40 let.
- Při postižení jednoho příbuzného 2. stupně nebo jakéhokoliv počtu příbuzných 3. stupně (prarodiče, bratranci a sestřenice): program jako u osob s průměrným rizikem.
Dne 12. 6. 2008 se v Lékařském domě v Praze v rámci XII. onkogenetického dne sešla onkogenetická skupina Společnosti lékařské genetiky a České onkologické společnosti a projednávala přípravu dispenzarizačních návrhů pro hereditární nádorové syndromy. Předkládáme vybraný diskutovaný návrh pro osoby s familiárním výskytem nádoru kolorekta.
Doporučený protokol preventivního sledování u osob s vyšším rizikem kolorektálního karcinomu dle rodinné anamnézy (HNPCC nebylo potvrzeno genetickým testováním, nebo testování nebylo provedeno pro nesplnění kritérií, neplatí pro FAP)
Základní doporučení:
- Test na okultní krvácení ročně 10 let před nejnižším věkem výskytu nádoru v rodině a dále ročně mezi kolonoskopiemi. Při makroskopickém výskytu krve ve stolici provedení kolonoskopie okamžitě, test na okultní krvácení neprovádět.
- Kolonoskopie ve dvou až pětiletých intervalech (pětiletý interval u normálního kolon, u benigních změn 2–3 roky dle typu změn, jako je četnost a velikost adenomů, dysplastické změny), začátek 5–10 let před nejnižším věkem výskytu nádoru v rodinné anamnéze.
- U rodin, které splňují Amsterdamská kritéria a pravděpodobnost dědičnosti je vysoká, je vhodné dodržovat doporučení jako u HNPCC – viz navržená pravidla, uveřejněná v roce 2009 [11].
Závěr
Potřebujeme doporučené postupy? Určitě ano. Skupina osob se zvýšeným rizikem KRCA musí být sledována. Je však potřeba postupy sjednotit tak, aby dispenzarizace splnila svůj účel a současně aby tyto osoby nebyly zbytečně vyšetřovány a stigmatizovány. Stále více se v medicíně prosazuje koncepce Evidence Based Medicine, tzn. lékařství založené na důkazech, proto i návrhy dispenzarizace se musí opřít o dostupné literární údaje. Z literatury je známo, že asi 25% diagnostických a terapeutických výkonů nelze zdůvodnit, a lze je proto považovat za nadbytečné a zbytečně nákladné [12].
Je potřeba sjednotit postupy mezi odbornými společnostmi a jednotlivými specialisty. Pak můžeme společně vyvíjet i tlak na jednání s pojišťovnou a výsledky dispenzarizace vyhodnocovat. Je zapotřebí na toto téma diskutovat v rámci široké odborné společnosti a přijmout konsenzus k jednotnému postupu.
Doporučený návrh sledování by měl být jednoduchý především pro praktické lékaře, kteří mají provádět celkové preventivní prohlídky po dvou letech u svých registrovaných osob a hodnotit i rizika rodinné anamnézy. Každý člověk v běžném riziku bez klinických problémů by měl absolvovat test na okultní krvácení od 50 do 54 let věku 1krát za rok a dále v 55 letech buď screeningovou kolonoskopii 1krát za 10 let, nebo test na okultní krvácení 1krát za 2 roky. V případě vyššího rizika by měl lékař navrhnout výše uvedenou dispenzarizaci nebo indikovat genetickou konzultaci. Stejně tak i všichni onkologové, kteří léčí pacienty s kolorektálním nádorem, by měli být schopni zhodnotit vhodnost genetické konzultace, riziko onemocnění pro další členy rodiny a doporučit preventivní sledování. Pacient by měl dostat do rukou informaci pro své příbuzné o vhodných preventivních opatřeních. Stačí jen krátký jednoduchý text.
Pacientů s nádory kolorekta přibývá, jejich příbuzní mají zvýšené empirické riziko onemocnění a je na lékařích, zda jim jednoduchou radou umožní se účinně bránit.
MUDr. Milana Šachlová, CSc. et Ph.D.
Gastroenterologická ambulance
Masarykův onkologický ústav
Žlutý kopec 7
656 53 Brno
e-mail: sachlova@mou.cz
Zdroje
1. Frič P, Zavoral M. Sekundární prevence kolorektálního karcinomu (Aktuální přehled). Endoskopie 2001; 10 : 39 – 42.
2. Frič P, Zavoral M. Sekundární prevence kolorektálního karcinomu se zřetelem k vysokorizikovým skupinám. Postgrad Med 2005; 7 : 240 – 243.
3. Frič P, Zavoral M. Dispenzární programy vysokorizikových skupin kolorektálního karcinomu.Česká a slov.gastroenterologie 2006; (60) 5 : 199 – 200.
4. Winawer SJ, Fletcher RH, Miller L et al. Colorectal cancer screening clinical quidelines and rationale. Gastroenterology 1997; 112 : 594 – 642.
5. Winawer SJ, Fletcher RH, Rex D et al. Colorectal cancer screening and surveillance: clinical quidelines and rationale ‑ update based on new evidence. Gastroenterology 2003; 124 : 544 – 560.
6. Winawer SJ, Zauber AG, Fletcher RH et al. Guidelines for colonoscopy surveillance after polypectomy: a consensus update by the US Multi‑Society Task Force on Colorectal Cancer and the American Cancer Society. Gastroenterology 2006; 130 : 1872 – 1885.
7. Winawer SJ, Kahi CJ, Levin B et al. Guidelines for colonoscopy surveillance after cancer resection: a consensus update by the American Cancer Society and the US Multi‑Society Task Force on Colorectal Cancer. Gastroenterology 2006; 130 : 1865 – 1871.
8. Burt RW, Peterson GM. Familial colorectal cancer. Diagnosis and management. In: Young P, Rozen P, Levin B. Prevention and Early Detection of Colorectal Cancer. Philadelphia: W. B. Saunders Comp 1996 : 171 – 194.
9. Hodgson SV, Foulkes WD, Eng Ch et al. A Practical Guide to Human Cancer Genetics. Cambridge University Press 2007.
10. Jablonská M et al. Kolorektální karcinom, časná diagnóza a prevence. 1. vyd. Praha: Grada 2000 : 303 – 311.
11. Plevová P, Novotný J, Šachlová M et al. Hereditární nepolypózní kolorektální karcinom, Klin Onkol 2009; 22 (Suppl): 12 – 16.
12. Woolf SH. Practice quidelines: a new reality in medicine. Arch Intern Med 1990; 115 : 1811 – 1818.
Štítky
Dětská onkologie Chirurgie všeobecná Onkologie
Článek vyšel v časopiseKlinická onkologie
Nejčtenější tento týden
2009 Číslo 6- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Ibrance® – nová šance pro pacientky s HR+/HER2– karcinomem prsu
- Exemestan zlepšuje interval bez relapsu při karcinomu prsu
- Význam a prognostická hodnota nádorových markerů
-
Všechny články tohoto čísla
- Editorial
- Komentár k vývoju konceptu prognostických faktorov chronickej lymfocytovej leukémie: Cesta od prognostických faktorov k prediktorom liečebnej odpovede
- Vakcinace proti chřipce u dospělých pacientů se solidními nádory
- Inhibítory aromatázy v prevencii rakoviny prsníka: možnosti aplikácie u premenopauzálnych žien
- Neo‑adjuvantná chemoterapia s následnou IDS (interval debulking surgery) v liečbe pokročilého karcinómu ovária – retrospektívna analýza
- Viditelnost na ultrasonografii jako nejsilnější prediktor invazivity u duktálních karcinomů in situ v retrospektivní studii
- Hodnota zobrazenia 18- FDG PET/ CT u pacientov s atypickým metastatickým karcinómom – kazuistika: 18- FDG PET/CT pri kolorektálnych karcinómoch
- Resekce pankreatu pro metastázy karcinomu ledviny
- Způsob života u onkologických pacientů – jak a kdy ho měnit?
- Klub onkologických juniorů
- Chirurgie karcinomu prsu v České republice
- Dispenzarizace osob s familiárním výskytem kolorektálního karcinomu
- Klinické databáze – rozmar, nebo nutnost
- Zápis ze schůze výboru České onkologické společnosti dne 6. 11. 2009 na MOÚ Brno
- Klinická onkologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Neo‑adjuvantná chemoterapia s následnou IDS (interval debulking surgery) v liečbe pokročilého karcinómu ovária – retrospektívna analýza
- Inhibítory aromatázy v prevencii rakoviny prsníka: možnosti aplikácie u premenopauzálnych žien
- Vakcinace proti chřipce u dospělých pacientů se solidními nádory
- Dispenzarizace osob s familiárním výskytem kolorektálního karcinomu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



