-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaPoruchy polykání v dětském věku
Swallowing disorder or dysphagia means disturbing some of the stages of the swallowing act. Difficulties with food intake in childhood affect the development of the child's organism. The dreaded manifestation of dysphagia is aspiration. The most common cause of dysphagia in adults and children is different. Diagnosis of disability is key in setting therapy. The goal is to maintain or restore the natural intake of food in a patient without the risk of aspiration of the food into the airways.
In this article we present the most common causes of dysphagia, a breakdown of disorders according to aetiology and the possibility of therapy.
Keywords:
endoscopy – dysphagia – aspiration
Autoři: J. Jančíková; D. Bezděková; M. Urík; A. Kaliariková
; T. Novotná
Vyšlo v časopise: Čes-slov Pediat 2019; 74 (5): 302-306.
Kategorie: Přehledový článek
Souhrn
Porucha polykání neboli dysfagie znamená narušení některé z fází polykacího aktu. Obtíže s příjmem potravy v dětském věku mají vliv na vývoj dětského organismu. Obávaným projevem dysfagie je aspirace. Nejčastější příčiny dysfagie se u dospělých a dětí liší. Diagnostika postižení je klíčová v nastavení terapie. Cílem je udržet či obnovit přirozený příjem potravy u pacienta bez rizika aspirace stravy do dýchacích cest.
V článku uvádíme nejčastější příčiny dysfagie, rozdělení poruch podle etiologie a možnosti terapie.
Klíčová slova:
dysfagie – aspirace – endoskopie
ÚVOD
Polykací akt je složitý komplexní děj, přesně koordinovaný, na kterém participuje mnoho anatomických struktur a mechanismů. Příjem a zpracování potravy v dutině ústní je vůlí řízený děj, samotný polykací reflex je pak autonomní děj. Dysfagické potíže jsou různorodé, neboť vycházejí z poškození jednotlivých struktur účastnících se polykání.
Polykací akt probíhá ve 3 fázích: orální, faryngeální a ezofageální [1]. Podle úrovně, ve které je „postižen“ polykací akt, se rozdělují dysfagie na horní typ (orofaryngeální) a dolní typ (jícnové). Orofaryngeální dysfagie znamená, že vázne posun sousta z du - tiny ústní do jícnu, jícnová dysfagie je potom porucha v průběhu postupu sousta jícnem směrem do žaludku [2].
Podrobnější průběh vlastního polykání [3]:
- Orální fáze znamená příjem potravy do úst, rozžvýkání, smísení se slinami, vytvoření sousta (orální přípravná fáze) a jeho posunutí do hltanu (orální transportní fáze). Délka této fáze je individuální, maximálně by však měla trvat do 30 sekund. Pro hladký průběh je nutná:
- správná anatomická konfigurace a funkce struktur dutiny ústní (rty, zuby, patro, tváře, čelisti, jazyk, patrové oblouky, tonzily, uvula);
- správná funkce žvýkacích svalů (adduktory a abduktory mandibuly, mimické svaly), svalů jazyka, svalů měkkého patra;
- dostatečná funkce slinných žláz (malé slinné žlázy ve sliznici dutiny ústní, velké slinné žlázy).
- Faryngeální fáze zapojuje do polykacího aktu kořen jazyka a svaly hrtanu a hltanu (supra - a infrahyoidní svaly a levátory hrtanu). Při této fázi je kruciální ochránit dýchací cesty před vniknutím potravy ‒ hlavní význam mají hlasivky, protože addukce hlasivek vede k uzávěru glotis a je hlavním mechanismem zabraňujícím aspiraci, epiglotis má menší význam (jako mechanická zábrana před vniknutím tužších větších kousků do oblasti dýchacích cest).
Faryngeální fáze je plně autonomní, spustí se kontaktem sousta s mechanoreceptory v oblasti vstupu do hltanu. Je při ní důležitá správná funkce velofaryngeálního uzávěru zabraňující průniku sousta do nosohltanu. V průběhu této fáze je zastaveno dýchání a je velmi rychlá ‒ cca 1 sekundu. Sousto je posunuto do oblasti Kiliánova svěrače a jeho relaxací projde do jícnu. - Ezofageální fáze trvá cca 5‒8 sekund. V horní třetině jícnu je podmíněna kontrakcí příčně pruhovaných svalů, ve střední třetině se nachází smíšeně příčně pruhovaná a hladká svalovina a v distální třetině jícnu pak pouze hladká svalovina – to je důvod, proč je peristaltická vlna postupně zpomalena a sousto v ideálním případě hladce projde dolním jícnovým svěračem do žaludku.
Centrální koordinace polykacího aktu je řízena centrem polykání v mozkovém kmeni. Centrum slouží jako spouštěč naprogramované motorické sekvence polykacího aktu. Svaly podílející se na polykacím aktu jsou potom řízeny hlavovými nervy (V, VII, IX, X, XII) a spinálními nervy C1‒C3 [4].
PŘEHLED PORUCH POLYKÁNÍ [5–8]
Obecné rozdělení lze provádět z několika hledisek:
- dle lokalizace – orofaryngeální, ezofageální, ezofagogastrické, paraezofageální
- z ontogenetického hlediska ‒ vrozené a získané
- z časového hlediska ‒ akutní a chronické
- podle etiologie (blíže viz tab. 1):
- zánětlivé
- traumatické
- nádorové
- vrozené
- metabolické a autoimunitní
- podle etáže postižení zúčastněných struktur (blíže viz tab. 2):
- neurogenní (postižení řídicích struktur)
- strukturální (postižení výkonných orgánů polykání)
- smíšené
Tab. 1. Rozdělení dysfagií podle etiologie. 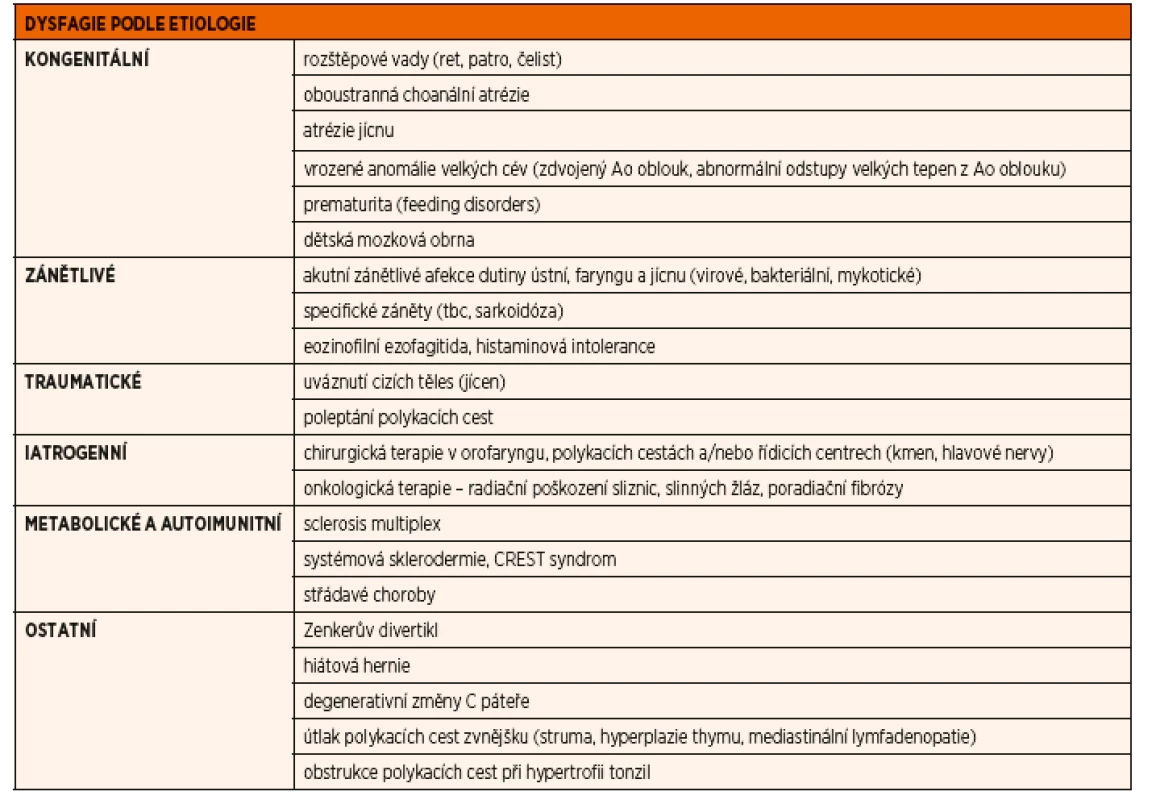
Tab. 2. Rozdělení dysfagií podle úrovně postižení. 
Vysvětlivky:
CNS – centrální nervový systém
PNS – periferní nervový systém
ALS – amyotrofická laterální skleróza
DM – diabetes mellitusNejčastějším typem dysfagie dospělého věku je bezpochyby neurogenní typ [9]. U dětí jsou příčiny různorodé [10]. Specifika má zejména kojenecký věk, dysfagie se vyskytují u dětí z prematurity, s anomáliemi v orofaryngeální oblasti, malformacemi CNS, PMR, genetickými syndromy (kraniofaciálními) a s DMO.
Spíše než přesné procentuální zastoupení jednotlivých typů je pro klinickou praxi mnohem důležitější vymezení rizikových skupin dětské populace [11, 12].
Lékař by měl předpokládat poruchy polykání zejména u dětí:
- s vrozeným či získaným neurologickým postižením;
- s anatomickými či strukturálními změnami polykacích cest;
- s genetickým postižením (metabolické choroby, genetické syndromy);
- se systémovými onemocněními respiračního a gastrointestinálního traktu, srdečními vadami;
- s iatrogenním poškozením (léčba onkologického onemocnění).
Varovnými příznaky jsou zejména [13, 14]:
- stagnace váhy, neprospívání (bez jiné objektivní příčiny);
- výrazně „vybíravé“ dítě, tolerance pouze určitých druhů potravin;
- časté odmítání jídla, dlouhá jednotlivá krmení (víc jak 30 minut);
- dlouhé a obtížné zpracovávání sousta, vypadávání sousta z úst, hromadění v dutině ústní i po opakovaných polknutích;
- nerozvíjení kousání a žvýkání kolem jednoho roku věku;
- slinění přes den;
- obtíže s příjmem tekutin;
- zakašlávání, dávení při/po jídle či pití;
- chrčivé zvuky („bublání“) v průběhu jídla, namáhavé dýchání;
- změny hlasu v návaznosti na polknutí („bublavý“ hlas, chrapot);
- recidivující respirační infekce a zvýšená teplota opakovaně bez jiných příznaků.
Pacienti s extraezofageálním refluxem
Specifickou kapitolu v rámci poruch polykání tvoří dětští pacienti s extraezofageálním refluxem (dále jen EER) [15]. EER je děj, kdy žaludeční obsah opakovaně uniká nad úroveň horního jícnového svěrače a působí vznik reaktivního otoku a zánětu na sliznici hltanu a hrtanu. Slizniční výstelka v oblasti hrtanového vchodu je velmi citlivá na působení refluxátu a i málo kyselé nebo zásadité refluxáty mohou způsobit její poškozování, významnou roli v poškození sliznic zde hraje také pepsin. Změny v oblasti hrtanového vchodu označujeme jako zadní laryngitidu. Jednoduchý a senzitivní test k průkazu EER zatím neexistuje, v diagnostice se užívá kombinace anamnézy, stanovení Reflux symptom indexu dle Belafského, ORL vyšetření (endoskopické vyšetření oblasti hrtanového vchodu – patologické změny související s EER), terapeutického testu nasazením PPI. Lze užít rovněž vyšetření pomocí 24hodinové dvoukanálové pH-metrie. Další možností je měření multikanálovou intraluminální impedancí (MII) v kombinaci s klasickou pH-metrií, která umožní zachytit i nekyselé refluxní epizody do jícnu. Dříve hojně užívané UZ vyšetření břicha je pro diagnostiku GER nevhodné, je nízce senzitivní, může zachytit jen aktuální refluxní epizodu [16].
Příznaky EER jsou nespecifické, lze je rozdělit do 3 skupin:
- v oblasti hypofaryngu a hrtanu (pokašlávání, zahlenění, globus pharyngeus, dysfonie, u malých dětí dysfagie horního typu, potíže s přechodem na tuhou stravu, hypersenzitivita sliznic horních polykacích cest);
- v oblasti dýchacích cest (neproduktivní chronický kašel, zhoršování bronchiálního astmatu, laryngospazmy);
- v dutině ústní (zvýšená kazivost zubů, faryngitidy, foetor ex ore, pálení jazyka).
DIAGNOSTICKO-TERAPEUTICKÝ POSTUP U PORUCHY POLYKÁNÍ
- Podezření na poruchu polykání – buď na základě zřejmých příznaků, nebo její předpoklad vzhledem k základnímu onemocnění;
- Screening dysfagie = neinvazivní zhodnocení rizika výskytu dysfagie [17]:
- a) u malých dětí rizikové skupiny + varovné příznaky popsané výše [18],
- b) u starších, spolupracujících, screeningové testy (např. EAT 10, GUSS, test Mandysové, test Danielové, test polknutí vody, přímý test polykání jednotlivých konzistencí);
- vyšetření klinickým logopedem;
- vyšetřením lékařem – multioborová spolupráce (různé odbornosti).
Základní lékařské vyšetřovací metody
- Videofluoroskopie – radiologická skiaskopická metoda založená na standardním vyšetření polykacího aktu (pasáž kontrastní látky polykacími cestami) [19, 20].
- FEES (Flexible Endoscopic Evaluation of Swallowig) – flexibilní endoskopické vyšetření polykání [21, 22].
- Další: UZ, CT, MRI, gastroenterologické metody (jícnová pH-metrie – ideálně dvoukanálová, jícnová impedance, jícnová manometrie, flexibilní ezofago-gastroskopie), EMG.
Snahou a cílem diagnostických a terapeutických opatření je udržet a/nebo obnovit plný fyziologický perorální příjem pacienta, bez rizika aspirace do dýchacích cest.
KLINICKÝ LOGOPED V TERAPII PORUCH POLYKÁNÍ
Problematika dysfagie výrazně přesahuje obor klinické logopedie a úspěšnost logopedické terapie je přímo závislá na týmové spolupráci dalších medicínských oborů (lékařských i nelékařských).
Příčiny poruch polykání jsou pestré, těžištěm v naší praxi u dětí předškolního a mladšího školního věku jsou choroby jícnu, dále onemocnění neurologická a v oblasti hlavy a krku také zánětlivá a onkologická. Další početnou skupinu tvoří nedonošení kojenci.
V závislosti na etiologii poruch polykání a věku dítěte volíme možnosti našeho terapeutického působení. V tabulce 3 je uveden obecný přehled a dělení možných postupů.
Tab. 3. Terapeutické možnosti logopeda. 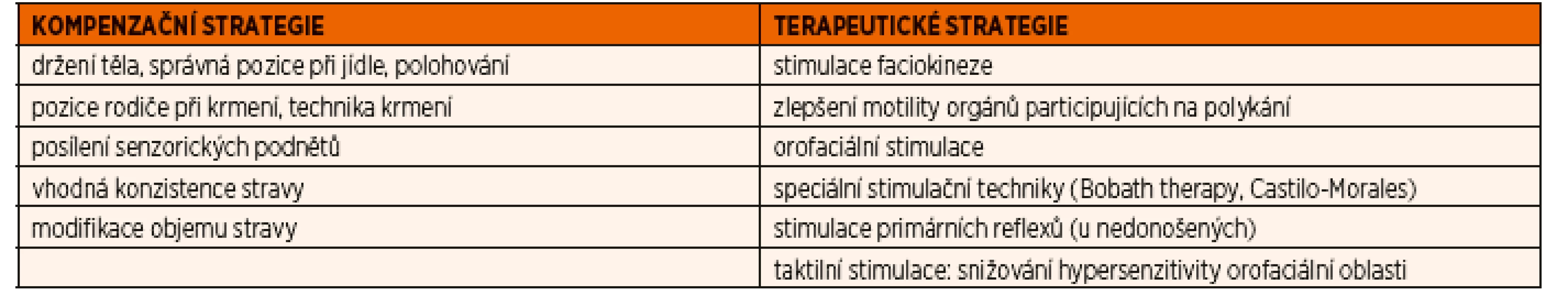
Volba vhodné strategie závisí na schopnosti kooperace dítěte a rodiny, vzhledem k věku našich pacientů hraje stěžejní roli v terapii informovaný a instruovaný rodič.
Včasný záchyt pacientů s poruchami polykání je důležitý vzhledem k přímé vazbě koordinace orofaciálního svalstva a budoucího rozvoje mluvené řeči. V zahraničí již v oblasti péče o nedonošené děti funguje preventivní působení klinického logopeda. Prognóza závisí na typu a stupni primárního onemocnění, věku dítěte a v neposlední řadě kooperaci rodiny. V některých případech je péče zdlouhavá s častými relapsy, mnohdy je nutné psychologické působení jak na pacienta, tak rodinné příslušníky. Jen systematicky vedená terapie individuálně sestavená podle potřeb pacienta a citlivě edukovaná rodina může efektivně pomoci pacientům s poruchami polykání [23]
ZÁVĚR
Obtíže s příjmem potravy v dětském věku mají vliv na vývoj dětského organismu, mohou vést k podvýživě a v důsledku toho ke zhoršování základních chorob pacientů; závažnou komplikací, které je třeba předcházet, jsou potom aspirace. Dysfagie jsou často pozdě diagnostikovány – zejména u dětí je třeba vnímat nespecifické varovné signály. Příčiny dysfagie se u dospělých a dětí liší, u dospělých je bezesporu nejčastějším typem dysfagie neurogenní, u dětí jsou velmi různorodé ‒ proto jsou vymezeny rizikové kategorie dětí.
Diagnostika postižení je klíčová v nastavení terapie. Zásadní úlohu má již screening dysfagie, v diagnostice a terapii pak spolupracují obory lékařské (otorinolaryngolog, neurolog, gastroenterolog, radiolog, internista, chirurg) a nelékařské (klinický logoped, nutriční specialista, fyzioterapeut). Klinický logoped bývá v zahraničí vedoucím nebo hlavním koordinátorem dysfagiologického týmu. Vždy je nutné dohlížet na kaloricky a nutričně dostatečný příjem stravy, kterou je třeba podávat ve vhodné konzistenci.
Cílem je udržet či obnovit přirozený příjem potravy u pacienta bez rizika aspirace stravy do dýchacích cest a tím zlepšit kvalitu života a omezit výskyt nebo zhoršování morbidit pacienta.
Došlo: 16. 11. 2018
Přijato: 3. 4. 2019
MUDr. Jana Jančíková
Klinika dětské otorinolaryngologie
Fakutní nemocnice Brno
Černopolní 9
613 00 Brno
e-mail: Jancikova.Jana@fnbrno.cz
Zdroje
1. Tedla M, Černý M, et al. Poruchy polykání. Tobiáš, 2018 : 40–44.
2. Dítě P, et al. Vnitřní lékařství. Praha. Galén, 2007 : 1–249.
3. Dylevský I. Funkční anatomie. Praha: Grada, 2011 : 311–332.
4. Hudák R, Kachlík D, et al. Memorix anatomie. Praha: Triton, 2018 : 381–383, 410, 414.
5. Abadie V, Couly G. Congenital feeding and swallowing disorders. Handb Clin Neurol 2013; 113 : 1539–1549.
6. Durvasula VS, O‘Neill AC, Richter GT. Oropharyngeal dysphagia in children: mechanism, source, and management. Otolaryngol Clin North Am 2014; 47 : 691–720.
7. Newman LA, Keckley C, Petersen MC, Hamner A. Swallowing function and medical diagnoses in infants suspected of dysphagia. Pediatrics 2001; 108: E106.
8. Roden DF, Altman KW. Causes of dysphagia among different age groups: a systematic review of the literature. Otolaryngol Clin North Am 2013; 46 : 965–987.
9. Vališ M. Poruchy polykání u neurologických onemocnění. Prakt Lék 2014; 6 : 254–257.
10. Dodrill P, Gosa MM. Pediatric dysphagia: Physiology, assessment and management. Ann Nutr Metab 2015; 66 (5): 24–31.
11. Kakodkar K, Schroeder JW Jr. Pediatric dysphagia. Pediatr Clin North Am 2013; 60 : 969–977.
12. Lefton-Greif MA, Arvedson JC. Pediatric feeding and swallowing disorders: state of health, population trends, and application of the international classification of functioning, disability, and health. Semin Speech Lang 2007; 28 : 161–165.
13. Benfer KA, Weir KA, Boyd RN. Clinimetrics of measures of oropharyngeal dysphagia for preschool children with cerebral palsy and neurodevelopmental disabilities: a systematic review. Dev Med Child Neurol 2012; 54 : 784–795.
14. Ko MJ, Kang MJ, Ko KJ, et al. Clinical usefulness of Schedule for Oral--Motor Assessment (SOMA) in children with dysphagia. Ann Rehabil Med 2011; 35 : 477–484.
15. Zeleník K, Komínek P. Extraesofageální reflux. Remedia 2010; 6 (20): 389–401.
16. Hradský O, Bajerová K, Bronský J, et al. Diagnostika a léčba refluxního onemocnění u dětí: český sjednocený doporučený postup z pohledu gastroenterologa, pneumologa, ORL lékaře, neonatologa a chirurga. Čes-slov Pediat 2016; 71 (1): 5–23.
17. Richter GT. Management of oropharyngeal dysphagia in the neurologically intact and developmentally normal child. Curr Opin Otolaryngol Head Neck Surg 2010; 18 : 554–563.
18. Suiter DM, Leder SB, Karas DE. The 3-ounce (90-cc) water swallow challenge: a screening test for children with suspected oropharyngeal dysphagia. Otolaryngol Head Neck Surg 2009; 140 : 187–190.
19. Batchelor G, McNaughten B, Bourke T, et al. How to use the videofluoroscopy swallow study in paediatrics practise. Arch Dis Child Educ Pract Ed 2018 Oct; 15 : 8–15.
20. Bülow M. Videofluoroscopic swallow study: techniques, signs and reports. Nestle Nutr Inst Workshop Ser 2012; 72 : 43–52.
21. Bader CA, Niemann G. Dysphagia in children and young persons. The value of fiberoptic endoscopic evaluation of swallowing (in German). HNO 2008; 56 : 397–401.
22. Langmore SE. Endoscopic evaluation of oral and pharyngeal phases of swallowing. GI Motility online.2014; 05–28; www.nature.com/gimo/contents/pt1/full/gimo28.html.
23. Jedlička I, Škodová E, et al. Klinická logopedie. Praha: Portál, 2003.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek Závažný průběh celiakie
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2019 Číslo 5- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Podmínky užití mukolytik v dětském věku se v Evropě zpřísňují − která léčba je preferovaná?
-
Všechny články tohoto čísla
- Odešel profesor MUDr. Josef Koutecký, DrSc. (31. 8. 1930 – 5. 7. 2019)
- Současná dětská onkologie v České republice
- Vplyv zdravotného postihnutia dieťaťa na súrodenecké vzťahy v rodine
- Predčasne narodený novorodenec s hypotonickým syndrómom a kryptorchizmom
- Závažný průběh celiakie
- Těžký deficit zinku nedonošených novorozenců
- Život ohrozujúca hemoptýza u pacientov s jednokomorovou cirkuláciou
- Poruchy příjmu potravy – mentální anorexie a bulimie, nejzávažnější somatické a metabolické komplikace. Způsoby realimentace Shrnutí 30leté praxe z metabolického pohledu internisty
- Poruchy polykání v dětském věku
- Odešla MUDr. Ema Alena Kubíková-Kouřilová, CSc.
- Recenzia publikácie: „Sociálne determinanty zdravia školákov. Národná správa o zdraví a so zdravím súvisiacom správaní 11-, 13- a 15-ročných školákov na základe prieskumu uskutočneného v roku 2017/2018 v rámci medzinárodného projektu „Health Behaviour in School Aged Children“ (HBSC)“
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Poruchy příjmu potravy – mentální anorexie a bulimie, nejzávažnější somatické a metabolické komplikace. Způsoby realimentace Shrnutí 30leté praxe z metabolického pohledu internisty
- Predčasne narodený novorodenec s hypotonickým syndrómom a kryptorchizmom
- Poruchy polykání v dětském věku
- Těžký deficit zinku nedonošených novorozenců
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



