-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Unilaterální multicystická dysplazie ledvin (soubor pacientů)
Unilateral Multicystic Dysplasia of the Kidneys (A Cohort of Patients)
Introduction:
„Multicystic dysplastic kidney“ (MCDK) belongs to the most frequent inherited uropathies. The objective of the article is a retrospective analysis of the disease course in 80 children with MCDK, having been under observation since 1991 to 2009.Methods:
The authors evaluated 90 children (41 boys and 39 girls). The diagnosis of MCDK was mostly established prenatally (89%). In 13 children (17%) the dysplasia was associated with pelvic or cross dystopia of the affected kidney. DMSA was performed in 73 children (91%), Miction cystourethrography (MCUG) in 66 children (82%).Results:
A conservative treatment was applied in 69 children (86%), nephrectomy was indicated in 11 patients (14%), mostly for extreme size of the affected kidney. In 19% of children (24%), functional or structural damage of the second kidney was confirmed (hydronephrosis 5 times, obstruction megauterus twice, vesicourethral reflux 4 times, other pathology 4 times). In most cases (96%) the unaffected kidney was demonstrated to grow within the range of compensatory hypertrophy (size above 95 percentile according to Dinkel figure). In 5 patients the renal functions decreased, always in association with the defect of the functionally solitary kidney. Laboratory signs of chronic renal insufficiency last in three patients. Hypertension was proved in five children (6%), in three of them with anomalies of the other side, two patients suffered from hypertension with normal findings on the contralateral kidney, which was mitigated after nephrectomy. Malignity of multicystic kidney was not observed in any patient. In the conservatively treated children the cystic formation completely disappeared in 28 children (41%) and in other 14 subjects (20%) there was a significant reduction of the cystic formation. The cystic kidney disappeared in 32 months on the average (1 to 141 months). In 27 cases (39%) there is a stationary finding on the affected kidney.Conclusion:
In agreement with literature our findings document the advantages and safety of the conservative approach in children with MCDK. The probability of a significant reduction of the multicystic kidney is high in children up to three year of life, but tends to decrease with age. The prognosis of the child is significantly influenced by damage of the other kidney which should be carefully investigated.Key words:
multicystic kidney dysplasia, DMSA scan, micturition cystourethro-graphy, vesicourethral reflux, Wilms tumor
Autoři: Š. Doležalová; Jakub Langer
Působiště autorů: Klinika dětského a dorostového lékařství 1. LF UK a VFN, Praha přednosta prof. MUDr. J. Zeman, DrSc
Vyšlo v časopise: Čes-slov Pediat 2010; 65 (12): 676-681.
Kategorie: Původní práce
Souhrn
Úvod:
"Multicystic dysplastic kidney“ (MCDK) patří mezi nejčastější vrozené uropatie. Cílem práce je retrospektivní analýza průběhu onemocnění u 80 dětí s MCDK, které jsme sledovali od roku 1991 do roku 2009.Metody:
Vyhodnotili jsme 80 dětí (41 chlapců, 39 dívek). Diagnóza MCDK byla většinou stanovena prenatálně (89 %). U 13 dětí (17 %) byla dysplazie spojena s pelvickou nebo zkříženou dystopií postižené ledviny. DMSA bylo provedeno u 73 dětí (91 %), mikční cystouretrografie (MCUG) u 66 dětí (82 %).Výsledky:
Konzervativně bylo léčeno 69 dětí (86 %), nefrektomie byla indikována u 11 pacientů (14 %) většinou pro extrémní velikost postižené ledviny. U 19 dětí (24 %) jsme prokázali funkční nebo strukturální postižení druhé ledviny (5krát hydronefróza, 2krát obstrukční megaureter, 4krát vezikoureterální reflux, 4krát parenchymové jizvy a 4krát jiná patologie). Ve většině případů (96 %) prokazujeme růst nepostižené ledviny v pásmu kompenzatorní hypertrofie (velikost nad 95. percentil podle Dinkelova grafu). U 5 pacientů došlo ke snížení renálních funkcí, vždy v souvislosti s postižením funkčně solitární ledviny. U 3 pacientů trvají laboratorní známky chronické renální insuficience. Hypertenzi jsme prokázali u pěti dětí (6 %), z toho u tří s druhostrannou anomálií, dva pacienti měli hypertenzi s normálním nálezem na kontralaterální ledvině, která ustoupila po nefrektomii. U žádného z pacientů jsme nepozorovali malignitu multicystické ledviny. U konzervativně léčených dětí došlo v průběhu sledování ke kompletnímu zániku u 28 dětí (41 %), u dalších 14 (20 %) k významnému zmenšení cystického útvaru. K vymizení cystické ledviny došlo průměrně ve 32 měsících (1–141měsíců). Ve 27 případech (39 %) je nález na postižené ledvině stacionární.Závěr:
Naše výsledky v souladu s literaturou dokumentují výhody a bezpečnost konzervativního postupu u dětí s MCDK. Pravděpodobnost významného zmenšení multicysticky změněné ledviny je vysoká do 3 let věku dítěte, ale dále s věkem klesá. Pro prognózu dítěte má zásadní význam přítomnost postižení druhé ledviny, po kterém je třeba aktivně pátrat.Klíčová slova:
multicystická dysplazie ledvin, DMSA sken, mikční cystouretrografie, vezikoureterální reflux, Wilmsův tumorÚvod
„Multicystic dysplastic kidney“ (MCDK) s incidencí průměrně 1 : 4000 je jedna z nejčastěji prenatálně diagnostikovaných vrozených uropatií [1, 2]. Při klasifikaci podle Potterové je označována jako Potter IIa. Je třeba zdůraznit, že se v naprosté většině případů jedná pouze o jednostranné postižení – na rozdíl od polycystických chorob se symetrickým postižením obou ledvin a s jasně definovanou autozomální dědičností. Jsou však popsány i oboustranné MCDK, které jsou neslučitelné se životem. Naopak může být postižen pouze jeden segment zdvojené ledviny [3].
Příčinou vzniku MCDK je vrozená porucha vývoje ledviny s náhradou její tkáně tenkostěnnými cystami různé velikosti, které jsou spojené dysplastickým parenchymem. Ledvina je afunkční. Předpokládá se, že k poruše dochází bezprostředně po kontaktu metanefrogenního blastemu s ureterálním pupenem (cca 5. gestační týden) [4]. V případě inzultu před tímto kontaktem k vývoji ledviny nedojde. Pokud dojde k poruše později, kdy již dochází k tvorbě fetální moči, vyvíjí se obstrukční uropatie s různým stupněm dysplazie. V širším slova smyslu se dá MCDK považovat za obstrukční uropatii. MCDK podobně jako jiné uropatie je často popisovaná i v rámci nejrůznějších genetických syndromů (trizomie 21, VATER sy, VACTERL sy, Meckel sy, Perlman sy a j.) [1, 5].
Diagnostika je hlavně sonografická. Podle patologického nálezu se dělí MCDK na 3 typy, z praktického hlediska toto dělení odpovídá i USG možným nálezům. Ve většině případů nalézáme tzv. klasický typ MCDK, pro který je typický průkaz anechogenních útvarů různé velikosti bez vzájemné komunikace, není prokazatelná ledvinná pánvička, parenchym je dysplastický, nejsou známky funkčního parenchymu (obr. 1). Dopplerovským vyšetřením neprokážeme žádné průtoky. Vzácněji může mít MCDK vzhled jedné velké cysty s malými cystami v okolí, tzv. hydronefrotický typ MCDK, který může napodobovat klasickou hydronefrózu (obr. 2). Výjimečně můžeme prokázat tzv. parenchymový typ MCDK, kdy je v parenchymu relativně málo cyst a více vaziva. Scintigrafické vyšetření provádíme k potvrzení předpokládané afunkce postižené ledviny.
Obr. 1. Klasický typ MCDK – průkaz anechogenních útvarů různé velikosti bez vzájemné komunikace, není prokazatelná ledvinná pánvička, parenchym je dysplastický, nejsou známky funkčního ledvinného parenchymu. Fig. 1. Classic type of MCDK – demonstration of anechogenic formations of different size without mutual communication, the kidney pelvis is not demonstrable, the parenchyma is dysplastic, and no signs of functional kidney parenchyma are present. 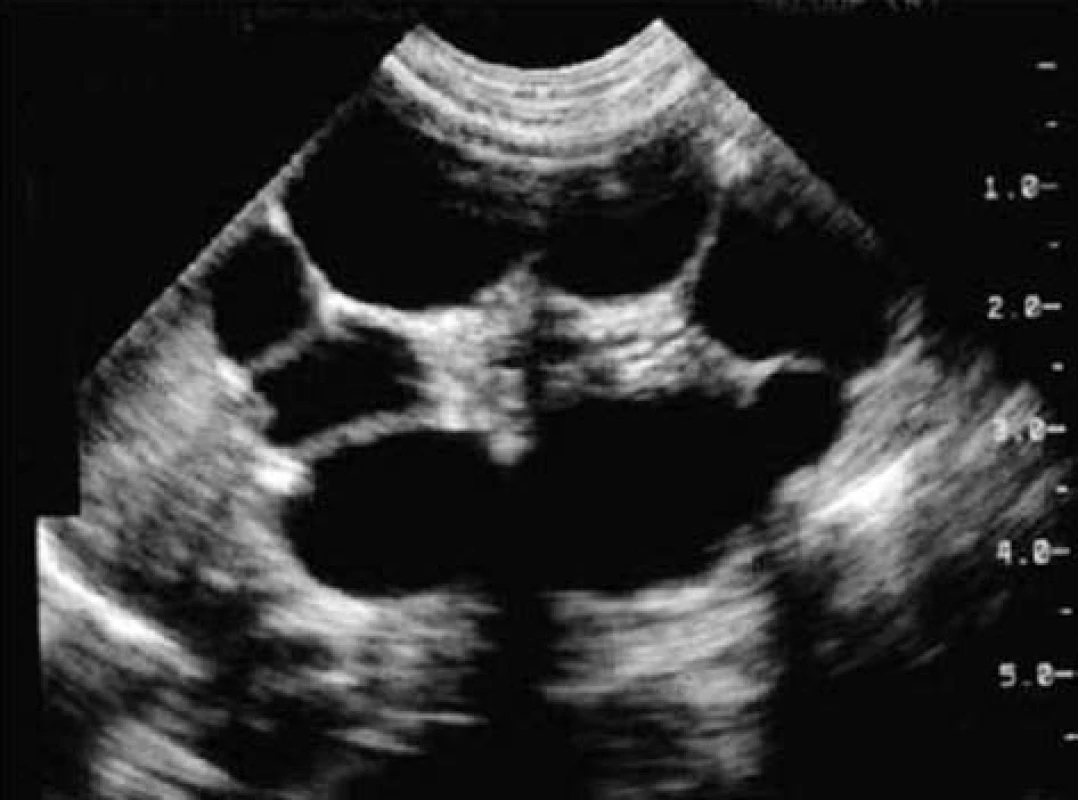
Obr. 2. Hydronefrotický typ MCDK – průkaz jedné velké cysty s malými cystami v okolí. Fig. 2. Hydronephrotic type of MCDK – demonstration of one big cyst with small cysts in the neighborhood. 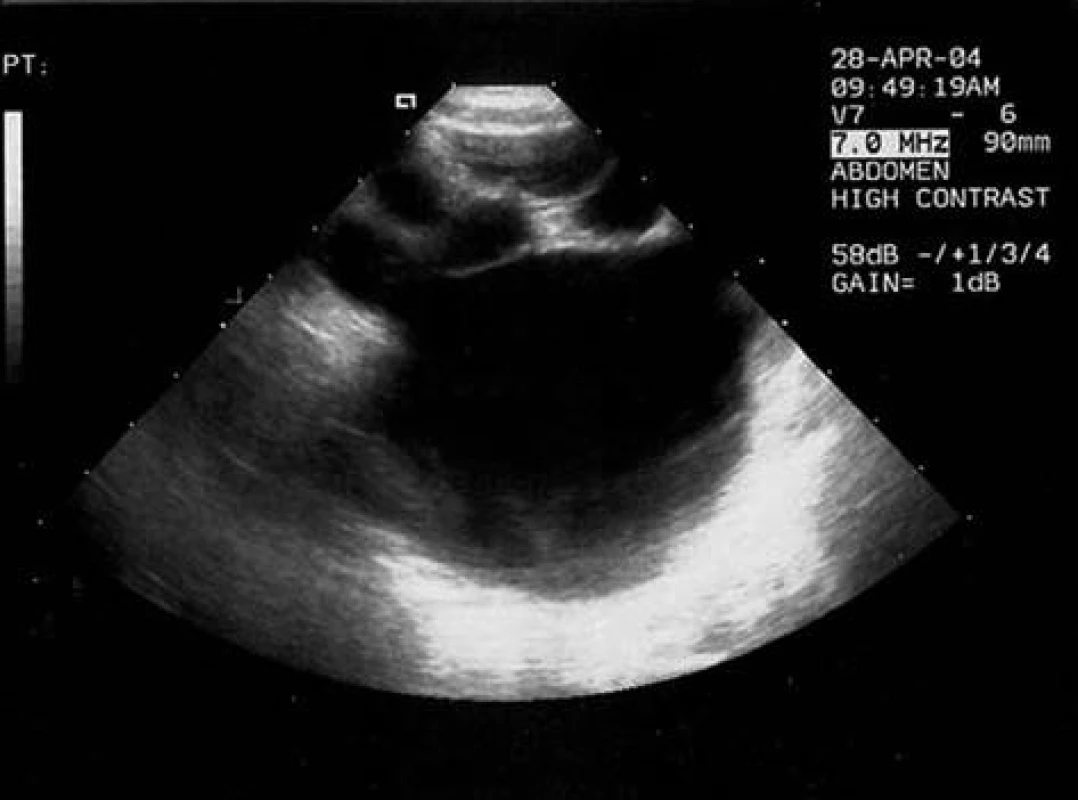
Mezi standardně indikovaná vyšetření patří i MCUG k vyloučení vezikoureterálního refluxu – jak do zdravé ledviny, tak do slepého močovodu dysplastické ledviny. Riziko další uropatie na funkčně solitární ledvině je popisováno v 19–30 % případů [1, 6, 7, 8]. S tím souvisí i možnost recidivujících uroinfekcí, event. rozvoje chronické renální insuficience a sekundární hypertenze. Kromě toho je hypertenze zvažovaná jako možná komplikace vlastní MCDK při normálním nálezu na kontralaterální ledvině. Ale některé studie udávají, že riziko není větší než populační [9, 10].
Nejobávanější komplikací je možnost maligního zvratu (rozvoj Wilmsova tumoru) v multicysticky změněné ledvině. Nezanedbatelné jsou i problémy vyplývající z někdy extrémní velikosti cystického útvaru, které jsou častou indikací k nefrektomii. Na druhé straně je známo, že velké procento takto cysticky změněných ledvin se s věkem dítěte zmenšuje, až kompletně zaniká. K involuci může dojít výjimečně i prenatálně, takže po narození již ledvina není detekovatelná. Podle velkých studií je zřejmé, že největší šance na kompletní involuci MCDK je v předškolním věku, dále se tato možnost snižuje (do 5 let 47 %) [1, 10]. Lze s velkou pravděpodobností říci, že starší děti a dospělí s agenezí ledviny, kteří neprošli prenatálním USG screeningem, mohli mít MCDK [11].
Cílem naší práce je retrospektivní analýza průběhu onemocnění u 80 dětí s MCDK, které jsme sledovali od roku 1991 do roku 2009.
Pacienti a metody
Provedli jsme retrospektivní analýzu 80 pacientů s diagnózou unilaterální MCDK sledovaných na naší ambulanci od roku 1991 do roku 2009. U 71 pacientů (89 %) byla diagnóza stanovena prenatálně. Postnatální sledování je založené hlavně na pravidelných sonografických kontrolách (v prvním roce věku à 3 měsíce). Pro diagnózu MCDK svědčí USG průkaz různě velikých cyst bez vzájemné komunikace, bez průkazu funkčního renálního parenchymu. Kromě sledování dynamiky nálezů postižené ledviny je stejně důležité pečlivé sonografické sledování ledviny zdravé (její růst v závislosti na výšce dítěte, ev. známky dilatace kalichopánvičkového systému, ev. známky parenchymových změn). Tato funkčně solitární ledvina bývá již od časného kojeneckého věku kompenzatorně hypertrofická (větší než 95. percentil podle Dinkelova grafu).
K potvrzení afunkce postižené ledviny a současně k vyloučení strukturálních změn kontralaterální ledviny jsme prováděli většinou statickou scintigrafii pomocí kyseliny dimerkaptojantarové (DMSA sken), ve výjimečných případech dynamickou scintigrafii (MAG3 s furosemidem). Takto bylo vyšetřeno 73 pacientů (91 %). Standardní vyšetřovací protokol by měl obsahovat i mikční cystouretrografii (mCUG) pod krytím běžné dávky trimetoprimu. Indikovali jsme toto vyšetření u 66 pacientů (82 %). U zbylých pacientů nebylo vyšetření provedeno většinou na přání rodičů, každopádně ataka uroinfekce byla vždy indikací k provedení MCUG.
Během našeho sledování byly pravidelně monitorovány renální funkce, bakteriologické, chemické a mikroskopické vyšetření moči, krevní tlak a antropometrické údaje dítěte.
Výsledky
V naší práci jsme retrospektivně analyzovali sledování pacientů s diagnózou MCDK od roku 1991 do roku 2009 – celkem 80 pacientů, z toho 41 chlapců (51 %) a 39 dívek (49 %). MCDK v našem souboru byla potvrzena častěji na straně pravé u 43 dětí (54 %), levostranná afekce byla diagnostikována u 37 dětí (46 %). U 13 pacientů (17 %) byla spojena s významnou dystopií postižené ledviny. Ve většině případů – 65 pacientů (81 %) – jsme popsali afekci jako klasický typ MCDK, pouze v 9 případech (11 %) se jednalo o hydronefrotický a v 6 případech (8 %) o parenchymový typ MCDK. U 10 našich pacientů byly popsány další komorbidity (4krát prematuritas, 1krát IUGR) a kongenitální anomálie (aplazie radiálního paprsku ruky, brachydaktilie, dolichosigma, colobomy, dilatační kardiomyopatie).
Indikace k nefrektomii (graf 1)
Nefrektomie byla indikována v 11 případech (14 %), většinou (v 7 případech) pro extrémní velikost cystického útvaru a obavu z útlaku okolních orgánů. Dvakrát byla indikací k chirurgickému řešení zjištěná hypertenze bez postižení kontralaterální ledviny, která se po nefrektomii normalizovala. Nikdy nebylo indikací k zákroku podezření na maligní degeneraci útvaru, ani tento nález nebyl histopatologicky prokázán. Průměrný věk v době nefrektomie byl 6 měsíců.
Graf 1. Indikace k nefrektomii MCDK v 11 případech (14 %). 
Konzervativní postup (graf 2)
Tento postup jsme zvolili u zbylých 69 pacientů (86 %). Jak vyplývá z uvedeného grafu, ve velkém procentu jsme zaznamenali buď kompletní involuci – 28 dětí (41 %), či významné zmenšení cystického útvaru – 14 dětí (20 %) (obr. 3 a 4).
Graf 2. Průběh onemocnění u 69 dětí (86 %) s MCDK při konzervativní léčbě. 
Obr. 3. MCDK při stanovení diagnózy u chlapce v novorozeneckém věku. Fig. 3.MCDK in the determination of diagnosis in a boy of a newborn age. 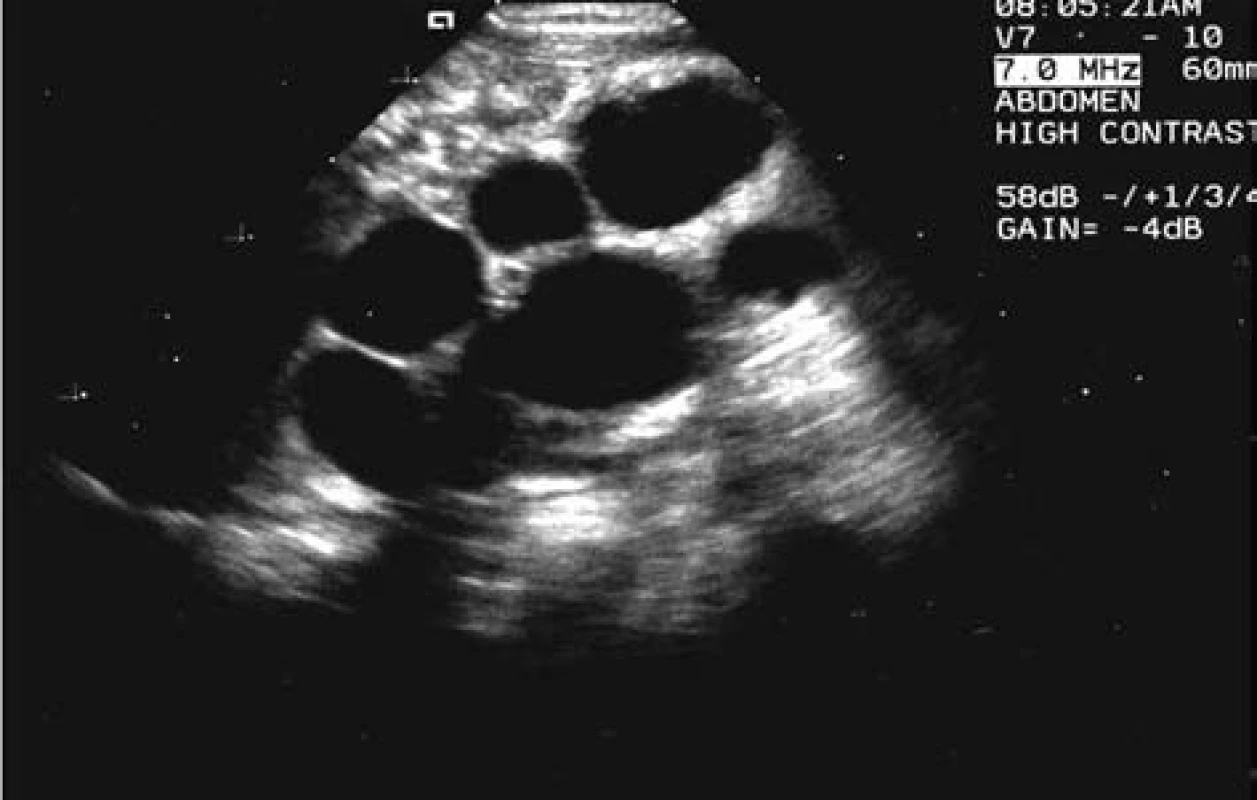
Obr. 4. Zmenšení nálezu u stejného pacienta ve věku 4 let. Fig. 4. Reduced finding in the same patient at the age of 4 years. 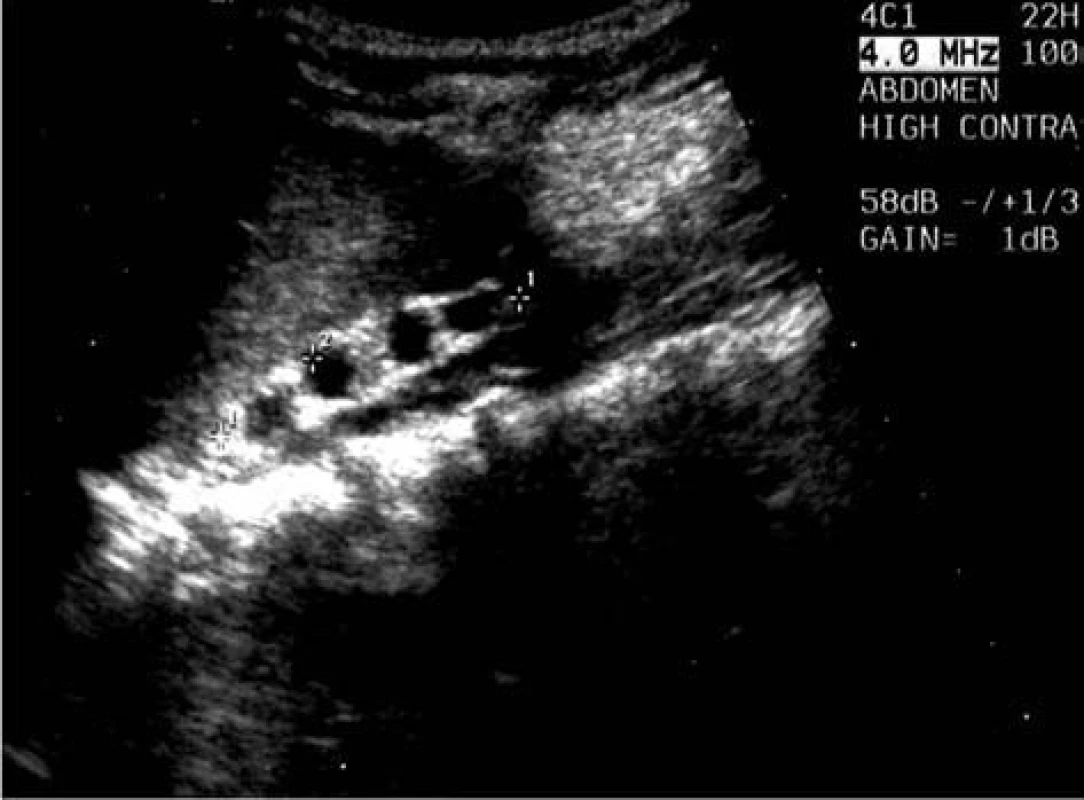
K involuci v našem souboru došlo průměrně v 32 měsících věku (1–141 měsíců). U zbylých dětí (39 %) zůstává zatím nález stacionární.
Výskyt anomálií kontralaterální ledviny (graf 3)
Graf 3. Anomálie kontralaterální ledviny u 24 % dětí s MCDK. 
Z celého souboru pacientů jsme anomálii kontralaterální ledviny prokázali v 19 případech (24 %). Nejčastěji (5krát) byla prokázaná hydronefóza (UPJ obstrukce), dále 4krát vezikoureterální reflux, 4krát průkaz parenchymových jizev bez současného průkazu VUR či předchozí IMC, 2krát obstrukční megaureter (UVJ obstrukce) a ve 4 případech jiná anomálie (většinou zdvojení ledviny bez známek obstrukce).
Průkaz hypertenze
Hypertenzi jsme zaznamenali pouze u 5 pacientů (6 %), 2krát byla, jak jsme již zmínili, indikací k nefrektomii a po výkonu se TK normalizoval, ve 3 případech trvá nález medikamentózně korigované sekundární hypertenze při závažném postižení kontralaterální ledviny (2krát refluxová nefropatie, 1krát kombinovaná uropatie s obstrukcí UPJ i UVJ).
Sledování renálních funkcí
Snížení renálních funkcí jsme zjistili také v 5 případech. Vždy se jednalo o děti s postižením kontralaterální ledviny, pouze ve 3 případech trvají známky CHRI (4 %). Přechodné mírné snížení renálních funkcí bylo u 2 dětí, u kterých se laboratorní hodnoty upravily po operační korekci anomálie druhé ledviny.
Sledování růstu kontralaterální ledviny
Růst funkčně solitární ledviny je v naprosté většině našich případů v pásmu kompenzatorní hypertrofie, pouze u 3 dětí ji neprokazujeme. Důležité je však říci, že 2 z těchto pacientů byli narození ve 28. týdnu těhotenství, u třetího byla zaznamenána IUGR, což se na celkovém počtu nefronů a tedy i velikosti ledviny jistě může podílet. Pouze tento třetí pacient má i trvající známky chronické renální insuficience při hypodysplazii s parenchymovými změnami kontralaterální ledviny.
Na závěr je nutno říci, že u žádného našeho pacienta s MCDK jsme nediagnostikovali maligní zvrat v multicysticky změněné ledvině.
Diskuse a závěr
Podle našich výsledků i literálních údajů [1, 2, 4, 6, 7, 9, 10] můžeme konstatovat, že konzervativní postup v péči o děti s MCDK je bezpečný. Děti s touto vrozenou uropatií mají velmi dobrou prognózu. Riziko vzniku Wilmsova tumoru je zřejmě malé.
V našem souboru nemáme žádného pacienta s touto komplikací. MCDK má dosti vysokou schopnost se spontánně zmenšovat až kompletně involovat, největší pravděpodobnost této spontánní involuce je do 3 let věku dítěte. Anomálii na kontralaterální ledvině jsme prokázali u 19 pacientů (24 %), z toho se jednalo o VUR ve 4 případech a parenchymové jizvy bez průkazu VUR na mCUG také ve 4 případech (anamnesticky však VUR nelze v tomto případě vyloučit, či spíše je pravděpodobný). Těchto 8 pacientů by znamenalo 10 % z celého souboru. Riziko závažné hypertenze a CHRI je v našem souboru relativně malé a souvisí většinou s anomálií kontralaterální funkčně solitární ledviny.
Z prognostického hlediska je tedy zásadní po tomto možném postižení aktivně pátrat, mikční cystouretrografie by měla být u těchto dětí jedním ze standardních vyšetření [4]. Každopádně by měla být indikována v případě dilatace kalichopánvičkového systému či známek dysplazie nepostižené ledviny a při symptomatické uroinfekci [12]. Chybění kompenzatorní hypertrofie zdravé ledviny je špatným prognostickým markerem.
Dosud nezodpovězenou otázkou však zůstává, jaký postup doporučit starším dětem se stacionárním nálezem MCDK (v našem souboru 39 %). Nejsou zatím dostupné větší studie mezi adultní populací, které by hodnotily možná rizika vyplývající z ponechání tohoto embryonálně změněného útvaru. Asi bychom měli zvažovat po informování rodičů možnost nefrektomie i u staršího dítěte se stacionárním nálezem MCDK, kdy lze výkon provést laparoskopicky.
Konkrétní doporučení konzervativního postupu u dítěte s MCDK:
- USG kontroly v prvním roce života každé 3 měsíce, dále po 4–6 měsících do 4 let věku, dále každý 1 rok (dynamika nálezů na postižené ledvině a sledování růstu ledviny kontralaterální).
- MCUG do 6. měsíce věku.
- DMSA sken po 3. měsíci věku (event. MAG3 po 4. týdnu věku).
- Pravidelná monitorování TK, renálních funkcí, močových nálezů a antropometrických údajů dítěte.
- Nefrektomii v kojeneckém věku indikovat po dohodě s urology vždy jen při závažných komplikacích či jejich významném riziku.
Podporováno grantem VZ 64165.
Předchozí prezentace na 29. pracovních dnech dětské nefrologie, Dolní Morava, květen 2008.
Došlo: 12. 11. 2010
Přijato: 25. 11. 2010
MUDr. Šárka Doležalová
Klinika dětského a dorostového lékařství 1. LF UK
Všeobecná fakultní nemocnice
U Nemocnice 2
128 00 Praha 2
e-mail: dolezalova.sarka@vfn.cz
Zdroje
1. Aslam M, Watson AR. Unilateral multicystic dysplastic kidney: long term outcomes. Arch. Dis. Child. 2006; 91 : 820–882.
2. Narchi H. Risk of Wilms´tumour with multicystic kidney disease: a systematic review. Arch. Dis. Child. 2005; 90 : 147–149.
3. Kalyoussef E, Hwwang J, et al. Segmental multicystic dysplastic kidney in children. Urology 2006 Nov; 68(5): 1121.e9–1121.e11.
4. Floglová H, Šmakal O, Geier P, et al. Sledování dětí s unilatrální multicystickou dysplazií ledviny. Čes.-slov.Pediat. 2006; 3 : 116–122.
5. Hoffman JD, Bianchi DW, Sullivan LM, et al. Down syndrome serum screening also identifies an increased risk for multicystic dysplastic kidney, two-vessel cord and hydocele. Prenat. Diagn. 2008 Dec; 28(13): 1204–1208.
6. Cambio AJ, Evans CP, et al. Non-surgical management of multicystic dysplastic kidney. BJU Int. 2008 Apr; 101(7): 804–808.
7. Schreuder MF, Westland R, et al. Unilateral multicystic dysplastic kidney: a meta-analysis of observational studies on the incidence, associated urinary tract malformation and the contralateral kidney. Nephrol. Dial. Transplant. 2009 Jun; 24(6): 1810–1818.
8. Pop-Trajkovic S, Ljubic A, Antic V, et al. Association of fetal unilateral multicystic dysplastic kidney disease with other urinary tract anomalies. Vojnosanit. Pregl. 2009 Sep; 66(9): 733–737.
9. Hains DS. Management and etiology of the unilateral multicystic dysplastic kidney: a review. Pediatr. Nephrol. 2009 Feb; 24(2): 233–241.
10. Narchi H. Risk of hypertension with multicystic kidney disease: a systematic review. Arch. Dis. Child. 2005; 90 : 921–924.
11. Sukthankar S, Watson AR. Unilateral multicystic dysplastic kidney disease: definining the natural history. Acta Paediatr. 2000; 89 : 811–813.
12. Kuwertz-Broeking E, Brinkmann OA, Von Lengerke HJ, et al. Unilateral multicystic dysplastic kidney: experience in children. BJU Int. 2004 Feb; 93(3): 388–392.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2010 Číslo 12- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- MUDr. Jiří Kornoušek: Program našich konferencí stavíme tak, aby reflektoval skutečně aktuální a praktická témata
- Aktuální postupy a role praktického lékaře v péči o pacienty s CHOPN
- Přínos perorálního semaglutidu pro pacienty s DM 2. typu v ordinaci praktického lékaře
-
Všechny články tohoto čísla
- Contens
- VĚCNÝ REJSTŘÍK
- Obsah
- Číslo 5: IX. český pediatrický kongres s mezinárodní účastí, Olomouc, 19.–22. 5. 2010
- Stanoviska České pediatrické společnosti respektují zvláštnosti dětského vývoje
- Unilaterální multicystická dysplazie ledvin (soubor pacientů)
- Současné postavení dynamické scintigrafie ledvin s aplikací diuretika v dětském věku
- Autoimunitní onemocnění jater v dětském věku – část I
- Infekce močových cest u dětí a dorostu, novější údaje o etiologii, diagnostice a léčbě
- Současná situace v pediatrii v Německu
- Kurzy plavání pro kojence a batolata – co by měly vědět jejich rodiny
- Správné odpovědi na kontrolní otázky k doškolovacímu článku Hamanová J., Csémy L.: Prenatální účinky alkoholu (č. 10/2010)
- Seznam čtenářů se správnou odpovědí na kontrolní otázky k doškolovacímu článku z č. 1/2010 Kolský A., Doležalová Š., Skálová S., Jiroušová K., Bébrová E., Kolská M.: Terapie infekcí močových cest u dívek v adolescentním věku
- Zpráva o XX. konferenci dětských hematologů a onkologů České a Slovenské republiky konané ve dnech 8.–10. října 2010 v Praze
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Autoimunitní onemocnění jater v dětském věku – část I
- Unilaterální multicystická dysplazie ledvin (soubor pacientů)
- Současné postavení dynamické scintigrafie ledvin s aplikací diuretika v dětském věku
- Infekce močových cest u dětí a dorostu, novější údaje o etiologii, diagnostice a léčbě
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: MUDr. Petr Výborný, CSc., FEBO
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



