-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaLupus miliaris disseminatus faciei
Lupus Miliaris Disseminatus Faciei. Case report
The authors describe a case of a 34-year-old man, who developed caseous granulomas on his face and nape that kept relapsing for 11 years and were diagnosed as lupus vulgaris at first. Anti-tuberculosis treatment that lasted one year led to healing of the lesions with scars left behind. After 4 years the lesions relapsed with the same histologic picture and were diagnosed as lupus miliaris disseminatus faciei. Pulmonary examination, TB culture test, PCR test of tissue sample for mycobacterium species and QuantiFERON TB Gold test were all negative, Mantoux test was 20 mm in diameter. Minocycline in dose of 200 mg a day led to nearly complete healing of the lesions, however the treatment was stopped after 18 months because of stationary clinical picture. During the last check-up, 3 years after the end of the treatment, a few new papules on the nape, face and arm are were noted. According to phone conversation, a solitary, spontaneously subsiding lesion kept coming back every six months for 2 years, but there was no recurrence of lesions for the last four years. So, the disease resolved after 18 years of duration.
Key words:
lupus vulgaris – lupus miliaris disseminatus faciei – extrafacial manifestation – antituberculosis drugs – minocycline – spontaneous remission after 18 years
Autoři: M. Důra 1,2; L. Lacina 1,3,4; O. Kodet 1,3,4; J. Horažďovský 5; J. Štork 1
Působiště autorů: Dermatovenerologická klinika 1. LF UK a VFN, Praha, přednosta prof. MUDr. Jiří Štork, CSc. 1; Ústav patologie 1. LF UK a VFN, Praha, přednosta prof. MUDr. Pavel Dundr, Ph. D. 2; Anatomický ústav 1. LF UK, přednosta prof. MUDr. Karel Smetana, DrSc. 3; BIOCEV, vedoucí laboratoře prof. MUDr. Karel Smetana, DrSc. 4; Kožní oddělení, Nemocnice České Budějovice, a. s., primář MUDr. Jiří Horažďovský, Ph. D. 5
Vyšlo v časopise: Čes-slov Derm, 93, 2018, No. 5, p. 181-184
Kategorie: Kazuistiky
Souhrn
Autoři popisují případ muže, věku 34 let, s 11 let recidivujícími kaseifikujícími granulomy na obličeji a šíji, hodnocené zpočátku jako lupus vulgaris. Léčba antituberkulotiky trvající 1 rok vedla ke zhojení projevů jizvami. Po čtyřech letech došlo k recidivě se stejným histologickým nálezem, hodnoceným jako lupus miliaris disseminatus faciei. Vyšetření plicní, kultivace sputa na mykobakteria, vyšetření bioptické tkáně metodou PCR na mykobakteria species, test QuantiFERON TB Gold byla všechna negativní, Mantoux test byl průměru 20 mm. Terapie minocyklinem v dávce 200 mg/den vedla téměř k úplnému zhojení projevů, pro stagnaci nálezu byl však po 18 měsících léčby vysazen. Tři roky po ukončení léčby, při poslední kontrole, bylo patrno několik nových papul na šíji, obličeji a paži. Podle telefonického sdělení další 2 roky docházelo ke vzniku solitárního, spontánně odeznívajícího projevu jednou za šest měsíců. Poslední čtyři roky je nemocný bez recidiv. Onemocnění tak odeznělo po 18 letech trvání.
Klíčová slova:
lupus vulgaris – lupus miliaris disseminatus faciei – extrafaciální postižení – antituberkulotika – minocyklin – spontánní remise po 18 letech trvání
ÚVOD
Lupus miliaris disseminatus faciei (acne agminata, lupoidní rosacea) je granulomatózní onemocnění kůže charakterizované vznikem granulomů s kaseózní nekrózou, které bylo dříve považováno za granulomatózní formu rosacey. Vzhledem k tomu, že se jedná o poměrně vzácné onemocnění, uvádíme případ nemocného s 18 let trvajícím průběhem onemocnění příznivě reagujícího na léčbu minocyklinem.
POPIS PŘÍPADU
Pacientem byl muž věku 34 let s nevýznamnou rodinnou i osobní anamnézou, který trvale neužíval žádné léky. Nemocný se dostavil k vyšetření pro 11 let trvající recidivující projevy, zpočátku přítomné na hřbetu nosu a levém uchu. Provedená biopsie vykázala granulomatózní zánět charakteru TBC. Na oddělení tuberkulózy a respiračních onemocnění tuberkulóza nebyla prokázána. Během léčby antituberkulotiky podávané po dobu jednoho roku došlo ke zhojení projevů vtaženými bělavými jizvami. Po dalších čtyřech letech došlo k recidivě projevů na šíji a pravém rameni. Opakovaná biopsie prokázala nekrotizující granulomatózní zánět nejbližší obrazu lupus vulgaris, bez histologického průkazu mykobakterií. Vyšetření sérologie na lues, moč i sputum na BK byla negativní. Při vyšetření byly v okolí očí bilaterálně na dolních víčkách a zevních očních koutcích, s mírným přechodem na horní víčka, na šíji vpravo patrné červenohnědé, polokulovité, místy kónické papuly, které při vitropresi žlutavě prosvítaly, místy byly patrné bělavé splývající vkleslé depigmentace (obr. 1, 2). Histologické vyšetření papuly lokalizované periorbitálně prokazuje v horním až středním koriu granulomy s rozsáhlou centrální nekrózou vaziva s fragmenty jader, místy zasahující až do epidermis, která v těchto místech vykazuje parakeratózu a lymfocytární exocytózu a nejspíše dochází k transepiteliální eliminaci těchto hmot (obr. 3, 4, 5). V okrajích jsou patrné obrovské mnohojaderné buňky, často Langhansova typu a histiocyty, které místy prostupují celé horní korium. V okolí je mírný lymfocytární infiltrát. Uzlíky se tvoří v blízkosti vlasových folikulů. Barvení metodou Ziehla-Neelsena na BK je negativní, houbové struktury metodou PAS neprokázány. Závěr: granulomatózní zánět s kaseifikujícími granulomy nejbližší obrazu lupus miliaris disseminatus faciei, nutné klinické vyloučení tuberkulozy. Vyšetření metodou PCR z odebrané tkáně, Quantiferon TB Gold, kultivace tkáně na tuberkulózní i atypická mykobakteria byla negativní, RTG hrudníku byl v normě, Mantoux test byl průměru 20 mm. Lokální léčba tacrolimem 0,1 % a středně silnými lokálními kortikoidy byla bez výrazného efektu. Celkově byl nasazen minocyklin v dávce 100 mg/den, který byl po měsíci léčby navýšen na 200 mg/den. Během léčby došlo ke zhojení projevů v obličeji, na šíji byly patrné pouze ojediněle ploché papuly, proto po 6 měsících léčby byl vysazen. Pro recidivu projevů po 5 měsících bez léčby, byl minocyklin znovu nasazen v dávce 100 mg/den navýšené po dvou měsících na 200 mg/den. Došlo k dalšímu výraznému zlepšení projevů na šíji a zhojení projevů na obličeji, ale po dalším roce léčby pro stagnaci klinického nálezu byl vysazen. Dva měsíce po ukončení léčby se objevila papula na levé paži, která vykázala obdobný histologický nález svědčící pro lupus miliaris disseminatus faciei s extrafaciální lokalizací. Na přetrvávající projevy byl lokálně aplikován adapalen. Plicní kontrola zahrnující RTG hrudníku, vyšetření krevního obrazu a biochemie byla v normě, quantiferonový test byl negativní, spirometrie prokázala mírnou kombinovanou ventilační poruchu. Při poslední kontrole, tři roky po prvním vyšetření, bylo patrno několik nových papul pod pravým okem, několik shluků červených papul na šíji, které se při lokální léčbě adapalenem údajně zlepšovaly. Na další kontroly se pacient nedostavil. Podle telefonického sdělení pacient od poslední kontroly pozoroval tvorbu jednoho solitárního, spontánně odeznívajícího projevu 1krát za šest měsíců po další 2 roky. Poslední 4 roky je zcela zhojen bez recidiv, takže onemocnění celkem trvalo 18 let.
Obr. 1. Lupus miliaris disseminatus faciei 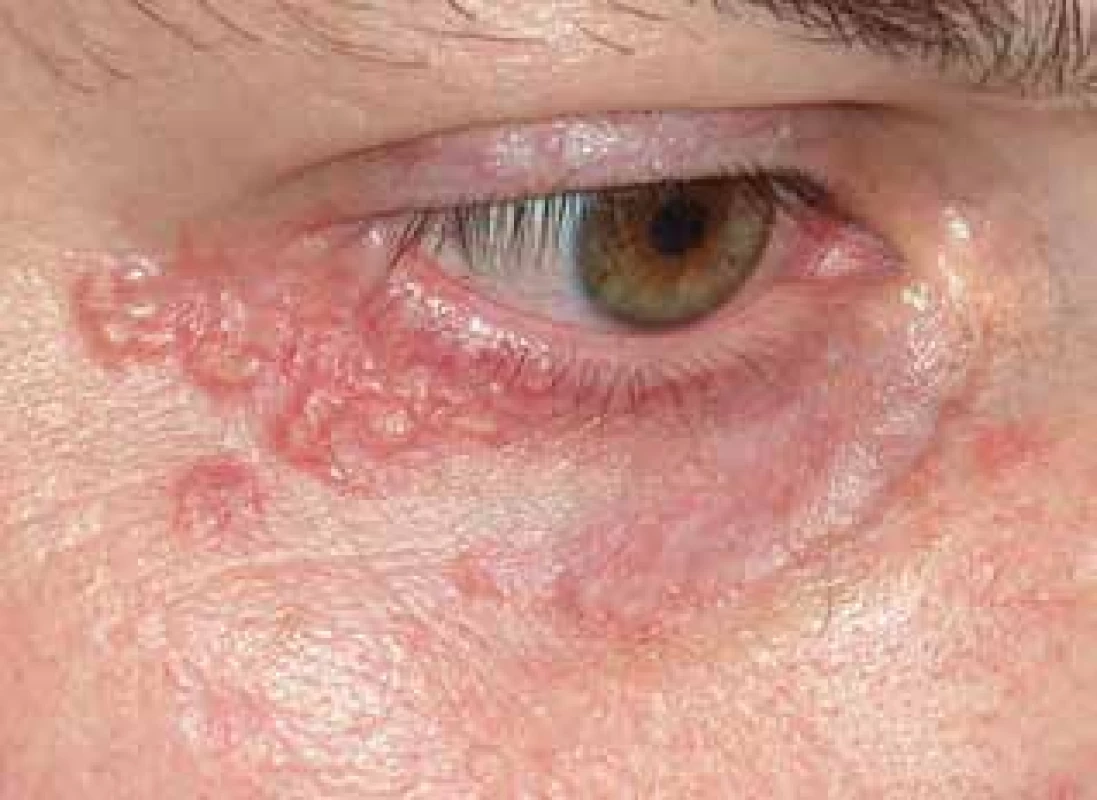
Obr. 2. Lupus miliaris disseminatus faciei 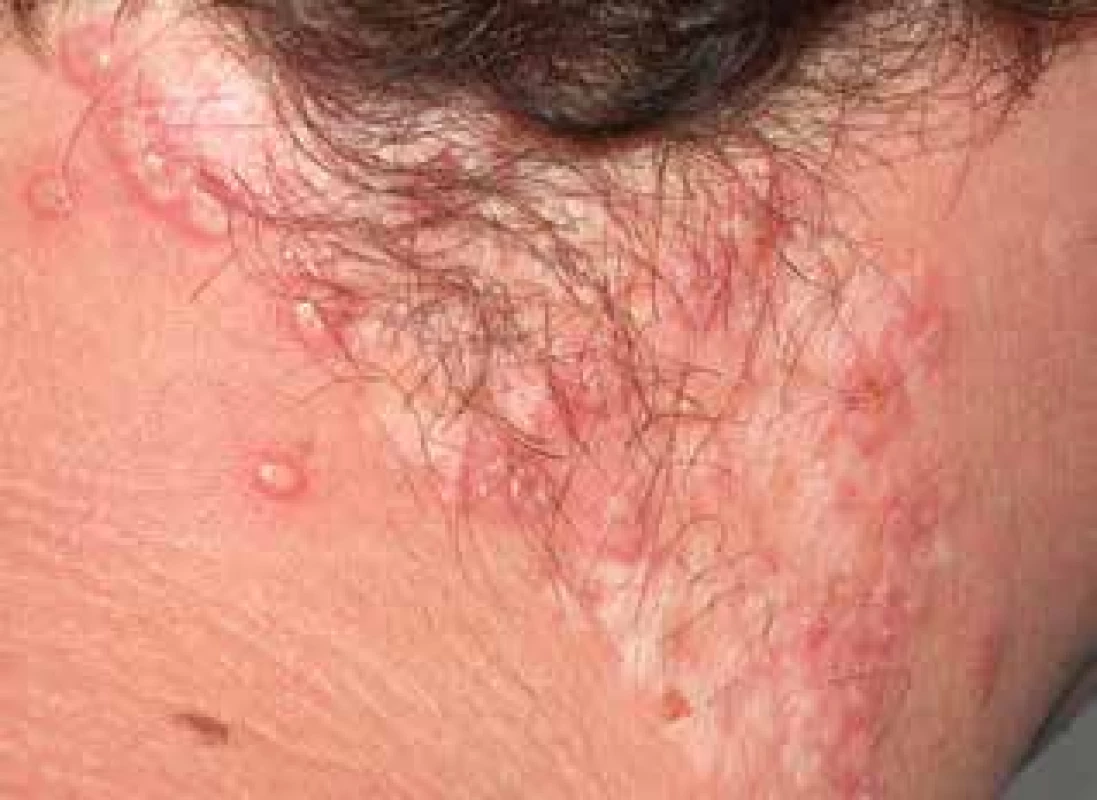
Obr. 3. Lupus miliaris disseminatus faciei: kaseifikující granulomy (HE 40x) 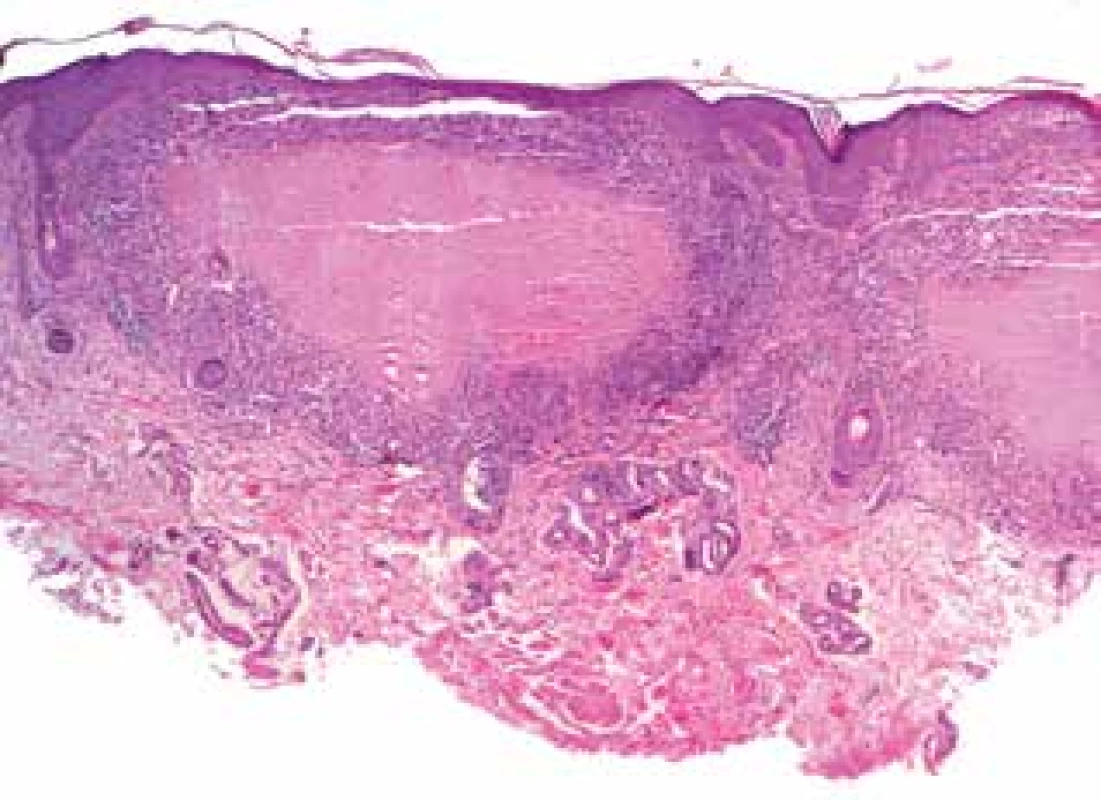
Obr. 4. Lupus miliaris disseminatus faciei: okraj kaseifikujícího granulomu s kaseifikující nekrózou a lemem z histiocytů, i vícejaderných (HE 400x) 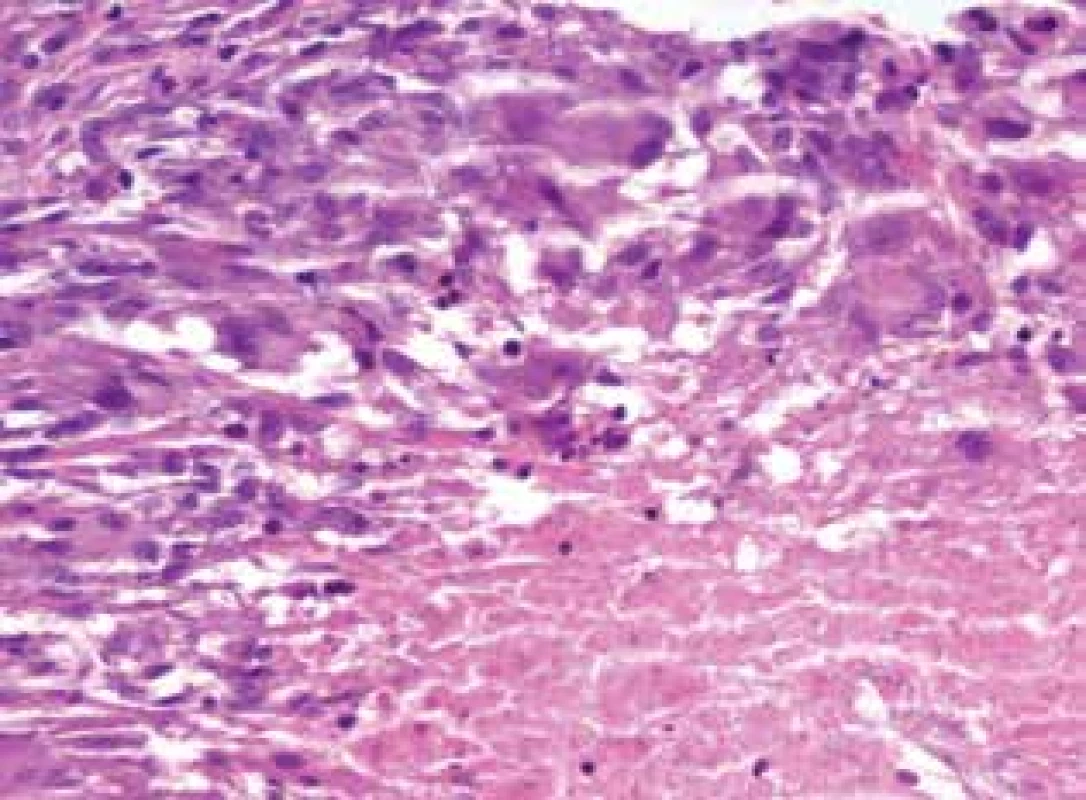
Obr. 5. Transepitheliální eliminace nekrotických hmot (HE 40x) 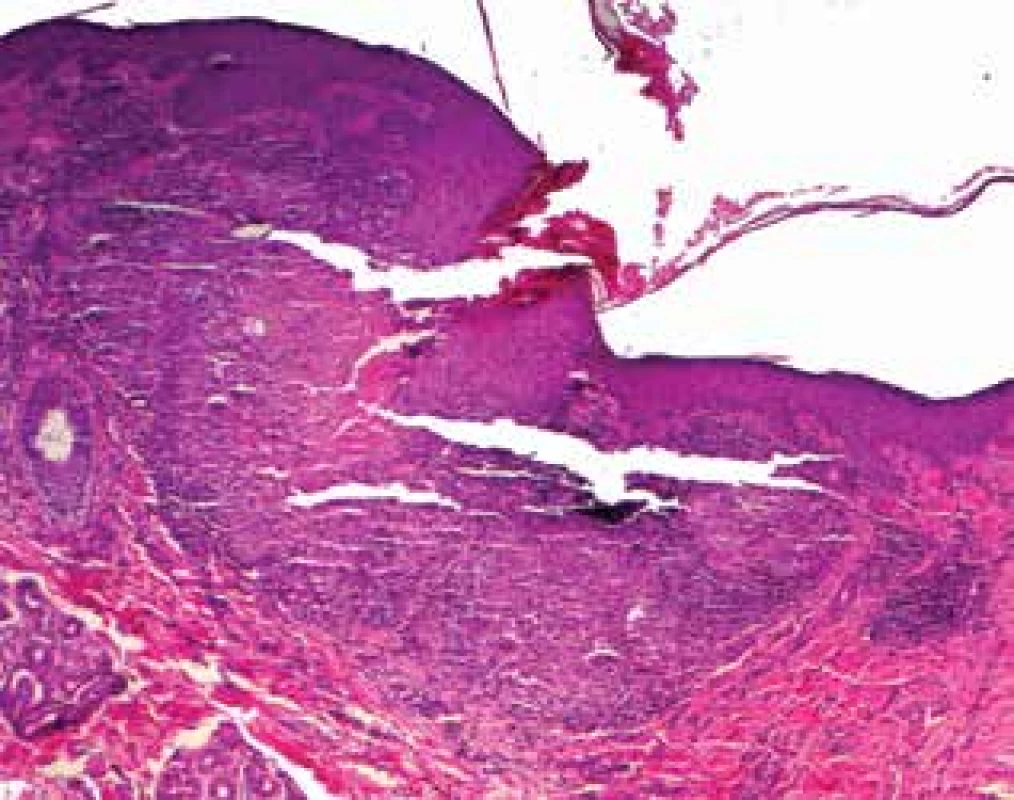
DISKUSE
Lupus miliaris disseminatus faciei (dále LMDF, syn. lupoidní rosacea, acne agminata) je velmi vzácné kožní onemocnění, které se vyznačuje symetrickým výsevem papul či papulopustul průměru 1–3 mm v oblasti obličeje (čelo, okolí očí, tváře), vzácně může postihnout zátylek či axily. Publikován byl případ izolovaného výsevu v nuchální krajině [9]. Choi publikoval recidivu LMDF na kůži dlaně [3]. Toto onemocnění bylo poprvé popsáno Foxem v roce 1878. Dosud bylo v literatuře publikováno přibližně 200 případů. LMDF se vyskytuje zejména u pacientů v mladším či středním věku, u mužů a žen ve stejném poměru. Podle literatury se jedná o „self limited disease“, spontánně odeznívající v horizontu 1–2 let, hojení však může probíhat formou jizvení. Recentně je tato choroba též označována akronymem FIGURE (Facial Idiopathic Granulomas with Regressive Evolution), i když tento název zatím není široce využíván [2].
Histologický obraz se odvíjí od stadia choroby [1, 9, 10]. V počátečním stadiu nacházíme v koriu perivaskulární a periadnexální lymfohistiocytární infiltrát. V plně rozvinutém stadiu dominují epiteloidní granulomy, s variabilní přítomností abscesů či kaseifikační nekrózy. V koriu je dále přítomen nespecifický zánětlivý infiltrát. V pozdním stadiu nacházíme perifolikulární fibrózu. Bakterioskopická vyšetření (PAS, Ziehl-Neelsen) jsou negativní [2, 8].
Etiologie tohoto onemocnění není jasná. Někteří autoři tuto chorobu považují za variantu granulomatózní rosacey (proti této teorii svědčí fakt, že LMDF není doprovázen telangiektaziemi a vyskytuje se u pacientů mladších věkových skupin) či za granulomatózní reakci na samotnou pilosebaceózní jednotku (proti této teorii však svědčí případ výskytu LMDF v kůži tlustého typu) [3], rupturovanou epidermoidní cystu či přítomnost Demodex folliculorum. Souvislost s TBC se zdá být prakticky vyloučena, neboť přítomnost infekčního agens kultivačně či molekulárně-biologickými metodami nebyla dosud prokázána. Z těchto důvodů je LMDF považována za svébytnou nozologickou jednotku.
Terapeutické zkušenosti jsou omezené vzhledem k vzácnosti onemocnění a spontánnímu odeznívání. Je však známo, že účinek terapie se liší podle stadia onemocnění. Perorální léčba minocyklinem (v dávce 100–200 mg denně) či dapsonem je doporučována v časných stadiích nemoci [10]. Dalšími možnostmi jsou: clofazimin, celková kortikosteroidní terapie, metronidazol, hydroxychlorochin, intralezionální aplikace triamcinolonu [11], perorální isotretinoin (1 mg/kg/den), doxycyklin, antimalarika, tranilast [6], laseroterapie (1450 nm diodový laser) [4]. Sardana publikoval úspěšnou léčbu LMDF cyklosporinem (50 mg 2krát denně) [10]. Jizvy byly úspěšně léčeny 100 % trichloroctovou kyselinou a CO2 laserem [5].
V diferenciální diagnóze zvažujeme granulomatózní rosaceu, akné, sarkoidózu, hlubokou mykózu, netuberkulózní mykobakteriální infekce, periorální dermatitidu, elastosis perforans serpiginosa či adnexální tumory (např. periorbitální syringomy či generalizované eruptivní syringomy). Brito uvádí v diferenciální diagnóze nozologickou jednotku FACE (Facial Afro-Caribbean Childhood Eruption), jinak též zvanou CGPD (Childhood Granulomatous Periorificial Dermatitis) [1].
Do redakce došlo dne 29. 8. 2018.
Adresa pro korespondenci:
MUDr. Miroslav Důra
Dermatovenerologická klinika 1. LF UK a VFN
U Nemocnice 2
128 08 Praha 2
e-mail: miroslav.dura@vfn.cz
Zdroje
1. BRITO, M. H. T. S., ARANHA, J. M. P., TAVARES, E. S. Lupus miliaris disseminatus faciei. An Bras Dermatol., 2017, 92, p. 851–853.
2. CALONJE, E., BRENN, T., McKEE, P. H. et al. McKee‘s Pathology of the Skin. 4th edition. Amsterdam: Elsevier/Saunders, 2012; 2 vol., p. 310. ISBN 978-1-4160-5649-2.
3. CHOI, J.-Y., CHAE, S. W., PARK, J.-H. Lupus miliaris disseminatus faciei with extrafacial involvement. Ann Dermatol., 2016, 28, p. 791–794.
4. JIH, M. H., FRIEDMAN, P. M., KIMYAI-ASADI, A. et al. Lupus miliaris disseminatus faciei: treatment with the 1450-nm diode laser. Arch Dermatol., 2005, 141, p. 143–145.
5. KANG, B. K., SHIN, M. K. Scarring of lupus miliaris disseminatus faciei: treatment with a combination of trichloroacetic acid and carbon dioxide laser. Dermatol Ther., 2014, 27, p. 168–170.
6. KOIKE, Y., HATAMOCHI, A., KOYANO, S. et al. Lupus miliaris disseminatus faciei successfully treated with tranilast: Report of two cases. J Dermatol., 2011, 38, p. 588–592.
7. NATH, A. K., SIVARANJINI, R., THAPPA, D. M. et al. Lupus miliaris disseminatus faciei with unusual distribution of lesions. Indian J Dermatol., 2011, 56, p. 234–236.
8. PATTERSON, J. W. Weedon‘s Skin Pathology. 4th edition. Philadelphia: Churchill Livingstone Elsevier, 2016; p. 197–198. ISBN 978-0-7020-5183-8.
9. PRUITT, L. G., FOWLER, C. O., PAGE, R. N., COLEMAN, N. M., KING, R. Extrafacial nuchal lupus miliaris disseminatus faciei. JAAD Case Reports., 2017, 3, p. 319–321.
10. SARDANA, K., CHUGH, S., RANJAN, R., KHURANA, N. Lupus miliaris disseminatus faciei: A resistant case with response to cyclosporine. Dermatol Ther., 2017, 30, e12496.
11. TOKUNAGA, H., OKUYAMA, R., TAGAMI, H. et al. Intramuscular triamcinolone acetonide for lupus miliaris disseminatus faciei. Acta Derm Venereol., 2007, 87, p. 451–452.
Štítky
Dermatologie Dětská dermatologie
Článek vyšel v časopiseČesko-slovenská dermatologie
Nejčtenější tento týden
2018 Číslo 5- Takrolimus v terapii atopické dermatitidy a analýza jeho nákladové efektivity ve srovnání s kortikosteroidní léčbou
- Daivobet gel – lékový profil
- Fixní kombinace kalcipotriol/betamethason v topické léčbě psoriázy
- Psoriáza a kouření – vzájemně se potencující rizika?
-
Všechny články tohoto čísla
- Rozacea – současný pohled
- Kutánna larva migrans – importovaná parazitárna infekcia
- Lupus miliaris disseminatus faciei
- Klinický případ: Stroužkovité útvary periungválně. Stručný přehled
- Kožní nemoci z povolání – úskalí, příčiny, názory
- Akné
- Zápis ze schůze výboru ČDS dne 31. 5. 2018
- 26. Fortbildungswoche für praktische Dermatologie und Venereologie (FOBI) Mnichov 24.–28. 7. 2018
- Vzpomínka na docenta MUDr. Mojmíra Nováka, CSc.
- Odborné akce 2018
- Česko-slovenská dermatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Rozacea – současný pohled
- Kutánna larva migrans – importovaná parazitárna infekcia
- Kožní nemoci z povolání – úskalí, příčiny, názory
- Akné
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



