-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Klinický případ: Noduly a edém ve tváři
Autoři: O. Kodet 1; I. Krajsová 1; I. Procházková 1; J. Štork 1; P. Dundr 2; L. Lacina 1
Působiště autorů: Dermatovenerologická klinika 1. LF UK a VFN, Praha přednosta prof. MUDr. J. Štork, CSc. 1; Ústav patologie 1. LF UK a VFN, Praha přednosta prof. MUDr. C. Povýšil, DrSc. 2
Vyšlo v časopise: Čes-slov Derm, 85, 2010, No. 2, p. 105-107
Kategorie: Repetitorium
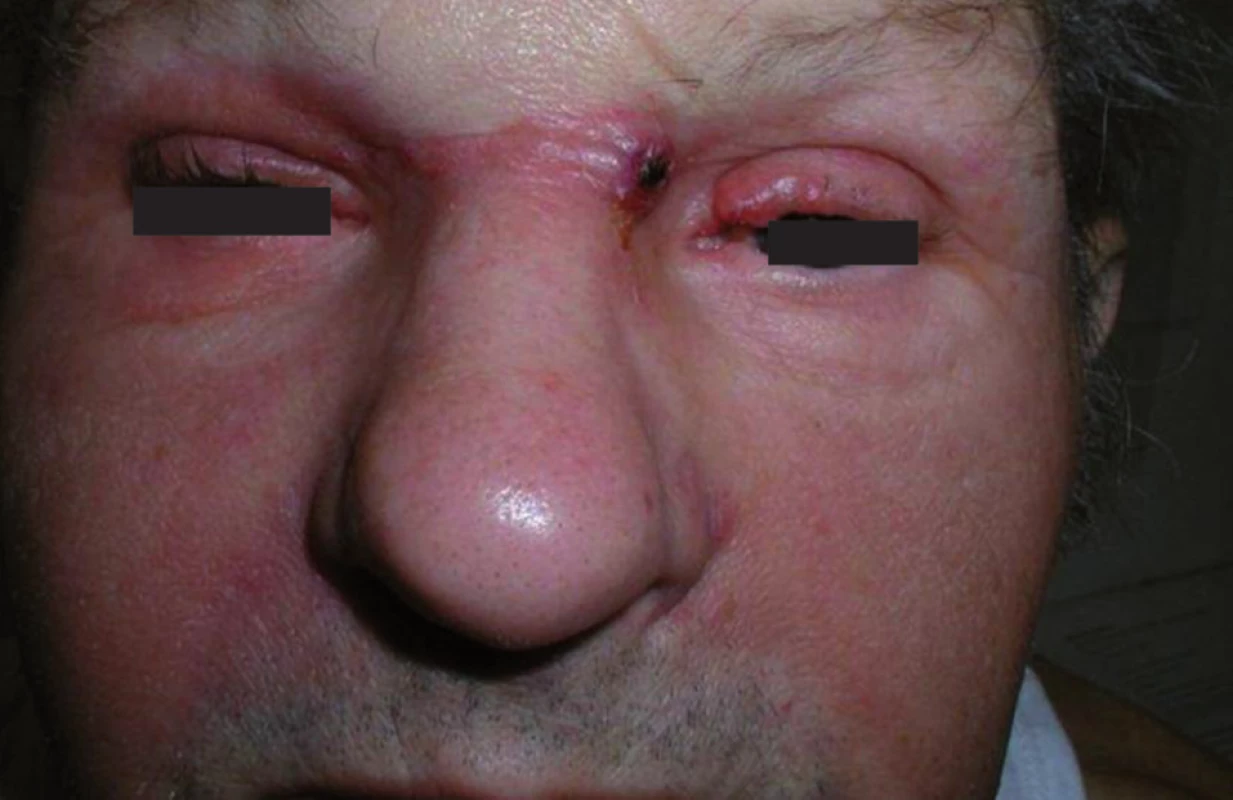
K vyšetření na ambulanci naší kliniky se dostavil 75letý pacient. Jeho rodinná anamnéza byla nevýznamná. Pacient se dlouhodobě léčil pro diabetes mellitus perorálními antidiabetiky (deriváty sulfonylurey a biguanidu). V minulosti prodělal operaci očí pro glaukom, na který dosud užívá oční kapky obsahující latanoprost a timolol. Nikdy vážněji nestonal, alergie neudával. Pacient se dostavil pro asi 3 měsíce se tvořící projevy v obličeji počínající jako tužší hrbolek při kořeni nosu, později též na okraji horního levého víčka, poslední měsíc pozoroval postupně se rozšiřující tuhý otok nosu a obou tváří.
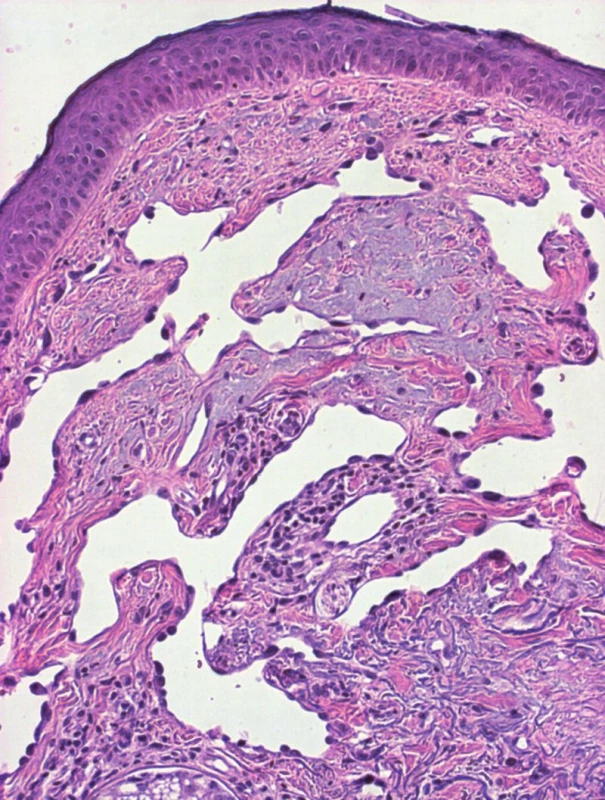
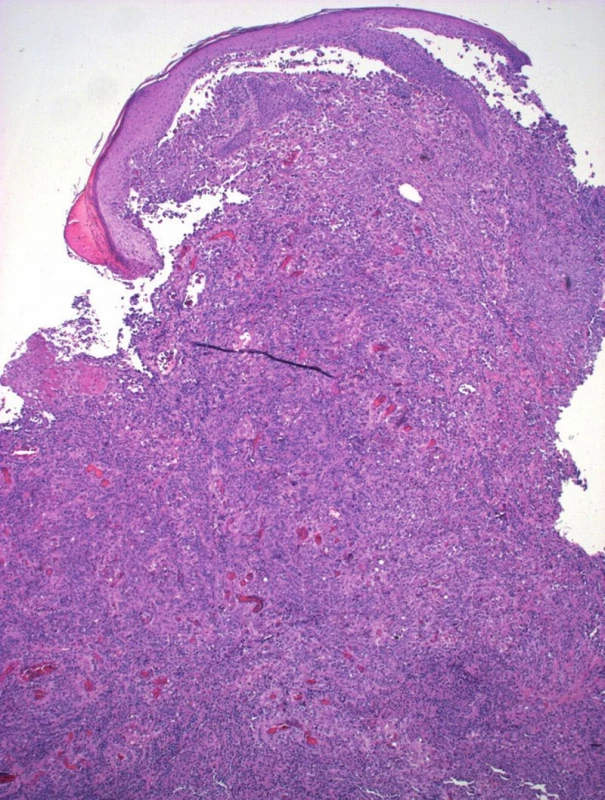
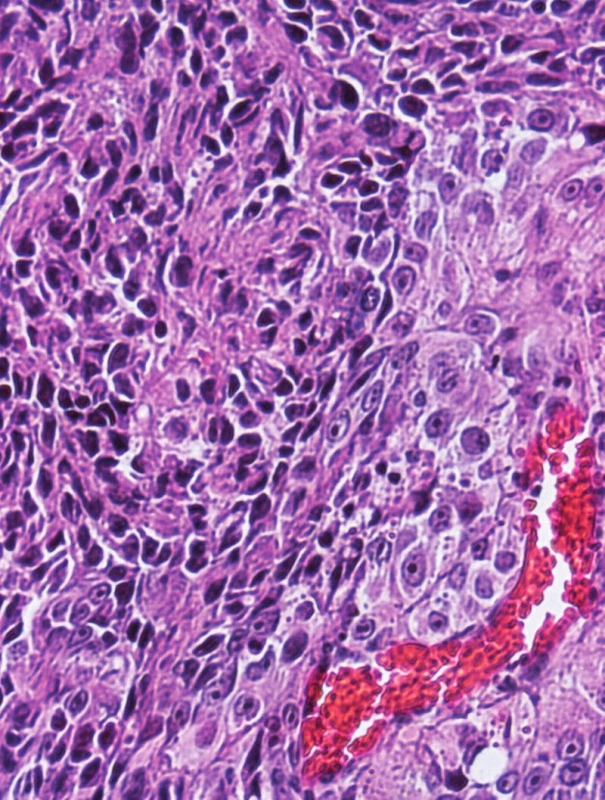
Při vyšetření bylo při kořeni nosu dobře patrné červenorůžové nodulární ložisko velikosti 23x11x5mm s venektaziemi a krustou v centru (obr. 1). Při hraně horního levého víčka bylo podobné ložisko velikosti 12x7x3 mm. Mírně tužší prosáknutí bylo patrné na obou tvářích, na levé straně dosahovalo až na krk. Uzliny byly nehmatné a zbytek kůže na těle byl bez postižení. Probatorní excize byla uskutečněna z infiltrace na levé tváři (obr. 2) a z ložiska při kořeni nosu (obr. 3, 4).
HistologiCKÝ NÁLEZ
V probarorní biopsii z levé tváře (obr. 2) byla pod atrofickou epidermis v horním koriu zastižena síť nepravidelně anastomozujících štěrbinovitých cévních prostor, vystlaných cvočkovitými, do lumen výrazně prominujícími středně velkými atypickými epiteliálními buňkami. Zbytek koria vykazoval pruhy a úzké cévní prostory tvořené těmito buňkami, které se vmezeřovaly mezi zhrubělé kolagenní snopce. Nádorové buňky místy vykazovaly výrazné atypie, intersticiálně tyto buňky byly hyperchromatické s jádry cípatého charakteru. V biopsii provedené z nodulu při kořeni nosu bylo korium prostoupeno nádorovými buňkami, které tvořily až noduly (obr. 3). Nádorové buňky byly výrazně atypické, epiteloidního vzhledu s vezikulárními jádry s prominentními jadérky a místy s patrnými mitózami, fokálně tvořily rudimentární cévní lumina s obsahem erytrocytů (obr. 4). Imunohistochemické vyšetření prokázalo, že v obou biopsiích bylo CD34, CD31 a FLI-1 v buňkách cévních prostor i ve skupinách atypických buněk pozitivní. Proliferační marker MiB-1 značil 10–25 % jader. Alfa-hladkosvalový aktin (αSMA) byl negativní.
ZÁVĚR
Angiosarkom („high-grade“).
Vyšetření hlavy CT prokázalo rozšíření a infiltraci kůže v oblasti měkkých tkání obličeje s maximem v oblasti nosních křídel a tváří. Paranazální dutiny, nosní průchody i orbity byly bez patologického nálezu, lymfadenopatie v oblasti hlavy a krku, ani tumorózní infiltrace mírně asymetrického lumen laryngu nebyla prokázána. Pacient byl předán k léčbě do specializovaného onkologického centra, kde i přes zahájení chemoterapie došlo ke generalizaci.
DISKUSE
Angiosarkom patří mezi nádory vycházejícími z měkkých tkání ke vzácnějším jednotkám (6). Kožní angiosarkomy relativně častěji mohou vznikat v souvislosti s prodělanou radioterapií, či v terénu chronického lymfedému (syndrom Steward–Treves). Odhaduje se, že postihnout mohou až 0,5 % pacientek, které přežívají déle než 5 let po operačním výkonu pro karcinom prsu následovaném radioterapií. Angiosarkom v oblasti hlavy a krku (2) byl jako zvláštní podskupina kožních angiosarkomů blíže popsán v roce 1964 Wilsonem Jonesem, po němž je také tato skupina nádorů někdy eponymicky nazývána. Postiženi bývají převážně starší jedinci, muži jsou postiženi častěji než ženy. Na rozdíl od angiosarkomu jater, kde je známa důležitá role například chemických kancerogenů (vinylchlorid), nejsou doposud známy žádné predisponující faktory pro kožní angiosarkomy hlavy a krku. Nejasná je role slunečního záření, protože u některých pacientů je postižení lokalizováno do vlasaté, před ultrafialovým zářením zčásti chráněné oblasti kštice. Jsou známy i případy vyskytující se u imunosuprimovaných pacientů po orgánových transplantacích. Příčinné působení virové infekce na vznik angiosarkomu, jako například humánního herpetického viru 8 u Kaposiho sarkomu, zatím nebylo prokázáno.
Klinicky se angiosarkomy zpočátku často jeví jako erytematózní, ne zcela dobře ohraničené makuly, které mohou napodobovat hematom (5). V dalším průběhu dochází k induraci projevů až vzniku nodulů, případně může dojít k exulceraci či sekundární infekci, což může ztěžovat diagnózu. Léze bývají solitární, u multifokálního postižení je někdy obtížné rozhodnout, zda se již nejedná o metastázy. Vzácně angiosarkom začíná jako edém obličeje, zejména v periokulární oblasti. Barevné změny v tomto případě bývají méně výrazné. Obdobné otoky jsou známy ale i u jiných dermatóz, z běžných například u rozacey, ze vzácných například u morbus Morbihan, či syndromu lymfedém-distichiáza (1, 3).
Histopatologický obraz (7) je i v rámci jedné léze běžně pleomorfní, změny často přesahují i za hranici makroskopicky patrné léze. Dobře diferencované angiosarkomy se jeví jako nepravidelná dilatovaná cévní lumen vystlaná ztenčenými endotelovými buňkami. Rozlišení od hemangiomu a lymfangiomu může být obtížné. U angiosarkomu je možno při pečlivém pozorování zjistit velké pleomorfní endotelové buňky s hyperchromatickými jádry. Místy tyto endotelie prominují do nepravidelných cévních lumin. V méně diferencovaných tumorech jsou přítomny polygonální či proudnicovité endotelie s vysokou mitotickou aktivitou, seskupené místy až v solidní nádorové masy, ve kterých mohou být cévní lumina jen obtížně rozlišitelná. Počet erytrocytů v luminech nádoru může kolísat a jejich přítomnost není pro stanovení diagnózy zásadní. Odlišení od jiných nádorů jako například melanomu, karcinomů, či jiných sarkomů může být obtížné a je nutné imunohistochemické vyšetření. Často bývají přítomny lymfohistiocytární infiltráty, které mohou být velmi husté a přítomná zárodečná jádra mohou prominovat a svádět k mylné diagnóze lymfomu. V nádorových buňkách jsou často přítomny vakuoly. Cytologicky mohou v některých variantách převažovat buňky s pěnitou cytoplazmou, či velké granulované buňky. Imunohistochemické hodnocení angiosarkomů není vždy jednoduché, jako významné markery se jeví zejména CD 31 a faktor VIII. Dále i CD 34, transkripční faktor FLI-1, lektin Ulex europeus, podoplanin, trombomodulin, receptor pro vaskulární endotelový růstový faktor (VEGFR).
Terapie angiosarkomu hlavy a krku je obtížná a horizont 5 let přežití dosahuje jen zlomek pacientů (4). Přibližně polovina pacientů umírá dokonce v prvních 15–24 měsících od stanovení diagnózy. Lepší prognóza je u pacientů s lézí o průměru do 5 centimetrů. Velký zánětlivý infiltrát se zdá být v této souvislosti příznivým prognostickým faktorem, ostatní histologické charakteristiky prognostickými faktory nejsou. V případě metastatického procesu jsou postiženy, často již časně, lymfatické uzliny na krku, ale mohu být přítomné i vzdálené hematogenní metastázy například do plic, skeletu, jater a sleziny. Terapeuticky optimální je radikální chirurgická resekce doplněná pooperačně o radioterapii. Problémem je již výše zmíněný subklinický rozsah lézí, který často brání radikalitě výkonů v operačně složitém terénu hlavy. I když je dále známa odpověď angiosarkomu na léčebné protokoly s doxorubicinem, paclitaxelem, retinoidy, interferonem, interleukinem 2 atd., chemoterapie často nevedla k významnému prodloužení přežívání pacientů. Objevují se i pokusy o využití biologik, zejména cílených proti vaskulárnímu endotelovému růstovému faktoru (VEGF). Význam radioterapie je stále sporný.
Závěrem lze shrnout, že angiosarkom je agresivní nádor a že pouze včasná intervence může alespoň částečně zlepšit vyhlídky pacienta. Angiosarkom může být zaměněn v iniciálním stadiu za některé časté dermatózy a tedy by neměl být opomíjen v diferenciální diagnóze. Zejména při netypickém průběhu dermatóz je třeba neotálet s provedením probatorní biopsie ani v obličeji.
MUDr. Lukáš Lacina, Ph.D.
Dermatovenerologická klinika 1. LF UK a VFN
U Nemocnice 2
128 08, Praha 2
E-mail: lukas.lacina@lf1.cuni.cz
Zdroje
1. ETTL, T., KLEINHEINZ, J., MEHROTRA, R. et. al. Infraorbital cutaneous angiosarcoma: a diagnostic and therapeutic dilemma. Head & Face Medicine, 2008, 4, p. 18-23.
2. KÖHLER, HF., NEVES, RI., BRECHTBÜHL, ER., et al. Cutaneous angiosarcoma of the head and neck: Report of 23 cases from a single institution. Otolaryngology-Head and Neck Surgery, 2008, 139, p. 519-524.
3. Mentzel, T., Kutzner H., Wollina, U. Cutaneous angiosarcoma of the face: clinicopathologic and immunohistochemical study of a case resembling rosacea clinically. J Am Acad Dermatol, 1998, 38, p. 837-40.
4. MORGAN, MB., SWANN, M., SOMACH, S. et al. Cutaneous angiosarcoma: A series with prognostic correlation. J Am Acad Dermatol, 2004, 50, p. 867-874.
5. RICH, AL., BERMAN, P. Cutaneous angiosarcoma presenting as an unusual facial bruise. Age Ageing. 2004, 33, p. 512-514.
6. ROUHANI, P., FLETCHER, CDM., DEVESA, SS., TORO, JR. Cutaneous soft tissue sarcoma incidence patterns in the U.S. An analysis of 12,114 cases. Cancer, 2008, 113, p. 616-27.
7. Sangüeza, OP., Requena, L., KASPER, RC., LeBOIT, P. Vascular tumours. Cutaneous angiosarcoma. In World Health Organization Classification of Tumours. Pathology and genetics of skin tumours Edited by: LeBoit, PE., Burg, G., Weedon, D. Lyon, IARC Press; 2006, p. 245-246.
Štítky
Dermatologie Dětská dermatologie
Článek vyšel v časopiseČesko-slovenská dermatologie
Nejčtenější tento týden
2010 Číslo 2- Takrolimus v terapii atopické dermatitidy a analýza jeho nákladové efektivity ve srovnání s kortikosteroidní léčbou
- Daivobet gel – lékový profil
- Psoriáza a kouření – vzájemně se potencující rizika?
-
Všechny články tohoto čísla
- Klinický případ: Noduly a edém ve tváři
- Kazuistický případ pacientky s netypickou lokalizací primárního syfilitického vředu
- Zápis ze schůze výboru ČDS konané dne 3. prosince 2009
- Zápis ze schůze výboru ČDS dne 14. 1. 2010
- Zpráva z 13. mítinku Evropského dermatologického fóra (EDF)
- Profesor Záhejský osmdesátiletý
- Vzpomínka na prim. MUDr. Antonína Wierera
- Odborné akce v roce 2010
- Cílená léčba a dermatologie
- Kožní reakce na moderní látky (biologická a ostatní cílená onkologická léčiva)
- Kontaktní přecitlivělost na pomocné látky přípravků kosmetických a farmaceutických u ekzematiků
- Kožné nežiaduce účinky inhibítorov receptora epidermálneho rastového faktora v onkologickej terapii
- Rosacea fulminans
- Česko-slovenská dermatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Kazuistický případ pacientky s netypickou lokalizací primárního syfilitického vředu
- Kožní reakce na moderní látky (biologická a ostatní cílená onkologická léčiva)
- Klinický případ: Noduly a edém ve tváři
- Rosacea fulminans
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání