-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaCo lze doporučit pro dětského pacienta s diagnózou mikrolitiázy varlete
What can be recommended for testicular microlithiasis diagnosis in childhood
Novák I, Broďák M. What can be recommended the testicular microlithiasis diagnosis in childhood.
Introduction: Testicular microlithiasis (TM) is a rare disease in the pediatric population. A possible link with testicular tumors (TC) requires appropriate attention to the disease. The paper describes in multiple case reports our personal experiences with this disease.
Materials and Methods: TM were found in 5 patients during screening ultrasound (USG) examination of the testes performed due to other pathologies of the scrotum (hydrocele, testicular retention, varicocele) or positivity in the family history of TC in the years 2010–2020. The age of the patients at the time of diagnosis was 18–155 months (average = 98, median = 126 months). All of them had characteristic bilateral finding. At the same time there were diverse risk factors present in three patients (history of seminoma in the fathers of two patients, one patient after bilateral orchidopexy).
Results: All 5 patients are routinely observed for 12–72 months (average = 50, median = 72 months), perform autopalpation of the testes once a month and undergo USG once a year. In 4 patients there were no changes in the sense of palpation or USG finding that would raise a suspicion of TC. In one patient a small cyst was described on the right testis during one of the control USG at another urology department. During USG at our department a contralateral multiple cystic formation of the epididymis – spermatocele – was found, however a cyst was not found in the right testicle. The usual standard procedure with autopalpation and USG controls followed.
Conclusion: We observed three risk cases of TM with risk factors. Therefore all the patients are monitored not only by autopalpation monthly but also by USG annually. No patient has been indicated for biopsy or orchiectomy yet. For all of them, we expect transfer to subsequent transient care in adulthood.
Keywords:
Testicular microlithiasis – testicular tumors – childhood – ultrasonography
Autoři: Ivo Novák; Miloš Broďák
Působiště autorů: Urologická klinika, Fakultní nemocnice a Lékařská fakulta UK, Hradec Králové
Vyšlo v časopise: Ces Urol 2021; 25(1): 40-47
Kategorie: Originální práce
Souhrn
Novák I, Broďák M. Co lze doporučit pro dětského pacienta s diagnózou mikrolitiázy varlete.
Úvod: Mikrolitiáza varlete (TM) je v dětské populaci vzácným nálezem. Možná spojitost s nádory varlat (TC) vyžaduje věnovat tomuto nálezu odpovídající pozornost. Na souboru dětských kazuistik jsou uvedeny zkušenosti s TM.
Metodika a materiál: U pěti chlapců byla v letech 2010–2020 zjištěna TM při screeningovém ultrazvukovém (USG) vyšetření varlat pro jiné patologie šourku (hydrokéla, retence varlete, varikokéla) nebo pozitivitu rodinné anamnézy TC. Věk pacientů v době diagnózy byl 18–155 měsíců (průměr 98 měsíců, medián 126 měsíců). U všech šlo o obvyklé oboustranné postižení. Současně byly přítomny rizikové faktory u tří pacientů (u dvou anamnéza seminomu u otce, jednou stav po oboustranné orchiopexi).
Výsledky: Všichni pacienti jsou trvale dispenzarizováni 12–72 měsíců (průměr 50, medián 72 měsíců), provádějí jednou měsíčně autopalpaci varlat a jednou ročně podstupují USG. U čtyř pacientů nedošlo ke změnám ve smyslu palpačního nebo USG nálezu vyvolávajícího podezření na TC. U jednoho pacienta s TM byla na pravidelné roční kontrolní USG ve spádu popsána 1,8mm cysta varlete vpravo. Byla indikována konziliární USG na našem pracovišti, která nepotvrdila cystu varlete vpravo. Rentgenolog popsal vlevo tři cystické formace nadvarlete – spermatokél. Dále byl proto doporučen jen standardní postup s autopalpací a USG kontrolami.
Závěr: V souboru TM jsme zaznamenali tři rizikové případy. Všichni naši pacienti jsou sledováni autopalpací jednou měsíčně a mimo to i USG jednou ročně. Žádný chlapec zatím nebyl indikován na biopsii, nebo orchiektomii. U všech počítáme s převedením do následné dispenzární péče v dospělosti.
Klíčová slova:
Mikrokalcifikace varlete – nádory varlete – detský vek – ultrasonografie
ÚVOD
Manifestující se patologie v oblasti šourku jsou obvykle významným psychickým traumatem pro rodiče malých chlapců, později s věkem i pro postižené pubertální a adolescentní chlapce. V naprosté většině jde o onemocnění benigní (hydrokéla, spermatokéla, varikokéla aj.), nebo stavy akutního onemocnění šourku (torze, záněty). Vyšetřující lékař kromě fyzikálního vyšetření šourku indikuje provedení USG, které diagnózu potvrdí. Vedlejším obvykle oboustranným USG nálezem varlat může být mikrolitiáza (obr. 1). V dětské populaci je TM vzácným nálezem. S ohledem na možnou spojitost s TC je nálezu nutné věnovat odpovídající pozornost. V článku podáváme přehled diagnosticko‑léčebných postupů doporučených při dispenzarizaci pacientů s nálezem TM.
Obr. 1. Ultrasonografický nález varlete postiženého mikrolitiázou
Fig. 1. The ultrasonographic image of testicular microlithiasis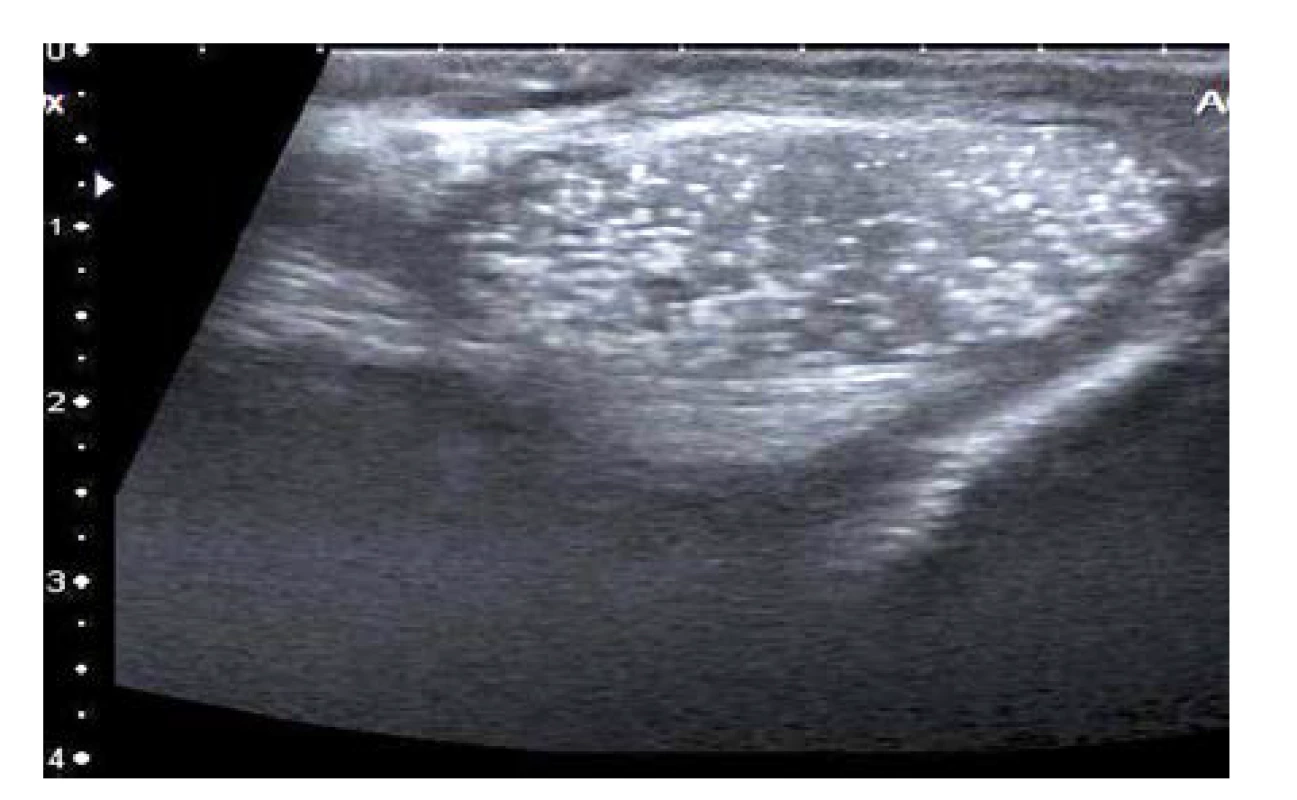
METODIKA A MATERIÁL
Retrospektivně jsme vyhodnotili soubor pěti pacientů diagnostikovaných a sledovaných s nálezem TM na našem pracovišti v letech 2010–2020 (Tab. 1).
Tab. 1. Věk nemocného v době stanovení diagnózy TM, přidružené rizikové faktory
Tab. 1. Age at the time of TM diagnosis, associated risk factors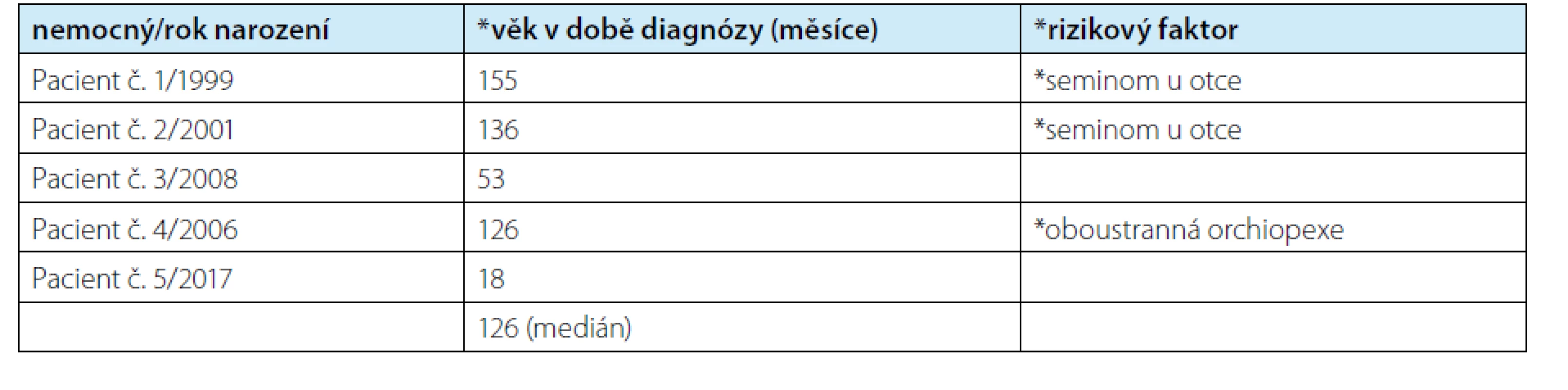
Diagnóza byla stanovena ve věku 18–155 měsíců (průměr 98, medián 126 měsíců).
U všech byla diagnóza TM stanovena na podkladě USG vyšetření při screeningovém vyšetření pro jiné afekce šourku (hydrokélu, varikokélu), stav po pexi obou varlat a/nebo rodinnou pozitivní anamnézu TC při obrazu minimálně pěti ložisek v každém z USG vyšetřovaných polí.
VÝSLEDKY
U všech pacientů šlo o oboustranné postižení varlat TM. U tří byly současně diagnostikovány rizikové faktory (u dvou pacientů, bratrů rodinná anamnéza seminomu u otce, u jednoho pacienta stav po oboustranné orchiopexi). Všichni pacienti jsou sledováni autopalpací a USG 12–72 měsíců (průměr 50, medián 72 měsíců). V intervalu sledování nebyla u čtyř sledovaných pacientů zaznamenána změna v nálezech autopalpace/ USG. U nejstaršího nejdéle sledovaného nemocného po operaci varikokély vlevo (Obr. 2a, b), s rodinnou anamnézou seminomu u otce, byla při kontrole USG po 72 měsících od diagnózy TM popsána na jiném pracovišti pravostranná cystická formace varlete do 1,8 mm, (auto)palpačně nehmatná. Na kontrolní konziliární USG na našem pracovišti byl rentgenologem nález cysty varlete vpravo vyloučen. Nový byl nález přítomnosti tří cystických formací (spermatokél) ve velikosti do 6 mm v oblasti levého nadvarlete. Bez znalosti USG nebyly spermatokély palpačně jasně hmatatelné. Pacient byl dále indikován k standardnímu konzervativnímu postupu (autopalpace měsíčně, USG kontroly po roce) (Obr. 3a, b, c).
Obr. 2. a, b. a) Dopplerovská sonografie varlete vlevo: varikokéla (bílá šipka), TM (žlutá šipka) (2012, pacient č. 1); b) USG pravého varlete s mikrolitiázou, malá hydrokéla (2012, pacient č. 1)
Fig. 2. a, b. a) Doppler ultrasound examination of the left testis: varicocele (white arrow), Testicular microlithiasis (yellow arrow) (2020, patient No 1). b) Ultrasonound examination of the right testis: Testicular microlithiasis, small hydrocele) (2020, patient No 1)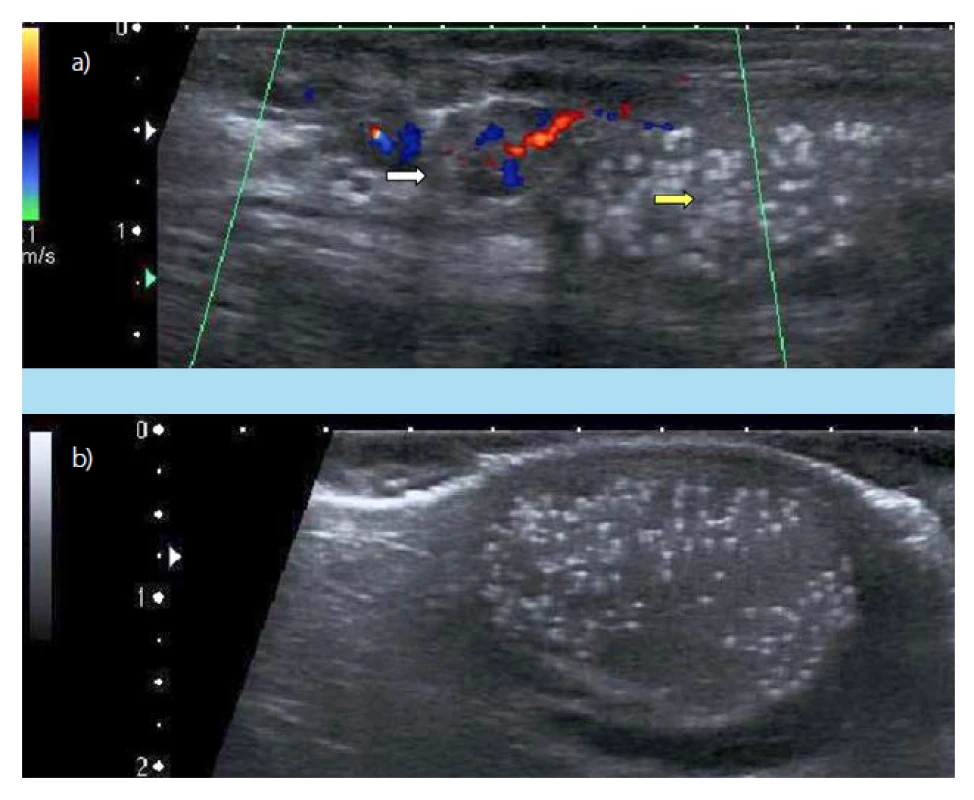
Obr. 3. a, b, c. a) USG levého varlete: testikulární mikrolitiáza, tři spermatokély v nadvarleti (červená šipka), b) USG nadvarlete vlevo: detail spermatokél, c) USG pravého varlete s mikrolitiázou, bez jiné patologie (2020, pacient č. 1)
Fig. 3. a, b, c. a) Ultrasound examination of the left testis: testicular microlithiasis, three spermatoceles of the epididymis (red arrow), b) Ultrasound examination of the left testis and epididymis: detailed picture of the spermatoceles, c) Ultrasound examination of the right testis with microlithiasis, without other testicular patology (2020, patient No 1)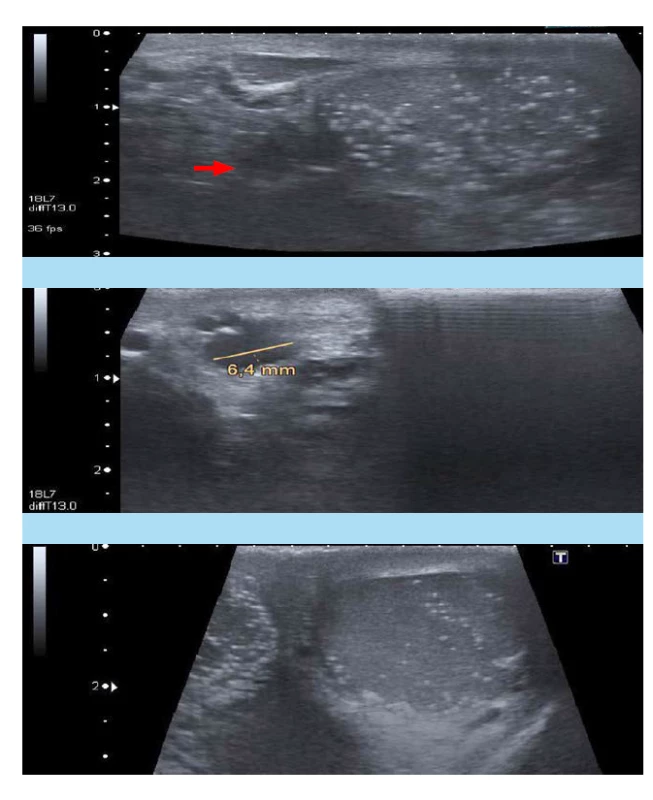
Všechny naše pacienty plánujeme v dospělosti převést do trvalé dispenzární péče.
DISKUZE
Historie
TM byly poprvé popsány v kadaverózních vzorcích z pitev Oiyem v roce 1928 jako testikulární kalcifikace, posléze rentgenologicky Priebem a Garretem v roce 1970 a konečně sonograficky Dohertym v roce 1987 (1).
Epidemiologie
V dětské bezpříznakové populaci ve věku 0–19 let je prevalence TM 2,4 %, s tendencí ke zvyšování s věkem. To koreluje s naším pozorováním v souboru pěti pacientů (viz Tab. 1). U dospělých se symptomy je prevalence udávána od 0,6 % do 9 % a asymptomatická od 2,4 % do 5,6 % (2, 3). Významně častěji je TM nalézána u chromozomálních poruch (viz dále) (4, 5). V našem souboru jsme pacienty s chromozomálními aberacemi nepozorovali.
Mikroskopie
Histologicky byly popsány dva odlišné typy mikrolitů, hematoxylinová tělíska nebo lamelové kalcifikace. Při vyšetření elektronovým mikroskopem jsou mikrolity velikosti od 50 do 400 μm tvořeny dvěma zónami: vnitřní (centrální kalcifikace) a zevní (obkružující vícevrstevně kolagenní vlákna zabalená v tenké tobolce spermatogenního epitelu). Mikrolity vyplňují postižené tubuly z 30–40 %, nepostižené okolní tubuly mají menší průsvit a obsahují abnormální spermatogonie, buňky okolního stromatu (Leidigovy a Sertoliho bb) nejsou postiženy (6, 7).
Etiologie
Příčina vzniku TM není dle současných znalostí známa. Mikrolity, nalézající se ve varlatech, se mohou objevit i extratestikulárně (plicní alveolární mikrolitiáza (PAM), v centrálním nervovém systému). Je známa jejich genetická podmíněnost: např. gen SLC34A2 na chromozomu 4p15 podmiňující současný výskyt PAM i TM (8). U chlapců s chromozomálními aberacemi jsou nálezy TM pozorovány významně častěji (Klinefelterův syndrom (17,5 %), Downův syndrom (36 %), syndrom fragilního X aj.) (4, 5). Za další rizikové faktory tvorby mikrolitů se uvádí možná spojitost s patologiemi urogenitálního systému (DSD, atrofie varlat, kryptorchismus, stavy po operacích na genitálu, zánětech varlat aj.) ale i jiných onemocnění (zánět slepého střeva, AIDS aj.) (9). V poslední době je upozorňováno na uplatnění se vzniku TM vlivem životního stylu (nízká fyzická aktivita, nezdravé stravovací návyky, kouření matek v graviditě, faktory etnické, somatické, sociální) (10, 11).
Zobrazovací techniky
Obvykle je TM diagnostikován jako vedlejší nález při screeningovém USG pro jiná onemocnění šourku (hydrokéla, spermatokéla, varikokéla, torze, záněty), po operacích varlat (orchiopexe) nebo při pozitivní rodinné anamnéze nádorů varlat (12). Shodně u všech našich pacientů byl TM zjištěn jako vedlejší nález při screeningově provedené USG varlat. Nález TM může postihovat jen jedno varle, obvykle (78 %) je ale postižení oboustranné (12). V našem souboru postižení varlat TM bylo vždy oboustranné. Obě histologicky popsané formy TM jsou dobře viditelné na USG při použití vysokofrekvenční sondy (≥ 15 MHz) (13). Nález na USG lze popsat jako přítomnost mnoha echogenních, nestínujících ložisek („obraz hvězdného nebe“) o průměru až 3 mm uložených difuzně nebo ložiskově ve varleti (6, 14). V roce 2015 TM byla definována podvýborem Evropské společnosti po urogenitální radiologii (ESRU) jako USG nález: a) pěti nebo více mikrolitů ve vyšetřovaném poli, nebo b) pěti nebo více mikrolitů v celém varleti (15). Nálezy mikrolitů v počtu pěti a více ve vyšetřovaném poli jsme pozorovali u všech našich pacientů. Prognosticky důležité je USG posouzení „shlukování“ mikrolitů“ (koncentrace několika mikrolitů v poli). Tento nález může být podezřelý z dysgeneze oblasti s následně možným přechodem do „carcinoma in situ“ (CIS) (15). Ani u jednoho z našich pacientů jsme toto shlukování nepozorovali. Nález mikrolitů lze dobře zobrazit počítačovou tomografií, není ale patrna na magnetické rezonanci (6, 15).
Kryptorchismus
Prevalence TM v retinovaném varleti se udává kolem 2,8 %. Dle studií se ale neliší od zjišťované prevalence srovnatelné populace bez kryptorchismu. U pacientů po orchiopexi se ale s odstupem dvou let na USG nalezne mikrolitiáza až u 10 %. Výskyt je 2–3× vyšší než u asymptomatických chlapců (12). V našem malém souboru pěti pacientů jsme pozorovali jednoho (20 %) takového nemocného s nálezem TM po oboustranné orchiopexi.
Fertilita
Vliv TM na fertilitu je jednou z trvale diskutovaných otázek. Až 20 % vyšetřovaných pacientů pro poruchu fertility má současně zjištěný nález TM (16, 17). Mikrolity vedou až v 60 % k obstrukci kanálků. To zvyšuje intraluminární tlak a může být příčinou zánětu. Obojí pak vede ke změnám prokrvení tubulů. Výsledkem je zhoršení kvality spermií (počtu, motility), pokles množství spermatu (oligosperma) a atrofii varlete (subinfertilita) (18). Ta je pokládána za rizikový faktor vzniku TC. U nemocných se subinfertilitou a oboustranným TM je až u 20 % diagnostikována CIS. Naopak u izolované subinfertility bez TM je CIS pouze u 0,5 % (19). Polovina nálezů CIS postupuje do pěti let v invazivní tumor ze zárodečných buněk (TGCT) (20).
Sami jsme zatím stav fertility u pacientů ze souboru nevyšetřovali. Tři chlapci nedosáhli věku 17 let a vyšetření spermiogramu by tedy nebylo vypovídající. U dvou nejstarších (v čase publikování ve věku 21 a 19 let) palpační a USG nálezy na našem pracovišti neprokázaly patologii (menší, atrofická varlata), která by nás vedla k nutnosti vyšetření spermiogramu. V případě infertilního manželství by toto vyšetření bylo těmto našim pacientům navrženo.
Tumory varlete
S ohledem na závažnost vztahu TM a TC je tato problematika středem zájmu diskuzí. Výsledky některých studií vztah mezi TM a TC potvrzují, jiné ho ale naopak zpochybňují.
Tan u pacientů s předchozí anamnézou germinálního nádoru varlete (GCT) udává až v 20 % TM kontralaterálního varlete. Pravděpodobnost vzniku CIS u těchto solitárních varlat s TM je 8,9× vyšší oproti nemocným bez nálezu TM (21). De Castro pět let sledoval 63 mužů s TM, objevil ale jen jeden případ TC (1,6 %) (22). Wang v rozsáhlé meta ‑ -analýze zjistil 12x vyšší výskyt TC u sledovaných mužů s TM versus populace bez TM. Při pokračování studie byly již ale výsledky nepřesvědčivé (23). Patel za 14 let zjistil u 20 000 vyšetřených pacientů 442 nálezů TM. TC se ale rozvinul pouze u dvou pacientů (0,5 %) (24). Sharmeen posuzoval a potvrdil korelaci TM s nižšími stadii GCT v době diagnózy (uvažuje o nižší agresivitě TC s TM). Současně nezjistil zvýšené tumor markery u nálezů TM (nedoporučuje proto kontroly tumor markerů v rámci screeningu TM) (25). Trout multicentrickou analýzou z 38 863 provedených USG skrota u dětí prokázal TM u 1 097 pacientů (2,9 %). GCT s TM u 31 (2,8 %) versus 45 (0,12 %) bez TM, stromálních nádorů s TM u 5 (0,46 %) versus 29 (0,079 %) bez TM (26). Vyvozuje z toho úzký vztah mezi TM a TC v dětské populaci. Problematika TM ke vzniku subinfertility s možným přechodem v CIS a dále v TGCT byla probrána výše.
I přes nejednoznačnost publikovaných závěrů je podíl TM na vzniku TC zřejmý. Z výsledků publikovaných prací k této problematice vyplývá potřeba realizování prospektivních, multicentrických studií, které umožní na velkých souborech pacientů s nálezem TM statisticky zhodnotit rizika vztahu TM k rozvoji TC (12). Takto získané objektivní poznatky pak bude možné zobecnit a zapracovat do současných doporučení pro diagnostiku, léčbu a sledování TM ve vztahu k TC. Sledování TM z hlediska rozvoje TC by mělo vycházet z aktuálně platných doporučení odborných společnosti (guidelines EAU, ESRU). Ty nevychází z pouhého diagnostikování nálezu TM, ale hlavně z přítomnosti rizikových faktorů (15). Za hlavní rizikové faktory rozvoje TC u TM nutno považovat: předchozí germinativní nádor varlete (GCT), kryptorchismus, stav po provedené orchidopexi, atrofické varle (≤ 12 ml), anamnéza GCT v rodině (otec zvýší riziko 3,8×, bratr 7,6×) (2, 27). Pokud rizikové faktory nejsou přítomny, mělo by stačit měsíčně prováděné autopalpační vyšetření (28). Vyšetření specialistou se doporučuje ihned při palpační změně na varleti. Naopak v přítomnosti rizikových faktorů, nezávisle, zda jsou přítomny jedno nebo oboustranně, a pokud v žádném z varlat není diagnostikované ohraničené ložisko, je krom měsíčně prováděné autopalpace vždy doporučena dispenzarizace ročními USG kontrolami (15, 24, 29). Všichni pacienti našeho souboru provádí pravidelnou autopalpaci varlat. Současně jsou všichni pravidelně jednou ročně vyšetřeni USG varlat, i když jsme hlavní rizikové faktory zaznamenali jen u 3 z 5 pacientů souboru (viz Tab. 1).
Na základě statistických evropských údajů o incidenci TC se takto vedené sledování pacientů s TM doporučuje do věku 55 let (21).
Screeningové biopsie varlat
Indikování screeningové biopsie varlete s TM je pro svoji závažnost další trvale diskutovanou otázkou. Biopsie může být přínosná u nemocných s malými, nebo atrofickými varlaty spolu s nálezem TM (27). Tito pacienti jsou ve vysokém riziku vzniku CIS. Podobně je ke zvážení provedení diagnostické biopsie u paci entů po orchiektomii pro GCT s nálezem TM v kontralaterálním varleti, zvláště je‑li varle malé, atrofické. U pacienta s TM solitárního varlete a s podezřením na TC (palpační/USG ložisko) je ke zvážení odebrání imperativní diagnostické rychlé biopsie ložiska varlete před definitivním provedením orchiektomie operované „lege artis“ z třísla při klampovaném provazci (6, 15, 30). U našich pacientů jsme nezaznamenali změny v autopalpačních nálezech a USG provedené na našem pracovišti, které by nás vedly ke zvažování provedení biopsie. Při změnách nálezů, eventuálně prokázání subinfertility v budoucnosti není navržení zvážení diagnostické biopsie pacientům vyloučeno.
ZÁVĚR
V dětském věku je TM vzácným nálezem. S věkem stoupá její incidence. Lze rovněž očekávat nárůst náhodných nálezů TM při obecně nárůstu diagnostických indikací USG zevního genitálu technicky lepšími USG přístroji a rentgenology se znalostmi této diagnózy. Závažným prognostickým hlediskem je současný výskyt rizikových faktorů (předchozí GCT, kryptorchismus, malé, atrofické varle, stav po orchiopexi, rodinná anamnéza GCT). U nerizikové skupiny lze vystačit s pouhou pravidelnou měsíční autopalpací prováděnou řádně poučeným pacientem, u menších chlapců rodičem. U rizikové skupiny jsou kromě pravidelné měsíční autopalpace nutné také pravidelné roční USG kontroly na vyšším pracovišti. Při změně palpačního/USG nálezu, projevech subinfertility je nutno zvážit intervenční diagnostický výkon (biopsie varlete/ orchiektomie/druhostranná biopsie). Všichni rizikoví pacienti by měli být převedeni do následné dispenzární péče v dospělosti.
Došlo: 10. 12. 2021
Přijato: 15. 3. 2021
Kontaktní adresa:
MUDr. Ivo Novák, Ph.D.
Urologická klinika FN a LF UK Sokolská 481, 500 05 Hradec Králové
e‑mail: novakivo11@seznam.cz
Střet zájmů: Žádný.
Prohlášení o podpoře: Autor prohlašuje, že není v konfliktu a zpracování tohoto článku nebylo podpořeno žádnou společností. Autor prohlašuje, že článek a ani jeho části nebyly zadány jinému časopisu a nebyly jinde otištěny s výjimkou abstrakt.
Hlavní stanovisko práce: Práce podává souhrnný přehled literárních poznatků o mikrolitiáze varlete. Na souboru pěti nemocných podáváme vlastní pohled na problematiku tohoto onemocnění.
Major statement: The paper provides a review of literature of testicular microlithiasis. We present our experience with this disease by investigating a set of five patients.
Zdroje
1. Winter TC, Kim B, Lowrance WT, Middleton WD. Testicular Microlithiasis: What Should You Recommend. Am J Roentgenology 2016; 206(6): 1164–1169.
2. Balawender K, Orkisz S, Wisz P. Testicular microlithiasis: what urologists should know. A review of the current literature. Cent European J Urol 2018; 71(3): 310–314.
3. Goede J, Hack WWM, van der Voort‑Doedens LM, Sijstermans K, Pierik FH. Prevalence of Testicular Microlithiasis in Asymptomatic Males 0 to 19 Years Old. J Urol 2009; 182 : 1516–1520.
4. Accardo G, Vallone G, Esposito D, et al. Testicular parenchymal abnormalities in Klinefelter syndrome: a question of cancer? Examination of 40 consecutive patients. Asian J Androl 2015; 17 : 154.
5. Cebeci AN, Aslanger A, Ozdemir M. Should patients with Down syndrome be screened for testicular microlithiasis? Eur J Pediatr Surg 2015; 25 : 177–180.
6. Heráček J, Sobotka V, Urban M. Mikrolitiáza varlete. Praktický Lékař 2012; 92(3): 157–160.
7. Renshaw AA. Testicular calcifications: Incidence, histology and proposed pathological criteria for testicular microlithiasis. J Urol 1998; 160 : 1625–1628.
8. Corut A, Senyigit A, Ugur SA, et al. Mutations in SLC34A2 Cause Pulmonary Alveolar Microlithiasis and Are Possibly Associated with Testicular Microlithiasis. Am J Hum Genet 2006; 79 : 650–656.
9. Shanmugasundaram R, Singh J Ch, Kekre NS. Testicular microlithiasis: Is there an agreed protocol? Indian J Urol 2007; 23(3): 234–239.
10. Pedersen MR, Møller H, Rafaelsen SR, et al. Characteristics of symptomatic men with testicular microlithiasis – A Danish cross‑sectional questionnaire study. Andrology 2017; 5 : 556–561.
11. Pettersson A, Kaijser M, Richiardi L, et al. Women smoking and testicular cancer: One epidemic causing another? Int J Cancer 2004; 109 : 941–944.
12. Mihál V, Zapletalová J, Michálková K. Oboustranná testikulární mikrolitiáza u dítěte s jednostranným kryptorchismem. Pediatr. praxi 2018; 19(1): 51–53.
13. Pedersen MR, Graumann O, Hørlyck A, et al. Inter‑and intraobserver agreement in detection of testicular microlithiasis with ultrasonography. Acta Radiol 2016; 57 : 767–772.
14. Pedersen MR, Rafaelsen SR, Møller H, Vedsted P, Osther PJ. Testiculat microlithiasis and testicular cancer: review of the literature. Int Urol Nephrol 2016; 48(7): 1079–1086.
15. Richenberg J, Belfield J, Ramchandani P, et al. Testicular microlithiasis imaging and follow‑up: guidelines of the ESUR scrotal imaging subcommittee. Eur Radiol 2015; 25(2): 323–330.
16. Thomas K, Wood SJ, Thompson AJM, Pilling D, Lewis‑Jones DI. The incidence and significance of testicular microlithiasis in a subfertile population. Br J Radiol 2000; 73(869): 494–497.
17. Aizenstein RI, DiDomenico D, Wilbur AC, O‘Neil HK. Testicular microlithiasis: Association with male infertility. J Clin Ultrasound 1998; 26(4): 195–198.
18. Xu C, Liu M, Zhang FF, et al. The association between testicular microlithiasis and semen parameters in Chinese adult men with fertility intention: Experience of 226 cases. Urology 2014; 84(4): 815–820.
19. de Gouveia Brazao CA, Pierik FH, Oosterhuis JW, et al. Bilateral testicular microlithiasis predicts the presence of the precursor of testicular germ cell tumors in subfertile men. J Urol 2004; 171(1): 158–160.
20. von der Maase H, Rørth M, Walbom‑Jørgensen S, et al. Carcinoma in situ of contralateral testis in patients with testicular germ cell cancer: study of 27 cases in 500 patients. Br Med J (Clin Res Ed) 1986; 293(6559): 1398–1401
21. Tan IB, Ang KK, Ching BC, et al. Testicular microlithiasis predicts concurrent testicular germ cell tumors and intratubular germ cell neoplasia of unclassified type in adults: A meta‑analysis and systematic review. Cancer 2010; 116(19): 4520–4532.
22. DeCastro BJ, Peterson AC, Costabile RA. A 5-Year Followup Study of Asymptomatic Men With Testicular Microlithiasis. J Urol 2008; 179(4): 1420–1423.
23. Wang T, Liu LH, Luo JT, Liu TS, Wei AY. A meta‑analysis of the relationship between testicular microlithiasis and incidence of testicular cancer. Urol J 2015; 12(2): 2057–2064.
24. Patel K V, Navaratne S, Bartlett E, et al. Testicular Microlithiasis: Is Sonographic Surveillance Necessary? Single Centre 14 Year Experience in 442 Patients with Testicular Microlithiasis. Ultraschall der Medizin 2016; 37(1): 68–73.
25. Sharmeen F, Rosenthal MH, Wood MJ, et al. Relationship between the pathologic subtype/initial stage and microliths in testicular germ cell tumors. J Ultrasound Med 2015; 34(11): 1977–1982.
26. Trout AT, Chou J, EcNamara ER, et al. Association between testicular microlithiasis and testicular neoplasia: large multicenter studyin a pediatric population. Radiology 2017; 285 (2): 576–583.
27. Goede J, Hack WWM, Sijstermans K, et al. Normative values for testicular volume measured by ultrasonography in a normal population from infancy to adolescence. Horm Res Paediatr 2011; 76(1): 56–64.
28. Price NR, Charlton A, Simango I, Smith GHH. Testicular microlithiasis: the importance of self examination. J Paediatr Child Health 2014, 50(10): 102–105.
29. Barchetti F, De Marco V, Barchetti G, et al. A Incidental Discovery of Testicular Microlithiasis: What Is the Importance of Ultrasound Surveillance? Two Case Reports. Case Rep Oncol 2013; 6(3): 520–525.
30. Hoei‑Hansen CE, Olesen IA, Jorgensen N, et al. Current approaches for detection of carcinoma in situ testis. Int J Androl 2007; 30(4): 398–404.
Štítky
Dětská urologie Nefrologie Urologie
Článek Editorial
Článek vyšel v časopiseČeská urologie
Nejčtenější tento týden
2021 Číslo 1- Inkontinence ovlivňuje duševní stav nemocného – nabízejte aktivně pomoc
- Na inkontinenční pomůcky nově dosáhne více pacientů
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Probiotika snižují riziko průjmu spojeného s podáváním antibiotik
-
Všechny články tohoto čísla
- Editorial
- Vícečetná laparoskopická resekce u pacientky s mnohočetnými tumory solitární ledviny
- Rychlá a efektivní perkutánní litotrypse s využitím „Bernoulliho efektu“
- Úvod do problematiky lidského močového mikrobiomu
- Transperineálně prováděné fúzní US/MRI navigované biopsie prostaty
- Korelace nálezů CEUS (contrast‑enhanced ultrasound) s definitivním histopatologickým závěrem u pacientů po laparoskopické resekci ledviny
- Co lze doporučit pro dětského pacienta s diagnózou mikrolitiázy varlete
- Využití 18F‑fluciklovinu v detekci karcinomu prostaty při biochemické recidivě po radikální prostatektomii
- Léčba následků strangulačního poranění penisu
- Rekonštrukcia sekundárneho „pochovaného penisu“ s použitím dermoepidermálneho štepu po predchádzajúcich parciálnych amputáciách pre karcinóm penisu – kazuistika
- Cizí těleso (visací zámek) na mužském zevním genitálu
- Komplexní řešení panstriktury uretry u pacienta s lichen sclerosus
- K sedmdesátinám doc. MUDr. Radima Kočvary, CSc., FEAPU
- doc. MUDr. František Záťura, Ph.D., sedmdesátiletý
- Česká urologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Léčba následků strangulačního poranění penisu
- Úvod do problematiky lidského močového mikrobiomu
- Transperineálně prováděné fúzní US/MRI navigované biopsie prostaty
- Cizí těleso (visací zámek) na mužském zevním genitálu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



