-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
Reklama3D MORFOMETRIE OBLIČEJE U PACIENTŮ S OKULO-AURIKULO-VERTEBRÁLNÍM SPEKTREM
3D FACIAL MORPHOMETRY IN PATIENS WITH OCULO-AURICULO-VERTEBRAL SPECTRUM
Introduction and aim: Oculo-auriculo-vertebral spectrum (OAVS) is a congenital complex of extremely variable phenotypes. Typically, unilaterally affected structuresare facial structures developing from the first and second branchial arches and first pharyngeal pouch and first branchial cleft and the basis of temporal bone.
The aim is to introduce the clinical conditions of the disease whose facial asymmetry is accompanied by a number of functional disorders. Moreover, it presents non-invasive 3D morphometry, that enables evaluation of the morphological deviation of the affected area.
Methods: An accurate geometric 3D image of the patient's face was created by the optical method – stereophotogrammetry in six patients (age from 6 to 15; 5 , 1 ) with OAVS. Using the construction of dense correspondence mapping by CPD-DCA (coherent point drift – dense correspondence analysis) method between facial meshes, model registration were performed. A perfectly symmetrical face was constructed for each patient. The differences between the constructed symmetrical face and the real patient's face were shown using a color map. The individual asymmetry thus displayed was quantitatively processed and analyzed over a period of nine to 23 months.
Results: Only minor differences in facial asymmetry of OAVS patients have been demonstrated, suggesting an insignificant dynamics in the development of facial malformations in patients with this disease. We did not find a dependence between face relief changes and patient age during the reference period. There was also no correlation between the severity of the defect and the development of asymmetry.
Conclusion: Significant worsening of facial morphology in growing OAVS patients has not been confirmed as supposed. That allows satisfactory compensation of defects by early orthodontic treatment. Non-invasive 3D morphometric facial scanning is an optimal method for monitoring the development of facial asymmetries.
Keywords:
oculo-auriculo-vertebral spectrum – facial asymmetry – 3D morphometry
Autoři: P. Švihlíková Poláčková 1,3; V. Moslerová 2; M. Koťová 1,3
Působiště autorů: Oddělení ortodoncie a rozštěpových vad, Stomatologická klinika, 3. lékařská fakulta Univerzity Karlovy a Fakultní nemocnice Královské Vinohrady, Praha 1; Ústav biologie a lékařské genetiky, 2. lékařská fakulta Univerzity Karlovy a Fakultní nemocnice Motol, Praha 2; Klinika zubního lékařství, Lékařská fakulta Univerzity Palackého a Fakultní nemocnice, Olomouc 3
Vyšlo v časopise: Česká stomatologie / Praktické zubní lékařství, ročník 119, 2019, 2, s. 48-56
Kategorie: Původní práce
Souhrn
Úvod a cíl práce: Okulo-aurikulo-vertebrální spektrum (OAVS) je vrozený komplex malformací s extrémně variabilním fenotypem. Jsou postiženy jednostranně obličejové struktury vznikající během embryonálního vývoje z prvního a druhého žaberního oblouku a zasahující první žaberní váček, první žaberní štěrbinu a základ temporální kosti.
Cílem předkládané práce je seznámit čtenáře s klinickým obrazem onemocnění, jehož nejnápadnějším projevem je faciální asymetrie provázená řadou funkčních poruch, a dále představit neinvazivní vyšetřovací metody 3D morfometrie, která umožňuje systematické sledování a vyhodnocování rozvoje a rozsahu morfologické deviace a asymetrie obličeje.
Metoda: U šesti pacientů (ve věkovém rozmezí od šesti do 15 let; 5 , 1 ) s okulo-aurikulo-vertebrálním spektrem bylo vytvořeno přesné geometrické 3D zobrazení obličeje pacientů optickou metodou – stereofotogrammetrií. Pomocí metody CPD-DCA (coherent point drift – dense correspondence analysis) byla provedena vzájemná registrace faciálních modelů. U každého pacienta byl zkonstruován dokonale symetrický obličej. Rozdíly mezi konstruovaným symetrickým obličejem a skutečným obličejem byly znázorněny pomocí barevné mapy. Takto zobrazené individuální asymetrie pacientů byly kvantitativně zpracovány a analyzovány v časovém rozpětí 9–23 měsíců.
Výsledky: Prokázaly se pouze malé rozdíly ve změně asymetrie obličeje pacientů s OAVS, což svědčí o nevýznamné dynamice rozvoje faciálních malformací u pacientů s tímto onemocněním. Nenašli jsme závislost mezi změnami reliéfu obličeje a věkem pacienta během sledovaného období. Taktéž nebyla nalezena korelace mezi závažností vady a rozvojem asymetrie.
Oproti předpokladům se nepotvrdilo významné zhoršování morfologie obličeje u rostoucích pacientů s OAVS, což umožňuje uspokojivou kompenzaci vady včasnou ortodontickou léčbou. Neinvazivní 3D morfometrické vyšetření obličeje je optimální metodou pro sledování vývoje obličejových asymetrií.
Klíčová slova:
okulo-aurikulo-vertebrální spektrum – faciální asymetrie – 3D morfometrie
Úvod
Okulo-aurikulo-vertebrální spektrum je onemocnění, které postihuje jednostranně, vzácně i oboustranně vývoj zevního a středního ucha, mandibuly, maxilly, zygomatické a temporální kosti, obličejových svalů, žvýkacích svalů, jazyka a příušní slinné žlázy, dále je přítomna makrostomie a rozštěp v oblasti prvního žaberního sinu. První zmínky o pravděpodobném výskytu OAVS máme už z období 2000 let př. n. l. z Mezopotámie. Na možnou souvislost mezi vývojovým postižením ucha a struktur prvního a druhého žaberního oblouku poukázal v roce 1845 Thomson; v 60. letech 20. století pak byla popsána hemifaciální mikrozomie a Goldenharův syndrom [1, 2, 3, 4].
Nejvýraznější symptom OAVS, asymetrie obličeje různého stupně, je důsledkem jednostranné hypoplazie a dysmorfogeneze obličejového skeletu (mandibuly, maxilly, zygomatické a temporální kosti), ucha (vnějšího a středního) a měkkých tkání obličeje (obr. 1)[5]. Popisováno je také oboustranné postižení obličeje (10–30 %), přičemž jedna strana je vždy postižena výrazněji. U kojenců a batolat je obličejová asymetrie méně nápadná, ale v průběhu růstu, obvykle kolem čtvrtého roku, se začíná zvýrazňovat [2, 6].
Obr. 1. Extraorální fotografie pacientky s OAVS ve věku devět let, pravostranné postižení (obrazová dokumentace oddělení ortodoncie a rozštěpových vad, Stomatologická klinika FNKV, Praha)
Fig. 1 Extraoral photographs of OAVS patient, eight-year-old girl, right side affected (Department of Orthodontics and Cleft Anomalies, 3rd Faculty of Medicine, Charles University and Kralovske Vinohrady University Hospital)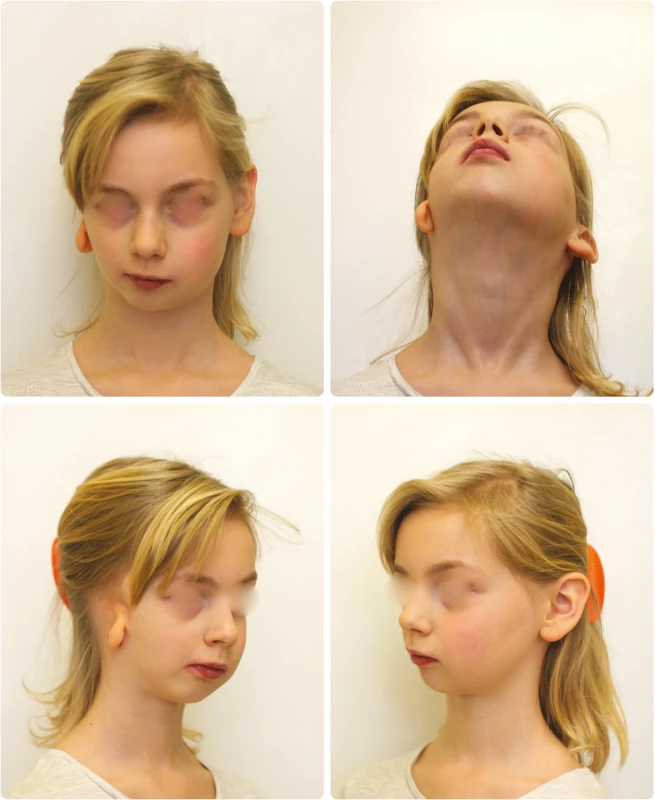
OAVS zahrnuje množství heterogenních symptomů, které se svým rozsahem i závažností prolínají a působí zpravidla diagnostické rozpaky. O tom svědčí i velmi nejednoznačné údaje o výskytu onemocnění; uvádí se frekvence od jednoho postižení na 3000 až 5000 porodů až po jedno postižení na 25 000 až 40 000 porodů, přičemž poměr mužů a žen je 3 : 2 a pravá strana je postižena častěji. Dnes se pro toto postižení všeobecně doporučuje název okulo-aurikulo-vertebrální spektrum [2]. V odborné literatuře se používá několik dalších názvů, které jsou dnes považovány za synonyma: syndrom prvního a druhého žaberního oblouku, faciální dysplazie, intrauterinní faciální nekróza, hemifaciální mikrozomie a mikrocie, dysostosis otomandibularis [6], Goldenharův syndrom, Gorlinův-Goldenharův syndrom, kraniofaciální mikrozomie, mandibulofaciální dysostóza [2]. Nesoulad v nomenklatuře pramení ze zakotvených interpretací jednotlivých autorů. Někteří, například D. E. Poswillo, navíc považují hemifaciální mikrozomii a Goldenharův syndrom za samostatné stavy, které nejsou součástí spektra [7]. Caldarelli popisuje Goldenharův syndrom jako variantu hemifaciální mikrozomie, u které ještě nacházíme oční anomálie, jako jsou epibulbární dermoidy a kolobomy [8]. Prakticky vždy je postižen stomatognátní systém, proto se na popis onemocnění zaměříme v dalším textu podrobněji.
Hypoplazie mandibuly je často považována za „základní kámen“ diagnostiky OAVS (obr. 2) a závažnost jejího postižení mírně koreluje se závažností dalšího postižení [8]. Malformace mandibuly je různě závažná, od mírného postižení kondylu až po jeho úplnou absenci a absenci ramus mandibulae do úrovně jeho horizontální části. Goniový úhel je obvykle oploštěný a antegoniový zářez zdůrazněný. Typicky je deformace mandibuly závažnější v oblasti kondylu a zmírňuje se směrem ke střední rovině. Postižen je celý temporomandibulární kloub, včetně jamky, která v některých případech dokonce chybí [6], a discus articularis, který může rovněž zcela chybět [9].
Obr. 2. Panoramatický snímek, boční a zadopřední dálkový snímek lebky devítileté pacientky s OAVS z obr. 1 (obrazová dokumentace oddělení ortodoncie a rozštěpových vad, Stomatologická klinika FNKV, Praha)
Fig. 2 Panoramic, lateral and postero-anterior cephalometric radiographs, eight-year-old girl with OAVS presented in Fig. 1 (Department of Orthodontics and Cleft Anomalies, 3rd Faculty of Medicine, Charles University and Kralovske Vinohrady University Hospital)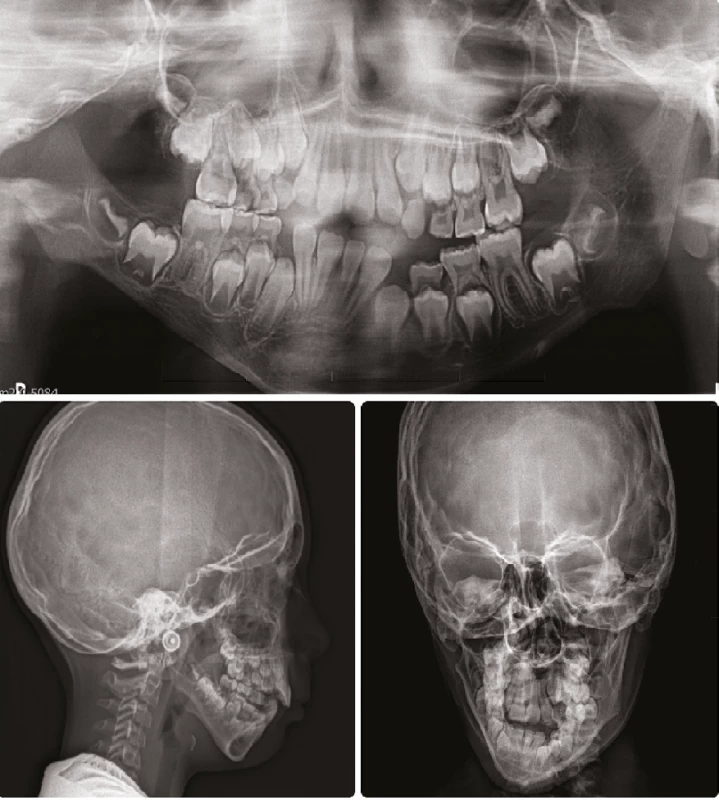
Postižení maxilly je vyjádřeno jednostranným zmenšením transverzálního rozměru mezi patrovým švem a palatinálními ploškami zubů na postižené straně (obr. 3).
Obr. 3. CT obličejového skeletu pacienta s OAVS ve věku 15 let, pravostranné postižení (obrazová dokumentace oddělení ortodoncie a rozštěpových vad, Stomatologická klinika FNKV, Praha)
Fig. 3 CT of skull of patient with OAVS, 15-year-old, right side affected (Department of Orthodontics and Cleft Anomalies, 3rd Faculty of Medicine, Charles University and Kralovske Vinohrady University Hospital)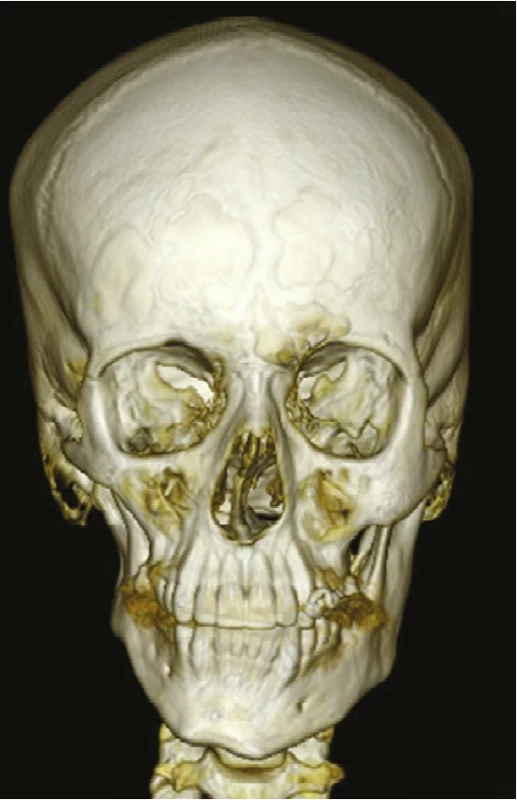
Zygomatická kost je zpravidla postižena ve všech rozměrech. Může být oploštěná, celý jařmový oblouk zkrácený, což přispívá ke zkrácení vzdálenosti mezi tragem a ústním koutkem na postižené straně. Nacházíme také postižení os temporale, která se sice nevyvíjí z prvního a druhého žaberního oblouku, její vývoj však s těmito strukturami úzce souvisí. Processus zygomaticus a mastoideus mají často anomální vývoj. Jsou popisovány případy, kdy processus zygomaticus vůbec není hmatný a není napojení na arcus zygomaticus. Někdy nebývá hmatný ani processus mastoideus a to vede k oploštění lebky v postaurikulární oblasti. Dále je popisována nedostatečná nebo chybějící pneumatizace processus mastoideus [6].
Dalším typickým znakem je postižení ucha v oblasti ušního boltce, zevního a středního ucha [5]. Rollnick a kol. požadují k potvrzení diagnózy OAVS alespoň částečné postižení ucha [10]. V literatuře je mikrocie považována za mikroformu OAVS [6, 11]. Padesát procent pacientů má převodní postižení sluchu, vzácně nacházíme centrální postižení v důsledku lézí středního a zevního ucha, hypoplazie nebo aplazie ušních kůstek, postižení nervus facialis, rozšiřující se Eustachovy trubice a deformované baze lební [2, 6, 12, 13].
Jednostranně i oboustranně nacházíme kdekoli mezi tragem a koutkem úst preaurikulární výrůstky kůže a chrupavky. Přítomny jsou malformace očí nebo očních víček. Na ipsilaterální straně mohou být epibulbární dermoidy, dále je popisována mikrooftalmie, oboustranný pokles horních víček, kolobom kontralaterálního horního očního víčka a strabismus [6]. Asymetrie velikosti a/nebo polohy orbity je řešena pouze v závažných případech a odkládá se do věku tří až čtyř let, kdy je růst orbity dokončen [14].
Protože se jedná o postižení kraniofaciální oblasti, jsou v různé míře postiženy téměř všechny hlavové nervy [7]. Nejčastěji je postižen nervus facialis, dále nervus hypoglossus a nervus trigeminus. Při poruše nervus facialis dochází bez adekvátní terapie v důsledku nedostatečné ochrany a zvlhčování rohovky k expoziční keratitidě vedoucí k trvalé slepotě [14]. Pouze pět až patnáct procent pacientů vykazuje mentální retardaci [15].
Jednostranné vývojové postižení svalů inervovaných pátým a sedmým hlavovým nervem se manifestuje jejich hypoplazií a parézou [6]. Musculus masseter, musculus pterygoideus lateralis a medialis a musculus temporalis mají signifikantně menší objem v porovnání se zdravou stranou a nepravidelnější kontury. Souvislost mezi závažností svalového postižení a postižením ucha a mandibuly není prokázána [16].
Celkem 17,8 % postižených OAVS má rovněž orofaciální rozštěp [17]. Dále je popisována makrostomie a abnormální tvar úst [18]. Na postižené straně může chybět vývod příušní žlázy, proto se předpokládá i její absence [6].
U více než poloviny pacientů (55 %) nacházíme další postižení CNS, skeletu, kardiovaskulárního systému; jsou popisovány anomálie plic, gastrointestinálního traktu a ledvin [19].
Jak z uvedeného vyplývá, je OAVS komplexem různorodých vícečetných poruch, mezi nimiž je pro pacienta dominantním problémem především postižení obličeje, které narušuje jak jeho sebepojetí, tak sociální vztahy.
Pro objektivizaci morfologie obličeje, hodnocení změn asymetrie a jejich vizualizaci u pacientů s OAVS je možno využít moderních metod 3D geometrické morfometrie na základě 3D faciálních skenů. Pomocí vzájemné registrace a následné vizualizace formou barevných map je možné porovnávat pacienty navzájem, vytvářet průměrné tváře, srovnávat jedince s příslušnou normou, hodnotit asymetrii a její vývoj u daného jedince, upřesnit oblasti rozvoje výrazné deformace, vyhodnotit efekt ortodontické a ortopedické korekce apod. (obr. 4).
Obr. 4. Znázornění oblastí deformace obličeje u 15letého pacienta s OAVS z obr. 3 v porovnání s fyziologickou normou zdravé populace odpovídajícího věku a pohlaví
A. porovnání tvaru obličeje: červeně – oblasti protruze vůči normě; modře – oblasti retruze vůči normě;
B. porovnání profi lu obličeje: červeně – pacient A; modře – norma;
C. vizualizace odchylek tvaru obličeje od normy pomocí SD skóre (obrazová dokumentace oddělení ortodoncie a rozštěpových vad, Stomatologická klinika FNKV, Praha)
Fig. 4 Visualization of areas of facial deformation in a 15-year-old OAVS patient of Fig 3 compared to the physiological norm of a healthy population of corresponding age and sex
A. face shape comparison: red – protrusion area to normal; blue – areas of retrusion to norm;
B. face profi le comparison: red – patient; blue – norm;
C. visualization of deviations of face shape from norm using SD score (Department of Orthodontics and Cleft Anomalies, 3rd Faculty of Medicine, Charles University and Kralovske Vinohrady University Hospital)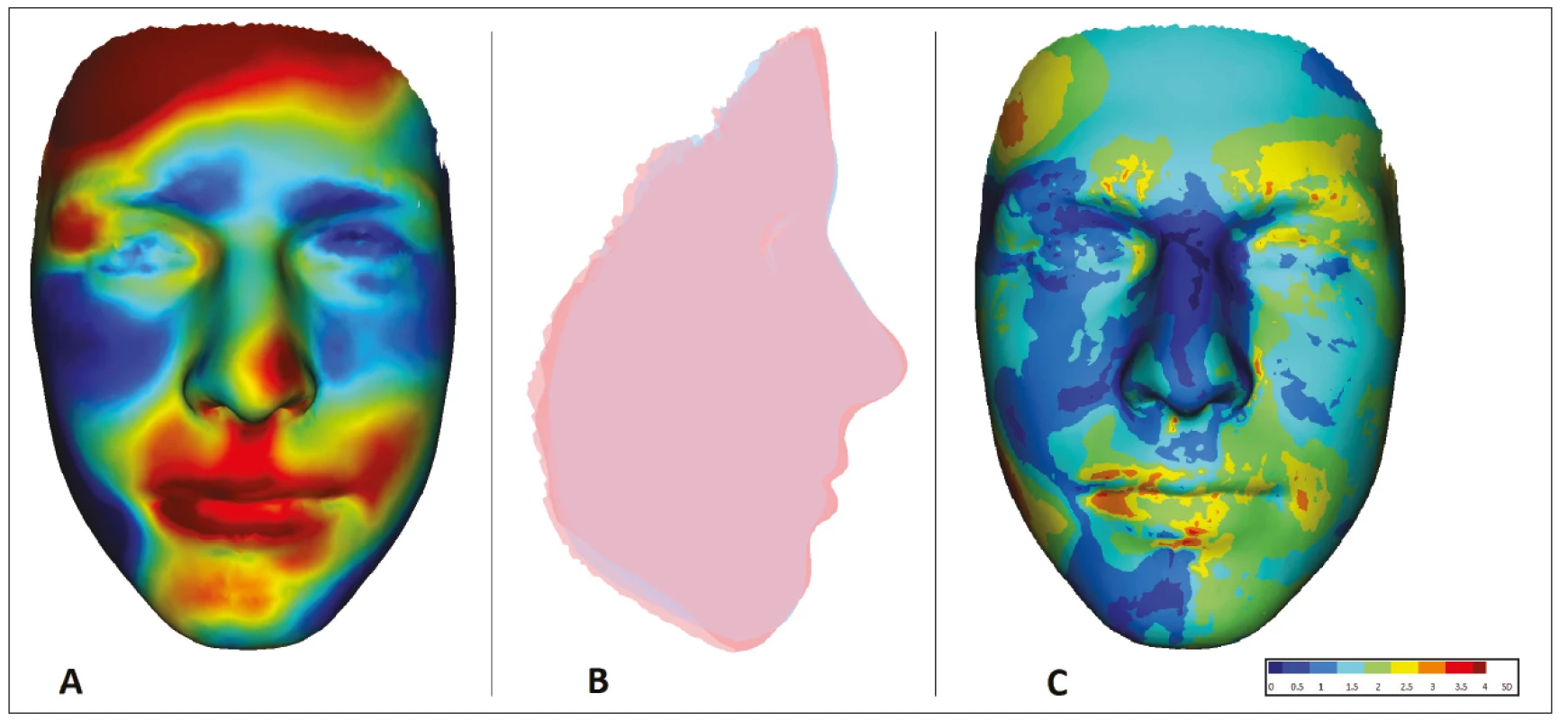
3D skenování je metoda průmyslově využívaná již od 80. let minulého století, ale používala se na snímání a analýzu neživých předmětů. V medicíně potřebujeme zhotovovat snímky živých objektů – pacientů, a aby byla data relevantní, potřebujeme přesné geometrické 3D zobrazení anatomie pacienta. Pro matematicko-geometrické vyjádření 3D snímky živých povrchů musí být každý bod na obličeji definován v na sebe kolmých osách x, y a z. Tyto souřadnice číselně reprezentují povrch obličeje. Lidský obličej (od ucha k uchu) má komplikovaný a členitý povrch a pro odpovídající přesné zobrazení je třeba pořízení snímku z několika různých směrů. Toho může být docíleno dvěma metodami. První možností je zhotovení několika jednotlivých snímků postupně za sebou, kdy každý snímek má 3D data s vlastním souřadnicovým systémem. Tyto jednotlivé snímky jsou pak v příslušném programu překrývány a spojovány („sešívány“) do jednoho 3D obrazu. Tento způsob skenování funguje velmi spolehlivě v průmyslu u neživých předmětů, ale u lidí (dětí) i dýchání a mimovolní pohyby mohou vytvářet drobné rozdíly na jednotlivých snímcích. Následné spoje („švy“) jednotlivých snímků do celkového 3D obrazu jsou pak dalším zdrojem nepřesností. Pokud má být dosaženo opravdu přesného 3D obrazu živého objektu, je třeba objekt snímat z několika různých pohledů ve stejný čas a mít jeden souřadnicový systém, do kterého se jednotlivé body umístí [20].
Existují tři základní způsoby snímání 3D povrchu – laser, strukturované světlo a stereofotogrammetrie. Laserová technologie využívající paprsek světla byla první, která se začala využívat pro 3D snímání. Využívá klasickou geometrickou triangulaci k určení souřadnic povrchu cílového objektu. Skenování tak složitého povrchu, jako je obličej, touto metodou však vyžaduje dostatek času – až 20 sekund, což je u živých dýchajících dospělých osob nebo dětí v podstatě nemožné [21]. Metoda strukturovaného světla promítá určitý vzor světla jako mřížku, tečky nebo pruhy na objekt a zároveň je daný objekt fotografován kamerou kalibrovanou na daný specifický vzor. Příslušný software generuje podle snímaného deformovaného světelného vzoru data o tvaru povrchu. Zobrazení obličeje od ucha k uchu touto metodou vyžaduje dva pohledy a tyto pohledy musí být zhotoveny tak, aby se dané vzory světla nepřekrývaly.
Stereofotogrammetrie je založena na principu zhotovení dvou obrazů stejného objektu ze vzdálenosti podobné vzdálenosti mezi očima, tak aby se vytvořil stereo pár obrazů, a zaznamenala se tím hloubka. Identifikaci a srovnání jedinečných povrchových znaků mezi dvěma 2D fotografiemi provádí sofistikovaný stereo triangulační algoritmus a vytváří složitý 3D model. Pro přesné určení bodů povrchu, musí příslušný software znát pozici jednotlivých kamer vůči sobě, což je zajištěno kalibrací přístroje. Poté, co je vytvořen 3D obraz snímaného povrchu, může být nahrána příslušná barevná textura. (obr. 5) [20].
Obr. 5. Neupravený 3D faciální sken 15letého pacienta s OAVS z obr. 3 (obrazová dokumentace oddělení ortodoncie a rozštěpových vad, Stomatologická klinika FNKV, Praha)
Fig. 5 An unadjusted 3D facial scan of the OAVS 15-year-old patient of Fig 3 (Department of Orthodontics and Cleft Anomalies, 3rd Faculty of Medicine, Charles University and Kralovske Vinohrady University Hospital)
SOUBOR A METODIKA
U šesti pacientů s OAVS (věkové rozmezí 6–15 let, 5 , 1 ) byly zhotoveny faciální skeny (tab. 1) neinvazivní optickou metodou pomocí skeneru 3dMD Face System (http://www.3dMD.com) v čase t1 a t2 (průměrný rozdíl mezi t2 a t1 je 14,5 měsíců). Veškeré analýzy a následná vizualizace výsledků byly provedeny v softwaru Morphome3cs (http://www.morphome3cs.com/). Pomocí metody CPD-DCA byla provedena vzájemná registrace modelů. Pro každého jedince byl vytvořen zrcadlový obraz. Následným zprůměrováním původního a zrcadlového obrazu byl vytvořen dokonale symetrický individuální obraz obličeje vyšetřovaného jedince. Odečtením vrcholů původního obrazu od obrazu symetrického se získala a pomocí barevných map vizualizovala individuální asymetrie. Oblasti pozitivních odchylek od perfektní symetrie jsou vizualizovány červeně, oblasti negativních odchylek jsou vizualizovány modře. Změna asymetrie v čase t1 a t2 byla vizualizována zvlášť pro každého jedince (obr. 6 A-F) i pro průměrný model (obr. 7).
Tab. 1. Časový přehled zhotovení faciálních skenů u sledovaných pacientů
Tab. 1 Timeline of facial scans made in followed patients
Obr. 6. Porovnání individuální asymetrie obličeje šesti pacientů (5 ) s OAVS mezi jednotlivými vyšetřeními v čase t1 a t2 (A–F). Pro každého jedince byl vytvořen zrcadlový obraz. Následným zprůměrováním původního a zrcadlového obrazu byl vytvořen dokonale symetrický individuální obraz obličeje vyšetřovaného jedince. Odečtením vrcholů původního obrazu od obrazu symetrického byla získána a pomocí barevných map vizualizována individuální asymetrie. Oblasti pozitivních odchylek od ideální symetrie jsou vizualizovány červeně, oblasti negativních odchylek jsou vizualizovány modře. Největší rozdíly mezi pravou a levou stranou nacházíme v oblasti tváře na postižené straně od zevního koutku oka po ipsilaterální koutek rtu. Barevné mapy v čase t1 a t2 u daného jedince ukazují jen minimální změny.
Fig. 6 Comparison of individual facial asymmetry six patients (5 examinations at t1 and t2 (A–F). A mirror image was created for each individual. Subsequent averaging of the original and mirror images produced a perfectly symmetrical individual image of the pacient's face. By subtracting the peaks of the original image from the symmetric image, individual asymmetry was obtained and visualized using color maps. Areas of positive deviations from ideal symmetry are visualized in red, areas of negative deviations are visualized in blue. The biggest diff erences between the right and left sides are in the area of the face on the aff ected side from the outer corner of the eye to the ipsilateral corner of the lip. Color maps at time t1 and t2 for a given individual show only minimal changes.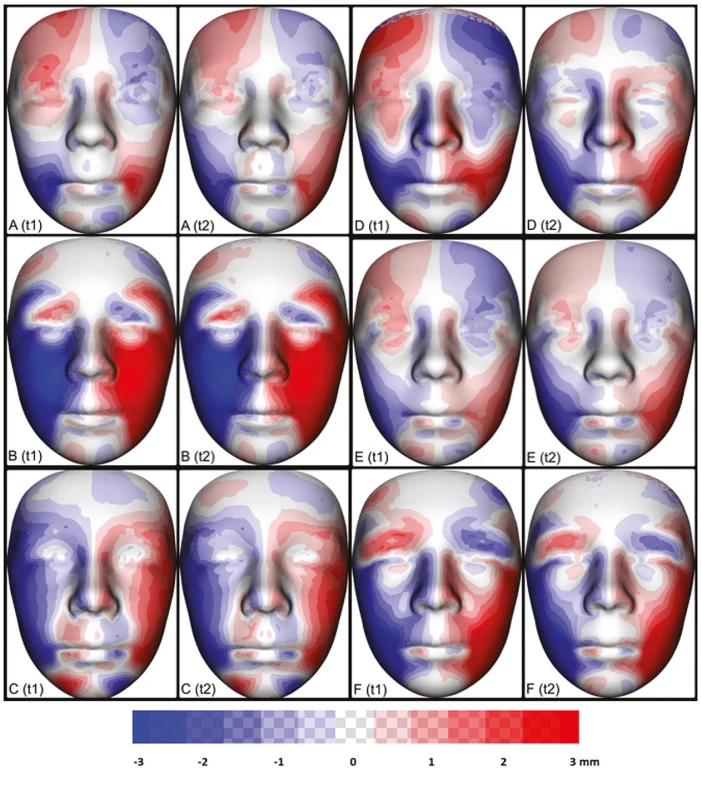
Obr. 7. Vizualizace znázorňující průměrnou individuální asymetrii všech sledovaných pacientů s OAVS v čase t1 a t2 (P); barevná mapa znázorňující změnu (v mm) průměrné individuální asymetrie mezi t1 a t2 (Z)
Fig. 7 Visualization showing the average individual asymmetry of all OAVS patients monitored at time t1 and t2 (P); a color map showing the change (in mm) of the average individual asymmetry between t1 and t2 (Z)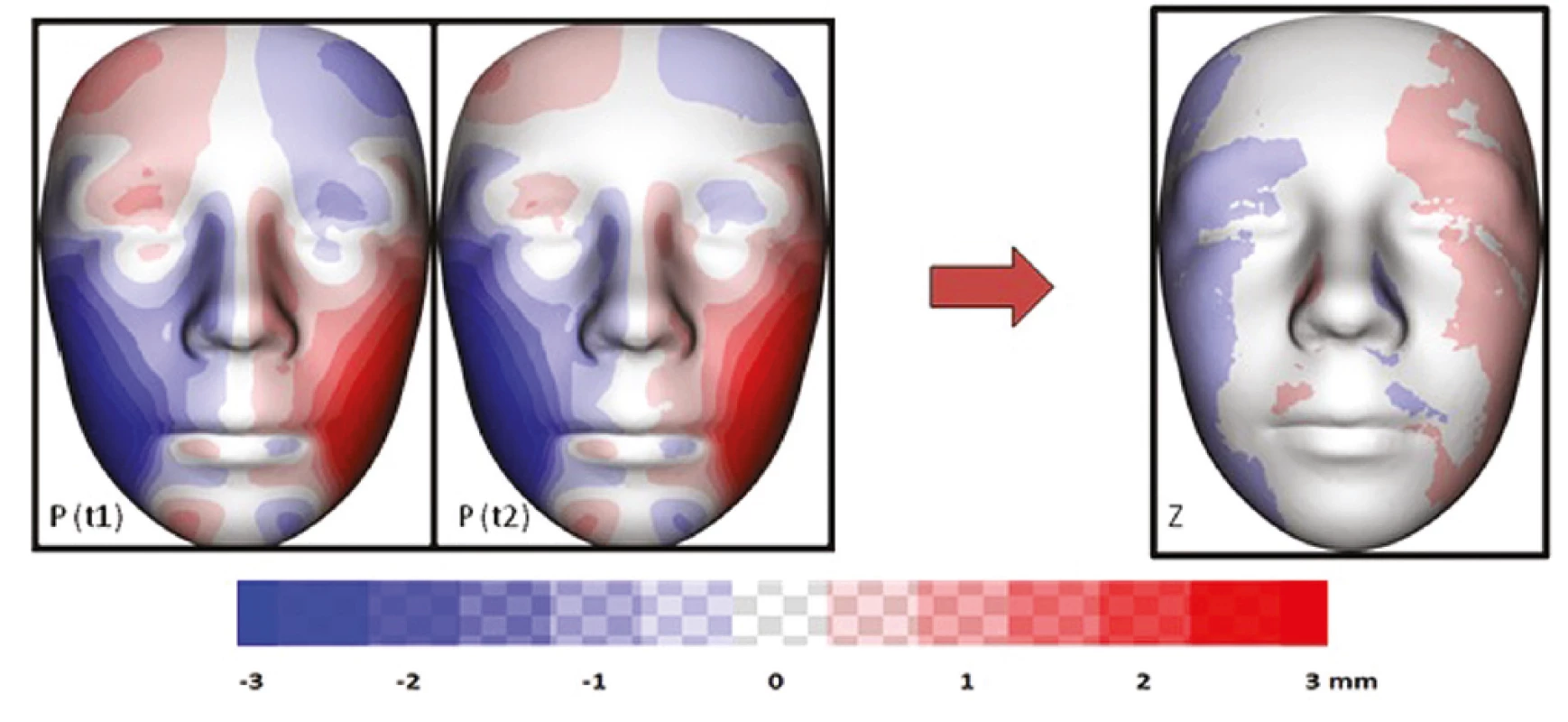
VÝSLEDKY
Porovnání obličeje u jednotlivých pacientů v čase t1 a t2 ukázalo pouze malé rozdíly ve změně asymetrie jednotlivých oblastí obličeje, průměrně v hodnotách 0,5–1 mm. Jedná se o změny jak ve smyslu zvýšení, tak ve smyslu snížení odchylek od dokonalé obličejové symetrie. U sledovaných jedinců nebyla nalezena korelace mezi změnou asymetrie během sledovaného období a konkrétním stářím pacienta. Taktéž nebyla nalezena korelace mezi závažností vady a rozvojem asymetrie.
DISKUSE A ZÁVĚR
V současné literatuře nejsou dostupné studie hodnotící změny asymetrie obličeje u pacientů s okulo-aurikulo-vertebrálním spektrem během růstu pomocí 3D morfometrie. Několik studií hodnotilo změny asymetrie obličejového skeletu, a to buď na zadopředních telerentgenových snímcích, CBCT nebo na panoramatických snímcích. Závěry těchto studií nejsou jednoznačné, a navíc jsou podklady pro sledování vždy získávány na základě RTG vyšetření.
Analýza asymetrie na zadopředních kefalometrických snímcích ve studii Kearnse a kol. ukazuje, že hemifaciální mikrozomie je progresivní a zdůrazňuje důležitost včasné chirurgické korekce mandibulární asymetrie [22]. Shibazaki-Yorozuya a kol. při longitudinálním hodnocení skeletu u pacientů s OAVS na CBCT snímcích popisují pomalejší růst ramus mandibulae a nazomaxilární rozměr u horní čelisti na postižené straně v porovnání se zdravou [23].
Výsledky dalších studií naopak uvádějí, že se asymetrie u pacientů s okulo-aurikulo-vertebrálním spektrem nemění. Solem a kol. hodnotili růst u pacientů s OAVS na CBCT snímcích. Během adolescence nebyl zjištěn signifikantní rozdíl v kondylárním růstu mezi stranami u pacientů s méně závažným typem postižení (Pruzansky typ I a II A) v porovnání se zdravou populací. Byla však zjištěna významná asymetrie při apozičním růstu distální části ramus mandibulae. Zajímavé je, že naproti tomu populace se získanou nezánětlivou dentofaciální deformitou ukázala významnou asymetrii v růstu jak kondylu, tak v oblasti ramus mandibulae ve srovnání se zdravou populací [24]. Meazzini a kol. při měření vertikálních změn na mandibule na ortopantomogramech zjistili, že u neléčených rostoucích pacientů s OAVS nedochází ke změně asymetrie [25]. Další studie popisuje kratší ramus mandibulae před sledovaným obdobím i po něm u pacientů s OAVS v porovnání s kontrolní zdravou skupinou [26]. Při analýze zadopředních kefalometrických snímků u pacientů s OAVS dospěli k závěru, že OAVS není progresivní povahy a že růst postižené strany u těchto pacientů je paralelní s růstem nezasažené strany. Míra postižení ani jeho strana tyto nálezy neovlivnila [27]. Vzhledem k mnoha nejednoznačným závěrům jsme se proto rozhodli, že provedeme vlastní šetření s využitím neinvazivní metody sledování morfologie obličeje a jeho změn u pacientů s OAVS. Naše závěry korespondují s autory, kteří uvádějí méně výrazné změny vývoje obličejových asymetrií u tohoto onemocnění.
Hodnocení změn asymetrie obličeje pomocí 3D faciální morfometrie může poskytnout důležité informace u závažných vzácných onemocnění, jako je OAVS. Výhodou metody je neinvazivnost a možnost opakování či doplnění analýz bez přítomnosti pacienta. Podle výsledků této pilotní studie lze konstatovat, že růst obličeje u pacientů s OAVS probíhá relativně rovnoměrně a nedochází k výrazným změnám asymetrie obličeje. To umožňuje indikace konzervativních postupů léčby v období růstu, protože se zdá, že asymetrie nemá tendenci se závažně zhoršovat. Vhodná ortodontická terapie u méně závažných forem OAVS může být dostatečnou definitivní kompenzační kamufláží vady. Tyto výsledky by se měly vzít v úvahu při stanovení léčebných strategií u těchto pacientů. Pro potvrzení naší hypotézy je třeba další podrobná dlouhodobá analýza růstu a faciálních změn u takto postižených pacientů, což v odborné literatuře zatím postrádáme.
MDDr. Petra Švihlíková Poláčková
Stomatologická klinika 3. LF UK a FNKV
Oddělení ortodoncie a rozštěpových vad
Šrobárova 50
100 34 Praha 10
e-mail: petra.ortho@gmail.com
Zdroje
1. Gorlin RJ, Jue KL, Jacobsen U, Goldschmidt E. Oculoauriculovertebral dysplasia. J Pediatr. 1963; 63(5): 991–999.
2. Hennekam RC, Allanson JE, Krantz ID. Gorlin's syndromes of the head and neck. 5. vydání. New York: Oxford University Press; 2010 : 879–884.
3. Thomson A. A description of congenital malformation of the auricle and external meatus of both sides in three persons, with experiments on the state of hearing in them, and remarks on the mode of hearing by conduction through the hard parts of the head in general. P Roy Soc Edinb A. 1845; 1 : 443–446. https://doi.org/10.1017/S0370164600039778
4. Kokavec R. Goldenhar syndrome with various clinical manifestations. Cleft Palate-Craniofacial J. 2006; 43(5): 628–634.
5. Cousley RRJ, Calvert ML. Current concepts in the understanding and management of hemifacial microsomia. Br J Plast Surg. 1997; 50(7): 536–551.
6. Grabb WC. The first and second branchial arch syndrome. Plast Reconstr Surg. 1965; 36(5): 485–508.
7. Cohen JM, Rollnick BR, Kaye CI. Oculoauriculovertebral spectrum: an updated critique. Cleft palate J. 1989; 26(4): 276–286.
8. Caldarelli DD, Hutchinson JJ, Pruzansky S, Valvassori GE. A comparison of microtia and temporal bone anomalies in hemifacial microsomia and mandibulofacial dysostosis. Cleft Palate J. 1980; 17(2): 103–110.
9. Kitai N, Murakami S, Takashima M, Furukawa S, Kreiborg S, Takada K. Evaluation of temporomandibular joint in patients with hemifacial microsomia. Cleft Palate-Craniofacial J. 2004; 41(2): 157–162.
10. Rollnick BR, Kaye CI, Nagatoshi K, Hauck W, Martin AO, Reynolds JF. Oculoauriculovertebral dysplasia and variants: phenotypic characteristics of 294 patients. Am J Med Genet. 1987; 26(2): 361–375.
11. Bennun RD, Mulliken JB, Kaban LB, Murray JE. Microtia: a microform of hemifacial microsomia. Plast Reconstr Surg. 1985; 76(6): 859–865.
12. Converse JM, Coccaro PJ, Becker M, Wood-Smith D. On hemifacial microsomia: the first and second branchial arch syndrome. Plast Reconstr Surg. 1973; 51(3): 268–279.
13. Sleifer P, de Souza Gorsky N, Goetz, TB, Rosa RFM, Zen PRG. Audiological findings in patients with oculo-auriculo-vertebral spectrum. Int Arch Otorhinolaryngol. 2015; 19(01): 005–009.
14. Birgfeld CB, Heike C. Craniofacial microsomia. Semin Plast Surg. 2012; 26(2): 91–104.
15. Shokeir MH. The Goldenhar syndrome: a natural history. Birth Defects Orig Artic Ser. 1976; 13(3C): 67–83.
16. Takashima M, Kitai N, Murakami S, Furukawa S, Kreiborg S, Takada K. Volume and shape of masticatory muscles in patients with hemifacial microsomia. Cleft Palate-Craniofacial J. 2003; 40(1): 6–12.
17. Barisic I, Odak L, Loane M, Garne E, Wellesley D, Calzolari E, Dolk H, Addor AM, Arriola L, Bergman J, Bianca S, Doray B, Khoshnood B, Klungsoyr K, McDonnell B, Pierini A, Rankin J, Rissmann A, Rounding C, Queisser-Luft A, Scarano G, Tucker D. Prevalence, prenatal diagnosis and clinical features of oculo-auriculo-vertebral spectrum: a registry-based study in Europe. Eur J Hum Genet. 2014; 22(8): 1026–1033.
18. Richieri-Costa A, Ribeiro LA. Macrostomia, preauricular tags, and external ophthalmoplegia: A new autosomal dominant syndrome within the oculoauriculovertebral spectrum? Cleft Palate-Craniofacial J. 2006; 43(4): 429–434.
19. Horgan JE, Padwa BL, Labrie RA, Mulliken JB. OMENS-Plus: analysis of craniofacial and extracraniofacial anomalies in hemifacial microsomia. Cleft Palate-Craniofacial J. 1995; 32(5): 405–412.
20. Lane C, Harrell Jr W. Completing the 3-dimensional picture. Am J Orthod Dentofac Orthop. 2008; 133(4): 612–620.
21. Krimmel M, Kluba S, Bacher M, Dietz K, Reinert S. Digital surface photogrammetry for anthropometric analysis of the cleft infant face. Cleft Palate-Craniofacial J. 2006; 43(3): 350–355.
22. Kearns GJ, Padwa BL, Mulliken JB, Kaban LB. Progression of facial asymmetry in hemifacial microsomia. Plast Reconstr Surg. 2000; 105(2): 492–498.
23. Shibazaki-Yorozuya R, Yamada A, Nagata S, Ueda K, Miller A J, Maki K. Three-dimensional longitudinal changes in craniofacial growth in untreated hemifacial microsomia patients with cone-beam computed tomography. Am J Orthod Dentofac Orthop. 2014; 145(5): 579–594.
24. Solem RC, Ruellas A, Miller A, Kelly K, Ricks-Oddie JL, Cevidanes L. Congenital and acquired mandibular asymmetry: Mapping growth and remodeling in 3 dimensions. Am J Orthod Dentofac Orthop. 2016; 150(2): 238–251.
25. Meazzini MC, Mazzoleni F, Bozzetti A, Brusati R. Comparison of mandibular vertical growth in hemifacial microsomia patients treated with early distraction or not treated: follow up till the completion of growth. J Cranio Maxill Surg. 2012; 40(2): 105–111.
26. Ongkosuwito EM, van Vooren J, van Neck JW, Wattel E, Wolvius EB, van Adrichem LN, Kuijpers-Jagtman AM. Changes of mandibular ramal height, during growth in unilateral hemifacial microsomia patients and unaffected controls. J Cranio Maxill Surg. 2013; 41(2): 92–97.
27. Polley JW, Figueroa AA, Liou EJW, Cohen M. Longitudinal analysis of mandibular asymmetry in hemifacial microsomia. Plast Reconstr Surg. 1997; 99 : 328–339.
Štítky
Chirurgie maxilofaciální Ortodoncie Stomatologie
Článek vyšel v časopiseČeská stomatologie / Praktické zubní lékařství
Nejčtenější tento týden
2019 Číslo 2- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Význam krycí vrstvy z fluoridu vápenatého v prevenci zubního kazu
- Antibakteriální účinky aminfluoridu na dentální plak
- Zpráva o klinických zkušenostech s aminfluoridem v oblasti individuální a skupinové profylaxe
- Výskyt zubního kazu u předškolních dětí – korelace s různými nutričními a profylaktickými parametry
-
Všechny články tohoto čísla
- Editorial
- ČASOPIS ČSPZL V TIŠTĚNÉ I ELEKTRONICKÉ VERZI
- JUBILEUM PROFESORA MUDr. JANA KILIANA, DrSc.
- NÁZOR PACIENTŮ A SOUBORU ZUBNÍCH LÉKAŘŮ MLADŠÍ VĚKOVÉ KATEGORIE NA OŠETŘENÍ S POUŽITÍM KOFFERDAMU
- PODMÍNKY PRO PUBLIKACI V ČASOPISU „Česká stomatologie a Praktické zubní lékařství“
- PŘÍSTUP K ELEKTRONICKÉ VERZI ZAHRANIČNÍCH ODBORNÝCH ČASOPISŮ PRO ČLENY ČSK
- ALTERNATIVNÍ POSTUP PŘI ZHOTOVENÍ CELKOVÉ SNÍMATELNÉ NÁHRADY
- 3D MORFOMETRIE OBLIČEJE U PACIENTŮ S OKULO-AURIKULO-VERTEBRÁLNÍM SPEKTREM
- ÚSMĚV 019 – SBORNÍK ABSTRAKTŮ
- Česká stomatologie / Praktické zubní lékařství
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- ALTERNATIVNÍ POSTUP PŘI ZHOTOVENÍ CELKOVÉ SNÍMATELNÉ NÁHRADY
- NÁZOR PACIENTŮ A SOUBORU ZUBNÍCH LÉKAŘŮ MLADŠÍ VĚKOVÉ KATEGORIE NA OŠETŘENÍ S POUŽITÍM KOFFERDAMU
- 3D MORFOMETRIE OBLIČEJE U PACIENTŮ S OKULO-AURIKULO-VERTEBRÁLNÍM SPEKTREM
- ÚSMĚV 019 – SBORNÍK ABSTRAKTŮ
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



