-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Mirizziho syndrom s cholecystoduodenální píštělí – vzácná komplikace cholecystolitiázy
Mirizzi syndrome with cholecystoduodenal fistula – a rare complication of cholecyctolithiasis
Mirizzi syndrome is a rare complication of the long–term gallbladder stone disease. It’s caused by a gallbladder stone impression to the common bile duct wall. The clinical appearance is an obstructive jaundice, pain in right subchondrium and dyspepsia. Higher pressure in the extrahepatal bile ducts leads to biliobiliary or enterobiliary fistula formation. In the described case a cholecystoduodenal fistula was found. Preoperative diagnosis of MS is a medical challenge, and majority of the diagnosis is set introperatively. Surgery is the treatment of first choice. Ignoring the possibility of MS can seriously damage patient’s health by injuring bile ducts during the surgery.
Key words:
Mirizzi syndrome, enterobiliary fistula, obstructive jaundice, gallbladder stones.
Autoři: T. Paseka; L. Veverková
; P. Diviš; J. Cagaš
; J. Čierník
Působiště autorů: Masarykova Univerzita Brno, Lékařská fakulta, I. chirurgická klinika FN U sv. Anny v Brně
Vyšlo v časopise: Čas. Lék. čes. 2009; 148: 164-167
Kategorie: Kazuistika
Souhrn
Mirizziho syndrom (MS) je vzácnou komplikací dlouhodobé cholecystolitiázy, vznikající impresí a následným částečným či úplným proležením kamenu žlučníku do společného hepatiku. Projevuje se bolestmi v podžebří, dyspepsií a obstrukčním ikterem. Výsledkem přetlaku žluči nad překážkou může být formace biliobiliárních a vzácněji enterobiliárních píštělí. V našem případě se jednalo o píštěl cholecystoduodenální. Diagnostika je obtížná a většina MS je stále rozpoznána peroperačně. Metodou volby je chirurgické řešení závisející na rozsahu a typu píštěle. Při opomenutí možnosti MS může dojít k iatrogennímu poškození žlučových cest, proto je u dlouhodobé cholecystolitiázy nutno na výskyt tohoto syndromu myslet.
Klíčová slova:
Mirizziho syndrom, enterobiliární píštěl, obstrukční ikterus, cholecystolitiáza.Úvod
Cholecystolitiáza patří ve vyspělých zemích k nejčastějším chirurgickým onemocněním. Jednou z komplikací dlouhodobé přítomnosti kamenu ve žlučových cestách je syndrom popsaný argentinským lékařem Pablem Luisem Mirizzim (1). Jedná se o benigní stenózu žlučových cest způsobenou impresí kamenu žlučníku, infundibula či cystiku do oblasti společného hepatiku. Incidence je méně než 1 % u pacientů indikovaných k cholecystektomii (2), dle některých zdrojů až 5,7 % (3). Projevuje se příznaky obstrukčního ikteru, bolestmi v podžebří a dyspepsií. Předoperační diagnostika je obtížná, většina případů je diagnostikována peroperačně. Spolehlivý záchyt MS je na základě ERCP (cca 1% akutních ERCP pro obstrukční ikterus (4), někdy i ultrazvukově (až 82 %) (2). Vysokou specificitu má i MRI, nevýhodou je nižší dostupnost a vyšší cena.
Modifikovaná klasifikace dle Csendese rozlišuje čtyři typy (5):
- typ I – prostá extramurální komprese stěny společného hepatiku,
- typ II – spolu s kompresí je přítomna cholecystobiliární píštěl v menším rozsahu než 1/3 obvodu stěny společného hepatiku,
- typ III – píštěl v rozsahu do 2/3 obvodu společného hepatiku,
- typ IV – léze s kompletní destrukcí hepatiku.
Vzhledem k dlouhodobému přetlaku a zánětu v biliárním řečišti dochází často k tvorbě píštělí. Může se jednat o cholecysto-choledochovou píštěl, vzácnější komplikací je komunikace cholecysto-enterální. Asi jedna třetina pacientů s MS má zároveň cholecysto-enterální píštěl, u 90 % pacientů s touto píštělí je současně diagnostikován MS (3).
Léčba je chirurgická, i když byly popsány i jiné postupy (například cholangioskopie s destrukcí kamene rázovou vlnou (6). U MS typu I postačí obvykle prostá cholecystektomie, u vyšších typů je indikována sutura píštěle, cholecystektomie a revize žlučových cest s možností zavedení T-drenu. Ojediněle jsou popisována laparoskopická řešení, ovšem s vysokým procentem konverzí a pooperačních komplikací. Pokud je diagnóza MS stanovena předoperačně a jedná se o typ I, je laparoskopický přístup s případnou laparoskopickou revizí žlučových cest možnou alternativou. U vyšších typů je pak metodou volby laparotomická revize. MS je i jednou z příčin podílejících se na biliárních komplikacích laparoskopické cholecystektomie, které pak vyžadují další léčbu, a to buď chirurgickou (7) anebo endoskopickou (8).
Kazuistika
Jedná se o 74letého polymorbidního pacienta s chronickou ischemickou chorobou srdeční se syndromem anginy pectoris, sick sinus syndromem, po dvou koronárních bypassech a infarktu myokardu, po plicní embolizaci, s chronickým selháním ledvin a dalšími přidruženými chorobami.
Dne 21. 7. byl přivezen RZP na koronární interní jednotku pro poslední 3 dny trvající tupou bolest v horním epigastriu, s propagací do břicha, zhoršující se při najezení, bez reakce na nitráty. Dušnost při větší námaze stabilně již delší dobu, aktuálně při bolestech zhoršena. Poslední den ráno třesavka, teplotu neměřil. Pozoruje tmavou moč, stolice nebyla 3 dny – téměř nulový perorální příjem, větry odcházejí, bez nauzey, nezvrací. Od RZP podán Algifen s následnou úlevou. Na interní ambulanci vyloučena koronární příčina obtíží a pacient byl odeslán na chirurgii. Při fyzikálním vyšetření TK 110/55 mm Hg, puls 90’, tělesná teplota 37,5 °C. Pacient ikterický, břicho zcela měkké, prohmatné, nebolestivé v celém rozsahu, Murphy negativní, tapottement oboustranně negativní, diastáza přímých svalů břišních, per rectum prostata mírně zvětšená, měkká, v ampule bobkovitá stolice. Z laboratorních hodnot leukocyty 9,6 tis./μl, glukóza 7,5 mmol/l, močovina 8,0 mmol/l, kreatinin 147 μmol/l, bilirubin celkový 157,2 μmol/l, bilirubin přímý 120,7 μmol/l, natrium 139 mmol/l, kalium 3,7 mmol/l, chloridy 103 mmol/l, calcium 2,31 mmol/l AST 1,52 μkat/l, ALT 1,53 μkat/l, ALP 1,99 μkat/l, GGT 8,51 μkat/l, CK 2,54 μkat/l, CKMB 0,36 μkat/l, Troponin-I (cTnI) 0,03 C reaktivní protein (CRP) 165,5 mg/l.
Na ultrazvuku břicha patrný svraštělý žlučník s litiázou, bez tekutiny, bez známek zánětu, žlučové cesty bez dilatace. Na zhotoveném laterogramu bez průkazu volného plynu pod bránicí, bez hladin, bez distenze, meteorismus chudý.
Vyloučena náhlá příhoda břišní, konstatován obstrukční ikterus a cholangitida, pacient přijatý na interní oddělení ke stabilizaci a došetření stavu. Zde nasazen cefoperazon intravenózně, infuzní a spazmolytická terapie. Za dva dny (23. 7.) provedeno kontrolní USG, kde již šíře choledochu 10 mm a hraniční šíře hepatiku. Bilirubin klesá na 109 μmol/l, leukocyty 6,6 tis./μl, CRP klesá na 79 mg/l, stoupá však GGT na 13 μkat/l a ALP na 3,5 μkat/l.
Dne 24. 7. provedeno ERCP (obr. 1) nejprve se plní normálně vypadající choledochus, a to do výše cca 45 mm nad Vaterskou papilu. Pak se zobrazuje objemný, blokující oválný kámen 25 × 30 mm, který se nachází v oblasti vyústění ductus cysticus do choledochu. Vysloveno podezření na MS. Dále se začal plnit prchavě ductus cysticus. Nad výše popsaným objemným kamenem se dále výše plnil dilatovaný zbytek extrahepatálních žlučových cest a mírně dilatované intrahepatální žlučové cesty. Je patrna stagnace kontrastní látky ve žlučových cestách nad blokujícím kamenem. Vzhledem k ikteru a kongesci žluči byl aplikován stent, který překlenuje zúžení a derivuje žluč do duodena, rovněž provedena krátká papilotomie.
Obr. 1. První ERCP, šipka ukazuje filiformní stenózu choledochu 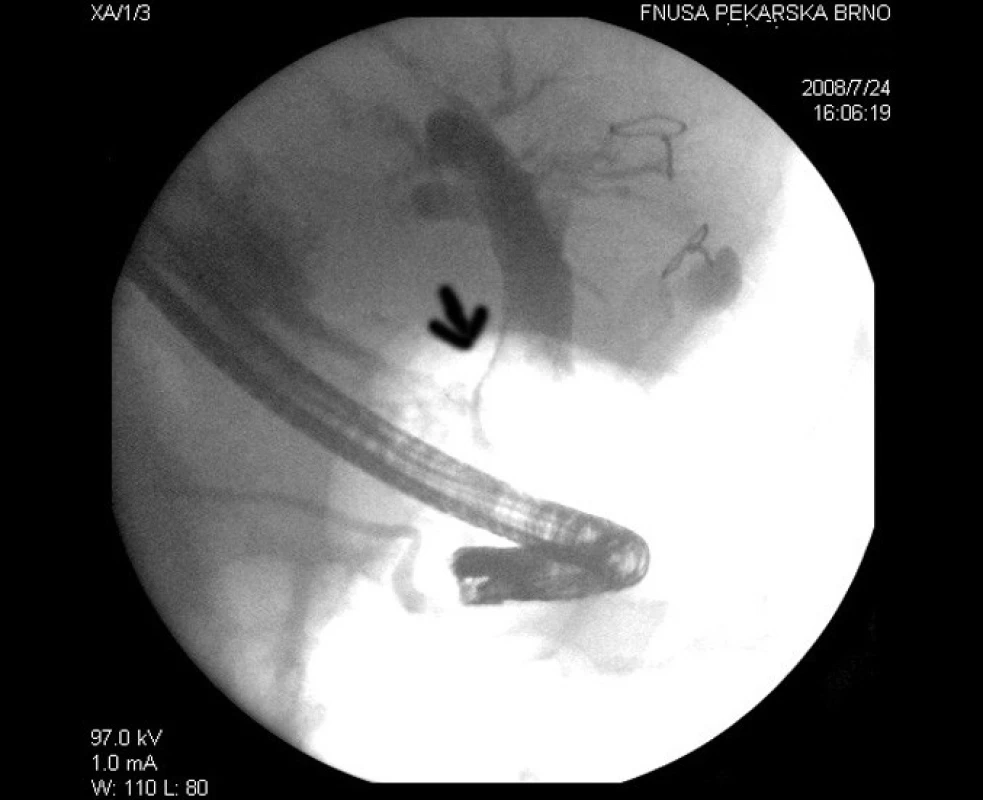
Po provedeném ERCP dále klesá bilirubin na 49,3 μmol/l, CRP klesá postupně na 29 mg/l, leukocyty 7,2, obstrukční enzymy stagnují na hodnotách kolem GGT 13 a ALP 3,6 μkat/l. Vzhledem ke komorbiditám je pacient připravován k operaci na kardiologické klinice a 1. 8. operován. Po zavedení kapnoperitonea a infraumbilikálního portu nalezeny výrazné, laparoskopicky nepreparovatelné srůsty kolem jater, žlučník vůbec není patrný, proto rozhodnuto o konverzi. V obtížně preparovatelných srůstech nalezen svraštělý, zcela drobný žlučník cca 1 × 2 cm. Postupnou preparací izolována cholecystoduodenální píštěl, kterou je exstirpována a duodenum přešito (obr. 2). Žlučník má prakticky zašlý ductus cysticus a intimně naléhá na oblast junkce, která je dilatovaná na cca 3 cm, s hmatnou rezistencí (obr. 3). Po vyjmutí žlučníku provedena choledochotomie, pod přetlakem vytéká žluč, extrahován fragmentovaný kámen, proležený do oblasti junkce. Po následném opakovaném proplachu a extrakci zbytkové choledocho - a hepatikolitiázy provedena peroperační cholangiografii. Na ní se zobrazuje filiformní stenóza distálně od ústí T-drenu, kterou však žluč odtéká do duodena. Lze ji dilatovat katétrem CH 10. Na T-drenu zašit choledochus, dutina břišní drénována dvěma drény, břišní stěna uzavřena po vrstvách (obr. 4).
Obr. 2. Pinzeta ukazuje cholecysto-duodenální píštěl po odstranění žlučníku 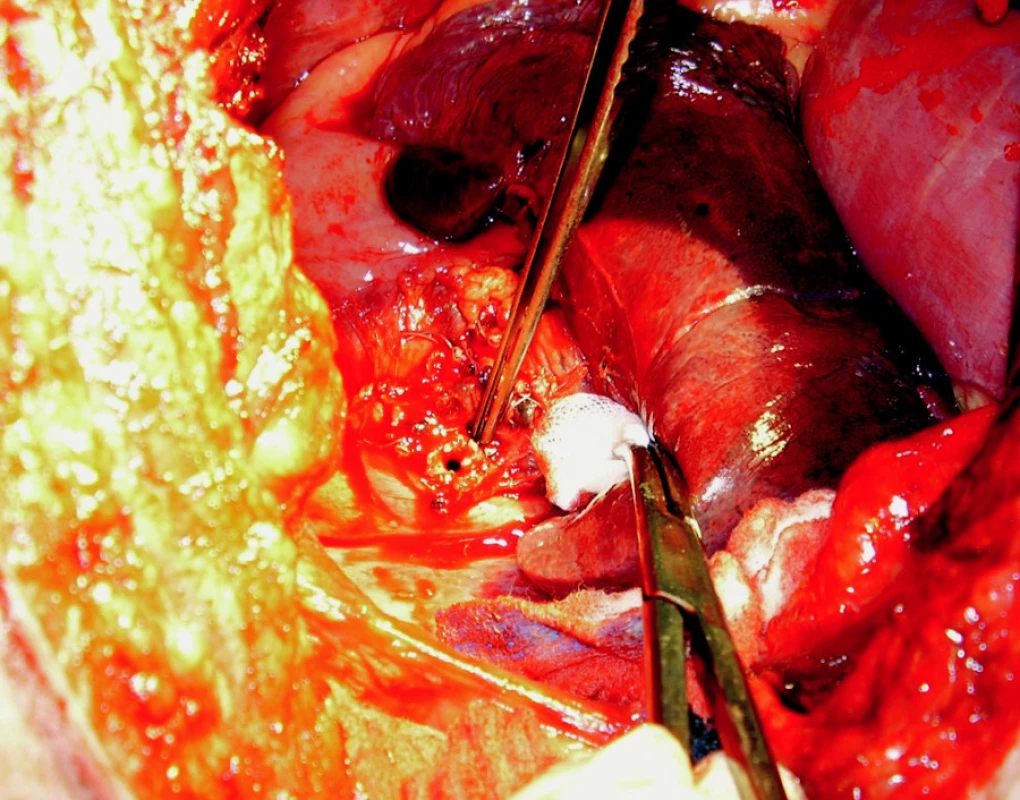
Obr. 3. Nástroj ukazuje kámen ve žlučových cestách 
Obr. 4. Stav po sutuře píštěle a zavedení T-drenu 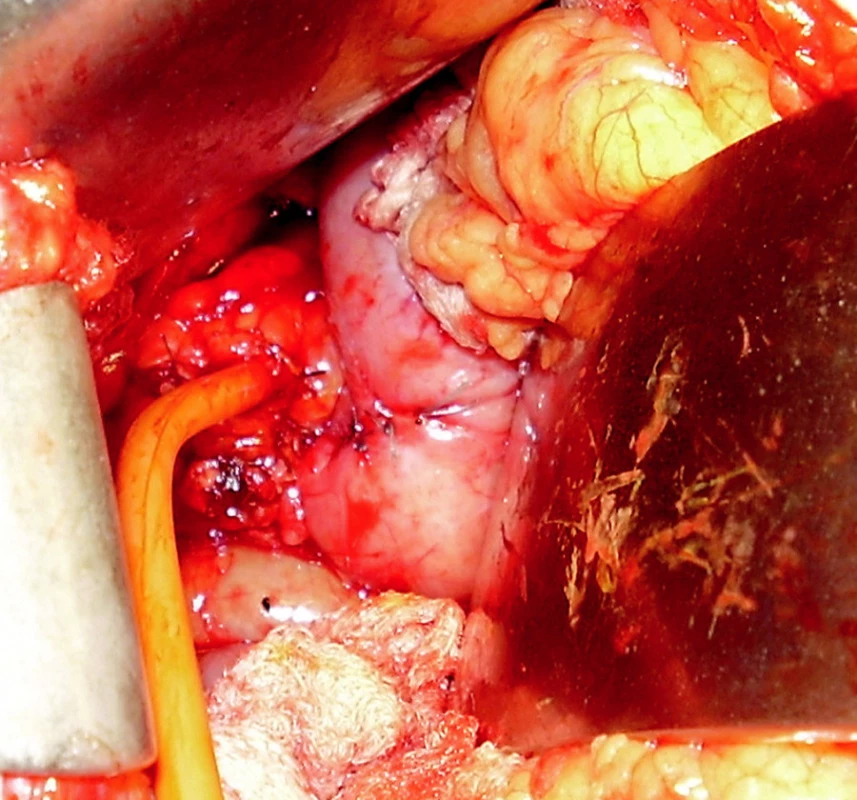
V pooperačním průběhu je pacient subjektivně bez obtíží, břišní drény extrahovány 3. den, T-dren vede v průměru 400 ml žluči, pacient postupně zatížen dietou. Bilirubin po přechodném poklesu na 30 μmol/l, znovu týden po operaci stoupá na 70 μmol/l. Dle kontrolního nástřiku T-drenu je patrný únik kontrastní látky kolem drénu a filiformní stenóza choledochu distálně od T-drenu, která byla již zachycena na peroperačním skiagramu. V dalším průběhu kolísá hladina bilirubinu s postupnou klesající tendencí až k 22 μmol/l. Rána se hojí per secundam. Konzultován gastroenterolog provádějící ERCP, který vzhledem k předchozímu endoskopickému i operačnímu nálezu považuje stav za endoskopicky neřešitelný, rozhodnuto proto pro operační revizi s plánem provedení enterobiliární spojky.
Ta provedena 18 dní po původní operaci s nálezem těžké plastické peritonitidy a nepřehledného úseku v oblasti ligamentum hepatoduodenale. Při tupé preparaci se z oblasti kolem ústí T-drenu vyplavuje asi 20 ml hnisu. Oblast vypláchnuta zadrenována, dutina břišní uzavřena. Od další revize žlučových cest vzhledem k nálezu hnisu a nepřehlednosti terénu ustoupeno.
Za tři dny je provedeno kontrolní ERCP (obr. 5) s papilotomií a úspěšnou extrakcí zbytkové litiázy z oblasti cystiku. Po tomto výkonu extrahujeme T-dren, v kontrolních odběrech dochází postupně k poklesu zánětlivých markerů i bilirubinu, na ultrazvuku bez nálezu litiázy, bez dilatace žlučových cest, choledochus v brance 6 mm. Pacient zatížen dietou, kterou toleruje; 10. 9. (tedy 51. den hospitalizace) propuštěn do ambulantní péče.
Obr. 5. Kontrolní ERCP s průchodnýmí žlučovými cestami, ve kterých je patrný T-dren 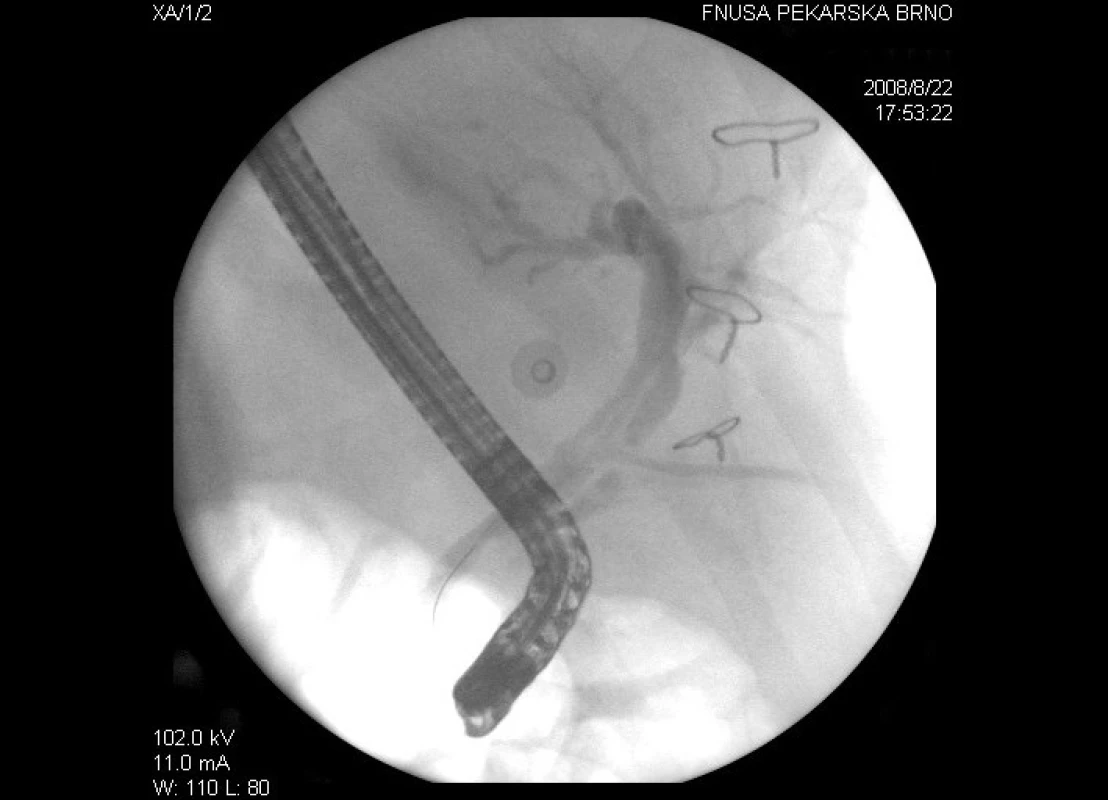
Diskuze
K předoperačnímu rozpoznání MS je nutno na tuto situaci pomýšlet v rozhodovacím algoritmu. Vysoká senzitivita ERCP sice ukazuje, že tato metoda by mohla dobrou volbou, avšak vzhledem k četnosti výskytu cholecystolitiázy není vhodné ji používat rutinně. Zvýšenou pozornost bychom měli věnovat případům, kdy při obstrukčním ikteru je v ultrazvukovém nálezu popsán svraštělý či vyprázdněný žlučník, což by svědčilo pro možnou přítomnost píštěle.
Terapie je prakticky výhradně chirurgická. Neinvazivní varianta s několikatýdenním podáváním derivátů cholových kyselin ke zmenšení objemů litiázy a následnému endoskopickému odstranění je možná, obvykle v kombinaci s doplňujícími metodami, jako jsou ultrazvuková nebo laserová extrakorporální litotrypse (9, 10). Preferencí chirurgického přístupu zůstává stále otevřený výkon s revizí žlučových cest. Údaje v literatuře o laparoskopických řešeních jsou značně rozporuplné. Ta jsou možná, avšak ve třetině až polovině případů skončí konverzí (11, 12) a jsou doporučována výhradně u předoperačně ověřeného MS typu I (13). Někteří autoři však považují MS za kontraindikaci k laparoskopickému výkonu (14), jiní naopak připouštějí laparoskopický přístup zkušeným chirurgem dokonce i u typu II s ošetřením píštěle na T-drenu (15).
Diskutabilním bodem zůstává provedení enterobiliární spojky v první době, tedy již při první revizi. V našem případě byla sice na peroperačním skiagramu patrná několik centimetrů dlouhá stenóza choledochu, ale byla průchozí pro žluč a katétr o průměru 10 F. Navíc dle předchozího ERCP bylo pravděpodobné, že se spíše než o skutečnou stenózu jedná o drobnou vícečetnou choledocholitiázu zužující lumen. Tato domněnka byla také při následujícím ERCP potvrzena. Po extrakci zbytkové drobné choledocholitiázy je již pacient bez klinických obtíží.
V neposlední řadě je nutno myslet na zvýšenou incidenci karcinomu žlučníku v souvislosti s přítomnosti MS (16). K diagnostice malignity přispívá s vysokou spolehlivostí onkomarker CA 19-9 a samozřejmě definitivní histologie žlučníku. Zcela ojediněle může být příčinou fistulizací aktinomykóza, bez přítomnosti MS (17).
Závěr
I když je MS méně častou komplikací cholecystolitiázy, je nutno zejména při obstrukčním ikteru na tuto komplikaci pomýšlet. Spolehlivou diagnostickou metodou je ERCP, metodou volby zůstává operační revize. Pokud je podezření na MS vysloveno již předoperačně, je to pro chirurga výhodou. V opačném případě existuje velké riziko poškození žlučových cest při změněných anatomických poměrech, které mohou mít u MS mnoho variet. Základní podmínkou rozpoznání a léčby MS je tedy mezioborová spolupráce a komplexní multidisciplinární přístup.
Zkratky
ALP – alkalická fosfatáza
CRP – C-reaktivní protein
ERCP – endoskopická retrográdní cholangiopankreatografie
GGT – gama-glutamyltransferáza
MS – Mirizziho syndrom
USG – ultrasonografie
Adresa pro korespondenci:
MUDr. Tomáš Paseka
I. chirurgická klinika FN U sv. Anny v Brně
Pekařská 53, 656 91 Brno
e-mail: tomas.paseka@fnusa.cz
Zdroje
1. Leopardi L, Maddern G. Pablo Luis Mirizzi: The man behind the syndrome. ANZ Journal of Surgery [serial online]. December 2007; 77(12): 1062–1064.
2. Al-Akeely MH, Alam MK, Bismar HA, Khalid K, Al-Teimi I, Al‑Dossary NF. Mirizzi syndrome: ten years experience from a teaching hospital in Riyadh. World J Surg 2005; 29(12): 1687–1692.
3. Beltran MA, Csendes A, Cruces KS. The Relationship of Mirizzi Syndrome and Cholecystoenteric Fistula: Validation of a Modified Classification. World J Surg 2008; 28.
4. Kianička B, Bednařík L, Simonová H. Přínos akutní terapeutické ERCP na gastroenterologickém pracovišti: zhodnocení významu endoskopických pohotovostních služeb. Čes a Slov Gastroent 1997; 51 : 156–160.
5. Waisberg J, Corona A, de Abreu IW, Farah JF, Lupinacci RA, Goffi FS. Benign obstruction of the common hepatic duct (Mirizzi syndrome): diagnosis and operative management. Arq Gastroenterol 2005; 42(1): 13–18. Epub 2005; 2 (15976905).
6. Tsuyuguchi T, Saisho H, Ishihara T, Yamaguchi T, Onuma EK. Long-term follow-up after treatment of Mirizzi syndrome by peroral cholangioscopy. Gastrointest Endosc 2000; 52(5): 639–644.
7. Žák J, Peštál A, Jedlička V. Možnosti léčby iatrogenního poškození žlučových cest při laparoskopické cholecystektomii. Bratisl Lek Listy 1998; 99(12): 660–695.
8. Kianička B, Dítě P, Suškevič I. Endoskopická diagnostika a léčba biliárních komplikací laparoskopické cholecystektomie. Vnitř Lék 2007; 53(11): 1182–1189.
9. Seitz U, Bapaye A, Bohnacker S, Navarrete C, Maydeo A, Soehendra N. Advances in therapeutic endoscopic treatment of common bile duct stones. World J Surg 1998; 22(11): 1133–1144.
10. Sugiyama M, Naka S, Nagashima Y, Kozawa K, Wada N, Kurosawa S, Nakamura T. Mirizzi syndrome successfully treated by extracorporeal shock wave lithotripsy following endoscopic sphincterotomy. Gastrointest Endosc 1997; 46(4): 361–363.
11. Sánchez Beorlegui J, Monsalve Laguna E, Soriano Gil-Albarellos P, Cabezali Sánchez R, Moreno de Marcos N, Aspíroz Sancho A. Mirizzi syndrome associated with complicated cholelitiasis in the elderly patient. Diagnosis and laparoscopic treatment. Rev Gastroenterol Peru 2008; 28(1): 15–21.
12. Kwon AH, Inui H. Preoperative diagnosis and efficacy of laparoscopic procedures in the treatment of Mirizzi syndrome. J Am Coll Surg 2007; 204(3): 409–415. Epub 2007 Jan 25.
13. Presta L, Ragozzino A, Perrotti P, Antropoli C, Molino D, De Ritis R, Mosca A. Detection of Mirizzi syndrome with magnetic resonance cholangiopancreatography: laparoscopic or open approach? Surg Endosc 2002; 16(10): 1494–1495. Epub 2002 Jul 8.
14. Lai EC, Lau WY. Mirizzi syndrome: history, present and future development. ANZ J Surg 2006; 76(4): 251–257.
15. Vezakis A, Davides D, Birbas K, Ammori BJ, Larvin M, McMahon MJ. Laparoscopic treatment of Mirizzi syndrome. Surg Laparosc Endosc Percutan Tech 2000; 10(1): 15–18.
16. Redaelli CA, Büchler MW, Schilling MK, Krähenbühl L, Ruchti C, Blumgart LH, Baer HU. High coincidence of Mirizzi syndrome and gallbladder carcinoma Surgery 1997; 121(1): 58–63.
17. Samuel E Bledsoe, Adrienne E Oliver, Dennis G Delgado, Raleigh B Kent III. Concomitant Cholecystoduodenal Fistula and Cholecystocholedochal Fistula Due to Actinomyces The American Surgeon. Atlanta 2008; 74(2): 133.
Štítky
Adiktologie Alergologie a imunologie Angiologie Audiologie a foniatrie Biochemie Dermatologie Dětská gastroenterologie Dětská chirurgie Dětská kardiologie Dětská neurologie Dětská otorinolaryngologie Dětská psychiatrie Dětská revmatologie Diabetologie Farmacie Chirurgie cévní Algeziologie Dentální hygienistka
Článek vyšel v časopiseČasopis lékařů českých
Nejčtenější tento týden
- Jak a kdy u celiakie začíná reakce na lepek? Možnou odpověď poodkryla čerstvá kanadská studie
- Doc. Jitka Fricová: V USA nasazovali fentanyl poměrně nekriticky, v Česku je situace jiná
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Takrolimus v terapii atopické dermatitidy a analýza jeho nákladové efektivity ve srovnání s kortikosteroidní léčbou
- Sympozium věnované péči o pacienty s ALS jako odrazový můstek pro zlepšení kvality jejich života
-
Všechny články tohoto čísla
- Maligní melanom: standardy a inovace v diagnostice a terapii
- Beta-blokátory navozená bradykardie nemá kardioprotektivní účinek u hypertoniků
- Utváření cévního řečiště: přehled molekulárních mechanismů a možnosti terapeutického ovlivnění
- Kniha
- Mirizziho syndrom s cholecystoduodenální píštělí – vzácná komplikace cholecystolitiázy
- Význam sfingosinového fosfátu v imunitě
- Závislost imunitní odpovědi na pohlaví
- Bezkrevní medicína
- Léčba závislosti na kanabinoidech
- Dendritické buňky v imunitní odpovědi
- Dvacet let od založení první Obezitologické jednotky v Československu
- Bezpečnostní profil anti-TNF terapie u nespecifických zánětů střevních
- Imunitní odpověď na protichřipkovou vakcinaci u dětí s nespecifickými záněty střevními
- Cyklosporin a infliximab jako záchranná terapie u pacientů s ulcerózní kolitidou refrakterní na kortikosteroidní terapii.
- XXXIV. angiologické dny s mezinárodní účastí
- Spolek lékařů českých
- LAUREÁTI NOBELOVY CENY
- Časopis lékařů českých
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Mirizziho syndrom s cholecystoduodenální píštělí – vzácná komplikace cholecystolitiázy
- Bezkrevní medicína
- Maligní melanom: standardy a inovace v diagnostice a terapii
- Léčba závislosti na kanabinoidech
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



