-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Pneumotorax, který nebyl pneumotoraxem
Pneumothorax, which was not a pneumothorax
66 y.o. patient with end-stage chronic obstructive pulmonary disease was hospitalized in a standard ward, after abrupt onset of dyspnea a chest X-ray showed a pneumothorax. However, ultrasound examination before pleural drainage did not confirm pneumothorax and thus drainage was not performed. A computed tomography scan showed vanishing lung syndrome, explaining the X-ray finding. This case report points out vanishing lung syndrome and demonstrates complementarity of different imaging methods in diagnostic of pneumothorax in patient with complicated intrathoracic pathologies.
Keywords:
pneumothorax – ultrasound – computed tomography – chronic obstructive pulmonary disease – vanishing lung
Autoři: V. Matoušek 1,3; P. Zemanová 2; Z. Stach 1
Působiště autorů: Klinika anesteziologie, resuscitace a intenzivní medicíny, 1. lékařská fakulta Univerzity Karlovy, a Všeobecná fakultní nemocnice v Praze 1; I. klinika tuberkulózy a respiračních nemocí, 1. lékařská fakulta Univerzity Karlovy a Všeobecná fakultní nemocnice v Praze 2; Klinika anesteziologie, perioperační a intenzivní medicíny, Univerzita J. E. Purkyně v Ústí nad Labem, Masarykova nemocnice v Ústí nad Labem 3
Vyšlo v časopise: Anest. intenziv. Med., 32, 2021, č. 1, s. 48-51
Kategorie: Kazuistika
Souhrn
U 66leté pacientky s terminální chronickou obstrukční plicní chorobou hospitalizované na standardním oddělení byl po náhlé progresi dušnosti na skiagramu hrudníku zjištěn pneumotorax, při ultrazvukové kontrole před hrudní drenáží však nebyl pneumotorax nalezen a od drenáže bylo proto upuštěno. Byla zhotovena výpočetní tomografie hrudníku s nálezem syndromu mizející plíce, vysvětlující rentgenový obraz. Kazuistika upozorňuje na syndrom mizející plíce a ilustruje komple mentárnost různých zobrazovacích metod při diagnostice pneumotoraxu u pacientů s komplikovanými nitrohrudními nálezy.
Klíčová slova:
pneumotorax – ultrazvuk – výpočetní tomografie – chronická obstrukční plicní choroba – mizející plíce
Úvod
Pneumotorax (PNO) patří mezi časté komplikace jiných plicních chorob. V případě tzv. tenzního, typicky vzniklého při přetlakové ventilaci či dekompresi, se jedná o život ohrožující stav. Kromě klinických příznaků, které jsou nespecifické, se v diagnostice PNO užívá ultrazvuk, skiagram (RTG) hrudníku a výpočetní tomografie (CT). Výhody a nevýhody RTG a ultrazvuku shrnuje tabulka 1, CT je v zobrazení plic zlatým standardem. Ultrazvuk je výhodný pro svou rychlost v urgentních situacích, např. v péči o kriticky nemocné na umělé plicní ventilaci. Riziko rozvoje tenzního pneumotoraxu až s následkem oběhové zástavy je vyšší právě na přetlakové ventilaci. Podrobný rozbor ultrazvukového vyšetření hrudníku, normálních a patologických nálezů, jež jsou v článku použity, přesahuje rámec tohoto kazuistického příspěvku a nadto byl recentně publikován v českém periodiku [1].
Tab. 1. Výhody a nevýhody ultrazvuku a RTG v diagnostice pneumotoraxu 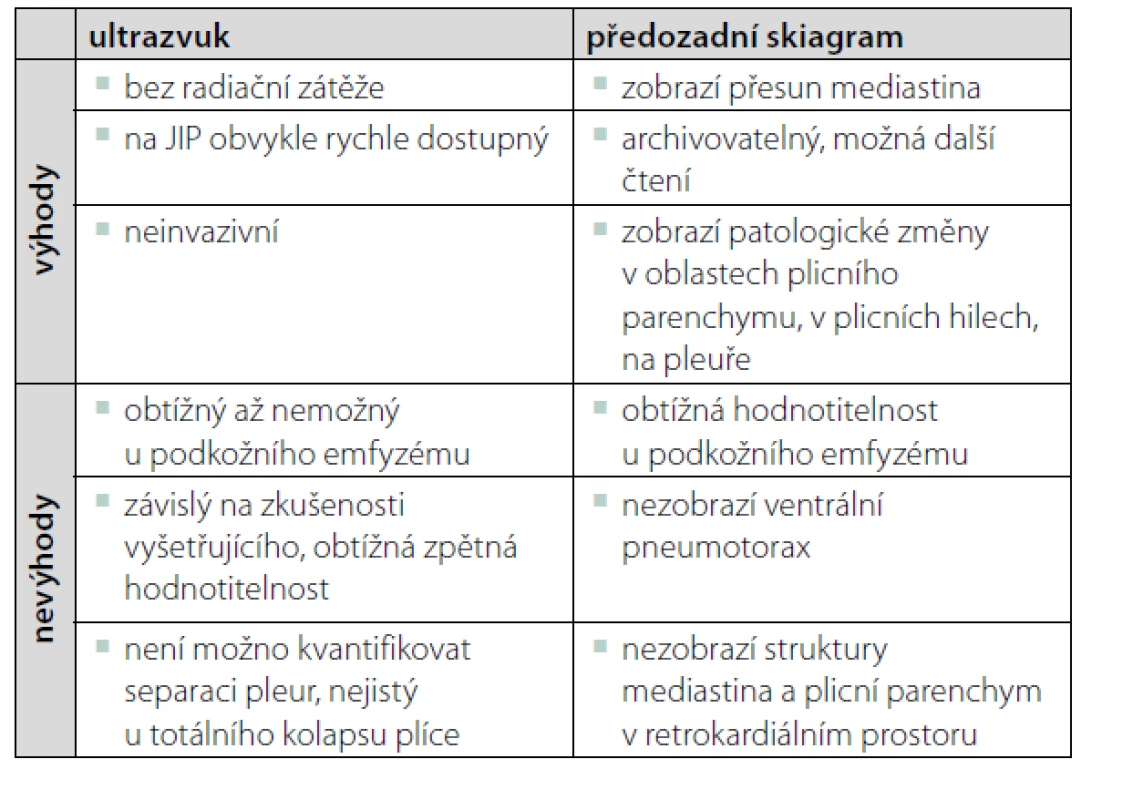
Popis vlastního případu
Pacientka, 66 let, byla letitá kuřačka (40 pack-years), 4 roky nekouřící, s diagnózou chronické obstrukční plicní nemoci (CHOPN) IV/D klinického stadia dle GOLD klasifikace, oxygenodependentní. Pacientka byla opakovaně hospitalizována ve Všeobecné fakultní nemocnici pro exacerbace CHOPN infekční i neinfekční etiologie. V předchozím roce se u ní opakovaně manifestovaly spontánní sekundární PNO vyžadující hrudní drenáže. Vzhledem k plicní kachexii pacientka nebyla vhodným kandidátem plicní transplantace.
Pacientka byla nyní přijata na standardní oddělení pro progresi dušnosti. Laboratorní ukazatele zánětu byly nízké, proto byla iniciálně léčena intenzifikací inhalační terapie a systémovými kortikosteroidy. Během hospitalizace došlo k dalšímu skokovému zhoršení dušnosti, RTG odhalil PNO vlevo (obrázek 1). Celkový stav pacientky se dále nezhoršoval, trvala oběhová stabilita. Před drenáží bylo provedeno ultrazvukové vyšetření hrudníku, které však detekovalo přítomnost plíce (pleurální sliding i B‑linie) bilaterálně. Vzhledem k anamnéze opakovaných hrudních drenáží a rozporu rentgenového a ultrazvukového nálezu bylo vyšetření provedeno opakovaně více lékaři, jednak sektorovou sondou, jednak lineární sondou přenosného ultrazvukového přístroje (AMI). Vyšetření bylo zprvu provedeno protokolárně v horním a dolním BLUE point, poté již v rozsahu celého hemitoraxu, tedy vždy v několika mezižebřích v medioklavikulární čáře, střední axilární čáře i vedle lopatky, protože byl zvažován i dorzální pneumotorax ve srůstech. Drenáž nebyla provedena, na kontrolním RTG přetrvával obraz PNO. Proto bylo zhotoveno CT vyšetření hrudníku, které PNO vyloučilo: horní lalok inkriminované levé plíce byl postižen tzv. syndromem mizející plíce (SMP) (obrázek 2). Z popisu CT: „Bez známek PNO. Vlevo horní plicní lalok se zcela vymizelou plicní kresbou do obrazu mizející plíce. Vlevo při interlobiu čočkovitá konsolidace parenchymu se zúženými bronchy – v.s. obraz atelektázy. Oboustranně zmnožení intersticia a interlobulárních sept, vpravo bazálně konsolidace parenchymu nepravidelného tvaru peribronchovaskulárně táhnoucí se až k plicnímu hilu, v okolí retraktivní fibrózní změny. Bronchy mají zesílenou stěnu. Oboustranně v plicním parenchymu několik uzlíků do 5 mm, nejasné etiologie. Tyto změny mohou být vyjádřeny v důsledku známé CHOPN.“
Obr. 1. Zadopřední skiagram hrudníku – v levém plicním poli je viditelná linie, od které do vrcholu a laterálně není patrná plicní kresba – obraz pneumotoraxu l. sin 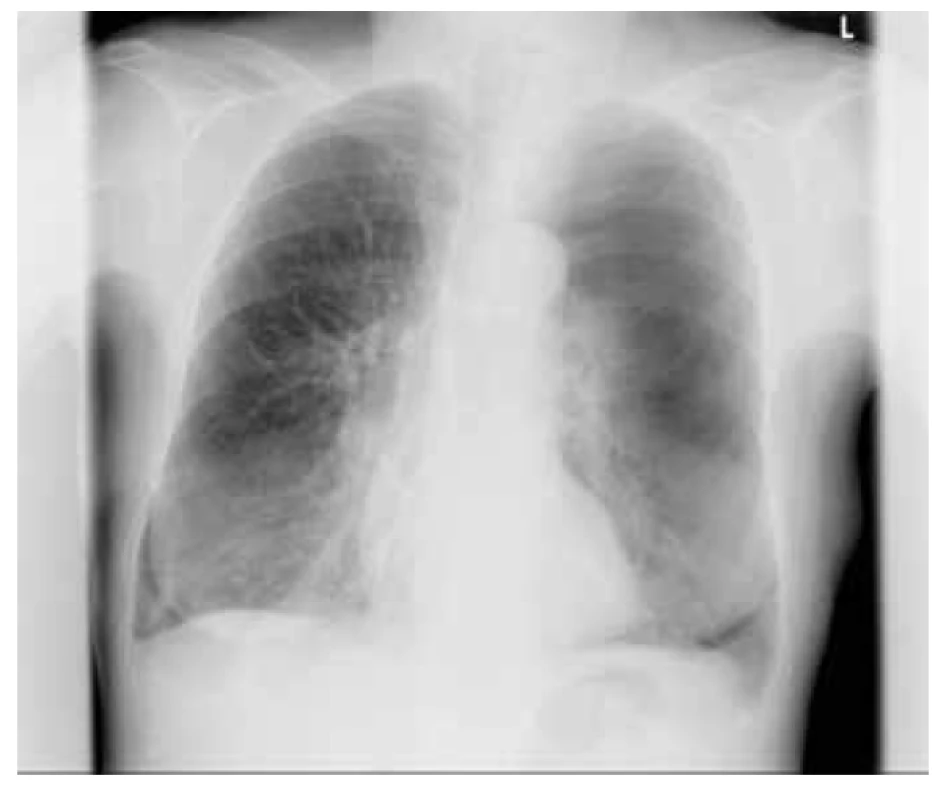
Obr. 2. CT hrudníku – řez v úrovni horních laloků ukazuje bilaterální postižení plicního parenchymu emfyzémem. V levé plíci je patrné vymizení struktur plicního parenchymu postihující 1/3 plicní plochy 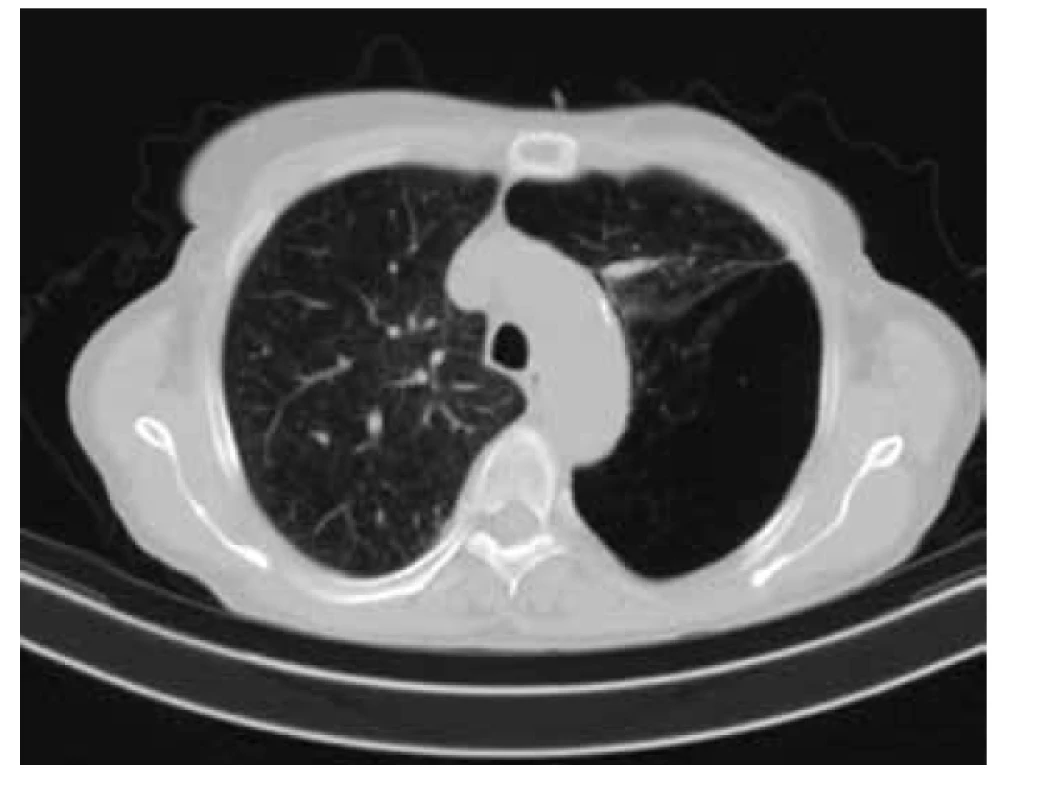
Od plánové drenáže bylo definitivně upuštěno, pacientka nebyla únosná endobronchiálnímu ani chirurgickému řešení, stav se posléze stabilizoval na konzervativní terapii.
Diskuze
Primárním záměrem článku je upozornit na existenci syndromu mizející plíce. V anglicky psané literatuře jsou ekvivalenty SMP jak „vanishing lung syndrome“, tak „giant bullous emphysema“. SMP je vzácný syndrom, definovaný jako úbytek funkčního plicního parenchymu za vzniku bul, které zabírají více než jednu třetinu postižené plíce. Predominantně jsou postiženy horní laloky, může se vyskytovat unilaterálně i bilaterálně [2]. Poprvé byl popsán již v roce 1937 [3].
Patofyziologickým podkladem syndromu mizející plíce u kuřáků je ztráta alveolárních sept podmiňující plicní emfyzém. Bulózní emfyzém je pak definován přítomností bul, tedy dutin naplněných vzduchem v plicním parenchymu o průměru větším než 1 cm. Buly jsou charakterizovány svým progresivním zvětšováním se ztrátou funkčního plicního parenchymu. Vyjma nikotinismu patří mezi rizikové faktory vývoje bulózního emfyzému deficit alfa 1 antitrypsinu, profesionální expozice, intravenózní užívání metadonu, methylfenidátu a systémová onemocnění pojivové tkáně typu Marfanova syndromu, Ehlersova‑Danlosova syndromu, granulomatózy s polyangiitidou a Sjögrenova syndromu [4].
Kazuistický popis SMP včetně přehledu publikovaných případů je součástí jedné z recentních prací [5], incidence publikována nebyla. Znalost tohoto syndromu je důležitá právě v diferenciální diagnostice PNO, kdy jehlovou dekompresí či hrudní drenáží vznikne bronchopleurální píštěl řešitelná již pouze chirurgicky. Obraz PNO při předozadním snímkování na RTG vzniká průmětem relativně normálně radiodenzní plíce a plíce bulózní, jejíž transparence je vyšší (obrázek 3). Mezi komplikace SMP patří PNO, infekce buly a útlak okolního plicního parenchymu a mediastina s oběhovou nestabilitou [2, 6]. Základem léčby SMP je zanechání kouření a zamezení expozice jiným inhalačním noxám. Z chirurgických řešení přichází v úvahu bulektomie, ať otevřená či torakoskopická, ve výjimečných případech transplantace plic. Alternativou chirurgie je transbronchiální výkon spočívající v implantaci endobronchiálních chlopní s následnou deflací buly [5, 6]. Kontraindikace k těmto řešením zahr nují významné komorbidity, špatně definované buly, cor pulmonale a těžkou hypoxemii [4].
Obr. 3. CT z obrázku 2, červeně zdůrazněna radiolucentní oblast, která při snímkování sagitálním paprskem imituje pneumotorax 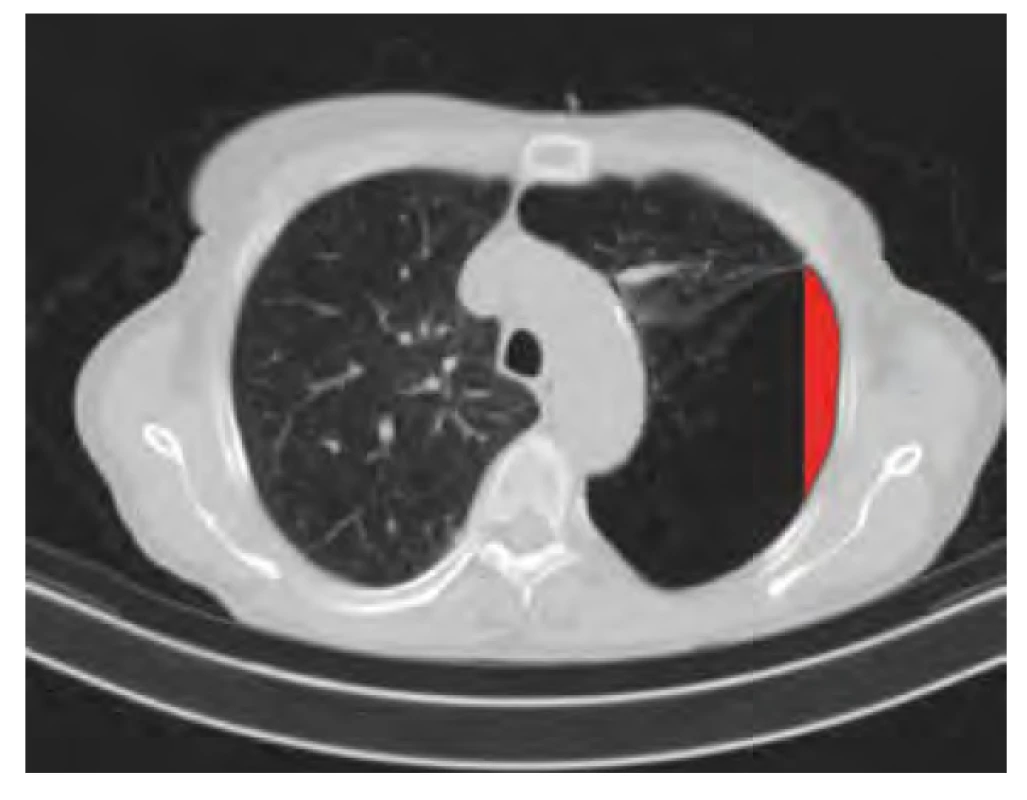
Druhým poučením z případu je význam sonografie hrudníku zhotovené u lůžka, která v prezentovaném případě pacientku uchránila zbytečné a potenciálně nebezpečné hrudní drenáže.
Sonografickým nálezem u PNO je jednak absence fenomenů dokazujících přítomnost plíce adhezující k hrudní stěně (pleurální sliding, plicní pulz a B‑linie) a zejména přítomnost lung point sign [7].
Pleurální sliding je typickým nálezem u přítomné plíce, je ultrazvukovým obrazem parietální a viscerální pleury klouzající po sobě. Hyperechogenní linie na spojnici spodních okrajů žeber bývá přirovnávána k řezání pilou. Přítomnost slidingu se 100% senzitivitou vylučuje PNO v místě, kde je přiložena ultrazvuková sonda [8].
Plicní pulz je rytmický obraz přenášené akce srdeční přes plicní tkáň. Má tedy tepovou frekvenci a je patrný zejména u méně vzdušné plíce. B linie jsou hyperechogenní čáry kolmé k pleurální linii jdoucí od ní navnitř hrudníku.
Lung point sign je definován jako místo, kde se v dechovém cyklu rytmicky objevuje a mizí sonografický obraz plíce (sliding a/nebo B‑linie) a je nahrazován sonografickým obrazem vzduchu v pleurální dutině, tedy absencí slidingu i B‑linií, tzv. bar‑code sign či stratosphere sign. Lung point sign svou pozicí na hrudní stěně umožňuje zhruba odhadnout rozsah PNO [7]. Při nálezu barcode sign ventrálně u ležícího pacienta je tedy třeba aktivně pátrat po lung point sign a tím nález předpokládaného pneumotoraxu ověřit. U úplného kolapsu plíce není lung point sign možno nalézt.
Dlužno dodat, že u SMP byl popsán i tzv. bleb point, tedy ultrazvukový nález mimikující lung point sign. Jedná se o nález na rozhraní normální plíce a buly, jeho morfologie se neliší od lung point sign [9]. Ultrazvukový obraz bleb point v B‑módu i M‑módu je na obrázku 4. V praxi je tak důležité při nálezu lung point sign/bleb point u pacienta s rizikem přítomnosti bul rozšířit ultrazvukové vyšetření na celý hrudník. Pokud ukáže přítomnost plíce v okolních oblastech, je indikována spíše další zobrazovací metoda než hrudní drenáž.
Obr. 4. Snímky z ultrazvukového přístroje zachycující bleb point, tedy plicní bulu obklopenou zdravou plicní tkání. Jedná se ilustrační obrázek od jiného pacienta.
V horní části obrázku vidíme zobrazení v B‑módu, žluté šipky ukazují vertikální artefakty dokazující přítomnost plíce, červená čára zdůrazňuje hranici mezi bulou vlevo a normální plicní tkání vpravo. Statický obrázek nezachytí pleurální sliding, který byl při vyšetření patrný napravo od červené čáry.
V dolní části obrázku je M‑mód zaznamenaný v linii červené čáry z horního obrázku, je jasně patrno rytmické střídání obrazu buly – stratosphere sign – s obrazem normální plicní tkáně – seashore sign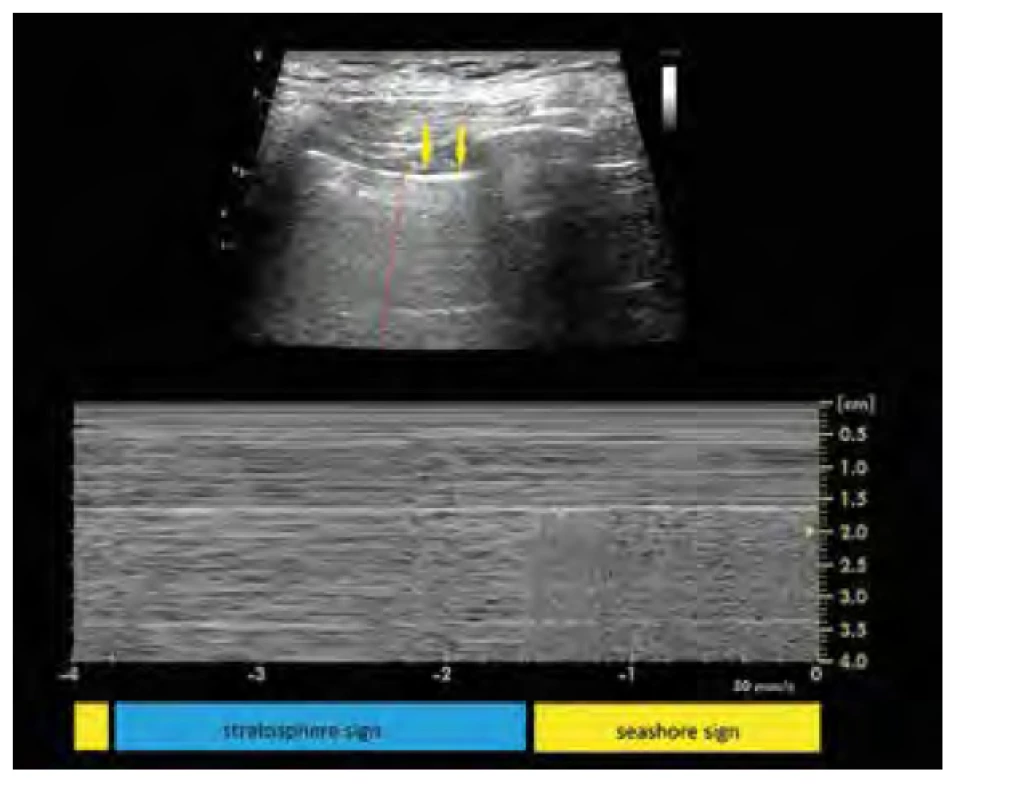
V prezentovaném případě nebyl ani jedním z vyšetřujících bleb point detekován. Možným vysvětlením je perzistující vrstvička plicní tkáně, ultrazvukově se jevící jako normální plíce, která bulu obklopovala.
Shrnutí a doporučení pro praxi
U pacientů s pokročilou CHOPN je třeba při RTG nálezu PNO diferenciálně diagnosticky uvažovat o syndromu mizející plíce, kdy není hrudní drenáž indikována.
Vhodným komplementárním vyšetřením k RTG je hrudní sonografie, její specificita je odvislá od zkušenosti operátora a komplexnosti plicního postižení vyšetřovaného.
Při pochybnostech či protichůdných nálezech na RTG a ultrazvuku je u klinicky stabilního pacienta namístě doplnit CT hrudníku jako zlatý standard.
PROHLÁŠENÍ AUTORŮ: Prohlášení o původnosti: Práce je původní a nebyla publikována ani není zaslána k recenznímu řízení do jiného média. Střet zájmů: Autoři prohlašují, že nemají střet zájmů v souvislosti s tématem práce. Podíl autorů: Všichni autoři rukopis četli, souhlasí s jeho zněním a zasláním do redakce časopisu Anesteziologie a intenzivní medicína. VM: text článku, PZ: pohled pneumologa, ZS: opravy článku: Financování: Žádné. Poděkování: Autorský kolektiv děkuje Radiodiagnostické klinice 1. LF UK a VFN za poskytnutí obrazové dokumentace a doc. MUDr. Ing. Lukáši Lambertovi, Ph.D., za pomoc se získáním snímků ve vysokém rozlišení. Souhlas pacienta s publikací: Pacientka před přípravou článku zemřela. Dcera pacientky vyjádřila s publikací kazuistiky ústní souhlas.
KORESPONDENČNÍ ADRESA AUTORA:
Článek přijat redakcí: 22. 10. 2019; Článek přijat k tisku: 21. 1. 2021
MUDr. Vojtěch Matoušek
Cit. zkr: Anest intenziv Med. 2021; 32(1): 48–51
Zdroje
1. Škulec R, Pařízek T, Pakostová B, Bílská M, Černý V. Kritické hodnocení ultrasonografické diagnostiky pneumotoraxu. Urgentní medicína 2020; 3 : 11–17.
2. Desai P, Steiner R. Images in COPD: Giant Bullous Emphysema. Chronic obstructive pulmonary diseases 2016; 3(3): 698–701. doi: 10.15326/jcopdf.3. 3. 2016.0154.
3. Burke RM. Vanishing lungs: a case report of bullous emphysema. Radiology 1937; 28(3): 367–371. doi: http://dx.doi.org/10.1148/28. 3. 367.
4. Im Y, Farooqi S, Mora A Jr. Vanishing lung syndrome. Proc (Bayl Univ Med Cent). 2016; 29(4): 399–401. doi: 10.1080/08998280.2016.11929486.
5. Ferreira Junior EG, Costa PA, Silveira L, Almeida L, Sylviini N, Loureiro BM. Giant bullous emphysema mistaken for traumatic pneumothorax. International journal of surgery case reports 2019; 56 : 50–54. doi: 10.1016/j.ijscr.2019. 02. 005.
6. Sharma N, Justaniah AM, Kanne JP, Gurney JW, Mohammed TL. Vanishing lung syndrome (giant bullous emphysema): CT findings in 7 patients and a literature review. J Thorac Imaging. 2009 Aug; 24(3): 227–230. doi: 10.1097/RTI.0b013e31819b9f2a. Review. Pub - Med PMID: 19704328.
7. Volpicelli G, Elbarbary M, Blaivas M, Lichtenstein DA, Mathis G, Kirkpatrick AW, et al. International evidence‑based recommendations for point‑of ‑ care lung ultrasound. Intensive Care Med 2012; 38 : 577. https://doi.org/10.1007/s00134-012-2513-4
8. Lichtenstein DA, Menu Y. A bedside ultrasound sign ruling out pneumothorax in the critically ill. Lung sliding. Chest, 1995 Nov; 108(5): 1345–1348. doi: 10.1378/chest.108. 5. 1345. PMID: 7587439
9. Gelabert C, Nelson M. Bleb point: mimicker of pneumothorax in bullous lung disease. West J Emerg Med. 2015; 16(3): 447–449. doi: 10.5811/westjem.2015. 3. 24809
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek Perorální dexmedetomidin?
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2021 Číslo 1- Bezpečnostní profil metamizolu – systematický přehled
- Aktuální pohled na využití myorelaxancií a jejich antidot v moderní anesteziologii a intenzivní medicíně
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Neodolpasse účinně snižuje pooperační bolest
- Neodolpasse jako ideální volba tam, kde je bolest provázena spasmem kosterního svalstva
-
Všechny články tohoto čísla
- Mezinárodní konsenzuální doporučení k postintenzívnímu syndromu
-
Point of care vyšetření krevní srážlivosti –
současné možnosti - Gabapentinoidy v perioperačním období
- Ketamin – nezávislost disociativní a analgetické působnosti
- Perorální dexmedetomidin?
- Vzdělávání mladých lékařů v době COVIDu
- Sto devadesát let od objevu chloroformu – historie inhalačních anestetik. Část 1
- Peroperační maligní hypertermie – bude vhodný předoperační genetický skríning?
- Fasciální prostory dolních končetin ve vztahu k regionální anestezii
- Raritná komplikácia zavedenia centrálneho venózneho katétra
- Pneumotorax, který nebyl pneumotoraxem
- Posttraumatická stresová porucha – až znepokojivý postintezivní výskyt
- Předejde umělá inteligence peroperační hypotenzi?
- Shaken adult syndrom nebo neurologická komplikace epidurální anestezie?
-
Biochemické vyšetření moči v intenzivní péči –
naučme se ho používat častěji - Mimotělní eliminace CO2 u pacientů v intenzivní péči – konsenzus evropského kulatého stolu
- Doporučení pro anestezii a sedaci u kojících žen
-
Stanovisko výboru ČSARIM 14/2021
Aktuální stav dostupnosti a poskytování intenzivní péče v rámci pandemie onemocnění COVID-19 -
MEZIOBOROVÉ STANOVISKO (evidenční číslo ČSARIM: 15/2021)
K POUŽITÍ BAMLANIVIMABU U PACIENTŮ S COVID-19 - Zajímavosti, tipy a triky, informace z jiných oborů
-
Přetlaková aplikace kyslíku pomocí Venturiho trysky Corovalve vyrobené na 3D tiskárně
Jednoduchá a levná metoda použitelná v nouzových podmínkách v masovém měřítku
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Doporučení pro anestezii a sedaci u kojících žen
-
Point of care vyšetření krevní srážlivosti –
současné možnosti - Ketamin – nezávislost disociativní a analgetické působnosti
- Fasciální prostory dolních končetin ve vztahu k regionální anestezii
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



