-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Fasciální prostory na krku pro regionální anestezii
The neck fascia plane for regional anesthesiology
The paper is a continuation of the cycle of articles about the importance of structures the fascia planes for regional anesthesia. This article builds on the general part and deals with fascia planes and spaces in the neck area. The main neural vascular bundle passes between the surface and the deep fascia of the head towards the fuselage. Detailed knowledge of the fascial spaces makes it easy to understand the distribution of local anesthetics and minimizes the possible complications of unwanted Central blockades, vegetative and motor nerves.
Keywords:
regional anaesthesia – ultrasound – fascia
Autoři: D. Nalos
Působiště autorů: Klinika anesteziologie, perioperační a intenzivní medicíny, Univerzita J. E. Purkyně a Masarykova nemocnice v Ústí nad Labem
Vyšlo v časopise: Anest. intenziv. Med., 30, 2019, č. 3-4, s. 137-144
Kategorie: Regionální anestezie - speciální článek
Souhrn
Článek je pokračováním cyklu o významu fascií pro regionální anestezii. Tato kapitola se zabývá fasciálními prostory na krku. Hlavní nervově-cévní svazek běží mezi hlubokou a povrchní fascií směrem na trup, horní a horní končetinu. Pod hlubokou krční fascií se nachází oddělené fasciální prostory, ve kterých probíhají nervové plexy. Detailní znalost fasciálních prostor usnadňuje pochopení distribuce lokálního anestetika a minimalizuje nechtěné blokády centrálního, vegetativního a motorického nervstva.
Klíčová slova:
fascie – ultrazvuk – regionální anestezie
ÚVOD
Krk si můžeme s určitou dávkou fantazie představit jako spojovací chodbu mezi centrem a periferními částmi těla. Oběma směry zde probíhají cévy dopravující živiny a nervy přenášející informace. Některé periferní nervové struktury mají své cílové orgány na krku, jiné pokračují distálně. Krkem prochází orální část trávicího a dýchacího ústrojí a jejich obslužné hladké svalstvo. Motorické nervy z krční oblasti inervují příčně pruhovanou svalovinu zajišťující hybnost hlavy, krku a horních končetin.
Náš pohled v této kapitole bude zaměřen na průběh nervů mezi dominantními krčními fasciemi a mezi fasciemi oddělující jednotlivé svalové skupiny. Dopustíme se zjednodušeného, netradičního pohledu na krční prostory, který bude odrážet nefyziologickou situaci vzniklou aplikací roztoku lokálního anestetika (LA) do konkrétních krčních fasciálních prostorů. Náš pohled neodpovídá plně popisným anatomickým zvyklostem, ale může usnadnit představu o fungování lokálního anestetika podaného do určité oblasti krku [1].
NERVOVĚ-CÉVNÍ KORIDOR
Pro účely tohoto textu, ve kterém se budeme věnovat zejména blokádám v krční oblasti, se topografická anatomie fasciálních prostorů na krku dá rozdělit na proximální a distální část. V proximální oblasti narazíme na inervační oblast hlavových nervů smíšeného postranního systému a prvních tří krčních nervů. V distální oblasti nalezneme nervové zásobení pro horní končetinu, bránici a pro svalstvo funkčně spojené s pohyby horní končetiny (C4–Th2). Čtvrtý krční nerv můžeme považovat zhruba za rozhraní obou oblastí. Hlavní nervově-cévní koridor probíhá v hloubce krku mezi povrchní a hlubokou krční fascií.
V infratemporální oblasti ústí do nitra lby karotická tepna a z báze lební vychází vnitřní jugulární žíla a postranní smíšený systém. Informační dálnice, složená z velkých cév a nervů postranního smíšeného systému, prochází infratemporálním prostorem a přechází distálně do vlastního krčního prostoru a pokračuje na hrudník a horní končetiny.
Do nervových pletení postranního smíšeného systému se postupně z paravertebrálního prostoru připojují cervikální nervy. Na inervaci krčních struktur se tak podílí postranní smíšený systém n. IX–XII a krční nervy C1–7. Společnou charakteristikou krčních nervů je vytváření četných spojek až pletení.
Nervově-cévní koridor opouští jako první, směrem laterodorzálním, motorický nerv, nervus accesorius. Pod mastoidním výběžkem se dostává mezi m. sternocleidomastoideus (SCM) a trapézový sval (TR), postupně přibírá motorické větve z předních kmenů C1–3 (ansa cervicalis superficialis) a sestupuje zavzat ve fasciálním prostoru mezi svaly SCM a TR, kterým poskytuje motorickou inervaci.
Na opačnou stranu, se v suprahyoidním prostoru vydávají směrem ventrálním nervus hypoglosus a n. glosopharyngeus. Inervují polykací svaly a svaly laryngu. Motoricky inervují všechny intraglosální a extraglosální svaly (kromě m. palatoglossus) [2].
Infrahyoidně pokračuje nervově-cévní svazek distálním směrem. Je tvořen společnou karotidou, jugulární žilou a n. vagus. Motorická část vagu n. reccurens inervuje hlasivky a jeho blokáda může způsobit chrapot a dyspnoi [3]. Nervově-cévní svazek mívá vlastní jemný fasciální obal částečně prostupný pro běžné koncentrace LA.
Sympatický řetězec z eferentních vláken je síťovitě rozložen okolo cév a pokračuje paravertebrálně do hrudníku. V krční oblasti nalezneme ganglia a tenká vlákna sympatické krční pleteně. Aferentní vlákna sympatického systému vlákna probíhají cestou somatických nervů. Glomus caroticum poskytuje informace cestou tenké spojky do n. hypoglossus (n. Henri). Sympatická pleteň nemívá speciální fasciální obal a tenké nervy jsou velmi citlivé na běžné koncentrace LA.
KRČNÍ NERVOVÉ PLETENĚ
Postranní smíšený systém a krční nervy mají tendenci vytvářet spojky a nervové pleteně.
Ansa cervicalis superficialis – motorické větve z předních kořenů míšních se spojují s nervy postranního nervového systému (XI.), aby společně inervovaly m. sternocleidomastoideus (SCM) a m. trapezius. Cervikální motorické nervy ansa cervicalis superior procházejí jednotlivými úpony svalů laterodorzálně, a tím míjí hlubokou krční fascii.
Ansa cervicalis profunda je tvořena částí XII. nervu (n. hypoglossus), který se spojí s radix inferior ansae cervicalis (z nervů C2 a C3), a tak vzniká ansa cervicalis profunda. Inervuje infrahyoidní svaly. Motorické větve pro svaly v laryngu a faryngu probíhají ventrálně, komunikují s nervy postranního smíšeného systému a přední hlubokou viscerální fascií perforují podél svalových snopců. Z n. hypoglossus odbočuje také radix superior ansae cervicalis, odděluje se v místě křížení s a. carotis interna, přijímá vlákna z C1 a C2 a inervuje horní bříško m. omohyoideus.
Cervikální plexus je tvořený senzitivními nervy z předních větví C1–4. Je to nejčastější cíl regionální anestezie pro znecitlivění v oblasti krku. Nervy senzitivního cervikálního plexu probíhají mezi hlubokou a povrchní fascií m. levator scapulae (LS) a SCM dorzolaterálně a v punctum nervosum se dostávají do podkoží (obr. 1). Nervy brachiálního plexu a n. phrenicus zůstávají pod hlubokou fascií mezi skalenickými svaly a míří pod klíční kost. N. vagus pokračuje s a. carotis v nervově-cévním fasciálním obalu směrem do hrudníku.
Obr. 1. Ultrazvukový obraz cervikálního plexu 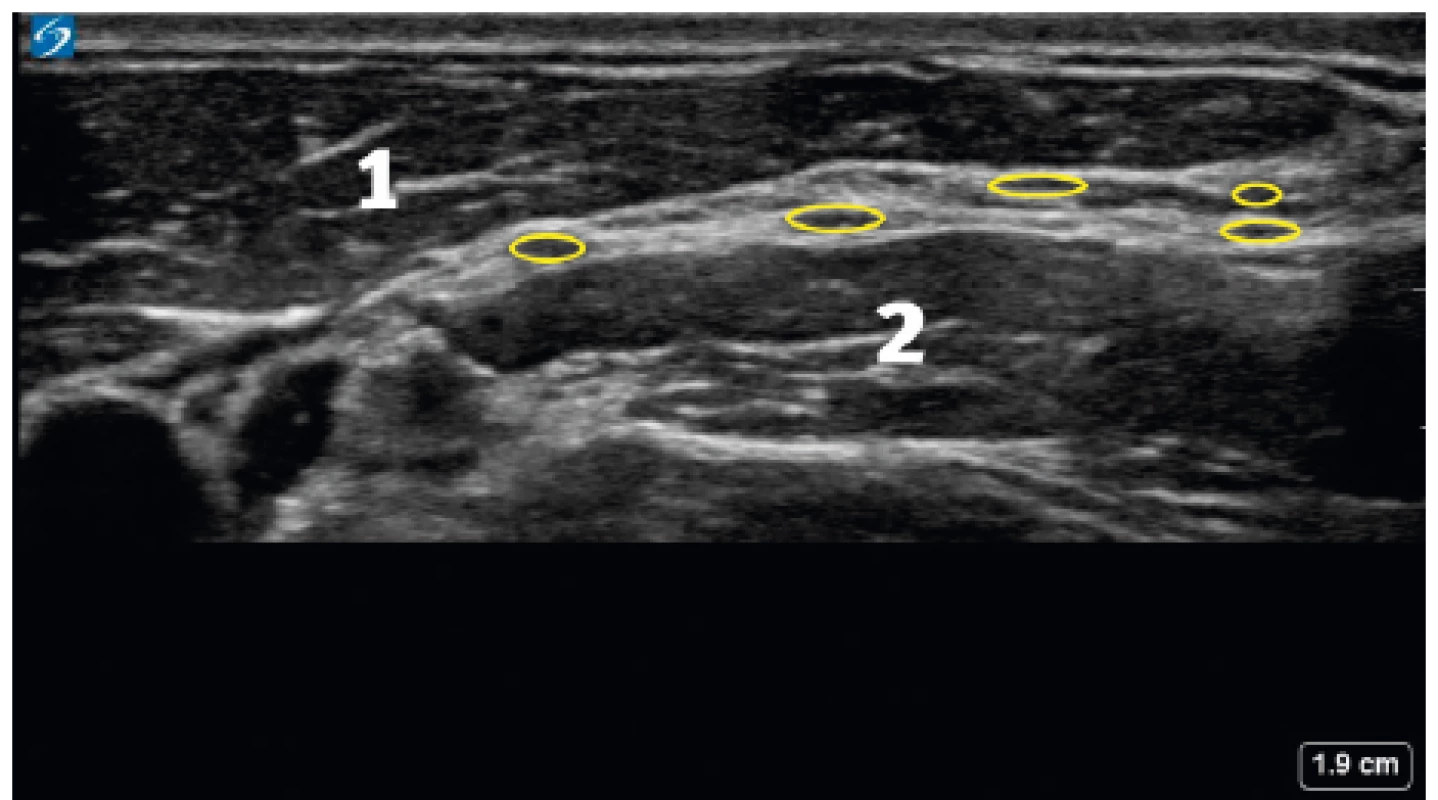
1 – m. sternocleidomastoideus, 2 – levator scapulae Také zadní cervikální kmeny C1–3 mají mezi sebou nekonstantní spojky (Cruveilhierův plexus) [4].
EMBRYOLOGIE A FASCIE NA KRKU
Pro lepší porozumění zákonitostem blokád v oblasti krku budeme nyní věnovat pozornost krčním fasciím, které vytvářejí prostory a hranice pro šíření anestetika. Společnou anatomickou charakteristikou krčních fascií je jejich vertikální průběh (obr. 2 a 3). Pro zjednodušení si představme válce různého průměru, které jsou do sebe vložené. Tekutina aplikovaná mezi válce se bude šířit jednak cirkulárně, jednak vertikálně mezi stěnami válce. Vertikální průběh krčních fascií umožňuje kraniokaudální šíření tekutin, ale jen v daném fasciálním prostoru. Fasciální prostory jsou obvykle několikanásobně větší než množství aplikovaného anestetika. S ohledem na fyzikální vlastnosti bude mít na šíření větší vliv váha tekutiny a elasticita okolních struktur, než vzlínání tekutiny a vyrovnávání koncentračních gradientů účinné látky na membránách.
Obr. 2. Tekutinová náplň prostoru mezi hlubokou a povrchní krční fascií (20 ml) 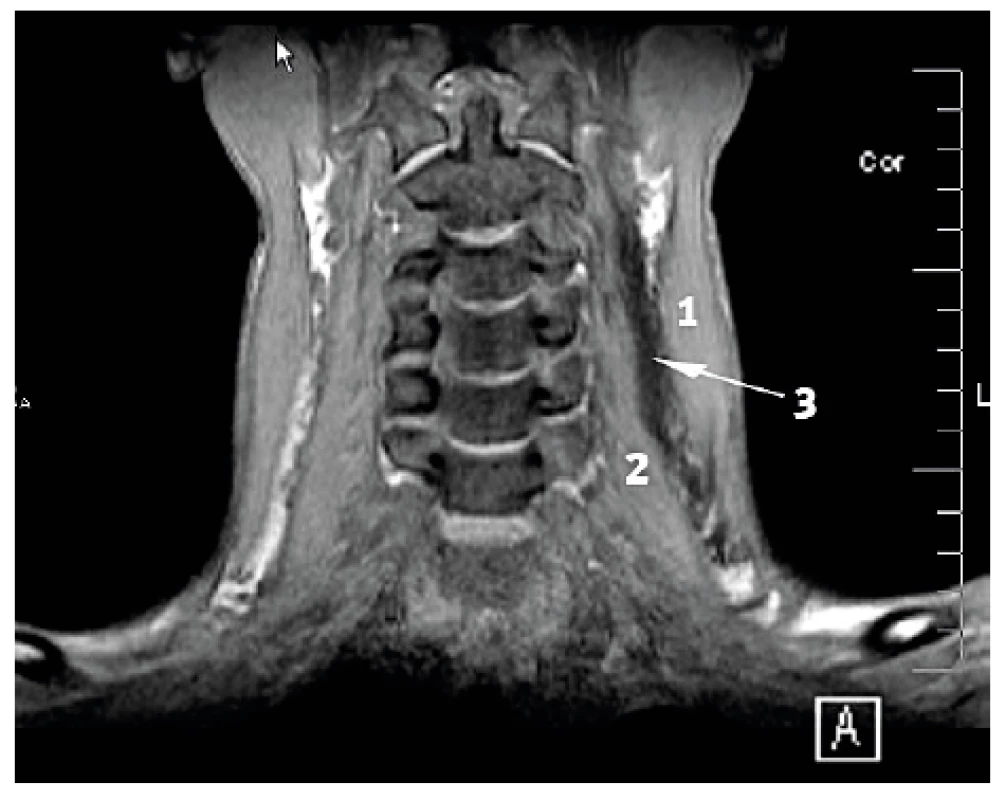
1 – m. sternocleidomastoideus, 2 – náplň prostoru, 3 – m. levator scapulae Obr. 3. Tekutinová náplň prostoru mezi m. levator scapulae a skupinou erektorů 
Anatomické a funkční propojení jednotlivých fasciálních prostor plynule přechází do distální části krku, na hrudník a horní končetinu. Proto se v této kapitole zmíníme okrajově o fasciálních prostorách i ve střední oblasti krku a naznačíme jejich pokračování do hrudníku a do axilární oblasti. Vlastním fasciálním prostorům brachiálního plexu se budeme detailně věnovat v následující kapitole.
V embryonálním vývoji se tvoří svaly krku ze dvou typů svalstva epaxiálního a hypaxiálního (obr. 4). Epaxialní svalstvo je zásobeno ze zadních míšních kořenů, kdežto hypaxiální je svázáno s nervy z předních kořenů míšních. Oddělený embryonální vývoj epaxiálního a hypaxiálního svalstva doprovázený vývojem nervového zásobování nám dovolí uvažovat zvlášť o ventrální části a zvlášť o dorzální části svalstva a inervace krku. V oblasti obratlů tvoří hranici mezi předními a zadními prostory zadní části příčných výběžků. V povrchní vrstvě hypaxiální svalstvo vycestovalo okolo celého krku a je obaleno povrchovou fascií.
Obr. 4. Schematické znázornění vývoje svalstva (upraveno podle Sadler TW. Langmanova lékařská embryologie. Praha: Grada Publishing, 2011) 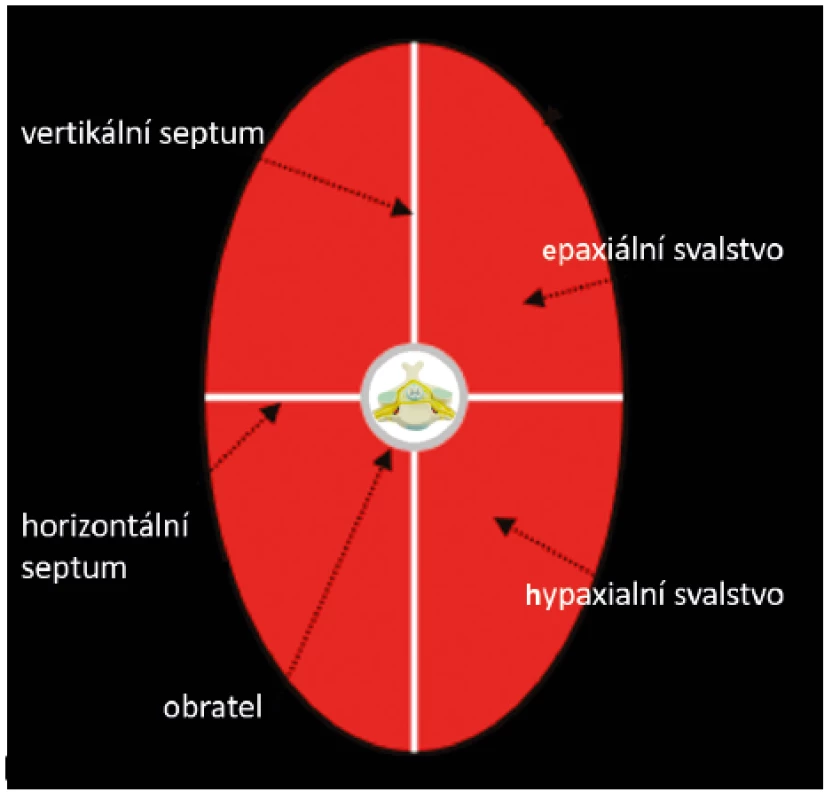
Možnost volného šíření tekutin mezi epaxiálním a hypaxiálním prostorem lze pokládat za velmi omezenou.
Jak se dostávají nervy po výstupu z míchy a paravertebrálního prostoru do fasciálních struktur? Svaly, které mají počátky na obratlových tělech a obratlových výběžcích, se sbíhají do kompaktního svalu postupně. Mezi jednotlivými etážemi svalů je prostor, kudy prostupují nervy vně svalových uskupení (obr. 5 a 6).
Obr. 5. Počátky vertebrálních svalů. Sekvestrované počátky svalstva na obratlových tělech a výběžcích umožňující průběh nervů do patřičných fasciálních prostorů (publikováno s laskavým svolením vydavatelství Grada Publishing). 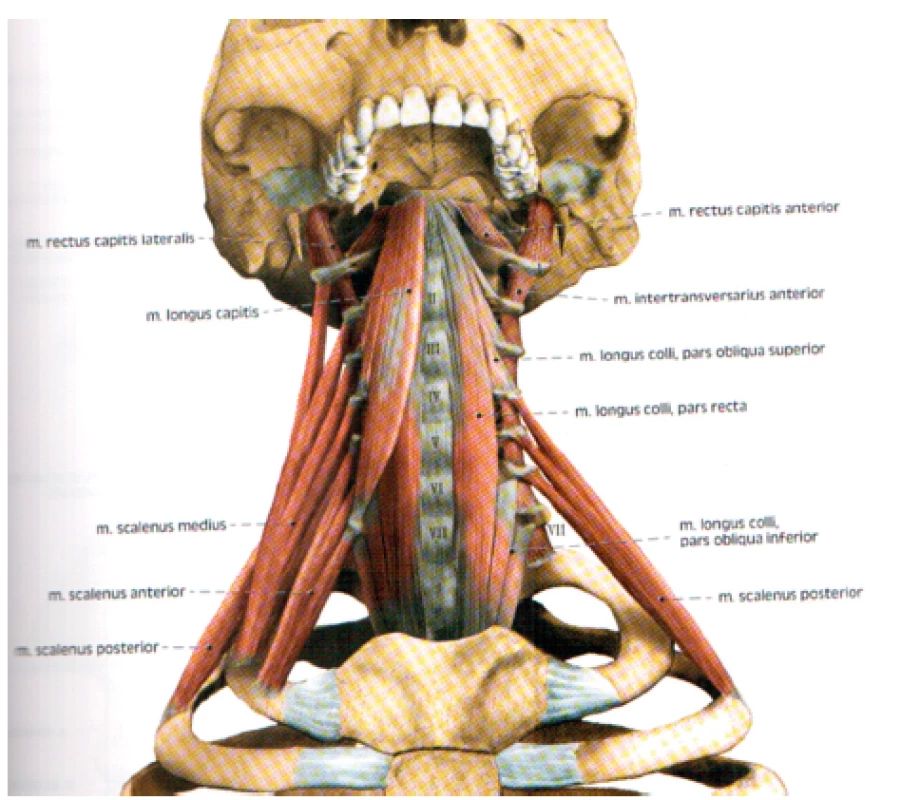
Obr. 6. Rekonstrukce tekutinové náplně prostoru mezi m. levator scapulae a skupinou erektorů. Na 3D rekonstrukci otisku svalů je patrná stavba jednotlivých svalových snopců. 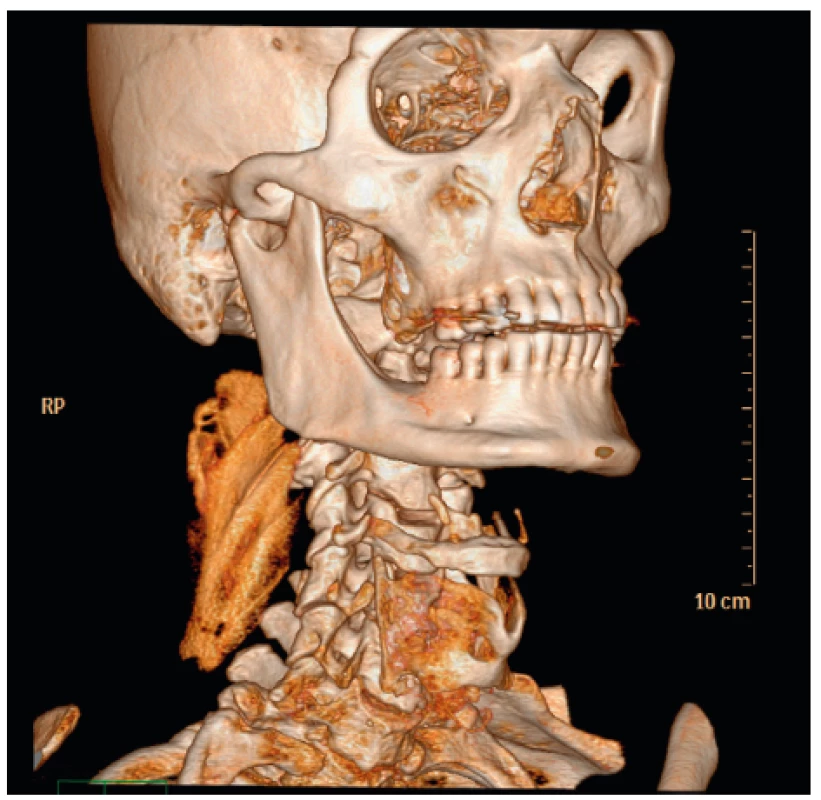
SVALOVÉ A FASCIÁLNÍ VRSTVY
První vrstvu tvoří kožní sval m. platysma, je velmi tenký plochý umístěný v podkoží krku. Vznikl z materiálu mimického svalstva z 2. embryonálního žaberního oblouku. Je inervován VII. hlavovým nervem.
Povrchní vrstva svalů a fascii má hypaxiální původ. Pokud pomineme m. platysma, tak zevní partie krku je pokryta cirkulární fascií, která obepíná celý krk a vytváří povrchní fasciální vrstvu v zadních i předních partiích krku. Okolo svalů SCM a m. trapezius vytváří fascie obal pro obě strany svalu (obr. 7 a 8). Inervaci zajišťuje n. accesorius a ansa cervicalis superficialis.
Obr. 7. Schematický řez horní částí krku 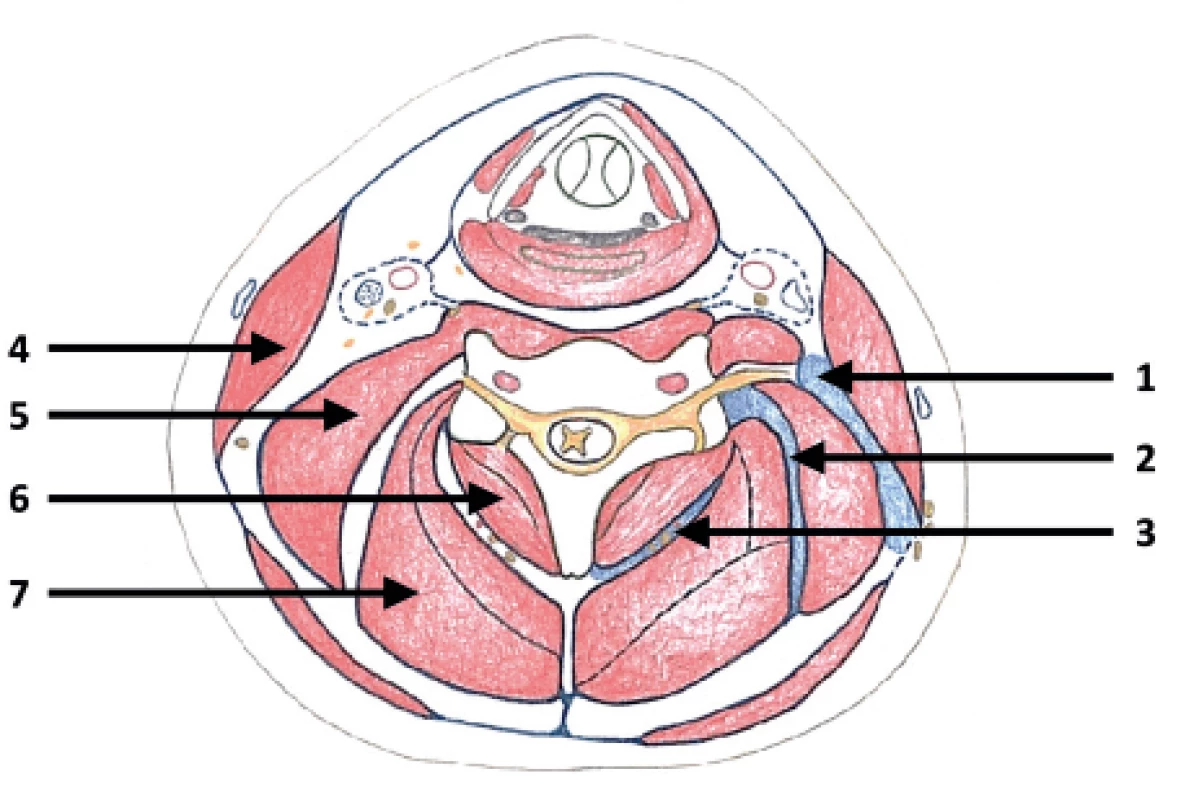
1 – fasciální prostor mezi povrchní a hlubokou krční fascii, 2 – fasciální prostor mezi střední vrstvou hypaxiálních svalů a epaxiálními sval, 3 – fasciální prostor mezi suboccipitálními svaly a mm. erectores, 4 – m. sternocleidomastoideus, 5 – levator scapulae, 6 – m. obliquus capitis inferior, 7 – mm. erectores Obr. 8. Schematický řez střední částí krku 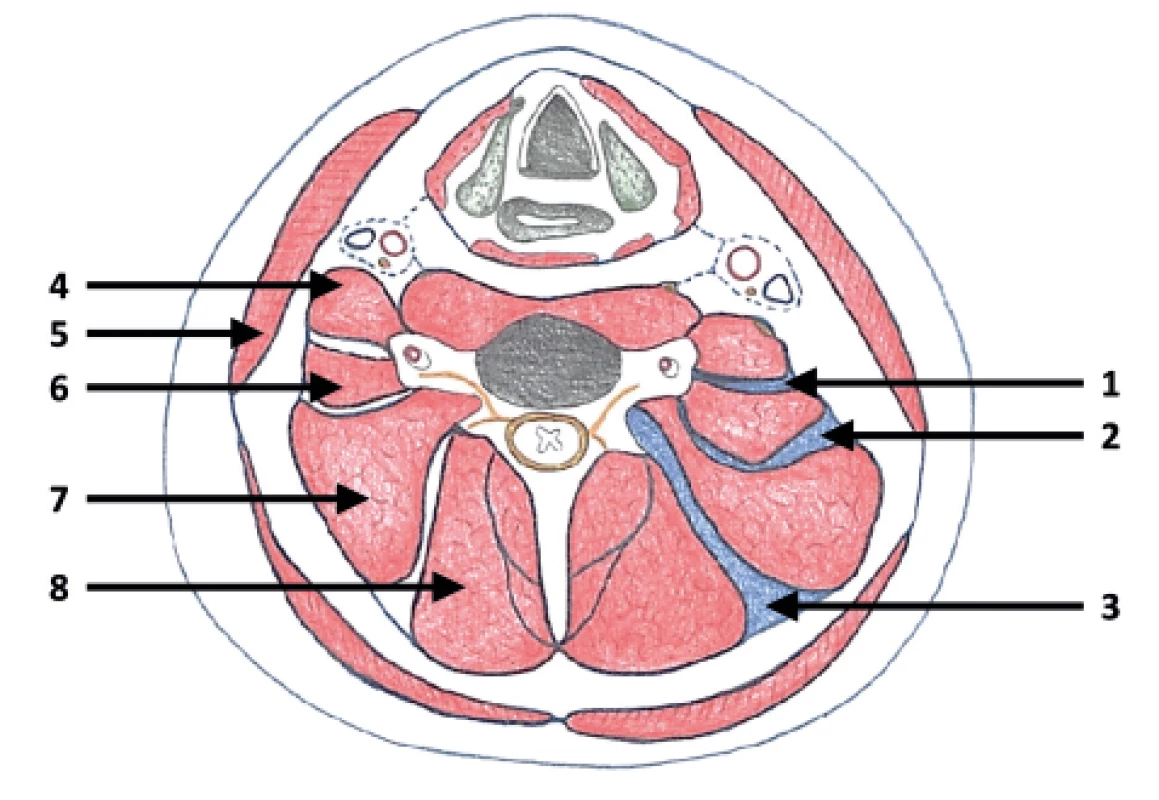
1 – interscalenický prostor, 2 – prostor mezi skupinou skalenů a levatorem scapulae, 3 – prostor mezi levatorem scapulae a skupinou mm. erectores (hranice mezi hlubokými hypaxálními a epaximálními svaly), 4 – m. scalenus anterior, 5 – m. sternocleidomastoideus, 6 – m. scalenus medius, 7 – levator scapulae, 8 – skupina mm. erectores Hluboká fasciální vrstva – ve fasciálním prostoru mezi hlubokou a povrchní fascií probíhá nervově-cévní spojení mezi hlavou a zbytkem těla. Hluboká fascie má dvě samostatné části, přední viscerální a zadní svalovou (obr. 7).
Horní část hluboké přední fascie začíná na basi lební, kryje klenbu ústní, hrtan a hltan a jejich svalstvo, zevně kryje svaly upínající se na jazylku a pokračuje podél svalstva dýchací trubice a jícnu do mediastina. Mezi zadní částí přední hluboké viscerální fascie a přední částí zadní hluboké fascie vzniká prostor, kudy se z ústní dutiny a dalších okolních struktur mohou hnisavé procesy šířit do mediastina.
Zadní část krční fascie kryje svaly s úponem na obratlových tělech a pokrývá oblast svalů, které se upínají na krční obratle. Přední část hluboké zadní fascie kryje svaly umístěné před obratlovými těly. Hluboké svaly krční, mm. prevertebrales, se nacházejí vpředu na páteři a mezi těly a příčnými výběžky obratlů. Patří sem m. longus capitis a m. longus colli. Jejich funkcí je uklánět a natáčet krční páteř a tím i hlavu. Tyto svaly jsou motoricky inervovány z ventrálních (předních) větví krčních míšních nervů (C1–8). Na povrchu této části fascie jsou umístěna sympatická ganglia. Jednotlivé části hluboké krční fascie však mají odlišný původ a vývoj. Pod zevně jednolitou fascií existují směrem dovnitř oddělené prostory „fasciální lakuny“ (obr. 7 a 8). Tekutina, v objemu běžném pro provedení RA, aplikovaná pod hlubokou fascii do těchto jednotlivých fasciálních lakun se zde udržuje a nemá tendence se šířit do okolních fasciálních prostor.
Směrem laterálním přechází hluboká krční fascie na přední a střední skalenický sval. Mezi skalenickými svaly je prostor, kudy běží brachiální plexus (obr. 8). Skalenická fascie vytváří uzavřený prostor jehlanovitého tvaru, mediálně otevřený do paravertebrálního prostoru a kaudálně do pohrudničních a brachiálních fascií. N. phrenicus probíhá před předním skalenickým svalem, ale pod skalenickou fascií. To je důvodem jeho snadné blokády při náplni interskalenického prostoru. Pro vztah cervikálního a brachiálního plexu je podstatné, že mimo paravertebrální prostor jsou nervy cervikálního a brachiálního plexu oddělené (obr. 9).
Obr. 9. Kraniální část interskalenického prostoru 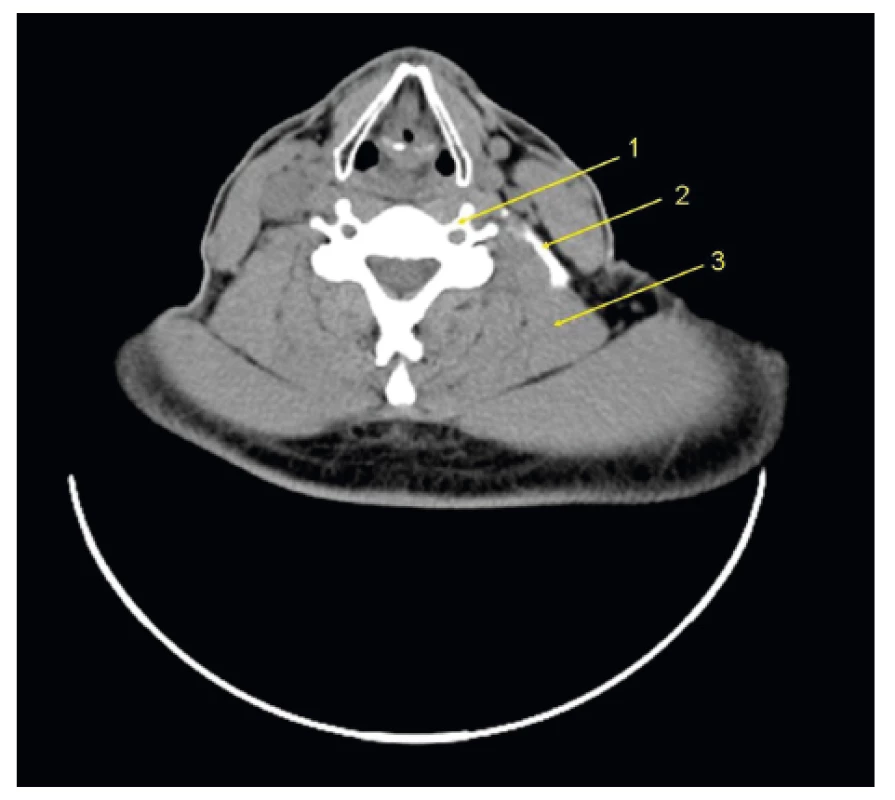
1 – krční obratel, 2. náplň interskalenického prostoru, 3. m. levator scapulae. Je zřejmé oddělení interskalenického a interfasciálního prostoru. V laterální části krku hluboká fascie pokrývá m. levator scapulae (LS) a vrací se k příčným obratlovým výběžkům, a uzavírá tak část hluboké fascie vázané na hypaxiální svalstvo.
Mezi fascií LS a fascií spinálních erektorů je fasciální prostor, kterým probíhá n. scapularis dorsalis (proximální motorický nerv brachiálního plexu) (obr. 10).
Obr. 10. 3D rekonstrukce tekutinové náplně prostoru mezi m. levator scapulae a skupinou erektorů 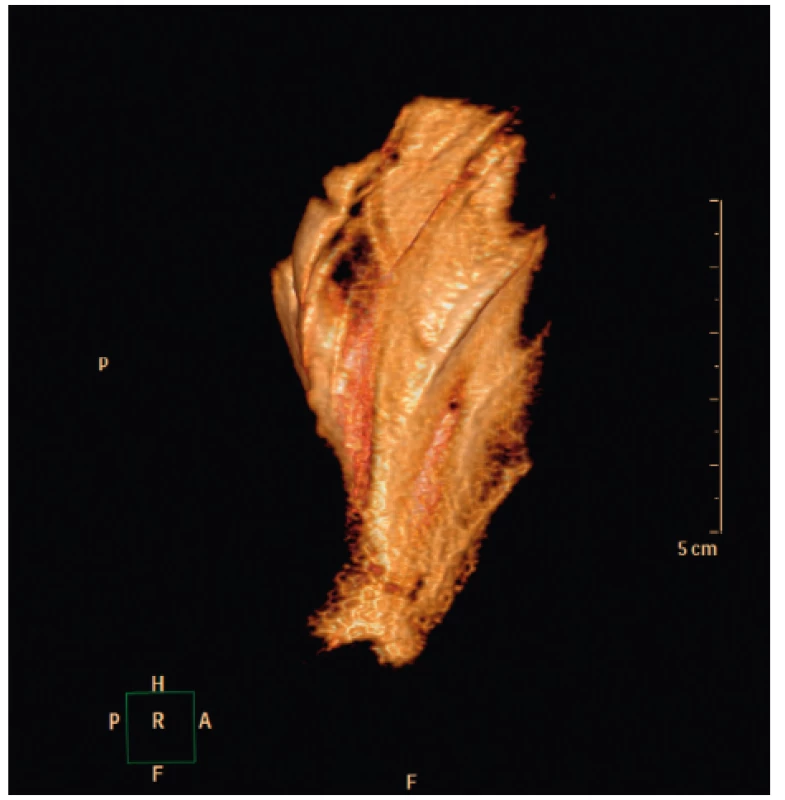
SVALOVÉ VRSTVY A PROSTORY ZADNÍ ČÁSTI KRKU
Nejpovrchněji leží sval trapézový, hypaxiálního původu, obalen z obou stran povrchovou fascií (obr. 7).
Střední svalovou skupinu tvoří skupina krčních erektorů páteře (m. splenius, m. longissimus, m. semispinalis). Počátky a úpony skupiny erektorů jsou rozprostřeny dorzálně mezi zadními částmi obratlových těl, dorzálními i příčnými výběžky obratlů a žebry po celé délce krku a trupu až po sakrální kost. Jsou tvořeny převážně drobnými svalovými snopci, mezi kterými se poměrně snadno šíří aplikovaná tekutina. Společné fasciální prostory erektorů jsou otevřené a dobře průchodné.
Mezi okcipitální částí lebky a prvními obratli leží další vrstva epaxiálních hlubokých šíjových svalů: m. rectus capitis posterior major, m. rectus capitis posterior minor, m. obliquus capitis superior, m. obliquus capitis inferior (OCI) (obr. 11). Tyto svaly obsahují velké množství proprioreceptorů, mají vlastní fasciální obal, na který naléhá fasciální obal skupiny erektorů.
Obr. 11. Subokcipitální svaly (publikováno s laskavým svolením vydavatelství Grada) 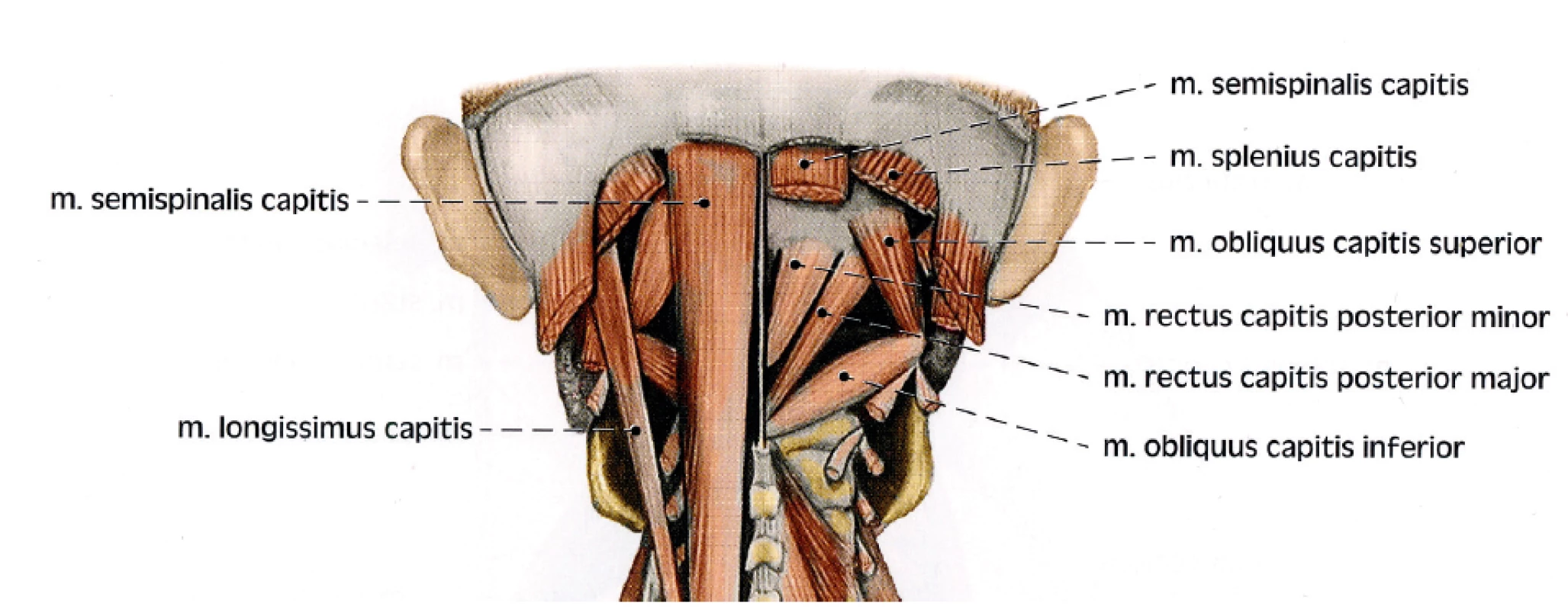
RAMI DORSALES KRČNÍCH NERVŮ
Subokcipitální prostor je nervově zásoben zadními větvemi prvních tří okcipitálních nervů. Ramus dorsalis prvního krčního nervu (n. subocciptalis) probíhá nad zadním obloukem atlasu podél vertebrální tepny. Proniká do subokcipitálního trianglu a zásobuje motoricky subokcipitální svaly: m rectus capitis posterior major a m. obliquus superior a inferior, poskytuje také inervaci pro m. rectus capitis posterior minor a další větvička zásobuje svaly ze skupiny erektorů. Na inervaci m. obliqus capitis posterior se podílí ramus dorsalis prvního krčního nervu se zadní větví druhého krčního nervu. Příležitostně jsou součástí prvního nervu kožní senzitivní větvičky, které komunikují s velkým i malým okcipitálním nervem. Velmi často vytvářejí rami dorsales intraneurální spojení nazývané podle svého objevitele Cruveilhier plexus. Intraneurální spojení se našlo u 86,7 % zkoumaných preparátů. Tato variabilita je příčinou občasného selhání léčby neuralgie a denervačních procedur v této lokalitě.
Ramus dorsalis druhého krčního nervu je výrazně silnější než přední a je nejsilnější ze všech zadních větví v krční oblasti. Probíhá mezi zadním obloukem atlasu pod OCI a zásobuje větvičkami tento sval. Má drobné filamentární spojení s nervy ramus dorsalis subokcipitálního nervu a poté se dělí na větší mediální a menší laterální větev. Mediální větev tvoří velký okcipitální nerv (GON) nazvaný podle své mohutnosti a distribuce. Stoupá šikmo mezi fasciemi OCI a m. semispinalis capitis. V tomto místě je identifikovatelný ultrazvukem a lze ho zde úspěšně blokovat [4, 5] (obr. 12). Ve stejném fasciálním prostoru mediálně běží třetí okcipitální nerv. GON dále probíhá blízko úponu trapézového svalu a proráží fascie a úpony m. trapezius. Zde je druhé místo vhodné pro blok GON. Spojuje se s vlákny mediální větvičky ramus dorsalis třetího krčního nervu a stoupá zátylkem spolu s okcipitální tepnou. Komunikuje s vlákny malého okcipitálního nervu (LON) a zásobuje senzitivně kůži a periost až k vrcholu lebky. Nejčastější indikací blokády GON jsou urputné migrenózní stavy.
Obr. 12. Ultrazvukový obraz velkého okcipitálního nervu a průvodné cévy ve fasciálním prostoru mezi epaxiálními svaly 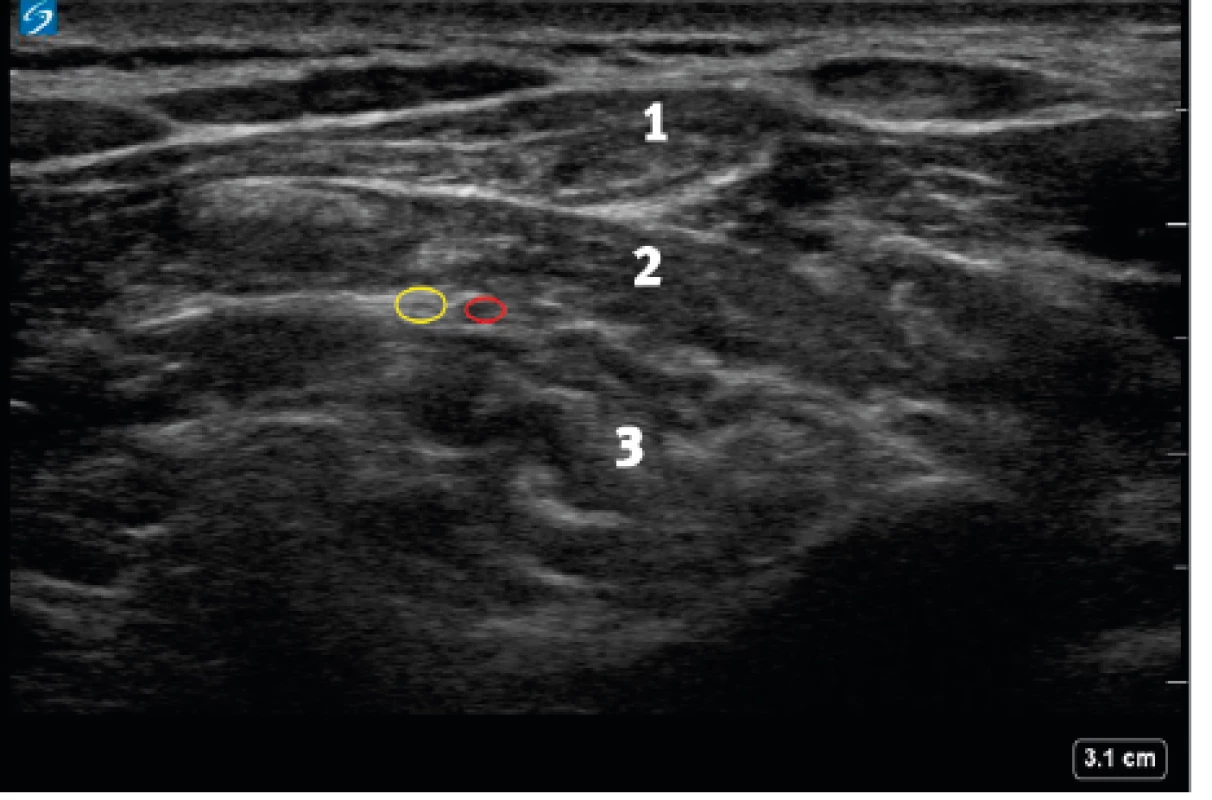
1 – m. splenius capitis, 2 – m. semispinalis capitis, 3 – m. obliquus capitis inferior Ramus dorsalis třetího krčního nervu je menší než druhý nerv, ale větší než čtvrtý. Jeho mediální větev běží mezi m. semispinalis capitis, prochází m. splenius a m. trapezius a inervuje přilehlou část kůže. Senzitivně inervuje dolní a mediální část zátylku. Leží mediálně od GON a vysílá k němu spojky. V oblasti, kde překračuje OCI, je ve stejné fasciální vrstvě s velkým týlním nervem asi 1 cm mediálně. Zde lze oba nervy blokovat jednou aplikací LA.
Rami dorsales dolních pěti krčních nervů se opět dělí na mediální a laterální část. Rami dorsales postupně ubývají na síle a zmenšuje se jejich inervační oblast. Mediální větvička ramus dorsalis čtvrtého a pátého nervu běží mezi semispinales capitis a cervicis mediálně ke spinóznímu obratlovému výběžku, kde proráží ke kůži. Zadní laterální větve zásobují mm. erectores: m. iliocostalis, m. longissimus cervicis a m. longissimus capitis. Laterální část obsahuje převážně motorická vlákna a spojuje se s laterální částí druhého a subokcipitálního nervu k inervaci přilehlých mm. erectores.
Kaudální část zadního krčního prostoru ve své nejhlubší vrstvě je tvořena svaly a vazy intervertebrálními, druhou vrstvu pak tvoří vzpřimovače a třetí svalstvo spojující krk a trup s horní končetinou. Tato povrchní svalová a fasciální struktura přechází plynule na horní část trupu.
ZÁVĚR
V oblasti krku leží celá řada struktur citlivých na mechanické poškození a účinky lokálních anestetik. Mezi nejzávažnější komplikace patří nechtěné podání LA intravazálně, intrathekálně a nechtěné blokády n. reccurens, n. phrenicus, glomus caroticum a sympatických krčních nervů. Znalost fasciálních prostorů spolu s asistencí UZ umožňuje podávat lokální anestetikum co nejjednodušším způsobem a pokud možno do povrchních partií krku a pod kontrolou zraku sledovat distribuci LA. Aplikovaná anatomie průběhu nervů a fasciálních prostor na krku by měla čtenáři pomoci orientovat se v možnostech a rizicích blokád. Měla by ho vést k aplikaci do odpovídajícího fasciálního prostoru a omezit aplikace do centrálních partií krku.
Práce je původní, nebyla publikována ani není zaslána k recenznímu řízení do jiného média.
Autor prohlašuje, že nemá střet zájmů v souvislosti s tématem práce.
Poděkování: Děkuji MUDr. Luboši Beňovi za pomoc při získávání CT fotodokumentace, dále děkuji MUDr. Davidovi Doležalovi za pomoc při jazykové přípravě manuskriptu.
Do redakce došlo dne 23. 6. 2019.
Do tisku přijato dne 29. 7. 2019.
Adresa pro korespondenci:
MUDr. Daniel Nalos
Zdroje
1. Nalos D, Doležal D, Mach D. Nové horizonty v regionální anestézii – fascie a ultrazvuk Anest Intenziv Med. 2019;30 : 80–85.
2. Gray H. Gray’s Anatomy. 29th ed. London: Logmans, Green; 1946.
3. Kwok OK, Sun KO, Ahchong AK, Chan CK. Airway obstruction following carotid endarterectomy. Anaesth Intens Care. 2004;32 : 818–820.
4. Tubbs RS, et al. Cruveilhier plexus: An anatomical study and a potential cause of failed treatments for occipital neuralgia and muscular and facet denervation procedures. J Neurosurg. 2011;115 : 929–933.
5. Jin-Soo K, Justin Sangwook Ko, Seunguk Bang, Hyungtae Kim, and Sook Young Lee. Cervical plexus and greater occipital nerve blocks: controversies and technique update - June 18, 2019.
Další doporučená literatura
6. Kim JS, Ko JS, Bang S, Kim H, Lee SY. Cervical plexus block. Korean J Anesthesiol. 2018;71 : 274–288.
7. Nalos D, Mach D. Periferní nervové blokády. Praha: Grada, 2010.
8. Flamer D, et al. Comparison of two ultrasound quided techniques for dreater occipital nerve injections in chronic migraine: double-blind, randomized, controlled trial. Reg Anaest Pain Med. 2019;44 : 595–603.
9. Neal JM. Ultrasound-guided regional anesthesia and patient safety: update of an evidence-based analysis. Reg Anesth Pain Med. 2016;41 : 195–204.
10. Stecco C. Functional Atlas of the Human Fascial System. Edinburgh, UK: Churchilll Livingstone Elsevier; 2015, p. 59.
11. Elshakawy H, Pawa A, Mariano ER. Interfascial plane blocks: back to basics. Reg Anesth Pain Med. 2018;43 : 341–346.
12. Stoneham MD, Doyle AR, Knighton JD, et al. Prospective, randomized comparison of deep or superficial cervical plexus block for carotid endarterectomy surgery. Anesthesiology. 1998;89 : 907–912.
13. Pandit JJ, Dutta D, Morris JF. Spread of injectate with superficial cervical plexus block in humans: an anatomical study. Br J Anaesth. 2003;91 : 733–735.
14. Seidel R, Schulze M, Zukowski K, Wree A. Ultrasound-guided intermediate cervical plexus block. Anatomical study. Anaesthesist. 2015;64 : 446–450.
15. Shakespeare TJ, Tsui BC. Intermittent hoarseness with continuous interscalene brachial plexus catheter infusion due to deficient carotid sheath. Acta Anaesthesiol Scand. 2013;57 : 1085–1086.
16. Natale G, Condino S, Stecco A, et al. Is the cervical fascia an anatomical proteus? Surg Radiol Anat. 2015;37 : 1119–1127.
17. Levitt GW. Cervical fascia and deep neck infections. Laryngoscope. 1970;80 : 409–435.
18. Granite EL. Anatomic considerations in infections of the face and neck: review of the literature. J Oral Surg. 1976;34 : 34–44.
19. Stecco A, Meneghini A, Stern R, et al. Ultrasonography in myofascial neck pain: randomized clinical trial for diagnosis and follow-up. Surg Radiol Anat. 2014;36 : 243–253.
20. Standring S. Gray’s Anatomy. 41th ed. London: Churchill Livingstone Elsevier; 2016. p. 41.
21. Adstrum S, Hedley G, Schleip R, et al. Defining the fascial system. J Bodyw Mov Ther. 2017;21 : 173–177.
22. Grodinsky M, Holyoke EA. The fasciae and fascial spaces of the head, neck and adjacent regions. Am J Anat. 1938;63 : 367–408.
23. Guidera AK, Dawes PJ, Fong A, Stringer MD. Head and neck fascia and compartments: no space for spaces. Head Neck. 2014;36 : 1058–1068.
24. Guidera AK, Dawes PJ, Stringer MD. Cervical fascia: a terminological pain in the neck. ANZ J Surg. 2012;82 : 786–791.
25. Grim M, Naňka O, Helekal I. Atlas anatomie člověka. Praha: Grada, 2017.
26. Hayashi S. Histology of the human carotid sheath revisited. Okajimas Folia Anat Jpn. 2007;84 : 49–60.
27. Piffer CR. Mesoscopic and microscopic study of the carotid sheath. Acta Anat (Basel). 1980;106 : 393–399.
28. Kimura T, Nishiwaki K, Yokota S, et al. Severe hypertension after stellate ganglion block. Br J Anaesth. 2005;94 : 840–842.
29. Smoker WR, Harnsberger HR. Differential diagnosis of head and neck lesions based on their space of origin. 2. The infrahyoid portion of the neck. Am J Roentgenol. 1991;157 : 155–159.
30. Usui Y, Kobayashi T, Kakinuma H, et al. An anatomical basis for blocking of the deep cervical plexus and cervical sympathetic tract using an ultrasound-guided technique. Anesth Analg. 2010;110 : 964–968.
31. Stoneham MD, Stamou D, Mason J. Regional anaesthesia for carotid endarterectomy. Br J Anaesth. 2015;114 : 372–383.
32. Carling A, Simmonds M. Complications from regional anaesthesia for carotid endarterectomy. Br J Anaesth. 2000;84 : 797–800.
33. Caliot P, Bousquet V, Midy D, Cabanié P. A contribution to the study of the accessory nerve: surgical implications. Surg Radiol Anat. 1989;11 : 11–15.
34. Shibata Y, Fujiwara Y, Komatsu T. A new approach of ultrasound-guided stellate ganglion block. Anesth Analg. 2007;105 : 550–551.
35. Kesisoglou I, Papavramidis T, Michalopoulos N, et al. Superficial selective cervical plexus block following total thyroidectomy: a randomized trial. Head Neck. 2010;32 : 984–988.
36. Perisanidis C, Saranteas T, Kostopanagiotou G. Ultrasound-guided combined intermediate and deep cervical plexus nerve block for regional anaesthesia in oral and maxillofacial surgery. Dentomaxillofac Radiol. 2013;42 : 29945724.
37. Ramachandran SK, Picton P, Shanks A, et al. Comparison of intermediate vs subcutaneous cervical plexus block for carotid endarterectomy. Br J Anaesth. 2011;107 : 157–163.
38. 34. Fokkema M, de Borst GJ, Nolan BW, et al. Clinical relevance of cranial nerve injury following carotid endarterectomy. Eur J Vasc Endovasc Surg. 2014;47 : 2–7.
39. Winnie AP, Ramamurthy S, Durrani Z, Radonjic R. Interscalene cervical plexus block: a single-injection technic. Anesth Analg. 1975;54 : 370–375.
40. Greegrass RA, Narouze S. Bentsen, TF, Hadžič A. Cervical plexus and greater occipital nerve block: controversies and technique update. Reg Aneasth Pain Med, 2019,44 : 621–625.
41. Goel V, et al. Complication associated with stellate ganglion nerve block: a systematic review. Reg Anaest Pain Med. 2019;44 : 669–678.
42. Sadler TW. Langmanova lékařská embryologie. Praha: Grada Publishing, 2011.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek ARDS a obézní pacientČlánek EKG lekce 5
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2019 Číslo 3-4- Bezpečnostní profil metamizolu – systematický přehled
- Aktuální pohled na využití myorelaxancií a jejich antidot v moderní anesteziologii a intenzivní medicíně
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Neodolpasse účinně snižuje pooperační bolest
- Neodolpasse jako ideální volba tam, kde je bolest provázena spasmem kosterního svalstva
-
Všechny články tohoto čísla
- Obtížné zajištění dýchacích cest u dospělých a u dětí; nový doporučený postup ČSARIM
- POCT – UZ v diagnostice diafragmatické dysfunkce po torakochirurgických výkonech
- Jak pracovat s Doporučeným postupem ČSARIM pro zajištění obtížných dýchacích cest?
- APACHE a qSOFA ve stratifikaci rizika při sepsi
- Léčba hypotenze po úvodu do celkové anestezie – multicentrická dotazníková studie
- Tako-tsubo syndrom v průběhu spondylochirurgického výkonu
- Vliv videolaryngoskopie na hloubku zavedení tracheální rourky a četnost endobronchiální intubace – prospektivní randomizovaná studie
- ARDS a obézní pacient
- Fasciální prostory na krku pro regionální anestezii
- Deeskalace antibiotické terapie jako součást strategie péče o kriticky nemocné
- TTM – řízená tělesná teplota v současném pojetí
- Základní neuromodulační metody v léčbě chronické bolesti
- Ambulantní kolonoskopie – čas propuštění po výkonu
- Pohled mladých anesteziologů a intenzivistů na specializační vzdělávání v oboru anesteziologie a intenzivní medicína v České republice: dotazníková studie
- Tako-tsubo kardiomyopatie jako perioperační komplikace karotické endarterektomie potvrzená MR zobrazením srdce
- Zajištění obtížných dýchacích cest u dospělých a dětí
- EKG lekce 5
- Farmakologie látek ovlivňujících fluidokoagulační rovnováhu
- Kapilární návrat – klinické vyšetření přítomnosti cirkulační koherence?
- Za primářem MUDr. Vladimírem Kynclem (19. 10. 1930 – 27. 5. 2019)
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Kapilární návrat – klinické vyšetření přítomnosti cirkulační koherence?
- Základní neuromodulační metody v léčbě chronické bolesti
- Deeskalace antibiotické terapie jako součást strategie péče o kriticky nemocné
- Zajištění obtížných dýchacích cest u dospělých a dětí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



