-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Ultrazvukové vyšetření hrudníku v intenzivní medicíně
Autoři: Balík Martin
Působiště autorů: Klinika anesteziologie, resuscitace a intenzivní medicíny, 1. LF UK a Všeobecná fakultní nemocnice, Praha
Vyšlo v časopise: Anest. intenziv. Med., 25, 2014, č. 1, s. 40-44
Kategorie: Postgraduální vzdělávání - Echodidaktika
Aplikace ultrazvukových metod v intenzivní péči přináší i rozvoj ultrazvukového vyšetření hrudníku. Cílem této kapitoly je upozornit na možnosti základního vyšetření respiračního aparátu, které je možné provádět při diferenciální diagnostice respiračního selhání nebo jako součást echokardiografického vyšetření hemodynamiky. Ultrazvuk umožňuje vyšetřit pleurální prostor, plicní parenchym, dýchací cesty, patologie hrudní stěny a funkci bránice. Toto vyšetření v rámci respirační insuficience lze systemizovat do uceleného protokolu (Bedside Lung Ultrasound in Emergency: BLUE [1]). Volba ultrazvukových sond je dána potřebou dostat se mezi žebra, která vytváří akustický stín. K vyšetření potřebujeme základní echokardiografickou transthorakální sondu (phased array) vybavenou frekvencí 2,5–5 MHz, nejlépe v kombinaci s lineární sondou o frekvencích 5–13 MHz. Další možností je mikrokonvexní sonda o frekvenci 3,5–5 MHz. Kriticky nemocného pacienta vyšetřujeme bez potřeby složitého polohování. Vyšetření hrudníku nemusí být limitováno pouze na transthorakální přístup. Odhad objemu pleurální tekutiny, stupně a rozsahu alveolární konsolidace je možný i s pomocí transezofageální echokardiografie.
Prevalence výpotků na intenzivní péči je vysoká a u interních pacientů se pohybuje mezi 15–62 %. Hrudní sonografie vykazuje lepší senzitivitu a specificitu pro diagnostiku pleurální tekutiny než rentgenové vyšetření hrudníku, které má senzitivitu 80–83 %. Je známo, že rentgen může „opominout“ 300–500 ml tekutiny [2]. Ultrazvuk navíc vylučuje atelektázu, konsolidaci a zvýšený stav bránice a tím potencionálně iatrogenizující „thorakocentézu“. Je rychlejší než rentgenové vyšetření, může být libovolně opakován u lůžka pacienta a má významně nižší frekvence komplikací než u punkcí bez UZ asistence [3]. Pacienti s úspěšně provedenou thorakocentézou mají trend ke kratšímu pobytu na JIP a nižší mortalitu. V případě malých výpotků je na zvážení benefit punkce vs. riziko komplikací jako pneumothorax nebo krvácení, a to zvláště na UPV nebo u trombopenických pacientů [3]. Z patofyziologie umělé plicní ventilace je zřejmé, že adekvátní drenáž významných pleurálních výpotků udržuje nízký pleurální tlak, udržuje dostatečný transpulmonální tlak a funkční reziduální kapacitu za cenu nižšího peak a plateau airway pressure. Adekvátní drenáž pleurální dutiny lze považovat za součást „open lung concept“ [4].
V posledních letech byly publikovány studie kvantifikující pleurální tekutinu u kriticky nemocných pacientů na umělé plicní ventilaci. Zjednodušeně lze odhadnout objem výpotku v transverzální rovině na úrovni plicní baze jako maximální separace pleurálních listů v milimetrech krát 20 [4, 5]. Tato jednoduchá metoda má směrodatnou odchylku přibližně 150 ml, tj. umožňuje intenzivistovi rozhodnout se pro punkci významného výpotku. Vedle toho by nemělo být problémem určit i kvalitu výpotku, tedy zda se jedná o transudát/exsudát, pyothorax, krev s koaguly, nebo zda jsou přítomna septa (obr. 1, 2). Přes tekutinu jako vhodné UZ medium lze určit i rozsah konsolidace plicního parenchymu komprimovaného výpotkem. Zobrazení bránice, jater a sleziny před punkcí a určení tlouštky hrudní stěny má význam pro výběr kanyly či interkostálního drenu (obr. 3) a bezpečnost punkce. Při tomto postupu se procento úspěšnosti blíží 100 % a frekvence komplikací nule [4].
Obr. 1. Levostranný hrudní výpotek o objemu cca 340 ml Přes výpotek je patrna atelektáza levého dolního laloku, která společně s tekutinou umožňuje vidět sestupnou aortu. 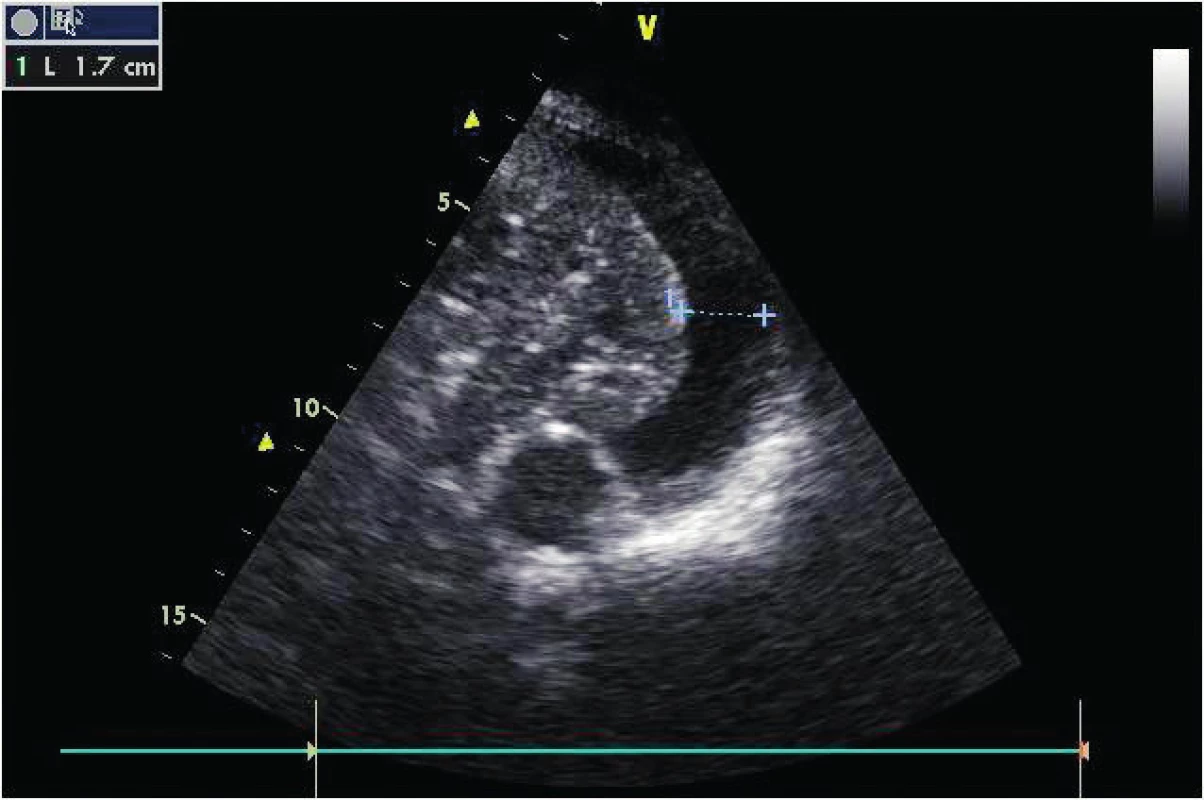
Obr. 2. Pravostranný septovaný empyem před drenáží 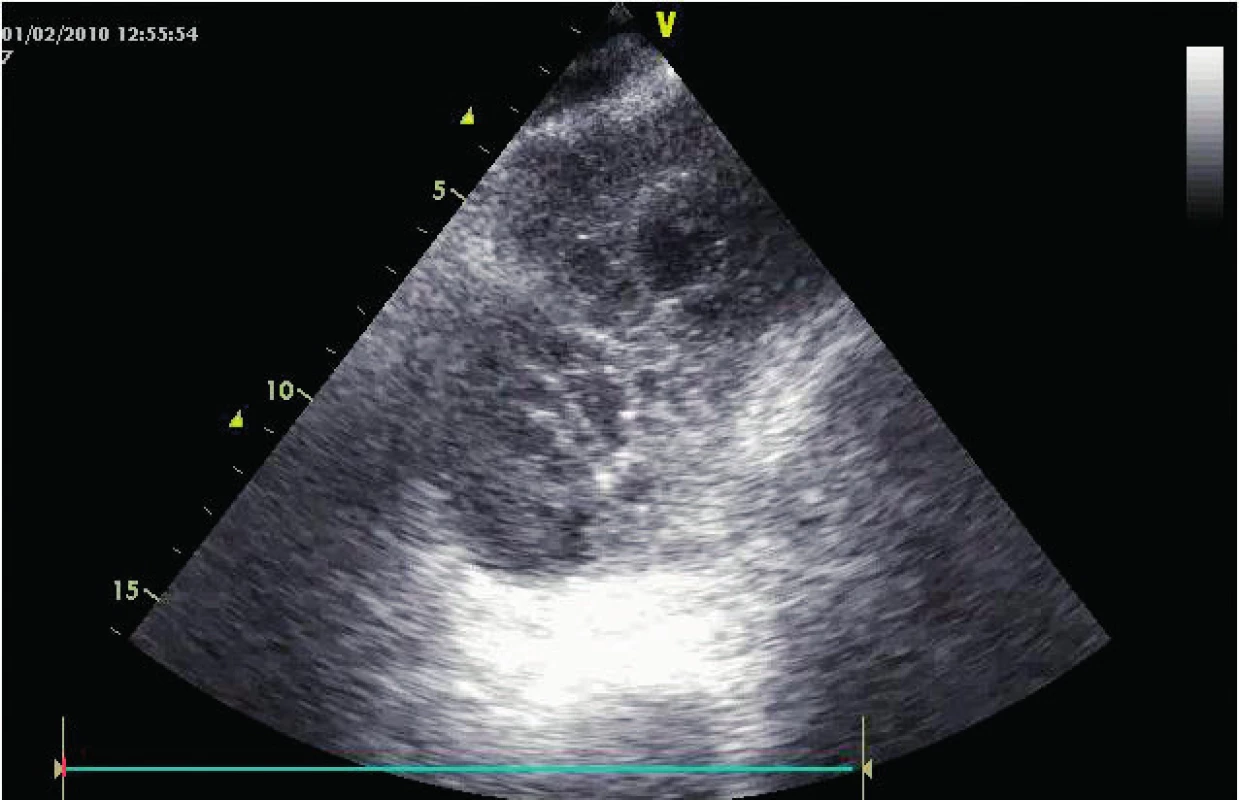
Obr. 3. Stav po drenáži levostranného pneumothoraxu se správně umístěným 20F hrudním drénem Drén směřuje kraniálně pod přední hrudní stěnu. Je zachycen v příčném řezu lineární sondou (6 MHz) mezi parietální a viscerální pleurou, do které vysílá echostín. 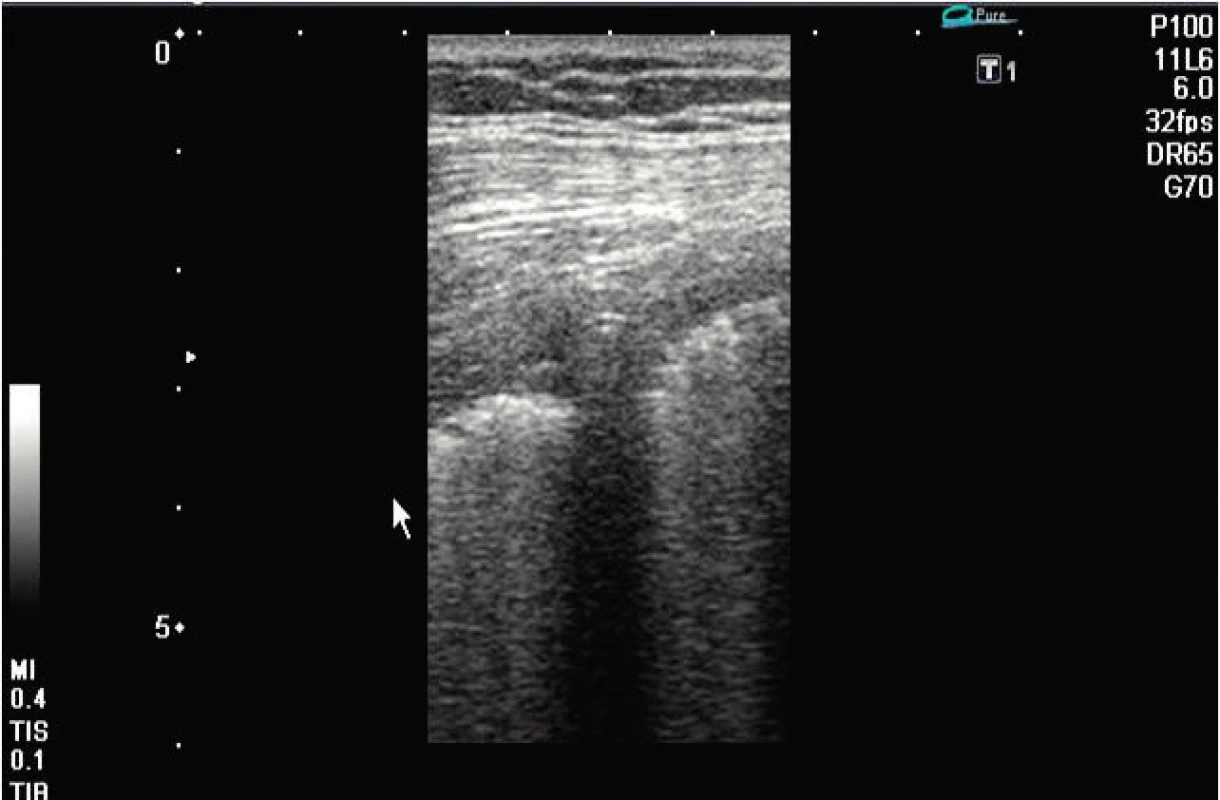
Pneumothorax je na UPV závažná komplikace vyžadující okamžitou diagnózu. Problémem rentgenového vyšetření u lůžka pacienta je nízká senzitivita, neboť nezachytí až 30 % pneumothoraxů u pacientů v supinní poloze, z nichž až polovina přechází do tenzního pneumothoraxu [6]. Celá diagnóza je postavena na vyšetření pleurálních listů pod úrovní žeber jako rozhraní echolucentních měkkých tkání a echokontrastní vzdušné plíce. Normálním nálezem je tzv. „pleural sliding“, který je navozen posunem listů pleury po sobě v rámci dechového cyklu. Při aplikaci M-mode nacházíme normálně „seashore sign“ s typickým obrazem interkostálního prostoru a vzdušné plíce (obr. 4). Vedle posunu listů v rámci dechového cyklu (sliding) je přítomen přenos srdečního cyklu jako plicní pulz. Pro interpretaci je třeba vědět, že amplituda lung sliding se zvyšuje od apexu k bazi a lze ji obtížně nalézt u vysokofrekvenční ventilace, v apnoi, u proximální bronchiální obstrukce (kompletní atelektázy), po pleuritidě, talkáži, u těžkého emfyzému, fibróz, bazálně až u třetiny těžkých ARDS a pneumonií (měl by být přítomen ventrálně). Přenos srdeční pulzace „plicní pulz“ je obvykle markantní u atelektáz a omezeného „lung sliding“. „Fenomén komety“ souvisí se vzduchem v plíci a vede z pleurální linie vertikálně přes ultrazvukový sektor a má dynamickou synchronizaci s lung sliding v podobě kyvadlového pohybu. Při zmnožení tekutiny v interlobulárních prostorech je jeho analogií B linie (viz níže, obr. 5). Dále je ještě normálním nálezem A linie (viz obr. 5), tj. reverberace ultrazvuku mezi pleurální linií a pokožkou. A linie se do obrazu promítá jako struktura paralelní s pleurální linií, hloubka zobrazení je multiplikací vzdálenosti pokožka-pleura (viz obr. 5). Souhrnně se dá vyloučit pneumothorax při nálezu pleurálního sliding a/nebo plicního pulzu či B linií [7].
Obr. 4. Seashore sign Normální nález M-mode pleurálního prostoru, zde 3,6 MHz transthorakální sonda. 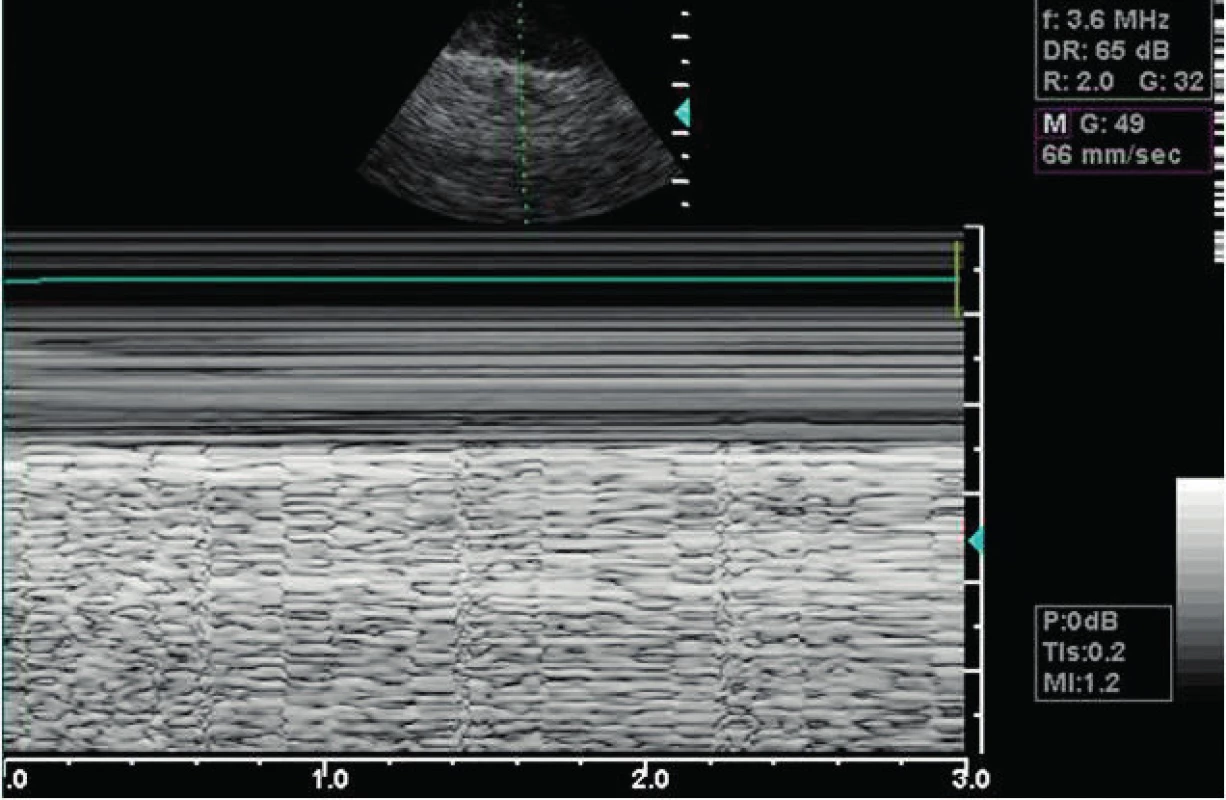
Obr. 5. Schéma popisující linie detekovatelné v plicích ultrazvukem Odpovídá přibližně phased array nebo mikrokonvexní sondě. S výjimkou E linií, které vycházejí z podkoží a ruší celý obraz, je na všech schématech patrný obraz žeber se stínem za nimi a interkostálního prostoru mezi nimi (Bat sign, „obraz netopýra“) 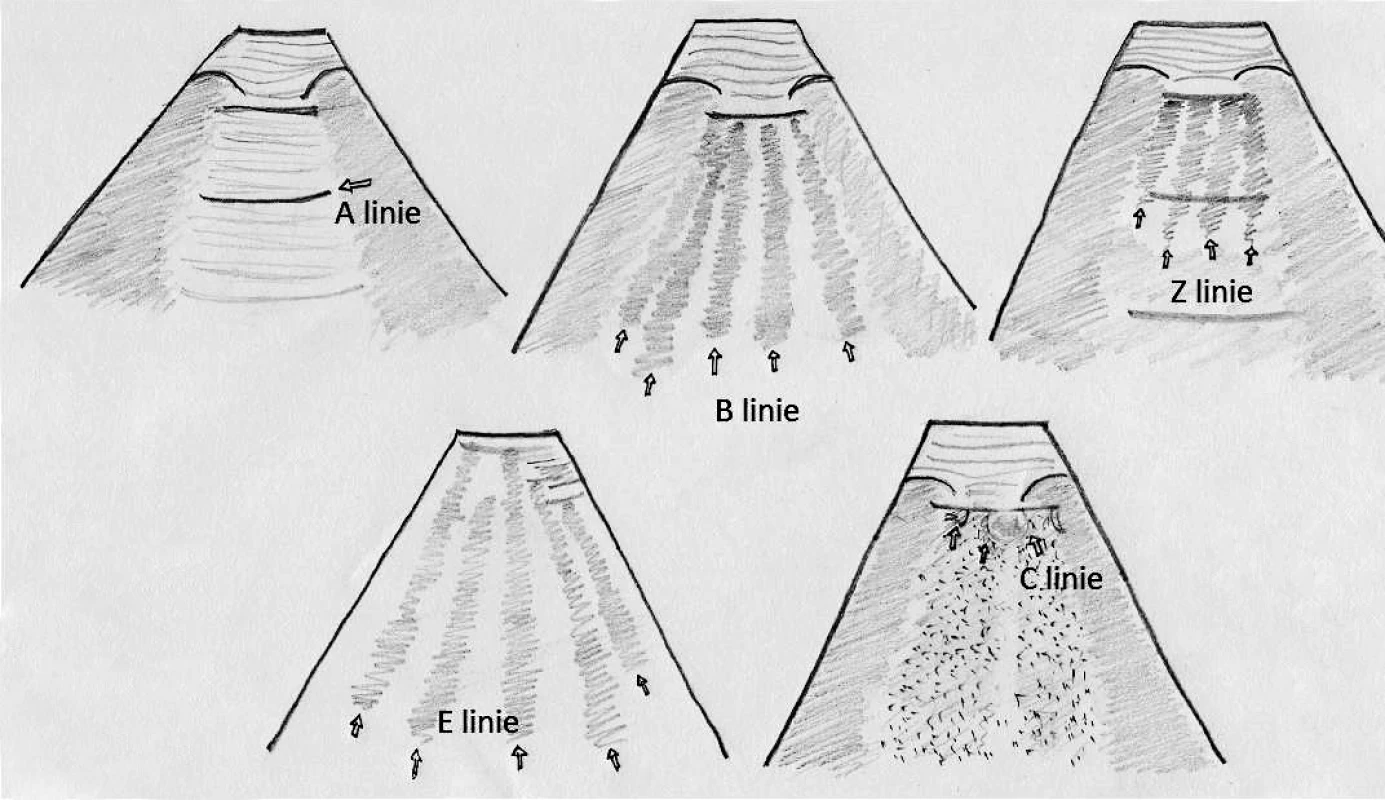
Posun pleurálních listů (sliding) má negativní predikční hodnotu 100% pro diagnostiku pneumothoraxu [6]. Při nenalezení „lung sliding“ ventrálně nelze pneumothorax vyloučit, ani s jistotou potvrdit. Jistotu přinese až nález „lung point“ (obr. 6). Je to rozhraní normálního „sliding“ a jeho absence (zóna separace pleurálních listů plynem = pneumothorax). Při posunu sondy laterálně a dorzálně obvykle nalezneme oblast přechodu „absence sliding s reverberacemi pleurální linie“ vpředu (u ležícího pacienta) do obrazu „sliding a fenoménu komety“ dorzálně (typicky v oblasti přední a střední axilární linie u ventrálního pneumothoraxu) – viz obr. 6. Tento nález má sice senzitivitu 66%, ale specificitu 100% pro diagnózu PNO [8]. Relativně nízká senzitivita je dána plášťovými a rozsáhlými pneumothoraxy obkružujícími celou plíci. Až 80 % ventrálních radiookultních PNO je diagnostikováno pomocí lung point, který určuje i rozsah PNO [8]. Při možnosti hrudního UZ vyšetření by tak měla zcela vymizet z praxe pleurální drenáž naslepo v urgentní situaci. Podobně u uzavřeného drenu před vytažením (viz obr. 3) lze vyloučit potřebu pokračující drenáže pomocí pleurálního nálezu.
Obr. 6. Pneumothorax Lung point detekovaný transthorakální sondou v přední axilární čáře. M-mode v sektoru nahoře je proložen zónou pneumothoraxu v inspiriu. Normální obraz je v levé části sektoru, která se dostává pod paprsek M-mode v exspiriu. 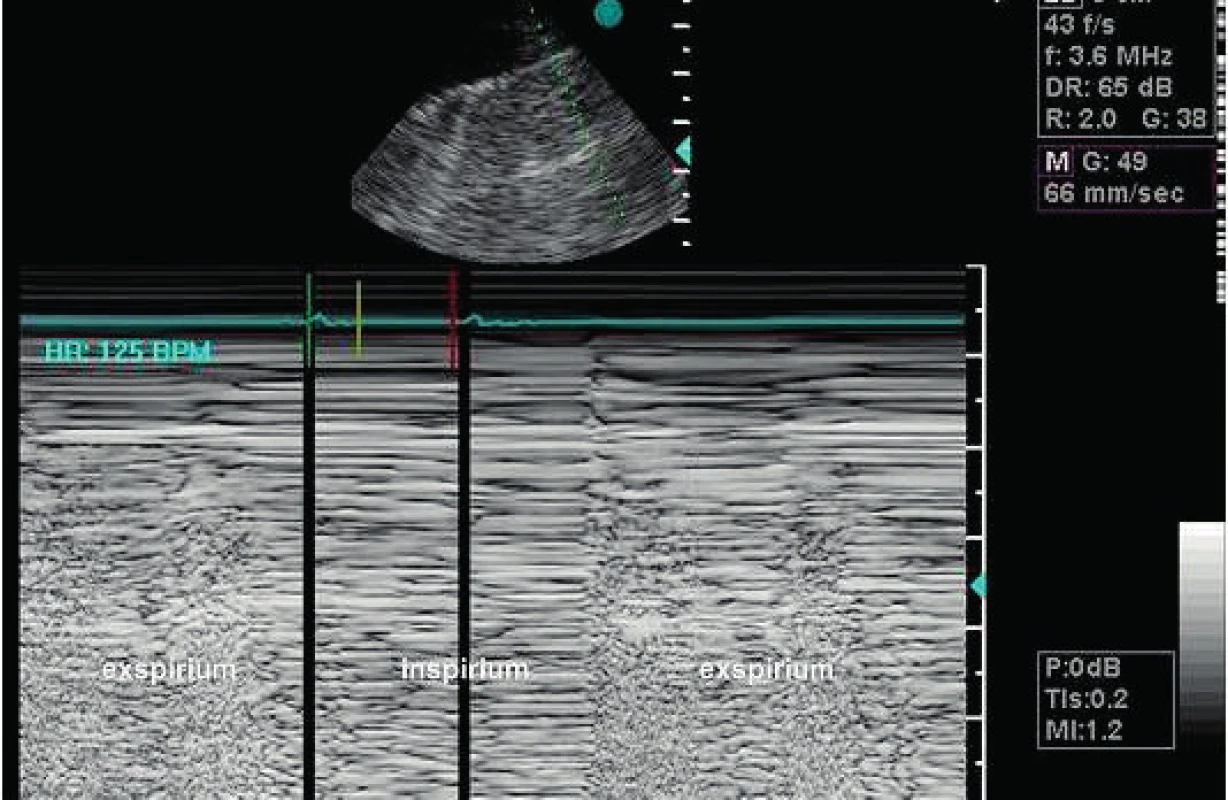
Atelektázy a konsolidace plicní tkáně jsou detekovatelné při kontaktu s pleurou (periferní segmenty bazálně) nebo v levé plíci paravertebrálně a bazálně pomocí TEE. Plicní tkáň je hepatizovaná, ohraničená ostrou hranicí (pleura) a neostrou v hloubce (přechod do vzdušné tkáně). Někdy lze sledovat i dynamický bronchogram (obr. 7) jako průnik vzduchu do hepatizované tkáně v inspiriu – typicky (60 %) u infekční alveolární konsolidace (pneumonie, viz obr. 7). Absence dynamiky bronchogramu je k vidění spíše u atelektáz [1] indikovaných k bronchoskopii. Stupeň alveolárního recruitment lze velmi dobře monitorovat ultrazvukem se změnami ventilačního režimu a polohy pacienta. To může pomoci efektivně a rychle přizpůsobit ventilační režim potřebám pacienta.
Obr. 7. Záchyt dynamického bronchogramu v nádechu konsolidovaného levého dolního plicního laloku (pneumonie) Kontrastní náplň v bronchiálním větvení je vzduch v inspiriu. 
Intersticiální syndrom reprezentuje zmnožení tekutiny v interlobulárních septech. Reprezentuje ALI, ARDS, kardiální plicní edém, pneumonii, exacerbaci chronických intersticiálních procesů. Kromě normáního pleurálního nálezu jsou k vidění difuzní „plicní komety“ typicky pod anterolaterální hrudní stěnou jako B linie (viz obr. 5, obr. 8). Jejich senzitivita je 93%, specificita 94% pro alveolární intersticiální syndrom [1]. Klinický význam je v časných fázích akutní dušnosti, kde je RTG metoda negativní [1, 9]. B linie musíme odlišit od Z linií (viz obr. 5), které jsou krátké, vycházejí z pleurální linie, ale neruší A linii. E linie vycházejí z podkoží a nikoliv z pleurální linie a souvisejí s podkožním emfyzemem (viz obr. 5). Klinický význam Z a E linií spočívá v nebezpečí záměny s diagnosticky přínosnými B liniemi. Při progresi plicní konsolidace nacházíme někdy ústup B linií a přítomnost subpleurálních C linií (viz obr. 5).
Obr. 8. B4–B7 linie u intersticiálního plicního syndromu (pacient s ARDS) 
Při pochybnostech ve stanovení preload pacienta napovídá nález B linií (viz obr. 5, 8) o zvýšeném tlaku v levé síni. Se specificitou přes 90 % lze při převaze B linií odhadnout tlak v levé síni vyšší než 13 mm Hg. Naopak při převaze normální klouzající (sliding) pleurální linie s její reverberací ve vzdušné plicní tkáni (A linie) s ojedinělou kometou lze s podobnou specificitou odhadnout tlak v levé síni pod 18 mm Hg [9]. Mnohem vhodnější je však tímto plicním vyšetřením doplnit echokardiografické vyšetření pacienta.
Vyšetření bránice se provádí nejlépe transthorakální sondou ve frontální rovině na úrovni jater (pravá bránice) a sleziny (levá). Normální amplituda pohybu je mezi 30–70 mm v závislosti na pohlaví a věku, amplituda pod 10mm je patologická. Vhodné je použití automatizovaného M mode. Vedle toho lze někdy hodnotit ztlušťování bráničního svalu při jeho kontrakci, při použití M-mode považujeme za adekvátní ztluštění svalu alespoň o 25–30 %. Důležité je zohlednit přítomnost větších výpotků, pleurální fibrotizace, atelektázy, nízké dechové objemy a vzestup intraabdominálního tlaku. Největší význam má vyšetření v péči o pacienty po kardiothorakální chirurgii a u traumat (n. phrenicus) [10].
Vyšetření hrudníku má význam i v diagnostice polohy tracheální rourky, zvláště při použití biluminální rourky. Jestliže je endotracheální kanyla dobře zavedena, vidíme bilaterální pohyb bránice a oboustrannou expanzi plic s posunem pleurálních listů. V případě vyřazení plíce z ventilace je podobně jako u proximálního uzávěru dýchacích cest dominující „plicní pulz“ přenesením srdečních pulzací a absence posunu pleurálních listů. Toto vyšetření nahrazuje auskultační nález a bronchoskopii, která je obtížná při použití úzkých biluminálních rourek.
Vyšetření krku před perkutánní dilatační tracheostomií zvyšuje bezpečnost procedury detekcí thyroidey a vaskulárních struktur před tracheou, pomáhá rozhodnout o supra - nebo infraisthmické preparaci. Lze měřit průměr trachey, určit potřebnou hloubku preparace pro volbu správné kanyly a před výkonem povytáhnout tracheální rourku pod kontrolou UZ mimo místo zavedení tracheo-stomie [11].
Ultrazvukové vyšetření hrudníku je nedílnou součástí vyšetření u nejasných šokových stavů a zvláště u traumat. I když je koncept „zlaté hodiny“ již 20 let starý, k většině úmrtí na rozsáhlá traumata dochází během prvních desítek minut až hodin po příjmu do nemocnice. Nejčastěji souvisí s zajištěním dýchacích cest, traumatem hrudníku a hemoragickým šokem. Rychlá schopnost ultrazvuku detekovat volnou tekutinu a tuto tekutinu pod kontrolou UZ drénovat z něj dělá ideální nástroj pro primární vyšetření polytraumatu. Jde především o rychlé cílené vyšetření perikardu, obou pleurálních dutin pro hemothorax a pneumothorax a diagnostiku hemoperitonea. Toto vyšetření nezabere více než několik desítek sekund při současném zajišťování pacienta invazivními kanylacemi. V závislosti na objemu krve v drénech a dynamice krvácení je bez dalšího prodlení indikována thorakotomie, v případě hemoperitonea laparotomie. CT vyšetření je lépe provést až po iniciálním ultrazvukovém vyšetření, které souhrnně tvoří Focused Assessment with Sonography for Trauma (FAST). Jde o 1–2 minuty trvající vyšetření perikardu, obou pleurálních dutin a peritoneální dutiny za účelem detekce/vyloučení krvácení. Krev je detekována jako hypodenzní separace. V peritoneu postupujeme od Morrisonova prostoru mezi játry a pravou ledvinou, dále perisplenicky, přes oba parakolické prostory a vyšetřením retropubicky a retrovezikálně Douglasova prostoru (ideálně ještě před vycévkováním). Negativní FAST obvykle znamená, že pacient má jiný zdroj krvácení než výše uvedené dutiny, nelze zcela vyloučit retroperitoneum, intraparenchymové krvácení či traumatické krvácení do trávicího traktu.
Ultrazvuk je metodou bezpečnou, pacienta nezatěžující a zvyšuje bezpečnost jiných invazivních diagnosticko-terapeutických metod. Vyšetření je rychlé, výstupy vyšetření jsou okamžitě aplikovány lékařem, který vyšetření provádí, pacient je ušetřen často komplikovaného transportu na CT, radiační a kontrastní zátěže. Přístroje jsou nákladné, nicméně při klesající ceně ultrazvukových sond je v rámci jejich životnosti ultrazvukové vyšetření lacinou metodou. Benefit finanční jde ruku v ruce s obtížně vyčíslitelným a významným medicínským benefitem [5]. Dosavadní publikace z prostředí intenzivní medicíny ukazují, že největší efekt pro pacienty má hrudní sonografie indikovaná na základě primárního klinického vyšetření.
V posledním desetiletí se někdy setkáváme s termínem „ultrazvukového stetoskopu“, a vyšetření respiračního aparátu ultrazvukem se tak dostává na úroveň rutinní součásti intenzivistické propedeutiky. Vyšetření hrudníku je možno provádět per se a nebo vhodněji jako součást hemodynamického monitorování pomocí echokardiografie. Vyšetření pleurální dutiny, kvantifikace pleurální tekutiny a případné vyloučení ventrálního pneumothoraxu pomocí ultrazvuku by mělo být integrální součástí transthorakálního echokardiografického vyšetření prováděného intenzivistou. Základy hrudní ultrasonografie jsou velmi rychle zvládnutelné již v rámci tréninku k intenzivistické kvalifikační zkoušce [12]. Současně již zvládnutí základního protokolu fokusované transthorakální echokardiografie umožní přesnější interpretaci hrudního ultrazvuku.
Adresa pro korespondenci:
Doc. MUDr. Martin Balík, Ph.D., EDIC
Klinika anesteziologie, resuscitace a intenzivní medicíny
U Nemocnice 2
120 00 Praha 2
e-mail: martin.balik@vfn.cz
Zdroje
1. Lichtenstein, D., Meziere, G. Relevance of Lung Ultrasound in the Diagnosis of Acute Respiratory Failure: The BLUE Protocol. Chest, 2008, 134, p. 117–125.
2. Sahn, S. A. Pleural disease in critically Ill patient. In Irwin, R. S., Cerra, F. B., Rippe, J. M. (eds) Intensive Care Medicine. Lippincott Raven: Philadelphia 1999, p. 710–727.
3. Fartoukh, M., Azoulay, E., Galliot, R. et al. Clinically Documented Pleural Effusions in Medical ICU Patients. How Useful Is Routine Thoracentesis? Chest, 2002, 121, p. 178–184.
4. Balik, M., Plasil, P., Waldauf, P., Pazout, J., Fric, M., Otahal, M.,Pachl, J. Ultrasound estimation of volume of pleural fluid in mechanically ventilated patients. Intensive Care Med., 2006, 32, p. 318–321.
5. Peris, A., Tutino, L., Zagli, G., Batacchi, S., Cianchi, G., Spina, R.,Bonizzoli, M., Migliaccio, L., Perretta, L., Bartolini, M., Ban, K., Balik, M. The use of point-of-care bedside lung ultrasound significantly reduces the number of radiographs and computed tomography scans in critically ill patients. Anesth. Analg., 2010, 111, p. 687–692.
6. Lichtenstein, D., Menu, Y. A bedside ultrasound sign ruling out pneumothorax in the critically ill: lung sliding. Chest, 1995, 108, p. 1345–1348.
7. Volpicelli, G., Elbarbary, M., Blaivas, M. et al. International evidence-based recommendations for point-of-care lung ultrasound. Intensive Care Med., 2012, 38, p. 577–591.
8. Lichtenstein, D., Meziere, G., Biderman, R. et al. The lungpoint: an ultrasound sign specific to pneumothorax. Intensive Care Med., 2000, 26, p. 1434–1440.
9. Lichtenstein, D., Meziere, G. A., Lagoueyte, J. F., Biderman, P., Goldstein, I., Gepner, A. A lines and B lines. Chest, 2009, 136, p. 1014–1020.
10. Lerolle, N., Diehl, J. L. Ultrasonographic evaluation of diaphragmatic function. Crit Care Med., 2011, 39, p. 2760–2761.
11. Sustic, A., Zupan, Z., Esskinja, N. et al. Ultrasonography guided percutaneous tracheostomy with dilatation forceps after anterior cervical spine fixation. Acta Anaesthesiol. Scand., 1999, 43, p. 1078–1080.
12. Expert Round Table on Ultrasound in ICU (Cholley, B., Mayo, P., Poelaert, J., Vignon, P., Vieillard-Baron, A., Balik, M. et al. (28 authors): International expert statement on training standards for critical care ultrasonography. Intensive Care Med., 2011, 37, p. 1077–1083.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2014 Číslo 1- Bezpečnostní profil metamizolu – systematický přehled
- Aktuální pohled na využití myorelaxancií a jejich antidot v moderní anesteziologii a intenzivní medicíně
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Neodolpasse účinně snižuje pooperační bolest
- Neodolpasse jako ideální volba tam, kde je bolest provázena spasmem kosterního svalstva
-
Všechny články tohoto čísla
- Souběžně probíhající neodkladný a akutní císařský řez – kazuistika*
- Myasthenia gravis a anestezie – nový bezpečnější postup
- Zaměřeno na prerenální akutní poškození ledvin – nastal čas přepsat učebnice?
-
Current Practice in Obstetric Anaesthesia.
Part III. Regional anaesthesia for caesarean section - Ultrazvukové vyšetření hrudníku v intenzivní medicíně
- Komplikace perkutánní biopsie plic pod CT kontrolou
- Hypovolemický šok
- Porodnická analgezie, aneb historie kontroverzí…
- Je vhodnější v rámci reverze nervosvalové blokády podat vagolytikum před neostigminem, nebo lze podávat obě látky současně?
-
Practice guidelines for management of the Difficult Airway
An updated Report by the American Societyof Anesthesiologists Task Forceon Management of the Difficult Airway - XV. kardioanesteziologické vědecké dny s mezinárodní účastí
-
Karl Koller, objevitel lokálně anestetického účinku kokainu,se narodil v Sušici!
Krátká historie lokálních anestetik - Zprávy ČSARIM
- Doporučení a stanoviska ČSIM
- Srovnání opioidní a neopioidní analgezie po císařském řezu v celkové anestezii – prospektivní observační studie
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Ultrazvukové vyšetření hrudníku v intenzivní medicíně
- Hypovolemický šok
- Myasthenia gravis a anestezie – nový bezpečnější postup
-
Current Practice in Obstetric Anaesthesia.
Part III. Regional anaesthesia for caesarean section
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



