-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Onemocnění štítné žlázy v České republice: projekt EUthyroid a vyhodnocení epidemiologických dat VZP za období let 2012–2015
Thyroid disease in the Czech Republic: the EUthyroid project and the evaluation of the General Health Insurance Company epidemiological data for the period of 2012–2015
Institute of Endocrinology participates in the grant of European Commission EUthyroid (Towards the elimination of iodine deficiency and preventable thyroid-related diseases in Europe), together with other 28 European countries. The role of Institute of Endocrinology in EUthyroid is among other things to ensure access to national registers relating to thyroid diseases. The results presented here correspond to the years 2012–2015 and are based on data from the General Health Insurance Company Czech Republic (VZP CR), which has 6 million insured persons (ratio male : female = 1 : 1). The set is sufficiently representative to be related to the whole of the Czech Republic. According to VZP data, the prevalence of thyreopathies is constantly increasing, for example according to the code of diagnoses E00–E07 and the unique birth number, the prevalence of thyreopathies increased from 6.8 % in 2012 to 7.5 % in 2015. The increase of the prevalence is mainly concentrated to clinical manifestation of hypothyroidism (code E03, an increase from 2.8 % in 2012 to 3.2 % in 2015); the second is nontoxic struma (code E04), which had a constant prevalence of 2.5 % in the given period. On the other hand, thyroiditis (code E06), the third in the order of occurrence, increased from 1.8 % in 2012 to 2 % in 2015. The decrease in prevalence only occurred in hyperthyroidism (E05) from 0.7 % in 2012 to 0.6 % in 2015. Other thyreopathies had a prevalence of less than 1 %, and was constant between 2012 and 2015 (other thyroid disorders E07 0.8 %, thyroid disorders associated with iodine deficiency E01 0.2 %, E02 0.07 %, E00 0.01 %, thyroid carcinoma C73 0.13 %).
Key words:
EUthyroid – General Health Insurance Company – occurrence of thyreopathies – thyroid disease in the Czech Republic
Autoři: Radovan Bílek 1; Lenka Horáková 2; Robert Goš 2; Václav Zamrazil 1,3
Působiště autorů: Endokrinologický ústav, Praha 1; Ústředí Všeobecné zdravotní pojišťovny, Praha 2; Subkatedra endokrinologie IPVZ, Praha 3
Vyšlo v časopise: Vnitř Lék 2017; 63(9): 548-554
Kategorie: Původní práce
Souhrn
Endokrinologický ústav Praha se podílí na grantu Evropské komise EUthyroid (Eliminace nedostatku jodu a prevence poruch štítné žlázy v Evropě) společně s dalšími 28 evropskými zeměmi. Úlohou Endokrinologického ústavu je v rámci projektu EUthyroid kromě jiného zajistit přístup k národním registrům tyreoidálních onemocnění. Výsledky, které zde prezentujeme, jsou založeny na údajích Všeobecné zdravotní pojišťovny České republiky (VZP ČR) z let 2012–2015, přičemž v každém roce bylo u VZP registrováno přibližně 6 milionů pojištěnců (poměr muži : ženy = 1 : 1). Tento soubor je dostatečně reprezentativní na to, aby mohl být vztažen na celou Českou republiku. Podle dat VZP se v České republice neustále zvyšuje prevalence tyreopatií, např. podle kódu diagnóz E00–E07 a unikátního rodného čísla vzrostla prevalence tyreopatii z 6,8 % v roce 2012 na 7,5 % v roce 2015. Podle výskytu se jedná především o klinicky se manifestující hypotyreózu (kód E03, zvýšení z 2,8 % v roce 2012 na 3,2 % v roce 2015), v pořadí druhá podle prevalence je netoxická struma (kód E04), která měla v daném období konstantní výskyt 2,5 %, naproti tomu u tyreoiditidy (kód E06) došlo ke zvýšení z 1,8 % v roce 2012 na 2 % v roce 2015. K poklesu prevalence došlo pouze u hypertyreózy (kód E05) z 0,7 % v roce 2012 na 0,6 % v roce 2015. Ostatní tyreopatie měly prevalenci nižší než 1 % a v průběhu let 2012–2015 byly konstantní (jiné poruchy štítné žlázy E07 0,8 %, poruchy štítné žlázy spojené s jodovou karencí E01 0,2 %, E02 0,07 %, E00 0,01 %, karcinom štítné žlázy C73 0,13 %).
Klíčová slova:
EUthyroid – nemoci štítné žlázy v České republice – Všeobecná zdravotní pojišťovna – výskyt tyreopatiíÚvod
V práci je popsán vývoj tyreopatií podle dat České republiky Všeobecné zdravotní pojišťovny (VZP ČR) za období let 2012–2015. Data byla předána Lékařské fakultě univerzity v Greifswaldu v Německu (University Medicine Greifswald, Germany), což je instituce koordinující projekt Evropské komise EUthyroid (Odstranění nedostatku jodu a prevence chorob spojených se štítnou žlázou v Evropě), jehož se Endokrinologický ústav Praha účastní spolu s dalšími 28 evropskými zeměmi, Kanadou a Izraelem. Celkovým cílem projektu EUthyroid je vyhodnotit programy prevence a monitorování jodového deficitu a integrovat znalosti a data z velkého množství národních databází. Aktivity v oblasti monitorování a prevence IDD (iodine deficiency disorders/poruchy způsobené nedostatkem jodu) včetně analýzy efektivity nákladů jsou zaměřeny na organizace odpovědné za existující programy prevence IDD na národní a regionální úrovni. Vývoj tyreopatií v letech 2012–2015 podle dat VZP jsou údaje, které mohou sloužit nejen v České republice při odstraňování příčin vedoucích k onemocnění štítné žlázy, ale jsou velmi cenné i v rámci celoevropské snahy týkající se prevence chorob spojených se štítnou žlázou.
Primární příčinou poruch štítné žlázy je nedostatečné zásobení organizmu jodem a nemoci štítné žlázy jsou hlavní příčinou morbidity v Evropě, zejména u žen. Nedostatek jodu během těhotenství může zvýšit riziko poškození jak v prenatálním životě, tak i u novorozenců a dětí. IDD ovlivňují celý životní cyklus a ženy a děti jsou zvláště zranitelné [1,2]. Česká republika patří mezi regiony s nedostatkem jodu. V některých částech země se až do začátku 20. století vyskytoval endemický kretenizmus. Z našich výsledků [3,4] je ale zřejmé, že podle kritérií Světové zdravotnické organizace (WHO), dětského fondu OSN (UNICEF) a Mezinárodní rady pro kontrolu nemocí způsobených nedostatkem jodu (ICCIDD) [1,5] v České republice není vzhledem k fungování programu jodové profylaxe [6,7] jodový deficit závažným zdravotním problémem od roku 2000. Nicméně problémy se štítnou žlázou a dalšími endokrinopatiemi přetrvávají nejen v České republice, ale i ve všech průmyslově rozvinutých zemích a v zemích, v nichž je pozorováno znečištění životního prostředí. Podle WHO se předpokládá, že přibližně 31 % (1901 milionů) světové populace má nedostatečný příjem jodu, přičemž nejvíce postiženými regiony jsou jihovýchodní Asie a Evropa [1]. Až 350 milionů evropských občanů má poruchy dané jodovým deficitem [8]. V celosvětovém měřítku je Evropa jedním z nejhorších regionů, pokud se jedná o přístup k jodované soli, a značná část Evropanů trpí kvůli výrazné heterogenitě programů sloužících k prevenci a monitorování stavu zásobení jodem v populaci. Podle WHO je účinný evropský monitorovací program zásadním krokem směřujícím k eradikaci IDD s významnými přínosy jak pro evropské občany, tak i pro udržitelnost systémů zdravotní péče [9]. Zatím je k dispozici pouze velmi málo údajů o dopadu deficitu jodu na zdravotní stav obyvatelstva a není vyčíslena ani nákladová efektivita dosavadních národních programů, které řeší problémy s IDD. Odstranění jodového deficitu je přitom významným krokem ke zlepšení veřejného a individuálního zdraví nejen při poruchách štítné žlázy, ale také při poruchách gastrointestinálního traktu, při kardiovaskulárních poruchách a při kognitivních dysfunkcích. Hlavním společenským problémem s nedostatkem jodu je jeho negativní dopad vedoucí k intelektuálnímu deficitu v postižené oblasti. Existují empirické důkazy, že průměrný národní inteligenční kvocient (IQ) a rozdíl mezi bohatými a chudými zeměmi korelují, a tento vztah je podle autorů citované publikace kauzální [10]. Proto je důležitým společenským zájmem poskytnout dostatek jodu nové generaci, a navíc pokud existují nerovnosti v zásobování jodem, zajistit šance na společenský pokrok pro osoby, které jsou ekonomicky znevýhodněny.
Populace VZP ČR a pacienti s onemocněním štítné žlázy
VZP ČR má přibližně 6 000 000 pojištěnců s rovnoměrným zastoupením obou pohlaví. Přesný počet jedinců za období let 2012–2015 dělených podle pohlaví je zaznamenán v tab. 1 spolu s celkovým procentuálním zastoupením tyreopatií podle kódu diagnóz E00–E07. Zprůměrovaná distribuce pojištěnců dělených do jednoletých podskupin podle stáří, pohlaví a unikátního rodného čísla je znázorněna na grafu 1, ze kterého vyplývá, že u mužů až do stáří 85 let a u žen do stáří 90 let každá jednoletá podskupina obsahuje minimálně 10 000 pojištěnců, a soubory je tak možné s dobrou aproximací vztáhnout na celou Českou republiku.
Tab. 1. Celková populace jedinců registrovaných u VZP ČR v období let 2012–2015 a procento pacientů postižených tyreopatiemi: diagnózy E00 – vrozený syndrom z jodové karence E01 – poruchy štítné žlázy a příbuzné stavy spojené s jodovou karencí E02 – subklinická hypotyreóza z jodové karence E03 – jiná hypotyreóza E04 – jiná netoxická struma E05 – tyreotoxikóza (hypertyreóza) E06 – zánět štítné žlázy – tyroiditida E07 – jiné poruchy štítné žlázy včetně poddiagnóz 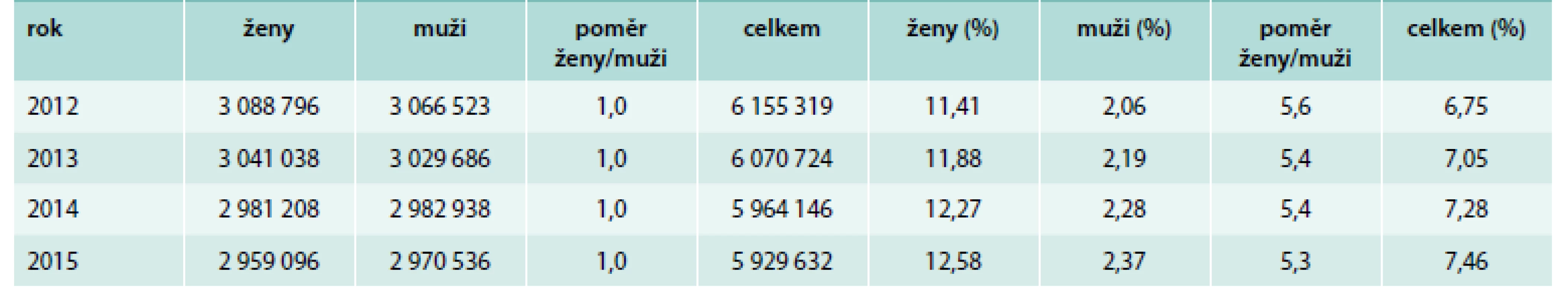
Graf 1. Průměrná roční populace pojištěnců za období 2012–2015 v závislosti na stáří a pohlaví 
(ženy světlou barvou, muži tmavou) Metody
Na grafu 2 a na grafu 3 je černě zakreslena zprůměrovaná křivka distribuce (průměr z hodnot 2012–2015) tyreopatií, která byla vyhlazena 10násobným postupným zprůměrováním 5 sousedních bodů. Tato křivka byla podrobena numerické derivaci, na jejichž základě byly nalezeny bod stáří, ve kterém došlo k nejvyššímu přírůstku daného onemocnění štítné žlázy, a stáří, ve kterém byla maximální prevalence daných tyreopatií. Nejvyšší přírůstek onemocněni a nejvyšší výskyt onemocnění v souvislosti se stářím a pohlavím je uveden u diagnóz E00–E07 a C73 v tab. 2.
Graf 2. Distribuce celkové tyreopatie podle kódu diagnóz E00–E07 včetně jejich poddiagnóz a unikátního rodného čísla za období let 2012–2015 
(nejsvětlejší je rok 2012, nejtmavší je rok 2015) v závislosti na stáří a pohlaví (ženy černošedě, muži zeleně), červenou barvou jsou zakresleny zprůměrované a vyhlazené distribuce tyreopatií s uvedením bodu nejvyššího přírůstku onemocněni a nejvyššího výskytu onemocnění v závislosti na stáří pacientů Graf 3. Distribuce některých četnějších tyreopatií s kódem diagnózy E03 (část A), E04 (část B), E06 (část C), E05 (část D) a s diagnózou C73 – karcinom štítné žlázy (část E) včetně jejich poddiagnóz a unikátního rodného čísla za období let 2012–2015 
(nejsvětlejší je rok 2012, nejtmavší je rok 2015) v zavislosti na stáří a pohlaví (ženy černošedě, muži zeleně), červenou barvou jsou zakresleny zprůměrované a vyhlazené distribuce tyreopatií s uvedením bodu nejvyššího přírůstku onemocněni a nejvyššího výskytu onemocnění v závislosti na stáří pacientů Tab. 2. Procento pacientů postižených tyreopatiemi podle diagnóz E00–E07 a C73 v celkové populaci jedinců registrovaných u VZP v období let 2012–2015 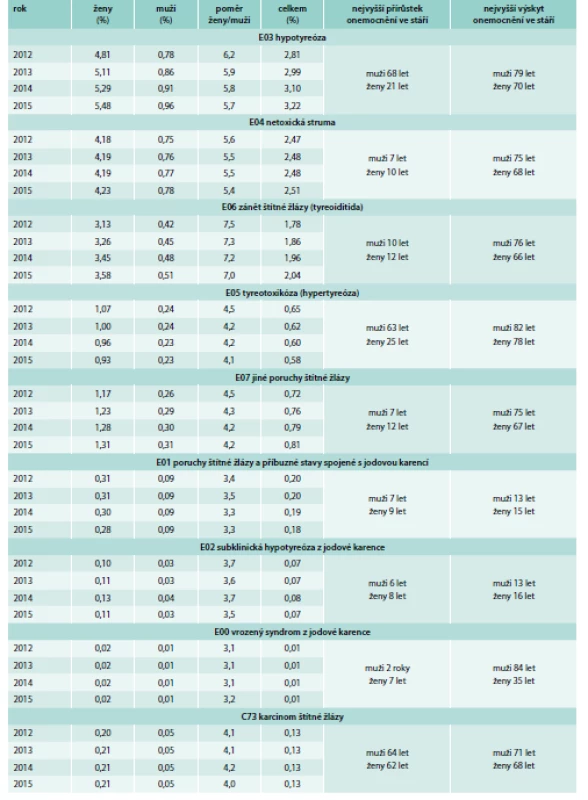
Výsledky
Na grafu 2 je znázorněna distribuce celkové tyreopatie podle kódu diagnóz E00–E07 včetně jejich poddiagnóz [E00 – vrozený syndrom z jodové karence E01 – poruchy štítné žlázy a příbuzné stavy spojené s jodovou karencí E02 – subklinická hypotyreóza z jodové karence E03 – jiná hypotyreóza E04 – jiná netoxická struma E05 – tyreotoxikóza (hypertyreóza) E06 – zánět štítné žlázy – tyreoiditida E07 – jiné poruchy štítné žlázy] a unikátního rodného čísla za období let 2012–2015 v závislosti na stáří a pohlaví. Z grafu 2 a tab. 1 je patrné, že došlo k neustálému zvyšování procenta tyreopatií v populaci, a to z 6,8 % v roce 2012 na 7,5 % v roce 2015. Např. v roce 2015 musela každá 5. žena ve stáří 70 let navštívit lékaře, protože měla problém se štítnou žlázou. U žen byly v průměru tyreopatie 5,4krát častější než u mužů. Na grafu 3A–3E je znázorněna distribuce jednotlivých tyreopatií podle kódu diagnózy E03, E04, E05, E06, C73 (karcinom štítné žlázy) a unikátního rodného čísla za období let 2012–2015 v zavislosti na stáří a pohlaví. Jednotlivé zastoupení tyreopatií v procentech z celkového počtu pojištěnců na základě kódu diagnózy včetně jejích poddiagnóz a unikátního rodného čísla je uvedeno v tab. 2. Z grafu 3 a z tab. 2 je zjevné, že se v období let 2012–2015 neustále zvyšoval počet tyreopatií u diagnóz E03, E04, E06, E07, u diagnóz E01, E02, E00 a C73 byly hodnoty konstantní a pouze u hypertyreózy (E05) došlo k poklesu onemocnění z hodnoty 0,65 % v roce 2012 na 0,58 % v roce 2015. V tab. 2 je také uvedeno, kolikrát je četnější tyreopatie u žen v porovnání s muži. Nejvyšší poměr žena/muž byl nalezen u zánětu štítné žlázy (E06): v průměru bylo toto onemocnění 7,3krát častější u žen než u mužů. Poměrně závažné je zjištění, že nejvyšší nárůst onemocnění byl v prepubertálním až pubertálním věku dětí, jednalo se o diagnózy E04, E06, E07, E01, E02 a E00, a endokrinologové by měli na tuto skutečnost reagovat. Nejvyšší prevalence onemocnění štítné žlázy byla u mužů v průměru ve věku 77 let, u žen ve věku 70 let, výjimkou byly diagnózy E01, E02 a u žen i E00, u nichž byl nejvyšší výskyt onemocnění v mnohem nižším věku odpovídajícím u diagnóz E01 a E02 pubertě.
Diskuse
Zdraví člověka a volně žijících živočichů závisí na schopnosti reprodukce a normálního vývoje. To ale není možné bez zdravého endokrinního systému. Obezita, chemické látky poškozující endokrinní funkci, ekologické, geochemické a radiochemické podmínky společně s genetickými faktory představují významný rizikový faktor rozvoje civilizačních nemocí, jako je diabetes mellitus, metabolický syndrom (intolerance glukózy, rezistence na inzulin), kardiovaskulární poruchy, nemoci související se změnami v metabolizmu lipidů, rakovina, alergické a autoimunitní onemocnění nebo onemocnění týkající se reprodukční funkce v organizmu (steroidní metabolizmus). V posledních desetiletích došlo k nárůstu výskytu onemocnění štítné žlázy a zhruba 2 miliardy lidí na celém světě mají nějaký typ tyreopatií [11]. Jedná se především o nedostatečnou funkci štítné žlázy (hypotyreóza), která je přibližně 6krát častější u žen než u mužů. Nediagnostikované subklinické poruchy štítné žlázy dále zvyšují toto číslo [12].
Je řada příčin, které mohou způsobit nárůst počtu onemocnění spjatých se štítnou žlázou. Tyreopatie jsou ovlivněny genetickými a environmentálními faktory, které kromě pozitivní funkce jodu a selenu zahrnují také negativní vlivy různých endokrinních disruptorů a modulátorů. Geochemické a radiochemické podmínky typické pro daný region nepochybně přispívají k patofyziologii štítné žlázy. Rakovina štítné žlázy má nejvyšší nárůst výskytu ve srovnání s jinými solidními nádory. Její výskyt se více než zdvojnásobil ve srovnání s rokem 1973 [13].
Autoimunitní onemocnění štítné žlázy je nejčastější chorobou specifickou pro štítnou žlázu s celosvětovou prevalencí zhruba 5 % a je způsobeno abnormální interakcí mezi atypickými tyreocyty, abnormálními imunitními buňkami prezentujícími antigen a abnormálními T-lymfocyty [15].
Možný vliv perzistentních organických polutantů je v odborné literatuře diskutován v souvislosti s výskytem těchto nemocí [16]. Např. přítomnost polychlorovaných bifenylů v kontaminovaných oblastech na Slovensku vedla k vyšší prevalenci autoimunitních onemocnění štítné žlázy [17]. Téměř u 800 chemikálií existuje podezření, že jsou schopny interferovat s hormonálními receptory a mohou ovlivnit biosyntézou nebo konverzi hormonů [11]. Jedná se o látky, jako jsou pesticidy, retardéry hoření v různých výrobcích, plastové přísady, kosmetické přípravky, kontraceptiva, látky přidávané do potravin apod.
Další příčinou mohou být nepříznivé geochemické účinky a působení stochastického ozáření obyvatelstva. Kromě jodu je pro normální metabolizmus hormonů štítné žlázy zásadní několik minerálů a stopových prvků, jako je železo (Fe), selen (Se) a zinek (Zn). Nedostatek Fe ovlivňuje organifikaci jodu, a tím i biosyntézu hormonů štítné žlázy snížením aktivity tyreoidální peroxidázy závislé na hemu [18]. Selen je jako součást selenoenzymů dejodáz důležitý pro metabolizmus tyreoidálních hormonů stejně tak jako Zn, který je důležitý pro správnou funkci 1,5‘-dejodázy, enzymu potřebného pro konverzi tyroxinu na trijodtyronin [19]. Mnoho halogenovaných sloučenin soutěží s přirozenými hormony o vazbu na proteiny vázající a přenášející tyreoidální hormony v cirkulaci, jako je TBG (thyroid binding globulin), transtyretin a albumin, i když klinické důsledky nejsou jasné. Chlornan, chlorečnan, bromičnan a disulfidy snižují aktivní transport jodu do štítné žlázy v důsledku kompetitivní inhibice nebo zablokování natrium jodidového symportéru [20]. Zvláště chloristan, který dlouhodobě přetrvává v geologických systémech a v podzemních vodách, může ovlivnit funkci štítné žlázy [21]. Znečištěné životní prostředí a deficit jodu jsou faktory, které mohou být příčinou vzrůstu onemocnění štítné žlázy, i když tento problém je asi komplexnější a bude třeba mu v budoucnosti věnovat náležitou pozornost.
Závěr
Předkládané výsledky z reprezentativního výzkumu onemocnění štítné žlázy v české populaci nejsou příznivé. Ukazují na nárůst celkového počtu tyreopatií u žen i u mužů. Je při tom evidentní, že tyreopatie výrazně ovlivňují zdravotní stav postiženého. Je proto nutné věnovat zvýšenou pozornost výskytu tyreopatií a možnosti jejich prevence, diagnostiky a léčby. V komplexu opatření hraje nesporně významnou úlohu optimální saturace jodem.
Podpořeno MZ ČR-RVO (EÚ, 00023761).
doc. Ing. Radovan Bílek, CSc.
rbilek@endo.cz
Endokrinologický ústav,
Praha
www.endo.cz
Doručeno do redakce 1. 8. 2017
Přijato po recenzi 4. 9. 2017
Zdroje
1. [WHO, UNICEF, ICCIDD]. Assessment of iodine deficiency disorders and monitoring their elimination: a guide for programme managers. 3rd ed. WHO: Geneva 2007. ISBN 978 92 4 159582 7. Dostupné z WWW: <http://apps.who.int/iris/bitstream/10665/43781/1/9789241595827_eng.pdf>.
2. Bílek R, Kaňová N, Mindžáková V et al. Zásobení jódem u těhotných žen v České republice. Vnitř Lék 2016; 62(Suppl 3): 3S10–3S16.
3. Zamrazil V, Bílek R, Čerovská J et al. The elimination of iodine deficiency in the Czech Republic: the steps toward success. Thyroid 2004; 14(1): 49–56.
4. Bílek R, Bednář J, Zamrazil V. Spectrophotometric determination of urinary iodine by the Sandell-Kolthoff reaction subsequent to dry alkaline ashing. Results from the Czech Republic in the period 1994–2002. Clin Chem Lab Med 2005; 43(6): 573–580.
5. WHO, UNICEF. Iodine status worlwide. In: de Benoist B, Andersson M, Egli I (eds) et al. WHO Global Database on Iodine Deficiency. WHO Department of Nutrition for Health and Development: Geneva 2004. ISBN 92 4 159200 1. Dostupné z WWW: <http://apps.who.int/iris/bitstream/10665/43010/1/9241592001.pdf>
6. Ryšavá L, Kříž J. Řešení jodového deficitu v České republice – historie a současný stav. Vnitř Lék 2016; 62(Suppl 3): 3S103–3S106.
7. Ryšavá L, Kříž J, Kašparová L et al. Zásobení jodem a jodurie obyvatel v České republice v letech 1995–2016. Vnitř Lék 2016; 62(Suppl 3): 3S28–3S32.
8. Lazarus JH. Iodine status in Europe in 2014. Eur Thyroid J 2014; 3(1): 3–6. Dostupné z DOI: <http://dx.doi.org/10.1159/000358873>.
9. WHO. Iodine deficiency in Europe. A continuing public health problem. Andersson M, de Benoist B, Darnton-Hill I (eds) et al. WHO Press: Geneva 2007. ISBN 9789241593960. Dostupné z WWW: <http://www.who.int/iris/handle/10665/43398>.
10. Lynn R, Vanhanen T IQ and the wealth of nations. Praeger 2002. ISBN 978–0275975104.
11. Bergman A, Heindel JJ, Jobling S (eds) et al. [United Nations Environment Programme (UNEPP) and the World Health Organization (WHO)]. State of the science of endocrine disrupting chemicals 2012. WHO Press: Geneva 2013. ISBN 978 92 4 150503 1.
12. McGrogan A, Seaman HE, Wright JW et al. The incidence of autoimmune thyroid disease: a systematic review of the literature. Clin Endocrinol (Oxf) 2008; 69(5): 687–696. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1365–2265.2008.03338.x>.
13. Cramer JD, Fu P, Harth KC et al. Analysis of the rising incidence of thyroid cancer using the Surveillance, Epidemiology and End Results national cancer data registry. Surgery 2010; 148(6): 1147–1152. Dostupné z DOI: <http://dx.doi.org/10.1016/j.surg.2010.10.016>.
14. Giusti F, Falchetti A, Franceschelli F et al. Thyroid cancer: current molecular perspectives. J Oncol 2010; 2010 : 351679. Dostupné z DOI: <http://dx.doi.org/10.1155/2010/351679>.
15. Klecha AJ, Barreiro AML, Frick L et al. Immune-endocrine interactions in autoimmune thyroid diseases. Neuroimmunomodulation 2008; 15(1): 68–75. Dostupné z DOI: <http://dx.doi.org/10.1159/000135626>.
16. Guarneri F, Benvenga S. Environmental factors and genetic background that interact to cause autoimmune thyroid disease. Curr Opin Endocrinol Diabetes Obes 2007; 14(5): 398–409.
17. Langer P, Kocan A Tajtáková M et al. Increased thyroid volume, prevalence of thyroid antibodies and impaired fasting glucose in young adults from organochlorine cocktail polluted area: outcome of transgenerational transmission? Chemosphere 2008; 73(7): 1145–1150. Dostupné z DOI: <http://dx.doi.org/10.1016/j.chemosphere.2008.06.067>.
18. Zimmermann MB. The Influence of Iron Status on Iodine Utilization and Thyroid Function. Annu Rev Nutr 2006; 26 : 367–389.
19. Kralik A, Eder K, Kirchgessner M. Influence of zinc and selenium deficiency on parameters relating to thyroid hormone metabolism. Horm Metab Res 1996; 28(5): 223–226.
20. Crofton KM. Thyroid disrupting chemicals: mechanisms and mixtures. J Androl 2008; 31(2): 209–223. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1365–2605.2007.00857.x>.
21. Urbansky ET. Perchlorate as an environmental contaminant. Environ Sci Pollut Res Int 2002; 9(3): 187–192.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2017 Číslo 9- Přínos perorálního semaglutidu pro pacienty s DM 2. typu v ordinaci praktického lékaře
- Neuropatie u diabetu: Proč ji nepřehlédnout a kdy myslet i na deficit vitaminů B?
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
-
Úvodní slovo prof. MUDr. Michala Krška, CSc.,
spolueditora tohoto čísla časopisu Vnitřní lékařství - Onemocnění štítné žlázy v České republice: projekt EUthyroid a vyhodnocení epidemiologických dat VZP za období let 2012–2015
- Skríning tyreopatií v gravidite – odborné usmernenie v praxi
- Chlopenní vady při léčbě hyperprolaktinemie dopaminovými agonisty
- Hypotyreóza u pacientů se srdečním onemocněním
- Karcinomy štítné žlázy: současný pohled na diagnostiku a léčbu
- Diagnostika a manažment metastatického feochromocytómu a paragangliómu
- Kvalita kosti u akromegalikov
- Syndróm neprimeranej antidiurézy (SIAD) a súčasný manažment hyponatriémie
- Mužský hypogonadizmus indukovaný steroidními anaboliky: přehled poznatků a kazuistika
- Primární hyperparatyreóza – nové klinické formy onemocnění
- Efekt antidiabetickej liečby na kosť
- Adenozín – mediátor s multisystémovými účinkami (alebo hormón?)
-
Úvodní slovo prof. MUDr. Michala Krška, CSc.,
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Adenozín – mediátor s multisystémovými účinkami (alebo hormón?)
- Mužský hypogonadizmus indukovaný steroidními anaboliky: přehled poznatků a kazuistika
- Karcinomy štítné žlázy: současný pohled na diagnostiku a léčbu
- Primární hyperparatyreóza – nové klinické formy onemocnění
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



