-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaDiuretika v monoterapii a v kombinaci s diuretiky a nediuretiky v léčbě hypertenze
Diuretics in monotherapy and in combination with other diuretics and non‑diuretics in the treatment of hypertension
Diuretics belong to the basic group of medicines for the treatment of hypertension and heart failure. In the case of hypertension treatment, their main indication is higher age and isolated systolic hypertension. In the case of heart failure they are used for the treatment of swellings and shortness of breath. The most frequently prescribed group of diuretics is thiazides and similar products. In patients with renal insufficiency, loop diuretics are administered. In the case of hypertension, diuretics are mainly used in the combination treatment. The most frequently used diuretic in combination is again hydrochlorothiazide, which is combined with renin‑angiotensin system blockers. It is mainly the combination of an ACE inhibitor + indapamide that seems to be modern and promising, and it is, on the basis of large clinical trials, recommended also for diabetics (ADVANCE) or for secondary prevention following a cerebrovascular accident (PROGRESS) or for the elderly (HYVET). Also a combination of two diuretics is popular – mainly hydrochlorothiazide + amiloride. A combination of a beta‑blocker and diuretic is less suitable.
Key words:
diuretics – hypertension – monotherapy – combination
Autoři: J. Špinar 1; L. Špinarová 2; J. Vítovec 2
Působiště autorů: Interní kardiologická klinika Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednosta prof. MU Dr. Jindřich Špinar, CSc., FESC 1; I. interní kardio‑angiologická klinika Lékařské fakulty MU a FN u sv. Anny v Brně, přednostka prof. MU Dr. Lenka Špinarová, Ph. D., FESC 2
Vyšlo v časopise: Vnitř Lék 2013; 59(6): 486-494
Kategorie: 80. narozeniny prof. MUDr. Karla Horkého, DrSc., FACP (Hon.)
Souhrn
Diuretika patří mezi základní lékové skupiny v léčbě hypertenze a srdečního selhání. V léčbě hypertenze je jejich hlavní indikací vyšší věk a izolovaná systolická hypertenze, u srdečního selhání jsou užívána na léčbu otoků a dušnosti. Nejčastěji předepisovanou skupinou diuretik jsou thiazidy a jim podobné přípravky. U nemocných s renální insuficiencí se podávají kličková diuretika. U hypertenze je hlavní místo diuretik v kombinační léčbě. Nejčastěji používané diuretikum do kombinace je opět hydrochlorothiazid a kombinuje se s blokátory renin‑angiotenzinového systému. Jako moderní a slibná kombinace se jeví především ACE inhibitor + indapamid, která na základě velkých klinických studií je doporučována i diabetikům (ADVANCE) či do sekundární prevence po cévní mozkové příhodě (PROGRESS) nebo seniorům (HYVET). Oblíbená je i kombinace 2 diuretik – především hydrochlorothiazid + amilorid. Jako méně vhodná kombinace se jeví beta‑blokátor a diuretikum.
Klíčová slova:
diuretika – hypertenze – monoterapie – kombinaceÚvod
Diuretika převážně působí na vnitřním povrchu ledvinných tubulárních buněk. Brání buď reabsorbci sodíku (kličková, thiazidy) nebo vody (osmotická). Dále mohou mít specifické interakce s transportními systémy (inhibitory karboanhydrázy) či působit na hormonální receptory v epiteliální části ledvinného tubulu (spironolacton, eplerenon) [1].
Rozeznáváme 7 základních skupin diuretik:
- inhibitory karbonanhydrázy – acetazolamid, dorzolamid (působí v proximálním tubulu) a inhibitory fosfo-diesterázy – teofylin;
- sulfonamidová – thiazidová a nethia-zidová – hydrochlorothiazid, chlortalidon, indapamid (působí v distálním tubulu);
- kličková – furosemid, kyselina etakrynová, muzolimin, etozilin (působí v Henleově kličce);
- draslík šetřící – amilorid, triamteren;
- antagonisté aldosteronu – spironolacton, eplerenon;
- aquaretika – blokátory receptorů pro ADH – conivaptan, tolvaptan;
- osmotická – manitol.
Mechanizmus účinku diuretik souvisí s membránovým transportem. Diuretika mohou tento transport ovlivňovat v různých částech nefronu. Také mohou inhibovat některé transportéry i mimo ledviny. Nejvýraznější je jejich účinek v ledvinách díky nejvyšší koncentraci těchto transportérů.
Sulfonamidová diuretika podle chemické struktury dělíme na thiazidová, např. hydrochlorothiazid a nethiazidová (též thiazidům podobná diuretika nebo thiazidová analoga), např. indapamid a chlortalidon. Jde o saluretika s dlouhodobým účinkem, působící v distálním tubulu ledvin. Kromě účinku v ledvinách mají také vazodilatační účinek (ten je patrně nejsilnější u preparátů typu indapamidu). Vzhledem k tomu, že v distálním tubulu se reabsorbuje pouze 7 – 9 % celkového filtrovaného sodíku, jsou thiazidová diuretika slaběji působícími a jsou výhodná hlavně v léčbě hypertenze, kde se účinnost s dávkou nezvyšuje. Kličková diuretika brání reabsorpci sodíku ve vzestupné části Henleovy kličky, kde se vstřebává až 25 % filtrovaného sodíku, proto působí větší diurézu, která je spojena s vyššími odpady draslíku, chloridů a vodíkových iontů. Pro svůj silný, poměrně rychlý nástup účinku jsou hlavně indikována u srdečního selhání.
Antagonisté mineralokortikoidních receptorů nepatří mezi základní antihypertenziva a používají se jen ve speciálních situacích. Je to u hypertenze rezistentní na léčbu, kdy ani podávání 3 preparátů nevede k úspěšné kontrole TK (obvyklá dávka je 12,5 – 25 mg spironolaktonu) a dále při konzervativní léčbě primárního hyperaldostero-nizmu, kde se používají vyšší dávky spironolaktonu (25 – 150 mg denně).
Další kalium šetřící diuretika (amilorid, triamteren) rovněž nepatří mezi základní antihypertenziva a mají své místo jen v kombinační léčbě [2,3].
Diuretika osmotická (manitol), inhi-bitory karboanhydrázy (acetozolamid), inhibitory fosfodiesterázy (teofylin) se v léčbě kardiovaskulárních onemocnění neužívají.
Přehled a nejčastěji doporučované dávky diuretik ukazuje tab. 1.
Tab. 1. Přehled diuretik a doporučované dávkování. 
Problematika diuretické léčby u hypertenze
Hypertenze je jednou z nejrozšířenějších nemocí v civilizovaném světě [4,5] a diuretika byla jednou z prvních lékových skupin užívaných v léčbě hypertenze a ještě v 80. letech minulého století byla považována za naprosto základní lékovou skupinu, kterou se u většiny nemocných s léčbou hypertenze začínalo. V současné době jsou diuretika jako lék první volby u hypertenze uvedeny v amerických doporučeních [6], v britských doporučeních jsou jako lék první volby uvedeny pro pacienty starší 55 let [7].
Diuretika stále patří k 5 základním lékovým skupinám v léčbě vysokého krevního tlaku podle „Doporučení České společnosti pro hypertenzi 2012“ [2,3] a podle platných doporučení evropských [8,9]. V těchto doporučeních je uvedeno, že mezi základní antihypertenziva patří především sulfonamidová diuretika, která dle chemické struktury dělíme na thiazidová, např. hydrochlorothiazid, a nethiazidová (též thiazidům podobná diuretika nebo thiazidová analoga), např. indapamid a chlortalidon. Dále je zdůrazněno, že diuretika užíváme s výhodou při léčbě hypertenze ve stáří, protože starší organizmus se hůře vyrovnává se solnou náloží vzhledem k tomu, že s věkem ubývá nefronů. Vhodné formy hypertenze, indikace a kontraindikace diuretik podle doporučení České společnosti pro hypertenzi ukazuje tab. 2.
Tab. 2. Použití základních skupin antihypertenziv podle doporučení České společnosti pro hypertenzi. 
Velmi kladné hodnocení diuretik mají především americká doporučení, i když si musíme uvědomit, že ta poslední jsou z roku 2003 (tab. 3).
Tab. 3. Americká doporučení pro použití diuretik v léčbě hypertenze. 
Hydrochlorothiazid (HCTZ) a chlortalidon (CLT) v léčbě hypertenze
HCTZ je nejčastěji předepisované hypertenzivum na světě. Více než 97 % preskripcí je v dávce HCTZ 12,5 – 25 mg denně. Chlortalidon je hodně užíván především na americkém kontinentu, v České republice je v kombinaci s amiloridem a atenololem.
Studie The Swedish Trial in Old Patients with Hypertension ‑ 2 (STOP Hypertension ‑ 2) byla první velkou mortalitní studií, porovnávající 4 základní skupiny antihypertenziv [10]. Sledovala 6 614 nemocných ve věku 70 – 84 let, TKs ≥ 180 mm Hg a/ nebo TKd≥105 mm Hg, kteří byli léčeni konvenční medikací (atenolol 50 mg, nebo metoprolol 100 mg, nebo pindolol 5 mg, nebo hydrochlorothiazid 25 mg + amilorid 2,5 mg) nebo novou moderní léčbou (enalapril 10 mg, nebo lisinopril 10 mg, nebo felodipin 2,5 mg, nebo isradipin 2,5 – 5,0 mg). Pokles krevního tlaku byl srovnatelný ve všech 3 skupinách. Kombinovaný primární cíl (úmrtí na cévní mozkovou příhodu, infarkt myokardu či jinou kardiovaskulární příhodu) se vyskytl u 221 nemocných z 2 213, což je 19,8 příhod na 1 000 nemocných v konvenční skupině a u 438 z 4 401 nemocných léčených novými antihypertenzivy, což je také 19,8 příhod na 1 000 nemocných. Rovněž výskyt fatálních i nefatálních kardiovaskulárních příhod byl téměř stejný v obou skupinách (20,8 % v konvenční větvi a 20,2 % ve větvi s ACE ‑ I či dihydropyridiny – DHP – II. generace). Z nežádoucích účinků byl hlavní rozdíl zaznamenán u suchého kašle (ACE ‑ I 30,1 %, DHP 5,7 %, konvenční 3,7 %), perimaleolárních otoků (DHP 25,5 %, ACE ‑ I 8,7 %, konvenční 8,5 %) a u pocitu chladných končetin (DHP 2,5 %, ACE ‑ I 3,3 %, konvenční 9,1 %). Studie tedy nepodala důkaz, že při stejném poklesu krevního tlaku by některá ze základních lékových skupin (diuretika, beta‑blokátory, blokátory vápníkových kanálů, ACE ‑ I) vykazovala lepší účinnost na snížení úmrtnosti a nemocnosti.
Studie MRC (Medical Research Council Trial of Treatment of Hypertension in Older Adults) měla za cíl u starších pacientů s hypertenzí zhodnotit účinnost beta‑blokátorů a diuretik na snížení kardiovaskulární mortality a morbidity [11]. Účastnilo se jí 4 396 pacientů ve věku 65 – 74 let, se systolickým krevním tlakem 160 – 209 mm Hg a diastolickým krevním tlakem < 115 mm Hg. Ze studie byli vyloučeni pacienti s jinou antihypertenzní medikací, se sekundární hypertenzí, se srdečním selháním, s anginou pectoris, s infarktem myokardu nebo cévní mozkovou příhodou v posledních 3 měsících, se zhoršenou renální funkcí, s diabetes mellitus, s astmatem nebo jinou vážnou chorobou. Průměrná doba sledování byla 5,8 roku (celkem 23 355 paciento//roků sledování). Sledován byl amilorid 2,5 mg/ den + hydrochlorothiazid 25 mg/ den a atenolol 50 mg/ den. Další terapie byla přidána, pokud diastolický krevní tlak byl > 115 mm Hg a systolický > 210 mm Hg.
V obou 2 skupinách došlo ve srovnání s kontrolní skupinou ke snížení krevního tlaku. Po 3 měsících bylo snížení krevního tlaku ve skupině léčené diuretiky výraznější než ve skupině léčené atenololem, nicméně po 2 letech byly systolické a diastolické krevní tlaky v obou skupinách srovnatelné. Ve skupině pacientů randomizovaných k léčbě atenololem vyžadovalo více pacientů ve srovnání se skupinou léčenou diuretiky přídatnou antihypertenzní léčbu (52 % vs 38 %). Pro závažné nežádoucí účinky a neadekvátní kontrolu krevního tlaku přerušilo léčbu signifikantně více lidí ve skupině léčené atenololem než ve skupině léčené diuretiky (345 vs 161 pacientů). V kontrolní skupině přerušilo léčbu 257 pacientů. Výskyt cévních mozkových příhod byl 7,3 %, 9,0 % a 10,8 % ve skupině léčené diuretiky, atenololem a placebem (25% snížení rizika při aktivní léčbě oproti placebu, p = 0,04). Koronární příhody se vyskytly v 7,7 %, 12,8 % a 12,7 % (19% snížení rizika při aktivní léčbě vs placebo, p = 0,08). Nebyl rozdíl ve výskytu celkové mortality mezi skupinami (21,3 %, 26,4 % a 24,7 %). Po adjustování k výchozímu stavu došlo ve skupině léčené diuretiky ve srovnání se skupinou léčenou placebem ke snížení rizika cévních mozkových příhod (31 %, p = 0,04), koronárních příhod (44 %, p = 0,0009) a všech kardiovaskulárních příhod (35 %, p = 0,0005). Skupina léčená atenololem nevykázala signifikantní snížení v těchto end pointech. Snížení cévních mozkových příhod bylo převážně ve skupině léčené diuretiky u nekuřáků.
Autoři uzavřeli, že u starších pacientů s hypertenzí je hydrochlorothiazid společně s amiloridem účinnější než atenolol ve snížení výskytu cévních mozkových příhod a koronárních příhod.
Studie SHEP (Systolic Hypertension in the Elderly Program) u pacientů s izolovanou systolickou hypertenzí zhodnotila účinnost antihypertenzní léčby na snížení rizika cévní mozkové příhody [12]. Účastnilo se jí 4 736 pacientů starších 60 let, se systolickým krevním tlakem 160 – 219 mm Hg a diastolickým krevním tlakem < 90 mm Hg. Ze studie byli vyloučeni pacienti se závažným kardiovaskulárním nebo jiným onemocněním. U pacientů se vstupním systolickým tlakem ≥ 180 mm Hg byl cílový systolický tlak < 160 mm Hg, u pacientů, kteří měli na počátku systolický krevní tlak 160 – 179 mm Hg, bylo cílové snížení systolického krevního tlaku minimálně o 20 mm Hg. Pacienti byli randomizováni k léčbě chlortalidonem v dávce 12,5 mg/ den nebo placebem. Pokud nebylo dosaženo cílového tlaku, byla dávka zdvojnásobena a poté byl přidán atenolol v dávce 25 mg/ den nebo placebo. Pokud byla kontraindikace podávání atenololu, byl podáván reserpin v dávce 0,05 mg/ den.
Během studie bylo dosaženo cílového krevního tlaku ve skupině pacientů randomizovaných k antihypertenzní léčbě v 65 – 72 %, v placebové skupině v 32 – 40 %. Kumulativní výskyt cévních mozkových příhod byl po 5 letech ve skupině aktivně léčené 5,2 % vs 8,2 % ve skupině kontrolní (p = 0,003). Po 4,5 roku sledování byla mortalita 9,0 % vs 10,2 % (NS), výskyt infarktu myokardu 2,1 % vs 3,1 % (p = 0,001). Počet nově diagnostikovaných případů diabetu byl ve skupině s aktivní antihypertenzní léčbou 8,6 %, ve skupině, které bylo podáváno placebo, 7,5 % (p = NS). Aktivní léčba byla spojena s malým vzestupem hladiny krevního cukru (p < 0,01) a celkového cholesterolu (p < 0,01), malým poklesem HDL‑cholesterolu a malým zvýšením sérového kreatininu (p < 0,001). Aktivní léčba byla spojena s větším zvýšením sérových triglyceridů (p < 0,001) a snížením hladiny draslíku (p < 0,001). Aktivní léčba byla spojena se zvýšením hladiny kyseliny močové (p < 0,001).
Autoři uzavřeli, že léčba izolované systolické hypertenze u pacientů starších 60 let snižuje incidenci cévních mozkových příhod a závažných kardiovaskulárních onemocnění. U starších pacientů léčba izolované systo-lické hypertenze založená na podávání chlorthalidonu snížila výskyt srdečního selhání. Léčba byla zvlášť účinná u pacientů s předchozím infarktem myokardu.
Nedávno publikovaná studie kanadských autorů na populaci 29 873 nemocných srovnávala hydrochlorothia-zid a chlortalidon v dávce 12,5 – 50 mg [13]. Výskyt kardiovaskulárních příhod byl 3,4, resp. 3,2/ 100 pacientských let (NS), ale nemocní léčení chlorthalidonem měli více hospitalizací pro hypokalemii.
Přehled randomizovaných klinických studií přináší následující poznatky: ve studii ALLHAT (n = 33 357) nebyl chlorthalidon horší než lisinopril nebo amlodipin v prevenci KV příhod i celkové mortality, chlorthalidon byl lepší v prevenci srdečního selhání. Ve studii SHEP (n = 4 736) srovnání chlorthalidon vs placebo vedlo k 33% redukci všech KV příhod a 36% snížení rizika CMP (p = 0,0003). Ve studii MRFIT (n = 12 868) byl chlorthalidon lepší než HCTZ. Ve studii OSLO HT Trial (n = 785) se 5krát zvýšilo riziko KV úmrtí při léčbě HCTZ vs placebo. Ve studii ANBP 2 byl při užívání HCTZ zaznamenán větší výskyt infarktu myokardu než při léčbě enalaprilem. Klasickou epidemiologickou studií je studie MRFIT [14] zahájená v roce 1973 u mužů ve věku 35 – 57 let s rizikovými faktory aterosklerózy. „Mimo jiné se v této studii srovnávala intenzivní a běžná léčba hypertenze. V 9 centrech byl použit jako lék první volby hydrochlorothiazid a v 6 centrech chlorthalidon. První závěry z uvedené studie ukázaly, že pacienti v intenzivně léčené skupině měli o 28 % nižší kardiovaskulární mortalitu v porovnání se skupinou s obvyklou péčí. V intenzivně léčené skupině však současně měli pacienti léčení hydrochlorothiazidem o 6 % vyšší kardiovaskulární mortalitu v porovnání se skupinou s obvyklou péčí. Pacienti, kteří užívali chlorthalidon, měli v intenzivně léčené skupině o 58 % nižší kardiovaskulární mortalitu v porovnání s kontrolní skupinou v obvyklé péči. Po převedení z hydrochlorothiazidu na chlorthalidon došlo k významnému poklesu kardiovaskulární mortality. Tato studie pak byla revidována, za použití Coxovy analýzy pravděpodobnosti, při komplexní adjustaci na ostatní rizikové faktory [15]bylo zjištěno, že léčba HCTZ byla ve významné asociaci s nižší pravděpodobností přežití bez KV příhody než léčba s chlorthalidonem (počáteční dávka obou léků byla stejná: 50 – 100 mg). Na základě této analýzy bylo doporučeno převést všechny nemocné z hydrochlorothiazidu na chlorthalidon.
Metaanalýza randomizovaných klinických studií publikovaná v roce 2011 [16] srovnávala HCTZ jako hlavního představitele thiazidových diuretik přímo s ostatními antihypertenzivy pomocí 24hodinového monitorování krevního tlaku. Bylo vybráno 14 studií s dávkou HCTZ 12,5 – 25,0 mg (1 234 pacientů) a 5 studií s dávkou 50 mg denně (229 nemocných).
Pokles krevního tlaku po dávce 12,5 – 25,0 mg byl 6,5/ 4,5 mm Hg a byl mnohem nižší než pokles po ACE inhibitorech, který byl 12,9/ 7,7 mm Hg (p < 0,003), blokátorech receptoru 1 pro angiotenzin II – 13,3/ 7,8 mm Hg (p < 0,00001), blokátorech vápníku 11,0/ 8,1 mm Hg (p < 0,05) i beta‑blokátorech 11,2/ 8,5 mm Hg (p < 0,01). Nebyl rozdíl v poklesu systolického ani diastolického krevního tlaku mezi dávkou 12,5 mg a 25,0 mg (5,7/ 3,3 mm Hg, resp. 7,6/ 5,4 mm Hg). Dávka hydro-chlorothiazidu 50 mg byla výrazně účinnější – pokles 12,0/ 5,4 mm Hg – a srovnatelná s jinými antihypertenzivy. Autoři uzavřeli, že dávka hydro-chlorothiazidu 12,5–25,0mg je výrazně méně účinná než jiná antihypertenziva a že hydrochlorothiazid by neměl být lékem prvé volby u hypertenze.
Další studie publikovaná dříve [17] srovnávala účinnost HCTZ s chlorthalidonem a po několikatýdenní léčbě byl chlorthalidon daleko účinnější v ovlivnění diastolického i systolického krevního tlaku. Když se podíváme na hodnoty z ambulantního monitoringu, chlorthalidon daleko lépe snižoval krevní tlak nejen v nočních, ale hlavně v ranních hodinách. A proto se již v britských doporučeních NICE 2011 objevilo pravidlo: pokud volíme diuretika, neměli bychom upřednostňovat thiazidy, ale chlorthalidon v dávkách 12,5–25,0mg jednou denně či metabolicky neutrální indapamid v dávce 1,5mg modified release nebo 2,5mg jednou denně.
Výsledky některých velkých studií s diuretiky u hypertenze ukazuje tab. 4.
Tab. 4. Hlavní výsledky vybraných studií s diuretiky u hypertenze. 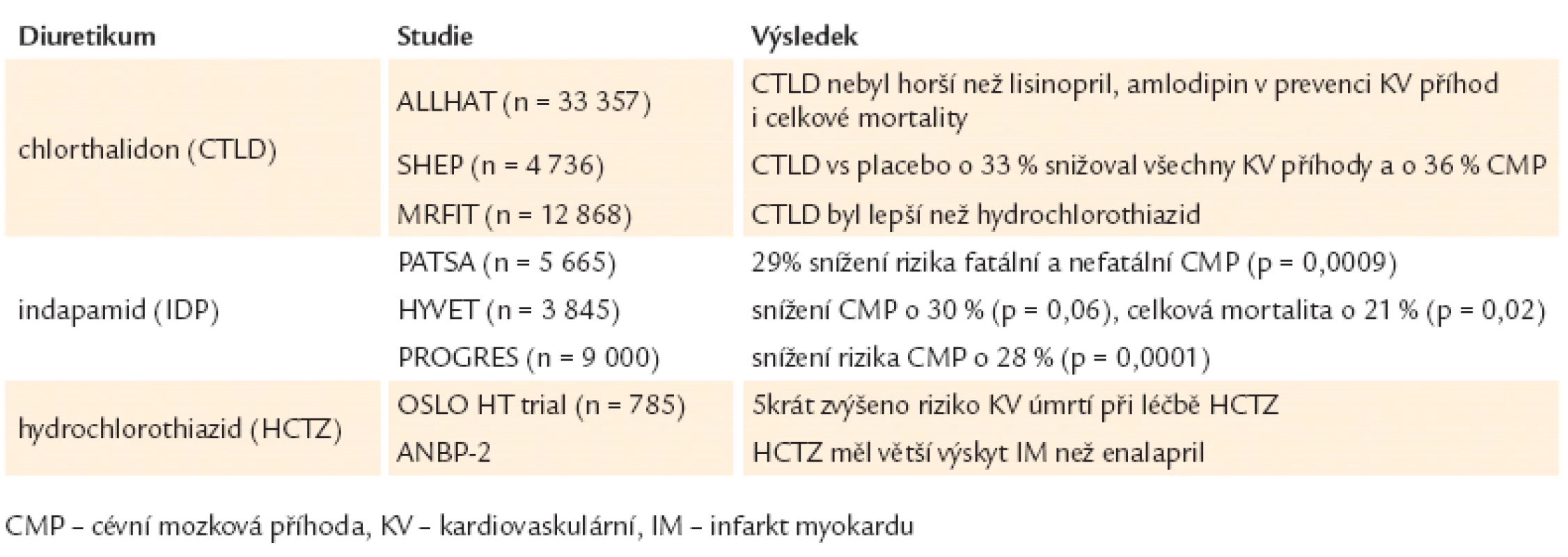
Hlavní použití diuretik u hypertenze je v kombinační léčbě, především s inhibitory ACE či sartany, kde potencují antihypertenzní účinek [1,18,19]. Nejvíce zastoupenými diuretiky zde jsou hydrochlorothiazid a nově indapamid [20].
Otázkou však zůstává, zda je hy-drochlorothiazid skutečně tak přínosný pro kombinovanou terapii, jak se uvádí. Existoval předpoklad, že kombinace HCTZ s inhibitorem renin angiotenzinového systému HCTZ/ ACE I nebo s blokátorem kalciového kanálu CCB/ ACE I přinese velký úspěch. Jistě to platí ve snížení krevního tlaku.
Studie ACCOMPLISH [21,22] zařadila hypertoniky s vysokým kardiovaskulárním rizikem, kde 60 % pacientů byli diabetici. Obě léčebné větve – v jedné byli pacienti léčeni hydrochlorothiazidem a inhibitorem ACE, ve druhé inhibitor ACE kombinován s blokátorem kalciového kanálu – snížily systolický i diastolický krevní tlak úplně stejně, ale přesto při pohledu na kardiovaskulární morbiditu a mortalitu podle Kaplanových Meierových křivek vidíme, že kombinace blokátorů kalciových kanálů s inhibitory ACE byla v tomto sledovaném ukazateli významně lepší než kombinace inhibitoru ACE s hydrochlorothiazidem.
Stejně tak jsme se domnívali, že když se budou kombinovat HCTZ se sartany, dojde k potlačení negativních metabolických účinků. Studie STAR [23], která proběhla u pacientů s metabolickým syndromem a porušenou glukózovou tolerancí, sledovala pomocí orálního glukózového tolerančního testu koncentraci glykemie ve 2. hod tohoto testu. Porovnával se efekt losartanu s HCTZ vs verapamil SR s trandolaprilem. Kombinace losartanu s HCTZ významně zvýšila koncentraci glykemie ve 2. hod (v průměru o 1,44 mmol/ l), zatímco kombinace verapamilu SR s trandolaprilem snížila tuto glykemii (v průměru o 0,22 mmol/ l) statisticky nevýznamně.
Sartan a hydrochlorothiazid byly použity např. ve studiích LIFE a SCOPE, kde byl prokázán jejich dobrý efekt. Ve studii LIFE byla u 90 % nemocných použita kombinace losartan + hy-drochlorothiazid nebo kombinace atenolol + hydrochlorothiazid [24]. Obě ramena měla srovnatelný pokles krevního tlaku. Přesto podání losartanu bylo spojeno s 13% poklesem relativního rizika primárního kombinovaného cíle kardiovaskulární mortality a morbidity. Losartan + HCTZ také snížil fatální a nefatální mozkové cévní příhody o 25 % a výskyt nového diabetu o 25 %. Z uvedeného vyplývá především, že zcela nevhodná je kombinace beta‑blokátor + hydrochlorothiazid.
V nedávno publikované studii CAMUI měla kombinace losartan + HCTZ stejný antihypertenzní účinek jako losartan + amlodipin a překvapivě vedla k většímu snížení mikroalbuminurie [25].
Metabolické účinky thiazidů na glycidový metabolizmus se bohužel nekompenzují kombinací s metabolicky protektivními léky. Tedy ani v kombinaci s moderními antihypertenzivy není účinek HCTZ dostatečně dobrý.
Závažnou problematikou je i tolerance a z toho plynoucí compliance pacienta. Z klinické praxe i ze studií víme, že nejlépe snášená antihypertenziva jsou sartany, a tím je také dána nejlepší adherence k léčbě u sartanů. Studie publikovaná v časopisu Circulation uzavírá [26]: Při srovnání adherence k léčbě thiazidy s ostatními třídami antihypertenziv je adherence k thiazidům významně nižší. Můžeme tudíž zbořit další mýtus o toleranci thiazidů: thiazidy nepatří mezi dobře tolerované léky.
U nežádoucích účinků thiazidů sice záleží na dávce, přesto Verdecchia provedl metaanalýzu studií léčby hypertenze a porovnal léčebné větve, v nichž byla obsažena diuretika, s léčebnými větvemi bez diuretik [27]. Zjistil, že i při nižších a středních dávkách thiazidy evidentně zvyšují riziko vzniku nového diabetu 2. typu. U pacientů užívajících diuretika, ať už samotná nebo v kombinaci s beta-blokátory, ve srovnání s pacienty, kteří užívali inhibitory RAAS nebo blokátory kalciových kanálů, byla incidence vzniku nového diabetu o 15 – 40 % vyšší. Nabízí se vysvětlení, že thiazidová diuretika zhoršují inzulinovou senzitivitu tak, jako to dělají některé beta-blokátory, ale samozřejmě na druhé straně ACE I a sartany naopak inzulinovou senzitivitu zlepšují.
Kombinace diuretika s beta‑blokátorem je indikovaná v případě srdečního selhání jako součást další léčby dysfunkce levé komory [28,29]. Pozor ale na významně vyšší výskyt diabetes mellitus při této kombinaci.
Kombinace diuretika a blokátoru vápníkových kanálů se doporučuje hlavně u systolické hypertenze starších osob [30]. Tato kombinace byla použita s dobrým efektem ve studiích FEVER, ELSA a VALUE. Ve studii SYST EUR aktivní léčba hypertenze nitrendipinem (případně kombinací antihypertenziv – přidáván enalapril nebo hy-drochlorothiazid) snížila celkový počet cévních mozkových příhod o 42 %, nefatální cévní mozkové příhody byly dokonce sníženy o 44 %. Nově se doporučuje i kombinace Ca blokátor + indapamid. Fixní kombinace není v ČR registrována žádná.
Indapamid (IDP) v léčbě hypertenze
Indapamid je řazen k saluretikům s nižším diuretickým účinkem, ale současně je to diuretikum s výborným vazodilatačním účinkem a je vhodný pro kombinační terapii nejlépe s inhibitory RAS. Působí podobně jako thiazidy nebo chlorthalidon, čili způsobuje vylučování většího množství sodíku a vody. Má vazodilatační efekt, a to nejen nepřímý jako u thiazidů, ale též přímý: indapamid se váže na proteiny ve stěně cévní a více reguluje vstup kalcia do svaloviny, čímž způsobí větší vazodilataci. Indapamid má řadu dat ze studií, zejména se jedná o studie v kombinační terapii. Srovnání HCTZ vs indapamid ukázalo, že indapamid je velmi účinný na snižování krevního tlaku u starších jedinců. Ve studii X ‑ CELLENT byl indapamid stejně účinný jako amlodipin a/ nebo candesartan u pacientů se systolicko‑diastolickou hypertenzí [31]. U pacientů s izolovanou systolickou hypertenzí snižoval indapamid systolický tlak více a diastolický méně než amlodipin či candesartan, což je výhodné.
Randomizovaná, dvojitě zaslepená roční studie srovnávala účinnost léčby fixní kombinací perindopril/ indapamid v dávkách 2/ 0,625 mg/ den a účinnost léčby atenololem v dávce 50 mg/ den. U pacientů s hypertenzí nespecifikované závažnosti byla hodnocena tuhost arterií, vlnové odrazy v karotidě, systolický krevní tlak (TKs) v karotidě a pulzní tlak (PT) [32]. Ve srovnání s atenololem vyvolala kombinace perindopril/ indapamid signifikantně vyšší pokles systolického krevního tlaku a pulzního tlaku v brachiálních arteriích i v centrálních arteriích. Oba druhy léčby snížily rychlost šíření aortální pulzní vlny, avšak pouze léčba kombinací perindopril/ indapamid dosáhla zpoždění odrazu vlny v karotidě.
Kombinace ACE‑inhibitor, perindopril a indapamid byla vyzkoušena v několika velkých klinických studiích – PROGRESS, ADVANCE a HYVET [9].
Z pohledu primární prevence je léčba vysokého krevního tlaku základním krokem ke snížení výskytu cévních mozkových příhod, resp. k jejich posunutí do vyšších věkových skupin. V oblasti sekundární prevence nebyla dlouho dostatečná data, což bylo základem pro vznik studie PROGRESS (Perindopril pROtection aGainst Recurrent Stroke Study). Tato studie byla dvojitě slepá, randomizovaná a zahrnula nemocné, kteří prodělali cévní mozkovou příhodu nebo tranzitorní ischemickou ataku. Aktivní léčba spočívala v podávání perindoprilu 4 mg samostatně nebo v kombinaci s indapamidem 2,0 mg nebo 2,5 mg. Celkem bylo randomizováno 6 105 nemocných, z nichž 3 051 bylo na aktivní léčbě (58 % kombinace a 42 % monoterapie perindo-prilem). Na placebu bylo tedy 3 054 nemocných. Průměrná doba sledování byla 3,9 let a pokles krevního tlaku na aktivní léčbě byl 9,0/ 4,0 mm Hg. Tento pokles byl více vyjádřen u nemocných na kombinační léčbě než na monoterapii (12,3/ 5,0 vs 4,9/ 2,8 mm Hg).
Aktivní léčba vedla ke statisticky významnému snížení rizika CMP oproti placebu, a to o 28 % (p < 0,0001). Snížení výskytu CMP se týkalo všech podtypů CMP a bylo pozorováno bez ohledu na věk, pohlaví, diabetes mellitus či hypertenzi. Došlo taktéž ke snížení velkých koronárních příhod (o 26 %). Snížení nefatálního infarktu myokardu bylo o 26 % a ve stejném procentu byl snížen i výskyt nového srdečního selhání. Tento efekt na kardiální příhody byl vyjádřen u nemocných se známou ICHS, ale i u nemocných, kteří dosud žádný projev ICHS neměli. U pacientů s recidivou CMP došlo i k významnému snížení výskytu demence a k menšímu snížení kognitivních funkcí.
K zabránění jedné kardiální či mozkové příhodě bylo potřeba léčit 17 nemocných po dobu 5 let. Kombinace perindoprilu s indapamidem byla zřetelně lepší než placebo, ale i než samotný perindopril. Studie PROGRESS potvrdila, že podávání perindoprilu s indapamidem nemocným po cévní mozkové příhodě je bezpečné a účinné.
Studie ADVANCE (Action in Diabetes and Vascular disease: preterAx and diamicroN MR Controlled Evaluation trial) byla koncipována jako randomizovaná, prospektivní, multicen-trická a placebem kontrolovaná [33]. Do studie byli zařazeni pacienti s diabetem mellitem 2. typu starší 55 let. Pro zařazení museli mít nejméně jeden rizikový faktor pro rozvoj KV komplikací, nebo u nich musela být přítomna nejméně jedna mikrovaskulární či makrovaskulární komplikace diabetes mellitus. Cílem studie bylo zjistit účinek snížení TK a intenzivní kontroly glykemie u pacientů s diabetes mellitus 2. typu. Snížení TK se opíralo o fixní kombinaci inhibitoru ACE (perindopril) a diuretika (indapamid) v počáteční dávce 2,0 mg perindoprilu a 0,625 mg indapamidu denně, která se zvýšila po 3 měsících na dávku 4,0 mg perindoprilu a 1,25 mg indapamidu denně, v porovnání s placebem. Primární kombinovaný parametr (vznik makrovaskulárních a mikrovaskulárních komplikací) byl léčbou významně snížen o 9 %. Výskyt makrovaskulárních nebo mikrovaskulárních příhod samotných vykazoval rovněž pokles, který však nebyl statisticky významný. Ze sekundárních parametrů bylo významné především snížení celkové mortality o 14 %. Taktéž KV mortalita významně poklesla o 18 % vlivem fixní kombinace perindoprilu s indapamidem. Všechny koronární příhody byly významně sníženy o 14 %. Z parametrů ledvinné funkce byl významně snížen výskyt nově vzniklé mikroalbuminurie o 21 %. Studie ADVANCE přinesla po studiích HOT a UKPDS důkazy o významu snížení TK na nižší hodnoty u diabetiků.
Naprosto nejasná byla otázka, zda u nemocných s hypertenzí zjištěnou ve věku nad 80 let máme zahájit antihypertenzní terapii. Studie HYVET (HYpertension in the Very Elderly Trial) přináší velmi důležité důkazy o tom, že léčba hypertenze indapamidem, ke kterému byl u více než 70 % pacientů přidán perindopril, přináší výrazný příznivý účinek u velmi starých hypertoniků a vede ke snížení rizika úmrtí ze všech příčin, snížení fatálních CMP a ke snížení incidence srdečního selhání [34].
Metaanalýza ukazuje, že kombinace perindopril + indapamid je účinná na snížení krevního tlaku, na oddálení kardiovaskulárních příhod a nezvyšuje výskyt nového diabetes mellitus [33 – 35]. Studie ASCOT, HYVET a ADVANCE jsou taktéž jediné, které prokazují snížení celkové mortality [36,37]. Léčba kombinací perindopril/ indapamid je dobře tolerována, nejčastěji pozorovanými nežádoucími účinky byly kašel a bolest hlavy.
Fixní kombinace s diuretiky v léčbě hypertenze
Zlepšení diuretické léčby u hypertenze spočívá v užití fixních kombinací [20,38,39], přidání diuretika do trojkombinací, a také podávání spironolaktonu u rezistentní hypertenze [30].Naopak hlavní nevýhodou diuretik jsou nežádoucí metabolické účinky (především hydrochlorothiazid) s nárůstem vzniku nového diabetes mellitus a vzestupem kreatinu či kyseliny močové. Známé jsou i iontové dysbalance především u vyšších dávek diuretik. Metabolické nežádoucí účinky nebyly pozorovány u indapamidu, proto je toto diuretikum doporučováno i diabetikům. Fixní kombinace registrované v České republice v roce 2013 ukazuje tab. 5.
Tab. 5. Fixní kombinace s diuretiky registrované v České republice v roce 2013. 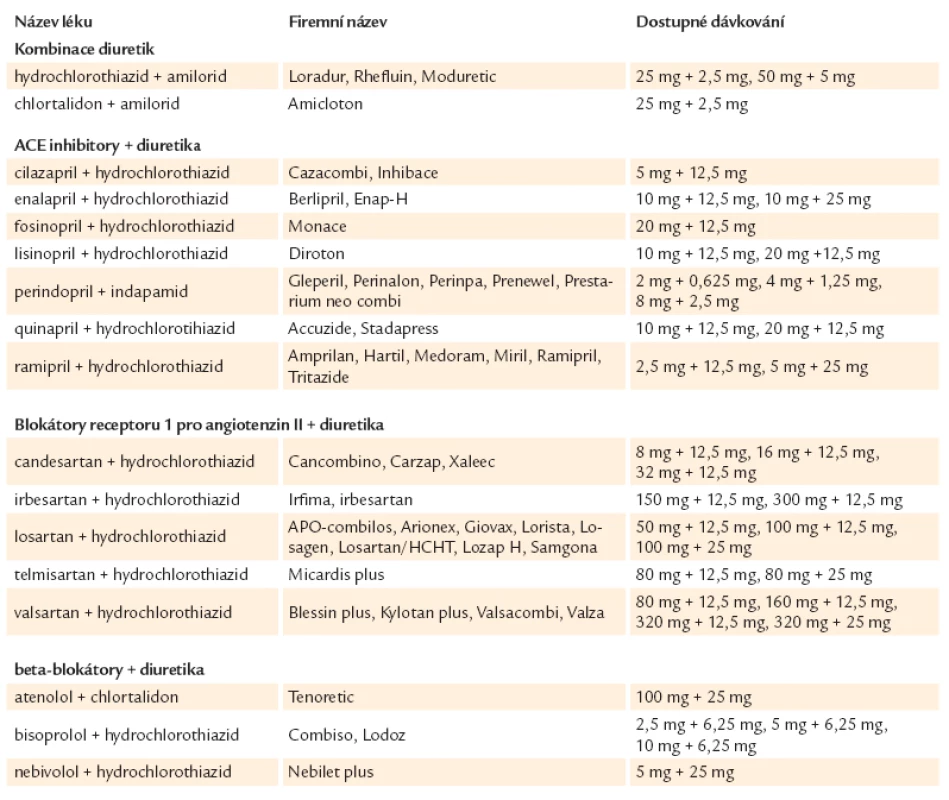
Závěr
Diuretika mají samozřejmě v léčbě hypertenze své důležité místo. Diuretikum by mělo být vždy 3. lékem v kombinační antihypertenzní léčbě, ale jistě jej lze volit jako 1. nebo 2. lék u některých hypertoniků. Při volbě diuretika bychom měli volit metabolicky neutrální indapamid nebo chlorthalidon. Na základě dat z uvedených studií rovněž můžeme tvrdit, že hydrochlorothiazid není tím nejvhodnějším diuretikem. V kombinační léčbě je nejvíce dat s kombinací perindopril + indapamid a do budoucna (snad již v roce 2013) se můžeme těšit na trojkombinaci perindopril + amlodipin + indapamid.
Práce byla podpořena projektem (Ministerstva zdravotnictví) koncepčního rozvoje výzkumné organizace 65269705 (FN Brno) a European Regional Development Fund – Project FNUSA ‑ ICRC (No. CZ.1.05/ 1.1.00/ 02.0123).
Tento článek věnujeme našemu příteli a učiteli prof. MU Dr. Karlovi Horkému, DrSc., k jeho významnému jubileu. S profesorem Horkým nás pojí dlouholeté přátelství, a proto mu přejeme, aby nám ještě mnoho let vydrželo ve zdraví a plné síle.
Jindra a Lenka Špinarovi a Jiří Vítovec
prof. MU Dr. Jindřich Špinar, CSc., FESC
www.fnbrno.cz
e‑mail: jspinar@fnbrno.cz
Doručeno do redakce: 26. 4. 2013
Zdroje
1. Vítovec J, Špinar J. Farmakoterapie kardiovaskulárních onemocnění. Praha: Grada 2004.
2. Filipovský J, Widimský J jr., Ceral J et al. Diagnostické a léčebné postupy u arteriální hypertenze – verze 2012. Doporučení České společnosti pro hypertenzi. Hypertenz Kardiovaskul Prev 2012; 3 : 1 – 16.
3. Filipovský J, Widimský J jr., Ceral J et al. Diagnostické a léčebné postupy u arteriální hypertenze – verze 2012. Doporučení České společnosti pro hypertenzi. Vnitř Lék 2012; 58 : 785 – 801.
4. Cífková R, Škodová Z, Bruthans J et al. Longitudinal trends in cardiovascular mortality and blood pressure levels, prevalence, awareness, treatment, and control of hypertension in the Czech population from 1985 to 2007/ 2008. J Hypertens 2010; 28 : 2196 – 2203.
5. Špinar J, Vítovec J, Zicha J. Hypertenze – diagnostika a léčba. Praha: Grada 1999.
6. Cobanian AV, Bakris BL, Black HR et al. The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. The JNC 7 Report. JAMA 2003; 289 : 2560 – 2572.
7. Williams B, Poulter NR, Brown JM et al. British Hypertension Society guidelines for hypertension management 2004 (BHS ‑ IV). BMJ 2004; 328 : 634 – 640.
8. Mancia G, Laurent S, Agabiti ‑ Rosei L et al. Reappraisal of European guidelines on hypertension management: a European Society of hypertension Task Force document. J Hypertens 2009; 27 : 2121 – 2158.
9. Task Force Members 2007. Guidelines for the management of arterial hypertension. J Hypertens 2007; 25 : 1105 – 1187.
10. Stop hypertension 2 investigators: Stop hypertension 2. Lancet 1999; 354 : 1751 – 1756.
11. MRC investigators. Medical Research Council Trial of Treatment of Hypertension in Oleder Adults. Br Med J 1992; 304 : 405 – 412.
12. The SHEP investigators. Systolic Hypertension in the Elderly Program Prevention of strokeby antihypertensive drug treatment in older persons with isolated systolic hypertension. Final results of the Systolic Hypertension in the Elderly Program (SHEP). JAMA 1991; 265 : 3255 – 3264.
13. Dhalla IA, Gomes T, Yao Y et al. Chlorthalidone versus hydrochlorothiazide for the treatment of hypertension in Older Adults. A population based cohort study. Ann Intern Med 2013; 158 : 447 – 455.
14. Messerli F. Multiple Risk Factor Intervention Trial for the Prevention of Coronary Heart Disease (MRFIT). Circulation 1990; 82 : 616.
15. Dorsch MP, Gillespie BW, Erickson SR et al. Chlorthalidone Reduces Cardiovascular Events Compared With Hydrochlorothiazide. Hypertension 2011; 57 : 689 – 694.
16. Messerli FH, Makani H, Benjo A et al. Antihypertensive efficacy of hydrochlorothiazide as evaluated by ambulatory blood pressure monitoring: a meta‑analysis of randomized trials. JACC 2011; 57 : 590 – 600.
17. Ernst ME, Carter BL, Goerdt CJ et al. Comparative Antihypertensive Effects of Hydrochlorothiazide and Chlorthalidone on Ambulatory and Office Blood Pressure. Hypertension 2006; 47 : 352 – 358.
18. Špinar J, Vítovec J. Vývoj doporučení pro léčbu hypertenze. Vnitř Lék 2005; 51 : 75 – 82.
19. Špinar J, Vítovec J. Kombinační léčba hypertenze. Causa Subita 2012; 15 : 10 – 13.
20. Vytřísalová M. Fixní kombinace v léčbě hypertenze. Remedia 2010; 20 : 235 – 239.
21. Bakris GL, Sarafidis PA, Weir MR et al. Renal outcomes with different fixed‑dose combination therapies in patients with hypertension at high risk for cardiovascular events (ACCOMPLISH): a prespecified secondary analysis of a randomised controlled trial. Lancet 2010; 375 : 1173 – 1181.
22. Jamerson K, Weber MA, Bakris GL et al. ACCOMPLISH Trial Investigators. Benazepril plus Amlodipine or Hydrochlorothiazide for Hypertension in High‑Risk Patients. N Engl J Med 2008; 359 : 2417 – 2428.
23. Bakris G, Molitch M, Hewkin A et al. STAR Investigators. Differences in glucose tolerance between fixed‑dose antihypertensive drug combinations in people with metabolic syndrome. Diabetes Care 2006; 29 : 2592 – 2597.
24. Dahlöf B, Devereux RB, Kjeldsen SE. LIFE investigators. Cardiovascular morbidity and mortality in the Losartan Intervention For Endpoints reduction in hypertension study (LIFE): a randomised trial against atenolol. Lancet 2002; 359 : 995 – 1003.
25. Sato N, Saijo Y, Sasagawa Y et al. CAMUI investigators. Combination of antihypertensive therapy in the elderly, multicenter investigation (CAMUI) trial: results after 1 year. J Hypertens 2013. In press.
26. Kronich IM, Woodward M, Sergie Z et al. Meta‑analysis: impact of drug class of adherence to antihypertensives. Circulation 2011; 123 : 1611 – 1621.
27. Verdechia P, Reboldi G, Angeli F et al. Adverse Prognostic Significance of New Diabetes in Treated Hypertensive Subjects. Hypertension 2004; 43 : 963 – 969.
28. Špinar J, Vítovec J, Hradec J et al. Czech Society of Cardiology guidelines for the diagnosis and treatment of chronic heart failure 2011. Cor Vasa 2012; 54: E113 – E134.
29. Vítovec J, Špinar J. Diuretika u srdečního selhání. Kapit Kardiol 2002; 4 : 90 – 92.
30. Widimský J et al. Hypertenze. 3. rozšířené a přepracované vydání. Praha: Triton 2008.
31. London G, Schmieder R, Calvo C et al. Indapamide SR versus candesartan and amlodipine in hypertension: the X ‑ CELLENT Study. Am J Hypertens 2006; 19 : 113 – 121.
32. Asmar RG, London GM, O’Rourke ME et al.REASON Project coordinators and investigators. Improvement of blood pressure, arterial stiffness and wave reflections with a very ‑ low‑dose perindopril/ indapamide combination in hypertensive patient, a comparison with atenolol. Hypertension 2001; 38 : 922 – 926.
33. Patel A, MacMahon S, Chalmers J et al. ADVANCE Collaborative Group. Effects of a fixed combination of perindopril and indapamide on macrovascular and microvascular outcomes in patients with type 2 diabetes mellitus (the ADVANCE trial): a randomised controlled trial. Lancet 2007; 370 : 829 – 840.
34. Beckett NS, Peters R, Fletcher AE et al. HYVET Study Group. Treatment of hypertension in patients 80 years of age or older. N Engl J Med 2008; 358 : 1887 – 1898.
35. Vítovec J, Špinar J. Perindopril/ indapamid – fixní kombinace. Remedia 2007; 17 : 247 – 257.
36. Dahlöf B, Sever PS, Poulter NR et al. Prevention of cardiovascular events with an antihypertensive regimen of amlodipine adding perindopril as required versus atenolol adding bendroflumethiazide as required, in the Anglo ‑ Scandinavian Cardiac Outcomes Trial ‑ Blood Pressure Lowering Arm (ASCOT ‑ BPLA): a multicentre randomised controlled trial. Lancet 2005; 366 : 895 – 906.
37. Poulter NR. ASCOT investigators. Role of blood pressure and other variables in the differential cardiovascular event rate noted in the Anglo ‑ Scandinavian Cardiac Outcomes Trial ‑ Blood Pressure Lowering Arm (ASCOT ‑ BPLA). Lancet 2005; 366 : 907 – 913.
38. Bangalore S, Kamalakkannan G, Parkar S et al. Fixed‑dose combinations improve medication compliance: a meta‑analysis. Am J Med 2007; 120 : 713 – 719.
39. Špinar J, Vítovec J, Špinarová L et al. Fixní kombinace v léčbě hypertenze. Vnitř Lék 2012; 58 : 599 – 607.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2013 Číslo 6- Efekt itopridu na motilitu jícnu a funkci dolního jícnového svěrače
- Neuropatie u diabetu: Proč ji nepřehlédnout a kdy myslet i na deficit vitaminů B?
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Významné životní jubileum prof. MU Dr. Karla Horkého, DrSc.
- Národní Program Komplexní Interní Péče (NPKIP). Interna jako páteřní obor zdravotního systému ČR
- Počátky České kardiologické společnosti a české kardiologie
- Moderní trendy v inzulinoterapii
- Vplyv tuhosti aorty na centrálnu hemodynamiku a na kardiovaskulárny systém
- Lipidy a veľkosť lipoproteínových častíc u pacientov s novozisteným a doposiaľ neliečeným diabetes mellitus 2. typu
- Metabolický syndróm a prediabetické stavy
- Rezistentná hypertenzia v staršom veku
- Epigenetická cytostatika a jejich role v protinádorové léčbě
- Environmentálny estrogén bisfenol A a jeho účinky na organizmus človeka
- Jak ovlivňuje gravidita onemocnění hypofýzy
- Diferenciálna diagnóza a liečba hyponatriémie
- Adherence a perzistence se zaměřením na léčbu hypertenzních pacientů
- Diuretika v monoterapii a v kombinaci s diuretiky a nediuretiky v léčbě hypertenze
- Hypertenze u pacientů s polycystickými ledvinami – incidence, patogeneze, prognóza, terapie
- Primární hyperaldosteronizmus: častá forma sekundární hypertenze s vyšším kardiovaskulárním rizikem
- Chronická obstrukční plicní nemoc pohledem nových doporučení – souhrn aktuálního fenotypově zaměřeného standardu České pneumologické a ftizeologické společnosti pro internisty
- Účinnost léčby anagrelidem u nemocných s Ph‑ negativními myeloproliferativními chorobami: ovlivnění výskytu trombózy ve výstupech Registru pacientů s diagnózou esenciální trombocytemie a trombocytemie provázející jiné myeloproliferativní onemocnění léčených Thromboreductinem® ke konci roku 2012
- Recept na individualizaci antikoagulační léčby
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Diferenciálna diagnóza a liečba hyponatriémie
- Jak ovlivňuje gravidita onemocnění hypofýzy
- Diuretika v monoterapii a v kombinaci s diuretiky a nediuretiky v léčbě hypertenze
- Environmentálny estrogén bisfenol A a jeho účinky na organizmus človeka
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



